Πιθανές παθήσεις για το σύμπτωμα: Απώλεια όρεξης
Αναζήτηση Συμπτωμάτων:
Ανορεξία
Η ανορεξία χαρακτηρίζεται από την απώλεια της όρεξης ή την έλλειψη επιθυμίας για πρόσληψη τροφής.
Περιγραφή
Η ανορεξία είναι συχνή σε καρκινοπαθείς ,με αναφερόμενη/ καταγεγραμμένη επίπτωση μεταξύ 15 και 40%. Η (πρωτοπαθής) ανορεξία εμφανίζει ιδιαίτερη επικράτηση σε ασθενείς με προχωρημένη κακοήθεια, και συχνά αποτελεί παρενέργεια (ανεπιθύμητη ενέργεια) της αντικαρκινικής θεραπείας. Ορισμένες φορές, πρώιμα συμπτώματα μπορεί να παραμείνουν αδιάγνωστα (να παραβλεφθούν κατά τη διάγνωση), ή να καλυφθούν (αποκρυφτούν) από μια περισσότερο γενικευμένη εξασθένηση του σώματος λόγω χρόνιου νοσήματος, γνωστή ως καχεξία.
Όταν οι ασθενείς βιώνουν απώλεια της όρεξης ,τότε η μειωμένη πρόσληψη ενέργειας θα έχει ως επακόλουθο την απώλεια σωματικού βάρους. Όταν καταναλώνεται/ προσλαμβάνεται ανεπαρκές ποσό θερμίδων, το σώμα μπορεί να καταστεί πιο αδύναμο και λιγότερο ικανό να ανεχθεί τις αντικαρκινικές θεραπείες. Καθώς το σωματικό βάρος μειώνεται, η καχεξία εγκαθίσταται και μια γενική αποτυχία επαρκούς θρέψης καθιστά περισσότερο δυσχερή την καταπολέμηση της ασθένειας και των λοιμώξεων. Η πλημμελής/ πτωχή ανταπόκριση στις αντικαρκινικές θεραπείες, μειώνει την ποιότητα ζωής, και ο θάνατος μπορεί να επέλθει από τη σημαντική απώλεια βάρους. Οι δυσμενείς επιπτώσεις της απροθυμίας του ασθενή για πρόσληψη τροφής αποτελεί συχνή πηγή άγχους για τους φροντιστές. Η απώλεια βάρους λόγω ανορεξίας ενδέχεται να είναι παροδική, ή να επιμένει με ρυθμό απειλητικό για τη ζωή αν ο ασθενής συνεχίζει να προσλαμβάνει ανεπαρκή ενέργεια για τη διατήρηση του σωματικού του βάρους.
Αιτίες
Είναι φυσιολογικό για έναν ασθενή να καταναλώνει/ προσλαμβάνει λιγότερη ενέργεια λόγω μειωμένης δραστηριότητας. Επίσης είναι φυσικό τα άτομα να χάνουν το ενδιαφέρον τους για τροφή όταν νοσούν σοβαρά. Ωστόσο, είναι θεμελιώδες σε ανορεξικούς ασθενείς να προσδιορισθεί το αν η απώλεια της όρεξης είναι αποτέλεσμα της φυσικής έλλειψης ενδιαφέροντος για πρόσληψη τροφής (πρωτοπαθής ανορεξία), ή οφείλεται σε κάποια αναστρέψιμη αιτία (δευτεροπαθής ανορεξία).
Η δευτεροπαθής ανορεξία ενδέχεται να οφείλεται σε:
- ναυτία, με ή χωρίς φόβο εμέτου κατόπιν της πρόσληψης τροφής
- καταβολή
- δυσκοιλιότητα
- έλκη στη στοματική κοιλότητα ή πόνος του στόματος
- καντιντίαση (μυκητιασική στοματίτιδα)
- άνοστο φαγητό ή αλλαγή στις διατροφικές προτιμήσεις οφειλόμενη
στην αντικαρκινική θεραπεία
- κατάθλιψη
- οσμές στο περιβάλλον, ή αυξημένη ευαισθησία στις διάφορες οσμές ως αποτέλεσμα
της αντικαρκινικής θεραπείας
- πρώιμος κορεσμός
- μεταβολικά αίτια, όπως υπερασβεστιαιμία και ουραιμία
- ακτινοθεραπεία ή χημειοθεραπεία
- φάρμακα, όπως αντιβιοτικά ή φάρμακα που προκαλούν ναυτία
Ειδικά θέματα
Προκειμένου να επιτραπεί η κανονική αποκατάσταση των ιστών μετά από επιθετικές αντικαρκινικές θεραπείες, οι ασθενείς χρειάζονται επαρκή ενέργεια και θρεπτικά συστατικά με τη μορφή πρωτεϊνών, υδατανθράκων, και λίπους. Η ανεπαρκής κατανάλωση τροφής ή/ και η πτωχή διατροφή μπορεί να μειώσει την ικανότητα του ασθενή να ανεχθεί μια συγκεκριμένη θεραπευτική αγωγή. Αν η ελαττωμένη ανοχή στη θεραπεία υπαγορεύει μείωση της δοσολογίας, μπορεί να υπάρξουν υποχωρήσεις αναφορικά με την ισχύ (δραστικότητα) της θεραπευτικής αγωγής. Η επούλωση τραυμάτων μπορεί επίσης να διαταραχθεί από την πτωχή θρέψη (διατροφή) κ την ανεπαρκή πρόσληψη ενέργειας.
Άτομα που βιώνουν πόνο, ναυτία, ή διάρροια, ως απόρροια των παρενεργειών (ανεπιθύμητων ενεργειών) της ακτινοθεραπείας και της χημειοθεραπείας, ενδέχεται να επιθυμούν να συζητήσουν τις θεραπευτικές επιλογές τους με το θεράποντα ιατρό. Με αυτόν τον τρόπο θα μπορέσουν να ανακουφισθούν από τις εν λόγω ανεπιθύμητες ενέργειες.
Θεραπείες
Διαιτητικές συμβουλές για τη διαχείριση της ανορεξίας
- Σερβίρετε το γεύμα όταν ο ασθενής αισθάνεται ότι πεινάει. Ο φούρνος μικροκυμάτων συχνά βοηθάει.
- Ο ασθενής να καταναλώνει μικρά γεύματα κάθε μία με δύο ώρες, ή ο χρόνος των γευμάτων να αντιστοιχεί στις χρονικές περιόδους που ο ασθενής αισθάνεται καλύτερα (τυπικά νωρίς στη διάρκεια της ημέρας).
- Αν από τον ασθενή καταναλώνεται μικρή μόνο ποσότητα τροφής, αυτή θα πρέπει να έχει υψηλή περιεκτικότητα σε πρωτεΐνες και θερμίδες. Να αποφεύγετε τις «άδειες» θερμίδες (όπως τρόφιμα χωρίς πρωτεΐνες και θρεπτικά συστατικά).
- Προσθέστε επιπλέον θερμίδες και πρωτεΐνες στις τροφές με τη χρήση βουτύρου, σκόνης αποβουτυρωμένου γάλακτος, μερικώς επεξεργασμένης σκόνης πρωτεΐνης, μελιού, ή μαύρης ζάχαρης.
- Προσπαθήστε να δελεάσετε τον ασθενή με μικρές μερίδες
- Σερβίρετε το γεύμα με τρόπο ελκυστικό
- Είναι πιθανότερο να καταναλωθεί το φαγητό αν σερβίρετε σε τακτά χρονικά διαστήματα που δε σχετίζονται με τις ώρες των καθιερωμένων γευμάτων.
- Αποφεύγετε τις δυνατές οσμές αν ο ασθενής τις βρίσκει ενοχλητικές
- Αποφεύγετε να αναμειγνύετε υγρά με τις τροφές ώστε να μειώσετε το πρόβλημα του πρώιμου κορεσμού
- Μια μικρή ποσότητα αλκοολούχου ποτού, της προτίμησης του ασθενή, μπορεί να βοηθήσει, αν δεν υπάρχει αντένδειξη.
- Λάβετε υπόψη τις γεύσεις, τη σύσταση, και την ποσότητα της τροφής όταν ετοιμάζετε κάποιο γεύμα
- Ενθαρρύνετε τα γεύματα με φίλους ή μέλη της οικογένειας. Το κοινωνικό περιβάλλον μπορεί να βοηθήσει τον ασθενή να γευματίσει.
- Διεγείρετε την όρεξη με την πραγματοποίηση ήπιας άσκησης
- Αντιμετωπίστε θεραπευτικά οποιαδήποτε υποκείμενη αιτία. Αν κάποιο συγκεκριμένο φάρμακο φαίνεται να αποτελεί την αιτία, τροποποιήστε τη θεραπευτική αγωγή.
- Ο ασθενής να λαμβάνει τη φαρμακευτική αγωγή του με υγρά υψηλής περιεκτικότητας σε θερμίδες, π.χ. επεξεργασμένα υγρά συμπληρώματα. Εκτός αν η λήψη της αγωγής επιτάσσει άδειο στομάχι.
Συχνά οι ασθενείς μπορεί να βιώσουν δυσχέρεια στην πρόσληψη τροφής λόγω κωλύματος στον ανώτερο γαστρεντερικό σωλήνα. Τέτοια προβλήματα αφορούν στην κατάποση, την στένωση του οισοφάγου, την ύπαρξη όγκου, διαταραχές στη λειτουργία του στομάχου, παράλυση, ή άλλες καταστάσεις που εμποδίζουν τη φυσιολογική πρόσληψη τροφής. Σε αυτές τις καταστάσεις, η εντερική διατροφή μπορεί να παρέχεται εντός της γαστρεντερικής οδού μέσω ρινογαστρικού σωλήνα, ή μέσω χειρουργικά τοποθετημένων σωλήνων που απολήγουν εντός του στομάχου ή του λεπτού εντέρου. Αν η γαστρεντερική οδός λειτουργεί κανονικά κ δεν έχει επηρεαστεί από τις αντικαρκινικές θεραπείες, τότε η εντερική διατροφή με την απευθείας εισαγωγή της τροφής στο έντερο είναι προτιμότερη. Η παρεντερική διατροφή (συχνότερα με την ενδοφλέβια έγχυση θρεπτικών συστατικών) μπορεί να χρησιμοποιηθεί αν το έντερο δε λειτουργεί κατάλληλα ή αν υφίστανται άλλοι λόγοι που εμποδίζουν την εντερική διατροφή.
Μπορεί να χορηγηθεί κάποιος διεγερτικός παράγοντας της όρεξης, όπως η οξική μεγεστρόλη ή η δεξαμεθαζόνη. Σε κλινικές δοκιμές, αμφότερες οι φαρμακευτικές αυτές ουσίες φαίνεται να έχουν παρόμοια δράση στη διέγερση της όρεξης, με την οξική μεγεστρόλη να εμφανίζει λίγο καλύτερο προφίλ τοξικότητας. Η φθοριοξυμεστερόνη παρουσιάζει υποδεέστερη δραστικότητα κ ένα δυσμενές προφίλ τοξικότητας.
Εναλλακτικές και συμπληρωματικές θεραπείες
Η κατάθλιψη ενδέχεται να προσβάλλει περίπου 15-25% των ασθενών με καρκίνο, ιδιαίτερα αν η πρόγνωση για ανάρρωση είναι κακή. Αν η ανορεξία οφείλεται σε κατάθλιψη, υπάρχουν διαθέσιμες επιλογές αντικαταθλιπτικής αγωγής που μπορούν να συστηθούν από κάποιον ειδικό. Επίσης συμβουλευτική θεραπεία μπορεί να παρασχεθεί από κάποιον ψυχολόγο ή ψυχίατρο για την αντιμετώπιση της κατάθλιψης.
Το St. John’s Wort (βαλσαμόχορτο) έχει χρησιμοποιηθεί ως θεραπευτική αγωγή για την αντιμετώπιση της κατάθλιψης. Ωστόσο, η συγχορήγησή του με αντικαταθλιπτικά φάρμακα είναι επικίνδυνη και μπορεί να προκαλέσει συμπτώματα όπως ναυτία, αδυναμία, και ενδεχομένως να οδηγήσει σε σύγχυση/ απώλεια της αίσθησης συνοχής του εαυτού (incoherent). Είναι σημαντικό ο ασθενής να αποταθεί σε κάποιο διαιτολόγο ή ιατρό προτού προβεί σε χρήση συμπληρωμάτων διατροφής ή εναλλακτικών θεραπειών, καθότι μπορεί να αλληλεπιδρούν με την αντικαρκινική θεραπευτική αγωγή.

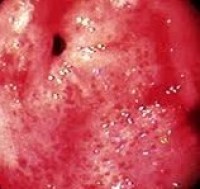
Γαστρίτιδα
Ορισμός
Γαστρίτιδα είναι η φλεγμονή (ερεθισμός και πρήξιμο) του βλεννογόνου του στομάχου.
Αιτίες, περιστατικά και παράγοντες κινδύνου
Υπάρχουν πολλές αιτίες που δημιουργούν γαστρίτιδα. Οι συνηθέστερες είναι:
• Η διάβρωση (απώλεια) του προστατευτικού στρώματος του βλεννογόνου του στομάχου
• Η μόλυνση του στομάχου από ένα βακτηρίδιο που ονομάζεται ελικοβακτηρίδιο του πυλωρού (Ηelicobacter pylori)
• Φάρμακα όπως η ασπιρίνη ή άλλα μη στερινοειδή αντιφλεγμονώδη (NSAIDs)
• Το κάπνισμα
Λιγότερες συχνές αιτίες είναι:
• Αυτοάνοσες διαταραχές (όπως η κακοήθης αναιμία)
• Επιστροφή χολής στο στομάχι
• Κατάποση καυστικών ή διαβρωτικών ουσιών (όπως τα δηλητήρια)
• Αυξημένη παραγωγή οξέος από το στομάχι
• Ιογενής μόλυνση, ιδιαίτερα σε ανθρώπους με αδύναμο ανοσοποιητικό σύστημα
Η γαστρίτιδα μπορεί να διαρκέσει για σύντομο χρονικό διάστημα (οξεία γαστρίτιδα) ή από μήνες μέχρι χρόνια (χρόνια γαστρίτιδα).
Συμπτώματα
• Πόνος στην κοιλιακή χώρα
• Δυσπεψία
• Σκούρα κόπρανα
• Απώλεια της όρεξης
• Ναυτία
• Εμετοί
• Εμετοί με αίμα ή εμετοί που μοιάζουν με αλεσμένο καφέ
Σημάδια και εξετάσεις
Οι διαγνωστικές εξετάσεις ποικίλλουν ανάλογα με την αιτία της νόσου. Είναι πιθανόν να ζητηθούν ακτινογραφία του άνω πεπτικού συστήματος, γαστροσκόπηση ή άλλες εξετάσεις.
Θεραπεία
Η θεραπεία εξαρτάται από την αιτία της νόσου. Κάποιες αιτίες εξαφανίζονται με τον χρόνο. Μπορεί να συσταθούν φάρμακα που ουδετεροποιούν τα οξέα του στομάχου ή μειώνουν την έκκρισή τους.
Πρόγνωση
Η εξέλιξη εξαρτάται από την αιτία αλλά συνήθως είναι καλή.
Επιπλοκές
Δείτε τον συγκεκριμένο τύπο γαστρίτιδας.
Συμβουλευτείτε τον γιατρό σας
Συμβουλευτείτε τον γιατρό σας αν εμφανίσετε συμπτώματα γαστρίτιδας.
Πρόληψη
Αποφύγετε μακροχρόνια χρήση ερεθιστικών ουσιών (όπως η ασπιρίνη, τα αντιφλεγμονώδη φάρμακα ή το αλκοόλ).
Πνευμονία
Ορισμός
Η πνευμονία είναι μια αναπνευστική νόσος που οφείλεται σε φλεγμονή των πνευμόνων.
Η εξωνοσοκομειακή πνευμονία (πνευμονία της κοινότητας) είναι εκείνη που προσβάλλει κάποιον που δεν έχει νοσηλευτεί πρόσφατα σε νοσοκομείο ή άλλο νοσηλευτικό ίδρυμα (θεραπευτήριο, μονάδα αποκατάστασης).
Εναλλακτικοί ορισμοί
Βρογχοπνευμονία, Πνευμονία της κοινότητας
Αιτίες, περιστατικά και παράγοντες κινδύνου
Η πνευμονία είναι μια κοινή ασθένεια που προσβάλλει εκατομμύρια ανθρώπους κάθε χρόνο στις ΗΠΑ. Μικρόβια όπως τα βακτηρίδια, οι ιοί και οι μύκητες μπορεί να προκαλέσουν πνευμονία.
Πώς προσβάλλεστε από πνευμονία:
• Από βακτηρίδια και ιούς που ζουν στη μύτη, στα ιγμόρια ή το στόμα σας και μπορεί να εξαπλωθούν στους πνεύμονες.
• Μπορεί να εισπνεύσετε κάποια μικρόβια και να πάνε απευθείας στους πνεύμονες.
• Από αναρόφηση τροφής, υγρών, εμετού ή εκκρίσεων από το στόμα στους πνεύμονες (αναρροφητική πνευμονία)
Η πνευμονία που οφείλεται σε βακτηρίδια τείνει να είναι η πλέον σοβαρή. Στους ενήλικες, τα βακτηρίδια είναι η πιο συχνή αιτία πνευμονίας.
• Το πιο σύνηθες για πρόκληση πνευμονίας μικρόβιο στους ενήλικες είναι ο πνευμονιόκοκκος (streptococcous pneumonia).
• H άτυπη πνευμονία προκαλείται από βακτηρίδια όπως η λεγιονέλλα και τα χλαμύδια.
• Πνευμονία από pneumocystis jiroveci εμφανίζεται κάποιες φορές σε ασθενείς με ασθενές ανοσοποιητικό σύστημα (λόγω AIDS ή ορισμένων φαρμάκων που καταστέλλουν το ανοσοποιητικό σύστημα).
• Ο χρυσίζων σταφυλόκοκκος, ο πυογενής στρεπτόκοκκος, η κλεμπσιέλλα, η Μoraxella catarrhalis, η Neisseria meningitides, είναι άλλα βακτηρίδια που μπορεί να προκαλέσουν πνευμονία.
• H φυματίωση μπορεί να προκαλέσει πνευμονία σε ορισμένους ανθρώπους, ιδιαίτερα σε όσους έχουν εξασθενημένο ανοσοποιητικό σύστημα.
Oι ιοί είναι επίσης συνήθης αιτία πνευμονίας, ειδικά στα νήπια και τα μικρά παιδιά.
Παράγοντες κινδύνου (συνθήκες που αυξάνουν τις πιθανότητες να πάθετε πνευμονία) είναι μεταξύ άλλων:
• Το κάπνισμα
• Πρόσφατη ιογενής μόλυνση του αναπνευστικού (κοινό κρυολόγημα, λαρυγγίτιδα, γρίπη)
• Δυσκολία στην κατάποση (εξαιτίας εγκεφαλικού, άνοιας, Πάρκινσον ή άλλης νευρολογικής φύσεως νόσου)
• Χρόνια πνευμονοπάθεια (Χρόνια Αποφρακτική Πνευμονοπάθεια = ΧΑΠ, βρογχεκτασία, κυστική ίνωση)
• Εγκεφαλική παράλυση
• Αλλες σοβαρές ασθένειες, όπως καρδιοπάθεια, κίρρωση του ήπατος ή σακχαρώδης διαβήτης
• Η παραμονή σε θεραπευτήριο
• Επιπλεγμένη ημικρανία (απώλεια εγκεφαλικής λειτουργίας εξαιτίας άνοιας, εγκεφαλικού ή άλλης νευρολογικής φύσεως ασθένειας)
• Πρόσφατη χειρουργική επέμβαση ή τραυματισμός
• Πρόβλημα στο ανοσοποιητικό σύστημα (δείτε επίσης: Πνευμονία κατά ανοσοκατασταλτικό ξενιστή)
Συμπτώματα
Τα πιο κοινά συμπτώματα της πνευμονίας είναι:
• Βήχας (σε κάποιες μορφές πνευμονίας μπορεί να παρουσιάσετε βλέννες, πρασινωπές ή κίτρινες ακόμα και βλέννες με αίμα)
• Πυρετός, χαμηλός ή υψηλός
• Ρίγη
• Δυσκολία στην αναπνοή (ίσως μόνο στο ανέβασμα σκάλας)
Πιθανά πρόσθετα συμπτώματα:
Αν έχετε προσβληθεί από πνευμονία, μπορεί να έχετε μεγάλη δυσκολία στην αναπνοή ή να αναπνέετε πολύ γρήγορα.
Ηχοι σαν κροταλίσματα ακούγονται αν ακροαστείτε το στήθος σας με στηθοσκόπιο. Είναι πιθανό να ακούσετε κι άλλους ασυνήθιστους ήχους κατά την εξέταση με στηθοσκόπιο ή με δακτυλική επίκρουση (χτύπημα στο στήθος με τα δάχτυλα).
Ο γιατρός θα ζητήσει κατά πάσα πιθανότητα ακτινογραφία θώρακος αν υπάρχει υποψία για πνευμονία.
Ορισμένοι ασθενείς μπορεί να χρειαστούν κι άλλες εξετάσεις, όπως:
• Γενική αίματος για να εξετασθούν οι τιμές των λευκών αιμοσφαιρίων
• Αέρια αρτηριακού αίματος για να διαπιστωθεί αν οξυγονώνεται επαρκώς το αίμα από τους πνεύμονες
• Αξονική τομογραφία θώρακος
• Εξέταση κατά Gram και καλλιέργεια πτυέλων για την εξακρίβωση του οργανισμού που προξενεί τα συμπτώματα
• Kαλλιέργεια πλευρικού υγρού – αν υπάρχει υγρό γύρω από τους πνεύμονες
Θεραπεία
Ο γιατρός σας πρέπει πρώτα να αποφασίσει αν χρειάζεται να εισαχθείτε σε νοσοκομείο. Αν νοσηλευτείτε σε νοσοκομείο, θα σας χορηγηθούν υγρά και αντιβιοτικά μέσω ενδοφλέβιου ορού, οξυγονοθεραπεία και πιθανόν θεραπεία για την αναπνοή. Είναι πολύ σημαντικό να αρχίσετε την αντιβίωση αμέσως μετά την εισαγωγή σας στο νοσοκομείο.
Είναι πιθανότερο να εισαχθείτε σε νοσοκομείο αν:
• Αντιμετωπίζετε κάποιο άλλο σοβαρό πρόβλημα υγείας
• Παρουσιάζετε έντονα συμπτώματα
• Είστε ανίκανος να φροντίσετε τον εαυτό σας στο σπίτι, ή δεν μπορείτε να φάτε και να πιείτε μόνος σας
• Είστε άνω των 65 ετών ή παιδί
• Παίρνετε αντιβιοτικά στο σπίτι αλλά δεν έχετε βελτίωση
Ωστόσο, πολλοί άνθρωποι μπορούν να θεραπευτούν στο σπίτι. Αν η πνευμονία οφείλεται σε βακτηρίδια , ο γιατρός θα δοκιμάσει να καταπολεμήσει τη μόλυνση με αντιβιοτικά. Επειδή μπορεί να είναι δύσκολο για τον γιατρό να διαγνώσει αν η πνευμονία σας είναι βακτηριδιακή ή ιογενής, θα σας χορηγήσει αντιβίωση.
Σε ασθενείς με ήπια πνευμονία που είναι κατά τα άλλα υγιείς , χορηγούνται συνήθως αντιβιοτικά της ομάδας των μακρολιδίων από το στόμα (αζιθρομυκίνη, κλαριθρομυκίνη ή ερυθρομυκίνη).
Σε ασθενείς με συνυπάρχουσες σοβαρές παθήσεις, όπως καρδιοπάθεια, χρόνια αποφρακτική πνευμονοπάθεια, εμφύσημα, νεφροπάθεια ή διαβήτης, συχνά χορηγείται κάποιο από τα εξής:
• Φλουοροκινονόλη (levofloxacin/Levaquin), σπαρφλοξασίνη (Zagam), γεμιφλοξασίνη (Factive) ή μοξιφλοξασίνη (Avelox)
• Μεγάλη δόση αμοξικιλλίνης ή αμοξικιλλίνης-κλαβουλάνι, συν μια μακρολίδη (αντιβιοτικά όπως η αζιθρομυκίνη, η κλαριθρομυκίνη ή η ερυθρομυκίνη).
• Κεφαλοσπορίνες (αντιβιοτικά όπως η κεφουροξίμη ή η κεφοταξίμη) συν μια μακρολίδη (αντιβιοτικά όπως η αζιθρομυκίνη, η κλαριθρομυκίνη ή η ερυθρομυκίνη).
Αν η αιτία είναι κάποιος ιός, τα κλασικά αντιβιοτικά ΔΕΝ θα είναι αποτελεσματικά. Αλλά και σε αυτή την περίπτωση, μερικές φορές ο γιατρός μπορεί να σας συστήσει αντιβίωση.
Μέτρα που μπορείτε να πάρετε στο σπίτι:
• Να πίνετε πολλά υγρά για να μαλακώσετε τις εκκρίσεις και να αποβάλετε τα φλέγματα.
• Η ανάπαυση είναι πρωταρχικής σημασίας. Βάλτε κάποιον άλλον να κάνει τις δουλειές του σπιτιού.
• Μην παίρνετε αντιβηχικά φάρμακα αν δεν συμβουλευτείτε τον γιατρό σας. Τα αντιβηχικά μπορεί να εμποδίσουν την αποβολή πτυέλων.
• Ελέγχετε τον πυρετό σας με ασπιρίνη, μη στεροειδή αντιφλεγμονώδη φάρμακα (ΝSAIDs, όπως η ιμπουπροφένη ή η ναπροξένη), ή η ακεταμινοφένη. ΜΗΝ δίνετε ασπιρίνη στα παιδιά.
Πρόγνωση
Με τη θεραπεία, οι περισσότεροι ασθενείς βελτιώνονται μέσα σε δύο εβδομάδες. Οι ηλικιωμένοι ή οι εξασθενημένοι ασθενείς μπορεί να χρειαστούν περισσότερο χρόνο αποθεραπείας.
Πιθανότερο να παρουσιάσουν επιπλοκές είναι:
• Οι μεγαλύτεροι σε ηλικία ενήλικες ή παιδιά
• Τα άτομα των οποίων το ανοσοποιητικό σύστημα δεν λειτουργεί σωστά
• Τα άτομα με συνυπάρχοντα σοβαρά προβλήματα, όπως διαβήτη ή κίρρωση του ήπατος.
Ο γιατρός σας μπορεί να ζητήσει να επαναλάβετε την ακτινογραφία θώρακος για να βεβαιωθεί ότι η εικόνα βελτιώθηκε μετά τη λήψη αντιβιοτικών. Ωστόσο, μπορεί να χρειαστούν εβδομάδες προτού η ακτινογραφία βγει καθαρή.
Επιπλοκές
Πιθανές επιπλοκές είναι:
• Αναπνευστική ανεπάρκεια, που απαιτεί μηχάνημα υποστήριξης της αναπνοής ή μηχανικό αναπνευστήρα
• Εμπύημα ή πνευμονικά αποστήματα. Αυτές είναι σπάνιες αλλά σοβαρές επιπλοκές της πνευμονίας. Εκδηλώνονται όταν σχηματισθούν θύλακες με πύον μέσα ή γύρω από τους πνεύμονες. Μερικές φορές για να αφαιρεθούν απαιτείται χειρουργική επέμβαση.
• Σήψη, δηλ. κατάσταση κατά την οποία υπάρχει ανεξέλεγκτη φλεγμονή στο σώμα, που μπορεί να οδηγήσει σε οργανική ανεπάρκεια
• Σύνδρομο οξείας αναπνευστικής δυσχέρειας (ARDS), μια σοβαρή μορφή αναπνευστικής ανεπάρκειας.
Kαλέστε τον γιατρό σας αν παρουσιάσετε:
• Επιδεινούμενα αναπνευστικά προβλήματα
• Δυσκολία στην αναπνοή, ρίγη ή επίμονο πυρετό
• Γρήγορη ή επώδυνη αναπνοή
• Βήχα με ματωμένα ή σκούρα καφέ φλέγματα
• Πόνο στο στήθος που χειροτερεύει όταν βήχετε ή εισπνέετε
• Νυχτερινή εφίδρωση ή απρόσμενη απώλεια βάρους
• Σημάδια πνευμονίας ή αδύναμου ανοσοποιητικού συστήματος, όπως στην περίπτωση του AIDS ή χημειοθεραπείας
Τα νήπια με πνευμονία μπορεί να μην παρουσιάζουν βήχα. Καλέστε τον γιατρό όμως αν το παιδάκι βογκάει ή παρατηρήσετε συσπάσεις στην περιοχή κάτω από τα πλευρά όταν αναπνέει.
Πρόληψη
Πλένετε συχνά τα χέρια σας, ιδιαίτερα αφού έχετε φυσήξει τη μύτη σας, έχετε επισκεφθεί την τουαλέτα, αλλάζετε πάνες, καθώς και πριν το φαγητό ή κατά την προετοιμασία του.
Μην καπνίζετε. Ο καπνός μειώνει την ικανότητα των πνευμόνων να αποκρούσουν τη μόλυνση.
Τα εμβόλια μπορεί να βοηθήσουν στην πρόληψη της πνευμονίας στα παιδιά, τους ηλικιωμένους και τους ανθρώπους που πάσχουν από διαβήτη, άσθμα, εμφύσημα, AIDS, καρκίνο ή άλλες χρόνιες παθήσεις:
• To εμβόλιο για τον πνευμονιόκοκκο (Pneumovax, Prevnar) μειώνει τις πιθανότητες να προσβληθείτε από πνευμονία που οφείλεται στον στρεπτόκοκκο.
• Το εμβόλιο της γρίπης προλαμβάνει την πνευμονία και άλλα προβλήματα που προκαλεί ο ιός της γρίπης. Πρέπει να γίνεται κάθε χρόνο για προστασία από νέα είδη του ιού.
• Εμβόλιο για παιδική πνευμονία που οφείλεται στον αιμόφιλο της γρίπης τύπου β.
• Ενα φάρμακο που ονομάζεται synagis (palivizumab) χορηγείται σε ορισμένα παιδιά μικρότερα των 24 μηνών για πρόληψη ενάντια στην πνευμονία που προκαλείται από τον αναπνευστικό συγκυτιακό ιό.
Εάν πάσχετε από AIDS ή καρκίνο, συμβουλευτείτε τον γιατρό σας για επιπρόσθετους τρόπους πρόληψης κατά της πνευμονίας και άλλων μολύνσεων.
Καούρα
Ορισμός
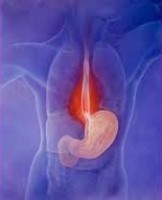
Η καούρα είναι ένα επώδυνο αίσθημα καψίματος στον οισοφάγο, ακριβώς κάτω ή πίσω από το στέρνο. Ο πόνος συχνά ανεβαίνει στο στήθος και μπορεί να διαχέεται στον λαιμό ή τον λάρυγγα.
Εναλλακτικοί ορισμοί
Πύρωση, Μη καρδιακός θωρακικός πόνος
Συνήθεις αιτίες
Σχεδόν κάθε άνθρωπος υποφέρει κατά καιρούς από καούρα. Εάν όμως έχετε συχνά, συνεχή καούρα, μπορεί να πάσχετε από γαστροοισοφαγική παλινδρόμηση (Γ.Ο.Π.).
Φυσιολογικά, όταν τροφή ή υγρό εισέλθει στο στομάχι, ένας μυϊκός δακτύλιος στην απόληξη του οισοφάγου (που ονομάζεται κάτω οισοφαγικός σφιγκτήρας) φράζει τον οισοφάγο. Αν ο μυς αυτός δεν κλείσει καλά, το περιεχόμενο του στομαχιού μπορεί να επιστρέψει (παλινδρομήσει) στον οισοφάγο. Αυτό το περιεχόμενο που δεν έχει χωνευθεί καλά είναι συνήθως όξινο και μπορεί να ερεθίσει τον οισοφάγο, προκαλώντας καούρα και άλλα συμπτώματα.
Η καούρα είναι πιθανότερο να εκδηλωθεί αν πάσχετε από διαφραγματοκήλη, που συμβαίνει όταν το πάνω μέρος του στομαχιού επεκτείνεται προς τη θωρακική κοιλότητα. Κάτι τέτοιο αδυνατίζει τον κάτω οισοφαγικό σφιγκτήρα και καθιστά ευκολότερη την παλινδρόμηση των οξέων από το στομάχι στον οισοφάγο.
Η καούρα μπορεί να είναι αποτέλεσμα μιας εγκυμοσύνης ή να επιδεινωθεί από αυτήν ή από χρήση διαφόρων φαρμάκων.
Τέτοια φάρμακα είναι:
• Αποκλειστές ασβεστίου για την υψηλή αρτηριακή πίεση
• Προγεστίνη για ανωμαλίες στην έμμηνο ρύση ή για αντισύλληψη
• Αντιχολινεργικά (π.χ. για τη ναυτία)
• Ορισμένα βρογχοδιασταλτικά για το άσθμα
• Τρικυκλικά αντικαταθλιπτικά
• Ντοπαμίνη για τη νόσο του Πάρκινσον
• Ηρεμιστικά για την αϋπνία ή τη νευρικότητα
• Β-αναστολείς για την υψηλή αρτηριακή πίεση ή για καρδιοπάθεια
Αν υποψιάζεστε ότι κάποιο από τα φάρμακα που παίρνετε μπορεί να σας προκαλεί καούρα, συμβουλευτείτε τον γιατρό σας. ΠΟΤΕ μην αλλάζετε ή σταματάτε ένα φάρμακο που παίρνετε τακτικά χωρίς να συμβουλευτείτε τον γιατρό σας.
Αγωγή στο σπίτι
Προσέξτε την καούρα και θεραπεύστε την, ιδιαίτερα αν έχετε συχνά συμπτώματα. Συν τω χρόνω, η συνεχόμενη παλινδρόμηση μπορεί να βλάψει τον βλεννογόνο του οισοφάγου και να προκαλέσει σοβαρά προβλήματα. Το καλό νέο είναι ότι με ορισμένες αλλαγές στις καθημερινές σας συνήθειες, θα αποτρέψετε την καούρα και άλλα συμπτώματα της γαστροοισοφαγικής παλινδρόμησης.Οι ακόλουθες συμβουλές θα σας βοηθήσουν να αποφύγετε την καούρα και άλλα συμπτώματα της γαστροοισοφαγικής παλινδρόμησης. Αν τα μέτρα αυτά δεν αποδώσουν, συμβουλευτείτε τον γιατρό σας.
Κατ’ αρχάς, αποφύγετε τροφές και ποτά που ευνοούν την εκδήλωση τροφικής παλινδρόμησης, όπως:
• Αλκοόλ
• Καφεΐνη, αναψυκτικά με ανθρακικό
• Σοκολάτα
• Φρούτα και χυμούς με βάση το κίτρο
• Τομάτες και σάλτσες τομάτας
• Πικάντικα ή λιπαρά φαγητά, πλήρη γαλακτοκομικά προϊόντα
• Μέντα και δυόσμο
Στη συνέχεια, δοκιμάστε να αλλάξετε τις διατροφικές σας συνήθειες:
• Τρώτε μικρότερα γεύματα. Ένα γεμάτο στομάχι ασκεί μεγαλύτερη πίεση στον κάτω οισοφαγικό σφιγκτήρα (LES), αυξάνοντας την πιθανότητα να παλινδρομήσει η τροφή στον οισοφάγο.
• Αποφύγετε να τρώτε 2-3 ώρες πριν τον ύπνο. Η ύπτια θέση με γεμάτο στομάχι οδηγεί σε μεγαλύτερη πίεση του κάτω οισοφαγικού σφιγκτήρα από το περιεχόμενο του στομαχιού.
• Αποφύγετε να σκύβετε ή να γυμνάζεστε αμέσως μετά το φαγητό.
Κάντε άλλες αλλαγές στον τρόπο ζωής σας όπου χρειάζεται:
• Χάστε βάρος αν είστε υπέρβαροι. Η παχυσαρκία αυξάνει την πίεση στην κοιλιακή χώρα και σπρώχνει το περιεχόμενο του στομαχιού προς τον οισοφάγο. Σε ορισμένες περιπτώσεις, τα συμπτώματα της γαστροοισοφαγικής παλινδρόμησης υποχωρούν αμέσως όταν το υπέρβαρο άτομο χάσει 5-7 κιλά.
• Σταματήστε το κάπνισμα. Τα χημικά που περιέχουν τα τσιγάρα αδυνατίζουν τον κάτω οισοφαγικό σφιγκτήρα.
• Να κοιμάστε με το κεφάλι ψηλότερα από το σώμα, κατά 15 εκατοστά περίπου. Αν κοιμάστε με το κεφάλι ψηλότερα από το στομάχι, μειώνεται η πιθανότητα παλινδρόμησης στον οισοφάγο τροφής που δεν έχει επαρκώς χωνευθεί. Βάλτε βιβλία, τούβλα ή ξύλα κάτω από το πόδια στο πάνω μέρος του κρεβατιού. Ή χρησιμοποιήστε ένα μαξιλάρι σε σχήμα σφήνας κάτω από το στρώμα. Η ύπνος με το κεφάλι σε πολλά μαξιλάρια μόνο ΔΕΝ έχει αποτέλεσμα στην ανακούφιση από την καούρα.
• Αποφύγετε τα στενά ρούχα ή τις σφιχτές ζώνες στη μέση. Πιέζουν το στομάχι και μπορεί να προκαλέσουν παλινδρόμηση της τροφής.
• Μειώστε το άγχος. Δοκιμάστε γιόγκα, Τάι Τσι ή διαλογισμό.
Καλέστε το 166 αν:
- Κάνετε εμετό με αίμα ή με όψη κόκκων καφέ.
- Τα κόπρανά σας είναι μαύρα (σαν πίσσα) ή καφέ.
- Το αίσθημα του καψίματος συνοδεύεται από σφίξιμο στο στήθος, πίεση ή βάρος. Μερικές φορές τα συμπτώματα του εμφράγματος αποδίδονται εσφαλμένα σε καούρα.
Καλέστε τον γιατρό σας αν:
• Το πρόβλημα επανέρχεται συχνά ή δεν αποκαθίσταται με λίγες βδομάδας θεραπείας στο σπίτι.
• Αρχίζετε να χάνετε βάρος, χωρίς λόγο.
• Έχετε δυσκολία στην κατάποση (σας ‘κάθεται’ το φαγητό στον λαιμό καθώς καταπίνετε).
• Έχετε έναν επίμονο, ανεξήγητο βήχα ή σφύριγμα στην αναπνοή.
• Τα συμπτώματά σας επιδεινώνονται με τα αντιόξινα ή τους αναστολείς Η2.
• Πιστεύετε ότι ένα από τα φάρμακα που παίρνετε σάς δημιουργεί την καούρα. ΜΗΝ αλλάζετε ή διακόπτετε ένα φάρμακο, χωρίς να το συζητήσετε πρώτα με τον γιατρό σας.
Τι να περιμένετε από την επίσκεψη στον γιατρό
Η καούρα είναι εύκολο να διαγνωσθεί από τα συμπτώματα που θα περιγράψετε στον γιατρό σας. Μερικές φορές όμως συγχέεται με ένα άλλο στομαχικό πρόβλημα, που ονομάζεται δυσπεψία. Αν η διάγνωση δεν είναι εύκολη, μπορεί ο γιατρός σας να σας συστήσει να επισκεφθείτε έναν γαστρεντερολόγο για περαιτέρω εξετάσεις.
Κατ’ αρχάς ο γιατρός σας θα σας εξετάσει και θα σας κάνει ερωτήσεις όπως:
• Πότε άρχισε;
• Πόσο κρατά κάθε επεισόδιο;
• Είναι η πρώτη φορά που παθαίνετε καούρα;
• Τι τρώτε συνήθως στα γεύματά σας; Πριν αισθανθείτε καούρα, είχατε φάει κάτι πικάντικο ή λιπαρό;
• Καταναλώνετε πολύ καφέ, άλλα καφεϊνούχα ποτά ή αλκοόλ; Καπνίζετε;
• Φοράτε ρούχα που είναι στενά γύρω από τη μέση, το στήθος ή την κοιλιά;
• Ο πόνος διαχέεται και στο στέρνο, το σαγόνι, το χέρι ή και αλλού;
• Τι φάρμακα παίρνετε;
• Κάνετε εμετό με αίμα ή μαύρου χρώματος;
• Βλέπετε αίμα στα κόπρανα;
• Έχετε κόπρανα μαύρα, σαν πίσσα;
• Έχετε κι άλλα συμπτώματα παράλληλα με την καούρα;
Μπορεί να χρειαστούν οι εξής εξετάσεις:
• Σειρά ακτινογραφιών με χρήση βαρίου
• Κινητικότητα οισοφάγου για τη μέτρηση της πίεσης του κάτω οισοφαγικού σφιγκτήρα
• Ενδοσκόπηση για την εξέταση του βλεννογόνου του οισοφάγου και του στομαχιού
Αν η αγωγή στο σπίτι δεν έχει επιτυχία, ο γιατρός σας μπορεί να σας γράψει κάποια φάρμακα που μειώνουν την έκκριση οξέων. Αυτά είναι ισχυρότερα από τα μη συνταγογραφούμενα φάρμακα. Οποιοδήποτε ίχνος αιμορραγίας απαιτεί πιο σύνθετη μέθοδο θεραπείας.
Μονοπυρήνωση
Η μονοπυρήνωση είναι μια ιογενής λοίμωξη που προκαλεί πυρετό, πονόλαιμο (κυνάγχη), και διόγκωση των λεμφαδένων (λεμφαδενοπάθεια), ιδιαίτερα αυτών που βρίσκονται στο λαιμό (τραχηλικοί).
Αίτια, επίπτωση, και παράγοντες κινδύνου
Η μονοπυρήνωση, μεταδίδεται συχνά με το σίελο και τη στενή επαφή. Η νόσος είναι γνωστή ως «ασθένεια του φιλιού» (kissing disease), και συμβαίνει συχνότερα στις ηλικίες μεταξύ 15 και 17 ετών. Ωστόσο, η λοίμωξη μπορεί να αναπτυχθεί σε οποιαδήποτε ηλικία.
Η μονοπυρήνωση συνδέεται συνήθως με τον ιό Epstein-Barr . Μπορεί, ωστόσο, να προκληθεί και από άλλους ιούς, όπως τον κυτταρομεγαλοϊό .
Συμπτώματα
Η μονοπυρήνωση μπορεί να ξεκινήσει σταδιακά, με καταβολή, ένα γενικότερο αίσθημα αδιαθεσίας, κεφαλαλγία, και πονόλαιμο. Ο πονόλαιμος προοδευτικά επιδεινώνεται. Οι αμυγδαλές διογκώνονται και καλύπτονται από υπόλευκο-κίτρινο επίχρισμα . Οι τραχηλικοί λεμφαδένες είναι συχνά διογκωμένοι και επώδυνοι στην ψηλάφηση.
Ένα «ροζ» εξάνθημα που μοιάζει με της ιλαράς (ερυθηματώδες κηλιδοβλατιδώδες εξάνθημα) μπορεί να εμφανισθεί. Η συχνότητα εμφάνισής του αυξάνεται με τη λήψη αμπικιλλίνης ή αμοξυκιλλίνης. (ΔΕΝ πρέπει να λαμβάνονται αντιβιοτικά χωρίς να υφίσταται θετικό Strep test-δοκιμασία ανίχνευσης μικροβιακού αντιγόνου).
Τα συμπτώματα της μονοπυρήνωσης περιλαμβάνουν:
• Υπνηλία
• Πυρετό
• Δυσφορία, ανησυχία, αίσθημα γενικευμένης αδιαθεσίας
• Απώλεια της όρεξης
• Μυαλγίες ή δυσκαμψία των μυών
• Πονόλαιμο (κυνάγχη)
• Διογκωμένους λεμφαδένες, ιδιαίτερα τραχηλικούς και μασχαλιαίους
• Σπληνομεγαλία
Συμπτώματα που εμφανίζονται με μικρότερη συχνότητα περιλαμβάνουν:
• Θωρακικό πόνο
• Βήχα
• Καταβολή
• Κεφαλαλγία
• Εξάνθημα
• Ίκτερο (κίτρινη χρώση του δέρματος, των σκληρών και των βλεννογόνων)
• Αυχενική δυσκαμψία
• Επίσταξη (ρινορραγία)
• Ταχυκαρδία
• Ευαισθησία στο φως
• Δύσπνοια
Σημεία και διαγνωστικές εξετάσεις
Κατά τη φυσική εξέταση ο ιατρός μπορεί να διαπιστώσει την ύπαρξη διογκωμένων πρόσθιων και οπίσθιων τραχηλικών λεμφαδένων, καθώς και διογκωμένων αμυγδαλών που καλύπτονται από υπόλευκο-κίτρινο επίχρισμα.
Ο ιατρός ενδέχεται, επίσης, να διαπιστώσει διογκωμένο ήπαρ ή σπλήνα, κατά την ψηλάφηση της κοιλίας. Μπορεί να υπάρχει δερματικό εξάνθημα.
Οι αιματολογικές εξετάσεις συχνά αποκαλύπτουν αυξημένο αριθμό λευκοκυττάρων και λευκοκύτταρα με ασυνήθιστη μορφολογία που ονομάζονται άτυπα λεμφοκύτταρα. Αυτά είναι ορατά κατά την εξέταση δείγματος περιφερικού αίματος με το μικροσκόπιο. Τα άτυπα λεμφοκύτταρα και οι μη φυσιολογικές εξετάσεις της ηπατικής λειτουργίας (αύξηση ηπατικών ενζύμων) αποτελούν χαρακτηριστικά γνωρίσματα της νόσου.
• Η δοκιμασία ανίχνευσης ειδικών ετερόφιλων αντισωμάτων (monospot test) θα είναι θετική για τη λοιμώδη μονοπυρήνωση.
• Μια ειδική δοκιμασία που ανιχνεύει τίτλους αντισωμάτων μπορεί να βοηθήσει στη διάκριση μιας πρόσφατης (οξείας) λοίμωξης από EBV από κάποια που συνέβη στο παρελθόν.
Θεραπευτική αντιμετώπιση
Στόχος της θεραπείας είναι η ανακούφιση των συμπτωμάτων. Φάρμακα όπως τα στεροειδή (πρεδνιζόνη) και τα αντιϊκά (όπως η ακυκλοβίρη) προσφέρουν ελάχιστο ή κανένα όφελος.
Για την ανακούφιση των συμπτωμάτων:
• να λαμβάνετε άφθονα υγρά,
• να κάνετε γαργάρες με ζεστό αλατόνερο για την καταπράυνση του πονόλαιμου,
• συστήνεται ανάπαυση και ξεκούραση,
• να λαμβάνετε ακεταμινοφένη (παρακεταμόλη) ή ιβουπροφένη για την αντιμετώπιση του πόνου και του πυρετού.
Επιπλέον πρέπει να αποφεύγετε την έντονη σωματική άσκηση και άθληση καθ' όσο υπάρχει σπληνομεγαλία (προς αποφυγή ρήξης σπληνός).
Πορεία -Πρόγνωση
Ο πυρετός συνήθως υποχωρεί εντός 10 ημερών, και οι διογκωμένοι λεμφαδένες και ο σπλην αποκαθίστανται εντός 4 εβδομάδων. Η καταβολή παύει να υπάρχει με την πάροδο λίγων εβδομάδων, αν και ενδέχεται να παραταθεί για 2 ως 3 μήνες.
Επιπλοκές
- ενδεχόμενη θανατηφόρος εξέλιξη σε άτομα με εξασθενημένο ανοσοποιητικό σύστημα
- αιμολυτική αναιμία
- ηπατίτιδα με εμφάνιση ίκτερου (συχνότερα σε ασθενείς ηλικίας μεγαλύτερης των 35 ετών)
- φλεγμονή των όρχεων (ορχίτιδα)
- νευρολογικές επιπλοκές (σπάνια), περιλαμβάνουν:
- μηνιγγίτιδα
- επιληπτικές κρίσεις
- παροδική παράλυση του προσωπικού νεύρου (πάρεση τύπου Bell)
- ασυντόνιστες κινήσεις (αταξία).
- δευτεροπαθής λοίμωξη του φάρυγγα
- ρήξη σπληνός (σπάνια). Να αποφεύγετε την εφαρμογή πίεσης στο σπλήνα).
Πότε να επικοινωνήσετε με τον ιατρό σας
Τα αρχικά συμπτώματα της μονοπυρήνωσης προσομοιάζουν κατά πολύ με τη συμπτωματολογία μιας τυπικής ιογενούς λοίμωξης. Δεν είναι αναγκαίο να επικοινωνήσετε με τον ιατρό σας, εκτός αν τα συμπτώματα διαρκούν περισσότερο από 10 ημέρες ή αν εκδηλώσετε κάποιο από τα ακόλουθα:
• πόνο στην περιοχή της κοιλίας
• δύσπνοια
• υψηλό πυρετό (μεγαλύτερο απο 38,6 βαθμούς κελσίου) που επιμένει
• σοβαρή κεφαλαγία
• σοβαρή κυνάγχη (πονόλαιμο) και διόγκωση των αμυγδαλών
• αδυναμία στα άνω και κάτω άκρα
• κίτρινη χρώση του σκληρού χιτώνα στους οφθαλμούς και του δέρματος
Αναζητήστε επείγουσα ιατρική βοήθεια αν εμφανίσετε:
• οξύ, διαξιφιστικό, έντονο κοιλιακό πόνο
• σημαντική δύσπνοια ή δυσχέρεια στην κατάποση
• αυχενική δυσκαμψία ή σοβαρή αδυναμία.
Πρόληψη
Άτομα με μονοπυρήνωση ενδέχεται να είναι μολυσματικά κατά τη διάρκεια της εμφάνισης των συμπτωμάτων τους, καθώς και για λίγους μήνες μετά την αποδρομή τους. Η χρονική διάρκεια της μολυσματικότητας κάποιου που νοσεί ποικίλει. Ο ιός μπορεί να επιβιώσει για κάποιες ώρες έξω από το σώμα. Να αποφεύγετε τα φιλιά ή την κοινή χρήση οικιακών σκευών αν εσείς ή κάποιος άλλος έχει μονοπυρήνωση.
Σκωληκοειδίτις
Ορισμός
Ο σκωληκοειδίτις είναι η φλεγμονή της σκωληκοειδής αποφύσεως. Η σκωληκοειδής απόφυση είναι ένας μικρός σάκκος προσκολλημένος στην αρχή του παχέους εντέρου.
Αίτια, συχνότητα και παράγοντες κινδύνου
Ο σκωληκοειδίτις είναι μία από τις συχνότερες αιτίες που χρήζει άμεσης χειρουργικής αντιμετώπισης στις Η.Π.Α. Προκαλείται όταν αποφράσσεται από έναν κοπρόλιθο, κάποιο ξένο σώμα ή σπανιότερα, από έναν όγκο.
Συμπτώματα
Τα συμπτώματα της σκωληκοειδίτιδας ποικίλουν. Είναι πολύ δύσκολο να τεθεί η διάγνωσή της στα μικρά παιδιά, στους ηλικιωμένους και στις γυναίκες που έχουν μόλις τεκνοποιήσει.
Τυπικά, τα πρώτα συμπτώματα είναι ένα περιομφαλικό άλγος (Βλ. Κοιλιακό άλγος). Το άλγος αρχικά μπορεί να έχει ασαφή χαρακτήρα, κατά την εξέλιξή του όμως, γίνεται οξύ κι έντονο. Ενδέχεται ο ασθενής να έχει μειωμένη όρεξη για φαγητό, ναυτία, έμετο και δεκατική πυρετική κίνηση.
Καθώς η φλεγμονή της σκωληκοειδίτιδας εξελίσσεται, ο πόνος μεταναστεύει πλέον στην κάτω κοιλιακή χώρα, πιο συγκεκριμένα στο δεξιό λαγόνιο βόθρο και μαρτυρώντας κάτωθεν αυτού, την ακριβή τοποθεσία της φλεγμένουσας σκωληκοειδής απόφυσης (σημείο McBurney στη χειρουργική ορολογία).
Αν ραγεί η φλεγμονή της σκωληκοειδής απόφυσης, μπορεί να παρατηρηθεί μια προσωρινή ύφεση του άλγους και φαινομενικά βελτίωση της κατάστασης. Ωστόσο, με την προσβολή του περιτόναιου οδηγώντας σε περιτονίτιδα, ο πόνος επιδεινώνεται και η κλινική κατάσταση είναι πλέον κρίσιμη.
Το κοιλιακό άλγος μπορεί να επιδεινωθεί κατά τη βάδιση ή το βήχα. Ο ασθενής προτιμά να παραμένει ακίνητος διότι ο πόνος επιτείνεται με τις κινήσεις.
Μετεγενέστερα τα συμπτώματα περιλαμβάνουν:
- Ρίγη
- Δυσκοιλιότητα
- Διάρροια
- Πυρετός
- Απώλεια όρεξης για φαγητό
- Ναυτία
- Τρέμουλο
- Έμετος
Σημεία και παρά-κλινικές εξετάσεις
Σε ύπαρξη φλεγμονής της σκωληκοειδής αποφύσεως, το άλγος του ασθενούς
εκλύεται έντονα με την άρση της παλάμης, κατά την ψηλάφηση από τον εξετάζοντα ιατρό (σημείο αναπηδώσας ευαισθησίας). Σε ύπαρξη περιτονίτιδας, η περιομφαλική ψηλάφηση προκαλεί σανιδώδης ύπαρξη κοιλιακών μυών.
Η δακτυλική εξέταση του ορθού, μπορεί να αποκαλύψει ευαισθησία στη δεξιά πλευρά του ορθού.
Ο γιατρός συνήθως μπορεί να θέσει τη διάγνωση της οξείας σκωληκοειδής απόφυσης με βάση τα περιγραφόμενα από τον ασθενή, συμπτώματα, τη φυσική εξέταση και τις παρά-κλινικές εξετάσεις. Σε κάποιες περιπτώσεις ίσως χρειαστούν πρόσθετες εξετάσεις όπως:
- Αξονική τομογραφία κοιλίας
- Υπέρηχος κοιλίας
- Διαγνωστική λαπαροσκόπηση
Θεραπεία
Σε περίπτωση μη επεπλακείσας σκωληκοειδίτιδας, ο χειρουργός προχωρεί σε εξαίρεση της σκωληκοειδής απόφυσης, αφού τεθεί στα επείγοντα η διάγνωση. Για πληροφορίες αυτού του τύπου χειρουργείου βλ. σκωληκοειδεκτομή.
Επειδή όμως οι εξετάσεις με βάση των οποίων τίθεται η διάγνωση της οξείας σκωληκοειδίτιδας, δεν είναι ειδικές, υπάρχει περίπτωση κατά τη χειρουργική επέμβαση να αποδειχθεί τελικά ότι δε φλεγμαίνει η σκωληκοειδής απόφυση. Στην κατάσταση αυτή, ο χειρουργός αφαιρεί την απόφυση κι εξετάζει την κοιλιακή χώρα για να αποκαλυφθεί η αιτία του κοιλιακού άλγους.
Αν κατά την αξονική τομογραφία της κοιλίας αποκαλυφθεί ότι υπάρχει απόστημα από τη σκωληκοειδείς απόφυση που έχει υποστεί ρήξη, το πιθανότερο είναι να χρειαστεί ο ασθενής φαρμακευτική αγωγή για τη φλεγμονή και να ακολουθήσει σε δεύτερο χρόνο, μετά το πέρας της φλεγμονής, σκωληκοειδεκτομή.
Πρόγνωση
Αν η σκωληκοειδής απόφυση αφαιρεθεί προτού της ρήξης, η ίαση επέρχεται σύντομα μετά το χειρουργείο. Αν ραγεί πριν το χειρουργείο, η ίαση επέρχεται αργότερα και υπάρχει μεγαλύτερη πιθανότητα ανάπτυξη αποστημάτων κι επιπλοκών.
Επιπλοκές
- Συμφύσεις μεταξύ ενδοκοιλιακών οργάνων ή του εντέρου με το επικείμενο δέρμα (συρίγγιο)
- Απόστημα
- Φλεγμονή του χειρουργικού τραύματος
- Περιτονίτιδα
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε το 166 σε περίπτωση που:
- Αισθάνεστε έντονους, αιφνίδιους κι οξύς πόνους
- Συνυπάρχει πυρετός κι άλγος
- Αιματέμεση κι αιματοχεσία
- Σκληρό κοιλιακό άλγος ευαίσθητο στην αφή
- Δυσκολίες αφόδευσης, ιδίως στην περίπτωση που έχετε έμετο
- Παρουσιάζεται άλγη στον ώμο, στο θώρακα και στον τράχηλο
- Νιώσετε ζάλη
Καλέστε τον ιατρό σας αν νιώσετε πόνο στο δεξιό υπογάστριο ή άλλα συμπτώματα της σκωληκοειδίτιδας. Ακόμη καλέστε τον ιατρό σας αν:
- Νιώθετε ναυτία κι έλλειψη όρεξης για φαγητό
- Έχετε απώλεια βάρους αθέλητα
- Ικτερική χροιά των ματιών ή των φβενογόνων
- Μετεωρισμό για περισσότερο από δύο μέρες
- Έχετε διάρροια για περισσότερο από πέντε μέρες ή το παιδί - βρέφος σας έμετο για περισσότερο από δώδεκα ώρες.
- Κοιλιακή δυσφορία περισσότερο της μίας εβδομάδας
- Αν νιώθετε τσούξιμο κατά την ούρηση ή ουρείτε περισσότερο από συνήθως
- Έχετε άλγος κι ενδέχεται να κυοφορείται
- Το άλγος επιδεινώνεται όταν λαμβάνετε αντιοξεικά ή τρώτε κάτι.
Αγκυλωτική σπονδυλίτιδα
Ορισμός
Η αγκυλωτική σπονδυλίτιδα είναι μια ασθένεια που εξελίσσεται μακροπρόθεσμα και προκαλεί φλεγμονή στις αρθρώσεις ανάμεσα στους σπονδύλους και στις αρθρώσεις μεταξύ σπονδυλικής στήλης και λεκάνης. Τελικά, οι σπόνδυλοι που έχουν προσβληθεί ενώνονται μεταξύ τους και γίνονται δύσκαμπτοι (αγκύλωση).
Δείτε επίσης: Αρθρίτιδα
Εναλλακτικοί ορισμοί
Ρευματοειδής σπονδυλίτιδα – Σπονδυλίτιδα – Σπονδυλοαρθροπάθεια – Οροαρνητική αρθροπάθεια
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Η αιτία της αγκυλωτικής σπονδυλίτιδας δεν είναι γνωστή αλλά τα γονίδια φαίνεται πως παίζουν έναν ρόλο.
Η ασθένεια συνήθως εμφανίζεται σε ηλικίες μεταξύ των 20 και 40 χρόνων, αλλά μπορεί να εμφανιστεί και πριν την ηλικία των 10. Προσβάλλει περισσότερο τους άνδρες παρά τις γυναίκες. Στους παράγοντες κινδύνου περιλαμβάνονται:
• Οικογενειακό ιστορικό αγκυλωτικής σπονδυλίτιδας
• Φύλο (άνδρας)
Συμπτώματα
Η ασθένεια ξεκινά με πόνο χαμηλά στην πλάτη που έρχεται και φεύγει.
• Ο πόνος και η δυσκαμψία χειροτερεύουν το βράδυ, νωρίς το πρωί ή όταν δεν υπάρχει σωματική δραστηριότητα. Μπορεί ακόμα και να σας ξυπνήσει από τον ύπνο.
• Ο πόνος συνήθως υποχωρεί με σωματική δραστηριότητα ή άσκηση.
• Ο πόνος στην πλάτη μπορεί να ξεκινά από τις ιερολαγόνιες αρθρώσεις (μεταξύ της λεκάνης και της σπονδυλικής στήλης). Συν τω χρόνω, μπορεί να επεκταθεί σε μέρος της σπονδυλικής στήλης ή και σε ολόκληρη τη σπονδυλική στήλη.
Μπορεί να χάσετε μέρος της κινητικότητας του κάτω μέρους της σπονδυλικής στήλης. Επίσης ίσως να μην μπορείτε να τεντώσετε εντελώς το στήθος επειδή προσβάλλονται και οι αρθρώσεις μεταξύ των πλευρών.
Η κόπωση είναι ένα επίσης σύνηθες σύμπτωμα.
Άλλα, λιγότερο συνήθη, συμπτώματα είναι:
• Φλεγμονή του ματιού ή ιρίτιδα
• Πόνος στις φτέρνες
• Πόνος και δυσκαμψία στα ισχία
• Πόνος και οίδημα στις αρθρώσεις των ώμων, των γονάτων και των αστραγάλων
• Απώλεια όρεξης
• Ελαφρός πυρετός
• Απώλεια βάρους
Ενδείξεις και εξετάσεις
Στις διαγνωστικές εξετάσεις περιλαμβάνονται:
• Γενική αίματος
• Ταχύτητα καθίζησης
• Αντιγόνο HLA-B27
• Ακτινογραφίες σπονδυλικής στήλης και λεκάνης
Θεραπεία
Ο γιατρός μπορεί να σας συστήσει μη στερινοειδή αντιφλεγμονώδη φάρμακα (NSAIDs) για τον έλεγχο του πόνου και τη μείωση της φλεγμονής.
Μια άλλη θεραπεία που συνιστάται είναι με κορτικοστεροειδή φάρμακα ή με φάρμακα που καταστέλλουν το ανοσοποιητικό σύστημα. Ορισμένα φάρμακα που ονομάζονται αναστολείς TNF (ετανερσέπτη, ανταλιμουμάμπη, ινφλιξιμάμπη) και μπλοκάρουν μια φλεγμονώδη πρωτεΐνη, έχουν αποδειχτεί αποτελεσματικά στη βελτίωση των συμπτωμάτων της αγκυλωτικής σπονδυλίτιδας.
Ορισμένοι θεράποντες χρησιμοποιούν φάρμακα που μπλοκάρουν την ανάπτυξη των κυττάρων (κυτοτοξικά φάρμακα) σε άτομα που δεν ανταποκρίνονται ικανοποιητικά στα κορτικοστεροειδή ή που είναι εξαρτημένα από υψηλές δόσεις κορτικοστεροειδών.
Χειρουργική επέμβαση μπορεί να γίνει αν ο πόνος ή η βλάβη στις αρθρώσεις είναι σοβαρή.
Οι ασκήσεις μπορούν να βοηθήσουν στη βελτίωση της στάσης του σώματος και στην αναπνοή. Ο ύπνος σε ευθεία ύπτια θέση μπορεί επίσης να βοηθήσει στη σωστή στάση του σώματος.
Πρόγνωση
Η πορεία της ασθένειας είναι απρόβλεπτη. Τα συμπτώματα έρχονται και φεύγουν ανά πάσα στιγμή. Τα περισσότερα άτομα μπορούν να κινούνται εκτός κι αν έχουν προσβληθεί σοβαρά τα ισχία.
Επιπλοκές
Σπάνια, οι ασθενείς μπορεί να υποστούν ανεπάρκεια αορτής και καρδιακές αρρυθμίες.
Ορισμένοι ασθενείς μπορεί να υποστούν κυστική ίνωση ή αποφρακτική πνευμονοπάθεια.
Καλέστε τον γιατρό σας
Καλέστε τον γιατρό σας αν:
• Παρουσιάζετε συμπτώματα αγκυλωτικής σπονδυλίτιδας
• Πάσχετε από αγκυλωτική σπονδυλίτιδα και παρουσιάσετε νέα συμπτώματα κατά τη διάρκεια της θεραπείας
Πρόληψη
Τρόπος πρόληψης δεν υπάρχει. Η γνώση των παραγόντων κινδύνου μπορεί να οδηγήσει σε έγκαιρη διάγνωση και θεραπεία.
Χολόλιθοι
Ορισμός
Οι χολόλιθοι έχουν σκληρή σύσταση κι αποτελούν βοτσαλοειδές τύπου εναποθέσεις εντός της χοληδόχου κύστης. Οι χολόλιθοι μπορεί να είναι τόσο μικροί, όσο ένας κόκκος άμμου ή τόσο μεγάλοι, όσο ένα μπαλάκι του τένις.
Εναλλακτικοί ορισμοί
Χολολιθίαση, προσβολή χοληδόχου κύστεως, ηπατικός κολικός, προσβολή χολόλιθου, λίθος χοληδόχου πόρου, χολόλιθος, χολικοί λίθοι.
Αίτια, συχνότητα και παράγοντες κινδύνου
Τα αίτια των χολόλιθων ποικίλουν. Υπάρχουν δύο κύριοι τύποι χολόλιθου:
- Λίθοι από χοληστερόλη. Οι χολόλιλθοι χοληστερόλης είναι συγκριτικά οι πιο κοινοί. Οι χοληστερινικοί χολόλιθοι δεν έχουν καμία σχέση με τα επίπεδα χοληστερόλης στο αίμα.
- Λίθοι που σχηματίζονται από πολύ μεγάλη ποσότητα χολής εντός της χοληδόχου κύστεως. Η χολή είναι μια ουσία που παράγεται από το πάγκρεας και βοηθά τον οργανισμό να διατελέσει την πέψη των λιπών. Η χολή σχηματίζεται από νερό, χοληστερόλη, χολικά άλατα κι άλλες χημικές ουσίες, όπως η μπιλιρουμπίνη. Τέτοιου είδους λίθοι ονομάζονται και χρωστικοί.
Οι χολόλιθοι εμφανίζονται συχνότερα στις γυναίκες, σε ορισμένες φυλές, όπως οι ιθαγενείς Αμερικανοί και σε άτομα άνω των 40 ετών.
Τα παρακάτω ευνοούν το σχηματισμό χολόλιθων:
- Αδυναμία της χοληδόχου κύστεως να αποβάλλει σωστά όλη τη χολή που περιέχει (πιθανώς να συμβεί κατά την περίοδο της κύησης).
- Παθολογικές καταστάσεις που προκαλούν το ήπαρ να υπερπαράγει χολή, όπως η αιμολυτική αναιμία και η δριπανοκυτταρική αναιμία.
- Κίρρωση του ήπατος και η φλεγμονή του χοληδόχου πόρου (χρωστικοί λίθοι).
- Σακχαρώδης διαβήτης
- Η μεταμόσχευση μυελού των οστών ή συμπαγών οργάνων.
- Ταχεία απώλεια βάρους, ιδιαίτερα στην περίπτωση που ακολουθείτε μια δίαιτα πτωχή σε θερμίδες.
- Λαμβάνοντας τροφή ενδοφλεβίως για μακρύ χρονικό διάστημα (ενδοφλέβια τροφή).
Συμπτώματα
Πολλά άτομα που είχαν χολόλιθους, δεν εμφάνισαν κανένα σύμπτωμα. Οι χολόλιθοι ανευρίσκονται τυχαία, κατά τη λήψη μιας ακτινογραφίας, χειρουργείο κοιλιακής χώρας ή άλλες ιατρικές διαδικασίες.
Ωστόσο, αν ένας ευμεγέθης λίθος αποφράξει είτε το χοληδόχο πόρο είτε τον κοινό χοληδόχο πόρο (χοληδοχολιθίαση), μπορεί να παρουσιάσετε έναν συσφηκτικό πόνο στη μέση ή άνω κοιλιακή χώρα. Αυτός είναι ο γνωστός ηπατικός κολικός. Ο πόνος υποχωρεί με τη δίοδο του λίθου στο πρώτο τμήμα του λεπτού εντέρου (δωδεκαδάκτυλο).
Τα συμπτώματα που μπορεί να εμφανιστούν περιλαμβάνουν:
- Άλογος επιγαστρίου
o Επέκταση έως τη ράχη ή λίγο κάτωθεν του δεξιού ώμου
o Εμφάνιση μετά τη λήψη γεύματος
- Πυρετός
- Κιτρινόφαιη χροιά δέρματος κι οφθαλμικών επεφυκότων (ίκτερος).
Άλλα πρόσθετα συμπτώματα που μπορεί να εμφανιστούν περιλαμβάνουν:
- Αίσθημα κοιλιακής πληρότητας
- Αποχρωματισμός κοπράνων
- Ναυτία κι έμετος.
Επισκεφθείτε άμεσα τον ιατρό σας αν παρουσιάζετε συμπτώματα χολόλιθων. Οι τελευταίοι ανευρίσκονται σε πολλά άτομα που πάσχουν από καρκίνο της χοληδόχου κύστεως.
Σημεία και παρα-κλινικές εξετάσεις
Οι διαγνωστικές εξετάσεις για τη διαπίστωση χολόλιθων ή φλεγμονής χοληδόχου κύστεως περιλαμβάνουν:
- Υπέρηχος κοιλίας
- Αξονική τομογραφία κοιλίας
- Παλλίνδρομη ενδοσκοπική χολαγγειοπαγκρεατογραφία (ERCP).
- Ραδιοϊσότοπος υπέρηχος χολής
- Υπέρηχος δια ενδοσκοπίου
- Μαγνητική χολαγγειοπαγκρεατογραφία (MRCP)
- Διαδερμική διηπατική χολανγγειογραφία (PTCA).
Ο ιατρός σας μπορεί να προβεί στις ακόλουθες αιματολογικές εξετάσεις:
- Χολελιθρίνης
- Δοκιμασίες ηπατικής λειτουργίας
- Παγκρεατικά ένζυμα
Θεραπεία
ΧΕΙΡΟΥΡΓΙΚΗ ΑΝΤΙΜΕΤΩΠΙΣΗ
Υπάρχει περίπτωση να έχετε χολολιθίαση, αλλά να μην παρουσιάσετε κανένα σύμπτωμα. Η χολολιθίαση μπορεί να μην ανευρεθεί, έως ότου κάνετε έναν υπέρηχο κοιλίας για άσχετο λόγο. Μπορεί να μη χρειαστεί να προβείτε στη χειρουργική λύση, μόνον κι όταν, εμφανιστούν τα πρώτα συμπτώματα.
Γενικά, οι ασθενείς με συμπτώματα χολολιθίασης χρήζουν είτε άμεσης χειρουργικής αποκατάστασης είτε χειρουργική αποκατάσταση σε δεύτερο χρόνο.
- Παλαιότερα, η ανοιχτή χολοκυστεκτομή (αφαίρεση χολής), ήταν η λύση επιλογής για τις μη επιπλακείσες περιπτώσεις. Ωστόσο, σήμερα δε προτιμάται αυτή η τεχνική.
- Η λαπαροσκοπική χολοκυστεκτομή, είναι η λύση επιλογής στις μέρες μας. Με τη μέθοδο αυτή, εκτελούνται μικρότερες χειρουργικές τομές, γεγονός που επιτρέπει τη γρηγορότερη ανάρρωση. Οι ασθενείς συχνά παίρνουν εξιτήριο, αν όχι την ίδια μέρα του χειρουργείου, την επομένη.
Η παλλίνδρομη ενδοσκοπική χολαγγειοπαγκρεατογραφία (ERCP) και μια δοκιμασία που ονομάζεται σφιγκτηρεκτομή, μπορούν να χρησιμοποιηθούν, για να εντοπιστούν και να αντιμετωπισθούν παράλληλα, χολόλιθοι στον κοινό χοληδόχο πόρο.
ΛΙΘΟΤΡΙΨΙΑ
Λιθοτριψία με ηλεκτρουδρυλικά κύματα, έχουν επίσης χρησιμοποιηθεί σε άτομα που δε δύναται να χειρουργηθούν. Ωστόσο και η μέθοδος αυτή δε προτιμάται λόγω της συχνότητας επανεμφάνισης των λίθων.
Πρόγνωση
Οι χολόλιθοι σχηματίζονται πολλές φορές ασυμπτωματικά. Δε παρατηρείτε πολύ συχνά, αλλαγή στα συμπτώματα ή τις επιπλοκές. Το μεγαλύτερο ποσοστό των ασθενών που έτυχαν χειρουργικής αντιμετώπισης, δεν επανεμφάνισαν συμπτώματα (αν πράγματι τα συμπτώματα οφείλονταν στους χολόλιθους).
Επιπλοκές
Η απόφραξη του χοληδόχου πόρου η του κοινού χοληδόχου πόρου από χολόλιθο, μπορεί να προκαλέσει τις παρακάτω επιπλοκές:
- Οξεία χοληκυστίτιδα
- Χολαγγειϊτιδα
- Χοληκυστίτιδα – χρόνια
- Χοληδοχολιθίαση
- Παγκρεατίτιδα
Πότε να επικοινωνήσετε με τον ιατρό σας.
Κλείστε ένα ραντεβού με το ιατρό σας αν έχετε:
- Άλγος επιγαστρίου
- Ικτερική χροιά δέρματος και των οφθαλμικών επεφυκότων.
Πρόληψη
Δεν υπάρχει τρόπος αποφυγής μη δημιουργίας των χολόλιθων. Αν εμφανίσετε συμπτώματα χολολιθίασης, για τον καλύτερο έλεγχο των τελευταίων, ίσως να βοηθήσουν αν ακολουθείστε μια δίαιτα με χαμηλά λιπαρά και χάσετε σωματικό βάρος.
Αμυγδαλίτιδα
Ορισμός
Η αμυγδαλίτιδα είναι η φλεγμονή (οίδημα )των αμυγδαλών.
Αίτια, συχνότητα και παράγοντες κινδύνου
Οι αμυγδαλές είναι λεμφαδένες που βρίσκονται όπισθεν της στοματικής κοιλότητας και άνωθεν του φάρυγγα και του λάρυγγα. Ο ρόλος τους είναι να βοηθούν κυρίως στο φιλτράρισμα από βακτήρια κι άλλους μικροοργανισμούς, συνεπώς βοηθούν στην πρόληψη λοίμωξης του οργανισμού.
Οι αμυγδαλές μπορεί να κατακλύζονται από βακτηριακές ή ιογενής λοιμώξεις, κι έτσι καθίστανται οιδηματώδης, έως ότου αρχίσουν να φλεγμαίνουν, προκαλώντας αμυγδαλίτιδα. Η φλεγμονή μπορεί να αφορά κι όργανα της γειτονικής τους χώρας, προκαλώντας για παράδειγμα και φαρυγγίτιδα. Ο φάρυγγας είναι το οπίσθιο ανατομικό στοιχείο του τραχήλου, μεταξύ των αμυγδαλών και του λάρυγγα. Βλ. φαρυγγίτιδα.
Η αμυγδαλίτιδα είναι συχνότατη πάθηση, που προσβάλλει κυρίως τα παιδιά.
Συμπτώματα
- Δυσκολία κατάποσης
- Ωταλγία
- Πυρετός, ρίγη
- Κεφαλαλγία
- Πονόλαιμος, που επιμένει άνω των 48 ωρών κι ενδέχεται να είναι έντονος
- Ευαισθησία της γνάθου και του τραχήλου
- Διαταραχές στη φωνή, απώλεια φωνής
Σημεία και παρα-κλινικές εξετάσεις
Ο ιατρός σας με την επισκόπηση της στοματικής κοιλότητας και του λαιμού, θα ανακαλύψει την πιθανή ύπαρξη οιδηματωδών αμυγδαλών. Οι αμυγδαλές συνήθως είναι ερυθρηματώδες και ίσως εμφανίσουν λευκά στίγματα στην επιφάνειά τους. Υπάρχει περίπτωση, οι λεμφαδένες της κάτω γνάθου και του τραχήλου, να παρουσιάσουν οίδημα κι ευαισθησία στην ψηλάφηση.
Οι εξετάσεις που μπορούν να διεξαχθούν περιλαμβάνουν:
- Ταχεία ανίχνευση στρεπτόκοκκου
- Λήψη φαρυγγικού υλικού - εκκρίματος για καλλιέργεια
Θεραπεία
Στην περίπτωση που το παθογόνο αίτιο της αμυγδαλίτιδας είναι κάποιο μικρόβιο, όπως ο στρεπτόκοκκος, θεραπεία επιλογής είναι η αντιβιοτική αγωγή. Αυτή μπορεί να χορηγηθεί σε μία δόση εφ’ άπαξ ή σε δεκαπενθήμερο σχήμα από το στόμα.
Εάν προτιμηθούν δισκία, Η ΑΓΩΓΗ ΔΕΝ ΠΡΕΠΕΙ ΝΑ ΔΙΑΚΟΠΕΙ ΝΩΡΙΤΕΡΑ από το χρονικό διάστημα που όρισε ο θεράπων ιατρός σας, ακόμη κι αν τα συμπτώματα υποχωρήσουν. Ίσως να μην επέλθει πλήρη ίαση της φλεγμονής.
Η ξεκούραση βοηθά τον οργανισμό να αναρρώσει. Η κατανάλωση κυρίως ζεστών (όχι καυτών) υγρών, καπραϋντικά ροφήματα ή πολύ κρύα υγρά, μπορούν να μαλακώσουν την αίσθηση τραχύτητας στο λαιμό. Οι γαργάρες με χλιαρό αλατόνερο ή ειδικές παστίλιες για το λαιμό (που περιέχουν μπενζοκαϊνη ή παρόμοια με αυτό συστατικά), ανακουφίζουν από τον πόνο.
Σκευάσματα που διατίθενται στην αγορά, τα οποία χορηγούνται και χωρίς απαραιτήτως ιατρική συνταγή, όπως η ακεταμινοφένη (Tylenol) ή η ιμπουπροφένη, έχουν αναλγητική κι αντιπυρετική δράση. ΜΗ ΔΙΝΕΤΑΙ σε παιδιά ασπιρίνη. Η ασπιρίνη έχει άμεση σχέση με το σύνδρομο Reye.
Άτομα που παρουσιάζουν επαναλαμβανόμενες κρίσεις αμυγδαλίτιδας, ίσως χρειαστεί να υποβληθούν σε χειρουργική αφαίρεση των αμυγδαλών (αμυγδαλεκτομή).
Πρόγνωση
Τα συμπτώματα της αμυγδαλίτιδας συνήθως υποχωρούν 2–3 ημέρες μετά την έναρξη της φαρμακευτικής αγωγής. Η πλήρη ίαση της φλεγμονής επέρχεται μετά την ολοκλήρωση του θεραπευτικού σχήματος. Σε κάποιες επίμονες περιπτώσεις, μπορεί να χρειαστεί κι επαναληπτικό θεραπευτικό σχήμα.
Οι επιπλοκές μιας παραμελημένης, δίχως θεραπεία, στρεπτοκοκκικής αμυγδαλίτιδας, μπορεί να είναι σοβαρές. Τα παιδιά με αμυγδαλίτιδα, συνδυασμένη με στρεπτοκοκκική κυνάγχη ή φαρυγγίτιδα, είναι προτιμότερο να παραμένουν κατ΄ οίκον, τουλάχιστον μέχρι το πέρας του πρώτου 24ώρου λήψης της αντιβιοτικής αγωγής. Αυτό θα βοηθήσει στη μείωση εξάπλωσης της λοίμωξης.
Επιπλοκές
- Αποφραγμένοι αεραγωγοί λόγω του οιδήματος στις αμυγδαλές
- Αφυδάτωση λόγω δυσχέρειας κατάποσης υγρών
- Έκπτωση νεφρικής λειτουργίας
- Περιαμυγδαλικό απόστημα ή απόστημα σε άλλα σημεία του φάρυγγα/ λάρυγγα
- Φαρυγγίτιδα – βακτηριδιακή
- Μεταστρεπτοκοκκική σπειραματονεφρίτιδα
- Ρευματικός πυρετός και συσχετιζόμενες καρδιαγγειακές διαταραχές
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε τον οικογενειακό σας ιατρό αν:
- Ο πονόλαιμος επιμένει άνω 48 ωρών
- Παρουσιαστούν νέα συμπτώματα
- Τα συμπτώματα επιδεινωθούν
- Παρουσιάσετε κι άλλα συμπτώματα, πέραν του πονόλαιμου.
Ανεύρυσμα κοιλιακής αορτής
Ορισμός
Ανεύρυσμα κοιλιακής αορτής έχουμε όταν το μεγάλο αιμοφόρο αγγείο (αορτή) που μεταφέρει αίμα από την καρδιά στην κοιλιακή χώρα, τη λεκάνη και τα πόδια διογκώνεται αφύσικα και μοιάζει με φουσκωμένο μπαλόνι.
Εναλλακτικοί ορισμοί
Ανεύρυσμα – αορτικό
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Το ακριβές αίτιο δεν είναι γνωστό αλλά παράγοντες που αυξάνουν τον κίνδυνο δημιουργίας ανευρύσματος της αορτής αποτελούν μεταξύ άλλων:
- Το κάπνισμα
- Η υψηλή αρτηριακή πίεση
- Η υψηλή χοληστερίνη
- Το ανδρικό φύλο
- Το εμφύσημα
- Γενετικοί παράγοντες (κληρονομικότητα)
- Η παχυσαρκία
Συμπτώματα
Τα ανευρύσματα αναπτύσσονται αργά κατά τη διάρκεια πολλών χρόνων και συχνά δεν δημιουργούν συμπτώματα. Αν ένα ανεύρυσμα διευρυνθεί γρήγορα, διαρραγεί (ραγέν ανεύρυσμα) ή δημιουργηθεί διαρροή αίματος στο τοίχωμα του αγγείου (αορτικός διαχωρισμός), τα συμπτώματα μπορεί να έχουν ταχεία εξέλιξη.
Τα συμπτώματα της ρήξης είναι:
- Πόνος στην κοιλιακή χώρα ή την πλάτη – οξύς, ξαφνικός, επίμονος ή διαρκής. Ο πόνος μπορεί να διαχέεται στη βουβωνική χώρα, τους γλουτούς ή τα πόδια.
- Ιδρωμένο (υγρό) δέρμα
- Ναυτία και εμετός
- Ταχυκαρδία
- Εικόνα σοκ
Ενδείξεις και εξετάσεις
Ο γιατρός σας θα εξετάσει την κοιλιά σας και συμπληρωματικά θα πάρει τον σφυγμό σας και την αίσθηση των ποδιών. Ο γιατρός μπορεί να διαγνώσει:
- Μαλακή μάζα στην κοιλιακή χώρα
- Σκληρή ή άκαμπτη κοιλιά
- Αίσθημα παλμών στην κοιλιακή χώρα
Και οι δύο αυτές εξετάσεις μπορούν να πραγματοποιηθούν και όταν έχετε συμπτώματα.
Θεραπεία
Αν έχετε εσωτερική αιμορραγία από ανεύρυσμα αορτής, πρέπει να υποβληθείτε σε ανοικτή χειρουργική επέμβαση για αποκατάσταση του ανευρύσματος.
Αν το ανεύρυσμα είναι μικρό και δεν δίνει συμπτώματα:
- Εσείς και ο γιατρός σας πρέπει να αποφασίσετε αν ο κίνδυνος της χειρουργικής επέμβασης είναι μικρότερος από τον κίνδυνο αιμορραγίας αν δεν υποβληθείτε στην επέμβαση.
- Ο γιατρός σας μπορεί να σας συστήσει να ελέγχετε το μέγεθος του ανευρύσματος με ένα ετήσιο υπερηχογράφημα, για να παρακολουθείτε αν μεγαλώνει.
Η χειρουργική επέμβαση συνιστάται συνήθως σε ασθενείς με ανευρύσματα διαμέτρου μεγαλύτερης των 5,5 εκ., που μεγαλώνουν γρήγορα. Ο στόχος είναι να πραγματοποιηθεί η επέμβαση πριν υπάρξουν επιπλοκές ή εκδηλωθούν συμπτώματα.
Υπάρχουν δύο χειρουργικές προσεγγίσεις:
- Στην παραδοσιακή (ανοικτή) επέμβαση, γίνεται μια μεγάλη τομή στην κοιλιακή χώρα. Το ελαττωματικό αγγείο αντικαθίσταται από τεχνητό μόσχευμα, όπως είναι το Dacron.
- H άλλη προσέγγιση ονομάζεται ενδαγγειακή επικαλυμμένη ενδοπρόσθεση (stent graft). H επέμβαση αυτή δεν απαιτεί μεγάλη τομή στην κοιλιακή χώρα, γι’ αυτό κι έχει μικρότερη περίοδο ανάρρωσης. Η αποκατάσταση με ενδοπρόσθεση σπανίως πραγματοποιείται σε ανεύρυσμα που έχει ρωγμή ή αιμορραγεί.
Πρόγνωση
Η εξέλιξη είναι συνήθως καλή αν ένας έμπειρος χειρουργός αποκαταστήσει το ανεύρυσμα πριν διαρραγεί (σπάσει). Ωστόσο, ποσοστό μικρότερο από το 40% των ασθενών επιβιώνουν από τη ρήξη ανευρύσματος κοιλιακής αορτής.
Επιπλοκές
Η ρήξη ανευρύσματος κοιλιακής αορτής αποτελεί επείγον ιατρικό περιστατικό. Διαχωρισμός της αορτής επέρχεται όταν το εσώτατο στρώμα του τοιχώματος της αρτηρίας σχίζεται και δημιουργεί διαρροή αίματος στο τοίχωμα της αρτηρίας. Αυτό συνηθέστερα συμβαίνει στην αορτή στο ύψος του θώρακα.
Στις επιπλοκές περιλαμβάνονται:
- Αρτηριακή εμβολή (ισχαιμία)
- Έμφραγμα
- Υποβολαιμικό σοκ (καταπληξία)
- Νεφρική ανεπάρκεια
- Εγκεφαλικό επεισόδιο
Πότε να καλέσετε τον γιατρό σας
Απευθυνθείτε στα Επείγοντα Περιστατικά νοσοκομείου ή καλέστε το 166 αν νιώσετε πόνο στην κοιλιά ή στην πλάτη που δεν περνά ή είναι πολύ έντονος.
Πρόληψη
Για να μειώσετε τις πιθανότητες ανάπτυξης ανευρύσματος:
- Η υιοθέτηση φιλικής προς την καρδιά υγιεινής διατροφής, η διακοπή του καπνίσματος αν καπνίζετε και ο περιορισμός του στρες, μειώνουν τις πιθανότητες απόφραξης αρτηρίας σας στο μέλλον.
- Ο γιατρός σας μπορεί να σας συστήσει φάρμακα για τη μείωση της χοληστερίνης σας.
- Αν σας έχουν χορηγήσει φάρμακα για την πίεση ή τον διαβήτη, να τα παίρνετε σύμφωνα με τις οδηγίες του γιατρού σας.
Βρουκέλλωση ή Μελιταίος πυρετός
Η βρουκέλλωση είναι ένα λοιμώδες νόσημα, το οποίο μεταδίδεται στον άνθρωπο από ζώα που είναι φορείς των Gram- αρνητικών αερόβιων βακτηρίων (Brucella).
Εναλλακτικοί ορισμοί
Πυρετός του Bang, πυρετός της Κύπρου, κυματοειδής πυρετός, πυρετός του Γιβραλτάρ, πυρετός της Μάλτας, πυρετός της Μεσογείου.
Αίτια, συχνότητα και παράγοντες κινδύνου
Το βακτήριο Brucella, προσβάλλει τα βοοειδή, τα πρόβατα, τα σκυλιά και του χοίρους. Η μετάδοση του βακτηρίου γίνεται μέσω επαφής με το μολυσμένο κρέας ή τον πλακούντα μολυσμένων ζώων ή με την κατανάλωση μολυσμένου μη παστεριωμένου γάλακτος, γαλακτοκομικών προϊόντων ή τυριού.
Η βρουκέλλωση συναντάται σπάνια στις Η.Π.Α., με 100-200 περίπου περιστατικά κάθε χρόνο.
Άτομα υψηλού κινδύνου προσβολής από τη νόσο, θεωρούνται οι εργαζόμενοι σε σφαγεία, οι αγρότες και οι κτηνίατροι – επαγγέλματα που απαιτούν συχνή επαφή με ζώα ή κρέας.
Συμπτώματα
Η έναρξη της οξείας βρουκέλλωσης γίνεται με την εμφάνιση ήπιων κλινικών συμπτωμάτων, παρόμοια με αυτά του συναχιού, όπως:
- Πυρετός
- Κοιλιακό άλγος
- Πόνος στην πλάτη
- Ρίγος
- Έντονη εφίδρωση
- Αίσθημα κόπωσης
- Κεφαλαλγία
- Ανορεξία
- Αθραλγία
- Αδυναμία
- Απώλεια σωματικού βάρους
Ο πυρετός είναι συνήθως διαλείπων, με τις υψηλότερες τιμές του να σημειώνονται κατά τις απογευματινές ώρες. Ο όρος «κυματοειδής πυρετός» προέρχεται από το γεγονός ότι ο πυρετός ανεβαίνει το βράδυ και κατεβαίνει το πρωί.
Πρόσθετα συμπτώματα τα οποία μπορεί να συσχετίζονται με τη νόσο είναι:
- Μυϊκό άλγος
- Διογκωμένοι λεμφαδένες
Η πάθηση μπορεί να λάβει χρόνια μορφή και να διαρκέσει για πολλά έτη.
Σημεία και παρα-κλινικές εξετάσεις
- Αιμοκαλλιέργεια
- Αποστειρωμένη συλλογή ούρων για καλλιέργεια
- Καλλιέργεια εγκεφαλονωτιαίου υγρού
- Καλλιέργεια νωτιαίου μυελού
- Ορολογικές εξετάσεις ανίχνευσης του αντιγόνου της βρουκέλλας
Η πάθηση αυτή, μπορεί να μεταβάλλει και τα αποτελέσματα των παρακάτω εξετάσεων:
- Ποσοτική ανίχνευση ανοσοσφαιρίνων
- Ορολογική ανοσοηλεκτροφόρηση
- Θερμές/ ψυχρές συγκολλιτίνες
Θεραπεία
Θεραπεία εκλογής είναι τα αντιβιοτικά, όπως και για την αποφυγή υποτροπής. Μπορεί να χρειαστούν μακροχρόνια θεραπευτικά σχήματα, σε περίπτωση εμφάνισης επιπλοκών.
Πρόγνωση
Υπάρχει περίπτωση ο ασθενής να υποτροπιάσει και τα συμπτώματα να διαρκέσουν για αρκετά χρόνια. Σε περίπτωση συνύπαρξης και φυματίωσης, η νόσος μπορεί να επανεμφανιστεί και να διαρκέσει για μακρά χρονική περίοδο.
Επιπλοκές
- Αθραλγία και οστικό άλγος
- Σύνδρομο χρόνιας κόπωσης
- Εγκεφαλίτιδα
- Λοιμώδες ενδοκαρδίτιδα
- Μηνιγγίτιδα
Επικοινωνία με τον οικογενειακό σας ιατρό
Αν εμφανίσετε συμπτώματα βρουκέλλωσης, καλέστε τον οικογενειακό σας ιατρό και κλείστε ένα ραντεβού.
Ακόμη, καλέστε τον ιατρό σας αν τα συμπτώματά σας επιδεινωθούν ή δε σημειώσουν βελτίωση παρά τη λήψη θεραπευτικής αγωγής ή αν εμφανιστούν νέα.
Πρόληψη
Το σημαντικότερο προληπτικό μέτρο, είναι η κατανάλωση μόνον παστεριωμένου γάλακτος και τυριού. Άτομα που έχουν συχνή επαφή με κρέας, οφείλουν να φορούν προστατευτικά γυαλιά και ρούχα και να προστατεύσουν τις δερματικές εκδορές από τυχόν μόλυνση. Η ανίχνευση των μολυσμένων ζώων, βοηθά στον έλεγχο της νόσου στην εστία της. Ο εμβολιασμός ενδείκνυται για τα βοοειδή, όχι όμως για τους ανθρώπους.
Καρκίνος πνεύμονος
Ορισμός
Ο καρκίνος του πνεύμονα, είναι ο καρκίνος που πρωτοεμφανίζεται στους πνεύμονες, τα δύο όργανα που εντοπίζονται στο θώρακα και βοηθούν τον οργανισμό να αναπνεύσει.
Οι πνεύμονες απαρτίζονται από τμήματα που ονομάζονται λοβία. Ο δεξιός πνεύμονας αποτελείται από τρία λοβία κι ο αριστερός από δύο, ούτως ώστε παραμένει χώρος για την καρδιά. Κατά την αναπνοή, ο αέρας εισέρχεται από τη μύτη και μέσω του αεραγωγού (τραχείας), φτάνει στους πνεύμονες, όπου διανέμεται μέσω των αγωγών, τους λεγόμενους βρόγχους. Οι περισσότερες περιπτώσεις καρκίνου του πνεύμονα, ξεκινούν από τα κύτταρα που βρίσκονται στο τοίχωμα αυτών των αγωγών.
Υπάρχουν δύο κύριοι τύποι καρκίνου του πνεύμονα:
- Ο μη μικροκυτταρικός καρκίνος του πνεύμονα (NSCLC), είναι ο πιο συχνός τύπος καρκίνος του πνεύμονα
- Ο μικροκυτταρικός καρκίνος του πνεύμονα που συνιστά το 20% σχεδόν των περιπτώσεων καρκίνου του πνεύμονα.
Εάν ο καρκίνος του πνεύμονα αποτελείται κι από τους δύο τύπους, τότε ονομάζεται αδιαφοροποίητος μικροκυτταρικός / μεγακυτταρικός καρκίνος.
Εάν ο καρκίνος πρωτοεμφανίστηκε σε άλλο όργανο του σώματος κι εκ’ των υστέρων στους πνεύμονες, τότε αναφερόμαστε σε μεταστατικό καρκίνο του πνεύμονα.
Εναλλακτικοί ορισμοί
Πνευμονικός καρκίνος
Αίτια, συχνότητα και παράγοντες κινδύνου
Ο καρκίνος του πνεύμονα είναι ο πιο νοσηρός τύπος καρκίνου, τόσο για τους άνδρες, όσο και για τις γυναίκες. Κάθε χρόνο σημειώνονται πολλοί περισσότεροι θάνατοι από καρκίνου του πνεύμονα, απ’ ότι του καρκίνου του μαστού, του ορθού-κόλου (παχέως εντέρου) και του προστάτη μαζί.
Ο καρκίνος του πνεύμονα είναι πιο συχνός σε άτομα μεγάλης ηλικίας. Σπάνια εμφανίζεται σε ηλικία κάτω των 45 ετών.
Το κάπνισμα αποτελεί την πρωταρχική αιτία εμφάνισής του.
Όσο πιο νέος/ α έχει ξεκινήσει κάποιος το κάπνισμα κι όσα περισσότερα τσιγάρα καπνίζει την ημέρα, τόσο αυξάνεται ο κίνδυνος ανάπτυξης της νόσου αυτής. Δεν υπάρχει εμπεριστατωμένη απόδειξη όσον αφορά ότι το κάπνισμα τσιγάρων με χαμηλής περιεκτικότητας πίσσας, μειώνει την πιθανότητα εμφάνισης του καρκίνου του πνεύμονα.
Παρ’ όλα αυτά, ο καρκίνος του πνεύμονα έχει εμφανιστεί και σε άτομα που δεν κάπνισαν ποτέ τους.
Το παθητικό κάπνισμα (η έκθεση μη-καπνιστών στον καπνό του τσιγάρου των καπνιστών) ενισχύει τον κίνδυνο ανάπτυξης του συγκεκριμένου καρκίνου. Σύμφωνα με την American Cancer Society, υπολογίζεται ότι 3.000 περίπου ενήλικες καπνιστές θα νοσήσουν και θα καταλήξουν ανά έτος από καρκίνου του πνεύμονα που σχετίζεται με το παθητικό κάπνισμα.
Τα κάτωθεν μπορούν επίσης να αυξήσουν τον κίνδυνο ανάπτυξης καρκίνου του πνεύμονα:
- Υψηλά επίπεδα ατμοσφαιρικής ρύπανσης
- Υψηλές περιεκτικότητα αρσενικού στο πόσιμο νερό
- Ο αμίαντος
- Οικογενειακό ιστορικό καρκίνου του πνεύμονα
- Ακτινοθεραπεία των πνευμόνων
- Η έκθεση σε καρκινογόνες χημικές ουσίες, όπως το ουράνιο, βηρύλλιο, χλωρίδιο βινιλίου, χρωμικό άλας νικελίου, παράγωγα από κάρβουνο, αέρια σιναπιού, χλωρομεθυλικούς αιθέρες, βενζίνη και ντίζελ εξατμίσεις.
Συμπτώματα
Ο καρκίνος του πνεύμονα σε πρώιμα στάδια μπορεί να μην προκαλέσει κανένα σύμπτωμα (ασυμπτωματικός). Πολλές φορές όμως, αποκαλύπτεται σε μια ακτινογραφία που έγινε για κάποιο άλλο λόγο.
Τα συμπτώματα είναι ανάλογα του συγκεκριμένου τύπου καρκίνου, γενικά όμως περιλαμβάνουν:
- Επίμονο βήχα
- Αιματηρά πτύελα
- Δύσπνοια
- Ραδιενεργό αέριο ραδόνιο
- Θωρακικό άλγος
- Ανορεξία
- Απώλεια σωματικού βάρους
- Αίσθημα κόπωσης
Πρόσθετα συμπτώματα που μπορούν να παρατηρηθούν στον καρκίνο του πνεύμονα είναι:
- Αδυναμία
- Δυσκολία στην κατάποσης τροφής
- Πληκτροδακτυλία
- Αρθραλγία
- Βράγχος (βραχνάδα φωνής) ή αλλαγές της φωνής
- Οίδημα προσώπου
- Παράλυση του προσωπικού νεύρου
- Βλεφαρόπτωση
- Οστικό άλγος ή ευαισθησία
Τα συμπτώματα αυτά μπορεί να σχετίζονται και με άλλες, λιγότερο σοβαρές καταστάσεις, επομένως θα ήταν σκόπιμο να μιλήσετε (στην περίπτωση που σας εμφανιστούν συμπτώματα) με τον οικογενειακό σας ιατρό.
Σημεία και παρα-κλινικές εξετάσεις
Ο οικογενειακός σας ιατρός θα σας υποβάλλει σε φυσική εξέταση κι ερωτήσεις σχετικές με το ιατρικό σας ιστορικό. Θα ερωτηθείτε για το αν καπνίζετε κι αν καπνίζετε, πόσο καιρό καπνίζετε.
Κατά την ακρόαση με στηθοσκόπιο του θώρακα, ο θεράπων ιατρός σας, ίσως να αναγνωρίσει την ύπαρξη υγρού πέριξ των πνευμόνων, γεγονός που αποτελεί ένδειξη (όχι απόδειξη ) ύπαρξης καρκίνου.
Οι εξετάσεις που διεξαχθούν να γίνουν περιλαμβάνουν:
- Ακτινογραφία θώρακος
- Κυτταρολογική εξέταση πτυέλων για ανάδειξη καρκινικών κυττάρων
- Γενικές εξετάσεις αίματος κι ο πλήρης βιοχημικός κι έλεγχος πηκτικότητας του αίματος
- Αξονική τομογραφία του θώρακα
- Μαγνητική τομογραφία του θώρακα
- Τομογραφία εκπομπής ποζιτρονίου
Σε κάποιες περιπτώσεις, ο θεράπων ιατρός, ίσως να χρειαστεί να προβεί σε αφαίρεση δείγματος πνευμονικού ιστού για μικροσκοπική εξέταση. Αυτό ονομάζεται βιοψία. Η βιοψία μπορεί να εκτελεστεί με τους ακόλουθους τρόπους:
- βρογχοσκόπηση συνδυασμένη με βιοψία (διαβρογχική βιοψία-διαδερμική βιοψία)
- βιοψία υπεζωκότα-εργαστηριακές εξετάσεις πλευριτικού υγρού
- βιοψία δια βελόνης (βιοψία με τη χρήση βελόνης υπό αξονικό τομογράφο)
- μεσοθωρακοσκόπηση με βιοψία
- ανοικτή βιοψία πνεύμονα
Θεραπεία
Η θεραπεία είναι ανάλογη του συγκεκριμένου τύπου καρκίνου του πνεύμονα. Κάθε τύπος έχει διαφορετικό θεραπευτικό σχήμα. Μπορεί να χρειαστεί χημειοθεραπεία, ακτινοβολία και χειρουργείο.
Βλ. τα σχετικά άρθρα με τον κάθε τύπο καρκίνου του πνεύμονα:
Μη-μικροκυτταρικός τύπος καρκίνου του πνεύμονα
Μικροκυτταρικός τύπος καρκίνου του πνεύμονα
Πρόγνωση
Η θετική πρόγνωση του κάθε ασθενούς, εξαρτάται από τα παρακάτω:
- τον τύπο του καρκίνου του πνεύμονα
- την ύπαρξη ή μη μεταστάσεων
- τη βιολογική ηλικία του ασθενή
- την καλή γενική κατάσταση του ασθενή
- θετική ή μη αντίδραση στη θεραπεία.
Όσο νωρίτερα γίνει η διάγνωση του καρκίνου, τόσο αυξάνουν οι πιθανότητες επιβίωσης. Ο καρκίνος του πνεύμονα είναι μια νοσηρή πάθηση. Σχεδόν το 60% των πασχόντων απεβιώνουν μέσα σε ένα χρόνο. Ωστόσο, υπάρχουν ασθενείς με πλήρη ίαση, που συνεχίζουν να ζουν για πολλά έτη.
Επιπλοκές
Ο καρκίνος μπορεί να εξαπλωθεί και σε άλλα σημεία του σώματος (μεταστάσεις). Η θεραπεία του καρκίνου μπορεί να προκαλέσει σοβαρές ανεπιθύμητες παρενέργειες.
Επικοινωνία με τον θεράπων ιατρό σας
Καλέστε τον ιατρό σας αν εμφανίσετε συμπτώματα καρκίνου του πνεύμονα (ιδίως αν καπνίζετε).
Πρόληψη
Σταματήστε το κάπνισμα αν είστε καπνιστής. Ποτέ δεν είναι αργά να σταματήσετε το κάπνισμα. Επίσης αποφύγετε το παθητικό κάπνισμα, την έκθεσή σας στον καπνό άλλων ατόμων από τσιγάρα, πούρα ή πίπες.
Μια διατροφή πλούσια σε φρούτα και λαχανικά, μπορεί να παίξει προληπτικό ρόλο σε κάποιες περιπτώσεις καρκίνου του πνεύμονα.
Χλαμύδια
Τα χλαμύδια είναι μία νόσος που προκαλείται από το βακτήριο Chlamydia trachomatis. Η κύρια οδός μετάδοσης είναι η σεξουαλική επαφή.
Αίτια, συχνότητα και παράγοντες κινδύνου
Η λοίμωξη από χλαμύδια είναι απο τα πιο συχνά σεξουαλικώς μεταδιδόμενο νοσήματα. Άτομα με έντονη σεξουαλική ζωή, καθώς κι άτομα που έχουν πολλούς ερωτικούς συντρόφους, διατρέχουν υψηλό κίνδυνο προσβολής.
Συμπτώματα
Σχεδόν 1 στους 4 άνδρες με χλαμύδια, δε παρουσιάζει κανένα σύμπτωμα. Στους άνδρες, τα χλαμύδια προκαλούν συμπτώματα παρόμοια με της γονόρροιας.
Αυτά τα συμπτώματα περιλαμβάνουν:
- Αίσθημα καύσου κατά την ούρηση
- Απώλεια εκκρίσεων από το πέος ή κοπράνων από τον πρωκτό
- Ευαισθησία ή άλγος των όρχεων
- Άλγος ορθού ή απώλεια κοπράνων
Μονάχα το 30% των γυναικών που πάσχουν από χλαμύδια, παρουσιάζουν συμπτώματα.
Τα συμπτώματα που μπορεί να εμφανιστούν στις γυναίκες είναι:
- Αίσθημα καύσου κατά την ούρηση
- Πρόκληση πόνου κατά τη σεξουαλική επαφή
- Άλγος ορθού ή απώλεια κοπράνων
- Συμπτώματα της φλεγμονώδης νόσο της πυέλου (PID), της σαλπιγγίτιδας, φλεγμονής του ήπατος, παρόμοια με της ηπατίτιδας
- Απώλεια κολπικών εκκρίσεων
Σημεία και παρα-κλινικές εξετάσεις
Προκειμένου να τεθεί η διάγνωση της λοίμωξης από χλαμύδια, γίνεται λήψη υλικού των εκκρίσεων της ουρήθρας στους άνδρες ή του κόλπου στις γυναίκες. Εάν ένα άτομο έχει και πρωκτικές σεξουαλικές επαφές, ίσως χρειαστεί και λήψη υλικού από τις πρωκτικές εκκρίσεις. Το υλικό αποστέλλεται προς φθορίζουσα ή μονοκλινική ανίχνευση αντιγόνου, εξέταση DNA ή καλλιέργεια κυττάρων. Κάποιες από τις παραπάνω εξετάσεις μπορούν να διεξαχθούν κι από τα ούρα.
Θεραπεία
Η επικρατέστερη θεραπευτική αγωγή για τη χλαμύδια, περιλαμβάνει τη χρήση κατάλληλων αντιβιοτικών σκευασμάτων όπως: τετρακυλίνες, αζιθρομυκίνη ή ερυθρομυκίνη.
Είναι πολύ πιθανό η λοίμωξη από χλαμύδια να συνοδεύεται κι από γονόρροια ή σύφιλη, γι’ αυτό και θεωρείται σκόπιμο στην περίπτωση της διαπίστωσης μιας σεξουαλικά μεταδιδόμενης νόσου, να γίνεται έλεγχος και για άλλες σεξουαλικά μεταδιδόμενες λοιμώξεις. Επίσης πρέπει να εξετάζονται κι όλοι οι ερωτικοί σύντροφοι για χλαμύδια.
Οι ερωτικοί σύντροφοι οφείλουν κι αυτοί να λάβουν θεραπεία, διότι μπορεί να αποτελέσουν πηγή επαναμόλυσης και διάδοσης της νόσου. Δεν αναπτύσσεται καμία αξιοσημείωτη ανοσία μετά τη λοίμωξη, γι΄ αυτό κι ένα άτομο μπορεί επανελλημένα να προσβληθεί από τη λοίμωξη.
Με μια επανεκτίμηση, εντός 4 εβδομάδων, προσδιορίζεται η πλήρης ίαση της νόσου.
Πρόγνωση
Η έγκαιρη αντιβιοτική αγωγή έχει μεγάλη σημασία, τόσο για την επιτυχή αντιμετώπιση της λοίμωξης , όσο και για την πρόληψη ανάπτυξης μετέπειτα επιπλοκών. Δίχως θεραπεία, η λοίμωξη μπορεί να οδηγήσει σε φλεγμονώδης νόσος της πυέλου (PID), να αφήσει ουλές, καθώς και μόνιμη στειρότητα.
Επιπλοκές
Η λοίμωξη χωρίς θεραπεία, μπορεί να οδηγήσει σε φλεγμονώδη νόσο της πυέλου (PID), η οποία με τη σειρά της προκαλεί ουλές στις σάλπιγγες, με αποτέλεσμα τη στειρότητα. Η δημιουργία ουλών στις σάλπιγγες, αυξάνει επίσης την πιθανότητα έκτοπης εγκυμοσύνης (σαλπιγγική εγκυμοσύνη).
Μια γυναίκα δύναται να προσβληθεί από χλαμύδια κατά τη διάρκεια της εγκυμοσύνης, με πιθανό αποτέλεσμα, τον πρόωρο τοκετό και τη γέννα. Επί πρόσθετα, το νεογνό ίσως αναπτύξει χλαμυδιακή επιπεφυκίτιδα (λοίμωξη οφθαλμών) και πνευμονία από χλαμύδια.
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε τον ιατρό σας αν παρατηρήσετε συμπτώματα της χλαμύδια.
Καθ΄ ότι η λοίμωξη είναι συχνά ασυμπτωματική, τα ενεργά σεξουαλικά άτομα οφείλουν να εξετάζονται τακτικά για τυχόν ανίχνευση χλαμυδίων στον οργανισμό.
Πρόληψη
Οι ασφαλείς τεχνικές ερωτικής συνεύρεσης και η παντοτινή χρήση προφυλακτικού, αποτελούν σημαντικά προστατευτικά μέτρα για την αποφυγή λοίμωξης με χλαμύδια.
Ο ετήσιος έλεγχος για πιθανή λοίμωξη από χλαμύδια συνίσταται στις:
- Ενεργείς σεξουαλικά γυναίκες ηλικίας κάτω των 25 ετών
- Γυναίκες άνω των 25 με νέο ερωτικό σύντροφο ή πολλαπλούς ερωτικούς συντρόφους
Καρκίνος Πνεύμονος - Μικροκυτταρικός
Ορισμός
Ο μικροκυτταρικός καρκίνος του πνεύμονα αποτελεί έναν τύπο καρκίνο του πνεύμονος με ταχεία ανάπτυξη. Η εξάπλωσή του είναι πολύ γρηγορότερη, απ’ ότι του μη – μικροκυτταρικού καρκίνου του πνεύμονα.
Υπάρχουν τρεις διαφορετικές κατηγορίες μικροκυτταρικού καρκίνου του πνεύμονα:
- Μικροκυτταρικό καρκίνωμα πνεύμονος (κλασικός)
- Συνδυασμός μικρο / μεγακυτταρικού καρκινώματος
- Συνδυασμός μικροκυτταρικού με πλακώδες καρκίνωμα ή αδενοκαρκίνωμα
Στην πλειοψηφία επικρατούν οι μικροκυτταρικοί τύποι καρκίνου του πνεύμονα της πρώτης κατηγορίας.
Εναλλακτικοί ορισμοί
Καρκίνος – του πνεύμονα – μικροκυτταρικός, μικροκυτταρικός καρκίνος του πνεύμονα
Δείτε επίσης
Αίτια, συχνότητα και παράγοντες κινδύνου
Το 15 % περίπου των περιπτώσεων καρκίνου του πνεύμονα, είναι μικροκυτταρικού τύπου. Παρατηρείται ελαφρώς συχνότερα στους άνδρες απ’ ότι στις γυναίκες.
Σχεδόν σε όλες τις περιπτώσεις μικροκυτταρικού καρκίνου του πνεύμονα, οι ασθενείς είναι καπνιστές. Σπάνια παρατηρείται η πάθηση σε άτομα που δεν κάπνισαν ποτέ.
Ο μικροκυτταρικός καρκίνος του πνεύμονα είναι η πιο επιθετική μορφή καρκίνου του πνεύμονα. Συνήθως πρωτοεμφανίζεται στους αεραγωγούς (βρόγχους) κεντρικά στο θώρακα. Παρόλο το μικρό αρχικό τους μέγεθος, τα καρκινικά κύτταρα, παρουσιάζουν ταχεία ανάπτυξη, δημιουργώντας ευμεγέθη όγκους. Οι όγκοι αυτοί με τη σειρά τους, εξαπλώνονται ταχύτατα (μετάσταση) σε άλλα σημεία του σώματος, περιλαμβάνοντας τον εγκέφαλο, το ήπαρ και τα οστά.
Συμπτώματα
- Αιματηρά πτύελα (φλέγμα)
- Θωρακικό άλγος
- Βήχας
- Ανορεξία
- Διακοπές στην αναπνοή
- Απώλεια σωματικού βάρους
- Συριγμός (συρίττουσα αναπνοή)
Άλλα συμπτώματα που πιθανόν να εμφανιστούν στην πάθηση αυτή είναι:
- Οίδημα προσώπου
- Πυρετός
- Διαταραχές ή αλλαγές στη χροιά της φωνής
- Δυσκολίες κατάποσης
- Αδυναμία
Σημεία και παρα-κλινικές εξετάσεις
Ο ιατρός σας θα προβεί σε φυσική εξέταση και στη λήψη ατομικού σας ιστορικού. Θα ερωτηθείτε για το αν καπνίζετε, κι αν καπνίζετε, για την ποσότητα και τη χρονική διάρκεια αυτού.
Κατά την ακρόαση των πνευμόνων με στηθοσκόπιο, ο ιατρός, μπορεί να αντιληφθεί την ύπαρξη υγρού στην περιφέρειά τους ή ζώνες τμηματικής ατελεκτασίας. Καθένα από αυτά τα ευρήματα μπορούν να αποτελούν ένδειξη (όχι απόδειξη) καρκίνου του πνεύμονα.
Ο μικροκυτταικός καρκίνος του πνεύμονα, ωστόσο ήδη βρίσκεται σε μεταστατικό στάδιο, συνήθως όταν τίθεται η αγωγή του.
Μπορούν να διεξαχθούν οι ακόλουθες εξετάσεις:
- Σπινθηρογράφημα οστών
- Ακτινογραφία θώρακος
- Πλήρη αρίθμηση αίματος (CBC)
- Αξονική τομογραφία
- Εξετάσεις ηπατικής λειτουργίας
- Μαγνητική τομογραφία
- Τομογραφία με εκπομπή ποζιτρονίων (PET)
- Εξέταση πτυέλων (κυτταρολογική ανίχνευση καρκινικών κυττάρων)
- Θωρακοκέντηση (αφαίρεση υγρού από τη θωρακική κοιλότητα πέριξ των πνευμόνων)
Σε κάποιες περιπτώσεις, ο ιατρός, ίσως χρειαστεί να προβεί σε λήψη δείγματος ιστού από το πνευμονικό παρέγχυμα, προκειμένου να γίνει σε αυτό μικροσκοπική εξέταση. Αυτό ονομάζεται βιοψία. Κάτι τέτοιο μπορεί να διεξαχθεί με διάφορες τεχνικές:
- Βρογχοσκόπηση συνδυασμένη με βιοψία
- Βιοψία δια βελόνης υπό καθοδήγηση από αξονικό τομογράφο
- Ενδοσκοπικό υπερηχογράφημα με παράλληλη βιοψία
- Μεσοθωρακοσκόπηση με παράλληλη βιοψία
- Ανοικτή βιοψία πνεύμονος
- Εργαστηριακές εξετάσεις πλευριτικού υγρού - πλευριτική βιοψία
Συνήθως στην περίπτωση που η βιοψία αποβεί θετική για καρκίνο, διεξάγονται κι άλλες ακτινοσκοπικές εξετάσεις, προς σταδιοποίηση πλέον του καρκίνου. Πάρα τα’ ταύτα, το παραδοσιακό σύστημα σταδιοποίησης που χρησιμοποιεί νούμερα προκειμένου να χαρακτηρίσει το στάδιο του καρκίνου, δε βρίσκει εφαρμογή σε ασθενείς με μικροκυτταρικό καρκίνο του πνεύμονα. Αντιθέτως ο μικροκυτταρικός καρκίνος του πνεύμονα σταδιοποιείται ως εξής:
- Περιορισμένος (ο καρκίνος εντοπίζεται μόνο στο θώρακα κι αντιμετωπίζεται με ακτινοθεραπεία)
- Εκτεταμένος (ο καρκίνος έχει εξαπλωθεί κι εκτός θώρακα).
Η πλειοψηφία των περιπτώσεων βρίσκεται ήδη σε εκτεταμένα στάδια.
Θεραπεία
Ακριβώς επειδή ο μικροκυτταρικός καρκίνος του πνεύμοναC παρουσιάζει ταχύτατη εξάπλωση στο λοιπό σώμα, η θεραπευτική αγωγή οφείλει να περιλαμβάνει καρκινοτοξικά σκευάσματα (χημειοθεραπεία) είτε per os (δια του στόματος) είτε ενδοφλέβια.
- Η χημειοθεραπεία μπορεί να συνδυαστεί με ακτινοθεραπεία των πνευμόνων σε ασθενείς με περιορισμένη νόσο
Ακριβώς επειδή ο μικροκυτταρικός καρκίνος του πνεύμονα έχει ήδη σημειώσει μεταστατικό χαρακτήρα μέχρι τη διάγνωσή του, η χειρουργική επέμβαση δεν έχει να προσφέρει πολλά. Κάτι τέτοιο θα μπορούσε να ληφθεί υπ’ όψιν μονάχα στην περίπτωση μονήρους όγκου, δίχως μεταστάσεις, με συμπληρωματική χημειοθεραπεία ή ακτινοθεραπεία στο τέλος.
Ο συνδυασμός χημειοθεραπείας κι ακτινοθεραπείας, εφαρμόζονται ως θεραπευτικό σχήμα σε ασθενείς με εκτεταμένο SCLC, μολονότι επιτυγχάνει ανακούφιση των συμπτωμάτων κι όχι ουσιαστική ίαση της νόσου.
Αρκετά συχνά ο μικροκυτταρικός καρκίνος του πνεύμονα, ενώ ήδη έχει αναπτύξει εγκεφαλικές μεταστάσεις, δε σημειώνονται συμπτώματα ή άλλα σημεία καρκίνου του εγκεφάλου, με αποτέλεσμα η ακτινοθεραπεία του εγκεφάλου να εφαρμόζεται σε ασθενείς, ακόμη και με μικρό μέγεθος καρκίνου ή σε ασθενείς με θετική αντίδραση στην πρώτη συνεδρία χημειοθεραπείας. Η μέθοδος αυτή ονομάζεται προφυλακτική κρανιακή ακτινοβολία (PCI).
Πρόγνωση
Η θετική έκβαση της πορείας του ασθενούς, εξαρτάται από την επέκταση του καρκίνου του πνεύμονα.
Δίχως θεραπεία, ο μέσος όρος επιβίωσης κυμαίνεται από 2 έως 4 μήνες. Με θεραπευτική αγωγή, το προσδόκιμο επιβίωσης ανέρχεται σε 6 ως 12 μήνες< σε ασθενείς με εκτεταμένη νόσο. Σχεδόν το 10 % των ασθενών με περιορισμένο καρκίνο του πνεύμονα δε θα εμφανίσουν κάποια ένδειξη καρκίνου για τουλάχιστον 2 έτη.
Αυτός ο τύπος καρκίνου είναι υπερβολικά νοσηρός. Μόνον το 6 % των ασθενών που πάσχουν από αυτόν, βρίσκονται εν ζωή, 5 χρόνια μετά τη διάγνωσή τους.
Επιπλοκές
- Μεταστάσεις σε άλλα σημεία του σώματος
- Παρενέργειες της χειρουργικής παρέμβασης, της χημειοΨεραπείας ή τΗς ακτινοθεραπείας.
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε τον Ιατρό σας αν παρουσιάσετε συμπτώματα καρκίνου του πνεύμονα (ιδίως αν είστε καπνιστής).
Πρόληψη
Εάν καπνίζετε, σταματήστε το. Ποτέ δεν είναι αργά να το σταματήσετε. Επί πρόσθετα, αποφύγετε το παθητικό κάπνισμα.
Η τακτική ακτινοσκόπηση για καρκίνο του πνεύμονα, δε συνίσταται. Παρά το μεγάλο αριθμό μελετών επί του θέματος, οι ειδικοί αποφάνθηκαν ότι, στη φάση αυτή τουλάχιστον μία ακτινοσκόπηση δεν έχει κάτι να προσφέρει στην αύξηση της πιθανότητας ίασης κάποιου ασθενούς.

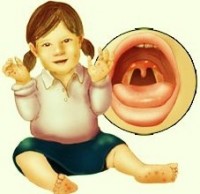
Σύνδρομο χεριών, ποδιών και στόματος
Ορισμός
Το σύνδρομο χεριών, ποδιών και στόματος είναι μια σχετικά κοινή ιογενής λοίμωξη που συνήθως ξεκινά από τον λαιμό.
Μια παρόμοια λοίμωξη είναι η ερπητική κυνάγχη.
Εναλλακτικές ονομασίες
Λοίμωξη από ιό κοξάκι
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
To σύνδρομο χεριών-ποδιών και στόματος (HFMD) συνήθως προκαλείται από τον ιό κοξάκι Α16, που ανήκει στην οικογένεια των εντεροϊών.
Η ασθένεια αυτή δεν μεταδίδεται από τα κατοικίδια αλλά μπορεί να μεταδοθεί από άνθρωπο σε άνθρωπο. Μπορεί να κολλήσετε αν έρθετε σε άμεση επαφή με εκκρίσεις της μύτης ή του στόματος, σάλιο, υγρό από φουσκάλες στο δέρμα, ή κόπρανα ασθενούς. Πιο μεταδοτική είναι η ασθένεια την πρώτη εβδομάδα.
Ο χρόνος επώασης μέχρι να εκδηλωθούν συμπτώματα είναι 3-7 ημέρες.
Ο σπουδαιότερος παράγοντας κινδύνου είναι η ηλικία. Η λοίμωξη εκδηλώνεται πιο συχνά σε παιδιά κάτω των 10 ετών, αλλά δεν είναι σπάνια σε εφήβους και κάποτε και σε ενήλικες. Επιδημίες συνήθως έχουμε το καλοκαίρι και νωρίς το φθινόπωρο.
Συμπτώματα
- Πυρετός
- Πονοκέφαλος
- Απώλεια όρεξης
- Εξάνθημα με πολύ μικρές φουσκάλες (φλύκταινες) στα χέρια, πόδια και στον καβάλο – που είναι ευαίσθητες ή πονάνε αν πιεστούν
- Πονόλαιμος
- Έλκη στον λαιμό (συμπεριλαμβανομένων των αμυγδαλών), το στόμα και τη γλώσσα
Ενδείξεις και εξετάσεις
Η ύπαρξη πρόσφατης ασθένειας και η κλινική εξέταση, παράλληλα με παρουσία των χαρακτηριστικών φλυκταινών στα χέρια και τα πόδια, αρκούν συνήθως για τη διάγνωση της ασθένειας.
Θεραπεία
Δεν υπάρχει συγκεκριμένη θεραπεία για τη λοίμωξη εκτός από την ανακούφιση των συμπτωμάτων.
Η θεραπεία με αντιβιοτικά δεν έχει αποτέλεσμα και δεν συνιστάται. Φάρμακα που χορηγούνται χωρίς συνταγή, όπως η ακεταμινοφένη (παρακεταμόλη) μπορεί να χρησιμοποιηθούν για την αντιμετώπιση του πυρετού. Η ασπιρίνη δεν πρέπει να χρησιμοποιείται για ιώσεις σε παιδιά κάτω των 12 ετών.
Γαργάρες με αλατόνερο (1/2 κουταλιά της σούπας αλάτι σε ένα ποτήρι ζεστό νερό) μπορεί να προσφέρει ανακούφιση αν το παιδί μπορεί να κάνει γαργάρα χωρίς να καταπίνει το υγρό. Βεβαιωθείτε ότι το παιδί σας λαμβάνει πολλά υγρά, απαραίτητα σε περίπτωση πυρετού. Τα καλύτερα είναι τα κρύα προϊόντα γάλακτος. Πολλά παιδιά απεχθάνονται τους χυμούς και τη σόδα γιατί ‘καίνε’ όταν έρθουν σε επαφή με τις πληγές στο στόμα ή τον λαιμό.
Πρόγνωση
Γενικά, πλήρης ανάρρωση παρατηρείται εντός 5-7 ημερών.
Επιπλοκές
- Αφυδάτωση
- Σπασμοί
Πότε να απευθυνθείτε στον γιατρό σας
Καλέστε τον γιατρό αν υπάρχουν ενδείξεις επιπλοκών, όπως πόνος στον λαιμό, τα χέρια ή τα πόδια. Οι σπασμοί θεωρούνται επείγον περιστατικό.
Θα πρέπει επίσης να καλέσετε τον γιατρό αν:
- Ο υψηλός πυρετός δεν υποχωρεί με τα φάρμακα
- Υπάρχουν ενδείξεις αφυδάτωσης:
- Απώλεια βάρους
- Ευερεθιστότητα
- Υπνηλία
- Μειωμένα ή σκουρόχρωμα ούρα
Πρόληψη
Αποφύγετε επαφή με άτομα που πάσχουν. Πλένετε πολύ σχολαστικά τα χέρια αν έρθετε σε επαφή με άρρωστο παιδί.
Κυτταρίτιδα
Η κυτταρίτιδα είναι μια συχνή λοίμωξη του δέρματος που προκαλείται από βακτηρίδια.
Εναλλακτικοί ορισμοί
Δερματική λοίμωξη – βακτηριακή
Αίτια, συχνότητα και παράγοντες κινδύνου
Τα βακτηρίδια του σταφυλόκοκκου και του στρεπτόκοκκου, αποτελούν τις συχνότερες αιτίες πρόκλησης της κυτταρίτιδας.
Υπό φυσιολογικές συνθήκες, στην επιφάνεια του δέρματος, επιβιώνουν πολλοί τύποι βακτηριδίων. Ωστόσο, κατά τη σχάση του δέρματος, μπορεί να εισαχθούν βακτηρίδια στον οργανισμό και να προκαλέσουν λοίμωξη και φλεγμονή. Οι ιστοί του δέρματος στην προσβεβλημένη περιοχή, γίνονται ερυθροί, θερμοί, ερεθισμένοι κι επίπονοι.
Παράγοντες κινδύνου για την κυτταρίτιδα, είναι:
- Εκδορές ή απολέπιση του δέρματος μεταξύ των δακτύλων των ποδιών
- Ιστορικό περιφερικής αγγειακής νόσου
- Κάκωση ή τραύμα με σχάση του δέρματος (πληγές του δέρματος)
- Δήγματα (τσιμπήματα) εντόμων, ζώων ή ανθρώπων
- Έλκη λόγω σακχαρώδους διαβήτη ή απόφραξη της αιματικής ροής (ισχαιμία)
- Η χρήση κορτικοστεροειδών φαρμάκων ή φαρμακευτικών σκευασμάτων που καταστέλλουν το ανοσοποιητικό σύστημα
- Τραύμα πρόσφατης χειρουργικής επέμβασης
Συμπτώματα
- Πυρετός
- Σημεία λοίμωξης:
- -Ρίγος, τρόμος (το γνωστό τρέμουλο)
- -Αίσθημα κόπωσης
- -Γενικά αίσθηση ασθένειας (κακουχία)
- -Μυαλγίες
- -Θερμό δέρμα, ιδρώτας
- Άλγος ή ευαισθησία στην περιοχή του εξανθήματος ή του τραύματος
- Ερύθημα ή φλεγμονή του δέρματος που αναπτύσσεται σε μέγεθος, καθώς εξαπλώνεται η λοίμωξη
- Πληγή ή ερύθημα (κηλίδα) του δέρματος
- -Οξεία (απότομη) εμφάνιση
- -Αναπτύσσεται ταχεία στο πρώτο 24ωρο
- -Συνήθως με οξυαιχμα σύνορα
- Σφιχτή, γυαλιστερή, τεντωμένη / τραβηγμένη εικόνα του δέρματος
- Θερμότητα στην περιοχή του ερυθήματος
Άλλα συμπτώματα που ίσως εμφανιστούν σ’ αυτή την πάθηση:
- Απώλεια τριχών της περιοχής της λοίμωξης
- Δυσκαμψία των αρθρώσεων, λόγω οιδήματος των ιστών της άρθρωσης
- Ναυτία κι έμετος
Σημεία και παρα-κλινικές εξετάσεις
Κατά τη διάρκεια μιας φυσικής εξέτασης, ο ιατρός ίσως ανακαλύψει:
- Ερύθημα, θερμότητα και οίδημα του δέρματος
- Οίδημα και παροχέτευση υγρών, εάν η λοίμωξη περιβάλλει κάποιο τραύμα του δέρματος
- Διογκωμένους, γειτονικούς στην κυτταρίτιδα, λεμφαδένες
Ο ιατρός σας, προφανώς να σημαδέψει τα όρια του ερυθήματος με στυλό, προκειμένου να παρακολουθήσει την εξάπλωση ή μη του ερυθήματος, κατά τις επόμενες ημέρες.
Εργαστηριακές εξετάσεις που μπορούν να διεξαχθούν:
- Καλλιέργεια αίματος
- Ποσοτικός προσδιορισμός του αίματος (CBC) / ορού
Θεραπεία
Κατά τη θεραπεία της κυτταρίτιδας, ίσως και να χρειαστεί ενδονοσοκομειακή αγωγή, εάν:
- Η κλινική σας εικόνα είναι βαριά (πολύ υψηλός πυρετός, διαταραχές της αρτηριακής πίεσης, ναυτία κι έμετοι που δεν υποχωρούν)
- Παρά τη λήψη αντιβιοτικής αγωγής, η λοίμωξη, επιδεινώνεται
- Δυσλειτουργία του ανοσοποιητικού σας συστήματος (λόγω καρκίνου, HIV)
- Ύπαρξη λοίμωξης στη γύρω περιοχή των οφθαλμών
Τις περισσότερες φορές, η φαρμακευτική αγωγή με δια του στόματος λήψη αντιβιοτικών και στενή παρακολούθηση, επαρκεί. Η θεραπεία εστιάζεται στον έλεγχο / περιορισμό της λοίμωξης και στη πρόληψη επιπλοκών.
Ίσως χρειαστεί να λάβετε αντιβιοτικά ως προς αντιμετώπιση της λοίμωξης και παυσίπονα / αναλγητικά, για την καταστολή του πόνου.
Η ανύψωση της προσβεβλημένης περιοχής υψηλότερα του νοητού επιπέδου της καρδιάς, μπορεί να βοηθήσει στη μείωση του οιδήματος. Αναπαυτείτε έως τη βελτίωση των συμπτωμάτων σας.
Προσδοκίες
Είναι πολύ πιθανό να επέλθει ίαση εντός 7 – 10 ημερών θεραπευτικής αγωγής. Η κυτταρίτιδα ίσως να είναι πιο σοβαρής μορφής σε ασθενείς χρόνιων νοσημάτων και σε άτομα ευάλωτα σε λοιμώξεις λόγω της δυσλειτουργίας του ανοσοποιητικού συστήματος (ανοσοκατεσταλμένοι).Άτομα με μυκητισιακές λοιμώξεις των άκρων ποδών, πιθανότατα να εμφανίζουν υποτροπιάζουσα κυτταρίτιδα.
Επιπλοκές
- Οστική λοίμωξη (οστεομυελίτιδα)
- Φλεγμονή των λεμφαγγείων (λεμφαγγειίτιδα)
- Μηνιγγίτιδα (εφόσον παρουσιαστεί κυτταρίτιδα στην περιοχή του προσώπου)
- Σήψη, σοκ
- Νέκρωση των ιστών (γάγγραινα)
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας αν:
- Παρουσιάσετε συμπτώματα κυτταρίτιδας
- Ενώ λαμβάνετε αγωγή για την κυτταρίτιδα, εμφανίσετε νέα συμπτώματα, όπως επίμονο πυρετό, ζάλη, λήθαργο, φυσαλίδες επάνω στην έκταση της κυτταρίτιδας ή ερυθρές γραμμώσεις με τάση εξάπλωσης.
Αναζητήστε άμεση ιατρική βοήθεια, αν η κυτταρίτιδα εντοπίζεται στην περιοχή του προσώπου.
Πρόληψη
Προστατέψτε το δέρμα σας:
- Ενυδατώνωντάς το με κρέμες και λοσιόν, προς αποφυγή σχάσης της
- Φορώντας υποδήματα με καλή εφαρμογή και ικανοποιητική άνεση των άκρων ποδών
- Μαθαίνοντας να περικόπτεται σωστά τους όνυχες των άκρων ποδών, ώστε να μη βλάπτετε το δέρμα της γύρω περιοχής
- Φορώντας τον κατάλληλο προστατευτικό εξοπλισμό όταν δουλεύετε ή ασκείστε σωματικά
Αν παρουσιάσετε πληγές στο δέρμα σας:
- Πλύνετε προσεκτικά το τραύμα με νερό και σαπούνι
- Επικαλύψτε το τραύμα και κάνετε καθημερινές αλλαγές έως τη δημιουργία εσχάρας
- Παρακολουθήστε τη πληγή για τυχόν εμφάνιση ερυθρότητας, άλγους, παροχέτευσης υγρών ή άλλα σημεία φλεγμονής

Ανεμοβλογιά
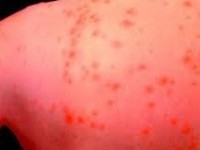
Ορισμός
Η ανεμοβλογιά αποτελεί μια από τις πιο κλασσικές παιδικές ασθένειες. Ένα παιδί ή κι ένας ενήλικας που πάσχει από ανεμοβλογιά, μπορεί να παρουσιάσει εκατοντάδες φυσαλίδες γεμάτες με υγρό, που προκαλούν κνησμό και οι οποίες, μετά τη ρήξη τους σχηματίζουν εφελκίδες / εσχάρες. Η ανεμοβλογιά οφείλεται σε ιό.
Ο ιός που προκαλεί την ανεμοβλογιά ονομάζεται varicella – zoster κι ανήκει στην οικογένεια των ερπητοϊών. Ο ίδιος ιός προκαλεί επίσης τον έρπητα ζωστήρα στους ενήλικες.
Εναλλακτικοί ορισμοί
Varicella (ανεμοβλογιά)
Αίτια, συχνότητα και παράγοντες κινδύνου
Ένα τυπικό σενάριο είναι ένα νεαρό παιδί καλυμμένο με φυσαλίδες / φλύκταινες σε όλο του το σώμα και να απουσιάζει από το σχολείο για μία εβδομάδα. Κατά το πρώτο ήμισυ της εβδομάδος, το παιδί αισθάνεται δυσφορία λόγω του έντονου κνησμού, ενώ το δεύτερο ήμισυ της εβδομάδος, αισθάνεται δυσφορία από πλήξη! Μετά την εισαγωγή κι ένταξη του εμβολίου κατά της ανεμοβλογιάς στην παιδική ηλικία, η ανεμοβλογιά, στην κλασσική της μορφή, έχει πάψει να θεωρείται πολύ συχνή πάθηση.
Η μετάδοση της ανεμοβλογιάς γίνεται πάρα πολύ εύκολα. Μπορείτε να προσβληθείτε από τον ιό, ακόμη και με μια απλή ψηλάφηση του υγρού των φυσαλίδων της ανεμοβλογιάς ή με τη κοντινή / στενή επαφή με άτομο που πάσχει από ανεμοβλογιά μέσω των μικροσταγονιδίων του βήχα ή του φταρνίσματος. Το εμβόλιο προλαμβάνει συνήθως την εξέλιξη της νόσου ολοκληρωτικά ή προκαλεί μόνο ήπια εκδήλωσή της. Ακόμη και οι ασθενείς όμως με ήπια συμπτώματα, μεταδίδουν τον ιό.
Μετά την προσβολή ατόμου από τον ιό, οι φυσαλίδες κάνουν την εμφάνισή τους 21 ημέρες αργότερα, ενώ ο ίδιος ο ιός γίνεται μεταδοτικός 1 – 2 ημέρες προτού την εμφάνιση των φυσαλίδων. Παραμένει να είναι μεταδοτικός για όσο διάστημα παρουσιάσει φυσαλίδες που δεν έχουν ακόμη εσχαροποιηθεί.
Οι περισσότερες περιπτώσεις ανεμοβλογιάς παρουσιάζονται σε παιδιά ηλικίας κάτω των 10 ετών. Η νόσος έχει συνήθως ήπια εκδήλωση, αν και δεν αποκλείεται σε μεμονωμένες περιπτώσεις, η εμφάνιση σοβαρών επιπλοκών. Οι ενήλικες και τα παιδιά μεγαλύτερης ηλικίας, παρουσιάζουν πιο έντονη κλινική εικόνα, απ’ ότι τα μικρά παιδιά.
Παιδιά των οποίων, η μητέρα τους έχει νοσήσει από ανεμοβλογιά στο παρελθόν ή της έχει χορηγηθεί το εμβόλιο κατά της ανεμοβλογιάς, διατρέχουν ελάχιστες πιθανότητες προσβολής από τον ιό, κατά το πρώτο έτος της ηλικίας τους. Ακόμη κι αν προσβληθούν, η νόσος λαμβάνει πολύ ήπια μορφή. Αυτό συμβαίνει γιατί τα αντισώματα της μητέρας τους παίζουν προστατευτικό ρόλο και στον δικό τους οργανισμό (μεταφορά αντισωμάτων από μητέρα σε έμβρυο). Όσον αφορά, όμως τα παιδιά κάτω του ενός έτους, των οποίων η μητέρα ουδέποτε νόσησε από ανεμοβλογιά, ούτε κι εμβολιάστηκε, διατρέχουν κίνδυνο (σε περίπτωση προσβολής τους) να παρουσιάσουν πολύ βαριά κλινική εικόνα.
Ανεμοβλογιά με βαριά συμπτωματολογία, παρουσιάζεται πιο συχνά σε παιδιά με δυσλειτουργία του ανοσοποιητικού συστήματος. Κάτι τέτοιο θα μπορούσε να είναι αποτέλεσμα κάποιας σοβαρής ασθένειας ή φαρμακευτικής αγωγής με χημειοθεραπευτικά σκευάσματα ή στεροειδή.
Συμπτώματα
Τα περισσότερα παιδιά με ανεμοβλογιά υποδύονται μια παθολογική κατάσταση, που χαρακτηρίζεται από πυρετό, κεφαλαλγία, κοιλιακό άλγος ή απώλεια όρεξης για μια περίοδο 1 – 2 ημερών προ της εμφάνιση των κλασικών φυσαλίδων με ερυθρά βάση. Τα συμπτώματα αυτά παραμένουν και μετά τις φυσαλίδες για 2 με 4 ημέρες.
Η πλειοψηφία των παιδιών αναπτύσσουν 250 – 500 μικρές, κνησμώδες, γεμάτες υγρό φυσαλίδες που επικάθονται σε ερυθρές κηλίδες του δέρματος.
- Οι φυσαλίδες εμφανίζονται πρώτα στο πρόσωπο, τον κορμό και το τριχωτό της κεφαλής και στη συνέχεια εξαπλώνονται και στο υπόλοιπο σώμα. Η εμφάνιση των κλασικών αυτών φυσαλίδων στο τριχωτό της κεφαλής, επιβεβαιώνει τη διάγνωση.
- Μετά από 1 με 2 ημέρες, οι φυσαλίδες μετατρέπονται σε φλύκταινες και στη συνέχεια ξεραίνονται. Παράλληλα, νέες εκθύσεις εξανθήματος εμφανίζονται κατά εστίες. Συχνά ανευρίσκονται φυσαλίδες εντός της στοματικής κοιλότητας, του κόλπου και στα βλέφαρα.
- Παιδιά με προϋπάρχουσες δερματικές παθήσεις, όπως έκζεμα, ίσως παρουσιάσουν μέχρι και 1500 φυσαλίδες.
Οι περισσότερες φυσαλίδες απομακρύνονται δίχως να αφήσουν ουλές, εκτός από εκείνες που επιμολύνονται από κάποιο βακτήριο κατά την εκδορά.
Κάποια παιδιά, παρά τον εμβολιασμό τους, εμφανίζουν μια ήπια μορφή ανεμοβλογιάς. Η ανάρρωσή τους όμως είναι πολύ πιο σύντομη κι εμφανίζουν ελάχιστες μόνο φυσαλίδες (λιγότερες από 30). Στα παιδιά αυτά, τίθεται με δυσκολία η διάγνωση, ενώ τα ίδια αποτελούν πηγή μόλυνσης για τους άλλους.
Σημεία και παρα-κλινικές εξετάσεις
Η διάγνωση της ανεμοβλογιάς συνήθως βασίζεται στην εικόνα του κλασικού εξανθήματος και στο ιατρικό ιστορικό του παιδιού. Αιματολογικές εξετάσεις και εξέταση των ίδιων των φυσαλίδων, μπορούν να επιβεβαιώσουν τη διάγνωση, εάν αυτή αμφισβητείται.
Θεραπεία
Τις περισσότερες φορές, αρκεί η εξασφάλιση της άνεσης στα παιδιά, ενώ ο οργανισμός τους αμύνεται κατά της πάθησης. Μπάνια με αλεύρι βρώμης σε χλιαρό νερό παρέχουν μια άνετη φλοιώδη επίστρωση στο δέρμα. Αντισταμινικά δια του στόματος, μειώνουν τον κνησμό, όπως και τοπικές αλοιφές. Κοπή των νυχιών προς αποφυγή επιμολύνσεων και ουλοποιήσεων.
Έχουν παρασκευαστεί ασφαλή αντιϊκά σκευάσματα. Για την καλύτερη δράση τους όμως, η αγωγή πρέπει να χορηγείται από το πρώτο 24ωρο εμφάνισης του εξανθήματος.
- Στην πλειοψηφία των παιδιών, που δεν πάσχουν από κάποια παθολογική κατάσταση και δεν εμφανίζουν βαριά κλινική εικόνα, τα αντιϊκά σκευάσματα δε χορηγούνται. Χορηγούνται αντιθέτως σε ενήλικες κι εφήβους, που διατρέχουν κίνδυνο εμφάνισης βαριάς συμπτωματολογίας, αν κι εφόσον η διάγνωση τεθεί πρώιμα
- Χορηγούνται αντιϊκά σκευάσματα σε εκείνους που πάσχουν από δερματικές παθήσεις (όπως έκζεμα ή πρόσφατο έγκαυμα από ηλιακή ακτινοβολία), από πνευμονολογικές παθήσεις (όπως άσθμα) ή σε εκείνους που προσφάτως βρίσκονταν υπό αγωγή με στεροειδή. Το ίδιο επίσης ισχύει και για όσους ενήλικες ή παιδιά, λαμβάνουν εφ’ όρου ζωής, ασπιρίνη.
- Κάποιοι ιατροί συστήνουν αντιϊκή αγωγή και στα άτομα που βιώνουν στην ίδια οικία με τον προσβληθέντα (ως πρόληψη / αγωγή πιθανής μετάδοσης του ιού) λόγω της στενής επαφής τους, ενώ αν όντως προσβληθούν διατρέχουν μεγάλο κίνδυνο εμφάνισης σοβαρών συμπτωμάτων
ΜΗ ΧΟΡΗΓΗΣΕΤΕ ΑΣΠΙΡΙΝΗ σε άνθρωπο που πιθανολογείται να πάσχει από ανεμοβλογιά. Η λήψη ασπιρίνης έχει ενοχοποιηθεί για μια πολύ σοβαρή κατάσταση που ονομάζεται σύνδρομο Reye. Η ιμπουπροφαίνη επίσης έχει ενοχοποιηθεί για την πρόκληση πολύ σοβαρών δευτεροπαθών λοιμώξεων. Δύναται να χορηγηθεί ακεταμινοφαίνη.
Μέχρι την πλήρη εσχαροποίηση ή ξήρανση των αλλοιώσεων, αποφύγετε να αφήσετε το παιδί σας να παίζει με άλλα παιδιά ή να επιστρέψει στο σχολείο ή εσείς στη δουλειά σας.
Πρόγνωση
Η έκβαση γενικά είναι πολύ καλή σε μη επιπλακείσες περιπτώσεις. Η εγκεφαλίτιδα, η πνευμονία κι άλλες εξωγενείς, εισβολητικές, βακτηριακές λοιμώξεις είναι σοβαρές, αλλά σπάνια, αποτελούν επιπλοκές της ανεμοβλογιάς.
Μετά την πρώτη προσβολή από τη νόσο, ο ιός παραμένει σε ανενεργή μορφή στον οργανισμό σας για όλη σας τη ζωή. Ένας στους 10 ενήλικες, θα εμφανίσει έρπητα ζωστήρα, λόγω της ενεργοποίησης του ιού σε περιόδους άγχους.
Επιπλοκές
- Γυναίκες κατά τη διάρκεια της εγκυμοσύνης, αν προσβληθούν, θέτουν το έμβρυο σε κίνδυνο συγγενούς λοιμώξεως
- Τα νεογνά διατρέχουν κίνδυνο εμφάνισης σοβαρής μορφής της νόσου σε περίπτωση προσβολής τους, ενώ η μητέρα τους δεν έχει ανοσία.
- Δευτεροπαθής επιλοίμωξη των φυσαλίδων είναι πιθανή
- Η εγκεφαλίτιδα είναι σοβαρή, αλλά σπάνια επιπλοκή
- Το σύνδρομο Reye, η πνευμονία, η μυοκαρδίτιδα και η παροδική αρθρίτιδα, αποτελούν πιθανές επιπλοκές της ανεμοβλογιάς
- Μπορεί να εμφανιστεί εγκεφαλική αταξία κατά τη διάρκεια της ανάρρωσης ή και αργότερα. Η πάθηση χαρακτηρίζεται από πολύ ασταθές βάδισμα.
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε τον ιατρό σας αν υποπτεύεστε ότι το παιδί σας έχει προσβληθεί από ανεμοβλογιά ή αν το παιδί σας είναι μεγαλύτερο από 12 μηνών και δεν έχει εμβολιαστεί κατά της νόσου.
Πρόληψη
Επειδή η ανεμοβλογιά μεταφέρεται μέσω του αέρα και είναι άκρως μεταδοτική, είναι πολύ δύσκολο να την αποφύγετε, πριν την εμφάνιση του εξανθήματος. Είναι πολύ πιθανό να προσβληθείτε από τον ιό μέσω άλλου ανθρώπου, για παράδειγμα μέσα σε σούπερ-μάρκετ και να μην γνωρίζει ούτε κι εκείνος ότι πάσχει από ανεμοβλογιά.
Το εμβόλιο κατά της νόσου, αποτελεί μέρος του προκαθορισμένου προγράμματος ανοσοποίησης.
- Στα παιδιά χορηγούνται δύο δόσεις του παραδοσιακού εμβολίου κατά της ανεμοβλογιάς. Η πρώτη δόση γίνεται στην ηλικία των 12 – 15 μηνών και η δεύτερη στην ηλικία των 4 – 6 ετών
- Άτομα άνω των 13 ετών που δεν έχουν εμβολιαστεί ούτε έχουν προσβληθεί από τη νόσο, επίσης λαμβάνουν 2 δόσεις, με διαφορά 4 – 8 εβδομάδων μεταξύ τους
Κατά κανόνα, κανένας εμβολιασμένος ασθενής δεν πρόκειται να παρουσιάσει μέτριας ή σοβαρής μορφής ανεμοβλογιά. Η μειονότητα των παιδιών που εμφανίζουν τη νόσο, παρά τον εμβολιασμό τους, παρουσιάζουν πολύ ήπια συμπτώματα.
Το εμβόλιο κατά της ανεμοβλογιάς, δε χρήζει επαναληπτική χορήγηση κατά τη διάρκεια τα ζωής τους. Υπάρχει ωστόσο παρόμοιο, αλλά όχι αυτούσιο εμβόλιο, που χορηγείτε στην ενηλικίωση, προς μείωση των πιθανοτήτων εμφάνισης του έρπητα ζωστήρα.
Συζητήστε με τον ιατρό σας, για τις επιπλοκές της ανεμοβλογιάς, αν θεωρείται ότι το παιδί σας είναι υψηλού κινδύνου και υποψιάζεστε ότι έχει προσβληθεί. Ίσως απαιτηθούν άμεσα προληπτικά μέτρα. Χορηγώντας το εμβόλιο στα πρώιμα στάδια της προσβολής, ίσως μειωθεί η σοβαρότητα της κλινικής εικόνας.
Καρκίνος του ήπατος
Ορισμός
Ο καρκίνος του ήπατος αποτελεί μορφή καρκίνου με υψηλά ποσοστά θνησιμότητας. Υποδιαιρείται σε δύο τύπους: τον πρωτοπαθή καρκίνο του ήπατος, όταν η πρωταρχική εστία εντόπισης του καρκίνου βρίσκεται στο ίδιο το ήπαρ και τον μεταστατικό / δευτεροπαθή καρκίνο του ήπατος, κατά τον οποίο οι καρκινικές εστίες του ήπατος οφείλονται σε εξάπλωση του καρκίνου με πρωτοπαθή εστία εντόπισης άλλο όργανο ή σημείο του σώματος.
Περιγραφή και δημογραφικά στοιχεία
Πρωτοπαθής καρκίνος του ήπατος
Ο πρωτοπαθής καρκίνος του ήπατος είναι μια σχετικά σπάνια πάθηση, για τις Η.Π.Α. τουλάχιστον, αντιπροσωπεύοντας μόλις το 2% του συνόλου των κακοηθειών και το 4% των προσφάτων διαγνωσμένων καρκίνων. Σε παγκόσμιο όμως επίπεδο, ο ηπατοκυτταρικός καρκίνος (HCC) αποτελεί έναν από τους οκτώ πιο διαδεδομένους καρκίνους. Στην Αφρική και σε διάφορες περιοχές της Ασίας, αντιπροσωπεύει το10% - 50% του συνόλου των κακοηθειών. Ο HCC εμφανίζεται δύο με τρεις φορές συχνότερα σε άνδρες παρά σε γυναίκες. Σε γεωγραφικές περιοχές υψηλού κινδύνου (Ανατολική και Νοτιοανατολική Ασία, περιοχές νότια της Σαχάρας), οι άνδρες είναι ακόμη πιο επιρρεπείς στον HCC απ’ ότι οι γυναίκες.ΤΥΠΟΙ ΠΡΩΤΟΠΑΘΟΥΣ ΚΑΡΚΙΝΟΥ ΤΟΥ ΗΠΑΤΟΣ
Στους ενήλικες, η πλειοψηφία των πρωτοπαθών καρκίνων του ήπατος ανήκει σε έναν από τους παρακάτω δύο τύπους: ηπάτωμα ή ηπατοκυτταρικό καρκίνωμα (HCC), που αρχικά εστιάζεται στον ίδιο τον ηπατικό ιστό και χολαγγείωμα ή χολαγγειοκαρκίνωμα, που πρόκειται για καρκίνο με αρχική εστία ανάπτυξης τα ενδοηπατικά χοληφόρα. Το 80% - 90% των πρωτοπαθών καρκίνων του ήπατος είναι ηπατώματα. . Δύο πολύ σπάνιοι τύποι πρωτοπαθούς καρκίνου του ήπατος είναι αδιαφοροποίητοι, οι μικτοί κυτταρικοί όγκοι και το σάρκωμα των κυττάρων του Kupffer.
Ένας τύπος πρωτοπαθούς καρκίνου του ήπατος που ονομάζεται ηπατοβλάστωμα, έχει συχνότερη τάση εμφάνισης σε μικρά παιδιά κάτω των 4 ετών και παιδιά ηλικίας 12 έως 15 ετών. Σε αντίθεση με τους τύπους καρκίνου που απαντώνται σε ενήλικες, τα ηπατοβλαστώματα έχουν θετική πρόγνωση και αντιδρούν με επιτυχία στη θεραπευτική αγωγή. Η ίαση επέρχεται περίπου στο 70% των παιδιών με ηπατοβλάστωμα, ενώ σε έγκαιρη διάγνωση του όγκου, η βιωσιμότητα ανέρχεται άνω του 90%.
Μεταστατικός καρκίνος του ήπατος
. Επειδή το αίμα απ΄ όλα τα τμήματα του σώματος, υποχρεωτικά διαπερνά από το ήπαρ για «φιλτράρισμα», καρκινικά κύτταρα από άλλα όργανα και ιστούς φτάνου εύκολα στο ήπαρ, όπου και μπορούν να συσσωρευτούν και να εξελιχθούν σε δευτεροπαθής όγκους. Πρωτοπαθείς καρκίνοι του κόλου (εντέρου), του στομάχου, του παγκρέατος, του ορθού, του οισοφάγου, του μαστού, του πνεύμονος ή του δέρματος, έχουν τη μεγαλύτερη συχνότητα μετάστασης (εξάπλωσης) στο ήπαρ. Αρκετά συχνά, πρώτα γίνεται αντιληπτός ο μεταστατικός καρκίνος του ήπατος κι εκ των υστέρων, εντοπίζεται η πρωτοπαθής εστία. Εκτός της κίρρωσης, ο μεταστατικός καρκίνος του ήπατος, αποτελεί τη συχνότερη, από τις ηπατικές παθήσεις, αιτία θανάτου.Αίτια και συμπτώματα
Παράγοντες κινδύνου
Η ακριβής αιτία πρόκλησης του πρωτοπαθούς καρκίνου του ήπατος, παραμένει άγνωστη. Στους ενήλικες ωστόσο, συγκεκριμένοι παράγοντες θέτουν ομάδες ατόμων σε υψηλό κίνδυνο ανάπτυξης καρκίνου του ήπατος.
Οι παράγοντες αυτοί περιλαμβάνουν:
- Άρρεν φύλο
- Βιολογική ηλικία άνω των 60 ετών
- Η έκθεση σε ουσίες του περιβάλλοντος με τάση πρόκλησης καρκίνου (καρκινογόνες). Αυτές περιλαμβάνουν: μια ουσία παραγόμενη από τη μούχλα που αναπτύσσεται στο ρύζι και τα φιστίκια (αφλακτοξίνη), το διοξείδιο θορίου, που κάποτε το χρησιμοποιούσαν ως σκιαγραφικό στη λήψη ακτινογραφιών του ήπατος, το χλωριούχο βινύλιο, που χρησιμοποιείται στην παρασκευή πλαστικών και το κάπνισμα.
- Η λήψη δια του στόματος δισκίων οιστρογόνου ως μέτρο αντισύλληψης
- Η κληρονομική αιμοχρωμάτωση. Η διαταραχή αυτή χαρακτηρίζεται από παθολογικά υψηλά επίπεδα σιδήρου, σε αποθηκευτική μορφή στον οργανισμό. Εξελίσσεται συχνά σε κίρρωση.
- Κίρρωση. Τα ηπατώματα φαίνεται να αποτελούν συχνή επιπλοκή στην κίρρωση του ήπατος. Το 30% - 70% των ασθενών με ηπάτωμα, πάσχουν και από κίρρωση. Εκτιμάται ότι ένας κιρρωτικός ασθενής διατρέχει 40 φορές περισσότερες πιθανότητες ανάπτυξης ηπατώματος, απ’ ότι ένα άτομο με φυσιολογικό ήπαρ.
- Η έκθεση στους ιούς της ηπατίτιδας. Ηπατίτιδα Β (HBV), ηπατίτιδα C (HCV), ηπατίτιδα D (HDV) ή ηπατίτιδα G (HGV). Εκτιμάται ότι το 80% παγκοσμίως των HCC (ηπατωμάτων) σχετίζεται με τη χρόνια HBV λοίμωξη. Στην Αφρική και στο μεγαλύτερο τμήμα της Ασίας, η έκθεση στην ηπατίτιδα Β αποτελεί σημαντικό παράγοντα. Στην Ιαπωνία και σε κάποιες δυτικές χώρες, η έκθεση στην ηπατίτιδα C συνδέεται άμεσα με υψηλότερο κίνδυνο ανάπτυξης καρκίνου του ήπατος. Στις Η.Π.Α. το 25% περίπου των ασθενών με καρκίνου του ήπατος εμφανίζουν σημεία HBV λοίμωξης. Η ηπατίτιδα είναι συχνό εύρημα στους χρήστες ενδοφλέβιων ναρκωτικών ουσιών. Η αύξηση συχνότητας των ηπατωμάτων (HCC) στις Η.Π.Α. θεωρείται ότι οφείλεται στις αυξανόμενες περιπτώσεις HBV και HCV λοίμωξης, που οφείλονται με τη σειρά τους στις ελεύθερες πολυγαμικές σχέσεις και στην απαγορευμένη κοινή χρήση βελόνων για τη λήψη ναρκωτικών. Ο συνδυασμός μεταξύ των HDV και HGV και των HCC μέχρι στιγμής παραμένει ασαφής.
Συμπτώματα του καρκίνου του ήπατος
Τα πρώιμα στάδια του πρωτοπαθούς, όσο και του μεταστατικού καρκίνου του ήπατος, συχνά είναι αδιευκρίνιστα και μη ειδικά ηπατικής διαταραχής. Η μεγάλη χρονική περίοδος μεταξύ της έναρξης ανάπτυξης του όγκου και της εμφάνισης των πρώτων παθολογικών σημείων, είναι ο κυριότερος λόγος που η νόσος έχει τόσο υψηλή συχνότητα θνησιμότητας. Στη φάση της διάγνωσης, οι περισσότεροι ασθενείς ήδη εμφανίζουν κακουχία, πυρετό, κοιλιακό άλγος κι απώλεια όρεξης (ανορεξία). Μπορεί να έχουν εικόνα απίσχνανσης και γενικά πάσχοντος. Καθώς αναπτύσσεται σε μέγεθος ο όγκος, προκαλεί διάταση της μεμβράνης που περιβάλλει το ήπαρ (την κάψα) και συνεπώς την εμφάνιση άλγους του δεξιού υποχονδρίου. Το άλγος μπορεί να αντανακλά στη ράχη και τον ώμο. Κάποιοι ασθενείς αναπτύσσουν συλλογή υγρού στην κοιλιακή κοιλότητα, γνωστή ως ασκίτης. Άλλοι ίσως εμφανίσουν σημεία αιμορραγίας του πεπτικού συστήματος. Περιστασιακά ο όγκος μπορεί να προκαλέσει απόφραξη του ηπατικού ή του χοληδόχου πόρου, οδηγώντας σε ίκτερο. Στους ικτερικούς ασθενείς, η χροιά των επιπεφυκότων και του δέρματος, γίνεται κίτρινη και τα ούρα τους σκουρόχρωμα.
Διάγνωση
Φυσική εξέταση
Εάν ο ιατρός υποπτευθεί πιθανή διάγνωση καρκίνου του ήπατος, θα εξετάσει το ιστορικό του ασθενούς για παράγοντες κινδύνου και παράλληλα θα επισκοπήσει προσεκτικά την κατάσταση της κοιλιακής χώρας του ασθενούς, κατά τη φυσική εξέταση. Σε κατακεκλιμένη θέση στο εξεταστικό κρεβάτι, γίνονται αντιληπτές ψηλαφητά, μάζες του ήπατος κι ο ασκίτης. Στους ασθενείς με καρκίνο του ήπατος, το ήπαρ είναι κατά κανόνα διογκωμένο και με σκληρή σύσταση, επίπονο στην άσκηση πίεσης. Αρκετά συχνά, συνυπάρχει σπληνομεγαλία. Ο ιατρός με τη βοήθεια στηθοσκοπίου, κατά την ακρόαση των γειτονικών στο ήπαρ αιμοφόρων αγγείων, ίσως αναγνωρίσει έναν παθολογικό ήχο ή ήχο τριβής. Οι ήχοι αυτοί προκαλούνται από την πίεση που ασκεί ο όγκος στα αγγεία αυτά.
Εργαστηριακές εξετάσεις
Αιματολογικές εξετάσεις διενεργούνται για την εξέταση της ηπατικής λειτουργίας και την εκτίμηση των παραγόντων κινδύνου του ιστορικού του ασθενούς. Το 50% - 75% των ασθενών με πρωτοπαθή καρκίνο ου ήπατος, παρουσιάζουν παθολογικά υψηλή τιμή στον ορό του αίματος, μιας συγκεκριμένης πρωτεϊνης (αλόμα-φετοπρωτεϊνης ή AFP). Η εξέταση της AFP ωστόσο, δεν μπορεί να ληφθεί μόνη της ως κριτήριο διάγνωσης καρκίνου του ήπατος, γιατί παρουσιάζει υψηλές τιμές στην κίρρωση ή στη χρόνια ηπατίτιδα. Επίσης εξετάσεις της αλκαλικής φωσφατάσης, της χολερυθρίνης, της γαλακτικής διϋδρογενάσης κι άλλων χημικών ουσιών, υποδεικνύουν τη μη φυσιολογική ηπατική λειτουργία. Το 75% των ασθενών με καρκίνο του ήπατος, εμφανίζουν σημεία λοίμωξης ηπατίτιδας. Και πάλι ωστόσο, οι παθολογικές εξετάσεις της ηπατικής λειτουργίας, δεν αποτελούν από μόνες τους κριτήριο διάγνωσης καρκίνου του ήπατος.
Παρα-κλινικές εξετάσεις
Οι παρακλινικές μελέτες βοηθούν στον εντοπισμό της συγκεκριμένης θέσης μη φυσιολογικού ηπατικού ιστού. Πολύ μικροί ηπατικοί ιστοί, όσο ένα 0. 3 εκ. (μια ίντσα) μπορούν πλέον να ανιχνευθούν με τον υπέρηχο ή την αξονική τομογραφία. Οι παρακλινικές μελέτες όμως, δεν είναι σε θέση να διακρίνουν τη διαφορά μεταξύ ηπατώματος από άλλες παθολογικές μάζες (οζίδια) του ηπατικού ιστού. Απαιτείται λήψη δείγματος του ηπατικού ιστού για διενέργεια βιοψίας, προκειμένου να τεθεί η οριστική διάγνωση του πρωτοπαθούς καρκίνου του ήπατος. Η αξονική τομογραφία ή ο υπέρηχος μπορεί να φανούν χρήσιμες, ως οδηγοί του ιατρού, στην επιλογή της σωστής εστίας λήψης υλικού για τη βιοψία.
Ακτινογραφίες θώρακος ίσως φανούν χρήσιμες στη διαφοροδιάγνωση του πρωτοπαθούς όγκου του ήπατος με τον μεταστατικό, με εστία πρωτοπαθής εντόπισης τους πνεύμονες.
Βιοψία ήπατος
Η βιοψία του ήπατος αποτελεί τη διαγνωστική εξέταση εκλογής του καρκίνου (θέτει την αρνητική διάγνωση). Δείγμα ηπατικού ιστού ή ιστικού υγρού λαμβάνεται με τη χρήση πολύ λεπτής βελόνης κι εξετάζεται στο μικροσκόπιο για την παρουσία καρκινικών κυττάρων. Στο 70% των περιπτώσεων, η βιοψία αποβαίνει θετική για καρκίνο. Ως ιατρική πράξη όμως εγκυμονεί έναν μικρό κίνδυνο για την πλειοψηφία των ασθενών. Στο 0,4% περίπου των περιπτώσεων, ο ασθενής αναπτύσσει θανατηφόρα αιμορραγία από τη βιοψία. Λόγω της πλούσιας αγγείωσης κι αιμάτωσης ορισμένων όγκων, προκαλείται εύκολα αιμορραγία.
Λαπαροσκόπηση
Ο ιατρός ίσως αποβεί σε λαπαροσκοπική διεύρυνση, προκειμένου να τεθεί η διάγνωση του καρκίνου του ήπατος. Εξαρχής, ο ιατρός εκτελεί μια μικρή τομή στο κοιλιακό τοίχωμα του ασθενούς, απ’ όπου και εισάγει έναν μικρό σωλήνα, που ονομάζεται λαπαροσκόπιο, το οποίο παρέχει τη δυνατότητα φωτισμού κι όρασης της προκείμενης περιοχής. Κατ’ αυτόν τον τρόπο λαμβάνεται δείγμα ηπατικού ιστού κι εξετάζεται με το μικροσκόπιο για την παρουσία καρκινικών κυττάρων.
Κλινική σταδιοποίηση
Η παθογένεση του HCC στην πραγματικότητα δεν έχει κατανοηθεί πλήρως. Παραμένει να υπάρχει ασάφεια στον τρόπο με τον οποίο οι διάφοροι παράγοντες κινδύνου του HCC επηρεάζουν τον κάθε άνθρωπο ξεχωριστά. Περιστασιακά, οι περιβαλλοντικοί παράγοντες διαφέρουν από περιοχή σε περιοχή.
Θεραπεία
Η θεραπεία του καρκίνου του ήπατος βασίζεται σε διάφορους παράγοντες, συμπεριλαμβανομένου του τύπου του καρκίνου πρωτοπαθής ή μεταστατικός, το στάδιο (πρώιμο ή προχωρημένο στάδιο), την εστία εντόπισης είτε του πρωτοπαθούς καρκίνου ή των μεταστάσεων στο σώμα του ασθενούς, την ηλικία του ασθενή, τη συνύπαρξη άλλων παθήσεων – συμπεριλαμβάνεται και η κίρρωση. Για την πλειοψηφία των ασθενών, η θεραπεία του καρκίνου του ήπατος, έχει πρωταρχικό στόχο την ανακούφιση του πόνου που προκαλεί ο καρκίνος, αλλά αδυνατεί στην ίασή του.
Χειρουργική αποκατάσταση
Ελάχιστες είναι οι περιπτώσεις καρκίνου του ήπατος που μπορούν να αντιμετωπισθούν χειρουργικά και να επέλθει ίαση, μιας και κατά τη διάγνωσή τους, ήδη βρίσκονται σε προχωρημένο στάδιο. Στην περίπτωση κατά την οποία, ο καρκίνος εντοπίζεται σε έναν μόνο λοβό του ήπατος κι ο ασθενής δεν πάσχει από κίρρωση, ίκτερο ή ασκίτη, η χειρουργική επέμβαση αποτελεί τη θεραπεία εκλογής. Ασθενείς στους οποίους δύναται πλήρη εξαίρεση του όγκου, έχουν τη μεγαλύτερη πιθανότητα επιβίωσης. Δυστυχώς όμως μόνον το 5% των ασθενών με μεταστατικό καρκίνο (εκ πρωτοπαθούς όγκου του εντέρου ή του ορθού) ανήκουν σε αυτήν την κατηγορία. Αν ολόκληρος ο ορατός όγκος μπορεί να αφαιρεθεί, περίπου το 25% των ασθενών θα θεραπευτεί. Η επέμβαση ποτ εκτελείται ονομάζεται μερική ηπατεκτομή ή μερική εξαίρεση του ήπατος. Ο χειρουργός θα προβεί είτε σε αφαίρεση ολόκληρου λοβού του ήπατος (λοβεκτομή) είτε σε ευρεία εξαίρεση του όγκου (αφαιρώντας μαζί με τον όγκο και τους ιστούς που περιβάλλουν αυτόν).
Χημειοθεραπεία
Ορισμένοι ασθενείς με μεταστατικό καρκίνου του ήπατος ίσως καταφέρουν να επιμηκύνουν το προσδόκιμο επιβίωσής τους κατά μερικούς μήνες με τη χημειοθεραπεία, δεν είναι όμως εφικτή η ίασή τους. Εάν ο όγκος δε δύναται να αφαιρεθεί χειρουργικά, ένας σωλήνας (καθετήρας) τοποθετείται στην κύρια αρτηρία του ήπατος κι εμφυτεύεται παράλληλα μια αντλία έγχυσης. Με την αντλία επιτυγχάνεται να φτάνουν στον όγκο μεγαλύτερες συγκεντρώσεις του αντικαρκινικού σκευάσματος, απ’ ότι γίνεται στη χημειοθεραπεία μέσω της κυκλοφορίας του αίματος. Το σκεύασμα που χρησιμοποιείται για έγχυση μέσω της αντλίας, συνήθως είναι η φλοξουριδίνη (FUDR), που χορηγείται για μια χρονική περίοδο 14 ημερών, με ακολουθούμενη χρονική περίοδο 14 ημερών ανάπαυσης. Η συστηματική χημειοθεραπεία επίσης χρησιμοποιείται στη θεραπεία του καρκίνου του ήπατος. Τα συνήθη φαρμακευτικά σκευάσματα που χρησιμοποιούνται είναι το 5 – φλουορουρασίλη (Adrucil, Efudex) ή η μεθοτρεξάτη (MTX, Mexate). Η συστηματική χημειοθεραπεία ωστόσο, δεν επιμηκύνει αξιοσημείωτα το προσδόκιμο επιβίωσης του ασθενούς.
Ακτινοθεραπεία
Ακτινοθεραπεία είναι η χρήση υψηλής ενέργειας ακτινών ή ακτίνων Χ, με σκοπό την εξουδετέρωση των καρκινικών κυττάρων ή τη συρρίκνωση του όγκου. Στην περίπτωση όμως του καρκίνου του ήπατος, η εφαρμογή της ακτινοθεραπείας αποφέρει προσωρινή μόνον ανακούφιση κάποιων συμπτωμάτων. Οι καρκίνοι του ήπατος δεν είναι ακτινοευαίσθητοι κι επομένως η ακτινοθεραπεία δεν είναι σε θέση να επιμηκύνει το προσδόκιμο της επιβίωσης του ασθενή.
Μεταμόσχευση ήπατος
Μπορεί να αφαιρεθεί χειρουργικά όλο το ήπαρ (ολική ηπατεκτομή) και συνακόλουθη μεταμόσχευση ήπατος. Δυστυχώς σε αυτή τη περίπτωση, υπάρχει αυξημένος κίνδυνος υποτροπιασμού και μετάστασης κατόπιν μεταμόσχευσης.
Άλλες θεραπείες
Άλλες θεραπευτικές προσεγγίσεις περιλαμβάνουν:
- Εμβολισμός της ηπατικής αρτηρίας με χημειοθεραπευτικά σκευάσματα
- Αλκοολική εξαίρεση με διαδερμική ενέσιμη χορήγηση υπό την καθοδήγηση υπερήχου
- Κρυοεξαίρεση υπό την καθοδήγηση υπερήχου
- Ανοσοθεραπεία με μονοκλωνικά αντισώματα ενσωματωμένα με κυτοτοξικούς παράγοντες
- Γονιδιακή θεραπεία με φορείς ρετροϊών που περιλαμβάνουν και γονίδια έκφρασης κυτοτοξικών παραγόντων
Πρόγνωση
Ο καρκίνος του ήπατος έχει πολύ πτωχή πρόγνωση μιας και στη φάση που τίθεται η διάγνωσή του έχει ήδη δώσει μεταστάσεις. Λιγότερο του 10% των ασθενών επιβιώνουν στα επόμενα τρία χρόνια από την αρχική διάγνωση, το συνολικό ποσοστό πενταετής επιβίωσης ασθενών με ηπάτωμα είναι περίπου 4%.
Περισσότεροι εκ των ασθενών με πρωτοπαθή καρκίνο του ήπατος, καταλήγουν μέσα στους επόμενους μήνες από τη διάγνωση. Ασθενείς των οποίων ο μεταστατικός καρκίνος του ήπατος οφείλεται σε μετάσταση καρκίνου του εντέρου, επιβιώνουν σχετικά λίγο περισσότερο απ’ ότι εκείνοι των οποίων οφείλεται σε μετάσταση καρκίνου του στομάχου ή του παγκρέατος.
Εναλλακτικές και συμπληρωματικές θεραπείες
Αρκετοί ασθενείς θεωρούν ότι οι εναλλακτικές και συμπληρωματικές θεραπείες βοηθούν στην μείωση του άγχους που συνοδεύει την πάθηση, βελτιώνουν την ανοσοποιητική λειτουργία και ενισχύουν τη ψυχική κατάσταση. Ενώ δεν υφίσταται κλινική απόδειξη ότι οι θεραπείες αυτές ασκούν ειδική καταπολεμιστική δράση έναντι της νόσου, δραστηριότητες όπως η βιολογική επανατροφοδότηση, η ανάπαυση, η θεραπευτική ψηλάφηση, οι θεραπευτικές μαλάξεις, οι τεχνικές καθοδηγούμενης απεικόνισης, δεν εμφανίζουν παρενέργειες, απεναντίας αναφέρεται η ευνοϊκή δράση τους στη γενική κατάσταση του ασθενή.
Ασθενείς που λαμβάνουν οποιαδήποτε εναλλακτική σύσταση, οφείλουν πρωτύτερα να ενημερώσουν τον ιατρό τους, προκειμένου να μην επισυμβεί οποιαδήποτε παρενέργεια σε συνδυασμό με την κλασική αντικαρκινική θεραπεία.
Αντεπεξέρχοντας στη θεραπεία του καρκίνου
Οι ανεπιθύμητες ενέργειες της θεραπείας, της διατροφής, των συναισθημάτων ευφορίας κι άλλων θεμάτων, αποτελούν όλα μέρος της αντιμετώπισης του καρκίνου. Υπάρχουν πολλές ανεπιθύμητες ενέργειες της αντικαρκινικής θεραπείας, οι οποίες περιλαμβάνουν:
- Δυσκοιλιότητα
- Παραλήρημα
- Κακουχία - κόπωση
- Πυρετό, ρίγος, ιδρώτας
- Ναυτία κι έμετος
- Έλκη στοματικής κοιλότητας, ξηρότητα στοματικής κοιλότητας, ούλα που αιμορραγούν
- Κνησμός
- Διαταραγμένη σεξουαλικότητα
- Διαταραχές ύπνου
Το άγχος, η κατάθλιψη, η αίσθηση απώλειας, η διαταραχή μετατραυματικού άγχους, η διαταραγμένη σεξουαλικότητα και η κατάχρηση ουσιών, αποτελούν όλες πιθανές ανεπιθύμητες ψυχικές ενέργειες. Οι ασθενείς οφείλουν να ανιχνεύσουν στήριξη μέσω του διαδικτύου, προκειμένου να αντεπεξέλθουν στη θεραπεία. Η απώλεια της όρεξης προ, κατά και μετά τη θεραπεία, επίσης πρέπει να λαμβάνεται υπ’ όψιν. Άλλες επιπλοκές στην ανοχή και συνεργία της αντικαρκινικής θεραπείας περιλαμβάνουν τον πυρετό και το άλγος.
Κλινικές δοκιμασίες
Πολλές είναι οι κλινικές δοκιμασίες που εφαρμόζονται, προκειμένου να μελετηθούν νέοι τύποι ακτινοθεραπείας και χημειοθεραπείας, νέα σκευάσματα και συνδυασμοί σκευασμάτων, βιολογικές θεραπείες, τρόποι συνδυασμού διάφορων τύπων θεραπείας για τον καρκίνο του ήπατος, παρενέργειες της μείωσης και ποιότητα ζωής.
Πρόληψη
Δεν υπάρχουν χρήσιμες στρατηγικές, τουλάχιστον μέχρι σήμερα, ως προς την πρόληψη του μεταστατικού καρκίνου του ήπατος. Ο πρωτοπαθής ωστόσο, καρκίνος του ήπατος, στο 75% - 80%μπορεί να προληφθεί. Πρόσφατες στρατηγικές εστιάζονται στο διαδεδομένο εμβολιασμό έναντι της ηπατίτιδας Β, στην πρώιμη θεραπευτική αντιμετώπιση της κληρονομικής αιμοχρωμάτωσης (μια μεταβολική διαταραχή) και στη μελέτη των υψηλού κινδύνου ασθενών με εξέταση της α- φετοπρωτεϊνης και τη διενέργεια υπερήχου.
Παράγοντες του τρόπου ζωής, που μπορούν να τροποποιηθούν, προκειμένου να αποφευχθεί ο καρκίνος του ήπατος, περιλαμβάνουν την αποφυγή έκθεσης σε τοξικά χημικά και τροφές που φιλοξενούν μούχλα και παράγουν αφλατοξίνη. Πιο σημαντικό ωστόσο είναι η αποφυγή του αλκοόλ και της χρήσης ναρκωτικών. Η κατάχρηση του αλκοόλ ευθύνεται για το 60% - 70% των περιπτώσεων κίρρωσης, που με τη σειρά της, αποτελεί βασικό παράγοντα κινδύνου ανάπτυξης πρωτοπαθούς καρκίνου του ήπατος. Η ηπατίτιδα αποτελεί μια ευρέως διαδεδομένη νόσο, ιδιαίτερα σε άτομα που κάνουν χρήση ενδοφλέβιων ναρκωτικών.
Διαβητική νεφροπάθεια
Ορισμός
Διαβητική νεφροπάθεια ονομάζεται η νεφρική πάθηση ή βλάβη / δυσλειτουργία που εμφανίζεται ως επιπλοκή του σακχαρώδους διαβήτη.
Βλ. επίσης:
Εναλλακτικοί ορισμοί
Νόσος Kimmelstiel – Wilson, διαβητική σπειραματοσκλήρυνση, νεφροπάθεια – διαβητική.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Η ακριβής αιτία πρόκλησης της διαβητικής νεφροπάθειας παραμένει άγνωστη, αν και θεωρείται ότι η μη ρύθμιση των υψηλών τιμών σακχάρου στον ορό του αίματος οδηγεί σε ανάπτυξη νεφρικής βλάβης, κυρίως όταν συνυπάρχει και υψηλή αρτηριακή πίεση. Σε κάποιες περιπτώσεις, τα γονίδια ή το οικογενειακό ιστορικό, συνδράμουν κι αυτά στην ανάπτυξη της νόσου. Δε θα αναπτύξουν όλοι οι σακχαρωδιαβητικοί ασθενείς αυτή τη δυσλειτουργία.
Κάθε νεφρός αποτελείται από εκατοντάδες ή χιλιάδες μονάδες «φιλτραρίσματος» που ονομάζονται νεφρώνες. Κάθε νεφρώνας περιλαμβάνει μια συστάδα από πολύ μικρά αιμοφόρα αγγεία, που ονομάζεται σπείραμα. Όλη αυτή η δομή βοηθά στην αποβολή άχρηστων ουσιών από τον οργανισμό. Η υψηλή τιμή σακχάρου του αίματος, μπορεί να προκαλέσει βλάβη αυτής της δομής, με πάχυνση και ουλοποίηση των τοιχωμάτων της. Με την πάροδο του χρόνου, όλο και περισσότερα αιμοφόρα αγγεία καταστρέφονται με αργό ρυθμό. Η νεφρική δομή αρχίζει να παρουσιάζει διαρροές και πρωτεΐνη (αλβουμίνη) διαπερνά στα ούρα.
Ασθενείς που πάσχουν από σακχαρώδη διαβήτη κι ανήκουν στις παρακάτω κατηγορίες υψηλού κινδύνου, είναι πιο ευάλωτοι στην ανάπτυξη της νόσου:
- Αφρικανό – Αμερικανικής, Ισπανικής ή Ινδιάνο – Αμερικανικής καταγωγής
- Οικογενειακό ιστορικό νεφρικής νόσου ή αρτηριακής υπέρτασης
- Μη σωστή ρύθμιση της αρτηριακής πίεσης
- Μη σωστή ρύθμιση του σακχάρου του αίματος
- Τύπου 1 σακχαρώδη διαβήτη σε ηλικία μικρότερη των 20 ετών
- Κάπνισμα
Η διαβητική νεφροπάθεια γενικά συνοδεύει τις λοιπές επιπλοκές του σακχαρώδους διαβήτη, όπως την αρτηριακή υπέρταση, την αμφιβληστροειδοπάθεια και τις αγγειακές αλλαγές.
Συμπτώματα
Στα πρώιμα στάδια, η διαβητική νεφροπάθεια, δεν εμφανίζει συμπτώματα. Με το χρόνο όμως, ξεκινά η σταδιακή δυσλειτουργία των νεφρών. Τα συμπτώματα κάνουν την εμφάνισή τους σε προχωρημένα στάδια της νόσου και περιλαμβάνουν:
- Κόπωση
- Αφρώδης εμφάνιση ή εκσεσημασμένη αφρότητα των ούρων
- Συχνός λόξυγγας
- Γενικά αίσθηση πάσχοντος
- Γενικευμένος κνησμός
- Κεφαλαλγία
- Ναυτία κι έμετος
- Μειωμένη όρεξη
- Οίδημα κάτω άκρων
- Πρωινό περικογχικό οίδημα, γενικά περί του σώματος οιδήματα που εμφανίζονται σε προχωρημένα στάδια της νόσου
- Μη θεμιτή αύξηση σωματικού βάρους (λόγω κατακράτησης υγρών)
Σημεία και παρα – κλινικές εξετάσεις
Το κύριο κλινικό σημείο της διαβητικής νεφροπάθειας, είναι η επίμονη πρωτεϊνουρία (η πρωτεϊνουρία μπορεί να εμφανιστεί 5 – 10 έτη νωρίτερα από οποιοδήποτε άλλο σύμπτωμα). Αν ο ιατρός υποπτευθεί μια τέτοια κατάσταση, θα υποβληθείτε σε εξέταση μικροαλβουμινουρίας. Θετικό αποτέλεσμα της εν λόγο εξέτασης, υποδεικνύει την ύπαρξη, έστω και μικρού βαθμού, βλάβης των νεφρών λόγω του σακχαρώδους διαβήτη. Στο στάδιο αυτό η βλάβη είναι ακόμη αναστρέψιμη. Αρκετά άτομα παρουσιάζουν υψηλές τιμές μικροαλβουμινουρίας, γι’ αυτό και θεωρείται σκόπιμο, η εξέταση να επαναλαμβάνεται για επιβεβαίωση.
Η υψηλή αρτηριακή πίεση τις περισσότερες φορές συνοδεύει τη διαβητική νεφροπάθεια. Ίσως να παρουσιάσετε οξεία ανάπτυξη αρτηριακής πίεσης ή δυσκολίες στη ρύθμισή της.
Εργαστηριακές εξετάσεις που προφανώς θα διεξαχθούν περιλαμβάνουν:
- Ουρία
- Κρεατινή του ορού
Οι τιμές των παραπάνω εξετάσεων αυξάνονται αναλόγως με την εξέλιξη της νεφρικής δυσλειτουργίας. Άλλες εργαστηριακές εξετάσεις που μπορούν να γίνουν είναι:
- Πρωτεΐνη ούρων 24ώρου
- Τιμές του φωσφόρου, του ασβεστίου, των διττανθρακικών, της παραθορμόνης και του καλίου στον ορό του αίματος
- Αιμοσφαιρίνη
- Αιματοκρίτη
- Ηλεκτροφόρηση πρωτεϊνών στα ούρα
Η νεφρική βιοψία επιβεβαιώνει τη διάγνωση. Ο ιατρός σας ωστόσο, μπορεί να θέσει τη διάγνωση της νόσου και χωρίς να υποβληθείτε σε βιοψία, αν παρουσιάσετε τις 3 παρακάτω καταστάσεις:
- Επίμονη πρωτεϊνουρία
- Διαβητική αμφιβληστροειδοπάθεια
- Καμία άλλη πάθηση του νεφραγγειακού συστήματος
Σε πιθανή αμφιβολία της διάγνωσης, εκτελείται νεφρική βιοψία.
Θεραπεία
Στόχος της θεραπείας είναι η αποφυγή της περαιτέρω εξέλιξης της νεφρικής βλάβης, και η πρόληψη των επιπλοκών. Αυτό περιλαμβάνει τη διατήρηση της αρτηριακής πίεσης σε φυσιολογικά επίπεδα (κάτω από 130 / 80). Ο έλεγχος / ρύθμιση της αρτηριακής πίεσης είναι ο πιο αποτελεσματικός τρόπος για να καθυστερήσει η εξέλιξη της νεφρικής βλάβης στη διαβητική νεφροπάθεια.
Ο ιατρός σας προφανώς θα σας συστήσει τα παρακάτω φαρμακευτικά σκευάσματα, προκειμένου να μειωθεί η αρτηριακή σας πίεση και να προστατευθούν οι νεφροί σας από οποιαδήποτε ενδεχόμενη βλάβη:
- Αναστολείς του ενζύμου μετατροπής – αγγειοτενσίνης (ACE)
- Blockers υποδοχής αγγειοτενσίνης (ARB)
Τα σκευάσματα αυτά θεωρούνται πρώτης εκλογής φαρμακευτική αγωγή της υπέρτασης, σε άτομα που πάσχουν από σακχαρώδη διαβήτη και σε άτομα με σημεία νεφρικής πάθησης.
Είναι επίσης πολύ σημαντικό να ρυθμίσετε τα επίπεδα των λιπιδίων στο αίμα σας, να διατηρείται σε φυσιολογικά επίπεδα το σωματικό σας βάρος και να προβείτε σε τακτικές φυσικές δραστηριότητες.
Οφείλετε να παρακολουθείτε στενά τα επίπεδα του σακχάρου στο αίμα σας. Κάτι τέτοιο θα μείωνε το ρυθμό εξέλιξης της νεφρικής βλάβης, ιδίως στα πρώιμα στάδια της νόσου. Ο ιατρός σας μπορεί να σας υποδείξει διατροφικές αλλαγές, προκειμένου να ρυθμίσετε το σάκχαρό σας.
Επί πρόσθετα, ο θεράπων ιατρός σας, μπορεί να σας συστήσει φαρμακευτικά σκευάσματα που βοηθούν στη ρύθμιση του σακχάρου. Η δοσολογία των φαρμάκων ίσως να χρήζει μετατροπές κατά περιόδους. Κατά την επιδείνωση της νεφρικής ανεπάρκειας / λειτουργίας, ο οργανισμός σας αποβάλλει μικρότερες ποσότητες ινσουλίνης, με αποτέλεσμα να απαιτούνται και μικρότερες δόσεις φαρμάκων ρύθμισης του σακχάρου.
Λοιμώξεις του ουροποιητικού συστήματος, καθώς και άλλων συστημάτων, είναι συχνές και αντιμετωπίζονται με την κατάλληλη αντιβιοτική αγωγή.
Η αιμοκάθαρση απαιτείται στα τελικά πλέον στάδια της νόσου. Ακόμη, σε τελικό στάδιο νεφρικής ανεπάρκειας, ξεκινούν οι προσπάθειες αναζήτησης νεφρικής μεταμόσχευσης. Εναλλακτική λύση θεραπείας για τους ασθενείς που πάσχουν από τύπο 1 σακχαρώδη διαβήτη, αποτελεί ο συνδυασμός μεταμόσχευσης νεφρού – παγκρέατος.
Πρόγνωση
Η νεφροπάθεια αποτελεί μείζον αίτιο ασθένειας και θανάτου σε άτομα με σακχαρώδη διαβήτη. Είναι η κύρια αιτία χρόνιας νεφρικής ανεπάρκειας και τελικού σταδίου νεφρικής ανεπάρκειας στις Η.Π.Α. κι αρκετά συχνά οδηγεί στην ανάγκη αιμοκάθαρσης ή νεφρικής μεταμόσχευσης.
Η κατάσταση / διαταραχή επιδεινώνεται με αργό ρυθμό, καθώς αυξάνεται η πρωτεϊνουρία ή καθώς αυξάνονται οι τιμές της κρεατινής στον ορό του αίματος.
Οι επιπλοκές της χρόνιας νεφρικής ανεπάρκειας, έχουν την τάση να εμφανίζονται πολύ πιο σύντομα και να επιδεινώνονται με ταχύ ρυθμό, όταν οφείλονται στο σακχαρώδη διαβήτη, παρά σε κάποια άλλη αιτία πρόκλησης. Ακόμη και μετά από αιμοκάθαρση ή μεταμόσχευση, οι διαβητικοί ασθενείς τείνουν να έχουν χειρότερη πρόγνωση, απ’ ότι οι ασθενείς δίχως σακχαρώδη διαβήτη.
Επιπλοκές
Πιθανές επιπλοκές περιλαμβάνουν:
- Αναιμία
- Χρόνια νεφρική ανεπάρκεια (με ταχύτατη επιδείνωση)
- Επιπλοκές της αιμοκάθαρσης
- Τελικού σταδίου νεφρική ανεπάρκεια
- Υπερκαλιαιμία
- Κρίσιμη υπέρταση
- Υπογλυκαιμία
- Λοιμώξεις
- Επιπλοκές της νεφρικής μεταμόσχευσης
- Περιτονίτιδα (σε περίπτωση που γίνεται περιτοναϊκή αιμοκάθαρση)
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας εάν είσαστε διαβητικός και σε τυχαία γενική ούρων αποκαλύφθηκε η παρουσία πρωτεΐνης.
Ακόμη, επικοινωνήστε με τον ιατρός αν εμφανίσετε συμπτώματα διαβητικής νεφροπάθειας ή αν παρουσιαστούν νέα συμπτώματα, συμπεριλαμβανομένου ολιγουρίας ή ανουρίας.
Πρόληψη
Όλοι οι διαβητικοί ασθενείς οφείλουν ετησίως να εξετάζονται από τον ιατρό τους και κάνουν εξετάσεις αίματος και ούρων για σημεία πιθανής νεφρικής διαταραχής.
Ασθενείς με νεφρική νόσο, πρέπει να αποφεύγουν τη λήψη ιωδιούχων σκιαγραφικών ουσιών, αν αυτό είναι εφικτό. Οι ουσίες αυτές αποβάλλονται από το νεφρικό σύστημα και μπορούν να προκαλέσουν επιδείνωση της νεφρικής λειτουργίας. Κάποιες απεικονιστικές εξετάσεις απαιτούν τη χρήση αυτών των ουσιών. Αν κρίνεται απαραίτητο να ληφθούν, πρέπει να χορηγηθούν ενδοφλεβίως υγρά στον ασθενή, μερικές ώρες προ της εξέτασης. Κατ’ αυτόν τον τρόπο, διεγείρεται η ταχεία αποβολή των ουσιών από τον οργανισμό.
Ευρέως διαδεδομένα μη στεροειδή αντιφλεγμονώδη σκευάσματα, για παράδειγμα η ιμπουπροφαίνη, η ναπροξαίνη και οι αναστολείς της COX – 2, όπως το celecoxib, ίσως τραυματίσουν τον πάσχοντα νεφρό. Οφείλεται να συμβουλευτείτε τον ιατρό σας πριν τη λήψη οποιουδήποτε φαρμάκου.
Διαβητική κετοξέωση
Η διαβητική κετοξέωση αποτελεί επιπλοκή του σακχαρώδους διαβήτη, η οποία παρουσιάζεται όταν ο οργανισμός παύει πια να χρησιμοποιεί τη γλυκόζη ως πηγή ενέργειας, λόγω ανεπαρκής ποσότητας ινσουλίνης και χρησιμοποιεί λίπη. Τα βιοπαράγωγα της διάσπασης των λιπών,
Αίτια, συχνότητα και παράγοντες κινδύνου
Άτομα που πάσχουν από τύπου 1 σακχαρώδη διαβήτη υπολείπονται, σε αρκετά μεγάλο βαθμό, ινσουλίνης, μια ορμόνη με την οποία ο οργανισμός ενεργοποιεί τη διαδικασία κατανάλωσης γλυκόζης (σάκχαρο του αίματος) ως πηγή ενέργειας. Όταν τα αποθέματα γλυκόζης είναι ανεπαρκή, διασπώνται λίπη του οργανισμού και καταναλώνονται ως αντικατάσταση της γλυκόζης.
Κατά τη διάσπαση των λιπών, παράγονται στο αίμα και στα ούρα οξέα, που ονομάζονται κετόνες. Οι κετόνες όταν λαμβάνουν υψηλές τιμές, είναι βλαβεροί. Η διαδικασία αυτή λέγεται κετοξέωση.
Οι τιμές σακχάρου του αίματος αυξάνονται (συνήθως υψηλότερες από 300 mg / dL) μιας και το ήπαρ παράγει μεγάλες ποσότητες γλυκόζης ως προσπάθεια αποφυγής της διαταραχής. Τα κύτταρα ωστόσο, αδυνατούν να λάβουν τη γλυκόζη χωρίς ινσουλίνη.
Η διαβητική κετοξέωση συχνά μπορεί να αποτελέσει την αφορμή πρωτοδιάγνωσης του τύπου 1 σακχαρώδους διαβήτη, αφού ως αρχικό σύμπτωμα, συνιστά κίνητρο του ασθενή να επισκεφθεί τον ιατρό του. Εν συνεχεία, μπορεί και να αποτελέσει επακόλουθο αυξημένων αναγκών για ινσουλίνη ασθενούς με ήδη διαγνωσμένο τύπου 1 σακχαρώδη διαβήτη. Σε μια τέτοια περίπτωση, μια λοίμωξη, ένα τραύμα, ένα οξύ έμφραγμα μυοκαρδίου ή χειρουργική επέμβαση, μπορεί να οδηγήσει σε διαβητική κετοξέωση. Η παράλειψη κάποιων δόσεων ινσουλίνης, μπορεί κι αυτή με τη σειρά της να οδηγήσει σε διαβητική κετοξέωση σε άτομα με σακχαρώδη διαβήτη.
Ασθενείς με τύπο 2 σακχαρώδη διαβήτη, μπορεί κι αυτοί να αναπτύξουν κετοξέωση, σε σπάνιες όμως περιπτώσεις, όπως για παράδειγμα συνύπαρξης βαριάς ασθένειας. Τα άτομα Ισπανικής ή Αφρικανό-αμερικανικής εθνικότητας φαίνεται να είναι πιο επιρρεπείς στην ανάπτυξη κετοξέωσης, ως επιπλοκή του τύπου 2 σακχαρώδη διαβήτη.
Συμπτώματα
Τα σημεία συναγερμού για την επιδείνωση της κλινικής σας κατάστασης, περιλαμβάνουν:
- Βαθιά ταχύπνοια
- Ξηρότητα δέρματος και στοματικής κοιλότητας
- Ερύθημα προσώπου
- Γλυκιά / φρουτώδης απόπνοια
- Ναυτία κι έμετος
- Επιγαστραλγία
Άλλα συμπτώματα που ίσως παρουσιαστούν:
- Κόπωση
- Συχνοουρία ή δίψα για μία ή περισσότερες ημέρες
- Λήθαργος που ίσως εξελιχθεί σε κώμα
- Μυϊκή δυσκαμψία ή άλγος
- Δυσκολία αναπνοής
- Κοιλιακό άλγος
- Δυσκολία αναπνοής σε κατακεκλιμένη θέση
- Μειωμένη όρεξη
- Μειωμένο επίπεδο συνείδησης
- Κεφαλαλγία
Σημεία και παρα-κλινικές εξετάσεις
Η εξέταση για παρουσία κετόνων, διενεργείται σε ασθενείς που πάσχουν από τύπο 1 σακχαρώδη διαβήτη, για ανίχνευση πρώιμης κετοξέωσης. Για την εξέταση αυτή γίνεται λήψη δείγματος ούρων. Η εξέταση για παρουσία κετόνων διενεργείται επίσης στις ακόλουθες περιπτώσεις:
- Τιμές σακχάρου του αίματος άνω των 240 mg / dL
- Κατά τη διάρκεια κρίσιμης πιθανής πάθησης, όπως της πνευμονίας, του οξέος εμφράγματος μυοκαρδίου ή του εγκεφαλικού επεισοδίου
- Σε εμφάνιση ναυτίας ή εμέτου
- Κατά τη διάρκεια της εγκυμοσύνης
Άλλες διαγνωστικές εξετάσεις της κετοξέωσης περιλαμβάνουν:
- Αέρια αρτηριακού αίματος
- Εξέταση γλυκόζης αίματος
- Μέτρηση αρτηριακής πίεσης
- Εξέταση αμυλάσης αίματος
- Εξέταση καλίου αίματος
Η νόσος πιθανόν να επηρεάσει τις τιμές των ακολούθων:
- CO2 (διοξειδίου του άνθρακα)
- CSF (συλλογή εγκεφαλονωτιαίου υγρού)
- Καλίου ούρων
- Μαγνησίου αίματος
- Φωσφόρου αίματος
- Νατρίου αίματος και ούρων
- PH ούρων
Θεραπεία
Στόχος της θεραπείας είναι η διόρθωση των υψηλών τιμών γλυκόζης του αίματος, δια τη χορήγηση μεγαλύτερων δόσεων ινσουλίνης. Επίσης στόχος της θεραπείας είναι και η αναπλήρωση υγρών που αποβλήθηκαν μέσω της εκσεσημασμένης ούρησης και του εμέτου. Κάποιες φορές, είναι εφικτό να αναγνωρίσετε τα πρώιμα σημεία και να λάβετε τα κατάλληλα μέτρα, προτού η κατάσταση επιδεινωθεί.
Σε περίπτωση κρίσιμης κετοξέωσης, απαιτείται εισαγωγή σε νοσοκομείο, όπου και θα διεξαχθούν τα ακόλουθα:
- Συμπληρωματική ινσουλινοθεραπεία
- Αναπλήρωση υγρών και ηλεκτρολυτών
- Αποκάλυψη της αιτιοπαθογένειας (π.χ. μια λοίμωξη) κι αντιμετώπισή της.
Προσδοκίες
Η οξείδωση μπορεί να οδηγήσει σε κρίσιμη παθολογική κατάσταση ή ακόμη και σε θάνατο. Βελτιωμένη θεραπευτική αγωγή των νεαρών ατόμων με σακχαρώδη διαβήτη, έχει επιφέρει μείωση των περιστατικών θανάτου που οφείλονται σ’ αυτή την κατάσταση. Ωστόσο παραμένει ισχυρός ενοχοποιητικός παράγοντας σε ηλικιωμένα άτομα, καθώς και σε άτομα που λόγω καθυστερημένης θεραπευτικής αγωγής, βρίσκονται σε κατάσταση κώματος.
Επιπλοκές
- Συσσώρευση υγρών στον εγκέφαλο (εγκεφαλικό οίδημα)
- Οξύ έμφραγμα του μυοκαρδίου και θάνατο του εντερικού ιστού λόγω υπότασης
- Νεφρική ανεπάρκεια
Επικοινωνία με τον ιατρό σας
Η διαταραχή αυτή μπορεί να αποτελέσει κι επείγουσα παθολογική κατάσταση. Καλέστε τον ιατρό σας αν παρατηρήσετε πρώιμα συμπτώματα διαβητικής κετοξέωσης.
Επισκεφθείτε άμεσα κάποιο εφημερεύον νοσοκομείο ή καλέστε τις άμεσες βοήθειες (166) αν παρουσιάσετε:
- μειωμένο επίπεδο συνείδησης
- δυσκολία αναπνοής
- φρουτώδης απόπνοια
- λήθαργο (νοητικό)
- ναυτία
- έμετο
Πρόληψη
Άτομα που πάσχουν από σακχαρώδη διαβήτη οφείλουν να ενημερωθούν, έτσι ώστε να είναι σε θέση να αναγνωρίσουν τα πρώιμα σημεία ένδειξης και τα συμπτώματα της κετοξέωσης. Σε πάσχοντες λοιμώξεων ή ασθενείς υπό ινσουλινοθεραπεία με αντλία, η μέτρηση των κετόνων ούρων, αποφέρει περισσότερες πληροφορίες της κλινικής τους κατάστασης, απ’ ότι οι μετρήσεις γλυκόζης μεμονωμένα.
Ασθενείς υπό ινσουλινοθεραπεία με αντλία, οφείλουν να βεβαιώνονται κατά καιρούς ότι λειτουργεί επαρκώς η αντλία χορήγησης της ινσουλίνης, ότι δεν έχει δημιουργηθεί καμία απόφραξη, κανένας κόμβος ή καμία αποσύνδεση.
Ηπατίτιδα Δ
Ορισμός
Ο παράγοντας Δ είναι ένας τύπος ιού, γνωστός κι ως ιός της ηπατίτιδας Δ, που προκαλεί συμπτώματα μόνον σε άτομα που ήδη πάσχουν από λοίμωξη ηπατίτιδας Β.
Εναλλακτικοί ορισμοί
Ιός της ηπατίτιδας Δ.
Αίτια, συχνότητα και παράγοντες κινδύνου
Ο ιός της ηπατίτιδας Δ (HDV) ανευρίσκεται μόνο σε άτομα που φέρουν τον ιό της ηπατίτιδας Β. Ο HDV μπορεί να επιδεινώσει τη λοίμωξη της ηπατίτιδας Β ή την προϋπάρχουσα ηπατική διαταραχή, λόγω της ηπατίτιδας Β. Μπορεί να διεγείρει την εμφάνιση συμπτωμάτων σε άτομα που φέρουν τον ιό της ηπατίτιδας Β, αλλά ήταν προηγουμένως ασυμπτωματικοί.
Ο HDV προσβάλλει σχεδόν 15 εκατομμύρια ανθρώπους σε παγκόσμιο επίπεδο. Εμφανίζεται στο 5% των ατόμων που φέρουν τον ιό της ηπατίτιδας Β.
Οι παράγοντες κινδύνου περιλαμβάνουν:
- Χρήση ενδοφλέβιων ναρκωτικών
- Προσβολή από τον ιό κατά τη διάρκεια της εγκυμοσύνης (η μητέρα μπορεί να μεταδώσει τον ιό στο έμβρυο)
- Φορείς του ιού της ηπατίτιδας Β
- Ατομικό ιστορικό λοίμωξης ηπατίτιδας Β
- Σεξουαλική επαφή ομοφυλοφίλων ανδρών
- Λήψη πολλαπλών μεταγγίσεων αίματος
Συμπτώματα
Η ηπατίτιδα Δ είναι ικανή να επιδεινώσει τα συμπτώματα της ηπατίτιδας Β.
Τα συμπτώματα περιλαμβάνουν:
- Κοιλιακό άλγος
- Σκουρόχρωμα ούρα
- Κόπωση
- Ίκτερο
- Αρθραλγίες
- Απώλεια όρεξης
- Ναυτία
- Έμετος
Σημεία και παρα-κλινικές εξετάσεις
- Αντισώματα του παράγοντα Δ (αντι – Δ)
- Βιοψία ήπατος
- Δοκιμασίες ηπατικών ενζύμων
Θεραπεία
Πολλά από τα φαρμακευτικά σκευάσματα που χορηγούνται στη θεραπεία της ηπατίτιδας Β, δεν έχουν την ίδια αντίδραση / αποτελεσματικότητα στη θεραπεία της ηπατίτιδας Δ.
Βλ. ηπατίτιδα Β.
Για τα άτομα που πάσχουν από χρόνια HDV λοίμωξη, θεωρείται σκόπιμο να λάβουν το σκεύασμα της άλφα ιντεροφερόνης, ως τουλάχιστον 12μηνη θεραπευτική αγωγή. Η μεταμόσχευση ήπατος αποτελεί τη θεραπεία εκλογής στις περιπτώσεις τελικού σταδίου χρόνιας ηπατίτιδας Β.
Πρόγνωση
Ασθενείς με οξεία HDV λοίμωξη, συνήθως σημειώνουν βελτίωση της κλινικής τους κατάστασης μετά από 2 – 3 εβδομάδες. Τα ηπατικά ένζυμα επανέρχονται στις φυσιολογικές τους τιμές εντός 16 εβδομάδων.
Το 10% περίπου των προσβληθέντων ατόμων, αναπτύσσουν χρόνια ηπατική φλεγμονή (ηπατίτιδα).
Επιπλοκές
- Χρόνια ενεργός ηπατίτιδα
- Κεραυνοβόλος ηπατίτιδα
Επικοινωνία με τον οικογενειακό σας ιατρό
Κλείστε ραντεβού με τον ιατρό σας, αν παρουσιάσετε συμπτώματα ηπατίτιδας Β.
Πρόληψη
- Πρώιμη / έγκαιρη αναγνώριση κι αγωγή της λοίμωξης της ηπατίτιδας Β, αποτελεί έναν παράγοντα πρόληψης από την ηπατίτιδα Δ.
- Αποφύγετε τη χρήση ενδοφλέβιων ναρκωτικών. Αν ωστόσο είστε χρήστης τέτοιων ουσιών, αποφύγετε τη κοινή χρήση συριγγών.
- Διατίθεται εμβόλιο κατά της ηπατίτιδας Β, το οποίο θεωρείται απαραίτητο να γίνεται σε άτομα που ανήκουν σε ομάδες υψηλού κινδύνου.
Ηπατίτιδα Β
Ορισμός
Η ηπατίτιδα Β είναι η φλεγμονή (ερεθισμός και οίδημα) του ήπατος, η οποία οφείλεται σε λοίμωξη από τον ιό της ηπατίτιδας Β (HBV).
Άλλοι τύποι της ηπατίτιδας περιλαμβάνουν:
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Ο ιός της ηπατίτιδας μεταδίδεται μέσω του αίματος, του σπέρματος, των κολπικών υγρών κι άλλων υγρών του σώματος.
Λοίμωξη μπορεί να αναπτυχθεί στις ακόλουθες περιπτώσεις:
- μετάγγιση αίματος
- επαφή με αίμα σε ιατρικές εγκαταστάσεις
- άμεση επαφή με το αίμα προσβληθέντος ατόμου μέσω ψηλάφησης ανοικτής πληγής του ή νύξης από βελόνα
- κατά τη σεξουαλική επαφή με προσβληθέντα άτομο χωρίς προφύλαξη
- κατά τη διεξαγωγή βελονισμού ή τατουάζ με μολυσμένα εργαλεία
- κοινή χρήση συριγγών κατά τη χρήση ενδοφλέβιων ναρκωτικών ουσιών
- κοινή χρήση προσωπικών αντικειμένων με πάσχοντα (όπως οδοντόβουρτσα, ξυραφάκια και νυχοκόπτες)
Ο ιός της ηπατίτιδας Β μπορεί να μεταδοθεί από τη μητέρα στο έμβρυο κατά τον τοκετό, σε περίπτωση που η μητέρα έχει προσβληθεί από τον ιό.
Άλλοι παράγοντες κινδύνου της λοίμωξης από τον ιό της ηπατίτιδας Β περιλαμβάνουν:
- αν γεννηθήκατε εσείς ή η γονείς σας σε περιοχές με υψηλά ποσοστά λοίμωξης (συμπεριλαμβανομένου της Ασίας, της Αφρικής και της Καραϊβικής)
- αν έχετε πολλούς ερωτικούς συντρόφους
- σεξουαλικές σχέσεις ομοφυλοφίλων ανδρών
- οι αιμοκαθαιρόμενοι
- λοίμωξη από τον ιό HIV
Η λοίμωξη από ηπατίτιδα Β μπορεί να είναι οξεία ή χρόνια.
- Η οξεία ηπατίτιδα Β είναι η χρονική περίοδο των 3 – 6 εβδομάδων αφού προσβληθεί ένα άτομο από τον ιό
- Η χρόνια ηπατίτιδα Β είναι όταν ο ιός της ηπατίτιδας Β παραμένει στον οργανισμό ενός ατόμου. Το άτομο αυτό θεωρείται φορέας της νόσου, ακόμη κι αν είναι ασυμπτωματικός (δεν παρουσιάζει συμπτώματα).
Η περισσότερη βλάβη που προκαλείται από τον ιό, οφείλεται στην αντίδραση του οργανισμού να αντιμετωπίσει τη λοίμωξη. Όταν το ανοσοποιητικό σύστημα εντοπίσει τη λοίμωξη, εξαπολύει / απελευθερώνει ειδικά κύτταρα για να την καταπολεμήσουν. Ωστόσο αυτή διαδικασία των κυττάρων, μπορεί να οδηγήσει σε φλεγμονή του ήπατος.
Συμπτώματα
Πολλά άτομα που πάσχουν από χρόνια ηπατίτιδα Β, παρουσιάζουν ελάχιστα συμπτώματα. Ενδέχεται η κλινική τους εικόνα να παρουσιάζεται καλή. Κατά συνέπεια, μπορεί και να μη γνωρίζουν ότι έχουν προσβληθεί. Ωστόσο παραμένουν να είναι φορείς μετάδοσης του ιού σε άλλα άτομα.
Υπάρχει περίπτωση τα πρώτα συμπτώματα να κάνουν την εμφάνισή τους ακόμη και 6 μήνες μετά την προσβολή από τον ιό. Τα πρώιμα συμπτώματα περιλαμβάνουν:
- Απώλεια όρεξης
- Αίσθημα κόπωσης
- Χαμηλός πυρετός / δεκατική πυρετική κίνηση
- Άλγος αρθρώσεων και μυών
- Ναυτία κι έμετος
- κιτρινωπή χροιά δέρματος και σκουρόχρωμα ούρα λόγω ίκτερου
Άτομα που πάσχουν από χρόνια ηπατίτιδα, μπορεί να μην παρουσιάζουν κανένα σύμπτωμα, αν και εξελίσσεται μια σταδιακή ηπατική βλάβη. Από την άλλη, ενδέχεται να εμφανίσουν κάποια ή ακόμη κι όλα τα συμπτώματα της οξείας ηπατίτιδας.
Σημεία και εξετάσεις
Μπορούν να διεξαχθούν οι ακόλουθες εξετάσεις, προκειμένου να εντοπιστεί και να παρακολουθηθεί η βλάβη του ήπατος που έχει προκληθεί από τον ιό της ηπατίτιδας Β.
- επίπεδα αλβουμίνης
- δοκιμασίες ηπατικής λειτουργίας
- χρόνος προθρομβίνης
Οι παρακάτω εξετάσεις είναι διαγνωστικές για την ηπατίτιδα Β:
- ανίχνευση του αντιγόνου επιφανείας του ιού της ηπατίτιδας Β στο αίμα (HBsAg): θετικό αποτέλεσμα επιβεβαιώνει την ενεργός λοίμωξη
- αντισώματα προς το αντιγόνο του πυρήνα του HBV (Anti – HBc): θετικό αποτέλεσμα επιβεβαιώνει πρόσφατη προσβολή από HBV ή προσβολή του στο παρελθόν
- αντίσωμα προς το αντιγόνο επιφανείας του HBV (Anti – HBs): θετικό αποτέλεσμα επιβεβαιώνει την προσβολή από HBV στο παρελθόν ή ότι το άτομο έχει εμβολιαστεί κατά της ηπατίτιδας Β
- ανίχνευση αντιγόνου e, πυρηνικό συστατικό του HBV (HBeAg): το θετικό αποτέλεσμα σημαίνει ότι το άτομο είναι περισσότερο μεταδοτικός
Τα άτομα που πάσχουν από χρόνια ηπατίτιδα, μπορούν να προβούν σε επανειλημμένες αιματολογικές εξετάσεις .
Θεραπεία
Η οξεία ηπατίτιδα δε χρήζει θεραπευτική αγωγή, παρά μόνον την προσεκτική παρακολούθηση, με τη βοήθεια εξετάσεων, της ηπατικής λειτουργίας. Σε περίπτωση που έχετε προσβληθεί από τον ιό, καλό θα ήταν, να παραμείνετε κλινήρης, να καταναλώνετε πολλά υγρά και να ακολουθείτε μια καλά ισορροπημένη διατροφή.
Στη σπάνια περίπτωση που αναπτύξετε ηπατική ανεπάρκεια, η θεραπεία εκλογής είναι η μεταμόσχευση. Για κάποια περιστατικά, η μεταμόσχευση ήπατος συνιστά τη μοναδική θεραπεία της ηπατικής ανεπάρκειας.
Κάποιοι ασθενείς που αντιμετωπίζουν χρόνια ηπατίτιδα, μπορούν να ακολουθήσουν αντιϊκή θεραπεία, που περιλαμβάνει αντιϊκά φάρμακα, καθώς κι ένα σκεύασμα που ονομάζεται πεγκιντερφερόνη. Δεν υπάρχει ίαση για τον ιό της ηπατίτιδας Β, ωστόσο αυτά τα σκευάσματα μπορούν να βοηθήσουν στην αντιμετώπιση των συμπτωμάτων της λοιμώξεως. Η μεταμόσχευση ήπατος είναι η θεραπεία εκλογής για τους ασθενείς τελικού σταδίου χρόνιας ηπατίτιδας Β.
Ασθενείς με χρόνια ηπατίτιδα, θα πρέπει να αποφεύγουν την κατανάλωση αλκοόλ και να συμβουλεύονται τον ιατρό τους ή το νοσηλευτικό προσωπικό, προτού προμηθευθούν σκευάσματα από το φαρμακείο ή υποκατάστατα φαρμάκων με εκχυλίσματα βοτάνων. Σε αυτά περιλαμβάνονται και η ακεταμινοφαίνη, η ασπιρίνη ή η ιμπουπροφαίνη.
Πρόγνωση
Η οξεία κλινική κατάσταση του ασθενούς, συνήθως υποχωρεί μετά από 2 – 3 εβδομάδες. Σχεδόν, σε όλα τα προσβληθέντα άτομα, η ηπατική λειτουργία επανέρχεται στο φυσιολογικό μέσα σε 4 – 6 μήνες
Κάποιοι ασθενείς παρουσιάζουν χρόνια ηπατίτιδα.
- Τα περισσότερα νεογνά και περίπου 50% των παιδιών που προσβάλλονται από HBV, θα εμφανίσουν χρόνια ηπατίτιδα. Μονάχα κάποιοι προσβληθέντες ενήλικες θα αναπτύξουν τη χρόνια μορφή της λοίμωξης.
- Η χρόνια λοίμωξη από ηπατίτιδα Β, αυξάνει τον κίνδυνο εμφάνισης βλάβης του ήπατος, συμπεριλαμβανομένου της κίρρωσης και του καρκίνου του ήπατος
- Τα άτομα που αντιμετωπίζουν χρόνια ηπατίτιδα Β, μπορούν να μεταδώσουν τον ιό. Θεωρούνται φορείς της νόσου, ακόμη κι αν είναι ασυμπτωματικοί
Το ποσοστό θνησιμότητας της ηπατίτιδας Β ανέρχεται στο 1% περίπου των περιπτώσεων.
Επιπλοκές
Το ποσοστό εμφάνισης του ηπατοκυτταρικού καρκινώματος, είναι υψηλότερο στα άτομα που πάσχουν από χρόνια ηπατίτιδα Β, παρά στο γενικό πληθυσμό.
Άλλες επιπλοκές περιλαμβάνουν:
- Κεραυνοβόλος ηπατίτιδα, η οποία μπορεί να οδηγήσει σε ηπατική ανεπάρκεια και ίσως στο θάνατο
- Χρόνια επιμένουσα ηπατίτιδα
- Κίρρωση
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε τον οικογενειακό σας ιατρό αν:
- Παρουσιάσετε συμπτώματα ηπατίτιδας Β
- Τα συμπτώματα της ηπατίτιδας Β δεν υποχωρούν μέσα σε 2 – 3 εβδομάδες ή παρουσιαστούν νέα συμπτώματα
- Ανήκετε σε ομάδα υψηλού κινδύνου άτομα προσβολής από ηπατίτιδα Β και δεν έχετε εμβολιαστεί κατά του HBV
Πρόληψη
Όλα τα παιδιά θα πρέπει να λάβουν την πρώτη δόση του εμβολίου κατά της ηπατίτιδας Β όταν είναι νεογνά και να ολοκληρώσουν τη συνέχεια των 2 δόσεων, μέχρι την ηλικία των 6 και 18 μηνών. Έφηβοι κάτω των 19 ετών που δεν έχουν εμβολιστεί, θα πρέπει να λάβουν επαναληπτικές δόσεις.
Άτομα υψηλού κινδύνου, συμπεριλαμβανομένου ολόκληρου του ιατρικού προσωπικού κι αυτά που συζούν με άτομα που πάσχουν από HBV, οφείλουν να εμβολιαστούν κατά της νόσου.
Τα νεογνά των οποίων η μητέρα νοσεί από που οξεία ηπατίτιδα Β ή αναφέρει στο παρελθόν της λοίμωξη από ηπατίτιδα Β, χρήζουν ειδικού εμβολιασμού με ανοσογλοβουλίνη ηπατίτιδος Β και ανοσοποίησης κατά της ηπατίτιδας Β, εντός 12ώρου από τη γέννησή τους.
Η εξέταση του προσφερόμενου αίματος στις αιμοδοσίες, έχει συντελέσει στην ελαχιστοποίηση των πιθανοτήτων μετάδοσης του ιού της ηπατίτιδας Β μέσω μεταγγίσεων. Η υποχρεωτική αναφοράς της νόσου, δίνει τη δυνατότητα στους υπαλλήλους δημόσιας υγείας να εντοπίζουν τα άτομα που εκτεθεί στον ιό. Το εμβόλιο χορηγείται μόνο σε όσους δεν έχουν αναπτύξει την κλινική σημειολογία της νόσου.
Το εμβόλιο της κατά της ηπατίτιδας Β ή η ανοσογλοβουλίνη ηπατίτιδος Β, εάν δοθεί εντός του πρώτου 24ώρου από την έκθεση στον ιό, δύναται να αποτρέψει την εκδήλωση της λοιμώξεως.
Προληπτικά μέτρα συμπεριφοράς τρόπου ζωής, προς αποφυγή προσβολής από την ηπατίτιδα Β:
- Αποφύγετε τη σεξουαλική επαφή με άτομο που πάσχει από οξεία ή χρόνια ηπατίτιδα Β
- Χρησιμοποιήστε προφυλακτικό και φροντίστε για την προστασία των ερωτικών σας επαφών
- Αποφύγετε να μοιράζεστε τα προσωπικά σας αντικείμενα, όπως ξυραφάκια κι οδοντόβουρτσες
- Μη μοιράζεστε σύριγγες κατά τη χρήση ναρκωτικών ουσιών ή παραφερνάλια (όπως καλαμάκια για εισπνεόμενα ναρκωτικά)
- Πλύνετε τις κηλίδες αίματος με διάλυμα που περιέχει 1 δόση χλωρίνης σε 10 δόσεις νερού
Οι ιοί της ηπατίτιδας Β (καθώς και της ηπατίτιδας C) δε μεταδίδονται με απλές καθημερινές επαφές, όπως τη χειραψία, τη κοινή χρήση μαχαιροπήρουνων ή ποτηριών, το θηλασμό, τα φιλιά, το αγκάλιασμα, το βήχα ή το φτέρνισμα.

Ηπατίτιδα Α
Ορισμός
Η ηπατίτιδα Α είναι η φλεγμονή (ερεθισμός και διόγκωση) του ήπατος, που προκαλείται από τον ιό της ηπατίτιδας Α.
Βλ. επίσης:
Εναλλακτικοί ορισμοί
Ιογενής ηπατίτιδα.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Ο ιός της ηπατίτιδας Α ανευρίσκεται κυρίως στα κόπρανα και στο αίμα προσβληθέντος ατόμου, σχεδόν 15 – 45 ημέρες προ την εμφάνιση συμπτωμάτων και κατά την πρώτη εβδομάδα της νόσου.
Η προσβολή από τον ιό της ηπατίτιδας Α γίνεται με:
- Τη λήψη μολυσμένης από τον ιό, τροφής ή την πόση μολυσμένου νερού (φρούτα, λαχανικά, οστρακοειδή, πάγο και νερό αποτελούν συχνές πηγές μετάδοσης του ιού της ηπατίτιδας Α)
- Επαφή με τα κόπρανα ή το αίμα πάσχοντος
- Με επαφή αντικειμένων ή τροφής που έχει ακουμπήσει πάσχων άτομο και δεν έχει πλύνει καλά τα χέρια του μετά τη χρήση τουαλέτας
- Συμμετοχή σε σεξουαλικές δραστηριότητες που περιλαμβάνουν στοματοπρωκτική επαφή
Οι παράγοντες κινδύνου περιλαμβάνουν:
- Διεθνείς μετακινήσεις, κυρίως προς την Ασία, τη νότια ή κεντρική Αμερική
- Χρήση ενδοφλέβιων ναρκωτικών
- Διαμονή σε οικοτροφείο ή σε κέντρα επανένταξης
- Εργασία σε κέντρα υγείας, σε χώρους με είδη τροφής ή βιομηχανίες που δραστηριοποιούνται στο αποχετευτικό σύστημα
Άλλες συχνές ιογενείς ηπατικές λοιμώξεις, περιλαμβάνουν την ηπατίτιδα Β και C. Η ηπατίτιδα Α είναι η πιο ήπια και η λιγότερη κρίσιμη από αυτές. Οι λοιπές ηπατικές λοιμώξεις δύναται να μετατραπούν σε χρόνιες παθήσεις, όχι όμως η ηπατίτιδα Α.
Συμπτώματα
Τα συμπτώματα συνήθως κάνουν την εμφάνισή τους 2 – 6 εβδομάδες μετά την έκθεση στον ιό της ηπατίτιδας Α και είναι συνήθως ήπια, αλλά διαρκούν για αρκετούς μήνες, κυρίως στους ενήλικες.
Τα συμπτώματα περιλαμβάνουν:
- Σκουρόχρωμα ούρα
- Κόπωση
- Κνησμό
- Απώλεια όρεξης
- Δεκατική πυρετική κίνηση
- Ναυτία κι έμετο
- Αποχρωματισμό των κοπράνων
- Κιτρινωπή χροιά δέρματος (ίκτερος)
Σημεία κι εξετάσεις
Κατά τη φυσική εξέτασή σας, ο ιατρός ίσως διαπιστώσει διόγκωση κι ευαισθησία του ήπατος.
Οι ορολογικές εξετάσεις στην ηπατίτιδα, ίσως αναδείξουν:
- Αύξηση των ΙgM και IgG αντισωμάτων κατά της ηπατίτιδας Α (τα IgM συνήθως θετικοποιούνται πριν τα IgG)
- Αυξημένα ηπατικά ένζυμα (δοκιμασίες ηπατικής λειτουργίας)
Θεραπεία
Δεν υπάρχει ειδική θεραπεία κατά της ηπατίτιδας Α. Κατά τη διάρκεια της οξείας φάσης της νόσου, κατά την κορύφωση δηλαδή των συμπτωμάτων, συστήνεται ανάπαυση. Άτομα που πάσχουν από οξεία ηπατίτιδα οφείλουν να αποφεύγουν την κατανάλωση του αλκοόλ και κάθε ηπατοτοξική ουσία, συμπεριλαμβανομένου της ακεταμινοφαίνης (Tylenol).
Οι λιπαρές τροφές, ίσως προκαλέσουν έμετο, μιας και για την πέψη των λιπών, απαιτούνται ουσίες που απεκκρίνει το ήπαρ. Είναι προτιμητέο να αποφεύγονται οι τροφές αυτές, κατά την οξεία φάση.
Πρόγνωση
Ο ιός δεν παραμένει στον οργανισμό μετά την αποδρομή της λοίμωξης.
Άνω του 85% των ασθενών με ηπατίτιδα Α, επανέρχονται εντός 3 μηνών, ενώ η πλειοψηφία των ασθενών σημειώνει πλήρη αποκατάσταση εντός 6 μηνών.
Ελάχιστες είναι οι πιθανότητες θανάτου, συνήθως σε ηλικιωμένα άτομα κι άτομα με χρόνια ηπατική νόσο.
Επιπλοκές
Κατά κανόνα, δεν υπάρχουν επιπλοκές. Κεραυνοβόλος μορφή, απειλητική για τη ζωή του ασθενούς, είναι 1 / 1000 περιπτώσεις.
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας και κλείστε ένα ραντεβού, αν εμφανίσετε συμπτώματα ηπατίτιδας.
Πρόληψη
Οι παρακάτω συμβουλές μπορούν να μειώσουν τον κίνδυνο προσβολής ή μετάδοσης του ιού:
- Πλένετε πάντα καλά τα χέρια σας, μετά τη χρήση τουαλέτας και μετά από επαφή με αίμα, κόπρανα ή άλλα σωματικά υγρά πάσχοντος ατόμου
- Αποφύγετε τη λήψη μη καθαρών / ακάθαρτων τροφών και νερού
Ο ιός μεταδίδεται με πολύ γρήγορο ρυθμό σε κέντρα κοινωνικής αλληλεγγύης κι άλλα μέρη, στα οποία οι άνθρωποι έρχονται σε στενή επαφή. Ο σχολαστικός καθαρισμός των χεριών πριν και μετά από κάθε αλλαγή πάνας, πριν το σερβίρισμα φαγητού και μετά τη χρήση τουαλέτας, αποτρέπουν την εμφάνιση κρουσμάτων.
Αν εκτεθήκατε προσφάτως στον ιό της ηπατίτιδας και δεν έχετε στο παρελθόν νοσήσει από αυτόν, ούτε έχετε υποβληθεί στον εμβολιασμό κατά αυτού, συμβουλευτείτε ιατρό ή νοσηλευτή για τη λήψη ανοσογλοβουλίνης ή εμβολίου κατά της ηπατίτιδας Α. Οι κύριοι λόγοι που οφείλετε να λάβετε ένα ή και τα δύο παραπάνω, είναι:
- Αν συζείτε με πάσχοντα από ηπατίτιδα Α άτομο
- Αν είχατε πρόσφατη σεξουαλική επαφή με πάσχον άτομο
- Αν κάνατε πρόσφατη κοινή χρήση παράνομων ναρκωτικών ουσιών, ενέσιμων ή μη, με πάσχον άτομο
- Αν ήλθατε σε στενή επαφή για μακρύ χρονικό διάστημα με πάσχον άτομο
- Αν φάγατε σε εστιατόριο στο οποίο διαπιστώθηκε ότι τα φαγητά ή το προσωπικό, ήταν μολυσμένα από τον ιό της ηπατίτιδας Α
Διατίθενται εμβόλια κατά της λοίμωξης της ηπατίτιδας Α . Η προστατευτική δράση του εμβολίου, ξεκινά μόνο 4 εβδομάδες μετά την πρώτη δόση. Η επαναληπτική 6μηνη και 12μηνη δόση, απαιτούνται για τη μακροχρόνια προστασία.
Οι ταξιδιώτες οφείλουν να λάβουν τις παρακάτω προφυλάξεις:
- Αποφυγή γαλακτοκομικών προϊόντων
- Αποφυγή ωμών ή άψητων κρεάτων και θαλασσινών
- Επιφύλαξη στα ήδη κομμένα φρούτα, αφού μπορεί να έχουν πλυθεί με μολυσμένο νερό. Οι ταξιδιώτες καλύτερα να ξεφλουδίζουν και να καθαρίζουν μόνοι τους τα φρέσκα φρούτα και λαχανικά
- Μην αγοράζετε τροφές από πλανόδιους
- Υποβληθείτε στον εμβολισμό κατά της ηπατίτιδας Α (αν είναι εφικτό και κατά της ηπατίτιδας Β) στην περίπτωση μεταφοράς σε χώρες με αυξημένη συχνότητα κρουσμάτων
- Χρήση εμφιαλωμένου νερού για βούρτσισμα δοντιών και για πόση (υπενθύμιση ότι τα παγάκια αποτελούν φορέα μετάδοσης του ιού)
- Σε έλλειψη εμφιαλωμένου νερού, η βράση του διαθέσιμου νερού, αποτελεί την καλύτερη μέθοδο αποβολής του ιού της ηπατίτιδας Α. Η ολοκληρωμένη βράση του νερού για τουλάχιστον 1 λεπτό, σε γενικές γραμμές, καθιστά το νερό ασφαλές προς κατανάλωση.
- Το ζεσταμένο φαγητό πρέπει να είναι ζεστό στην αφή και να καταναλώνεται άμεσα.
Ηπατίτιδα Γ
Ορισμός
Η ηπατίτιδα Γ είναι μια ιογενής νόσος που οδηγεί σε διόγκωση (φλεγμονή) του ήπατος.
Εναλλακτικοί ορισμοί
Μη - Α ή μη – Β ηπατίτιδα.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Η λοίμωξη της ηπατίτιδας Γ προκαλείται από τον ιό της ηπατίτιδας C (HCV). Άτομα υψηλού κινδύνου προσβολής από τον ιό είναι:
- Τα άτομα που υποβάλλονται σε μακροχρόνια νεφρική αιμοκάθαρση
- Τα άτομα που έχουν καθημερινή επαφή με αίμα στον εργασιακό τους χώρο (π.χ. ιατρικό / νοσηλευτικό προσωπικό)
- Όσοι έχουν ελεύθερες σεξουαλικές επαφές (χωρίς προστασία) με προσβληθέν άτομο από τον ιό της ηπατίτιδας C (αυτή η περίπτωση δε συναντάται συχνά, αν κι ο κίνδυνος αυξάνει για όσους έχουν πολλαπλούς ερωτικούς συντρόφους, για όσους ήδη πάσχουν από κάποια σεξουαλικά μεταδιδόμενη νόσο ή έχουν προσβληθεί από τον HIV)
- Όσοι κάνουν χρήση ενδοφλέβιων ναρκωτικών ουσιών σε δημόσιους χώρους (στους δρόμους) ή κάνουν κοινή χρήση συριγγών με άτομο προσβεβλημένο από ηπατίτιδα C
- Όσοι έχουν κάνει μετάγγιση αίματος πριν τον Ιούλιο του 1992
- Όσοι έχουν υποβληθεί σε τατουάζ ή βελονισμό με μολυσμένα εργαλεία (αν κι ο κίνδυνος ελαχιστοποιείται στα ειδικά κέντρα, με άδεια άσκησης επαγγέλματος)
- Όσοι έχουν λάβει αίμα ή παράγωγα αίματος ή έχουν γίνει δέκτες οργάνου από προσβεβλημένο δότη
- Όσοι κάνουν κοινή χρήση προσωπικών αντικειμένων, όπως οδοντόβουρτσες και ξυραφάκια με άτομο που πάσχει από ηπατίτιδα C (δε συμβαίνει συχνά)
- Όσοι γεννηθεί από μητέρα ήδη προσβεβλημένη κατά τον τοκετό (η περίπτωση αυτή είναι λιγότερο συχνή απ΄ ότι στην περίπτωση της ηπατίτιδα Β)
Η ηπατίτιδα Γ έχει οξεία και χρόνια μορφή. Η πλειοψηφία των προσβεβλημένων ατόμων αναπτύσσουν χρόνια ηπατίτιδα C.
Άλλες ιογενείς λοιμώξεις του ήπατος περιλαμβάνουν την ηπατίτιδα Α και την ηπατίτιδα Β. Κάθε ιογενής λοίμωξη του ήπατος προκαλείται από διαφορετικό ιό.
Συμπτώματα
Αρκετοί εκ των ασθενών με ηπατίτιδα Γ παραμένουν ασυμπτωματικοί.
Σε περίπτωση χρόνιας παρουσίας της λοίμωξης, το ήπαρ πιθανότατα να έχει υποστεί μόνιμη βλάβη, κατάσταση γνωστή ως κίρρωση. Τις περισσότερες φορές, τα συμπτώματα κάνουν την εμφάνισή τους μόνον αφού εγκατασταθεί η κίρρωση.
Τα παρακάτω συμπτώματα αποτελούν πιθανές κλινικές εκδηλώσεις της ηπατίτιδας Γ:
- Κοιλιακό άλγος (κυρίως του δεξιού υποχονδρίου)
- Ασκίτης
- Αιμορραγία κιρσών οισοφάγου (οι κιρσοί οισοφάγου αποτελούν διατεταμένες φλέβες στον οισοφάγο)
- Σκουρόχρωμα ούρα
- Κόπωση
- Γενικευμένος κνησμός
- Ίκτερος
- Απώλεια όρεξης
- Δεκατική πυρετική κίνηση
- Ναυτία
- Ανοκτόχρωμα ή πήλινης απόχρωσης κόπρανα
- Έμετος
Σημεία κι εξετάσεις
Οι παρακάτω εξετάσεις είναι διαγνωστικές για την ηπατίτιδα C:
- Δοκιμασία ELISA προς ανίχνευση αντισωμάτων στην ηπατίτιδα C
- Προσδιορισμός του γονότυπου του ιού της ηπατίτιδας C. Υπάρχουν έξι διαφορετικοί γονότυποι.
- Δοκιμασία του RNA του ιού της ηπατίτιδας C, προς προσδιορισμό των επιπέδων του ιού (ονομάζεται και ιογενές φορτίο)
Οι παρακάτω εξετάσεις διεξάγονται προκειμένου να αναγνωριστεί και να παρακολουθηθεί η βλάβη που έχει υποστεί το ήπαρ από την ηπατίτιδα C:
- Δοκιμασίες ηπατικής βλάβης
- Επίπεδα αλβουμίνης
- Χρόνος προθρομβίνης
Η βιοψία ήπατος αναδεικνύει την έκταση της βλάβης που έχει υποστεί το ήπαρ.
Θεραπεία
Ουσιαστικά, δεν υφίσταται θεραπευτική αγωγή κατά της ηπατίτιδας C, αν και τα φαρμακευτικά σκευάσματα μπορούν να καταστείλουν τη δράση του ιού για μεγάλο χρονικό διάστημα.
Μεγάλος αριθμός ασθενών επωφελείται από η φαρμακευτική αγωγή. Τα πιο κοινά φαρμακευτικά
σκευάσματα αποτελούν συνδυασμό ιντερφερόνης άλφα και ριβαβιρίνης (πρόκειται για ένα αντιϊκό σκεύασμα)
- Οι περισσότεροι εκ των ασθενών λαμβάνουν σε εβδομαδιαία δόση υποδόρια ένεση, μορφή αγωγής που ονομάζεται (pegulated) ιντερφερόνη άλφα – χορήγηση συνδυασμού ιντερφερόνης άλφα μαζί με ριβαβιρίνη
- Η ριβαβιρίνη είναι μια κάψουλα που λαμβάνεται δύο φορές την ημέρα. Η κύρια παρενέργεια του φαρμάκου είναι η μείωση των ερυθρών αιμοσφαιρίων (αναιμία), ενώ επίσης μπορεί να προκαλέσει συγγενής ανωμαλίες. Οι γυναίκες που βρίσκονται υπό αγωγή με το σκεύασμα αυτό, οφείλουν να μην κυοφορήσουν κατά τη διάρκεια της αγωγής, καθώς και για τους επόμενους 6 μήνες
- Η θεραπευτική αγωγή χορηγείται για διάστημα 24 έως 48 εβδομάδων
Τα παραπάνω φαρμακευτικά σκευάσματα ίσως προκαλέσουν τις εξής παρενέργειες:
- Κατάθλιψη
- Κόπωση
- Πυρετό
- Συμπτώματα που μιμούνται το συνάχι
- Κεφαλαλγία
- Ευερεθιστικότητα
- Απώλεια όρεξης
- Χαμηλά λευκά αιμοσφαίρια κι αιμοπετάλια
- Ναυτία
- Λέπτυνση των τριχών
- Έμετος
Ασθενείς που αναπτύσσουν κίρρωση ή καρκίνο του ήπατος, γίνονται και υποψήφιοι δέκτες μεταμόσχευσης ήπατος.
Άτομα πάσχοντα από ηπατίτιδα C, οφείλουν επίσης:
- Να μην προμηθεύονται από το φαρμακείο βιταμίνες, συμπληρώματα διατροφής ή νέα φαρμακευτικά σκευάσματα, χωρίς πρώτα να έχουν πάρει την έγκριση από τον θεράποντα ιατρό τους
- Να αποφεύγουν τη λήψη ηπατοτοξικών ουσιών, συμπεριλαμβανομένου του αλκοόλ. Ακόμη και μικρές ποσότητες αλκοόλ, επιταχύνουν την εξέλιξη της ηπατίτιδας C (ενώ το αλκοόλ από μόνο του μειώνει τη δράση των φαρμάκων)
- Να εμβολιάζονται κατά της ηπατίτιδας Α και Β
Πρόγνωση
Η πλειοψηφία των προσβληθέντων ατόμων με ηπατίτιδα C παρουσιάζουν τη χρόνια μορφή.
Άτομα που έχουν λάβει φαρμακευτική αγωγή, εμφανίζουν μια «συγκρατημένη αντίδραση», γεγονός που υποδηλώνει ότι δε διατρέχουν κίνδυνο από τον ιό για διάστημα 6 μηνών, αφ’ ότου έχει λήξει η αγωγή. Δεν υποδηλώνει όμως σε καμία περίπτωση την ίαση του ασθενή, απλά φανερώνει ότι τα επίπεδα του ενεργού ιού της ηπατίτιδας C στον οργανισμό είναι τόσο χαμηλά, ούτως ώστε να μην προκαλείται λόγω αυτού, ηπατική βλάβη.
Ασθενείς με γονότυπο 2 ή 3 του ιού, έχουν σχεδόν τριπλάσια θετική αντίδραση στη φαρμακευτική αγωγή, απ’ ότι οι ασθενείς με γονότυπο 1 του ιού.
Άτομα πάσχοντα αυτής της κατάστασης μπορεί να εμφανίσουν:
- Κίρρωση του ήπατος
- Καρκίνο του ήπατος (μικρός αριθμός κιρρωτικών ασθενών αναπτύσσουν κι αυτοί καρκίνο του ήπατος)
Ακόμη και μετά τη μεταμόσχευση ήπατος, η ηπατίτιδα C, έχει την τάση να υποτροπιάζει, γεγονός που μπορεί να οδηγήσει σε κίρρωση και του νέου οργάνου.
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας αν:
- Εμφανίσετε συμπτώματα ηπατίτιδας
- Έχετε την υπόνοια ότι εκτεθήκατε στον ιό της ηπατίτιδας C
Πρόληψη
Αποφύγετε όσο τον δυνατόν, την επαφή με αίμα ή παράγωγα του αίματος. Το ιατρικό και νοσηλευτικό προσωπικό οφείλουν να λαμβάνουν προστατευτικά μέτρα κατά τη διαχείριση αίματος και σωματικών υγρών.
Μην κάνετε χρήση ενέσιμων ναρκωτικών και κυρίως μη μοιράζεστε σύριγγες και βελόνες με κανέναν. Μείνετε επιφυλακτικοί όταν θελήσετε να κάνετε τατουάζ ή τρυπήματα στο σώμα σας.
Η μετάδοση σεξουαλικών νόσων, μειώνεται στο ελάχιστο όταν διατηρείτε σταθερές, μονογαμικές σχέσεις. Ο σύντροφός σας θα πρέπει να εξεταστεί για ηπατίτιδα C. Εάν είναι αρνητικός, θεωρείται σκόπιμο, να διατηρείται τις σχέσεις όπως έχουν.
Άτομα που διατηρούν σεξουαλικές επαφές, όχι στα πλαίσια μονογαμικής σχέσης, οφείλουν να παίρνουν προστατευτικά μέτρα προς αποφυγή προσβολής από ηπατίτιδα C, καθώς και από σεξουαλικά μεταδιδόμενες νόσους, συμπεριλαμβανομένου του HIV και της ηπατίτιδας Β.
Προς το παρόν δε διατίθενται εμβόλιο κατά της ηπατίτιδας C.
Ηπατίτιδα
Ορισμός
Η ηπατίτιδα ονομάζεται η φλεγμονή του ήπατος.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Αίτια πρόκλησης της νόσου είναι:
- Ιογενείς λοιμώξεις (όπως της ηπατίτιδας Α, Β και C), βακτηριακές ή παρασιτικές
- Βλάβη του ήπατος οφειλόμενη στην κατανάλωση αλκοόλ ή δηλητηριωδών μανιταριών
- Φαρμακευτικά σκευάσματα, όπως η υπερβολική δόση ακεταμινοφαίνης, η οποία μπορεί να επιφέρει το θάνατο
- Ανοσοκύτταρα του οργανισμού που επιτίθενται στο ήπαρ και προκαλούν αυτοάνοση ηπατίτιδα
Υπάρχουν φαρμακευτικά σκευάσματα που μπορούν να προκαλέσουν βλάβη στο ήπαρ. Στα σκευάσματα αυτά περιλαμβάνονται η μεθυλντόπα (χορηγείται σπάνια ως αγωγή της αρτηριακής υπέρτασης), η ισονιαζίδη που χορηγείται ως αγωγή της φυματίωσης, τα αντιεπηλιπτικά σκευάσματα (όπως η βαλπροάτη και η φαινυτοϊνη), η χλωροπρομαζίδη, η αμιοδαρόνη (που χορηγείται ως αγωγή της αρρυθμίας) και κάποια αντιβιοτικά (συμπεριλαμβανομένου της τριμεθοπρίμης – σουλφαμεθοξαζόλης και της ερυθρομικίνης). Αν χρήζει να λάβετε κάποια από αυτά τα σκευάσματα, ο ιατρό σας ενδεχομένως να χρειαστεί να εξετάσει την ηπατική σας λειτουργίας.
Η παθοφυσιολογία του ήπατος οφείλεται επίσης σε κληρονομικές διαταραχές, όπως την κυστική ίνωση και τη νόσο του Wilson, μια διαταραχή που χαρακτηρίζεται από υπέρμετρα υψηλά επίπεδα χαλκού στον οργανισμό (η υπερπληθώρα χαλκού εναποτίθεται στο ήπαρ).
Άλλες αιτίες πρόκλησης της νόσου περιλαμβάνουν:
- Συστηματικό ερυθηματώδη λύκο
- Ρευματοειδή αρθρίτιδα
- Σύνδρομο Sjögren
- Σκληροδερμία
- Φλεγμονώδης νόσος του εντέρου
- Σπειραματονεφρίτιδα
- Αιμολυτική αναιμία
Η ηπατίτιδα εμφανίζεται υπό τη μορφή σύντομης αποδρομής (οξεία ηπατίτιδα) ή υπό τη μορφή μακρά διάρκειας πάθησης (χρόνια πάθηση). Σε κάποιες περιπτώσεις μπορεί να προκληθεί εξελισσόμενη ηπατική βλάβη, ηπατική ανεπάρκεια ή ακόμη και καρκίνος του ήπατος.
Ο βαθμός σοβαρότητας της ηπατίτιδας, εξαρτάται από αρκετούς παράγοντες, συμπεριλαμβανομένου της αιτίας πρόκλησης της ηπατικής βλάβης και παθοφυσιολογικών καταστάσεων που πιθανόν να συνυπάρχουν. Η ηπατίτιδα Α, για παράδειγμα, χαρακτηρίζεται από ταχεία διάρκεια αποδρομής, χωρίς χρόνιες υπολειπόμενες ηπατικές διαταραχές.
Οι πιο κοινοί παράγοντες κινδύνου είναι:
- Ενδοφλέβια χρήση ναρκωτικών
- Υπερδοσολογία ακεταμινοφαίνης – η δόση που απαιτείται για την πρόκληση ηπατικής βλάβης, δεν απέχει και τόσο από τη συνιστώμενη θεραπευτική δόση. Φροντίστε να λαμβάνετε το συγκεκριμένο σκεύασμα σύμφωνα με τις συνιστώμενες δόσεις που αναγράφονται στην συσκευασία – Συμβουλευτείτε τον ιατρό σας για την ασφαλή δόση που μπορείτε να λάβετε. Στην περίπτωση που πάσχετε από βαριά ηπατική νόσο, ο ιατρός θα σας συστήσει την αποφυγή ορισμένων αντιφλεγμονώδων φαρμάκων
- Συμμετοχή σε επικίνδυνες σεξουαλικές δραστηριότητες (πολλαπλοί ερωτικοί σύντροφοι και σεξουαλικές επαφές χωρίς προστασία)
- Κατανάλωση μολυσμένων τροφών
- Μετακίνηση σε περιοχές, η οποίες έχουν υψηλή συχνότητα κρουσμάτων σε διάφορες παθήσεις
- Διαμονή σε οικοτροφεία ή κέντρα επανένταξης
- Ύπαρξη μέλους της οικογένειας με πρόσφατη λοίμωξη ηπατίτιδος Α
- Χρήση ή κατάχρηση οινοπνευματωδών ποτών
- Δέκτες μεταμόσχευσης οργάνου
- Προσβεβλημένοι του ιού HIV ή πάσχοντες από AIDS
- Λήψη μετάγγισης αίματος πριν το 1990 (ως τότε οι αιματολογικές εξετάσεις διάγνωσης της ηπατίτιδας δεν ήταν διαθέσιμες)
- Νεογνά των οποίων η μητέρα πάσχει από ηπατίτιδας Β ή C (μεταδίδεται μέσω τοκετού)
- Ιατρικό και νοσηλευτικό προσωπικό, συμπεριλαμβανομένου των οδοντιάτρων λόγω επαφής τους με αίμα
- Απόκτηση τατουάζ
Βλ. επίσης:
Συμπτώματα
Τα συμπτώματα της ηπατίτιδας περιλαμβάνουν:
- Κοιλιακό άλγος ή μετεωρισμό
- Γυναικομαστία στο άρρεν φύλο
- Σκουρόχρωμα ούρα κι αποχρωματισμό κοπράνων
- Κόπωση
- Γενικευμένο κνησμός
- Ίκτερος (κιτρινωπή χροιά δέρματος ή οφθαλμών)
- Απώλεια όρεξης
- Δεκατική πυρετική κίνηση
- Ναυτία κι έμετος
- Απώλεια σωματικού βάρους
Πολλά άτομα που πάσχουν από ηπατίτιδα Β ή C δεν παρουσιάζουν κανένα σύμπτωμα κατά την έναρξη της προσβολής από τη νόσο, αλλά σε δεύτερο χρόνο μπορεί να εμφανίσουν ηπατική δυσλειτουργία. Σε περίπτωση που έχετε κάποιον παράγοντα κινδύνου ηπατίτιδας , οφείλετε να εξετάζεστε περιοδικά.
Σημεία κι εξετάσεις
Κατά τη φυσική εξέταση ο ιατρός θα διαπιστώσει κιτρινωπή χροιά δέρματος, διογκωμένο κι ευαίσθητο ήπαρ ή συλλογή υγρού στην κοιλιακή χώρα (ασκίτης), η οποία μπορεί να επιμολυνθεί.
Μπορούν να διεξαχθούν οι ακόλουθες εξετάσεις:
- Ορολογικές εξετάσεις των ιών της ηπατίτιδας
- Δοκιμασίες ηπατικής λειτουργίας
- Δείκτες ανοσίας
- Υπέρηχος κοιλίας
- Βιοψία ήπατος, ώστε να καθοριστεί η έκταση / σοβαρότητα της βλάβης του ήπατος
- Παρακέντηση, αν υπάρχει συλλογή υγρού στην κοιλιακή χώρα
Θεραπεία
Ο ιατρός θα συζητήσει μαζί σας για τις πιθανές θεραπευτικές αγωγές που μπορείτε να ακολουθήσετε, αναλόγως την αιτιοπαθογένεια της ηπατικής σας νόσου. Σε περίπτωση που έχετε απώλεια σωματικού βάρους, ο ιατρός ίσως σας συστήσει μια διατροφή υψηλής περιεκτικότητας σε θερμίδες.
Πρόγνωση
Η πρόγνωση βασίζεται σε πολλούς παράγοντες, συμπεριλαμβανομένου της αιτίας πρόκλησης της ηπατίτιδας, της κλινικής σας εικόνας και παραγόντων που καθιστούν πολύπλοκη τη θεραπεία ή την αποκατάστασή σας. Ωστόσο πολλοί ασθενείς επανέρχονται πλήρως, αν και μπορεί να χρειαστούν αρκετοί μήνες έως ότου το ήπαρ αποκατασταθεί.
Το 80% των περιπτώσεων που πάσχουν από ηπατίτιδα C, εμφανίζουν χρόνια ηπατική νόσο και είναι πολύ πιθανό, να εξελιχθεί σε ηπατική ανεπάρκεια (κίρρωση) ή καρκίνο του ήπατος.
Επιπλοκές
Επιπλοκές αποτελούν η μόνιμη ηπατική βλάβη, η ηπατική ανεπάρκεια ή ο καρκίνος του ήπατος. Άλλες επιπλοκές περιλαμβάνουν την αιφνίδια βακτηριακή περιτονίτιδα (όταν φλεγμαίνει το υγρό που βρίσκεται στην κοιλιακή χώρα) και τους κιρσούς του οισοφάγου που μπορεί να οδηγήσουν σε σοβαρή αιμορραγία.
Επικοινωνία με τον ιατρό σας
Επισκεφθείτε άμεσα τον ιατρό σας ή επισκεφθείτε κάποιο νοσοκομείο, σε περίπτωση που:
- Παρουσιάσετε συμπτώματα που σχετίζονται με την ακεταμινοφαίνη ή άλλα φαρμακευτικά σκευάσματα – ίσως χρειαστεί να υποβληθείτε σε πλύση στομάχου
- Έμετο με παρουσία αίματος
- Έχετε αιματηρά ή πολύ σκουρόχρωμα κόπρανα
- Σύγχυσης ή παραληρήματος
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας αν:
- Παρουσιάσετε οποιοδήποτε σύμπτωμα ηπατίτιδας ή έχετε τη υποψία ότι εκτεθήκατε σε ιό της ηπατίτιδας Α, Β ή C
- Έχετε αδύνατη κατακράτηση της προσλαμβανόμενης τροφής λόγω του υπέρμετρου εμέτου. Ίσως χρειαστεί να λάβετε ενδοφλέβια διατροφικά στοιχεία (παρεντερική χορήγηση τροφής)
- Έχετε την αίσθηση πάσχοντος μετά από ταξίδι που πραγματοποιήσατε στην Ασία, την Αφρική, τη νότια ή την κεντρική Αμερική
Πρόληψη
Διατίθενται τα παρακάτω εμβόλια κατά της ηπατίτιδας:
- Το εμβόλιο κατά της ηπατίτιδας Α χορηγείται σε άτομα υψηλού κινδύνου, όπως το νοσηλευτικό προσωπικό οικοτροφείων ή παροχής φροντίδας κατ’ οίκον, υπαλλήλους εργαστηρίων και ταξιδιώτες σε χώρες, στις οποίες υπάρχει αυξημένη συχνότητα ηπατίτιδας. Ενδείκνυται επίσης κατά την παιδική ηλικία, ο προγραμματισμένος εμβολιασμός κατά της ηπατίτιδας Α
- Το εμβόλιο κατά της ηπατίτιδας Β χορηγείται πλέον σε όλα τα βρέφη και τα μη εμβολιασμένα παιδιά κάτω των 18 ετών. Το εμβόλιο διατίθεται σε ενήλικες υψηλού κινδύνου, όπως το ιατρικό προσωπικό, τους χρήστες ενδοφλέβιων ναρκωτικών και τα άτομα με επικίνδυνη σεξουαλική δραστηριότητα
Μια δόση ανοσοσφαιρίνης επίσης αποτελεί πρόληψη της εμφάνιση της λοίμωξης, ακόμη κι αν χορηγηθεί μετά από έκθεση στον ιό:
- Δύναται να χορηγηθεί σύντομα μετά από στενή επαφή (όπως το φίλημα, η κοινή χρήση οικιακών σκευών ή είδη τουαλέτας) με πρόσφατα, εντός των 2 τελευταίων εβδομάδων, διαγνωσμένο ασθενή, ηπατίτιδας Α
- Χορηγείται μαζί με το εμβόλιο κατά της ηπατίτιδας Α, άμεσα μετά τον τοκετό, σε νεογνά των οποίων η μητέρα πάσχει από ηπατίτιδας Β
Άλλα προστατευτικά μέτρα που μπορείτε να λάβετε:
- Αποφύγετε την επαφή με αίμα ή παράγωγα αίματος. Λάβετε προστατευτικά μέτρα, αν αυτό επιβάλλεται από την εργασία σας
- Αποφύγετε τη σεξουαλική επαφή με ασθενή ηπατίτιδας ή άτομο αγνώστου ιατρικού ιστορικού. Λάβετε προστατευτικά μέτρα σε κάθε σας σεξουαλική επαφή
- Πλένετε τα χέρια σας μετά τη χρήση τουαλέτας ή πριν την επαφή με τροφές
- Αποφύγετε την κοινή χρήση πιάτων, οικιακών σκευών ή ειδών τουαλέτας, με ασθενή ηπατίτιδας Α
- ΜΗ ΜΟΙΡΑΖΕΣΤΕ ξυραφάκια, βελόνες ή οδοντόβουρτσες
- Όταν ταξιδεύετε σε ενδημικές περιοχές, ΜΗΝ ΚΑΤΑΝΑΛΩΝΕΤΕ άψητα ή μερικώς άψητα φαγητά. Πίνετε εμφιαλωμένο νερό
- ΜΗΝ ΚΑΝΕΤΕ ΧΡΗΣΗ ενδοφλέβιων ναρκωτικών ουσιών. Αν είστε χρήστης, μην κάνετε ποτέ κοινή χρήση συριγγών, άντ’ αυτού αναζητείστε βοήθεια από υπηρεσία χορήγησης συριγγών ή πρόγραμμα αποθεραπείας ναρκωτικών ουσιών
- Να είστε επιφυλακτικοί αν σκοπεύετε να κάνετε τατουάζ ή τρυπήματα
- ΜΗΝ ΚΑΤΑΝΑΛΩΝΕΤΕ αλκοόλ ενώ λαμβάνεται παράλληλα ακεταμονιφαίνη. Σε περίπτωση που ήδη πάσχετε από ηπατίτιδα, αποφύγετε τη λήψη και των δύο παραπάνω (προς αποφυγή επιδείνωσης της ηπατικής βλάβης)
Πότε οφείλετε να εξεταστείτε για ηπατίτιδα:
- Στην περίπτωση σεξουαλικής επαφής ή κοινής χρήσης συριγγών με άτομο ύποπτο ότι πάσχει από κάποια ιογενής ηπατίτιδας (κυρίως Β και C)
- Ακόμη κι αν δεν παρουσιάζετε κανένα σύμπτωμα
Γαστρικός καρκίνος
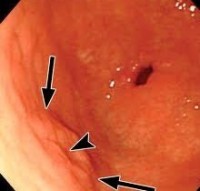
Ορισμός
Ο γαστρικός καρκίνος αποτελεί μορφή καρκίνου που αναπτύσσεται στο στομάχι.
Εναλλακτικές ονομασίες
Καρκίνος του στομάχου, γαστρικό καρκίνωμα, αδενοκαρκίνωμα του στομάχου
Αίτια, επίπτωση, και παράγοντες κινδύνου
Διάφοροι τύποι καρκίνου μπορούν να αναπτυχθούν στο στομάχι. Ο πλέον συνήθης τύπος ονομάζεται αδενοκαρκίνωμα και ξεκινά από κύτταρα του γαστρικού βλεννογόνου. Υπάρχουν διάφοροι τύποι αδενοκαρκινώματος. Δεδομένου ότι οι άλλοι τύποι γαστρικού καρκίνου εμφανίζονται με πολύ μικρότερη συχνότητα, αυτό το άρθρο εστιάζει στα αδενοκαρκινώματα του στομάχου.
Το αδενοκαρκίνωμα του στομάχου αποτελεί μια συνήθη μορφή καρκίνου της γαστρεντερικής οδού.
Η διάγνωση συνήθως τίθεται καθυστερημένα καθότι τα συμπτώματα μπορεί να μην εκδηλωθούν σε πρώιμα στάδια της νόσου, ή διότι οι ασθενείς τα υποεκτιμούν, εφόσον κάποια από αυτά είναι μη ειδικά και εκδηλώνονται συχνά σε λιγότερο σοβαρές γαστρεντερικές διαταραχές (μετεωρισμός, αέρια, αίσθημα οπισθοστερνικού καύσου, και ένα αίσθημα πληρότητας του στομάχου).
Οι παράγοντες κινδύνου που σχετίζονται με γαστρικό καρκίνο είναι το θετικό οικογενειακό ιστορικό, η λοίμωξη απο ελικοβακτηρίδιο του πυλωρού, η ομάδα αίματος Α, το κάπνισμα, το ιστορικό κακοήθους αναιμίας, ιστορικό χρόνιας ατροφικής γαστρίτιδας, και ιστορικό αδενωματώδους γαστρικού πολύποδα με μέγεθος μεγαλύτερο των 2 εκατοστόμετρων.
Συμπτώματα
- Πόνος στην κοιλία
- Μέλαινες κενώσεις
- Δυσκολία στην κατάποση που επιδεινώνεται με τον χρόνο
- Όξινες ερυγές (ρεψίματα)
- Γενική έκπτωση της υγείας
- Ανορεξία
- Ναυτία και έμετος
- Πρώιμο αίσθημα πληρότητας κατά τη λήψη γευμάτων
- Απώλεια σωματικού βάρους
- Ασαφές αίσθημα πληρότητας
- Αιματέμεση (εμετός με αίμα)
- Αδυναμία ή αίσθημα κόπωσης
- Καούρα
Σημεία και διαγνωστικός έλεγχος
Οι ακόλουθες δοκιμασίες μπορούν να συμβάλλουν στη διάγνωση του γαστρικού καρκίνου:
- γενική εξέταση αίματος για τον έλεγχο ενδεχόμενης αναιμίας
- οισοφαγο-γαστρο-δωδεκαδακτυλο-σκόπηση με λήψη υλικού βιοψίας
- εξέταση κοπράνων για τον έλεγχο ενδεχόμενης παρουσίας αίματος σε αυτά
- ακτινολογικός έλεγχος της ανώτερης γαστρεντερικής οδού
Θεραπευτική αντιμετώπιση
Η χειρουργική αφαίρεση του στομάχου (γαστρεκτομή) αποτελεί τη μόνη αποτελεσματική θεραπεία. Η ακτινοθεραπεία και η χημειοθεραπεία ενδέχεται να καταστούν ευεργετικές. Πρόσφατες μελέτες κατέδειξαν ότι η εφαρμογή τους σε πληθώρα ασθενών, μετά την εγχείρηση, μπορεί να αυξήσει τις πιθανότητες ίασης.
Για ασθενείς στους οποίους η χειρουργική θεραπεία αντενδείκνυται, η χημειοθεραπεία και η ακτινοθεραπεία μπορεί να περιορίσουν τα συμπτώματα και να παρατείνουν την επιβίωση, χωρίς ωστόσο να επιφέρουν ίαση. Σε ορισμένους ασθενείς, η χειρουργική δημιουργία γαστρικής παράκαμψης ενδεχομένως να παρέχει ανακούφιση από τα συμπτώματα.
Πρόγνωση
Η πρόγνωση της νόσου ποικίλει ευρέως. Όγκοι στον κατώτερο στόμαχο αντιμετωπίζονται επιτυχώς με μεγαλύτερη συχνότητα από εκείνους σε ανώτερες περιοχές (περιοχή του καρδιακού στομίου του στομάχου ή της γαστροοισοφαγικής συμβολής). Ο βαθμός διήθησης του γαστρικού τοιχώματος και η ενδεχόμενη λεμφαδενική διασπορά επηρεάζουν σημαντικά τις πιθανότητες ίασης.
Στην περίπτωση όπου ο όγκος εμφανίζει διασπορά σε απομακρυσμένες θέσεις, η ίαση δεν είναι εφικτή και η θεραπεία είναι παρηγορητική, αποσκοπώντας στην ανακούφιση από τα συμπτώματα.
Επιπλοκές
- ασκίτης (παθολογική συλλογή περιτοναϊκού υγρού)
- γαστρεντερική αιμορραγία
- διασπορά του καρκίνου σε άλλα όργανα
- απώλεια σωματικού βάρους
Πότε να επικοινωνήσετε με τον ιατρό σας
Αποταθείτε στον ιατρό σας αν αρχίσετε να εκδηλώνετε συμπτώματα γαστρικού καρκίνου.
Πρόληψη
Προγράμματα μαζικού ελέγχου εφαρμόζονται με αποτελεσματικότητα στην Ιαπωνία, για την ανίχνευση της νόσου σε πρώιμα στάδια. Η αξία της εφαρμογής ανάλογων προγραμμάτων σε χώρες με χαμηλότερη επίπτωση του γαστρικού καρκίνου δεν έχει απολύτως αποσαφηνισθεί.
Τα ακόλουθα ενδέχεται να συμβάλλουν στην ελάττωση του κινδύνου ανάπτυξης γαστρικού καρκίνου:
- διακοπή του καπνίσματος
- υιοθέτηση υγιεινής και ισορροπημένης διατροφής, πλούσιας σε φρούτα και λαχανικά
- λήψη φαρμακευτικής αγωγής σε παρουσία γαστροοισοφαγικής παλινδρόμησης.
Στρεπτοκοκκική φαρυγγίτιδα
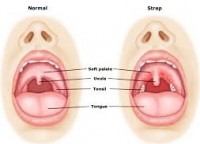
Ορισμός
Η στρεπτοκοκκική φαρυγγίτιδα προκαλείται από βακτήρια της ομάδας Α του στρεπτόκοκκου. Είναι η συχνότερη μορφή μόλυνσης του φάρυγγα.
Εναλλακτικοί όροι
Φαρυγγίτιδα – στρεπτοκοκκική, Φαρυγγίτιδα από στρεπτόκοκκο
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Η στρεπτοκοκκική φαρυγγίτιδα είναι συνηθέστερη σε παιδιά μεταξύ 5 και 15 ετών, αν και μπορεί να εμφανιστεί και σε μικρότερα παιδιά αλλά και σε ενήλικες. Παιδιά μικρότερα των 3 χρόνων παθαίνουν μολύνσεις από στρεπτόκοκκο αλλά αυτές δεν επηρεάζουν τον φάρυγγα.
Η στρεπτοκοκκική φαρυγγίτιδα εκδηλώνεται συνήθως στο τέλος του φθινοπώρου, τον χειμώνα και στις αρχές της άνοιξης. Η μόλυνση μεταδίδεται από άτομο σε άτομο όταν αυτό έρθει σε επαφή με τις εκκρίσεις της μύτης ή τα σάλια κάποιου που είναι μολυσμένος, συχνά μεταξύ των μελών μιας οικογένειας, στο ίδιο σπίτι.
Τα άτομα που προσβάλλονται από στρεπτοκοκκική φαρυγγίτιδα συνήθως εκδηλώνουν την ασθένεια 2 -5 ημέρες μετά την έκθεση στο βακτήριο. Συνήθως η ασθένεια εκδηλώνεται ξαφνικά. Ο πυρετός είναι συχνά υψηλότερος τη δεύτερη ημέρα. Πολλοί ασθενείς παρουσιάζουν επίσης πονόλαιμο, πονοκέφαλο, πόνο στο στομάχι, ναυτία ή ρίγη.
Η στρεπτοκοκκική φαρυγγίτιδα μπορεί να είναι ήπια, με λίγα μόνο από τα παραπάνω συμπτώματα, ή οξεία. Το βακτήριο έχει πολλά στελέχη. Ορισμένα από τα στελέχη μπορεί να προκαλέσουν οστρακιά, ασθένεια που στην προκειμένη περίπτωση θεωρείται αλλεργική αντίδραση στις τοξίνες που δημιουργούνται από το βακτήριο του στρεπτόκοκκου. Σε σπάνιες περιπτώσεις, αν δεν αντιμετωπιστεί με θεραπεία, η στρεπτοκοκκική φαρυγγίτιδα μπορεί να οδηγήσει σε ρευματοειδή πυρετό. Η στρεπτοκοκκική φαρυγγίτιδα μπορεί επίσης να είναι αίτιο μιας σπάνιας επιπλοκής στα νεφρά.
Συμπτώματα
- Δυσκολία στην κατάποση
- Πυρετός που εκδηλώνεται ξαφνικά
- Γενική κακουχία και κακή διάθεση
- Απώλεια όρεξης
- Ναυτία
- Εξάνθημα
- Ο φάρυγγας είναι κόκκινος, μερικές φορές με άσπρες ‘πλάκες’
- Πόνος στον φάρυγγα
- Ευαίσθητοι, πρησμένοι λεμφαδένες στην περιοχή του λαιμού
Πρόσθετα συμπτώματα που μπορεί να συνδέονται με την ασθένεια:
- Αφύσικη γεύση
- Πονοκέφαλος
- Δυσκαμψία των αρθρώσεων
- Μυϊκοί πόνοι
- Ρινική συμφόρηση
- Ρινικές εκκρίσεις
- Πόνος στον αυχένα
Ενδείξεις και εξετάσεις
Για να επιβεβαιωθεί η ύπαρξη του στρεπτόκοκκου θα χρειαστεί επίχρισμα από τον φάρυγγα. Υπάρχει άμεσο γρήγορο τεστ που δείχνει αν υπάρχει στρεπτόκοκκος αλλά δεν καλύπτει όλες τις περιπτώσεις. Γι’ αυτό, αν βγει αρνητικό, καλό είναι να ακολουθήσει καλλιέργεια, ώστε να εξακριβωθούν όλες οι περιπτώσεις που πιθανόν να διέφυγαν στο γρήγορο τεστ.
Θεραπεία
Να έχετε υπόψη ότι ο πόνος στον φάρυγγα συνήθως οφείλεται σε ιούς και όχι σε στρεπτόκοκκο. Αν τα τεστ είναι θετικά για στρεπτόκοκκο, η μόνη θεραπεία είναι η αντιβίωση. Ο στρεπτόκοκκος δεν μπορεί να διαγνωστεί επακριβώς μόνο από τα συμπτώματα και την κλινική εξέταση.
Αν και η στρεπτοκοκκική φαρυγγίτιδα συνήθως θεραπεύεται από μόνη της, συνιστάται η λήψη αντιβιοτικών ώστε να αποφευχθούν σοβαρότερες επιπλοκές όπως ο ρευματοειδής πυρετός. Παραδοσιακά χορηγούνται πενικιλλίνη ή αμοξικιλλίνη, τα οποία είναι ακόμα πολύ αποτελεσματικά. Εχει παρατηρηθεί αντίσταση του βακτηρίου στην αζιθρομυκίνη και τα συναφή αντιβιοτικά.
Οι περισσότερες φαρυγγίτιδες περνούν γρήγορα. Στο μεταξύ, οι ακόλουθες θεραπείες μπορεί να βοηθήσουν:
- Πίνετε ζεστά ροφήματα. Το τσάι με μέλι ή λεμόνι είναι μια θεραπεία δοκιμασμένη.
- Κάντε πλύσεις (γαργάρες) με αλατόνερο αρκετές φορές την ημέρα (1/2 κουταλάκι αλάτι σε ένα φλιτζάνι νερό)
- Πίνετε κρύα ροφήματα ή τρώτε γρανίτες που ανακουφίζουν τον πόνο.
- Πιπιλάτε καραμέλες ή παστίλιες για τον λαιμό. Αυτό αποδεικνύεται συχνά πολύ πιο αποτελεσματικό από άλλες ακριβές θεραπείες αλλά δεν συνιστάται για μικρά παιδιά λόγω του κινδύνου πνιγμού.
- Χρησιμοποιήστε βαποριζατέρ κρύου ατμού ή υγραντήρα για να υγράνετε και να ανακουφίσετε την ξηρότητα και τον πόνο του λαιμού.
- Δοκιμάστε παυσίπονα που δεν χρειάζονται συνταγή γιατρού, όπως η ακεταμινοφένη (παρακεταμόλη). ΜΗΝ δίνετε ασπιρίνη στα παιδιά.
Πρόγνωση
Η πιθανή εξέλιξη είναι καλή. Σχεδόν όλα τα συμπτώματα υποχωρούν σε μια εβδομάδα. Η θεραπευτική αντιμετώπιση προλαμβάνει όμως σοβαρές επιπλοκές που συνδέονται με τις μολύνσεις από στρεπτόκοκκο.
Επιπλοκές
- Μόλυνση στα αυτιά
- Ιγμορίτιδα
- Μαστοειδίτιδα
- Περιτοναϊκό απόστημα
- Ρευματοειδής πυρετός
- Σπειραματονεφρίδιτα
- Οστρακιά
Πότε να απευθυνθείτε στον γιατρό σας
Επισκεφθείτε τον γιατρό σας αν εκδηλώσετε συμπτώματα στρεπτοκοκκικής φαρυγγίτιδας, ασχέτως αν ήρθατε σε επαφή με άτομο που είχε το βακτήριο. Επίσης, δείτε τον γιατρό σας αν - ενώ ήδη κάνετε θεραπεία για στρεπτοκοκκική φαρυγγίτιδα - δεν νιώθετε καλύτερα εντός 24 - 48 ωρών.
Πρόληψη
Τα περισσότερα άτομα με στρεπτόκοκκο είναι μολυσματικά έως ότου πάρουν αντιβίωση για τουλάχιστον 24 – 48 ώρες. Γι’ αυτό θα πρέπει να παραμείνουν στο σπίτι και να μην πάνε το σχολείο ή τη δουλειά μέχρις ότου πάρουν αντιβίωση για τουλάχιστον μία ημέρα.
Πάρτε καινούργια οδοντόβουρτσα αφού πάψετε να είστε μολυσματικοί, αλλά πριν τελειώσετε την αντιβίωση. Αλλιώς, τα βακτήρια μπορεί να παραμείνουν ζωντανά στην οδοντόβουρτσα και να σας ξαναμολύνουν όταν σταματήσετε την αντιβίωση. Επίσης, κρατήστε χωριστά τις οδοντόβουρτσες και τα λοιπά σκεύη της οικογένειας εκτός αν έχουν καθαριστεί σχολαστικά.
Αν σε μια οικογένεια εμφανίζονται συχνά περιστατικά στρεπτόκοκκου, μπορεί να πρέπει να ελέγξετε αν κάποιος είναι φορέας του μικροβίου. Οι φορείς έχουν το μικρόβιο στον φάρυγγά τους αλλά οι ίδιοι δεν νοσούν. Μερικές φορές, αν χορηγηθεί θεραπεία στους φορείς, προλαμβάνεται η μετάδοση της στρεπτοκοκκικής φαρυγγίτιδας σε άλλους.
Λαμβλίαση
Ορισμός
Λαμβλίαση ονομάζεται η λοίμωξη του λεπτού εντέρου από έναν μικροοργανισμό (πρωτόζωο), την Giardia lamblia.
Εναλλακτικοί ορισμοί
Διάρροια του ταξιδιώτη – λαμβλίαση.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Κρούσματα λαμβλίασης μπορούμε να συναντήσουμε τόσο σε αναπτυσσόμενες χώρες, όσο και σε αναπτυγμένες, σε κοινότητες των οποίων οι παροχές νερού έχουν επιμολυνθεί από ακατέργαστα λύματα.
Η λοίμωξη μπορεί να επισυμβεί όταν καταναλώσουμε νερό προερχόμενο από λίμνες ή ρυάκια, στα οποία διαμένουν ζώα, όπως κάστορες και μοσχοπόντικες ή οικόσιτα ζώα, όπως πρόβατα, τα οποία ουσιαστικά αποτελούν την πηγή μόλυνσης. Η λοίμωξη μεταδίδεται επίσης από άνθρωπο σε άνθρωπο με άμεση επαφή, γεγονός που έχει προκαλέσει στο παρελθόν την εμφάνιση κρουσμάτων σε ιδρύματα, όπως τα κέντρα ημερήσιας φροντίδας για παιδιά.
Οι ταξιδιώτες σε ολόκληρο τον κόσμο, διατρέχουν υψηλό κίνδυνο προσβολής, καθώς και οι κατασκηνωτές και οι πεζοπόροι, καθ’ ότι ενδέχεται να καταναλώνουν νερό δίχως την απαραίτητη επεξεργασία, προερχόμενο από λίμνες και ρυάκια.
Άλλοι παράγοντες κινδύνου περιλαμβάνουν:
- Έκθεση σε οικογενειακό μέλος που πάσχει από λαμβλίαση
- Έκθεση σε ινστιτούτα (όπως τα κέντρα ημερήσια φροντίδας ή νοσηλείας)
- Πρωκτική σεξουαλική επαφή χωρίς προστασία
Συμπτώματα
- Κοιλιακό άλγος
- Διάρροια
- Αέρια ή μετεωρισμός
- Κεφαλαλγία
- Απώλεια όρεξης
- Δεκατική πυρετική κίνηση
- Ναυτία
- Διογκωμένη ή διατεταμένη κοιλιακή χώρα
- Έμετος
Ο χρόνος επώασης (ο χρόνος από την προσβολή της λοίμωξης, έως την εμφάνιση των πρώτων συμπτωμάτων) είναι 7 – 14 ημέρες. Η οξεία φάση διαρκεί 2 – 4 εβδομάδες.
Σημεία κι εξετάσεις
Πιθανές παρακλινικές εξετάσεις που μπορεί να διεξαχθούν είναι:
- Κολονοσκόπηση
- Ανίχνευση αντιγόνου της Gardia στα κόπρανα
- Παρασιτολογική εξέταση και ανίχνευση ωαρίων στα κόπρανα
Η πάθηση επηρεάζει περιστασιακά τα αποτελέσματα των παρακάτω εξετάσεων:
- Απορρόφηση της D- ξυλόζης
- Βιοψία λεπτού εντέρου
- Επίχρισμα ή δωδεκαδακτυλική αναρρόφηση υγρού
Θεραπεία
Κάποιες περιπτώσεις της λοίμωξης υποχωρούν αυτόματα, ενώ σε κάποιες άλλες δύναται να χρησιμοποιηθούν αντιμολυσματικά φαρμακευτικά σκευάσματα.
Τα ποσοστά ίασης, σε γενικές γραμμές, ανέρχονται άνω του 80%. Η φαρμακογενής αντίσταση, αποτελεί πιθανό παράγοντα αποτυχίας της φαρμακευτικής αγωγής κι απαιτεί συχνά την αλλαγή των αντιβιοτικών σκευασμάτων.
Όσον αφορά τις εγκυμονούσες γυναίκες, η θεραπεία οφείλεται να χορηγηθεί μόνον μετά τον τοκετό, μιας και κι αρκετά από τα φαρμακευτικά σκευάσματα θεραπείας της λοίμωξης μπορούν να βλάψουν το έμβρυο.
Πρόγνωση
Κατά κανόνα, η λοίμωξη υποχωρεί αυτόματα. Αναφέρονται ωστόσο κι επίμονες περιπτώσεις, οι οποίες απαιτούν προσθήκη αντιβιοτικής αγωγής. Κάποια άτομα που βίωσαν στο πρόσφατο παρελθόν τους παρατεταμένη λοίμωξη από Gardia, εξακολουθούν να παρουσιάζουν συμπτώματα, ακόμη και μετά την αποδρομή της λοίμωξης.
Επιπλοκές
- Αφυδάτωση
- Δυσαπορρόφηση (ανεπαρκής απορρόφηση θρεπτικών ουσιών κατά μήκος του πεπτικού συστήματος)
- Απώλεια σωματικού βάρους
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας σε περίπτωση που:
- Παρουσιάσετε διάρροια ή κάποιο άλλο σύμπτωμα που δεν υποχωρεί μετά από 14 ημέρες
- Παρατηρήσετε την πρόσμιξη αίματος στα κόπρανά σας
- Είστε αφυδατωμένος / η
Πρόληψη
Χρησιμοποιήστε κάποια μέθοδο κάθαρσης του νερού, όπως βράση, φιλτράρισμα ή αγωγή ιονισμού, προτού καταναλώσετε νερό προερχόμενο από επιφανειακούς υδάτινους πόρους. Οι πεζοπόροι, καθώς κι άτομα που καταναλώνουν νερό τέτοια προελεύσεως, οφείλουν να λάβουν υπ’ όψιν ότι όλες αυτές οι πηγές αποτελούν πιθανές πηγές μόλυνσης.
Εργαζόμενοι σε κέντρα ή ινστιτούτα ημερήσιας φροντίδας, πρέπει να χρησιμοποιούν καλής ποιότητας υγρά σαπούνια για την πλύση χεριών, καθώς και τεχνικές υγιεινής κατά τη φροντίδα των παιδιών ή των ασθενών.
Μεγαλύτερη προστασία κατά τη σεξουαλική επαφή, ιδίως όσον αφορά το πρωκτικό σεξ, πιθανώς να μειώσει τον κίνδυνο προσβολής ή εξάπλωσης της λαμβλίασης.
Εντερίτιδα από κολοβακτηρίδιο Ε
Ορισμός
Εντερίτιδα Ε. coli είναι φλεγμονή του λεπτού εντέρου που οφείλεται στο κολοβακτηρίδιο Eschericchia. Eίναι η πιο κοινή αιτία της διάρροιας των ταξιδιωτών.
Εναλλακτικές ονομασίες
Διάρροια των ταξιδιωτών – κολοβακτηρίδιο Ε., Tροφική δηλητηρίαση – κολοβακτηρίδιο Ε., Διάρροια – κολοβακτηρίδιο Ε., Aσθένεια χάμπουργκερ
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Η εντερίτιδα από κολοβακτηρίδιο Ε. είναι ένα είδος γαστρεντερίτιδας που οφείλεται σε βακτήριο.
Ορισμένες μορφές μόλυνσης από κολοβακτηρίδιο Ε. συνδέονται με την ύπαρξη αιμολυτικού ουραιμικού συνδρόμου.
Στους παράγοντες κινδύνου περιλαμβάνονται:
- Η κατανάλωση ανεπεξέργαστου ή μολυσμένου νερού
- Η κατανάλωση ανθυγιεινών τροφών
- Πρόσφατο κρούσμα μόλυνσης από κολοβακτηρίδιο Ε. στην οικογένεια
- Πρόσφατη περίπτωση εμετού ή διάρροιας στην οικογένεια
- Ταξίδι σε μέρη με ακάθαρτο πόσιμο νερό
Συμπτώματα
Τα συμπτώματα εμφανίζονται όταν το κολοβακτηρίδιο Ε. εισέρχεται στο έντερο. Το διάστημα μεταξύ μόλυνσης και εμφάνισης συμπτωμάτων είναι συνήθως 24 – 72 ώρες.
Στα συμπτώματα περιλαμβάνονται:
- Πόνος στην κοιλιά
- Διάρροια που είναι ξαφνική και έντονη και συχνά αιματηρή
- Πυρετός
- Αέρια
- Απώλεια όρεξης
- Κράμπες στο στομάχι
- Εμετός (σπανίως)
Ενδείξεις και εξετάσεις
Ο γιατρός σας θα σας εξετάσει κλινικά. Μπορεί να γίνει καλλιέργεια κοπράνων για να εξακριβωθεί αν υπάρχει ύποπτο για πρόκληση ασθένειας κολοβακτηρίδιο Ε.
Θεραπεία
Οι περισσότερες περιπτώσεις συνήθως περνάνε από μόνες τους σε 1- 3 ημέρες και δεν χρειάζονται θεραπεία.
Ισως να μην σας χορηγηθούν αντιδιαρροϊκά φάρμακα, επειδή ενδέχεται να επιβραδύνουν την έξοδο των βακτηρίων από τον πεπτικό σωλήνα.
Μπορεί να χρειαστείτε διαλύματα ηλεκτρολυτών αν έχετε αφυδατωθεί. Τα άτομα που υποφέρουν από διάρροια (ιδίως τα μικρά παιδιά) και δεν μπορούν να δεχτούν πολλά υγρά επειδή υποφέρουν από ναυτία, μπορεί να χρειάζονται ιατρική βοήθεια και χορήγηση υγρών ενδοφλέβια.
Αν παίρνετε διουρητικά και παρουσιάσετε διάρροια, μπορεί να χρειαστεί να τα διακόψετε κατά τη διάρκεια της κρίσης. Μην διακόψετε τα φάρμακα αυτά χωρίς να συμβουλευτείτε τον γιατρό σας.
Αποφύγετε τα γαλακτοκομικά προϊόντα. Μπορεί να επιδεινώσουν τη διάρροια λόγω της προσωρινής δυσανεξίας στη λακτόζη που δημιουργείται κάποιες φορές.
Πρόγνωση
Η ασθένεια συνήθως κάνει τον κύκλο της που διαρκεί λίγες ημέρες, χωρίς θεραπεία. Ένας μικρός αριθμός ασθενών μπορεί να χρειαστεί νοσηλεία σε νοσοκομείο αν έχουν αφυδατωθεί πολύ ή εμφανίσουν αιμολυτικό ουραιμικό σύνδρομο.
Επιπλοκές
- Αφυδάτωση
- Παρατεταμένη διάρροια
- Προσωρινή δυσανεξία στη λακτόζη μετέπειτα (συνήθως βελτιώνεται 1 – 2 εβδομάδες ή λιγότερο)
Πότε να επικοινωνήσετε με τον γιατρό σας
Επικοινωνήστε με τον γιατρό σας αν:
- Είναι αδύνατον να συγκρατήσετε τα υγρά που πίνετε
- Η διάρροια δεν υποχωρεί σε 3 – 4 ημέρες
- Παρατηρήσατε αίμα στα κόπρανά σας
- Αναπτύσσετε συμπτώματα αφυδάτωσης
- Τα συμπτώματά σας επιδεινώνονται ή δεν βελτιώνονται με τη θεραπεία
- Αναπτύσσετε νέα συμπτώματα
Πρόληψη
Το προσεκτικό πλύσιμο των χεριών βοηθάει. Μην καταναλώνετε ανεπεξέργαστα ή πιθανόν μολυσμένα τρόφιμα ή νερό. Ψήνετε πάντα καλά τα κρέατα, ιδιαίτερα τα αλεσμένα. Ψήνετε τα κρέατα σε υψηλές θερμοκρασίες που σκοτώνουν τα βακτήρια.
Σύνδρομο ευερέθιστου εντέρου
Ορισμός
Το σύνδρομο του ευερέθιστου εντέρου (ΣΕΕ) είναι μια διαταραχή της λειτουργίας του εντέρου. Συνοδεύεται από πόνο στην κοιλιά και ανώμαλες κενώσεις. Η κακή ψυχολογία και το άγχος συχνά επιδεινώνει τα συμπτώματα.
Δεν έχει σχέση με τις φλεγμονώδεις παθήσεις του εντέρου, που περιλαμβάνουν τη Νόσο του Chron και την ελκώδη κολίτιδα.
Εναλλακτικοί όροι
Σπαστική Κολίτιδα, Νευρική δυσπεψία, Σπαστικό κόλο, Εντερική νεύρωση, Ευερέθιστο κόλο, Βλεννώδης κολίτιδα, ΣΕΕ
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Το ΣΕΕ εκδηλώνεται με πόνο στην κοιλιά, δυσκοιλιότητα, διάρροια ή εναλλαγή των φαινομένων αυτών.
Υπάρχουν πολλά πιθανά αίτια. Για παράδειγμα, μπορεί να υπάρχει μυϊκό πρόβλημα του εντέρου ή αδυναμία διαστολής και κίνησης του εντέρου. Δεν υπάρχει πρόβλημα στην κατασκευή του εντέρου.
Δεν είναι σαφές γιατί οι ασθενείς αναπτύσσουν ΣΕΕ, αλλά σε ορισμένες περιπτώσεις, εκδηλώνεται μετά από λοίμωξη του εντέρου. Αυτό ονομάζεται μεταλοιμώδες ΣΕΕ. Μπορεί όμως να υπάρξουν και άλλες αφορμές για να εκδηλωθεί.
Το ΣΕΕ μπορεί να παρουσιαστεί σε οποιαδήποτε ηλικία, αλλά συχνά ξεκινά στην εφηβεία ή τα πρώτα χρόνια της ενηλικίωσης. Είναι συνηθέστερο στις γυναίκες. Η ασθένεια είναι το πιο κοινό εντερικό πρόβλημα για το οποίο οι ασθενείς παραπονούνται στον γαστρεντερολόγο.
Συμπτώματα
Τα συμπτώματα κυμαίνονται από ήπια σε βαριά. Οι περισσότεροι ασθενείς παρουσιάζουν ήπια συμπτώματα. Τα συμπτώματα μπορεί να επιδεινωθούν σε ασθενείς που υποφέρουν από στρες ή ψυχικές διαταραχές, όπως το άγχος και κατάθλιψη. Ωστόσο, είναι σημαντικό να καταλάβει κανείς ότι αυτές καθαυτές οι καταστάσεις δεν προκαλούν ΣΕΕ.
Στα συμπτώματα περιλαμβάνονται:
- Κοιλιακή διαστολή (πρήξιμο)
- Αίσθημα πληρώματος, κοιλιακά φουσκώματα και αέρια
- Πόνος στην κοιλιά
- Μειώνεται ή υποχωρεί τελείως μετά από κένωση
- Εκδηλώνεται μετά από γεύμα
- Χρόνια και συχνή δυσκοιλιότητα, που συνοδεύεται συνήθως από πόνο
- Χρόνια και συχνή διάρροια, που συνοδεύεται συνήθως από πόνο
- Συναισθηματική κόπωση
- Κατάθλιψη
- Απώλεια όρεξης
Ενδείξεις και εξετάσεις
Τις περισσότερες φορές, ο γιατρός σας θα διαγνώσει ΣΕΕ με λίγες ή καθόλου εξετάσεις. Οι εξετάσεις συνήθως δεν εξακριβώνουν πρόβλημα. Ορισμένο ειδικοί συνιστούν ένα διαιτολόγιο που δεν περιέχει λακτόζη για 2 εβδομάδες για να διαπιστωθεί αν υπάρχει δυσανεξία στη λακτάση.
Ορισμένοι ασθενείς μπορεί να χρειάζονται μια ενδοσκοπική εξέταση, ιδιαίτερα αν τα συμπτώματα ξεκινήσουν σε μεγαλύτερη ηλικία. Οι νεότεροι σε ηλικία ασθενείς που πάσχουν από συνεχή διάρροια μπορεί να χρειάζονται την εξέταση αυτή προκειμένου να αποκλειστούν φλεγμονώδεις παθήσεις του εντέρου που προκαλούν παρόμοια συμπτώματα, όπως η Νόσος του Chron ή η ελκώδης κολίτιδα. Μπορεί να απαιτούνται πρόσθετες εξετάσεις αν παρατηρήσετε αίμα στα κόπρανα, απώλεια βάρους, σημάδια αναιμίας ή ταξιδέψατε πρόσφατα.
Οι ασθενείς πάνω από τα 50 θα πρέπει να ελέγχονται για καρκίνο του παχέος εντέρου.
Θεραπεία
Στόχος της θεραπείας είναι η ανακούφιση των συμπτωμάτων.
Αλλαγές στον τρόπο ζωής μπορεί να βοηθήσουν σε ορισμένες περιπτώσεις ΣΕΕ. Για παράδειγμα, η τακτική σωματική άσκηση και η βελτίωση στις συνήθειες του ύπνου μπορεί να μειώσουν το άγχος και να βοηθήσουν στην ανακούφιση των συμπτωμάτων.
Αλλαγές στις διατροφικές συνήθειες μπορεί επίσης να βοηθήσουν. Ωστόσο, καμιά συγκεκριμένη δίαιτα δεν συνιστάται γενικά για το ΣΕΕ, διότι η πάθηση διαφέρει από άτομο σε άτομο. Η αύξηση των διαιτητικών φυτικών ινών και η αποφυγή τροφών και ποτών που διεγείρουν το έντερο (όπως η καφεΐνη) μπορεί να βοηθήσουν.
Άλλες πιθανές θεραπείες είναι:
- Αναζήτηση συμβουλευτικής θεραπείας στην περίπτωση του άγχους ή της κατάθλιψης
- Αντιδιαρροϊκά φάρμακα για όσους έχουν ως κύριο σύμπτωμα τη διάρροια
- Χαμηλή δοσολογία αντικαταθλιπτικών που μειώνουν τον κοιλιακό πόνο
- Φάρμακα που διευκολύνουν τις κενώσεις (υπακτικά) για όσους πάσχουν από δυσκοιλιότητα.
Πρόγνωση
Το ΣΕΕ μπορεί να είναι ένα μόνιμο πρόβλημα για ολόκληρη τη ζωή, αλλά τα συμπτώματα έχουν περιθώριο βελτίωσης ή υποχώρησης με τη θεραπεία.
Πότε να επικοινωνήσετε με τον γιατρό σας
Επικοινωνήστε με τον γιατρό σας αν έχετε συμπτώματα ΣΕΕ ή παρατηρήσετε μια επίμονη αλλαγή στη λειτουργία του εντέρου σας
Καρδιακή ανεπάρκεια
Ορισμός
Η καρδιακή ανεπάρκεια, αποκαλούμενη και συμφορητική καρδιακή ανεπάρκεια, είναι μια πάθηση κατά την οποία η καρδιά δεν μπορεί πλέον να αντλήσει αρκετό αίμα για να το διοχετεύσει στο υπόλοιπο σώμα.
Εναλλακτικοί όροι
Συμφορητική καρδιακή ανεπάρκεια, Αριστερή καρδιακή ανεπάρκεια, Δεξιά καρδιακή ανεπάρκεια
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Η καρδιακή ανεπάρκεια είναι σχεδόν πάντα χρόνια πάθηση, αν και μερικές φορές μπορεί να αναπτυχθεί ξαφνικά.
Η πάθηση μπορεί να έχει επιπτώσεις στη δεξιά πλευρά, τη αριστερή πλευρά ή και τις δύο πλευρές της καρδιάς.
- Δεξιά καρδιακή ανεπάρκεια σημαίνει ότι η δεξιά κοιλία της καρδιάς χάνει τη λειτουργικότητά της για άντληση.
- Αριστερή καρδιακή ανεπάρκεια σημαίνει ότι η δυνατότητα της καρδιάς να αντλεί και να προωθεί το αίμα από τη αριστερή πλευρά της καρδιάς μειώνεται. Ο ρόλος της αριστερής πλευράς της καρδιάς κανονικά είναι να δέχεται το αίμα με οξυγόνο από τους πνεύμονες και να το προωθεί στο υπόλοιπο σώμα.
Η καρδιακή ανεπάρκεια συχνά χαρακτηρίζεται είτε ως συστολική είτε ως διαστολική.
- Συστολική καρδιακή ανεπάρκεια σημαίνει ότι το μυοκάρδιό σας δεν μπορεί να αντλήσει ή να διοχετεύσει το αίμα από την καρδιά ικανοποιητικά.
- Διαστολική καρδιακή ανεπάρκεια σημαίνει ότι ο αντλητικός θάλαμος της καρδιάς δεν γεμίζει έως επάνω με αίμα.
Και τα δύο προβλήματα σημαίνουν ότι η καρδιά δεν είναι πλέον ικανή να διοχετεύσει αρκετό αίμα στο υπόλοιπο σώμα σας, ειδικά όταν ασκείστε ή ασχολείστε με κάποια δραστηριότητα.
Αν η αντλητική δυνατότητα της καρδιάς χαθεί, το αίμα μπορεί να συσσωρευτεί σε άλλα σημεία του σώματος, προκαλώντας απόφραξη στους πνεύμονες, το συκώτι, τον γαστρεντερικό σωλήνα, τα χέρια και τα πόδια. Κατά συνέπεια, τα όργανα δεν έχουν επαρκές οξυγόνο και τροφή, γεγονός που τους προκαλεί βλάβη και τα εμποδίζει να λειτουργήσουν σωστά.
Ίσως το συνηθέστερο αίτιο της καρδιακής ανεπάρκειας είναι η στεφανιαία νόσος, δηλαδή η στένωση των λεπτών αιμοφόρων αγγείων που μεταφέρουν στην καρδιά το αίμα και το οξυγόνο. Για πληροφορίες σχετικά με την πάθηση αυτή και τους παράγοντες κινδύνου, διαβάστε για τη Στεφανιαία νόσο.
Καρδιακή ανεπάρκεια μπορεί επίσης να εκδηλωθεί αν μια ασθένεια ή μια τοξίνη αποδυναμώσει το μυοκάρδιο ή αλλοιώσει τη δομή του μυοκαρδίου. Τα φαινόμενα αυτά ονομάζονται μυοκαρδιοπάθειες. Υπάρχουν πολλοί και διαφορετικοί τύποι μυοκαρδιοπαθειών. Για περισσότερες πληροφορίες, διαβάστε για τη Μυοκαρδιοπάθεια.
Άλλα καρδιακά προβλήματα που μπορούν να οδηγήσουν σε καρδιακή ανεπάρκεια είναι:
- Η συγγενής καρδιοπάθεια
- Παθήσεις των καρδιακών βαλβίδων
- Ορισμένοι τύποι αρρυθμιών. Ασθένειες όπως το εμφύσημα, η οξεία αναιμία, ο υπερθυρεοειδισμός και ο υποθυρεοειδισμός, μπορούν να προκαλέσουν ή να συμβάλλουν στην καρδιακή ανεπάρκεια.
Συμπτώματα
Τα κοινά συμπτώματα είναι:
- Δύσπνοια κατά τη διάρκεια μιας δραστηριότητας ή αφού έχετε ξαπλώσει για λίγο
- Βήχας
- Πρήξιμο των ποδιών και των αστραγάλων
- Πρήξιμο της κοιλιάς
- Αύξηση βάρους
- Ανώμαλοι ή γρήγοροι σφυγμοί
- Αίσθημα ότι η καρδιά χτυπά γρήγορα ή δυνατά
- Δυσκολία στον ύπνο
- Κούραση, αδυναμία, λιποθυμική τάση
- Απώλεια όρεξης, δυσπεψία
Άλλα συμπτώματα μπορεί να είναι:
- Μειωμένη εγρήγορση ή συγκέντρωση
- Μειωμένη παραγωγή ούρων
- Ναυτία και εμετός
- Ανάγκη για ούρηση τη νύχτα
Τα νήπια μπορεί να ιδρώνουν την ώρα που τα ταΐζετε ή και σε άλλες στιγμές.
Μερικοί ασθενείς με καρδιακή ανεπάρκεια δεν παρουσιάζουν κανένα σύμπτωμα. Στα άτομα αυτά, τα συμπτώματα μπορούν να εκδηλωθούν μόνο αν συνυπάρχουν οι εξής παθήσεις:
- Αρρυθμίες
- Αναιμία
- Υπερθυρεοειδισμός
- Λοιμώξεις με υψηλό πυρετό
- Νεφροπάθεια
Ενδείξεις και εξετάσεις
Η φυσική εξέταση μπορεί να αποκαλύψει:
- Υγρό γύρω από τους πνεύμονες (πλευρική διάχυση)
- Ανώμαλο καρδιακό παλμό
- Πρησμένα πόδια (οίδημα)
- Διεσταλμένες φλέβες στον λαιμό
- Διόγκωση του συκωτιού
Στην ακρόαση με το στηθοσκόπιο μπορεί να ακούγονται κροταλίσματα από τους πνεύμονες ή ανώμαλοι καρδιακοί ήχοι.
Οι ακόλουθες εξετάσεις γίνονται για να διαπιστωθεί κατά πόσον υπάρχει διόγκωση της καρδιάς, μειωμένη καρδιακή λειτουργία, ή συμφόρηση των πνευμόνων:
- Ακτινογραφία θώρακα
- Ηλεκτροκαρδιογράφημα
- Ηχοκαρδιογράφημα
- Τεστ αντοχής καρδιάς
- Αξονική τομογραφία καρδιάς
- Καθετηριασμός καρδιάς
- Mαγνητική τομογραφία καρδιάς
- Σπινθηρογράφημα καρδιάς
Η πάθηση μπορεί επίσης να αλλοιώσει τα αποτελέσματα των εξής εξετάσεων:
- Χημεία αίματος
- Αζωτο ουρίας αίματος
- Γενική εξέταση αίματος
- Κρεατινίνη
- Εκκαθάριση κρεατινίνης
- Ηπατικές δοκιμασίες
- Εξέταση αίματος για ουρικό οξύ
- Επίπεδα νατρίου στην εξέταση αίματος
- Ανάλυση ούρων
- Επίπεδα νατρίου στην εξέταση ούρων
Θεραπεία
Εάν πάσχετε από καρδιακή ανεπάρκεια, ο γιατρός σας θα σας παρακολουθεί τακτικά. Πρέπει να σας βλέπει τουλάχιστον κάθε 3 έως 6 μήνες, ενώ παράλληλα πρέπει να κάνετε εξετάσεις προκειμένου και να ελέγχετε τη λειτουργία της καρδιάς. Για παράδειγμα, το υπερηχογράφημα της καρδιάς (ηχωκαρδιογράφημα) γίνεται τακτικά για να ελεγχθεί πόσο καλά αντλεί το αίμα η καρδιά σας σε κάθε χτύπο.
Θα πρέπει όμως και οι ίδιοι να ελέγχεστε προσεκτικά και να βοηθάτε στην αντιμετώπιση της πάθησής σας. Ένας σημαντικός παράγοντας είναι να παρακολουθείτε το βάρος σας σε καθημερινή βάση. Η αύξηση βάρους μπορεί να αποτελεί ένδειξη ότι κάνετε κατακράτηση υγρών και η ανεπάρκεια της καρδιάς σας επιδεινώνεται. Μην παραλείπετε να ζυγίζεστε καθημερινά, στην ίδια πάντα ζυγαριά, με λίγα ή καθόλου ρούχα.
Άλλα σημαντικά μέτρα που πρέπει να παίρνετε:
- Παίρνετε τα φάρμακά σας σύμφωνα με τις οδηγίες του γιατρού. Εχετε πάντα μαζί σας μια λίστα με τα φάρμακα που παίρνετε, οπουδήποτε κι αν πηγαίνετε.
- Περιορίστε το αλάτι στα φαγητά.
- Μην καπνίζετε.
- Να ασκήστε συστηματικά. Μπορείτε για παράδειγμα να περπατάτε ή να γυμνάζεστε με ποδήλατο. Ο γιατρός σας μπορεί να σας συστήσει ένα ασφαλές και αποτελεσματικό πρόγραμμα άσκησης ανάλογα με το στάδιο της ανεπάρκειάς σας και με τα αποτελέσματα των εξετάσεων που κάνετε για τον έλεγχο της αντοχής και της γενικότερης λειτουργίας της καρδιάς σας. Μην ασκήστε τις ημέρες που το βάρος σας έχει αυξηθεί από κατακράτηση υγρών ή δεν αισθάνεστε καλά.
- Χάστε βάρος εάν είστε υπέρβαροι.
- Να αναπαύεστε αρκετά γενικά, αλλά και ειδικά μετά από άσκηση, γεύμα ή άλλες δραστηριότητες. Αυτό επιτρέπει και στην καρδιά σας να ξεκουραστεί. Εχετε όσο μπορείτε τα πόδια σας ανυψωμένα ώστε να μειώνεται το πρήξιμο.
Μερικές συμβουλές για τη μείωση της κατανάλωσης αλατιού και νατρίου:
- Ψάξτε στις ετικέτες των τροφίμων για ενδείξεις όπως ‘χαμηλό σε νάτριο’ ‘δεν περιέχει νάτριο’ ‘χωρίς την προσθήκη αλατιού’ ή ‘ανάλατο’ Ελέγξτε τη συνολική περιεκτικότητα σε νάτριο στις ετικέτες τροφίμων. Να είστε ιδιαίτερα προσεκτικοί με τα κονσερβοποιημένα, τυποποιημένα και κατεψυγμένα τρόφιμα. Ένας διατροφολόγος μπορεί να σας εξηγήσει πώς να ‘διαβάζετε’ αυτές τις ετικέτες.
- Μην χρησιμοποιείτε αλάτι στο μαγείρεμα ούτε να το προσθέτετε μετά στο φαγητό σας. Για καλύτερη γεύση, προτιμήστε το πιπέρι, το σκόρδο, το λεμόνι, ή άλλα καρυκεύματα. Να είστε προσεκτικοί στα τυποποιημένα μίγματα καρυκευμάτων, διότι αυτά συχνά περιέχουν αλάτι ή προϊόντα αλατιού (όπως το γλουταμινικό μονονάτριο - MSG).
- Αποφύγετε τα τρόφιμα υψηλής περιεκτικότητας σε νάτριο, όπως οι αντζούγιες, τα κρέατα (ιδιαίτερα τα αλλαντικά, μπέικον, χοτ-ντογκ, λουκάνικα, ζαμπόν, σαλάμια), τα καρύδια, τις ελιές, τα τουρσιά, το σουκρούτ (λάχανο τουρσί), τη σόγια και τη σάλτσα Worcestershire, τον χυμό ντομάτας και άλλων λαχανικών, καθώς και τα τυριά.
- Προσέχετε ιδιαίτερα όταν τρώτε έξω. Περιοριστείτε αυστηρά σε φαγητά της σχάρας ή του φούρνου, βραστά ή στον ατμό, χωρίς προσθήκη αλατιού, σάλτσας ή τυριού.
- Χρησιμοποιείτε λάδι και ξύδι στις σαλάτες και όχι τις έτοιμες σάλτσες.
- Για επιδόρπιο προτιμήστε φρέσκα φρούτα ή σορμπέ.
Ο γιατρός σας πιθανότατα θα σας συστήσει κάποιο από τα ακόλουθα φάρμακα:
- Αναστολείς ΜΕΑ όπως η καπτοπρίλη, η εναλαπρίλη, η λισινοπρίλη και η ραμιπρίλη που διαστέλλουν τα αιμοφόρα αγγεία και μειώνουν το έργο της καρδιάς
- Διουρητικά συμπεριλαμβανομένης της υδροχλωροθειαζίδης, της χλωρδαλιδόνης, της χλωροθειαζίδης, της φουροσεμίδης, της τορσεμίδης της μπουμετανίδης και της σπιρινολακτόνης, που βοηθούν το σώμα να αποβάλει τα υγρά και το αλάτι (νάτριο)
- Γλυκοσίδες της δακτυλίτιδας, που αυξάνουν τη δυνατότητα του καρδιακού μυός να συστέλλεται κανονικά και βοηθούν στην αντιμετώπιση ορισμένων διαταραχών του ρυθμού της καρδιάς
- Ανταγωνιστές των υποδοχέων της αγγειοτασίνης, όπως η λοσαρτάνη και η καντεσαρτάνη, που απομειώνουν το έργο της καρδιάς. Αυτή η κατηγορία φαρμάκων είναι ιδιαίτερα σημαντική για όσους έχουν δυσανεξία στους αναστολείς ΜΕΑ
- Β-αναστολείς όπως η καρβεδιλόλη και η μεταπρολόλη, που είναι ιδιαίτερα χρήσιμοι για άτομα με ιστορικό στεφανιαίας νόσου
Ορισμένα φάρμακα μπορεί να επιδεινώσουν την καρδιακή ανεπάρκεια και πρέπει να αποφεύγονται. Σε αυτά περιλαμβάνονται τα μη στεροειδή αντιφλεγμονώδη φάρμακα, οι θειαζολιδινεδιόνες, η μετφορμίνη, η σιλοζταζόλη, οι αναστολείς της φωσφοδιεστεράσης 5 (PDE-5) (σιλδεναφίλη, βαρδεναφίλη) και πολλά φάρμακα που χορηγούνται για τις αρρυθμίες.
Η αντικατάσταση βαλβίδων ή η χειρουργική τεχνική στεφανιαίας παράκαμψης (by pass) και η αγγειοπλαστική μπορούν να βοηθήσουν ορισμένους ασθενείς με καρδιακή ανεπάρκεια.
Για ορισμένους ασθενείς συστήνονται οι ακόλουθες συσκευές:
- Μονός ή διπλός βηματοδότης θαλάμου - που βοηθά τον αργό καρδιακό παλμό ή άλλα προβλήματα των μηχανισμών σηματοδότησης της καρδιάς
- Αμφικοιλιακός βηματοδότης - που βοηθά τη συστολή αριστερής και δεξιάς πλευράς της καρδιάς ταυτοχρόνως
- Εμφυτεύσιμος καρδιομετατροπέας-απινιδωτής - που διορθώνει ή αποτρέπει τις οξείες αρρυθμίες
Η οξεία καρδιακή ανεπάρκεια ίσως απαιτήσει τις ακόλουθες θεραπείες:
- Δια-αορτική αντλία με μπαλονάκι (IABP), μια συσκευή που τοποθετείται προσωρινά στην αορτή
- Συσκευή υποστήριξης αριστερής κοιλίας (LVAD), η οποία αναλαμβάνει το ρόλο της καρδιάς με την άντληση του αίματος από την καρδιά στην αορτή. Εφαρμόζεται συχνότερα στους ασθενείς που πρόκειται να κάνουν μεταμόσχευση καρδιάς.
Σημείωση: Αυτές οι συσκευές μπορεί μεν να σώζουν ζωές αλλά δεν αποτελούν μόνιμες λύσεις. Οι ασθενείς που αποκτούν εξάρτηση στην κυκλοφοριακή υποστήριξη, θα χρειαστούν μεταμόσχευση καρδιάς.
Τα συμπτώματα καρδιακής ανεπάρκειας μπορεί να βελτιωθούν με τον αμφικοιλιακό βηματοδότη ή με θεραπεία καρδιακού επανασυγχρονισμού. Συμβουλευτείτε τον γιατρό σας εάν η θεραπεία αυτή είναι κατάλληλη για την περίπτωσή σας.
Πρόγνωση
Η καρδιακή ανεπάρκεια είναι μια σοβαρή πάθηση. Είναι συνήθως μια χρόνια ασθένεια, η οποία μπορεί να επιδεινωθεί μετά από κάποια λοίμωξη ή από φυσικό στρες. Πολλές μορφές καρδιακής ανεπάρκειας μπορούν να αντιμετωπιστούν με φάρμακα, αλλαγές στον τρόπο ζωής και θεραπεία της οποιασδήποτε συνυπάρχουσας ασθένειας.
Επιπλοκές
- Αρρυθμίες (μπορεί να είναι θανατηφόρες)
- Πνευμονικό οίδημα
- Ολική καρδιακή ανεπάρκεια (κυκλοφοριακή κατάρρευση)
Πιθανές παρενέργειες των φαρμάκων είναι:
- Βήχας
- Τοξικότητα δακτυλίτιδας
- Γαστρεντερικές διαταραχές (όπως ναυτία, καούρα, διάρροια)
- Πονοκέφαλος
- Ζαλάδα και λιποθυμία
- Χαμηλή αρτηριακή πίεση
- Ερυθηματώδης λύκος
- Κράμπες
Πότε να επικοινωνήσετε με τον γιατρό σας
Καλέστε τον γιατρό σας αν νιώθετε αδυναμία, έχετε βήχα που χειροτερεύει ή πολύ σάλιο ή ξαφνική αύξηση βάρους ή πρήξιμο ή άλλα νέα ή ανεξήγητα συμπτώματα.
Πηγαίνετε στα επείγοντα περιστατικά νοσοκομείου ή καλέστε το 166 εάν νιώθετε έντονο πόνο στο στήθος, τάση λιποθυμίας, ή η καρδιά σας χτυπάει ανώμαλα (ιδιαίτερα αν ο γρήγορος και ανώμαλος καρδιακός ρυθμός συνοδεύεται και από άλλα συμπτώματα).
Πρόληψη
Ακολουθήστε τις οδηγίες θεραπείας που σας συνέστησε ο γιατρός σας και παίρνετε όλα τα φάρμακα σύμφωνα με τις οδηγίες. Εχετε υπό έλεγχο την αρτηριακή σας πίεση, τον καρδιακό ρυθμό και τη χοληστερίνη σας, όπως συστήνει ο γιατρός σας, περιλαμβάνοντας τακτική άσκηση, ειδική διατροφή και φάρμακα.
Άλλα σημαντικά μέτρα θεραπείας:
- Μην καπνίζετε.
- Μην πίνετε αλκοόλ.
- Μειώστε το αλάτι.
- Σωματική άσκηση, σύμφωνα με τις οδηγίες του γιατρού σας.
Καρκίνος πνεύμονος - Μη μικροκυτταρικός
Ορισμός
Ο μη- μικροκυτταρικός καρκίνος του πνεύμονα αποτελεί τον πλέον συνήθη τύπο καρκίνου των πνευμόνων.
Υπάρχουν 3 τύποι μη- μικροκυτταρικού καρκίνου του πνεύμονα:
- αδενοκαρκινώματα, συνήθως έχουν περιφερική εντόπιση
- καρκινώματα από πλακώδη κύτταρα, συνήθως εντοπίζονται κεντρικά σε κάποιον βρόγχο
- μεγαλοκυτταρικά καρκινώματα, μπορούν να εμφανισθούν σε οποιοδήποτε τμήμα του πνεύμονα. Έχουν την τάση να αναπτύσσονται και να επεκτείνονται ταχύτερα από τους άλλους δύο τύπους.
Εναλλακτικές ονομασίες
Αδενοκαρκίνωμα του πνεύμονα, καρκίνωμα του πνεύμονα από πλακώδη κύτταρα, πλακώδες καρκίνωμα του πνεύμονα.
Δείτε επίσης
Αίτια, επίπτωση, και παράγοντες κινδύνου
Το κάπνισμα σχετίζεται με την πρόκληση των πλείστων περιπτώσεων καρκίνου του πνεύμονα. Ο κίνδυνος εξαρτάται από τον αριθμό των σιγαρέττων που καπνίζει το άτομο ημερησίως, καθώς και το συνολικό χρονικό διάστημα που είναι καπνιστής. Το παθητικό κάπνισμα αυξάνει, επίσης, τον κίνδυνο ανάπτυξης καρκίνου του πνεύμονα. Ωστόσο, άτομα που δεν καπνίζουν, ή δεν έχουν ποτέ καπνίσει μπορεί να προσβληθούν από τη νόσο.
Μακροχρόνιες έρευνες έδειξαν ότι το κάπνισμα κάνναβης ενδέχεται να ευνοεί την ανάπτυξη των καρκινικών κυττάρων, ωστόσο δεν υπάρχει σαφής συσχέτιση ανάμεσα στη δραστική ουσία και την εκδήλωση καρκίνου του πνεύμονα.
Τα υψηλά επίπεδα ατμοσφαιρικής ρύπανσης και η κατανάλωση νερού με υψηλή περιεκτικότητα σε αρσενικό αυξάνουν τον κίνδυνο εμφάνισης καρκίνου του πνεύμονα. Ανάλογη επίδραση έχει και η ακτινοβόληση της περιοχής του θώρακα.
Η επαγγελματική έκθεση στους ακόλουθους καρκινογόνους παράγοντες επίσης αυξάνει τον κίνδυνο εμφάνισης της νόσου:
- αμίαντος
- προϊόντα που περιέχουν χλωρίδια κα φορμαλδεΰδη
- ορισμένα κράματα, βαφές, χρωστικές, και συντηρητικές ουσίες
Συμπτώματα
Ο καρκίνος του πνεύμονα σε πρώιμο στάδιο ενδέχεται να μην προκαλεί την εκδήλωση συμπτωμάτων. Στα συμπτώματα που χρήζουν προσοχής περιλαμβάνονται:
- επίμονος βήχας
- αιματηρά πτύελα
- δύσπνοια
- συριγμός
- θωρακικός πόνος
- ανορεξία
- ακούσια απώλεια βάρους
- αίσθημα κόπωσης, καταβολή
Πρόσθετα συμπτώματα αποτελούν τα ακόλουθα:
- αδυναμία
- δυσκαταποσία
- πληκτροδακτυλία
- πόνος στις αρθρώσεις
- βράγχος φωνής ή βραχνάδα
- οίδημα στην περιοχή του προσώπου
- βλεφαρόπτωση
- πόνος ή ευαισθησία στα οστά
- πόνος ή αδυναμία στην περιοχή του ώμου
Σημείωση: αυτά τα συμπτώματα μπορεί να οφείλονται σε άλλες, λιγότερο σοβαρές νόσους. Είναι μείζονος σημασίας να επικοινωνήσετε με τον ιατρό σας.
Σημεία και διαγνωστικός έλεγχος
Ο ιατρός θα προβεί στη λήψη ιατρικού ιστορικού και θα εξετάσει κλινικά τον ασθενή.
Κατά την ακρόαση των πνευμόνων με χρήση στηθοσκοπίου ενδέχεται να διαπιστωθεί η ύπαρξη υγρού στους πνεύμονες.
Εξετάσεις που χρησιμοποιούνται για τη διάγνωση του καρκίνου του πνεύμονα καθώς και για τη διερεύνηση ενδεχόμενης διασποράς του, περιλαμβάνουν:
- ακτινογραφία θώρακος
- γενική αίματος
- κυτταρολογική εξέταση πτυέλων για την αναζήτηση καρκινικών κυττάρων
- σπινθηρογράφημα οστών
- υπολογιστική τομογραφία (αξονική) θώρακος
- μαγνητική τομογραφία θώρακος
- τομογραφία εκπομπής ποζιτρονίων
- θωρακοκέντηση
Σε ορισμένες περιπτώσεις ενδέχεται να απαιτηθεί η λήψη ιστικού δείγματος από τους πνεύμονες για την εξέτασή του με το μικροσκόπιο. Η διαδικασία αυτή ονομάζεται βιοψία. Υπάρχουν διάφοροι τρόποι που μπορεί αυτή να πραγματοποιηθεί:
- βιοψία σε συνδυασμό με βρογχοσκόπηση
- διαδερμική αναρρόφηση δια βελόνης
- βιοψία κατευθυνόμενη με υπολογιστική τομογραφία
- μεσοθωρακοσκόπηση με βιοψία
- ανοικτή βιοψία πνεύμονα
- διοισοφάγειο υπερηχογράφημα με λήψη βοψίας
Στην περίπτωση που η βιοψία αποκαλύψει την ύπαρξη καρκίνου του πνεύμονα, θα πραγματοποιηθούν περισσότερες απεικονιστικές δοκιμασίες προκειμένου να γίνει η σταδιοποίηση της νόσου. Το στάδιο της νόσου αντιπροσωπεύει το μέγεθος του όγκου και το βαθμό επέκτασής του. Ο μη- μικροκυτταρικός καρκίνος του πνεύμονα ταξινομείται σε 5 στάδια:
- στάδιο 0 – η νόσος περιορίζεται στο αναπνευστικό επιθήλιο ( καρκίνωμα in situ)
- στάδιο Ι – ο καρκινικός όγκος έχει μικρό μέγεθος και δεν εμφανίζει μετάσταση σε επιχώριους λεμφαδένες
- στάδιο ΙΙ – ο καρκινικός όγκος εμφανίζει μετάσταση σε λεμφαδένες πλησίον της πρωτοπαθούς βλάβης
- στάδιο ΙΙΙ – η νόσος εμφανίζει διασπορά στους παρακείμενους ιστούς ή υπάρχει μετάσταση σε απομακρυσμένους λεμφαδένες
- στάδιο ΙV – η νόσος εμφανίζει διασπορά σε άλλα όργανα του σώματος, όπως στον έτερο πνεύμονα, τον εγκέφαλο, ή το ήπαρ
Θεραπεία
Υπάρχουν διάφοροι τύποι θεραπευτικής αγωγής για τον μη- μικροκυτταρικό καρκίνο του πνεύμονα. Το εκάστοτε θεραπευτικό σχήμα εξαρτάται από το στάδιο της νόσου.
Η χειρουργική παρέμβαση αποτελεί συνήθως τη θεραπευτική αντιμετώπιση πρώτης γραμμής για τον μη- μικροκυτταρικό καρκίνο του πνεύμονα, όταν αυτός δεν εμφανίζει διασπορά πέρα από τους επιχώριους λεμφαδένες. Η χειρουργική εξαίρεση ενδέχεται να αφορά:
- σε έναν λοβό του πνεύμονα (λοβεκτομή)
- σε ένα περιορισμένο τμήμα του πνεύμονα (σφηνοειδής εκτομή ή τμηματεκτομή)
- σε ολόκληρο τον πνεύμονα (πνευμονεκτομή)
Ορισμένοι ασθενείς ενδέχεται να χρειασθούν την εφαρμογή χημειοθεραπευτικής αγωγής. Η χημειοθεραπεία χρησιμοποιεί αντινεοπλασματικά φάρμακα που σκοτώνουν τα υπάρχοντα καρκινικά κύτταρα και αναστέλλουν την ανάπτυξη νέων.
- η χημειοθεραπεία συχνά εφαρμόζεται ως μονοθεραπεία σε καρκίνο που εμφανίζει απομακρυσμένες μεταστάσεις (στάδιο IV)
- ενδέχεται να χορηγηθεί προεγχειρητικά ή πριν την εφαρμογή ακτινοθεραπείας προκειμένου να ενισχυθεί το θεραπευτικό αποτέλεσμα
- μπορεί να χορηγηθεί μετεγχειρητικά (συμπληρωματική θεραπεία) για να εξαλείψει εναπομείνασες εστίες καρκίνου
Η ακτινοθεραπεία περιλαμβάνει τη χρήση ακτίνων-Χ υψηλής ισχύος καθώς και άλλων μορφών ακτινοβολίας για την καταστροφή των καρκινικών κυττάρων. Αυτή μπορεί να εφαρμοσθεί συνδυαστικά με χημειοθεραπευτικά σχήματα σε ανεγχείρητες περιπτώσεις.
Οι ακόλουθες θεραπευτικές μέθοδοι χρησιμοποιούνται κυρίως παρηγορητικά σε ασθενείς με μη- μικροκυτταρικό καρκίνο του πνεύμονα:
- θεραπεία Laser – μια λεπτή δέσμη φωτός καυτηριάζει και καταστρέφει τα καρκινά κύτταρα
- φωτοδυναμική θεραπεία – το αντικαρκινικό φάρμακο ενεργοποιείται με την επίδραση φωτός
Πρόγνωση
Η πρόβλεψη για την έκβαση της νόσου ποικίλλει ευρέως. Συνήθως, ο μη- μικροκυτταρικός καρκίνος του πνεύμονα αναπτύσσεται βραδέως και επιφέρει την εμφάνιση πενιχρών ή καθόλου συμπτωμάτων μέχρι τα όψιμα στάδιά του. Ωστόσο, σε ορισμένες περιπτώσεις, μπορεί να καταστεί ιδιαίτερα επιθετικός και να οδηγήσει τον ασθενή ταχέως στον θάνατο. Η νόσος ενδέχεται να επεκταθεί σε διάφορα τμήματα του σώματος, συμπεριλαμβανομένων των οστών, του ήπατος, του λεπτού εντέρου, και του εγκεφάλου.
Η εφαρμογή χημειοθεραπείας έχει αποδειχθεί ότι παρατείνει την επιβίωση και βελτιώνει την ποιότητα της ζωής σε ορισμένους ασθενείς με νόσο σταδίου IV.
Τα ποσοστά ίασης σχετίζονται με το στάδιο και την εγχειρησιμότητα του καρκίνου.
- νόσοι σταδίου Ι και ΙΙ μπορούν να ιαθούν με εφαρμογή χειρουργικής θεραπείας, σχεδόν σε περισσότερες από το 50% των περιπτώσεων.
- νόσος σταδίου ΙΙΙ μπορεί να ιαθεί σε ορισμένες περιπτώσεις, ωστόσο τα ποσοστά επιβίωσης είναι πολύ χαμηλότερα από εκείνα των πρωιμότερων σταδίων του μη- μικροκυτταρικού καρκίνου του πνεύμονα.
- ασθενείς με νόσο σταδίου ΙV εμφανίζουν πολύ χαμηλά ποσοστά ίασης. Στόχος των εφαρμοζόμενων θεραπειών αποτελεί η παράταση της επιβίωσης και η βελτίωση της ποιότητας ζωής.
Επιπλοκές
- διασπορά της νόσου εκτός της πρωτοπαθούς εστίας στον πνεύμονα
- ανεπιθύμητες ενέργειες από τη χειρουργική επέμβαση, τη χημειοθεραπεία, ή την ακτινοθεραπεία
Πρόληψη
Διακόψτε το κάπνισμα. Άτομα που στο παρελθόν υπήρξαν καπνιστές έχουν αυξημένο κίνδυνο εμφάνισης καρκίνου του πνεύμονα για περισσότερα από 20 έτη αφότου διέκοψαν το κάπνισμα. Ωστόσο, ο κίνδυνος αυτός μειώνεται σημαντικά στο πρώτο έτος μετά τη διακοπή του καπνίσματος, ωστε τα οφέλη από αυτή να είναι σημαντικά ακόμη και σε προχωρημένες ηλικίες.
Αποφεύγετε το παθητικό κάπνισμα.
Η διατροφή σας να είναι πλούσια σε φρούτα και λαχανικά.
Η διενέργεια προσυμπτωματικού ελέγχου για τον καρκίνο του πνεύμονα δεν συστήνεται. Πληθώρα μελετών έχουν καταλήξει στο συμπέρασμα ότι αυτός δεν συνεισφέρει στην αύξηση των πιθανοτήτων ίασης από τη νόσο.
Κίρρωση ήπατος
Ορισμός
Κίρρωση είναι η αλλοίωση του ήπατος και η ανεπαρκής ηπατική λειτουργία ως αποτέλεσμα χρόνιας πάθησης του ήπατος
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Η κίρρωση προκαλείται από χρόνια πάθηση του ήπατος. Τα συνήθη αίτια χρόνιας πάθησης του ήπατος:
- Λοιμώδης ηπατίτιδα Γ
- Μακροχρόνια κατάχρηση οινοπνεύματος
Άλλα αίτια δημιουργίας κίρρωσης είναι:
- Αυτοάνοση φλεγμονή του ήπατος
- Διαταραχές του συστήματος αποστράγγισης του ήπατος (του χολικού συστήματος), όπως η πρωτοπαθής χολική κίρρωση και η πρωτοπαθής σκληρυντική χολαγγειΐτιδα
- Ηπατίτιδα Β
- Ορισμένα φάρμακα
- Διαταραχές στον μεταβολισμό του σιδήρου και του χαλκού (αιμοχρωμάτωση και νόσος του Wilson)
- Μη αλκοολική λιπώδης νόσος του ήπατος και μη αλκοολική στεατοηπατίτιδα
Συμπτώματα
Τα συμπτώματα μπορούν να αναπτυχθούν βαθμιαία, ή μπορεί να μην να υπάρξουν καθόλου συμπτώματα.
Όταν εκδηλωθούν συμπτώματα, αυτά μπορεί να είναι:
- Δυσπεψία ή πόνος στην κοιλιά
- Σύγχυση ή ανησυχία που συνδέεται με προβλήματα
- Ανικανότητα, απώλεια ενδιαφέροντος για σεξ και ανάπτυξη στήθους στους άντρες (γυναικομαστία)
- Ναυτία και εμετός
- Αιμορραγίες της μύτης ή των ούλων
- Κόπρανα υποκίτρινα ή στο χρώμα του άργιλου
- Αραχνοειδή αιμοφόρα αγγεία στο δέρμα (ευρυαγγείες)
- Πρήξιμο ή συγκέντρωση υγρού στα πόδια (οίδημα) και στην κοιλιά (ασκίτης)
- Εμετός με αίμα ή κόπρανα με αίμα
- Αδυναμία
- Απώλεια βάρους
- Κιτρινωπό δέρμα, βλεννώδεις μεμβράνες, ή κίτρινα μάτια (ίκτερος)
Ενδείξεις και εξετάσεις
Κατά τη διάρκεια της φυσικής εξέτασης ο γιατρός μπορεί να διαπιστώσει:
- Διογκωμένο το συκώτι ή τη σπλήνα
- Διόγκωση του στήθους
- Διόγκωση της κοιλιάς, ως αποτέλεσμα συγκέντρωσης υγρού
- Ερυθρότητα των παλαμών
- Αραχνοειδή αιμοφόρα αγγεία στο δέρμα (ευρυαγγείες)
- Μικρότερα (συρρικνωμένα) δάχτυλα
- Μικρούς όρχεις
- Διεσταλμένες φλέβες στο κοιλιακό τοίχωμα
- Κιτρινωπό χρώμα ματιών ή δέρματος (ίκτερος)
Οι εξετάσεις μπορούν να αποκαλύψουν προβλήματα στο συκώτι, όπως:
- Αναιμία (που ανιχνεύεται με γενική εξέταση αίματος)
- Θρομβώσεις
- Προβλήματα στη λειτουργία του συκωτιού (που ανιχνεύονται με τις ηπατικές δοκιμασίες)
- Χαμηλή λευκωματίνη ορού
Για την αξιολόγηση της ηπατικής λειτουργίας μπορεί να γίνουν οι ακόλουθες εξετάσεις:
- Μαγνητική τομογραφία της κοιλιάς
- Αξονική τομογραφία της κοιλιάς
- Υπερηχογράφημα της κοιλιάς
Η κίρρωση του ήπατος επιβεβαιώνεται με βιοψία.
Ορισμένοι ασθενείς θα πρέπει να ελέγχονται για καρκίνο του ήπατος κάθε έξι μήνες. Ο γιατρός σας θα ελέγχει τα επίπεδα άλφα εμβρυοπρωτεΐνης μέσω εξέτασης αίματος και θα ζητά απεικονιστική εξέταση (υπερηχογράφημα, αξονική ή μαγνητική τομογραφία).
Θεραπεία
Όλοι όσοι πάσχετε από κίρρωση του ήπατος μπορείτε να ωφεληθείτε από ορισμένες αλλαγές στον τρόπο ζωής, όπως:
- Κόψτε το αλκοόλ.
- Περιορίστε το αλάτι από τη διατροφή σας.
- Υιοθετήστε υγιεινή διατροφή.
- Εμβολιαστείτε για τη γρίπη, την ηπατίτιδα Α και την ηπατίτιδα Β, και τον πνευμονιόκοκκο (κατόπιν σύστασης του γιατρού σας).
- Πείτε στον γιατρό σας για κάθε είδους φάρμακα ή βότανα ή συμπληρώματα που παίρνετε τώρα ή σκέφτεστε να πάρετε.
Θεραπείες υπάρχουν και για τις διάφορες επιπλοκές της κίρρωσης, που είναι:
- Αιμορραγικοί κιρσοί – με άνω ενδοσκοπική περίδεση και σκληροθεραπεία
- Συγκέντρωση υγρού στην κοιλιά (ασκίτης) – με διουρητικά, περιορισμό των υγρών και του αλατιού, και αφαίρεση του υγρού (παρακέντηση)
- Διαταραχές της πήξης του αίματος – με προϊόντα αίματος ή βιταμίνη Κ
- Σύγχυση ή εγκεφαλοπάθεια – με λακτουλόζη και αντιβιοτικά
- Μολύνσεις – με αντιβιοτικά
Μια διαδικασία αποκαλούμενη διασφαγιτιδική ενδοηπατική αναστόμωση (TIPS) είναι μερικές φορές απαραίτητη για τους κιρσούς του οισοφάγου ή τον ασκίτη.
Όταν η κίρρωση προχωρεί στο τελικό στάδιο, οι ασθενείς μπορεί να είναι υποψήφιοι για μεταμόσχευση ήπατος.
Ομάδες στήριξης
Αναζητήστε ανακούφιση από το στρες που προκαλεί η ασθένεια, προσχωρώντας σε ομάδα στήριξης, τα μέλη της οποίας μοιράζονται κοινές εμπειρίες και προβλήματα.
Πρόγνωση
Η κίρρωση προκαλείται από μη αναστρέψιμη βλάβη του συκωτιού. Αν δημιουργηθεί κίρρωση, το συκώτι δεν θεραπεύεται και η λειτουργία του δεν επανέρχεται στο φυσιολογικό. Είναι μια σοβαρή πάθηση που μπορεί να οδηγήσει σε πολλές επιπλοκές.
Χρειάζεται η βοήθεια γαστρεντερολόγου ή ειδικού γιατρού, ηπατολόγου, που θα αξιολογήσουν και θα διαχειριστούν τις επιπλοκές. Η κίρρωση μπορεί να οδηγήσει στην ανάγκη για μεταμόσχευση συκωτιού.
Επιπλοκές
- Διαταραχές στην πήξη του αίματος
- Συγκέντρωση υγρού στην κοιλιά (ασκίτης) και μόλυνση του υγρού (βακτηριακή περιτονίτιδα)
- Διευρυμένες φλέβες στον οισοφάγο, το στομάχι ή τα έντερα που αιμορραγούν εύκολα (κιρσοί του οισοφάγου)
- Αυξανόμενη πίεση στα αιμοφόρα αγγεία του συκωτιού (υπέρταση της πυλαίας φλέβας)
- Νεφρική ανεπάρκεια (ηπατονεφρικό σύνδρομο)
- Καρκίνος στο συκώτι (ηπατοκυτταρικό καρκίνωμα)
- Διανοητική σύγχυση, αλλαγή στο επίπεδο συνείδησης ή κώμα (ηπατική εγκεφαλοπάθεια)
Πότε να επικοινωνήσετε με τον γιατρό σας
Καλέστε τον γιατρό σας εάν:
- Αναπτύξετε συμπτώματα κίρρωσης
Καλέστε τον γιατρό σας, πηγαίνετε στα επείγοντα ή καλέστε το 166 εάν έχετε:
- Πόνο στην κοιλιά ή τον θώρακα
- Φούσκωμα στην κοιλιά ή ασκίτη που εμφανίστηκε πρόσφατα ή που ξαφνικά επιδεινώθηκε
- Πυρετό (πάνω από 38 C)
- Διάρροια
- Σύγχυση ή αλλαγή στην εγρήγορση, που επιδεινώνεται
- Πρωκτική αιμορραγία, εμετό με αίμα ή αίμα στα ούρα
- Δύσπνοια
- Εμετό περισσότερο από μία φορά την ημέρα
- Κιτρινωπό δέρμα ή μάτια (ίκτερος) που εμφανίστηκε ξαφνικά ή επιδεινώθηκε
Πρόληψη
Μην καταναλώνετε μεγάλες ποσότητες αλκοόλ. Εάν διαπιστώσετε ότι δεν μπορείτε να ελέγξετε τον εαυτό σας σε σχέση με την κατανάλωση αλκοόλ, ζητήστε επαγγελματική βοήθεια.
Μέτρα για την πρόληψη μετάδοσης της ηπατίτιδας Β ή Γ:
- Αποφεύγετε τη σεξουαλική επαφή με άτομο που πάσχει από οξεία ή χρόνια ηπατίτιδα Β ή Γ.
- Χρησιμοποιείτε προφυλακτικό και κάνετε ασφαλές σεξ.
- Αποφεύγετε να μοιράζεστε προσωπικά είδη, όπως ξυραφάκια ή οδοντόβουρτσες.
- Μην μοιράζεστε βελόνες ή άλλα φαρμακευτικά προϊόντα (όπως τα καλαμάκια εισπνοής).
- Καθαρίζετε τα αίματα με διάλυμα που περιέχει μια μεζούρα χλωρίνης σε 10 μεζούρες νερού.
Περιφερική νευροπάθεια
Ορισμός
Η περιφερική νευροπάθεια πρόκειται για διαταραχή των νεύρων που μεταφέρουν πληροφορίες από και προς τον εγκέφαλο και το νωτιαίο μυελό. Η διαταραχή αυτή είναι ικανή να προκαλέσει άλγος, απώλεια της αισθητικότητας κι ανικανότητα ελέγχου των μυών.
- Ο όρος «περιφερική» αποδίδεται στα νεύρα τα οποία επεκτείνονται εκτός του κέντρου του σώματος, μακριά από τον εγκέφαλο και το νωτιαίο μυελό.
- Με τον όρο «νεύρο» αναφερόμαστε στα νεύρα.
- Και με τον όρο «πάθεια» αντίστοιχα, αναφερόμαστε σε μη φυσιολογική, παθολογική κατάσταση.
Εναλλακτικοί ορισμοί
Περιφερική νευρίτιδα, Νευροπάθεια – περιφερική, Νευρίτιδα – περιφερική.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Μια πρώτη ομάδα νεύρων είναι υπεύθυνη για την αναμετάδοση πληροφοριών από το κεντρικό νευρικό σύστημα (εγκέφαλο και νωτιαίο μυελό) στους μυς κι άλλα όργανα. Μια δεύτερη ομάδα είναι υπεύθυνη για την αναμετάδοση πληροφοριών από την επιδερμίδα / δέρμα, τις αρθρώσεις κι από άλλα όργανα πίσω στον εγκέφαλο.
Περιφερική νευροπάθεια εμφανίζεται όταν τα παραπάνω νεύρα δυσλειτουργούν, γεγονός που οδηγεί σε πρόκληση άλγους, απώλεια της αισθητικότητας, ανικανότητα ελέγχου των μυών κι άλλες πιθανές διαταραχές.
Σε κάποιες περιπτώσεις, η λειτουργική έκπτωση των νεύρων που ελέγχουν τα αιμοφόρα αγγεία, το έντερο κι άλλα όργανα, καταλήγει σε παθολογική αρτηριακή πίεση, πεπτικές διαταραχές κι απώλεια άλλων βασικών διαδικασιών του σώματος. Η περιφερική νευροπάθεια μπορεί να αφορά τη βλάβη ενός μόνο νεύρου ή μιας μόνο ομάδας νεύρων (μονονευροπάθεια) ή τη βλάβη πολλαπλών νεύρων (πολυνευροπάθεια).
Η δυσλειτουργία των νεύρων οφείλεται σε διάφορους λόγους. Ωστόσο σε πολλές περιπτώσεις δεν ενοχοποιείται κάποιο αίτιο. Η βλάβη των νεύρων μπορεί να προκληθεί από:
Κληρονομικές παθήσεις (κληρονομικές διαταραχές) όπως:
- Νόσο Charcot – Marie – Tooth
- Αταξία του Friedreich
- Σακχαρώδης διαβήτης (διαβητική νευροπάθεια)
- Διατροφικές ελλείψεις (κυρίως βιταμίνης Β-12)
- Υπερβολική κατανάλωση αλκοόλ (αλκοολική νευροπάθεια)
- Ουραιμία (νεφρική ανεπάρκεια)
- Καρκίνος
Λοιμώξεις ή φλεγμονές, συμπεριλαμβανομένου:
- AIDS
- Ηπατίτιδα
- Πυρετός του Colorado (από τσιμπούρι)
- Διφθερίτιδα
- Σύνδρομο του Cauillain – Barre
- Λοίμωξη του HIV χωρίς εξέλιξη στο σύνδρομο του AIDS
- Λέπρα
- Νόσος του Lymme
- Οζώδης πολυαρτηρίτιδα
- Ρευματοειδής αρθρίτιδα
- Σαρκοείδωση
- Σύνδρομο του Sjogren
- Σύφιλη
- Συστηματικός ερυθηματώδης λύκος
- Αμυλοείδοση
Έκθεση σε δηλητηριώδες ουσίες όπως:
- Εισπνοή κόλλας ή άλλων τοξικών παρασκευασμάτων
- Νιτρώδες οξείδιο
- Βιομηχανικά χημικά – κυρίως διαλυτικά
- Βαρέα μέταλλα (μόλυβδος, αρσενικό, υδράργυρος. κ.τ.λ.)
Δευτεροπαθής νευροπάθεια σε ναρκωτικές ουσίες (πολλά ναρκωτικά, συμπεριλαμβανομένου κι κάποιων που χρησιμοποιούνται στη χημειοθεραπεία κι ενδέχεται να προκαλέσουν νευροπάθεια)
Ετερόκλητες αιτίες
- Σύνθλιψη νεύρων από βολές, υποστηρίγματα, πατερίτσες ή μηχανήματα / συσκευές
- Μειωμένη παροχή οξυγόνου και αιματικής ροής (ισχαιμία)
- Άμεσος τραυματισμός νεύρου από πλήξη / κτύπημα νεύρου
- Παρατεταμένη έκθεση σε χαμηλή θερμοκρασία
- Παρατεταμένη πίεση του νεύρου (μακράς διάρκειας χειρουργική επέμβαση ή μακράς διάρκειας παθολογική κατάσταση)
Η περιφερική νευροπάθεια είναι μια πάθηση αρκετά συχνή. Καθ’ ότι υπάρχουν διάφοροι τύποι κι αιτίες πρόκλησης της νόσου κι επειδή οι επιστήμονες διαφωνούν ως προς την έννοια της νευροπάθειας, η ακριβής επίπτωση δεν μπορεί να καθοριστεί επ ’ ακριβώς.
Πολλά άτομα διαθέτουν κληρονομική προδιάθεση εμφάνισης της νευροπάθειας.
Συμπτώματα
Τα συμπτώματα εξαρτώνται από τον τύπο των νεύρων που έχουν υποστεί βλάβη. Οι τρεις κύριοι τύποι νεύρων είναι:
- Τα νεύρα που μεταφέρουν την αίσθηση (αισθητήρια)
- Τα νεύρα που ελέγχουν τους μυς (κινητήρια)
- Τα νεύρα που μεταφέρουν πληροφορίες στα όργανα και στους αδένες (αυτόνομα)
Η νευροπάθεια μπορεί να προσβάλει έναν ή και συνδυασμό των άνωθεν τύπων νεύρων. Επίσης, τα συμπτώματα εξαρτώνται κι αν η κατάσταση προσβάλλει ολόκληρο το σώμα ή μόνον ένα νεύρο (όπως για παράδειγμα λόγω τραυματισμού).
Τα νεύρα με μακρύτερη πορεία είναι πιο επιρρεπής σε τραυματισμούς, απ’ ότι τα μη εκτεταμένα και καθ΄’ αυτού ο ασθενής ενδέχεται να παρουσιάζει σοβαρότερα συμπτώματα στα κάτω παρά στα άνω άκρα.
ΑΛΛΑΓΕΣ ΣΤΗΝ ΑΙΣΘΗΤΙΚΟΤΗΤΑ
Αν οι αισθητήριες ίνες υποστούν βλάβη, το αποτέλεσμα είναι αλλαγές στην αισθητικότητα, αίσθημα καύσου, άλγος των νεύρων, αιμωδία ή μυρμηκίασμα ή ένας βαθμός ανικανότητας προσδιορισμού της θέσης των αρθρώσεων, το οποίο οδηγεί και σε διαταραχή συντονισμού.
Σε αρκετές νευροπάθειες, οι αλλαγές στην αισθητικότητα ξεκινούν συνήθως από τους άκρους πόδες κι εξελίσσονται / προοδεύουν / επεκτείνονται προς το κέντρο του σώματος, επηρεάζοντας κι άλλα τμήματα, καθώς επιδεινώνεται η κατάσταση. Ο σακχαρώδης διαβήτης συνιστά αρκετά συχνή αιτία αισθητικής νευροπάθειας.
ΚΙΝΗΤΙΚΕΣ ΔΥΣΚΟΛΙΕΣ
Η βλάβη των κινητήριων ινών επηρεάζει το μυϊκό έλεγχο και μπορεί να προκαλέσει αδυναμία, απώλεια μυϊκής μάζας κι απώλεια ευκινησίας (λεπτών κινήσεων). Σε κάποιες περιπτώσεις, οι σπασμοί / συσπάσεις ενδέχεται να αποτελούν σημείο εμπλοκής των κινητήριων νεύρων.
Άλλα συμπτώματα που σχετίζονται με τους μυς, περιλαμβάνουν:
- Δυσκολία στην αναπνοή ή κατάποση
- Δυσκολία ή ανικανότητα κινήσεως τμήματος του σώματος (παράλυση)
- Πτώσεις (από στραβοπατήματα ή ελαφρά βήματα)
- Απώλεια ευκινησίας (για παράδειγμα ανικανότητας να κουμπώσουμε ένα κουμπί)
- Απώλεια μυϊκού ελέγχου
- Απώλεια μυϊκού ιστού (μυϊκή ατροφία)
- Σπασμωδική κίνηση μυών ή συσπάσεις
ΑΥΤΟΝΟΜΙΚΑ ΣΥΜΠΤΩΜΑΤΑ
Τα αυτονομικά νεύρα ελέγχουν ακούσιες ή ημι-εκούσιες λειτουργίες, όπως τον έλεγχο εσωτερικών οργάνων και την αρτηριακή πίεση. Βλάβη των νεύρων αυτών μπορούν να προκαλέσουν τα παρακάτω:
- Μετεωρισμός
- Θολή όραση
- Δυσκοιλιότητα
- Μειωμένη ικανότητα εφίδρωσης
- Διάρροια
- Δυσκολία έναρξης ούρησης (διστακτική ούρηση)
- Ζάλη που προκύπτει όταν λαμβάνουμε όρθια στάση ή λιποθυμία που σχετίζεται με πτώση της αρτηριακής πίεσης
- Αίσθηση πληρότητας μετά από λήψη μικρής ποσότητας τροφής (πρόωρος κορεσμός)
- Αίσθηση μη πλήρους κένωσης της ουροδόχου κύστεως
- Μη ανοχή της θερμότητας συνοδευόμενη από έξαψη
- Ανδρική ανικανότητα
- Ναυτία ή έμετος μετά τη λήψη γευμάτων
- Ακούσια απώλεια βάρους (περισσότερο από 5% του συνολικού σωματικού βάρους)
- Ακράτεια ούρων
Σημεία κι εξετάσεις
Ένα λεπτομερές ιστορικό του ασθενούς απαιτείται προκειμένου να καθοριστεί η αιτία πρόκλησης. Η νευρολογική εξέταση μπορεί να αποκαλύψει διαταραχές στην κίνηση, στην αισθητικότητα ή στη λειτουργία οργάνων. Μπορούν να παρατηρηθούν κι αλλαγές των αντανακλαστικών και της μυϊκής μάζας.
Μπορούν να διεξαχθούν κι αιματολογικές εξετάσεις, για προσδιορισμό τυχόν παθολογικών καταστάσεων όπως του σακχαρώδη διαβήτη κι της ένδειας βιταμινών.
Εξετάσεις που μπορούν να αποκαλύψουν νευροπάθεια, περιλαμβάνουν:
- Ηλεκτρομυογράφημα (καταγραφή ηλεκτρικής δραστηριότητας των μυών)
- Εξέταση νευρικής αγωγιμότητας
- Βιοψία νεύρων
Ανάλογα με την αιτία πρόκλησης της διαταραχής, διεξάγονται και οι ανάλογες εξετάσεις νευροπάθειας, συναρτήσει του ιστορικού του ασθενούς, των συμπτωμάτων και του τρόπου εξέλιξής τους. Οι εξετάσεις αυτές μπορεί να περιλαμβάνουν διάφορες αιματολογικές εξετάσεις, ακτινογραφίες, υπολογιστικές τομογραφίες, καθώς κι άλλες εξετάσεις και διαδικασίες.
Θεραπεία
Η θεραπευτική αγωγή περιλαμβάνει:
- Την ταυτοποίηση και θεραπεία οποιασδήποτε επικείμενης ιατρικής κατάστασης (όπως του σακχαρώδη διαβήτη) ή την απομάκρυνση / εξάλειψη της αιτίας (όπως της χρήσης αλκοόλ)
- Τον έλεγχο των συμπτωμάτων
- Την ίαση της διαταραχής, αν είναι εφικτό
- Βοήθεια / υποστήριξη προς τον ασθενή να αποκτήσει τη μέγιστη ανεξαρτησία και ικανότητα αυτό-φροντίδας
Συστήνονται η φυσικοθεραπεία, η εργασιοθεραπεία και οι ορθοπεδικές παρεμβάσεις. Για παράδειγμα, η εκγύμναση και η προπόνηση μπορούν να χρησιμοποιηθούν για την αύξηση τη μυϊκής δύναμης κι του ελέγχου. Τα αναπηρικά αμαξίδια και οι πατερίτσες, ενδέχεται να βελτιώσουν την κινητικότητα ή την ικανότητα του ασθενούς να χρησιμοποιήσει το προσβεβληθέν άνω ή κάτω άκρο.
Η ασφάλεια των νευροπαθών συνιστά ένα πολύ σημαντικό ζήτημα. Η απώλεια του μυϊκού ελέγχου και η μειωμένη αισθητικότητα, αυξάνουν την πιθανότητα πτώσεων ή άλλων τραυματισμών. Υπάρχει περίπτωση, ο ασθενής να μην αντιληφθεί την πηγή του τραυματισμού, λόγω απουσίας αισθήσεώς της. Για παράδειγμα, ένας ασθενής μπορεί να μην νιώθει ότι το νερό στο λουτρό είναι πολύ ζεστό. Κατά συνέπεια, άτομα με μειωμένη αισθητικότητα, οφείλουν να ελέγχουν τακτικά τα κάτω άκρα τους ή άλλες προσβεβλημένες περιοχές, για τυχόν μώλωπες, σχάσεις του δέρματος ή άλλους τραυματισμούς, οι οποίοι μπορούν να γίνουν αντιληπτοί, παρά μόνον αφού επιμολυνθούν σοβαρά. Αρκετά συχνά, χρειάζεται η συμβουλή ενός ποδιάτρου για τον καθορισμό των απαιτούμενων ειδικών μηχανημάτων / συσκευών.
Τα μέτρα ασφαλείας για άτομα που αντιμετωπίζουν κινητικές δυσκολίες, περιλαμβάνουν:
- Την τοποθέτηση κιγκλιδωμάτων
- Την απομάκρυνση εμποδίων στο πάτωμα, όπως χαλιά που γλιστρούν
Τα μέτρα ασφαλείας για άτομα που αντιμετωπίζουν δυσκολίες / μειωμένη αισθητικότητα, περιλαμβάνουν:
- Επαρκή φωτισμό (συμπεριλαμβανομένου το βραδινό φωτισμό)
- Τον έλεγχο της θερμοκρασίας του νερού πριν το λουτρό
- Χρήση προστατευτικών υποδημάτων (μη χρήση υποδημάτων που δεν καλύπτουν τα δάκτυλα, μη χρήση ψηλοτάκουνων)
Τα υποδήματα θα πρέπει να ελέγχονται τακτικά μήπως παρουσιάζουν υφή κόκκου ή τραχιά σημεία, τα οποία μπορούν να προκαλέσουν τραυματισμό στο πόδι.
Οι νευροπαθείς (κυρίως αυτοί που πάσχουν από πολυνευροπάθεια ή πολλαπλή μονονευροπάθεια) είναι επιρρεπής σε νέους τραυματισμούς σε σημεία άσκησης πίεσης, όπως στα γόνατα και στους αγκώνες. Οφείλουν να αποφεύγουν παρατεταμένη πίεση σε αυτές τις περιοχές, όπως τη στήριξη του σώματος στους αγκώνες, τη διασταύρωση των γονάτων ή ανάληψη παρόμοιων στάσεων.
Ενδέχεται ο ιατρός να συνταγογραφήσει αναλγητικά φαρμακευτικά σκευάσματα, προκειμένου να ελεγχθεί το νευρικό άλγος. Αντισπασμωδικά (φενιτοϊνη, ψαρβαμαζεπίνη, γκαβαπεντίνη και πρεγκαβαλίνη), αντικαταθλιπτικά τρυκικλίνης (ντουλοξετίνη) κι άλλα φαρμακευτικά σκευάσματα, ίσως χρειαστούν για την αντιμετώπιση του σφαγιτικού άλγους. Προκειμένου να αποφευχθούν οι παρενέργειες, λάβετε τις χαμηλότερες δυνατές δοσολογίες.
Η προσαρμογή σωστών στάσεων, χρησιμοποιώντας πλαίσια να για αποφεύγεται η επαφή των κλινοσκεπασμάτων σε ευαίσθητα σημεία του σώματος ή άλλα προστατευτικά μέτρα, ίσως φανούν χρήσιμα για την αντιμετώπιση του άλγους.
Τα συμπτώματα των αυτονομικών αλλαγών είναι ιδιαίτερα δύσκολα να αντιμετωπισθούν ή να ανταποκριθούν στη θεραπευτική αγωγή.
- Χρησιμοποιήστε ειδικές ελαστικές κάλτσες και κοιμηθείτε με το κεφάλι ελαφρώς υπερυψωμένο, το οποίο μπορεί να βοηθήσει τη χαμηλή αρτηριακή πίεση που σημειώνεται όταν ο ασθενής λαμβάνει όρθια στάση (ορθοστατική υπόταση ).Η φλουντροκορτιζόνη ή παρόμοια φαρμακευτικά σκευάσματα, μπορούν να βοηθήσουν.
- Φαρμακευτικά σκευάσματα που αυξάνουν τη γαστρική κινητικότητα (όπως η μετοκλοπραμίδη), η λήψη μικρών γευμάτων, η κλίση με ελαφρώς υπερυψωμένο το κεφάλι ή άλλα μέτρα μπορούν να φανούν πολύ χρήσιμα
- Χειρωνακτική υποβοήθηση ουρήσεως (ασκώντας πίεση επί της ουροδόχου κύστεως), περιοδικός καθετηριασμός, ή η λήψη σκευασμάτων όπως της βεθανεκόλης, ίσως αποβούν ωφέλιμα στα άτομα που παρουσιάζουν δυσλειτουργία της ουροδόχου κύστεως.
- Η σεξουαλική ανικανότητα, η διάρροια, η δυσκοιλιότητα ή άλλα συμπτώματα οφείλουν να αντιμετωπίζονται καταλλήλως.
Πρόγνωση
Η έκβαση εξαρτάται σε μεγάλο βαθμό από την αιτία πρόκληση της νευροπάθειας. Σε περιπτώσεις που η παθολογική κατάσταση μπορεί να ταυτοποιηθεί και αντιμετωπισθεί θεραπευτικά, η έκβαση / πρόγνωση είναι ιδιαίτερα καλή. Ωστόσο, σε περιπτώσεις σοβαρής νευροπάθειας, η βλάβη των νεύρων ενδέχεται να είναι μόνιμη, ακόμη κι αν η αιτία πρόκλησης της νόσου έχει αντιμετωπισθεί θεραπευτικά.
Για τις περισσότερες κληρονομικές νευροπάθειες δεν υπάρχει ίαση. Αν και πολλές καταστάσεις δεν παρουσιάζουν σοβαρή βλάβη, άλλες εξελίσσονται ταχύτατα και μπορούν να οδηγήσουν σε μόνιμες και σοβαρές επιπλοκές.
Επιπλοκές
Η ανικανότητα να αντιληφθεί ο ασθενής τραυματισμούς, μπορεί να οδηγήσει σε λοιμώξεις ή δομικές βλάβες. Οι αλλαγές που σημειώνονται περιλαμβάνουν πτωχή επούλωση, απώλεια μάζας ιστού, διάβρωση ιστών, ουλές και παραμόρφωση. Άλλες επιπλοκές περιλαμβάνουν:
- Μειωμένη αυτοεκτίμηση
- Δυσκολίες αναπνοής
- Δυσκολία κατάποσης
- Αρρυθμίες
- Ακρωτηριασμός
- Μερική ή πλήρη κινητική απώλεια ή ελέγχου κινήσεως.
- Μερική ή πλήρη απώλεια αισθητικότητας
- Προβλήματα με το σύντροφό τους λόγω ανικανότητας
- Υποτροπιάζοντες ή μη αντιληπτοί τραυματισμοί σε οποιοδήποτε σημείο του σώματος
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας αν παρουσιάσετε συμπτώματα περιφερικής νευροπάθειας. Η έγκαιρη διάγνωση και θεραπευτική αγωγή, αυξάνουν την πιθανότητα ελέγχου των συμπτωμάτων.
Το νευρικό άλγος που προκαλείται από την εν λόγο πάθηση, μπορεί να είναι ιδιαίτερα δύσκολο να αντιμετωπισθεί. Αν το άλγος είναι αρκετά έντονο, επικοινωνήστε με κάποιον ειδικό επί αυτού, προκειμένου να σας συμβουλέψει για διαφορετικής προσέγγισης αντιμετώπισης του πόνου.
Τα επείγοντα συμπτώματα περιλαμβάνουν ακανόνιστη και ταχεία αναπνοή, δυσκολίες αναπνοής, δυσκολία κατάποσης και λιποθυμία.
Πρόληψη
Αν αναμένεται παρατεταμένη διαδικασία ακινησίας, μπορούν να ληφθούν προκαταβολικά κατάλληλα μέτρα (όπως οι προσθήκες / γέμισμα ευαίσθητων περιοχών), ώστε να μειωθεί ο κίνδυνος των νευρικών διαταραχών.
Άτομα με κληρονομική προδιάθεση νευροπάθειας, χρήζουν να είναι ιδιαίτερα προσεκτικά στον περιορισμό της κατανάλωσης αλκοόλ και να διαχειρίζονται προσεκτικά ιατρικές διαταραχές.
Όλοι μπορούν να μειώσουν τον κίνδυνο της νευροπάθειας, ακολουθώντας μια καλά ισορροπημένη διατροφή, να καταναλώνουν αλκοόλ με μέτρο και να συντηρούν καλό έλεγχο του σακχαρώδη διαβήτη κι άλλων διαταραχών
Νόσος του Crohn
Ορισμός
Η νόσος του Crohn αποτελεί μια μορφή φλεγμονώδους πάθησης του εντέρου (IBD). Προσβάλλει συνήθως τις εντερικές έλικες, αν και μπορεί να παρουσιαστεί σε οποιοδήποτε μοίρα του πεπτικού σωλήνα, από το στόμα μέχρι τον ορθό (πρωκτό).
Βλ επίσης: Eλκώδης κολίτιδα
Εναλλακτικοί ορισμοί
Φλεγμονώδης νόσος του εντέρου – Νόσος του Crohn, κατά τόπους εντερίτιδα, Ειλεϊτιδα, Κοκκιωματώδης ειλεοκολίτιδα, IBD (φλεγμονώδης νόσος του εντέρου) – Νόσος του Crohn.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Αν και η αιτιολογία της νόσου παραμένει άγνωστη, η πάθηση σχετίζεται, σύμφωνα με την άποψη μερικών ειδικών, με τον ανθρώπινο αυτοάνοσο μηχανισμό.
Υπό φυσιολογικές συνθήκες, το ανοσοποιητικό σύστημα συντελεί στην προστασία του οργανισμού. Στη νόσο του Crolin ωστόσο, ο ιστός του πεπτικού συστήματος καθίσταται αντιγονικός (διαταράσσεται η ικανότητα αναγνώρισης του φυσιολογικού ιστού), με αποτέλεσμα τη δημιουργία υπερδραστικής αυτοάνοσης παθογενετικής αντίδρασης και την πρόκληση χρόνιας φλεγμονής. Η κατάσταση αυτή αποκαλείται αυτοάνοση διαταραχή.
Άτομα που πάσχουν από τη νόσο του Crohn, παρουσιάζουν μια χρόνια διαδρομή φλεγμονής του γαστρεντερικού συστήματος. Η νόσος προσβάλλει οποιαδήποτε μοίρα του πεπτικού σωλήνα. Πιθανό εύρημα είναι, να μεταβάλλονται σε προσβεβλημένα τμήματα εντερικού ιστού, τμήματα υγιούς ιστού. Η χρόνια διαδρομή της φλεγμονής οδηγεί σε πάχυνση του εντερικού βλεννογόνου και υποβλεννογόνου χιτώνα.
Η νόσος του Crohn υποδιαιρείται σε 5 διαφορετικούς τύπους:
- Την ειλεοκολίτιδα, τη συνηθέστερη μορφή, η οποία προσβάλλει το τελικό τμήμα του λεπτού εντέρου (ειλεού) και το παχύ έντερο (κόλον)
- Την ειλεϊτιδα, που προσβάλλει τον ειλεό
- Τη γαστροδωδεκαδακτυλική νόσο του Crohn, που προσβάλλει το στόμαχο και το αρχικό τμήμα του λεπτού εντέρου, που ονομάζεται δωδεκαδάκτυλο
- Τη νηστιδοειλεϊτιδα, που προκαλεί κατά τόπους φλεγμονή στο αρχικό ήμισυ του λεπτού εντέρου (τη νήστιδα)
- Την κοκκιωματώδη κολίτιδα του Crohn, που προσβάλλει μόνον το παχύ έντερο.
Γενετικοί και περιβαλλοντικοί παράγοντες έχουν επίσης ενοχοποιηθεί για την εμφάνιση της νόσου του Crohn. Ωστόσο, δεν αποκλείεται η πάθηση να οφείλεται σε μια παθολογικά υπερδραστική αντίδραση του οργανισμού στη φυσιολογική εντερική χλωρίδα.
Η νόσος προσβάλλει άτομα κάθε ηλικίας, κυρίως όμως τους νεαρούς ενήλικες, από 15 έως 35 ετών. Οι παράγοντες κινδύνου περιλαμβάνουν:
- Οικογενειακό ιστορικό νόσου Crohn
- Εβραϊκή καταγωγή
- Κάπνισμα
Συμπτώματα
Τα συμπτώματα είναι ανάλογα του τμήματος του γαστρεντερικού συστήματος, που έχει προσβληθεί. Κυμαίνονται από ήπια έως αρκετά σοβαρά, ενώ παρουσιάζουν χρόνια διαδρομή με υφέσεις κι εξάρσεις.
Τα κύρια συμπτώματα της νόσου Crohn περιλαμβάνουν:
- Κοιλιακά άλγη, με συσπαστικό χαρακτήρα (ιδίως περιομφαλικά)
- Πυρετό
- Κόπωση
- Απώλεια όρεξης
- Άλγος κατά την αφόδευση (τεινεσμό)
- Επίμονη, υδαρής διάρροια
- Μη επιθυμητή απώλεια βάρους
Άλλα συμπτώματα περιλαμβάνουν:
- Δυσκοιλιότητα
- Φλεγμονή των οφθαλμών
- Συρίγγια (συνήθως της ορθικής χώρας, με εκκρίσεις πύου, βλέννης ή κοπράνων
- Αρθραλγία
- Φλεγμονή του ήπατος
- Έλκη της στοματικής κοιλότητας
- Αιμορραγία εκ του ορθού κι αιματηρά κόπρανα
- Δερματικό εξάνθημα
- Οίδημα των ούλων
Σημεία κι εξετάσεις
Κατά τη φυσική εξέταση, ίσως αποκαλυφθεί η ύπαρξη κοιλιακής μάζας ή ευαισθησίας, δερματικό εξάνθημα, οίδημα των αρθρώσεων ή έλκη της στοματική κοιλότητας. Διαγνωστικές εξετάσεις της νόσου Crohn είναι:
- Βαριούχος υποκλυσμός
- Κολονοσκόπηση
- Υπολογιστική τομογραφία της κοιλίας
- Ενδοσκόπηση, συμπεριλαμβανομένου της ενδοσκόπησης με κάψουλα
- Μαγνητική τομογραφική απεικόνιση της κοιλίας
- Σιγμοειδοσκόπηση
- Εντεροσκόπηση
- Απεικόνιση του ανωτέρου γαστρεντερικού σωλήνα
Η καλλιέργεια κοπράνων ίσως αποβεί χρήσιμη στη διαφοροδιάγνωση άλλων πιθανών αιτιών πρόκλησης των συμπτωμάτων.
Η πάθηση δύναται να επηρεάσει τα αποτελέσματα και των παρακάτω εξετάσεων:
- Αλβουμίνης
- C- αντιδρώσας πρωτεΐνης
- Ρυθμό ιζηματογένεσης ερυθροκυττάρων
- Λιπώδους σύστασης των κοπράνων
- Αιμοσφαιρίνης
- Δοκιμασίες ηπατικής λειτουργίας
- Την τιμή των λευκών αιμοσφαιρίων
Θεραπεία
ΔΙΑΤΡΟΦΗ ΚΑΙ ΘΡΕΨΗ
Καμία συγκεκριμένη δίαιτα δεν έχει αποφέρει βελτίωση ή επιδείνωση της εντερικής φλεγμονής στη νόσο του Crohn. Ωστόσο, μια διατροφή πλούσια σε θερμίδες, βιταμίνες και πρωτεΐνες, είναι ζωτικής σημασίας για την αποφυγή του υποσιτισμού και της απώλειας βάρους. Οι διαταραχές που προκαλούν κάποιες ειδικές τροφές, ποικίλουν από άτομο σε άτομο.
Συγκεκριμένα είδη τροφών, ίσως επιδεινώσουν τα συμπτώματα της διάρροιας και των αερίων, ιδιαίτερα σε οξείες φάσεις της νόσου. Διατροφικές συστάσεις που δίδονται σε χρονικές περιόδους έντονης συμπτωματολογίας, περιλαμβάνουν:
- Κατανάλωση μικρών ποσοτήτων τροφής, καθ’ όλη τη διάρκεια της ημέρας
- Κατανάλωση αρκετής ποσότητας νερού (συχνή κατανάλωση μικρών ποσοτήτων καθ’ όλη τη διάρκεια της ημέρας)
- Αποφυγή τροφών πλούσιες σε φυτικές ίνες (bran, φασόλια, καρύδια, σπόρια και ποπ κορν)
- Αποφυγή λιπαρών ή τηγανιτών τροφών και σάλτσες (βούτυρο, μαργαρίνη και βαριές κρέμες)
- Εάν ο οργανισμός σας δυσκολεύεται στην πέψη γαλακτοκομικών προϊόντων, περιορίστε τα.
- Αποφυγή ή περιορισμός κατανάλωσης αλκοόλ και καφεΐνης
Άτομα με απόφραξη του εντερικού αυλού, οφείλουν να αποφεύγουν τα ωμά φρούτα και τα λαχανικά. Εκείνοι πάλι που παρουσιάζουν δυσχέρεια στην πέψη της λακτόζης (τύπος λακτόζης που περιέχεται στο γάλα), οφείλουν να αποφεύγουν τα γαλακτοκομικά προϊόντα.
Συμβουλευτείτε τον ιατρό σας για συμπληρωματική λήψη βιταμινών και μετάλλων:
- Συμπληρώματα σιδήρου (εάν είστε αναιμικός)
- Συμπληρώματα ασβεστίου και βιταμίνης D, για να βοηθήσουν στη διατήρηση γερών οστών
- Βιταμίνη Β12 για την πρόληψη της αναιμίας.
ΘΕΡΑΠΕΥΤΙΚΑ ΣΧΗΜΑΤΑ
Σε κρίσιμες διαρροϊκές καταστάσεις, τα αντιδιαρροϊκά σκευάσματα παρουσιάζουν ικανοποιητική δράση. Η λοπεραμίδη χορηγείται και χωρίς ιατρική συνταγή, αν και θεωρείται σκόπιμο, πριν τη λήψη τέτοιων σκευασμάτων να λαμβάνετε ιατρική συμβουλή.
Προτεινόμενα φάρμακα αντιμετώπισης της νόσου είναι:
- Αμινοσαλικυλικά (5-ASAs) σκευάσματα που βοηθούν στην αντιμετώπιση ήπιου έως μέτριου βαθμού φλεγμονών. Κυκλοφορούν σε μορφή διαστοματικών δισκίων ή ορθικών υπόθετων.
- Κορτικοστεροειδών (πρεδνιζόνη και μεθυλπρεδνιζολόνη) με εφαρμογή σε περιπτώσεις μέτριου έως σοβαρού βαθμού νόσου Crohn. Λαμβάνονται στοματικά ή ενδορθικά.
- Ανοσοκατασταλτικά όπως η αζαθιοπρίνη ή 6- μερκαπτοπουρίνη, που αδρανοποιούν την αντίδραση του ανοσοποιητικού συστήματος. Βοηθούν στην ελαχιστοποίηση των αναγκών για κορτιοκοστεροειδή ή και τη γρήγορη επούλωση κάποιων συριγγίων
- Αντιβιοτικά, με εκλογή χορήγησης σε αποστήματα ή συρίγγια
- Βιολογικά θεραπευτικά σκευάσματα με εφαρμογή σε ασθενείς που πάσχουν από σοβαρή μορφή της νόσου Crolin και οι οποίοι δεν ανταποκρίνονται σε άλλους τύπους θεραπευτικής αγωγής. Σκευάσματα αυτής της κατηγορίας περιλαμβάνουν: την ινφλιξιμάβη, την ανταλιμουμάβη, την κερτολιζουμάβη και τη ναταλιζουμάβη. Ανήκουν σε μια κατηγορία φαρμάκων γνωστά ως μονοκλονικά αντισώματα, τα οποία συνεργούν στην αδρανοποίηση ενός χημικού ανοσοποιητικού συστήματος που προάγει τη φλεγμονή.
ΧΕΙΡΟΥΡΓΙΚΗ ΑΠΟΚΑΤΑΣΤΑΣΗ
Σε περίπτωση αποτυχίας των φαρμακευτικών σκευασμάτων, θεραπεία εκλογής αποτελεί η χειρουργική αντιμετώπιση τμήματος του εντέρου που έχει υποστεί βλάβη (εντερεκτομή) ή η χειρουργική παροχέτευση αποστήματος. Μέσω μιας τεχνικής που ονομάζεται αναστόμωση, επιτυγχάνεται η συνένωση των δύο εντερικών κολοβωμάτων.
Η πλειοψηφία των πασχόντων της εν λόγο νόσου, αργά ή γρήγορα, υποβάλλονται σε χειρουργική εντερική παρέμβαση. Εν αντιθέσει με την ελκώδης κολίτιδα, η χειρουργική αποκατάσταση προς αντιμετώπιση της νόσου Crohn ,δεν αποφέρει ουσιαστική βελτίωση ή ίαση.
Ασθενείς της νόσου Crohn με αρνητική ανταπόκριση στη φαρμακευτική αγωγή, χρήζουν πιθανότατα χειρουργικής αντιμετώπισης, ιδιαίτερα στην περίπτωση εμφάνισης επιπλοκών όπως:
- Αιμορραγία
- Συρίγγια (παθολογικές επικοινωνίες του εντερικού αυλού με άλλα τμήματα ή περιοχές του σώματος)
- Λοιμώξεις (αποστήματα)
- Στενώσεις
Σε κάποιους ασθενείς απαιτείται η ολική χειρουργική αφαίρεση του παχέους εντέρου (κόλου) με ή χωρίς τον ορθό.
Πρόγνωση
Δεν υφίστανται ουσιαστική ίαση της νόσου Crohn. Η κατάσταση χαρακτηρίζεται από περιόδους εναλλαγής υφέσεων κι εξάρσεων.
Αποτελεί κύριας σημασίας ωστόσο, η μακροχρόνια παραμονή υπό φαρμακευτική αγωγή, προκειμένου να αποτραπεί η σύντομη επανεμφάνιση των συμπτωμάτων της νόσου. Σε περίπτωση που ο ασθενής διακόψει ή αλλάξει για οποιοδήποτε λόγο τα φαρμακευτικά σκευάσματα που λαμβάνει, οφείλει να επικοινωνήσει άμεσα με τον ιατρό του.
Άτομα που πάσχουν από τη νόσο του Crohn, διατρέχουν υψηλό κίνδυνο εμφάνισης καρκίνου του λεπτού και του παχέους εντέρου.
Επιπλοκές
- Απόστημα
- Εντερική απόφραξη
- Επιπλοκές της κορτιζονοθεραπείας, όπως η οστική αποδυνάμωση
- Οζώδες ερύθημα
- Συρίγγια στις ακόλουθες περιοχές:
-Το δέρμα
-Τον κόλπο
- Παθολογική σωματική και σεξουαλική ανάπτυξη στα παιδιά
- Αρθρίτιδες – φλεγμονή αρθρώσεων
- Βλάβες των οφθαλμών
- Ένδειες διατροφικές (συγκεκριμένα ένδεια-έλλειψη- Βιταμίνης Β12)
- Γαγγρανώδες πυόδερμα
Επικοινωνία με τον ιατρό σας
Κλείστε ραντεβού με τον ιατρό σας εάν:
- Παρουσιάσετε συμπτώματα της νόσου Crohn
- Γνωρίζετε ότι ήδη πάσχετε από την εν λόγο πάθηση και τα συμπτώματά σας επιδεινωθούν ή δεν παρουσιάσουν βελτίωση παρά τη φαρμακευτική σας αγωγή
- Γνωρίζετε ότι πάσχετε από τη νόσο του Crohn και σας εμφανιστούν νέα συμπτώματα.
Άτυπη πνευμονία
Ορισμός
Η άτυπη πνευμονία αναφέρεται στην πνευμονία που οφείλεται σε συγκεκριμένα βακτηρίδια, συμπεριλαμβάνοντας τη Legionella pneumophila, το Mycoplasma pneumoniae και τη Chlamydophila pneumoniae.
Το άρθρο αυτό περιλαμβάνει μια γενική επισκόπηση της άτυπης πνευμονίας.
Εναλλακτικοί ορισμοί
Περιπατητική πνευμονία, Chlamydophila πνευμονία.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Η άτυπη πνευμονία που οφείλεται σε μυκόπλασμα και Chlamydophila, συνήθως εμφανίζεται υπό ήπια μορφή πνευμονίας, εν αντιθέσει με άλλους τύπους της νόσου, των οποίων η συμπτωματολογία κάνει την εμφάνισή της σε συντομότερο χρονικό διάστημα και λαμβάνει σοβαρή πρώιμη κλινική εικόνα.
Η πνευμονία από μυκόπλασμα προσβάλλει πιο συχνά νεαρότερα άτομα και τις περισσότερες φορές συνοδεύεται από αναιμία, συγκεκριμένους τύπους ερυθήματος και νευρολογικές διαταραχές, όπως μηνιγγίτιδα, μυελίτιδα κι εγκεφαλίτιδα. Για περισσότερες πληροφορίες όσον αφορά αυτόν τον τύπο πνευμονίας.
Η πνευμονία που οφείλεται σε βακτηρίδια της κατηγορίας των χλαμύδια, εμφανίζεται καθ’ όλη τη διάρκεια του έτους και υπολογίζεται ότι αποτελεί το 5 – 15% όλων των πνευμονιών. Ως επί το πλείστον, λαμβάνει ήπια μορφή και κατέχει χαμηλό ποσοστό θνησιμότητας.
Η άτυπη πνευμονία που οφείλεται στη Legionella αποτελεί το 2 – 6% των πνευμονιών και κατέχει υψηλότερο ποσοστό θνησιμότητας. Οι ηλικιωμένοι, οι καπνιστές, οι ασθενείς χρόνιων νοσημάτων και οι ανοσοκατεσταλμένοι, διατρέχουν υψηλό κίνδυνο προσβολής του συγκεκριμένου τύπου πνευμονίας. Αναπνέοντας μολυσμένο αέρα (όπως μπορεί να συμβεί με τα κλιματιστικά συστήματα), επίσης ενοχοποιείται για την πρόκληση της πνευμονίας από Legionella.
Συμπτώματα
- Ρίγη
- Σύγχυση (ιδίως στην πνευμονία από Legionella)
- Βήχας
- Διάρροια (ιδίως στην πνευμονία από Legionella)
- Πυρετός
- Γενική αίσθηση κακουχίας
- Κεφαλαλγία
- Απώλεια όρεξης
- Μυϊκή δυσκαμψία κι άλγος
- Ταχύπνοια
- Ερύθημα (κυρίως στην πνευμονία από μυκόπλασμα)
- Δυσκολία αναπνοής
Σημεία κι εξετάσεις
Άτομα με υποψία πνευμονίας χρήζουν πλήρης ιατρικής εκτίμησης, περιλαμβάνοντας μια ολοκληρωμένη φυσική εξέταση, μια ακτινογραφία θώρακος - ιδιαίτερα αν η φυσική εξέταση δεν αποκλείσει το ενδεχόμενο της οξείας βρογχίτιδας ή άλλων αναπνευστικών λοιμώξεων.
Μπορούν να διεξαχθούν εναλλακτικές μελέτες / εξετάσεις, αναλόγως της σοβαρότητας της νόσου, οι οποίες περιλαμβάνουν:
- Ποσοτικό προσδιορισμό αίματος
- Καλλιέργεια αίματος
- Ανίχνευση αντισωμάτων ορού για συγκεκριμένα βακτήρια
- Βρογχοσκόπηση
- Ανοικτή βιοψία πνεύμονος (διεξάγεται μονάχα σε πολύ συγκεκριμένες καταστάσεις, οι οποίες παραμένουν αδιάγνωστες)
- Καλλιέργεια πτυέλων
Εξετάσεις ούρων και λήψη φαρυγγικού επιχρίσματος, πρέπει επίσης να διενεργείται.
Θεραπεία
Τα αντιβιοτικά αποτελούν τη θεραπεία εκλογής, στην άτυπη πνευμονία. Σε ήπιες κλινικές μορφές της νόσου, τα αντιβιοτικά χορηγούνται συνήθως δια του στόματος. Σε βαριές μορφές όμως, απαιτείται νοσηλεία κι ενδοφλέβια χορήγηση αντιβιοτικών, καθώς κι οξυγονοθεραπεία.
Τα αντιβιοτικά με μεγαλύτερη εφαρμογή στην άτυπη πνευμονία, περιλαμβάνουν:
- Αζιθρομυκίνη
- Κλαριθρομυκίνη
- Ερυθρομυκίνη
- Φλουοροκινολόνες και παράγωγά τους (όπως η λεβοφλοξασίνη)
- Τετρακυλίνες (όπως η δοξυκυκλίνη)
Πρόγνωση
Η πλειοψηφία των ασθενών με πνευμονία από μυκόπλασμα ή Chlamydophila, έχουν καλή έκβαση μετά τη λήψη κατάλληλης αντιβιοτικής αγωγής. Ωστόσο, δεν αποκλείεται η πιθανότητα υποτροπής της λοιμώξεως, σε περίπτωση που η αντιβιοτική αγωγή ληφθεί για μικρότερο χρονικό διάστημα των 2 εβδομάδων.
Η άτυπη πνευμονία συνήθως συνοδεύεται με ήπιες κλινικές μορφές της πνευμονίας, ενώ η πνευμονία από Legionella συγκεκριμένα, δύναται να λάβει βαριά μορφή, ιδιαίτερα στην περίπτωση των ηλικιωμένων, των ασθενών χρόνιων νοσημάτων κι των ανοσοκατεσταλμένων. Επί πρόσθετα, παρουσιάζει υψηλότερο ποσοστό θνησιμότητας.
Επιπλοκές
- Αιμολυτική αναιμία (κυρίως σε συνδυασμό με πνευμονία από μυκόπλασμα)
- Αναπνευστική ανεπάρκεια
Επικοινωνία με τον ιατρό σας
Επικοινωνήστε με τον ιατρό σας αν παρουσιάσετε πυρετό, βήχα ή δυσκολία αναπνοής. Πολλές είναι οι αιτίες πρόκλησης αυτών των συμπτωμάτων. Ο ιατρός οφείλει να αποκλείσει την πνευμονία.
Πρόληψη
Άγνωστοι παραμένουν οι μέθοδοι πρόληψης της άτυπης πνευμονίας, ούτε και διατίθεται ακόμη εμβόλιο κατά αυτής.
Οι πληροφορίες που περιέχονται στο www.eumedline.eu έχουν σαν μοναδικό σκοπό την ενημέρωση και δεν αποτελούν πρόταση για οποιαδήποτε ιατρική-διαγνωστική εξέταση ή θεραπεία. Προτείνεται τα ανωτέρω να γίνονται σε συνεννόηση με τον γιατρό σας η άλλους επαγγελματίες υγείας.
Η ιατρική είναι μια συνεχώς μεταβαλλόμενη επιστήμη και η θεραπεία δεν είναι πάντα σαφώς καθορισμένη. Η νέα έρευνα αλλάζει καθημερινά τις διαγνωστικές και θεραπευτικές ενδείξεις. Το euMEDLINE προσπαθεί να παρέχει ενημερωμένες και ακριβείς πληροφορίες που είναι αποδεκτές γενικά μέσα στα ιατρικά πρότυπα κατά την διάρκεια της δημοσίευσης. Εντούτοις, δεδομένου ότι η ιατρική επιστήμη αλλάζει συνεχώς και το ανθρώπινο λάθος είναι πάντα δυνατό, το euMEDLINE δεν μπορεί να διαβεβαιώσει ότι οι πληροφορίες που περιέχονται σε αυτό είναι ακριβείς ή πλήρεις, ούτε είναι υπεύθυνο για τυχόν παραλείψεις, λάθη ή για τα αποτελέσματα της χρησιμοποίησης αυτών των πληροφοριών.
Ο αναγνώστης πρέπει να επιβεβαιώσει τις πληροφορίες που περιέχονται στο euMEDLINE από άλλες πηγές πριν από τη χρήση και ιδιαίτερα από τους επαγγελματίες υγείας. Ειδικότερα, όλες οι δόσεις, οι ενδείξεις, και οι αντενδείξεις των φαρμάκων πρέπει να επιβεβαιωθούν στο πληροφοριακό ένθετο των συσκευασιών των φαρμάκων. Η χρήση των εμπορικών ονομασιών των φαρμάκων γίνεται αποκλειστικά για ενημερωτικούς-πληροφοριακούς λόγους και δεν υποδηλώνει μεροληψία υπέρ αυτών.
Το euMEDLINE δεν μπορεί να θεωρηθεί υπεύθυνο, άμεσα ή έμμεσα, για τη ζημιά ή την επιπλοκή που μπορεί να προκύψει με την εφαρμογή των πληροφοριών που περιέχονται στις σελίδες του. Για κάθε απορία επικοινωνήστε μαζί μας μέσω e-mail.


















