Πιθανές παθήσεις για το σύμπτωμα: Πόνος στην πλάτη
Αναζήτηση Συμπτωμάτων:
Έμφραγμα
Ορισμός
Έμφραγμα έχουμε όταν τα αιμοφόρα αγγεία που τροφοδοτούν την καρδιά με αίμα φράζουν, με αποτέλεσμα να μην φθάνει αρκετό οξυγόνο στην καρδιά. Το μυοκάρδιο νεκρώνεται ή υφίσταται μόνιμη βλάβη. Ο γιατρός σας το ονομάζει έμφραγμα του μυοκαρδίου.
Εναλλακτικοί ορισμοί
Έμφραγμα μυοκαρδίου, MI, Οξύ ΜI, έμφραγμα μυοκαρδίου με ανάσπαση του ST, έμφραγμα μυοκαρδίου χωρίς ανάσπαση του ST, καρδιακό επεισόδιο
Αιτίες, περιστατικά και παράγοντες κινδύνου
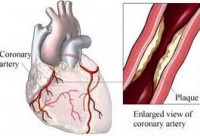
Τα περισσότερα εμφράγματα προκαλούνται από ένα θρόμβο που φράζει μία από τις στεφανιαίες αρτηρίες. Οι στεφανιαίες αρτηρίες είναι αυτές που τροφοδοτούν με αίμα την καρδιά. Αν η ροή του αίματος εμποδιστεί, η καρδιά αγωνίζεται για οξυγόνο και τα καρδιακά κύτταρα νεκρώνονται.
Στην αθηροσκλήρωση, εμφανίζονται στο τοίχωμα των αρτηριών πλάκες (οι λεγόμενες αθηρωματικές πλάκες) που σχηματίζονται από χοληστερόλη και άλλα κύτταρα. Το έμφραγμα μπορεί να αποτέλεσμα των εξής:
• Ο αργός σχηματισμός πλάκας μπορεί επίσης να φράξει μία από τις στεφανιαίες αρτηρίες. Το έμφραγμα πιθανό να προκληθεί όταν το αίμα (που περιέχει οξυγόνο) δεν μπορεί να περάσει μέσα από το φράξιμο της αρτηρίας. Αυτό είναι πιθανότερο να συμβεί κατά τη διάρκεια άσκησης.
• Η ίδια η πλάκα αναπτύσσει ρωγμές ή σχισίματα. Αιμοπετάλια κολλάνε στα σχισίματα αυτά και σχηματίζουν έναν θρόμβο. Έμφραγμα μπορεί να προκληθεί αν ο θρόμβος αυτός φράξει εντελώς τον δρόμο του αίματος που περιέχει οξυγόνο προς την καρδιά.
Κατά περίπτωση, κρίση άγχους μπορεί να προκαλέσει ένα έμφραγμα.
Παράγοντες κινδύνου για έμφραγμα και στεφανιαία νόσο είναι:
• Ηλικία πάνω από 65
• Άντρας
• Διαβήτης
• Οικογενειακό ιστορικό στεφανιαίας νόσου (γενετικοί ή κληρονομικοί παράγοντες)
• Υψηλή αρτηριακή πίεση
• Κάπνισμα
• Υπερβολική κατανάλωση λιπαρών στη διατροφή
• Eπικίνδυνα επίπεδα χοληστερίνης, ειδικά της υψηλής (κακής) χοληστερίνης (LDL) και της χαμηλής (καλής) χοληστερίνης (ΗDL)
• Χρόνια ηπατική νόσος
Συμπτώματα
Ο πόνος στο στήθος είναι το μείζον σύμπτωμα του εμφράγματος. Μπορεί να αισθανθείτε τον πόνο μόνο στη μία πλευρά του σώματος, ή μπορεί να διαχέεται από το στήθος στα χέρια, τον ώμο, τον λαιμό, τα δόντια, το σαγόνι, την περιοχή της κοιλιάς ή την πλάτη.
Ο πόνος μπορεί να είναι έντονος ή ήπιος. Μπορεί να μοιάζει με:
• Έντονο σφίξιμο γύρω από το στήθος
• Βαριά δυσπεψία
• Βάρος στο στήθος
• Έντονη πίεση
Ο πόνος συνήθως διαρκεί περισσότερο από 20 λεπτά. Ανάπαυση και ένα φάρμακο που ονομάζεται τρινιτρική γλυκερόλη (νιτρογλυκερίνη) δεν εξαλείφουν εντελώς τον πόνο του εμφράγματος. Τα συμπτώματα μπορεί να φεύγουν και να έρχονται.
Άλλα συμπτώματα εμφράγματος είναι:
• Νευρικότητα
• Βήχας
• Λιποθυμία
• Ελαφρά ζάλη
• Ναυτία ή εμετοί
• Αίσθηση παλμών (νιώθετε την καρδιά σας να χτυπά δυνατά)
• Λαχάνιασμα
• Εφίδρωση, που μπορεί να είναι έντονη
Κάποια άτομα (οι ηλικιωμένοι, οι διαβητικοί και οι γυναίκες) μπορεί να μην αισθανθούν καθόλου πόνο στο στήθος, ή μπορεί να νιώσουν ασυνήθιστα συμπτώματα.
Σημάδια και εξετάσεις
Το έμφραγμα είναι ένα επείγον ιατρικό περιστατικό. Αν έχετε συμπτώματα εμφράγματος, αναζητήστε αμέσως ιατρική βοήθεια. Καλέστε το 166 (ή όποιο άλλο τυχόν τοπικό αριθμό σας εξυπηρετεί). ΜΗΝ ΔΟΚΙΜΑΣΕΤΕ να οδηγήσετε μόνοι σας για να πάτε σε νοσοκομείο. ΜΗΝ ΚΑΘΥΣΤΕΡΗΣΕΤΕ ΚΑΘΟΛΟΥ, γιατί οι πρώτες ώρες του εμφράγματος μπορούν να αποβούν μοιραίες για τη ζωή.
Ο γιατρός θα σας εξετάσει και θα σας ακροαστεί με στηθοσκόπιο, οπότε μπορεί να ακούσει αφύσικους ήχους στους πνεύμονες (κροταλίσματα), ήχους σαν να μουρμουρίζει η καρδιά ή άλλους ανώμαλους ήχους.
Μπορεί να έχετε γρήγορους παλμούς. Η αρτηριακή σας πίεση μπορεί να είναι φυσιολογική, υψηλή ή χαμηλή.
Στις εξετάσεις για την καρδιά περιλαμβάνονται οι εξής:
• Στεφανιογραφία
• Αξονική τομογραφία
• Ηχοκαρδιογράφημα
• Ηλεκτροκαρδιογράφημα – μία φορά ή επαναλαμβανόμενο για αρκετές ώρες
• Μαγνητική τομογραφία
• Σπινθηρογράφημα
Οι εξετάσεις αίματος μπορεί να αποκαλύψουν την ύπαρξη μυοκαρδιακών ενζύμων που υποδηλώνουν την ύπαρξη ή την απειλή εκδήλωσης εμφράγματος. Οι εξετάσεις αυτές περιλαμβάνουν:
• Τροπονίνη Ι και τροπονίνη Τ
• Μυοσφαιρίνη
Θεραπεία
Εάν πάθατε έμφραγμα θα χρειαστεί να νοσηλευτείτε σε νοσοκομείο, πιθανόν σε μονάδα εντατικής θεραπείας (ΜΕΘ). Θα είστε συνδεδεμένος με ηλεκτροκαρδιογράφο, ώστε οι γιατροί να παρακολουθούν τη λειτουργία της καρδιάς σας.
Οι απειλητικές για τη ζωή αρρυθμίες είναι η συνηθέστερη αιτία θανάτου τις πρώτες ώρες μετά το έμφραγμα. Αυτές οι αρρυθμίες αντιμετωπίζονται με φάρμακα ή ηλεκτρικό απινιδισμό.
Οι θεράποντες γιατροί θα σας χορηγήσουν οξυγόνο, ακόμα κι αν τα επίπεδα του οξυγόνου στο αίμα σας είναι φυσιολογικά. Αυτό γίνεται για να έχουν οι συνδετικοί ιστοί του σώματος επάρκεια οξυγόνου ώστε να μην χρειάζεται να εργάζεται εντατικά η καρδιά.
Ενδοφλέβιος ορός θα τοποθετηθεί σε μια φλέβα σας. Τα φάρμακα και τα υγρά διοχετεύονται μέσα από τον ορό αυτό. Μπορεί επίσης να χρειαστεί να σας τοποθετήσουν καθετήρα στην ουροδόχο κύστη, για να μπορούν οι γιατροί να ελέγχουν την ποσότητα των υγρών που αποβάλλει το σώμα σας.
ΑΓΓΕΙΟΠΛΑΣΤΙΚΗ ΚΑΙ ΤΟΠΟΘΕΤΗΣΗ STENT
Η αγγειοπλαστική, ονομάζεται και διαδερμική στεφανιαία αγγειοπλαστική (PCI), είναι η προτιμώμενη μέθοδος άμεσης αντιμετώπισης διάνοιξης των αρτηριών, σε ορισμένες περιπτώσεις εμφράγματος. Κατά προτίμηση θα πρέπει να πραγματοποιηθεί εντός 90 λεπτών από τη διακομιδή στο νοσοκομείο και όχι αργότερα από 12 ώρες μετά το έμφραγμα.
Αγγειοπλαστική είναι η διαδικασία μέσω της οποίας επιτυγχάνεται η διαστολή των στενωμένων ή αποφραγμένων αιμοφόρων αγγείων που τροφοδοτούν την καρδιά με αίμα. Το stent είναι ένας ειδικός καθετήρας που στην άκρη του φέρει διατάσιμο μπαλόνι με προσθήκη ή όχι υποστηρικτικού προθέματος . Το stent τοποθετείται συχνά μετά από αγγειοπλαστική και εμποδίζει την αρτηρία να κλείσει ξανά. Τα επικαλυμμένα με διάφορες ουσίες stent δρουν τοπικά στο αγγείο και αποτρέπουν την επαναστένωση.
ΘΡΟΜΒΟΛΥΤΙΚΗ ΘΕΡΑΠΕΙΑ (ΑΝΤΙΠΗΚΤΙΚΑ ΦΑΡΜΑΚΑ)
Ανάλογα με τα αποτελέσματα του ηλεκτροκαρδιογραφήματος, σε ορισμένους ασθενείς χορηγούνται αντιπηκτικά φάρμακα για να διαλυθεί ο θρόμβος. Είναι προτιμότερο τα φάρμακα αυτά να χορηγούνται εντός 3 ωρών από τη στιγμή που ο ασθενής αισθανθεί τον πρώτο πόνο στο στήθος. Η θεραπεία αυτή ονομάζεται θρομβολυτική. Το φάρμακο κατ’ αρχάς χορηγείται μέσω ενδοφλέβιου ορού. Τα αντιπηκτικά που λαμβάνονται από το στόμα μπορεί να συνταγογραφηθούν αργότερα για να εμποδίσουν την επαναδημιουργία θρόμβων.
Η θρομβολυτική θεραπεία δεν συνιστάται σε άτομα που πάσχουν από:
• Εγκεφαλική αιμορραγία
• Εγκεφαλικές ανωμαλίες όπως όγκοι ή δυσπλασίες των αιμοφόρων αγγείων
• Εγκεφαλικό επεισόδιο τους προηγούμενους 3 μήνες (ή και παλιότερα)
• Τραύμα στο κεφάλι τους προηγούμενους 3 μήνες
Η θρομβολυτική θεραπεία είναι εξαιρετικά επικίνδυνη για τις εγκύους γυναίκες και για άτομα που:
• Έχουν ιστορικό χρήσης αντιπηκτικών όπως το Coumadin
• Υποβλήθηκαν σε σοβαρή χειρουργική επέμβαση ή υπέστησαν σοβαρό τραυματισμό τις προηγούμενες 3 εβδομάδες
• Είχαν εσωτερική αιμορραγία τις προηγούμενες 2-4 εβδομάδες
• Πάσχουν από έλκος
• Παρουσιάζουν υψηλή αρτηριακή πίεση
ΑΛΛΑ ΦΑΡΜΑΚΑ ΓΙΑ ΤΟ ΕΜΦΡΑΓΜΑ
Για τη θεραπεία την πρόληψη του εμφράγματος χρησιμοποιούνται πολλά διαφορετικά φάρμακα. Η νιτρογλυκερίνη (τρινιτρική γλυκερόλη) βοηθά στην ανακούφιση από τους πόνους στο στήθος. Για τον πόνο υπάρχουν και άλλα ισχυρά φάρμακα.
Τα αντι-αιματοπεταλιακά φάρμακα εμποδίζουν τον σχηματισμό θρόμβων. Η ασπιρίνη είναι ένα τέτοιο φάρμακο. Ένα άλλο είναι η κλοπιδογρέλη (Plavix). Ρωτήστε τον γιατρό σας ποιο από αυτά τα φάρμακα επιτρέπεται να πάρετε. Και πάντα να συμβουλεύεστε τον γιατρό σας πριν διακόψετε οποιοδήποτε από αυτά.
• Για τον πρώτο χρόνο μετά το έμφραγμα, πιθανότατα θα παίρνετε και ασπιρίνη και κλοπιδογρέλη κάθε μέρα. Στη συνέχεια, μπορεί ο γιατρός σας να σας δίνει μόνο ασπιρίνη.
• Αν μετά το έμφραγμα υποβληθήκατε σε αγγειοπλαστική και τοποθέτηση stent, μπορεί να χρειαστεί να παίρνετε κλοπιδογρέλη με την ασπιρίνη σας για διάστημα μεγαλύτερο του ενός χρόνου.
Άλλα φάρμακα που μπορεί να λαμβάνετε κατά τη διάρκεια ή μετά από ένα έμφραγμα είναι:
• Οι β- αναστολείς (όπως το metoprolol, το atenolol και το propranolol) που ξεκουράζουν την καρδιά και μειώνουν την αρτηριακή πίεση.
• Oι αναστολείς του ACE (ενζύμου μετατροπής της αγγειοτασίνης), (όπως το ramipril, το lisinopril, το enalapril και το captopril) που χρησιμοποιούνται για να εμποδίσουν την καρδιακή ανεπάρκεια και να μειώσουν την αρτηριακή πίεση.
• Οι στατίνες (όπως το lovastatin, το pravastatin, το simvastatin, το atorvastatin και το rosuvastatin) που μειώνουν τα επίπεδα της χοληστερόλης στο αίμα και εμποδίζουν την επέκταση της αθηρωματικής πλάκας. Μπορεί να μειώσουν τον κίνδυνο ενός άλλου εμφράγματος ή και θανάτου.
ΧΕΙΡΟΥΡΓΙΚΗ ΕΠΕΜΒΑΣΗ ΑΡΤΟΣΤΕΦΑΝΙΑΙΑΣ ΠΑΡΑΚΑΜΨΗΣ – ΒΥ PASS
Η στεφανιογραφία μπορεί να αποκαλύψει σοβαρή στεφανιαία βλάβη σε πολλά αγγεία, ή στένωση στην αριστερή κύρια στεφανιαία αρτηρία (το αγγείο που τροφοδοτεί με το περισσότερο είμαι την καρδιά). Σε αυτές τις περιπτώσεις, ο καρδιολόγος μπορεί να συστήσει άμεση χειρουργική επέμβαση αορτοστεφανιαίας παράκαμψης, αλλιώς by-pass (CABG). Αυτή η διαδικασία ονομάζεται επίσης «εγχείριση ανοικτής καρδιάς». Ο χειρουργός παίρνει φλέβα ή αρτηρία από άλλο σημείο του σώματος και το χρησιμοποιεί για να παρακάμψει το σημείο της αποφραγμένης στεφανιαίας αρτηρίας.
Πρόγνωση
Το πόσο καλά θα πάει κανείς μετά από ένα έμφραγμα, εξαρτάται από την έκταση και το σημείο του ιστού που υπέστη τη βλάβη. Η εξέλιξη είναι δυσμενέστερη αν το έμφραγμα προκάλεσε ζημιά στο σημείο που στέλνει το σήμα στην καρδιά να συσταλεί.
Περίπου το ένα τρίτο των εμφραγμάτων είναι θανατηφόρο. Αν ζήσει κανείς 2 ώρες μετά το έμφραγμα είναι πολύ πιθανό να επιβιώσει αλλά θα υπάρξουν επιπλοκές. Οσοι δεν παρουσιάζουν επιπλοκές, αναρρώνουν πλήρως.
Συνήθως ένα άτομο που υπέστη έμφραγμα μπορεί σταδιακά να επιστρέψει στις φυσιολογικές του δραστηριότητες, συμπεριλαμβανομένης της σεξουαλικής.
Επιπλοκές
• Καρδιογενής καταπληξία• Καρδιακή ανεπάρκεια
• Επέκταση του εμφράγματος στους καρδιακούς ιστούς, που πιθανότατα οδηγεί σε διάρρηξη της καρδιάς
• Βλάβη στις καρδιακές βαλβίδες ή στα τοιχώματα ανάμεσα στις δύο πλευρές της καρδιάς
• Φλεγμονή γύρω από τον λεπτό υμένα που καλύπτει την καρδιά (περικαρδίτιδα)
• Ανώμαλοι καρδιακοί παλμοί, συμπεριλαμβανομένης της κοιλιακής ταχυκαρδίας και της κοιλιακής μαρμαρυγής.
• Θρόμβος στους πνεύμονες (πνευμονική εμβολή)
• Θρόμβος στον εγκέφαλο (εγκεφαλικό)
• Παρενέργειες από τη φαρμακευτική αγωγή
Πότε να καλέσετε τον γιατρό σας
Για να προλάβετε το έμφραγμα:
• Ελέγχετε τακτικά την αρτηριακή σας πίεση, το σάκχαρο και την χοληστερόλη σας.
• Μην καπνίζετε.
• Πίνετε 1-2 ποτήρια αλκοόλ ή κρασιού κάθε μέρα. Λογική ποσότητα αλκοόλ μπορεί να μειώσει τον κίνδυνο καρδιαγγειακών προβλημάτων. Ωστόσο, η κατανάλωση μεγάλης ποσότητας αλκοόλ προξενεί περισσότερο κακό παρά καλό.
• Ακολουθείτε μια δίαιτα χαμηλή σε λιπαρά, πλούσια σε φρούτα και λαχανικά.
• Τρώτε ψάρι δύο φορές την εβδομάδα. Το ψητό ή το ψάρι σχάρας είναι προτιμότερο από το τηγανητό. Το τηγάνισμα καταστρέφει τις υγιεινές του ουσίες.
• Ασκήστε καθημερινά ή αρκετές φορές την εβδομάδα. Το περπάτημα είναι καλός τρόπος άσκησης. Πριν ξεκινήσετε οποιαδήποτε μορφή άσκησης συμβουλευτείτε τον γιατρό σας.
• Χάστε βάρος αν είστε υπέρβαρος.
Αν έχετε ένα ή περισσότερους παράγοντες κινδύνους για έμφραγμα, συμβουλευτείτε τον γιατρό σας για την πιθανότητα να παίρνετε ασπιρίνη προληπτικά. Η θεραπεία με ασπιρίνη (75-325 mg ημερησίως) ή με ένα φάρμακο που λέγεται κλοπιδογρέλη μπορεί να χορηγηθούν στις γυναίκες που διατρέχουν υψηλό κίνδυνο για καρδιακή νόσο.
Η θεραπεία με ασπιρίνη συνιστάται στις γυναίκες άνω των 65 ετών για την πρόληψη εμφράγματος ή εγκεφαλικού. Ωστόσο, συνιστάται μόνο αν η αρτηριακή πίεση είναι υπό έλεγχο και το πλεονέκτημά της υπερτερεί του κινδύνου για γαστρεντερικές παρενέργειες. Τακτική χρήση ασπιρίνης για την πρόληψη εμφράγματος δεν συνιστάται σε υγιείς γυναίκες κάτω των 65.
Οι νέες κατευθυντήριες γραμμές στην ιατρική δεν συνιστούν πλέον θεραπεία με ορμονικά υποκατάστατα, βιταμίνες E και C, αντιοξειδωτικά, ή φυλλικό οξύ (βιταμίνη Β9) για την πρόληψη του εμφράγματος.
Μετά από έμφραγμα, θα χρειαστείτε τακτικούς ιατρικούς επανελέγχους για να περιορίσετε τον κίνδυνο δεύτερου εμφράγματος. Συχνά, ένα πρόγραμμα ‘καρδιακής επανένταξης’ συνιστάται προκειμένου να σας βοηθήσει να επανέλθετε σταδιακά σε ένα φυσιολογικό τρόπο ζωής. Πάντα πρέπει να ακολουθείτε την άσκηση, το διαιτολόγιο και τη φαρμακευτικό διάγραμμα που σας συνέστησε ο γιατρός σας.
Περικαρδίτιδα
Ορισμός
Η περικαρδίτιδα αποτελεί μια κατάσταση κατά την οποία ο ινορογόνιος σάκος (περικάρδιο) που περιβάλλει την καρδιά φλεγμαίνει.
Αίτια, επίπτωση, και παράγοντες κινδύνου.
Η περικαρδίτιδα αποτελεί, συνήθως, επιπλοκή ιογενών λοιμώξεων, συχνότερα των ιών Echo και Coxsackie. Λιγότερο συχνά, προκαλείται από ιούς της γρίππης ή HIV λοίμωξη.
Λοιμώξεις από βακτήρια μπορούν να οδηγήσουν σε βακτηριακή περικαρδίτιδα (ονομαζόμενη και πυώδης περικαρδίτιδα). Ορισμένες μυκητιασικές λοιμώξεις μπορούν επίσης να επιφέρουν περικαρδίτιδα.
Επιπρόσθετα, η περικαρδίτιδα μπορεί να σχετίζεται με νοσήματα όπως:
- Αυτοάνοσες διαταραχές.
- Καρκίνο (συμπεριλαμβανομένης της λευχαιμίας).
- HIV λοίμωξη και AIDS.
- Υποθυρεοειδισμό.
- Νεφρική ανεπάρκεια.
- Ρευματικό πυρετό.
- Φυματίωση.
Άλλα αίτια περιλαμβάνουν:
- Οξύ έμφραγμα μυοκαρδίου ( δείτε μετεμφραγματική περικαρδίτιδα).
- Τραυματισμοί (συμπεριλαμβανομένων των χειρουργικών επεμβάσεων) ή κακώσεις του θώρακα, του οισοφάγου, ή της καρδιάς.
- Ανοσοκατασταλτικά φάρμακα.
- Μυοκαρδίτιδα.
- Ακτινοθεραπεία εφαρμοσμένη στην περιοχή του θώρακα.
Συχνά το αίτιο της περικαρδίτιδας παραμένει αδιευκρίνιστο. Σε αυτή την περίπτωση, η κατάσταση ονομάζεται ιδιοπαθής περικαρδίτιδα.
Η περικαρδίτιδα προσβάλλει συχνότερα άρρενες ηλικίας 20-50 ετών. Συνήθως ακολουθεί λοιμώξεις του αναπνευστικού συστήματος. Στα παιδιά, προκαλείται πιο συχνά από αδενοϊούς ή ιούς Coxsackie.
Συμπτώματα
- Οίδημα στα κάτω άκρα ( περιστασιακά).
- Άγχος.
- Δύσπνοια κατά την κατάκλιση (ορθόπνοια).
-
Θωρακικός πόνος, οφειλόμενος στην προστριβή των επιφανειών του φλεγμαίνοντος περικαρδίου.
Μπορεί να ακτινοβολεί στον τράχηλο, τον ώμο (συνήθως αριστερά), την πλάτη, ή την κοιλιά.
Συχνά επιτείνεται με τη βαθιά αναπνοή και στην ύπτια θέση του σώματος, και δυνατόν να ενταθεί με το βήχα και την κατάποση.
Πλευριτικού τύπου: οξύς, διαξιφιστικός πόνος. Συνήθως ανακουφίζεται όταν ο ασθενής ανακάθεται και σκύβει προς τα εμπρός. - Ξηρός βήχας.
- Καταβολή, κόπωση.
- Πυρετός.
- Κατά την αναπνοή ο ασθενής έχει την ανάγκη να σκύβει προς τα εμπρός ή να κρατάει το στήθος του.
Σημεία και εργαστηριακός έλεγχος
Κατά την ακρόαση της καρδιάς με στηθοσκόπιο μπορεί να διαπιστωθεί ήχος περικαρδιακής τριβής. Οι καρδιακοί ήχοι μπορεί να είναι βύθιοι. Ενδέχεται να διαπιστώνονται και άλλα σημεία αύξησης της ποσότητας του υγρού εντός του περικαρδίου (περικαρδιακή συλλογή).Αν η διαταραχή είναι σοβαρή, μπορεί να διαπιστωθούν:
- Ήχος τριβής (κρότος) στους πνεύμονες.
- Μειωμένος ήχος αναπνοής.
- Άλλα σημεία αύξησης της ποσότητας του υγρού γύρω από τους πνεύμονες (πλευριτική συλλογή).
Η αύξηση της ποσότητας του υγρού στον περικαρδιακό σάκο μπορεί να διαπιστωθεί με:
- Μαγνητική τομογραφία θώρακος .
- Ακτινογραφία θώρακος.
- Ηλεκτροκαρδιογράφημα (ΗΚΓ).
- Υπερηχοκαρδιογράφημα.
- Μαγνητική ή υπολογιστική τομογραφία καρδιάς.
- Ραδιοϊσοτοπικό έλεγχο.
Οι εξετάσεις αυτές δείχνουν:
- Μεγαλοκαρδία (μεγέθυνση της καρδιάς).
- Σημεία φλεγμονής.
- Ουλοποίηση (ίνωση) και δυσκαμψία του περικαρδίου (συμπιεστική περικαρδίτιδα).
Άλλα ευρήματα ποικίλουν ανάλογα με το αίτιο της περικαρδίτιδας
Προκειμένου να αποκλεισθεί το οξύ έμφραγμα του μυοκαρδίου, ο ιατρός μπορεί να προβεί σε έλεγχο των επιπέδων των καρδιακών ενζύμων CPK-MB και τροπονίνη Ι. Άλλες εργαστηριακές εξετάσεις περιλαμβάνουν:
- Καλλιέργειες αίματος.
- CBC (ο αριθμός όλων των κυττάρων του αίματος ξεχωριστά).
- C-αντιδρώσα πρωτεϊνη.
- Ταχύτητα καθίζησης ερυθροκυττάρων (ΤΚΕ).
- Ορολογικός έλεγχος για HIV λοίμωξη.
- Παρακέντηση του περικαρδίου, με βιοχημική ανάλυση και καλλιέργεια του περικαρδιακού υγρού.
- Δερμοαντίδραση φυματίνης.
Θεραπευτική αντιμετώπιση
Πρέπει να ταυτοποιηθεί, αν είναι εφικτό, το αίτιο της περικαρδίτιδας.
Η φαρμακευτική αγωγή περιλαμβάνει:
- αναλγητικά
- αντιβιοτικά για τη βακτηριακή περικαρδίτιδα
- αντιμυκητιασικά φάρμακα για τη μυκητιασική περικαρδίτιδα
- ασπιρίνη ή κάποιο μη στεροειδές αντιφλεγμονώδες φάρμακο (ΜΣΑΦ), όπως
- ιβουπροφένη, για τη φλεγμονή του περικαρδίου
- κορτικοστεροειδή, όπως πρεδνιζολόνη
- κολχικίνη
- διουρητικά για την απομάκρυνση της περίσσειας του περικαρδιακού υγρού.
Αν η αύξηση του περικαρδιακού υγρού επιφέρει δυσλειτουργία της καρδιάς ή καρδιακό επιπωματισμό, είναι απαραίτητη η παροχέτευσή του από τον περικαρδιακό σάκο. Αυτή η διαδικασία, ονομαζόμενη περικαρδιοκέντηση, μπορεί να πραγματοποιηθεί με τη χρήση βελόνης υπό ηχωκαρδιογραφική καθοδήγηση ή χειρουργικά.
Στην περίπτωση που η περικαρδίτιδα είναι χρόνια, υποτροπιάζουσα, ή συμπιεστική, μπορεί να συστηθεί εκτομή ή αφαίρεση μέρους του περικαρδίου.
Πρόγνωση
Η περικαρδίτιδα κυμαίνεται από ήπιες περιπτώσεις που βελτιώνονται από μόνες τους ως καταστάσεις απειλητικές για τη ζωή. Μπορεί να επιπλακεί με σημαντική αύξηση του υγρού γύρω από την καρδιά και επακόλουθη καρδιακή δυσλειτουργία.
Η έκβαση είναι καλή όταν η διαταραχή αντιμετωπίζεται έγκαιρα. Οι περισσότεροι ασθενείς αναρρώνουν σε 2 εβδομάδες ως 3 μήνες. Ωστόσο, δεν αποκλείονται υποτροπές.
Επιπλοκές
- αρρυθμίες
- καρδιακός επιπωματισμός
- συμπιεστική περικαρδίτιδα, που ενδέχεται να επιφέρει την ανάπτυξη καρδιακής ανεπάρκειας.
Πότε να αποταθείτε στον ιατρό σας.
Επικοινωνήστε με τον ιατρό σας οποτεδήποτε βιώσετε κάποια από τα συμπτώματα της περικαρδίτιδας. Η διαταραχή αυτή μπορεί να καταστεί απειλητική για τη ζωή αν δεν αντιμετωπιστεί εγκαίρως.
Πρόληψη
Πολλές περιπτώσεις δεν επιδέχονται πρόληψης.
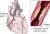
Ασταθής στηθάγχη
Ορισμός
Η ασταθής στηθάγχη είναι μια κατάσταση κατά την οποία η παροχή αίματος και οξυγόνου στο μυοκάρδιο είναι ανεπαρκής. Αποτελεί προοίμιο εμφράγματος του μυοκαρδίου. Οι περισσότεροι ασθενείς βιώνουν ένα αίσθημα θωρακικής δυσφορίας ή δύσπνοια.
Δείτε επίσης:
- Σταθερή στηθάγχη
Εναλλακτικές ονομασίες
Επιδεινούμενη στηθάγχη, στηθάγχη πρόσφατης έναρξης, στηθάγχη-ασταθής, προοδευτική στηθάγχη.
Αίτια, επίπτωση, και παράγοντες κινδύνου
Η νόσος των στεφανιαίων αρτηριών οφειλόμενη σε αθηροσκλήρωση αποτελεί μακράν το συχνότερο αίτιο ασταθούς στηθάγχης. Η αθηροσκλήρωση είναι η ανάπτυξη λιπώδους υλικού, που ονομάζεται αθηρωματική πλάκα, στο τοίχωμα των αρτηριών. Αυτή καθιστά τις αρτηρίες λιγότερο ελαστικές και επιφέρει τη στένωσή τους, με αποτέλεσμα να παρακωλύεται η αιματική ροή προς την καρδιά και να προκαλείται θωρακικός πόνος.
Αρχικά, η στηθάγχη μπορεί να θεωρηθεί σταθερή. Ο θωρακικός πόνος εκλύεται μόνο με τη σωματική προσπάθεια ή την ψυχική φόρτιση, ενώ δε μεταβάλλεται σημαντικά σε συχνότητα ή ένταση με την πάροδο του χρόνου. Η ασταθής στηθάγχη χαρακτηρίζεται από θωρακικό πόνο που είναι αιφνίδιος και προοδευτικά επιδεινούμενος. Ο στηθαγχικός πόνος:
- εκδηλώνεται χωρίς εκλυτικό αίτιο (για παράδειγμα , μπορεί να σας ξυπνήσει από τον ύπνο σας),
- διαρκεί περισσότερο από 15-20 λεπτά,
- ανταποκρίνεται πτωχά στα νιτρώδη (π.χ. νιτρογλυκερίνη),
- ενδέχεται να συνοδεύεται από πτώση της αρτηριακής πίεσης ή σημαντική δύσπνοια.
Οι ασθενείς με ασταθή στηθάγχη έχουν αυξημένο κίνδυνο εμφάνισης οξέος εμφράγματος του μυοκαρδίου.
Ο σπασμός των στεφανιαίων αρτηριών αποτελεί σπάνια αιτία στηθάγχης.
Στους παράγοντες κινδύνου για στεφανιαία νόσο περιλαμβάνονται:
- το άρρεν φύλο
- ο σακχαρώδης διαβήτης
- η προχωρημένη ηλικία
- το οικογενειακό ιστορικό στεφανιαίας νόσου, για συγγενή πρώτου βαθμού σε ηλικία μικρότερη των 50 ετών
- η υπέρταση
- τα υψηλά επίπεδα LDL χοληστερόλης
- τα χαμηλά επίπεδα HDL χοληστερόλης
- η έλλειψη σωματικής άσκησης
- το κάπνισμα
- η παχυσαρκία
Συμπτώματα
Στα συμπτώματα περιλαμβάνονται:
• Αιφνίδιος θωρακικός πόνος που μπορεί να επεκτείνεται στον ώμο, το χέρι, την κάτω γνάθο, τον τράχηλο, την πλάτη, ή άλλη περιοχή του σώματος.
• Πόνος που περιγράφεται σαν σφίξιμο, συμπίεση, κάψιμο, ασφυξία, ή θωρακική δυσφορία.
• Πόνος που συμβαίνει σε ηρεμία και δεν υποχωρεί εύκολα με τη χορήγηση φαρμάκων (νιτρώδη).
Αν πάσχετε ήδη από σταθερή στηθάγχη, μπορεί αυτή να εξελίσσεται σε ασταθή στην περίπτωση που ο στηθαγχικός πόνος:
• αρχίζει να αλλάζει ως προς το χαρακτήρα και την ένταση,
• διαρκεί περισσότερο από 15-20 λεπτά,
• συμβαίνει σε διάφορες χρονικές στιγμές.
Σημεία και διαγνωστικές εξετάσεις
Ο ιατρός θα πραγματοποιήσει πλήρη φυσική εξέταση και θα ελέγξει την αρτηριακή σας πίεση. Ενδέχεται να ακροασθεί, με τη χρήση στηθοσκοπίου, μη φυσιολογικούς ήχους, όπως κάποιο καρδιακό φύσημα ή ακανόνιστο καρδιακό σφυγμό.
Οι διαγνωστικές εξετάσεις για τη στηθάγχη περιλαμβάνουν:
• Αιματολογικές εξετάσεις για τον έλεγχο των επιπέδων κρεατινικής φωσφοκινάσης (CPK), μυοσφαρίνης, και τροπονίνης I και Τ (δείκτες βλάβης του μυοκαρδίου)
• Ηλεκτροκαρδιογράφημα
• Ηχοκαρδιογράφημα
• Δοκιμασίες κοπώσεως, επαγόμενες με άσκηση (π.χ. βάδιση σε κυλιόμενο τάπητα) ή με χορήγηση φαρμάκων (αδενοσίνη, δοβουταμίνη), χωρίς απεικόνιση της καρδιάς ή με απεικόνιση (δοκιμασία κοπώσεως με σπινθηρογράφημα ή ηχωκαρδιογράφημα)
• Υπολογιστική (αξονική) τομογραφία καρδιάς
• Στεφανιογραφία ή αρτηριογραφία των στεφανιαίων αρτηριών (λήψη εικόνων των στεφανιαίων αρτηριών με τη χρήση ακτίνων Χ και σκιαγραφικής ουσίας), αποτελεί την εξέταση εκλογής για τη διάγνωση της στεφανιαίας νόσου.
Θεραπευτική αντιμετώπιση
Ο ιατρός ενδέχεται να συστήσει την εισαγωγή σας στο νοσοκομείο για την καλύτερη παρακολούθηση της κατάστασής σας και την πρόληψη επιπλοκών.
Αντιαιμοπεταλιακά φάρμακα χρησιμοποιούνται συχνά για τη θεραπευτική αντιμετώπιση και την πρόληψη της ασταθούς στηθάγχης. Σε αυτά περιλαμβάνονται η ασπιρίνη και η κλοπιδογρέλη. Τα δύο αυτά φάρμακα συχνά συγχορηγούνται. Η ασπιρίνη (και ενίοτε η κλοπιδογρέλη) μπορεί να μειώσει τον κίνδυνο οξέος εμφράγματος του μυοκαρδίου σε ορισμένους ασθενείς.
Κατά τη διάρκεια ενός επεισοδίου ασταθούς στηθάγχης, ενδεχομένως να σας χορηγηθεί ηπαρίνη και νιτρογλυκερίνη. Άλλες θεραπείες μπορεί να περιλαμβάνουν φάρμακα για τον έλεγχο της αρτηριακής πίεσης, του άγχους, των αρρυθμιών, και της χοληστερόλης (όπως κάποια στατίνη).
Συχνά όταν ένα αγγείο εμφανίζει στένωση ή απόφραξη, μπορεί να πραγματοποιηθεί αγγειοπλαστική και τοποθέτηση ενδαγγειακής πρόθεσης (stent) για τη διάνοιξη της αρτηρίας.
• Αγγειοπλαστική είναι μια διαδικασία διάνοιξης στενωμένων ή φραγμένων αγγείων που παρέχουν αίμα στην καρδιά.
• Η ενδαγγειακή πρόθεση (stent) για τις στεφανιαίες αρτηρίες είναι ένας μικρός, μεταλλικός, δικτυωτός σωλήνας που ανοίγει (διευρύνεται διαμετρικά) κατά την τοποθέτηση του στον αυλό του αγγείου. Συνήθως τοποθετείται μετά από αγγειοπλαστική. Συμβάλλει στην πρόληψη της επαναστένωσης και απόφραξης της αρτηρίας. Προς αυτήν την κατεύθυνση συνεισφέρουν και οι επικαλυμμένες με φάρμακα ενδαγγειακές προθέσεις (drug-eluting stents), γνωστές και ως φαρμακευτικά stents.
Η εγχείρηση αορτοστεφανιαίας παράκαμψης ενδέχεται να αποτελεί την ενδεδειγμένη θεραπεία για ορισμένους ασθενείς. Αυτό εξαρτάται από το ποιές και πόσες στεφανιαίες αρτηρίες έχουν στενωθεί, καθώς και το βαθμό στένωσής τους.
Πρόγνωση
Η πορεία της υγείας σας εξαρτάται από πλήθος παραγόντων. Σε αυτούς περιλαμβάνονται:
• η σοβαρότητα της στεφανιαίας νόσου,
• η σοβαρότητα του πιο πρόσφατου επεισοδίου ασταθούς στηθάγχης,
• το ιστορικό οξέος εμφράγματος του μυοκαρδίου,
• το είδος της φαρμακευτικής αγωγής που λαμβάνατε κατά την έναρξη του επεισοδίου ασταθούς στηθάγχης,
• η αντλητική ικανότητα του μυοκαρδίου.
Οι αρρυθμίες και η εκδήλωση οξέος εμφράγματος του μυοκαρδίου μπορούν να επιφέρουν αιφνίδιο θάνατο.
Επιπλοκές
Η ασταθής στηθάγχη ενδέχεται να οδηγήσει σε οξύ έμφραγμα του μυοκαρδίου.
Επικοινωνήστε με τον ιατρό σας
Επικοινωνήστε αμέσως με τον ιατρό σας αν αναπτύξετε συμπτώματα ασταθούς στηθάγχης.
Ζητήστε ιατρική συμβουλή αν εκδηλώσετε οποιοδήποτε σύμπτωμα στηθάγχης.
Αν θεωρείτε ότι βιώνετε οξύ έμφραγμα του μυοκαρδίου, αναζητήστε άμεση ιατρική αντιμετώπιση.
Πρόληψη
Αλλαγές στον τρόπο ζωής μπορούν συνεισφέρουν στην πρόληψη των επεισοδίων στηθάγχης. Ο ιατρός ενδέχεται να σας συστήσει:
• Να μειώσετε το βάρος σας αν είστε υπέρβαρος/η.
• Να διακόψετε το κάπνισμα.
Επίσης πρέπει να διατηρείτε υπό αυστηρό έλεγχο την αρτηριακή σας πίεση, ενδεχόμενο σακχαρώδη διαβήτη, και τα επίπεδα χοληστερόλης στο αίμα. Ορισμένες μελέτες έχουν δείξει ότι ακόμη και όχι ιδιαίτερα δραστικές αλλαγές στον τρόπο ζωής μπορούν να προλάβουν την επιδείνωση των στενώσεων στις αρτηρίες και ίσως να επιφέρουν τη βελτίωσή τους.
Αν έχετε έναν ή περισσότερους παράγοντες κινδύνου για καρδιοπάθεια, συζητήστε με τον ιατρό σας το ενδεχόμενο λήψης ασπιρίνης ή άλλων φαρμάκων για την πρόληψη οξέος εμφράγματος του μυοκαρδίου. Η χορήγηση ασπιρίνης (75-325 mg ημερησίως) ή κλοπιδογρέλης μπορεί να συμβάλλει στην πρόληψη οξέος εμφράγματος του μυοκαρδίου σε ορισμένους ασθενείς. Η θεραπεία με ασπιρίνη συστήνεται όταν το προσδοκώμενο όφελος υπερβαίνει τον κίνδυνο παρενεργειών από το γαστρεντερικό σύστημα.
Στεφανιαία νόσος
Ορισμός
Στεφανιαία νόσος της καρδιάς είναι η στένωση των στεφανιαίων αρτηριών που τροφοδοτούν την καρδιά με αίμα και οξυγόνο. Η στεφανιαία νόσος είναι γνωστή και ως νόσος της στεφανιαίας αρτηρίας.
Δείτε επίσης:
• Έμφραγμα
• Ασταθής στηθάγχη
Εναλλακτικοί ορισμοί
Νόσος της στεφανιαίας αρτηρίας, Αθηρωματική καρδιακή νόσος, CHD, CAD
Αιτίες, περιστατικά και παράγοντες κινδύνου
Η στεφανιαία νόσος συνήθως οφείλεται στον σχηματισμό και εναπόθεση στο εσωτερικό τοίχωμα των στεφανιαίων αρτηριών λίπους και ενός υλικού που ονομάζεται πλάκα αθηρωμάτωσης. Αυτό προκαλεί στένωση του αυλού των αρτηριών. Καθώς οι στεφανιαίες αρτηρίες στενεύουν, η ροή του αίματος προς την καρδιά μπορεί να επιβραδυνθεί ή και να σταματήσει. Αυτό μπορεί να προκαλέσει πόνο στο στέρνο (σταθερή στηθάγχη), δύσπνοια, έμφραγμα και άλλα συμπτώματα.
Η στεφανιαία νόσος είναι η πρώτη αιτία θανάτου για άντρες και γυναίκες στις ΗΠΑ.
Πολλοί παράγοντες αυξάνουν την πιθανότητα καρδιακής νόσου:
• Οι άντρες στην ηλικία των 40 διατρέχουν μεγαλύτερο κίνδυνο από τις γυναίκες για εμφάνιση στεφανιαίας νόσου. Όμως, καθώς οι γυναίκες μεγαλώνουν (ιδιαίτερα μετά την εμμηνόπαυση), ο κίνδυνος γι’ αυτές αυξάνει σχεδόν ανάλογα με εκείνον των ανδρών. Δείτε: Καρδιοπάθεια και γυναίκες
• Ατελή γονίδια (κληρονομικότητα) μπορεί να αυξήσουν τον κίνδυνο. Είναι πιθανότερο να προσβληθείτε από τη νόσο αν κάποιος στην οικογένειά σας έχει ιστορικό καρδιοπάθειας – ειδικά πριν την ηλικία των 50 χρόνων. Ο κίνδυνος στεφανιαίας νόσου αυξάνει με την ηλικία.
• Ο διαβήτης είναι ισχυρός παράγοντας κινδύνου για καρδιοπάθεια.
• Η υψηλή αρτηριακή πίεση αυξάνει τον κίνδυνο για στεφανιαία νόσο και καρδιακή ανεπάρκεια.
• Μη φυσιολογικά επίπεδα χοληστερόλης: Η LDL (‘κακή’) χοληστερόλη πρέπει να είναι όσο γίνεται χαμηλότερη ενώ η ΗDL (‘καλή’) χοληστερόλη όσο υψηλότερη γίνεται.
• Το μεταβολικό σύνδρομο σχετίζεται με υψηλά επίπεδα τριγλυκεριδίων, υψηλή αρτηριακή πίεση, υπερβολική συγκέντρωση λίπους γύρω από τη μέση, και υψηλά επίπεδα ινσουλίνης. Άτομα που αντιμετωπίζουν τέτοια προβλήματα διατρέχουν μεγαλύτερο κίνδυνο καρδιοπάθειας.
• Η χρόνια νεφρική πάθηση μπορεί να αυξήσει τον κίνδυνο.
• Προϋπάρχουσα αρτηριοσκλήρυνση ή σκλήρυνση των αρτηριών σε άλλο σημείο του σώματος (παράδειγμα: εγκεφαλικό επεισόδιο και ανεύρυσμα κοιλιακής αορτής) αυξάνει τον κίνδυνο ανάπτυξης στεφανιαίας νόσου.
• Άλλοι παράγοντες κινδύνου είναι η κατάχρηση αλκοόλ, η έλλειψη φυσικής άσκησης και το υπερβολικό άγχος.
Υψηλότερα από τα φυσιολογικά επίπεδα ενός αμινοξέος που ονομάζεται ομοκυστεΐνη, σχετίζονται επίσης με αυξημένο κίνδυνο εμφράγματος.
Συμπτώματα
Τα συμπτώματα μπορεί να είναι εμφανή αλλά ορισμένες φορές μπορεί να έχετε προσβληθεί από τη νόσο και να μην εμφανίζετε συμπτώματα.
Πόνος στο στέρνο ή δυσφορία (στηθάγχη) είναι το πιο σύνηθες σύμπτωμα. Τον πόνο αυτόν τον νιώθετε όταν δεν φθάνει στην καρδιά αρκετό αίμα και οξυγόνο. Το πόσο οξύς είναι ο πόνος διαφέρει από άτομο σε άτομο.
• Μπορεί να νιώθετε βάρος ή σφίξιμο στην καρδιά. Νιώθετε τον πόνο πίσω από το στέρνο αλλά και στον λαιμό, στους βραχίονες, το στομάχι ή ψηλά στην πλάτη.
• Ο πόνος συνήθως εκδηλώνεται κατά τη διάρκεια σωματικής προσπάθειας ή συναισθηματικής φόρτισης και φεύγει με την ανάπαυση ή με τη χρήση ενός φαρμάκου που ονομάζεται νιτρογλυκερίνη.
• Αλλά συμπτώματα είναι η δύσπνοια και η καταβολή δυνάμεων κατά τη διάρκεια σωματικής προσπάθειας.
Δείτε: Καρδιακή ανεπάρκεια – συμπτώματα καρδιακής ανεπάρκειας
Σημάδια και εξετάσεις
Η διάγνωση της στεφανιαίας νόσου γίνεται με διάφορες εξετάσεις. Συνήθως, ο γιατρός θα ζητήσει περισσότερες από μία εξετάσεις πριν καταλήξει σε διάγνωση.
Στις εξετάσεις περιλαμβάνονται:
• Ηλεκτροκαρδιογράφημα
• Τεστ κοπώσεως
• Σπινθηρογράφημα
• Αγγειογραφία με μαγνητική τομογραφία για την ανίχνευση ασβέστωσης στο εσωτερικό των αρτηριών – όσο περισσότερη η ασβέστωση τόσο μεγαλύτερος ο κίνδυνος στεφανιαίας νόσου
• Αγγειογραφία με αξονική τομογραφία – μια μη παρεμβατική μέθοδος απεικόνισης των αρτηριών
• Ηχωμαγνητική αγγειογραφία
• Στεφανιογραφία /αγγειογραφία με καθετήρα - μια παρεμβατική μέθοδος για την αξιολόγηση των καρδιακών αρτηριών με τη χρήση ακτίνων X
Θεραπεία
Μπορεί να χρειαστεί να πάρετε ένα ή περισσότερα φάρμακα για την αντιμετώπιση της αρτηριακής πίεσης, του διαβήτη ή της υψηλής χοληστερόλης. Ακολουθήστε πιστά τις οδηγίες του γιατρού σας ώστε να προλάβετε τυχόν επιδείνωση της στεφανιαίας νόσου. Στόχοι της θεραπείας όσων πάσχουν από στεφανιαία νόσο πρέπει να είναι:
• LDL χοληστερόλη μικρότερη ή ίση με 100mg/dL
• Αιμογλοβίνη (HbA1c) μικρότερη ή ίση με 7%\
• Αρτηριακή πίεση μικρότερη ή ίση με 120/80 mmHg
H λήψη ασπιρίνης με ή χωρίς κλοπιδογρέλη (Plavix) βοηθά στην αποτροπή δημιουργίας θρόμβων αίματος στις αρτηρίες και μειώνει τον κίνδυνο εμφράγματος. Ρωτήστε τον γιατρό σας όμως αν πρέπει να τα παίρνετε.
Η θεραπεία εξαρτάται από τα συμπτώματα και τη σοβαρότητα της νόσου. Ο γιατρός σας μπορεί να σας συστήσει ένα ή περισσότερα φάρμακα για τη θεραπεία της στεφανιαίας νόσου, όπως:
• Αναστολείς του μετατρεπτικού ενζύμου αγγειοτασίνης (ΑCE) για τη μείωση της αρτηριακής πίεσης και την προστασία της καρδιάς
• Β-αναστολείς για τη μείωση των καρδιακών παλμών, της αρτηριακής πίεσης και την οξυγόνωση της καρδιάς
• Αποκλειστές ασβεστίου που ξεκουράζουν τις αρτηρίες και μειώνουν την αρτηριακή πίεση και την άσκηση πίεσης στην καρδιά
• Διουρητικά για τη μείωση της αρτηριακής πίεσης και την αντιμετώπιση της καρδιακής ανεπάρκειας
• Νιτρικά άλατα (όπως η νιτρογλυκερίνη) που σταματούν τον πόνο στο στήθος και βελτιώνουν την αιμάτωση της καρδιάς
• Στατίνες για τη μείωση της χοληστερόλης
ΠΟΤΕ ΜΗ ΔΙΑΚΟΠΤΕΤΕ ΑΠΟΤΟΜΑ ΤΑ ΦΑΡΜΑΚΑ ΑΥΤΑ. Συμβουλευτείτε πάντα τον γιατρό σας. Η απότομη διακοπή των φαρμάκων αυτών μπορεί να επιδεινώσει τη στηθάγχη σας ή να προκαλέσει έμφραγμα.
Οι μέθοδοι και οι χειρουργικές επεμβάσεις για την αντιμετώπιση της στεφανιαίας νόσου είναι:
• Αγγειοπλαστική και τοποθέτηση stent, που ονομάζεται διαδερμική στεφανιαία αγγειοπλαστική (PCI)
• Xειρουργική επέμβαση by-pass
• Μικροχειρουργική επέμβαση
Οι αλλαγές στον τρόπο ζωής είναι πολύ σημαντική. Ο γιατρός σας πιθανόν θα σας συστήσει:
• Να αποφεύγετε ή να μειώσετε την κατανάλωση αλατιού (νατρίου)
• Να υιοθετήσετε ένα φιλικό προς την καρδιά διαιτολόγιο – φτωχό σε κορεσμένα ή τρανς λίπη και χοληστερόλη
• Να γυμνάζεστε συστηματικά και να διατηρείτε το σωστό βάρος
• Να διατηρείτε το σάκχαρο του αίματος υπό έλεγχο σε περίπτωση διαβήτη
• Να κόψετε το κάπνισμα
Πρόγνωση
Κάθε άνθρωπος αναρρώνει διαφορετικά. Κάποια άτομα μπορούν να διατηρήσουν μια υγιή ζωή αλλάζοντας τις διατροφικές τους συνήθειες, κόβοντας το κάπνισμα και λαμβάνοντας τα φάρμακα που θα τους συστήσει ο γιατρός τους. Άλλοι μπορεί να χρειαστούν χειρουργική επέμβαση ή αγγειοπλαστική.
Παρόλο που κάθε περίπτωση είναι διαφορετική, η έγκαιρη διάγνωση της στεφανιαίας νόσου γενικά έχει καλή πρόγνωση.
Επιπλοκές
• Έμφραγμα
• Καρδιακή ανεπάρκεια
• Ασταθής στηθάγχη
• Αιφνίδιος θάνατος
Καλέστε τον γιατρό σας
Αν ανήκετε σε ομάδα υψηλού κινδύνου για στεφανιαία νόσο, συμβουλευτείτε τον γιατρό σας για τρόπους πρόληψης και πιθανή θεραπεία.
Καλέστε αμέσως τον γιατρό σας ή το 166 ή πηγαίνετε στο νοσοκομείο αν έχετε:
• Στηθάγχη
• Δύσπνοια
• Συμπτώματα εμφράγματος
Πρόληψη
Επισκέπτεσθε συχνά τον γιατρό σας.
Χρήσιμες συμβουλές για την πρόληψη της στεφανιαίας νόσου ή τη μείωση του κινδύνου εμφάνισής της:
• Αποφύγετε ή μειώστε το άγχος όσο περισσότερο μπορείτε.
• Μην καπνίζετε.
• Τρώτε ισορροπημένα γεύματα φτωχά σε λίπος και χοληστερόλη και πλούσια σε φρούτα και λαχανικά, καθημερινά.
• Γυμνάζεστε τακτικά. Αν το βάρος σας θεωρείται φυσιολογικό, γυμνάζεστε τουλάχιστον 30 λεπτά την ημέρα. Αν είστε υπέρβαροι ή παχύσαρκοι, οι ειδικοί πιστεύουν ότι πρέπει να γυμνάζεστε 60-90 λεπτά την ημέρα.
• Κρατάτε την αρτηριακή σας πίεση κάτω από τα 130/80 mmHg αν πάσχετε από διαβήτη ή χρόνια νεφρική νόσο, και κάτω από τα 140/90 σε κάθε άλλη περίπτωση.
• Έχετε υπό έλεγχο την χοληστερόλη σας και το σάκχαρο του αίματος.
Λογική κατανάλωση αλκοόλ (ένα ποτήρι την ημέρα για τις γυναίκες, δύο για τους άντρες) μπορεί να μειώσει τον κίνδυνο καρδιαγγειακών προβλημάτων. Αντίθετα, η μεγαλύτερη κατανάλωση μπορεί να βλάψει αντί να ωφελήσει.
Αν ανήκετε σε ομάδα υψηλού κινδύνου για στεφανιαία νόσο, ρωτήστε τον γιατρό σας μήπως πρέπει να παίρνετε μια ασπιρίνη την ημέρα ώστε να προλάβετε ένα έμφραγμα ή ένα εγκεφαλικό. Ενδέχεται να σας συστήσει χαμηλή δόση ασπιρίνης σε περίπτωση που το όφελος κριθεί υπέρτερο των πιθανών γαστρεντερικών παρενεργειών.
Οι νέες κατευθυντήριες γραμμές στην ιατρική δεν είναι πλέον υπέρ της θεραπείας με ορμονική υποκατάσταση, βιταμίνες Ε και C, αντιοξειδωτικά ή φολικό οξύ για την πρόληψη των καρδιοπαθειών. Η χρήση ορμονικής υποκατάστασης στις γυναίκες που πλησιάζουν την εμμηνόπαυση ή μετά από αυτήν είναι αμφιλεγόμενη αυτή τη στιγμή.
Αγκυλωτική σπονδυλίτιδα
Ορισμός
Η αγκυλωτική σπονδυλίτιδα είναι μια ασθένεια που εξελίσσεται μακροπρόθεσμα και προκαλεί φλεγμονή στις αρθρώσεις ανάμεσα στους σπονδύλους και στις αρθρώσεις μεταξύ σπονδυλικής στήλης και λεκάνης. Τελικά, οι σπόνδυλοι που έχουν προσβληθεί ενώνονται μεταξύ τους και γίνονται δύσκαμπτοι (αγκύλωση).
Δείτε επίσης: Αρθρίτιδα
Εναλλακτικοί ορισμοί
Ρευματοειδής σπονδυλίτιδα – Σπονδυλίτιδα – Σπονδυλοαρθροπάθεια – Οροαρνητική αρθροπάθεια
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Η αιτία της αγκυλωτικής σπονδυλίτιδας δεν είναι γνωστή αλλά τα γονίδια φαίνεται πως παίζουν έναν ρόλο.
Η ασθένεια συνήθως εμφανίζεται σε ηλικίες μεταξύ των 20 και 40 χρόνων, αλλά μπορεί να εμφανιστεί και πριν την ηλικία των 10. Προσβάλλει περισσότερο τους άνδρες παρά τις γυναίκες. Στους παράγοντες κινδύνου περιλαμβάνονται:
• Οικογενειακό ιστορικό αγκυλωτικής σπονδυλίτιδας
• Φύλο (άνδρας)
Συμπτώματα
Η ασθένεια ξεκινά με πόνο χαμηλά στην πλάτη που έρχεται και φεύγει.
• Ο πόνος και η δυσκαμψία χειροτερεύουν το βράδυ, νωρίς το πρωί ή όταν δεν υπάρχει σωματική δραστηριότητα. Μπορεί ακόμα και να σας ξυπνήσει από τον ύπνο.
• Ο πόνος συνήθως υποχωρεί με σωματική δραστηριότητα ή άσκηση.
• Ο πόνος στην πλάτη μπορεί να ξεκινά από τις ιερολαγόνιες αρθρώσεις (μεταξύ της λεκάνης και της σπονδυλικής στήλης). Συν τω χρόνω, μπορεί να επεκταθεί σε μέρος της σπονδυλικής στήλης ή και σε ολόκληρη τη σπονδυλική στήλη.
Μπορεί να χάσετε μέρος της κινητικότητας του κάτω μέρους της σπονδυλικής στήλης. Επίσης ίσως να μην μπορείτε να τεντώσετε εντελώς το στήθος επειδή προσβάλλονται και οι αρθρώσεις μεταξύ των πλευρών.
Η κόπωση είναι ένα επίσης σύνηθες σύμπτωμα.
Άλλα, λιγότερο συνήθη, συμπτώματα είναι:
• Φλεγμονή του ματιού ή ιρίτιδα
• Πόνος στις φτέρνες
• Πόνος και δυσκαμψία στα ισχία
• Πόνος και οίδημα στις αρθρώσεις των ώμων, των γονάτων και των αστραγάλων
• Απώλεια όρεξης
• Ελαφρός πυρετός
• Απώλεια βάρους
Ενδείξεις και εξετάσεις
Στις διαγνωστικές εξετάσεις περιλαμβάνονται:
• Γενική αίματος
• Ταχύτητα καθίζησης
• Αντιγόνο HLA-B27
• Ακτινογραφίες σπονδυλικής στήλης και λεκάνης
Θεραπεία
Ο γιατρός μπορεί να σας συστήσει μη στερινοειδή αντιφλεγμονώδη φάρμακα (NSAIDs) για τον έλεγχο του πόνου και τη μείωση της φλεγμονής.
Μια άλλη θεραπεία που συνιστάται είναι με κορτικοστεροειδή φάρμακα ή με φάρμακα που καταστέλλουν το ανοσοποιητικό σύστημα. Ορισμένα φάρμακα που ονομάζονται αναστολείς TNF (ετανερσέπτη, ανταλιμουμάμπη, ινφλιξιμάμπη) και μπλοκάρουν μια φλεγμονώδη πρωτεΐνη, έχουν αποδειχτεί αποτελεσματικά στη βελτίωση των συμπτωμάτων της αγκυλωτικής σπονδυλίτιδας.
Ορισμένοι θεράποντες χρησιμοποιούν φάρμακα που μπλοκάρουν την ανάπτυξη των κυττάρων (κυτοτοξικά φάρμακα) σε άτομα που δεν ανταποκρίνονται ικανοποιητικά στα κορτικοστεροειδή ή που είναι εξαρτημένα από υψηλές δόσεις κορτικοστεροειδών.
Χειρουργική επέμβαση μπορεί να γίνει αν ο πόνος ή η βλάβη στις αρθρώσεις είναι σοβαρή.
Οι ασκήσεις μπορούν να βοηθήσουν στη βελτίωση της στάσης του σώματος και στην αναπνοή. Ο ύπνος σε ευθεία ύπτια θέση μπορεί επίσης να βοηθήσει στη σωστή στάση του σώματος.
Πρόγνωση
Η πορεία της ασθένειας είναι απρόβλεπτη. Τα συμπτώματα έρχονται και φεύγουν ανά πάσα στιγμή. Τα περισσότερα άτομα μπορούν να κινούνται εκτός κι αν έχουν προσβληθεί σοβαρά τα ισχία.
Επιπλοκές
Σπάνια, οι ασθενείς μπορεί να υποστούν ανεπάρκεια αορτής και καρδιακές αρρυθμίες.
Ορισμένοι ασθενείς μπορεί να υποστούν κυστική ίνωση ή αποφρακτική πνευμονοπάθεια.
Καλέστε τον γιατρό σας
Καλέστε τον γιατρό σας αν:
• Παρουσιάζετε συμπτώματα αγκυλωτικής σπονδυλίτιδας
• Πάσχετε από αγκυλωτική σπονδυλίτιδα και παρουσιάσετε νέα συμπτώματα κατά τη διάρκεια της θεραπείας
Πρόληψη
Τρόπος πρόληψης δεν υπάρχει. Η γνώση των παραγόντων κινδύνου μπορεί να οδηγήσει σε έγκαιρη διάγνωση και θεραπεία.
Ανεύρυσμα κοιλιακής αορτής
Ορισμός
Ανεύρυσμα κοιλιακής αορτής έχουμε όταν το μεγάλο αιμοφόρο αγγείο (αορτή) που μεταφέρει αίμα από την καρδιά στην κοιλιακή χώρα, τη λεκάνη και τα πόδια διογκώνεται αφύσικα και μοιάζει με φουσκωμένο μπαλόνι.
Εναλλακτικοί ορισμοί
Ανεύρυσμα – αορτικό
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Το ακριβές αίτιο δεν είναι γνωστό αλλά παράγοντες που αυξάνουν τον κίνδυνο δημιουργίας ανευρύσματος της αορτής αποτελούν μεταξύ άλλων:
- Το κάπνισμα
- Η υψηλή αρτηριακή πίεση
- Η υψηλή χοληστερίνη
- Το ανδρικό φύλο
- Το εμφύσημα
- Γενετικοί παράγοντες (κληρονομικότητα)
- Η παχυσαρκία
Συμπτώματα
Τα ανευρύσματα αναπτύσσονται αργά κατά τη διάρκεια πολλών χρόνων και συχνά δεν δημιουργούν συμπτώματα. Αν ένα ανεύρυσμα διευρυνθεί γρήγορα, διαρραγεί (ραγέν ανεύρυσμα) ή δημιουργηθεί διαρροή αίματος στο τοίχωμα του αγγείου (αορτικός διαχωρισμός), τα συμπτώματα μπορεί να έχουν ταχεία εξέλιξη.
Τα συμπτώματα της ρήξης είναι:
- Πόνος στην κοιλιακή χώρα ή την πλάτη – οξύς, ξαφνικός, επίμονος ή διαρκής. Ο πόνος μπορεί να διαχέεται στη βουβωνική χώρα, τους γλουτούς ή τα πόδια.
- Ιδρωμένο (υγρό) δέρμα
- Ναυτία και εμετός
- Ταχυκαρδία
- Εικόνα σοκ
Ενδείξεις και εξετάσεις
Ο γιατρός σας θα εξετάσει την κοιλιά σας και συμπληρωματικά θα πάρει τον σφυγμό σας και την αίσθηση των ποδιών. Ο γιατρός μπορεί να διαγνώσει:
- Μαλακή μάζα στην κοιλιακή χώρα
- Σκληρή ή άκαμπτη κοιλιά
- Αίσθημα παλμών στην κοιλιακή χώρα
Και οι δύο αυτές εξετάσεις μπορούν να πραγματοποιηθούν και όταν έχετε συμπτώματα.
Θεραπεία
Αν έχετε εσωτερική αιμορραγία από ανεύρυσμα αορτής, πρέπει να υποβληθείτε σε ανοικτή χειρουργική επέμβαση για αποκατάσταση του ανευρύσματος.
Αν το ανεύρυσμα είναι μικρό και δεν δίνει συμπτώματα:
- Εσείς και ο γιατρός σας πρέπει να αποφασίσετε αν ο κίνδυνος της χειρουργικής επέμβασης είναι μικρότερος από τον κίνδυνο αιμορραγίας αν δεν υποβληθείτε στην επέμβαση.
- Ο γιατρός σας μπορεί να σας συστήσει να ελέγχετε το μέγεθος του ανευρύσματος με ένα ετήσιο υπερηχογράφημα, για να παρακολουθείτε αν μεγαλώνει.
Η χειρουργική επέμβαση συνιστάται συνήθως σε ασθενείς με ανευρύσματα διαμέτρου μεγαλύτερης των 5,5 εκ., που μεγαλώνουν γρήγορα. Ο στόχος είναι να πραγματοποιηθεί η επέμβαση πριν υπάρξουν επιπλοκές ή εκδηλωθούν συμπτώματα.
Υπάρχουν δύο χειρουργικές προσεγγίσεις:
- Στην παραδοσιακή (ανοικτή) επέμβαση, γίνεται μια μεγάλη τομή στην κοιλιακή χώρα. Το ελαττωματικό αγγείο αντικαθίσταται από τεχνητό μόσχευμα, όπως είναι το Dacron.
- H άλλη προσέγγιση ονομάζεται ενδαγγειακή επικαλυμμένη ενδοπρόσθεση (stent graft). H επέμβαση αυτή δεν απαιτεί μεγάλη τομή στην κοιλιακή χώρα, γι’ αυτό κι έχει μικρότερη περίοδο ανάρρωσης. Η αποκατάσταση με ενδοπρόσθεση σπανίως πραγματοποιείται σε ανεύρυσμα που έχει ρωγμή ή αιμορραγεί.
Πρόγνωση
Η εξέλιξη είναι συνήθως καλή αν ένας έμπειρος χειρουργός αποκαταστήσει το ανεύρυσμα πριν διαρραγεί (σπάσει). Ωστόσο, ποσοστό μικρότερο από το 40% των ασθενών επιβιώνουν από τη ρήξη ανευρύσματος κοιλιακής αορτής.
Επιπλοκές
Η ρήξη ανευρύσματος κοιλιακής αορτής αποτελεί επείγον ιατρικό περιστατικό. Διαχωρισμός της αορτής επέρχεται όταν το εσώτατο στρώμα του τοιχώματος της αρτηρίας σχίζεται και δημιουργεί διαρροή αίματος στο τοίχωμα της αρτηρίας. Αυτό συνηθέστερα συμβαίνει στην αορτή στο ύψος του θώρακα.
Στις επιπλοκές περιλαμβάνονται:
- Αρτηριακή εμβολή (ισχαιμία)
- Έμφραγμα
- Υποβολαιμικό σοκ (καταπληξία)
- Νεφρική ανεπάρκεια
- Εγκεφαλικό επεισόδιο
Πότε να καλέσετε τον γιατρό σας
Απευθυνθείτε στα Επείγοντα Περιστατικά νοσοκομείου ή καλέστε το 166 αν νιώσετε πόνο στην κοιλιά ή στην πλάτη που δεν περνά ή είναι πολύ έντονος.
Πρόληψη
Για να μειώσετε τις πιθανότητες ανάπτυξης ανευρύσματος:
- Η υιοθέτηση φιλικής προς την καρδιά υγιεινής διατροφής, η διακοπή του καπνίσματος αν καπνίζετε και ο περιορισμός του στρες, μειώνουν τις πιθανότητες απόφραξης αρτηρίας σας στο μέλλον.
- Ο γιατρός σας μπορεί να σας συστήσει φάρμακα για τη μείωση της χοληστερίνης σας.
- Αν σας έχουν χορηγήσει φάρμακα για την πίεση ή τον διαβήτη, να τα παίρνετε σύμφωνα με τις οδηγίες του γιατρού σας.
Οστεοπόρωση
Ορισμός
Η οστεοπόρωση είναι η αραίωση του οστίτη ιστού και η απώλεια της οστικής πυκνότητας- μάζας, με τη πάροδο του χρόνου.
Εναλλακτικοί ορισμοί
Λεπτά -αδύναμα οστά.
Αίτια, συχνότητα και παράγοντες κινδύνου
Η οστεοπόρωση είναι ο συνηθέστερος τύπος οστικής ανωμαλίας.
Η οστεοπόρωση εμφανίζεται όταν ο οργανισμός παύει να παράγει ικανοποιητική ποσότητα οστίτη ιστού (θεμέλια οστική ουσία), όταν υπέρ-απορροφάται οστίτης ιστός από τον οργανισμό ή όταν συμβαίνουν και τα δύο.
Το ασβέστιο και ο φώσφορος αποτελούν δύο μέταλλα, ουσιώδη για τον σχηματισμό των οστών. Καθ’ όλη η διάρκεια της νεαρής ηλικίας, ο οργανισμός χρησιμοποιεί τα παραπάνω μέταλλα για να παράγει οστίτη ιστό. Η μειωμένη πρόσληψη ή η δυσαπορρόφηση ασβεστίου από τον οργανισμό, μπορεί να οδηγήσει σε διαταραχή της οστικής παραγωγής και του οστίτη ιστού.
Με τη πάροδο του χρόνου, είναι πολύ πιθανό, το ασβέστιο κι ο φώσφορος να επαναπορροφούνται από τα οστά πίσω στον οργανισμό, με αποτέλεσμα ο οστίτης ιστός να καθίσταται αδύναμος. Επομένως τα οστά γίνονται εύθραυστα κι ευάλωτα σε σκελετικά κατάγματα, ακόμη και χωρίς την πρόκληση τραυματισμών.
Συνήθως, η παραπάνω απώλεια συμβαίνει σταδιακά, με το πέρασμα της ηλικίας. Σε πολλές περιπτώσεις, το άτομο μπορεί να υποστεί κάποιο σκελετικό κάταγμα, χωρίς καν να γνωρίζει ότι πάσχει από οστεοπόρωση. Ωστόσο κατά τη χρονική στιγμή που θα συμβεί κάποιο κάταγμα, η πάθηση ήδη βρίσκεται σε προχωρημένο στάδιο και η ζημιά είναι σοβαρή.
Οι κύριες αιτίες εμφάνισης της νόσου, είναι η μείωση των οιστρογόνων στις γυναίκες, κατά την εμμηνόπαυση και η μείωση της τεστοστερόνης στους άνδρες. Οι γυναίκες άνω των 50 ετών, καθώς και οι άνδρες άνω των 70 ετών, διατρέχουν υψηλό κίνδυνο εμφάνισης της οστεοπόρωσης.
Άλλες αιτίες περιλαμβάνουν:
- Την καθήλωση στο κρεβάτι
- Χρόνια ρευματοειδής αρθρίτιδα, χρόνια νεφρική διαταραχή, διατροφικές διαταραχές
- Η φαρμακευτική λήψη κορτικοστεροειδών (πρεδνηζόνη, μεθυλπρεδνηζολόνη) καθημερινά για διάστημα μεγαλύτερο των 3 μηνών ή η λήψη αντιεπιλληπτικών σκευασμάτων
- Ο υπερπαραθυροειδισμός
Οι λευκές γυναίκες, κυρίως εκείνες με θετικό οικογενειακό ιστορικό, διατρέχουν κάποιο κίνδυνο εμφάνισης της πάθησης. Άλλοι παράγοντες κινδύνου περιλαμβάνουν:
- Απουσία του καταμήνιου κύκλου (αμηνόρροια) για μεγάλες χρονικές περιόδους
- Κατανάλωση μεγάλης ποσότητας αλκοόλ
- Θετικό οικογενειακό ιστορικό
- Ιστορικό ορμονοθεραπείας για καρκίνο του προστάτη ή καρκίνου του μαστού
- Χαμηλό σωματικό βάρος
- Κάπνισμα
- Ανεπαρκής ποσότητα ασβεστίου στη διατροφή
Συμπτώματα
Δεν υπάρχουν συμπτώματα στα πρώιμα στάδια της νόσου.
Τα συμπτώματα που εμφανίζονται σε προχωρημένο πλέον στάδιο της νόσου, περιλαμβάνουν:
- οστικό άλγος ή ευαισθησία
- κατάγματα σε μικροτραυματισμούς (περιφερικό τμήμα της κερκίδας – κάταγμα του Colle – ή του αυχένα του μηριαίου) ή χωρίς τραυματισμούς, δηλ. (σφηνοειδές) κάταγμα σπονδύλου της θωρακικής μοίρας
- ελάττωση αναστήματος (έως και 15 εκατοστά) με τη πάροδο του χρόνου
- άλγη χαμηλά στην σπονδυλική στήλη, που οφείλονται σε κατάγματα σπονδύλων
- αυχενικό άλγος που οφείλεται επίσης σε κατάγματα σπονδύλων
- υπέρμετρη ραχιαία κύφωση (καμπούρα της γριάς)
Σημεία και παρακλινικές εξετάσεις
Η μέτρηση της μεταλλικής οστικής πυκνότητας (ειδικότερα το πυκνόμετρο ή η απορρόφηση ακτίνων διπλής ενέργειας – DEXA) γίνεται για την έγκαιρη διάγνωση της ύπαρξης χαμηλής οστικής μάζας, προκειμένου να εκτιμήσει ο θεράπων ιατρός σας, το επερχόμενο κίνδυνο κατάγματος. Για περισσότερες πληροφορίες για το πότε θα πρέπει να υποβληθείτε στη συγκεκριμένη εξέταση, βλ. «μέτρηση οστικής πυκνότητας ή οστική πυκνομετρία».
Ένας ειδικός τύπος υπολογιστικής τομογραφίας της σπονδυλικής στήλης που φανερώνει την απώλεια της μεταλλικής οστικής πυκνότητας, η ποσοτική αξονική τομογραφία , χρησιμοποιείται σε σπάνιες μόνο περιπτώσεις.
Σε σοβαρές περιπτώσεις, η ακτινογραφία μηρού ή της σπονδυλικής στήλης, αποκαλύπτει κάποιο κάταγμα ή καθίζηση σπονδύλου. Ωστόσο οι απλές ακτινογραφίες δεν αποτελούν διαγνωστικές εξετάσεις της οστεοπόρωσης.
Ίσως χρειαστείτε και περαιτέρω αιματολογικές εξετάσεις κι εξετάσεις ούρων, αν υπάρχει η υπόνοια συσχέτισης της απώλειας της οστικής μάζας στον οργανισμό, με κάποια παθολογική κατάσταση, εν αντιθέσει, αν παρατηρείται απλά, η συνήθη απώλεια της οστικής μάζας, με τη πάροδο της ηλικίας.
Θεραπεία
Σκοπός της θεραπείας είναι:
- η ρύθμιση του πόνου που προκαλεί η πάθηση - ανακούφιση συμπτωμάτων
- να αναστείλει ή να επιβραδύνει το ρυθμό απώλειας της οστικής μάζας
- η πρόληψη σκελετικών καταγμάτων με τη λήψη φαρμακευτικών σκευασμάτων για την ενδυνάμωση των οστών
- η ελαχιστοποίηση της πιθανότητας των πτώσεων, άρα και του καταγματικού κινδύνου
Υπάρχουν διαφορετικά είδη θεραπευτικής αγωγής της οστεοπόρωσης, συμπεριλαμβανομένου και τις αλλαγές στις καθημερινές συνήθειες και πλήθος φαρμακευτικών σκευασμάτων.
Τα φαρμακευτικά σκευάσματα για ενδυνάμωση των οστών, λαμβάνονται όταν:
- η διάγνωση της οστεοπόρωσης τέθηκε μετά από μέτρηση της οστικής πυκνότητας
- μετά από μέτρηση της οστικής πυκνότητας τίθεται η διάγνωση της οστεοπενίας (λεπτά οστά/ ελαφρά-μέτρια απώλεια οστικής μάζας, αλλά όχι οστεοπόρωση σοβαρή απώλεια οστικής μάζας) ή υπάρχει σκελετικό κάταγμα.
ΔΙΦΩΣΦΟΝΙΚΑ
Τα δισφωφονικά αποτελούν τα φάρμακα πρώτης επιλογής στις μετεμμηνοπαυσιακές γυναίκες και για την πρόληψη και για τη θεραπεία της οστεοπόρωσης.
- Τα διφωσφονικά που λαμβάνονται δια του στόματος, περιλαμβάνουν την αλεντρονάτη (Fosamax), την ιμπαντρονάτη (Boniva) και τη ρισεντρονάτη (Actonel). Τα περισσότερα από αυτά λαμβάνονται δια του στόματος, συνήθως μια φορά την εβδομάδα ή μια φορά το μήνα.
- Τα ενδοφλέβια λαμβανόμενα δισφωφονικά λαμβάνονται λιγότερο συχνά.
ΚΑΛΣΙΤΟΝΙΝΗ
Η καλσιτονίνη είναι ένα φαρμακευτικό σκεύασμα που επιβραδύνει το ρυθμό της οστικής απώλειας κι ανακουφίζει από το οστικό άλγος (αναλγητική δράση). Κυκλοφορεί σε μορφή ενδομυϊκής ένεσης ή σε μορφή ρινικού σπρέι. Οι κύριες παρενέργειες που μπορεί να προκαλέσει αυτό το σκεύασμα, είναι ο ρινικός ερεθισμός στην περίπτωση χρήσης του σπρέι ή ναυτία από την ενδομυϊκή ένεση.
Η καλσιτονίνη φαίνεται να είναι λιγότερο δραστική από τα δισφωφονικά.
ΘΕΡΑΠΕΙΑ ΟΡΜΟΝΙΚΗΣ ΥΠΟΚΑΤΑΣΤΑΣΗΣ
Σπάνια χρησιμοποιούνται πια τα οιστρογόνα ή η θεραπεία ορμονικής υποκατάστασης (HRT), για την πρόληψη της οστεοπόρωσης και δεν ενδείκνυται ως θεραπεία σε γυναίκα ήδη πάσχουσα από τη νόσο. Σε κάποιες περιπτώσεις, κατά τις οποίες σημειώθηκε βελτίωση της ασθενούς που λαμβάνει θεραπεία υποκατάστασης με οιστρογόνα και αδυνατεί να λάβει άλλη θεραπευτική αγωγή πρόληψης ή αγωγής της οστεοπόρωσης, ο ιατρός ίσως συστήσει τη συνέχιση αυτής της αγωγής. Αν επιθυμείτε τη λήψη αυτής της θεραπείας, συζητείστε με το θεράπων ιατρός σας, τους παράγοντες κινδύνου.
ΠΑΡΑΑΘΥΡΟΕΙΔΕΙΣ ΟΡΜΟΝΕΣ
Η τεριπαρατίδη (Forteo) εγκρίνεται ως θεραπευτική αγωγή των μετεμμηνοπαυσιακών γυναικών, πάσχουσες από σοβαρή οστεοπόρωση και διατρέχουν υψηλό καταγματικό κίνδυνο. Το φαρμακευτικό αυτό σκεύασμα λαμβάνεται υποδόρια, σε καθημερινές δόσεις. Ο κάθε ασθενής μπορεί να κάνει την ένεση μόνος του κατ’ οίκον.
ΡΑΛΟΞΙΦΑΙΝΗ
Η ραλοξιφαίνη (Evista) χρησιμοποιείται για την πρόληψη και τη θεραπεία της οστεοπόρωσης. Η ραλοξιφαίνη είναι σκεύασμα παρόμοιο με την ταμοξιφαίνη, σκεύασμα ευρέως χρησιμοποιούμενο για την αντιμετώπιση του καρκίνου του μαστού. Η θεραπεία με ραλοξιφαίνη, μπορεί να μειώσει την πιθανότητα των σπονδυλικών καταγμάτων κατά 50% περίπου. Ωστόσο δεν αποφαίνεται να μειώνει τον κίνδυνο άλλων σκελετικών καταγμάτων, όπως τα κατάγματα του ισχίου. Ενδέχεται να παίζει προληπτικό ρόλο στις καρδιακές παθήσεις και στον καρκίνο του μαστού. Ωστόσο υπολείπεται σε ερευνητικές μελέτες.
Η πιο σοβαρή παρενέργεια που μπορεί να προκαλέσει η ραλοξιφαίνη, είναι η μικρή πιθανότητα θρόμβωσης των φλεβών των κάτω άκρων (εν των βάθη φλεβική θρόμβωση) ή των πνευμόνων (πνευμονική εμβολή).
ΣΩΜΑΤΙΚΗ ΑΣΚΗΣΗ
Η τακτική σωματική άσκηση, μπορεί να μειώσει την πιθανότητα σκελετικών καταγμάτων σε ασθενείς που πάσχουν από οστεοπόρωση. Μερικές από τις προτεινόμενες ασκήσεις περιλαμβάνουν:
- Ασκήσεις καύσης λίπους – περπάτημα, τζόγκινγκ, τένις, χορός
- Ασκήσεις αντίστασης – ελεύθερα βάρη, όργανα με βάρη, λάστιχα
- Ασκήσεις ισορροπίας – tai chi, yoga
- Ποδηλασία σε καθηλωμένο ποδήλατο
- Όργανα κωπηλασίας
Αποφύγετε ασκήσεις που ενέχουν κίνδυνο πτώσης ή ασκήσεις υψηλής σωματικής σύγκρουσης που μπορούν να οδηγήσουν σε κατάγματα.
ΔΙΑΙΤΑ
Λαμβάνεται καθημερινά τουλάχιστον 1200 mg.ασβεστίου και 800-1000 U.I βιταμίνη D3. Η βιταμίνη D3 βοηθά τον οργανισμό στην απορρόφηση του ασβεστίου. Ο ιατρός σας μπορεί να σας συστήσει συμπληρώματα διατροφής για τη λήψη της απαιτούμενης βιταμίνης D3 και ασβεστίου.Ακολουθήστε μια διατροφή που να σας παρέχει την απαιτούμενη ποσότητα ασβεστίου, βιταμίνης D3 και πρωτεΐνης. Κάτι τέτοιο μπορεί να μην αρκεί για την πλήρη αναστολή της απώλειας της οστικής μάζας, παρέχει ωστόσο στον οργανισμό επαρκή ποσότητα μετάλλων για τον σχηματισμό και τη συντήρηση των οστών.
Τροφές υψηλής περιεκτικότητας σε ασβέστιο είναι:
- Τυρί
- Παγωτό
- Φυλλώδη πράσινα λαχανικά, όπως το σπανάκι κι κράμβη / λαχανίδες
- Γάλα χαμηλά σε λιπαρά
- Σολομός
- Σαρδέλες (με τα κόκαλα)
- Τόφου (προϊόν από το γάλα της σόγιας)
- Γιαούρτι
ΔΙΑΚΟΠΗ ΑΝΘΥΓΙΕΙΝΩΝ ΣΥΝΗΘΕΙΩΝ
Σταματήστε το κάπνισμα. Περιορίστε την κατανάλωση αλκοόλ. Η κατανάλωση μεγάλης ποσότητας αλκοόλ μπορεί να προκαλέσει βλάβες στα οστά και σας θέτει σε κίνδυνο πτώσης κι ενδεχόμενου κατάγματος.
ΠΡΟΛΗΨΗ ΠΤΩΣΕΩΝ
Είναι πολύ σημαντικό να προληφθούν ενδεχόμενες πτώσεις. Αποφύγετε τα ηρεμιστικά σκευάσματα κι εξασφαλίστε ασφαλές περιβάλλον εντός του σπιτιού προς αποφυγή πρόκλησης καταγμάτων. Σιγουρευτείτε ότι η όραση σας είναι σε καλή κατάσταση. Άλλοι τρόποι αποφυγής των πτώσεων περιλαμβάνουν:
- Αποφύγετε να περπατάτε μόνοι σας τις μέρες εξαιρετικού ψύχους
- Τοποθετείστε μπάρες στο λουτρό
- Φορέστε υποδήματα πλήρως ανατομικά και κατάλληλα για εσάς
ΠΑΡΑΚΟΛΟΥΘΗΣΗ
Ο ιατρός σας μπορεί να παρακολουθεί και να αξιολογεί τη θετική αντίδραση σας στη θεραπευτική αγωγή, με μια σειρά μετρήσεων της μεταλλικής οστικής πυκνότητας, κάθε 1-2 χρόνια.
Οι γυναίκες που λαμβάνουν θεραπεία υποκατάστασης με οιστρογόνα, οφείλουν να κάνουν τακτικές μαμμογραφίες, εξετάσεις πυελικής χώρας κι εξετάσεις ΠΑΠ.
ΣΧΕΤΙΚΕΣ ΧΕΙΡΟΥΡΓΙΚΕΣ ΕΠΕΜΒΑΣΕΙΣ
Δεν υπάρχει χειρουργική επέμβαση για την αντιμετώπιση της οστεοπόρωσης. Ωστόσο υπάρχει η λεγόμενη σπονδυλοπλαστική, η οποία είναι μια μη χειρουργική, ελάχιστα επεμβατική μέθοδος η οποία χρησιμοποιείται για τη σταθεροποίηση ενός η περισσοτέρων επώδυνων σπονδύλων, οι οποίοι αποδυναμώθηκαν και συμπιέστηκαν (κάταγμα) από οστεοπόρωση. Η συγκεκριμένη επέμβαση, μπορεί να βοηθήσει και στην πρόληψη καταγμάτων των αδύναμων σπονδύλων, μέσω ενδυνάμωσης των οστών στη σπονδυλική στήλη.
Η επέμβαση αυτή περιλαμβάνει την ενέσιμη εισαγωγή του ειδικού πολυμερές (κολλητική ουσία ταχείας σκλήρυνσης) στους σπονδύλους που είναι πορώδες (τμήματα που έχουν υποστεί κάταγμα ή αδύναμα), καλύπτει αυτά τα κενά που υπάρχουν και κάνει τον σπόνδυλο πιο σταθερό και πιο ανθεκτικό σε μελλοντικό κάταγμα. Μια παρόμοια επέμβαση που λέγεται κυφοπλαστική, έγκειται στη διόρθωση του σχήματος του σπονδυλικού σώματος, με τη βοήθεια ειδικού μπαλονιού και την έγχυση ενισχυτικών ουσιών εντός του σπονδυλικού σώματος έπειτα από την ανάταξη του (το ειδικό μπαλόνι αφαιρείτε κατά τη διάρκεια της επέμβασης).
Πρόγνωση
Η λήψη φαρμακευτικών σκευασμάτων προς αντιμετώπιση της οστεοπόρωσης, μπορεί να βοηθήσει στην πρόληψη των καταγμάτων, όμως οι σπόνδυλοι που έχουν ήδη υποστεί ρήξη, δεν μπορούν να αποκατασταθούν.
Κάποια άτομα που πάσχουν από οστεοπόρωση μπορεί να είναι ανίκανα σε μεγάλο βαθμό, λόγω των εύθραυστων κι αδύναμων οστών τους. Τα κατάγματα ισχίου, έχουν επιζήμιες συνέπειες, μιας και καθιστούν άνω του 50% των ασθενών ανήμπορους να περπατήσουν μόνα τους. Το τελευταίο αποτελεί και τον κυριότερο λόγο εισαγωγής των ασθενών σε κλινικές.
Η οστεοπόρωση, αν και είναι μια πάθηση που εξασθενεί τον οργανισμό, δεν επηρεάζει το μέσο όρο ζωής.
Επιπλοκές
- Συμπιεστικό σπονδυλικό κάταγμα
- Ανικανότητα, οφειλόμενη στη σοβαρή αδυναμία των οστών
- Κάταγμα ισχίου και καρπού
- Απώλεια ικανότητας βάδισης λόγω κατάγματος ισχίου
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε τον οικογενειακό σας ιατρό αν παρουσιάζετε συμπτώματα ή αν επιθυμείτε να ελέγξει ο ιατρός σας την κατάσταση της πάθησή σας.
Πρόληψη
Το κάλσιο είναι ουσιώδες για την ανάπτυξη και τη συντήρηση γερών οστών. Ωστόσο ο οργανισμός χρειάζεται και βιταμίνη D, γιατί βοηθά στην απορρόφηση του κάλσιου. Αν ακολουθείτε μια υγιείς και καλά ισορροπημένη διατροφή, μπορείτε να λάβετε αυτά, καθώς κι άλλα θρεπτικά συστατικά, καθ’ όλη τη διάρκεια της ζωής σας.
ΠΡΟΣΘΕΤΕΣ ΠΛΗΡΟΦΟΡΙΕΣ ΠΡΟΛΗΨΗΣ
- Αποφύγετε την υπερβολική κατανάλωση αλκοόλ
- Διακόψτε το κάπνισμα
- Τακτική σωματική άσκηση
Υπάρχουν διάφορα εγκεκριμένα φαρμακευτικά σκευάσματα για την πρόληψη της οστεοπόρωσης.
Βρουκέλλωση ή Μελιταίος πυρετός
Η βρουκέλλωση είναι ένα λοιμώδες νόσημα, το οποίο μεταδίδεται στον άνθρωπο από ζώα που είναι φορείς των Gram- αρνητικών αερόβιων βακτηρίων (Brucella).
Εναλλακτικοί ορισμοί
Πυρετός του Bang, πυρετός της Κύπρου, κυματοειδής πυρετός, πυρετός του Γιβραλτάρ, πυρετός της Μάλτας, πυρετός της Μεσογείου.
Αίτια, συχνότητα και παράγοντες κινδύνου
Το βακτήριο Brucella, προσβάλλει τα βοοειδή, τα πρόβατα, τα σκυλιά και του χοίρους. Η μετάδοση του βακτηρίου γίνεται μέσω επαφής με το μολυσμένο κρέας ή τον πλακούντα μολυσμένων ζώων ή με την κατανάλωση μολυσμένου μη παστεριωμένου γάλακτος, γαλακτοκομικών προϊόντων ή τυριού.
Η βρουκέλλωση συναντάται σπάνια στις Η.Π.Α., με 100-200 περίπου περιστατικά κάθε χρόνο.
Άτομα υψηλού κινδύνου προσβολής από τη νόσο, θεωρούνται οι εργαζόμενοι σε σφαγεία, οι αγρότες και οι κτηνίατροι – επαγγέλματα που απαιτούν συχνή επαφή με ζώα ή κρέας.
Συμπτώματα
Η έναρξη της οξείας βρουκέλλωσης γίνεται με την εμφάνιση ήπιων κλινικών συμπτωμάτων, παρόμοια με αυτά του συναχιού, όπως:
- Πυρετός
- Κοιλιακό άλγος
- Πόνος στην πλάτη
- Ρίγος
- Έντονη εφίδρωση
- Αίσθημα κόπωσης
- Κεφαλαλγία
- Ανορεξία
- Αθραλγία
- Αδυναμία
- Απώλεια σωματικού βάρους
Ο πυρετός είναι συνήθως διαλείπων, με τις υψηλότερες τιμές του να σημειώνονται κατά τις απογευματινές ώρες. Ο όρος «κυματοειδής πυρετός» προέρχεται από το γεγονός ότι ο πυρετός ανεβαίνει το βράδυ και κατεβαίνει το πρωί.
Πρόσθετα συμπτώματα τα οποία μπορεί να συσχετίζονται με τη νόσο είναι:
- Μυϊκό άλγος
- Διογκωμένοι λεμφαδένες
Η πάθηση μπορεί να λάβει χρόνια μορφή και να διαρκέσει για πολλά έτη.
Σημεία και παρα-κλινικές εξετάσεις
- Αιμοκαλλιέργεια
- Αποστειρωμένη συλλογή ούρων για καλλιέργεια
- Καλλιέργεια εγκεφαλονωτιαίου υγρού
- Καλλιέργεια νωτιαίου μυελού
- Ορολογικές εξετάσεις ανίχνευσης του αντιγόνου της βρουκέλλας
Η πάθηση αυτή, μπορεί να μεταβάλλει και τα αποτελέσματα των παρακάτω εξετάσεων:
- Ποσοτική ανίχνευση ανοσοσφαιρίνων
- Ορολογική ανοσοηλεκτροφόρηση
- Θερμές/ ψυχρές συγκολλιτίνες
Θεραπεία
Θεραπεία εκλογής είναι τα αντιβιοτικά, όπως και για την αποφυγή υποτροπής. Μπορεί να χρειαστούν μακροχρόνια θεραπευτικά σχήματα, σε περίπτωση εμφάνισης επιπλοκών.
Πρόγνωση
Υπάρχει περίπτωση ο ασθενής να υποτροπιάσει και τα συμπτώματα να διαρκέσουν για αρκετά χρόνια. Σε περίπτωση συνύπαρξης και φυματίωσης, η νόσος μπορεί να επανεμφανιστεί και να διαρκέσει για μακρά χρονική περίοδο.
Επιπλοκές
- Αθραλγία και οστικό άλγος
- Σύνδρομο χρόνιας κόπωσης
- Εγκεφαλίτιδα
- Λοιμώδες ενδοκαρδίτιδα
- Μηνιγγίτιδα
Επικοινωνία με τον οικογενειακό σας ιατρό
Αν εμφανίσετε συμπτώματα βρουκέλλωσης, καλέστε τον οικογενειακό σας ιατρό και κλείστε ένα ραντεβού.
Ακόμη, καλέστε τον ιατρό σας αν τα συμπτώματά σας επιδεινωθούν ή δε σημειώσουν βελτίωση παρά τη λήψη θεραπευτικής αγωγής ή αν εμφανιστούν νέα.
Πρόληψη
Το σημαντικότερο προληπτικό μέτρο, είναι η κατανάλωση μόνον παστεριωμένου γάλακτος και τυριού. Άτομα που έχουν συχνή επαφή με κρέας, οφείλουν να φορούν προστατευτικά γυαλιά και ρούχα και να προστατεύσουν τις δερματικές εκδορές από τυχόν μόλυνση. Η ανίχνευση των μολυσμένων ζώων, βοηθά στον έλεγχο της νόσου στην εστία της. Ο εμβολιασμός ενδείκνυται για τα βοοειδή, όχι όμως για τους ανθρώπους.
Σκολίωση
Ορισμός
Σκολίωση είναι η κύρτωση της σπονδυλικής στήλης. Η σπονδυλική στήλη παρουσιάζει δηλαδή απόκλιση από το κέντρο ή προς τα πλάγια.
Εναλλακτικοί ορισμοί
Κυρτότητα της σπονδυλικής στήλης, Κυφοσκολίωση
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Υπάρχουν τρία γενικά αίτια για τη δημιουργία σκολίωσης:
- Η συγγενής (εκ γενετής) σκολίωση οφείλεται σε προβληματικό σχηματισμό της σπονδυλικής στήλης ή σε ανώμαλο διαχωρισμό των πλευρών κατά την παραμονή στη μήτρα ή κατά τα πρώτα χρόνια ζωής.
- Η νευρομυϊκή σκολίωση οφείλεται σε προβλήματα όπως η μυϊκή ατροφία ή η παράλυση εξαιτίας ασθενειών όπως η παράλυση της σπονδυλικής στήλης, η μυϊκή δυστροφία, η δισχιδής ράχη ή η πολιομυελίτιδα.
- Η ιδιοπαθής σκολίωση είναι σκολίωση αγνώστου αιτιολογίας. Είναι ο συνηθέστερος τύπος σκολίωσης στους εφήβους.
- Μερικά άτομα έχουν την τάση να κυρτώνουν τη σπονδυλική στήλη. Οι περισσότερες περιπτώσεις αφορούν τα κορίτσια. Οι κυρτώσεις συνήθως επιδεινώνονται με την ηλικία. Η νηπιακή και παιδική σκολίωση είναι πιο σπάνια και προσβάλλει εξίσου αγόρια και κορίτσια.
Συμπτώματα
Ο γιατρός μπορεί να υποψιαστεί την ύπαρξη σκολίωσης από έναν ανασηκωμένο ώμο ή έναν ανυψωμένο γοφό, ενώ κάποιος που δεν είναι εκπαιδευμένος δεν παρατηρεί την κύρτωση στα πρώιμα στάδιά της.
Άλλα συμπτώματα είναι:
- Πόνος ψηλά ή χαμηλά στην πλάτη
- Κούραση
- Ώμοι ή γοφοί που φαίνονται άνισοι
- Αφύσικη κύρτωση της σπονδυλικής στήλης προς τη μία πλευρά
Σημείωση: Η κυφοσκολίωση είναι η ταυτόχρονη ύπαρξη σκολίωσης και κύφωσης (χαρακτηρίζεται από καμπούριασμα).
Δείτε επίσης: Κύφωση
Ενδείξεις και εξετάσεις
Ο γιατρός πραγματοποιεί κατ’ αρχάς κλινική εξέταση κατά την οποία - μεταξύ άλλων - θα κάνει στον ασθενή το τεστ της επίκυψης προκειμένου να προσδιορίσει την κύρτωση. Η γωνία της κύρτωσης στη φυσική εξέταση μπορεί να υποτιμηθεί σε σχέση με εκείνη που θα δείξει η ακτινογραφία, για τον λόγο αυτό σε κάθε περίπτωση παιδιού που παρουσιάζει κύρτωση είναι πολύ πιθανό να ζητηθεί ακτινογραφία. Ο γιατρός θα κάνει και νευρολογική εξέταση προκειμένου να διαπιστώσει αν υπάρχουν αλλαγές στη μυϊκή δύναμη, την αίσθηση ή τα ανακλαστικά.
Στις εξετάσεις περιλαμβάνονται:
- Απεικονιστική μέτρηση της γωνίας της κύρτωσης με σκολιόμετρο (κλισιόμετρο)
- Ακτινογραφίες σπονδυλικής στήλης (από εμπρός και από τα πλάγια)
- Μαγνητική τομογραφία (αν υπάρξουν αλλαγές νευρολογικής φύσεως κατά την εξέταση ή αν οι ακτινογραφίες δείξουν κάτι αφύσικο)
Θεραπεία
Η θεραπεία προσδιορίζεται από το είδος της σκολίωσης, το μέγεθος και το σημείο της κύρτωσης και από το περιθώριο ανάπτυξης που αναμένεται να έχει ο ασθενής. Οι περισσότερες περιπτώσεις ιδιοπαθούς εφηβικής σκολίωσης (λιγότερο από 20 μοίρες γωνίας της κύρτωσης) δεν απαιτούν θεραπεία, αλλά θα πρέπει να επανελέγχονται κάθε 6 μήνες.
Καθώς η κύρτωση επιδεινώνεται (γωνία πάνω από 25 με 30 μοίρες σε ένα παιδί που βρίσκεται στην ανάπτυξη), συνήθως συνιστάται νάρθηκας ώστε να επιβραδυνθεί η εξέλιξη της κύρτωσης. Χρησιμοποιούνται πολλά και διαφορετικά είδη ναρθήκων.
- Κάθε νάρθηκας είναι διαφορετικός ενώ υπάρχουν διάφοροι τρόποι χρήσης και εφαρμογής του καθένα. Η επιλογή του κατάλληλου νάρθηκα και του τρόπου εφαρμογής του εξαρτάται από πολλούς παράγοντες, συμπεριλαμβανομένων των χαρακτηριστικών της συγκεκριμένης κύρτωσης. Ο κατάλληλος νάρθηκας θα αποφασιστεί από κοινού μεταξύ γιατρού και ασθενούς.
- Ο ραχιαίος νάρθηκας δεν αντιστρέφει την κύρτωση. Αντίθετα, ασκεί πίεση για να βοηθήσει να ισιώσει η σπονδυλική στήλη. Ο νάρθηκας μπορεί να προσαρμόζεται ανάλογα με την ανάπτυξη του ατόμου. Ο νάρθηκας δεν προσφέρει τίποτα στη συγγενή ή τη νευρομυϊκή σκολίωση ενώ είναι λιγότερο αποτελεσματικός στη νηπιακή και την παιδική ιδιοπαθή σκολίωση.
Η επιλογή του χρόνου χειρουργικής επέμβασης ποικίλλει. Αφότου τα οστά του σκελετού παύουν να αναπτύσσονται , η κύρτωση δεν αναμένεται να επιδεινωθεί. Για τον λόγο αυτό, ο χειρουργός θα περιμένει πιθανότατα μέχρι να πάψει να αναπτύσσεται ο σκελετός του παιδιού σας. Αλλά το παιδί μπορεί να χρειαστεί επέμβαση πριν από τη φάση αυτή αν η κύρτωση στη σπονδυλική στήλη είναι μεγάλη ή επιδεινώνεται με ταχύτητα. Κυρτώσεις με γωνία πάνω από 40 μοίρες και μεγαλύτερες συνήθως απαιτούν χειρουργική επέμβαση.
Η χειρουργική επέμβαση συνίσταται στην αποκατάσταση της κλίσης (αν και όχι ολοκληρωτικά) και στη σύμπτυξη των οστών στο σημείο της κύρτωσης. Τα οστά συγκρατούνται με μία ή δύο μεταλλικές ράβδους με άγκιστρα και βίδες έως ότου το οστό συμπτυχθεί φυσιολογικά. Ορισμένες φορές η χειρουργική επέμβαση πραγματοποιείται με τομή στην πλάτη, στην κοιλιά ή κάτω από τα πλευρά. Είναι πιθανόν να χρειάζεται νάρθηκας για τη σταθεροποίηση της σπονδυλικής στήλης μετεγχειρητικά.
Οι περιορισμοί που επιβάλλουν οι θεραπείες είναι συχνά δυσάρεστοι και μπορεί να απειλήσουν την εικόνα που έχουν για τον εαυτό τους ιδιαίτερα οι έφηβοι. Για τον λόγο αυτό είναι πολύ σημαντική η συναισθηματική υποστήριξη.
Οι φυσικοθεραπευτές και οι ορθωτικοί (ειδικοί στην εφαρμογή ορθοπεδικών βοηθημάτων) μπορούν να βοηθήσουν στην επεξήγηση κάθε θεραπείας και εξασφαλίζουν την άνετη εφαρμογή των ναρθήκων.
Πρόγνωση
Η εξέλιξη εξαρτάται από το αίτιο, το σημείο και τη σοβαρότητα της κύρτωσης. Όσο μεγαλύτερη η κύρτωση, τόσο μεγαλύτερος ο κίνδυνος να επιδεινωθεί μετά το τέλος της ανάπτυξης.
Όσο μεγαλύτερη η κύρτωση της σπονδυλικής στήλης, τόσο μεγαλύτερη η πιθανότητα να επιδεινωθεί η σκολίωση με την ολοκλήρωση της ανάπτυξης. Σοβαρή σκολίωση (κυρτώσεις στη σπονδυλική στήλη γωνίας μεγαλύτερης των 100 μοιρών) μπορεί να προκαλέσει αναπνευστικά προβλήματα.
Οι ήπιες περιπτώσεις και μόνο με τη χρήση νάρθηκα έχουν καλή εξέλιξη. Τα άτομα αυτά συνήθως δεν αντιμετωπίζουν προβλήματα μακροπρόθεσμα, εκτός από έναν πόνο χαμηλά στην πλάτη που αυξάνεται με την πάροδο των χρόνων. Τα άτομα με ιδιοπαθή σκολίωση που έχουν υποβληθεί σε διορθωτική χειρουργική επέμβαση έχουν συνήθως πολύ καλή εξέλιξη και απολαμβάνουν μια δραστήρια και υγιή ζωή.
Οι ασθενείς με νευρομυϊκή σκολίωση έχουν να αντιμετωπίσουν μια πολύ σοβαρότερη διαταραχή (όπως η παράλυση της σπονδυλικής στήλης ή μυϊκή δυστροφία), για τον λόγο αυτό οι στόχοι τους είναι πολύ διαφορετικοί. Συχνά, για παράδειγμα, ο στόχος της χειρουργικής επέμβασης είναι να επιτρέψει σε ένα παιδί να μπορεί να κάθεται (με ίσια την πλάτη) στην αναπηρική καρέκλα.
Τα βρέφη με συγγενή σκολίωση αντιμετωπίζουν μια σειρά από γενετικές ανωμαλίες. Η αντιμετώπιση αυτής της πάθησης είναι δύσκολη και απαιτεί συχνά πολλαπλές χειρουργικές επεμβάσεις.
Επιπλοκές
• Ψυχολογικά προβλήματα ή χαμηλή αυτοεκτίμηση μπορεί να εκδηλωθούν ως αποτέλεσμα της ασθένειας ή της θεραπείας της (συγκεκριμένα, αν φοράει κανείς νάρθηκα)
• Αποτυχία του οστού να συμπτυχθεί (πολύ σπάνιο στην ιδιοπαθή σκολίωση)
• Αρθρίτιδα και πόνος χαμηλά στην πλάτη στους ενήλικες
• Αναπνευστικά προβλήματα από τη μεγάλη κύρτωση
• Βλάβη στη σπονδυλική στήλη ή στα νεύρα από χειρουργική επέμβαση ή από έντονη κύρτωση που δεν διορθώθηκε
• Μετεγχειρητική λοίμωξη της σπονδυλικής στήλης
Πότε να απευθυνθείτε στον γιατρό σας
Συμβουλευτείτε τον γιατρό σας αν υποπτεύεστε ότι το παιδί σας μπορεί να πάσχει από σκολίωση.
Πρόληψη
Εξετάσεις ρουτίνας για σκολίωση πραγματοποιούνται σήμερα στα γυμνάσια και λύκεια. Χάρη σε αυτές περιπτώσεις που στο παρελθόν θα περνούσαν απαρατήρητες μέχρις ότου μετατρέπονταν σε προχωρημένες, διαπιστώνονται πλέον σε πρώιμα στάδια.
Τραυματισμοί δίκην μαστιγίου
Τραυματισμοί δίκην μαστιγίου της αυχενικής μοίρας της σπονδυλικής στήλης
Ορισμός
Οι τραυματισμοί δίκην μαστιγίου συμβαίνουν όταν τα μαλακά μόρια (μυϊκά και συνδεσμικά στοιχεία) του αυχένα υφίστανται κάκωση από απότομη υπερέκταση ή υπέρκαμψή του. Αυτού του είδους οι κινήσεις επιφέρουν διάταση των μυών και των συνδέσμων σε βαθμό που υπερβαίνει το κανονικό εύρος κίνησής τους.
Αίτια
Όταν ένα όχημα ακινητοποιείται απότομα ή υφίσταται σύγκρουση στο πίσω μέρος του, η ζώνη ασφαλείας θα συγκρατήσει το σώμα του επιβάτη ώστε να μην μετακινηθεί προς τα εμπρός. Η κεφαλή, ωστόσο, αρχικά θα υποστεί κάμψη και ακολούθως έκταση, με συνέπεια να επέλθει τραυματισμός του αυχένα δίκην μαστιγίου.
Επιπρόσθετα με τα αυτοκινητικά ατυχήματα, κακώσεις του αυχένα δίκην μαστιγίου μπορεί να προκληθούν από αθλητικούς τραυματισμούς, γρονθοκόπηση, και γενικότερα την ανάπτυξη ισχυρών δυνάμεων αδράνειας στην αυχενική μοίρα της σπονδυλικής στήλης. (Οι κακώσεις δίκην μαστιγίου αποτελούν ένα από τα χαρακτηριστικά γνωρίσματα του συνδρόμου ανατάραξης μωρού).
Συμπτώματα
Ενδέχεται να εκδηλώσετε πόνο και δυσκαμψία του αυχένα κατά τις πρώτες ημέρες μετά τον τραυματισμό του. Ακολουθεί βελτίωση των συμπτωμάτων, τα οποία, ωστόσο, μπορεί να επανεμφανισθούν ορισμένες ημέρες αργότερα. Η συμπτωματολογία διαρκεί για μήνες ή και χρόνια.
Η δυσφορία που επιφέρεται μπορεί να περιλαμβάνει μυϊκές ομάδες στην κεφαλή, τον θώρακα, την ωμική ζώνη, τον βραχίονα, το αντιβράχιο και την άκρα χείρα.
Πρώτες βοήθειες
- Χρησιμοποιήστε μη στεροειδή αντιφλεγμονώδη φάρμακα, όπως ασπιρίνη, παρακεταμόλη, ή ιβουπροφαίνη.
- Για τουλάχιστον 2 έως 3 εβδομάδες, αποφύγετε δραστηριότητες που επάγουν ή επιδεινώνουν τον πόνο και τη δυσκαμψία.
- Μην σηκώνετε ή μεταφέρετε αντικείμενα μεγάλου βάρους, αποφεύγετε τις αθλητικές δραστηριότητες.
- Μην παραμένετε για μεγάλο χρονικό διάστημα σε καθιστική θέση, ιδιαίτερα στο γραφείο.
- Αν είναι εφικτό να πραγματοποιείτε συχνά περιπάτους.
- Αν η κίνηση της κεφαλής είναι επώδυνη ή ο πόνος σχετίζεται με τα άνω άκρα, ο ιατρός ενδέχεται να συστήσει την εφαρμογή μαλακού αυχενικού περιλαιμίου ή μυοχαλαρωτική φαρμακευτική αγωγή για βραχύ χρονικό διάστημα.
Πότε να αναζητήσετε επείγουσα ιατρική φροντίδα.
Επικοινωνήστε με τον ιατρό σας αν:
- Ο πόνος και η δυσκαμψία του αυχένος επανέλθουν μετά την αρχική αποδρομή τους
- Ο πόνος στον αυχένα είναι έντονος
- Ο πόνος αντανακλά στα άνω άκρα
- Αισθάνεστε αιμωδίες ή αδυναμία στα άνω ή τα κάτω άκρα
- Εμφανίσετε προβλήματα με τη λειτουργία της ουροδόχου κύστης ή του εντερικού σωλήνα
Πρόληψη
Τα προσκέφαλα στα καθίσματα των αυτοκινήτων μειώνουν τη σοβαρότητα των τραυματισμών του αυχένα κατά την πρόσκρουση του οχήματος. Βεβαιωθείτε ότι αυτά είναι προσαρμοσμένα στο ύψος των επιβατών.
Αν υποστείτε τραυματισμό δίκην μαστιγίου (whiplash injury), μάθετε κατάλληλες διατατικές ασκήσεις για τον αυχένα, και εφαρμόστε τις μετά την ανάρρωση από την αυχενική κάκωση. Με αυτόν τον τρόπο θα ελαττώσετε την πιθανότητα επανεμφάνισης του αυχενικού πόνου ή της δυσκαμψίας.
Κατάγματα συμπίεσης σπονδυλικής στήλης
Ορισμός
Κατάγματα συμπίεσης σπονδυλικής στήλης είναι τα κατάγματα των σπονδύλων, δηλαδή των οστών της σπονδυλικής στήλης.
Εναλλακτικοί όροι
Συμπιεστικά κατάγματα σπονδύλων
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Σε ένα συμπιεστικό κάταγμα σπονδύλου, ο σπόνδυλος παθαίνει καθίζηση. Αυτό μπορεί να συμβεί σε περισσότερους από έναν σπόνδυλους. Η περίπτωση αυτή μπορεί να οφείλεται σε:
- Οστεοπόρωση (η συνηθέστερη αιτία), η οποία προκαλείται από την αποδυνάμωση του οστού λόγω έλλειψης ασβεστίου και άλλων παραγόντων.
- Τραυματισμό στην πλάτη
- ‘Όγκους που ξεκίνησαν από το οστό ή είναι μεταστατικοί
Όταν το κάταγμα είναι αποτέλεσμα οστεοπόρωσης, επηρεάζονται συνήθως οι σπόνδυλοι στον θώρακα (θωρακικοί) ή χαμηλά στη σπονδυλική στήλη. Στα πρώτα στάδια, το κάταγμα στο οστό επιδεινώνεται χωρίς να προκαλεί συμπτώματα. Ο πόνος ή άλλα συμπτώματα συνήθως επιδεινώνονται με το βάδισμα, ενώ εξαφανίζονται την ώρα της ανάπαυσης. Πολλαπλά κατάγματα μπορεί να οδηγήσουν σε κύφωση της σπονδυλικής στήλης (καμπούρα).
Συμπτώματα
Τα κατάγματα συμπίεσης μπορεί να μην προκαλούν κανένα σύμπτωμα και να αποκαλυφθούν μόνο με ακτινογραφίες της σπονδυλικής στήλης που γίνονται για άλλους λόγους. Με την πάροδο του χρόνου, μπορεί να εκδηλωθούν τα ακόλουθα συμπτώματα:
- Πόνος στην πλάτη που ξεκινάει βαθμιαία ή είναι χρόνιος
- Απώλεια ύψους, που μπορεί να φτάσει και τα 15 εκ. με την πάροδο του χρόνου
- Γερτή στάση του σώματος ή κύφωση, αποκαλούμενη επίσης και ‘καμπούρα της χήρας’
Τα κατάγματα συμπίεσης μπορούν επίσης να συμβούν ξαφνικά, προκαλώντας οξύ πόνο στην πλάτη, που:
- Είναι συνηθέστερα αισθητός από το μέσον της σπονδυλικής στήλης και κάτω, αλλά μπορεί επίσης να γίνει αισθητός στα πλάγια ή μπροστά.
- Περιγράφεται ως ‘μαχαιριά’ και συνήθως προκαλεί αναπηρία, που συχνά χρειάζεται από εβδομάδες έως μήνες για να αποκατασταθεί.
Η πίεση στο νωτιαίο μυελό από την κύφωση μπορεί σπάνια να προκαλέσει τα εξής συμπτώματα:
- Μούδιασμα
- Μυρμήγκιασμα
- Αδυναμία
- Δυσχέρεια στο βάδισμα
- Απώλεια ελέγχου του εντέρου ή της κύστης
Ενδείξεις και εξετάσεις
- Η φυσική εξέταση μπορεί να διαπιστώσει την κύφωση. Διαπιστώνεται επίσης ευαισθησία αν πιεστούν οι τραυματισμένοι σπόνδυλοι.
- Η ακτινογραφία της σπονδυλικής στήλης εμφανίζει τουλάχιστον έναν συμπιεσμένο σπόνδυλο που είναι κοντύτερος από τους άλλους σπονδύλους.
Άλλες εξετάσεις που μπορούν να γίνουν:
- Εξέταση οστικής πυκνότητας για τη διάγνωση οστεοπόρωσης
- Αξονική ή μαγνητική τομογραφία εάν υπάρχει υπόνοια ότι το κάταγμα προκλήθηκε από έναν όγκο, ή από σοβαρό τραυματισμό (όπως η πτώση από ύψος ή τροχαίο ατύχημα)
Θεραπεία
Τα περισσότερα κατάγματα συμπίεσης συμβαίνουν σε ηλικιωμένα άτομα που πάσχουν από οστεοπόρωση. Αυτά τα κατάγματα γενικά δεν τραυματίζουν τον νωτιαίο μυελό. Στους ασθενείς αυτούς, η οστεοπόρωση αντιμετωπίζεται με συνταγογραφούμενα φάρμακα και συμπληρώματα ασβεστίου.
Διαφορετικά, ο πόνος από τα κατάγματα αυτά αντιμετωπίζεται με παυσίπονα και κατάκλιση κατ’ αρχάς. Συχνά χρειάζονται ναρκωτικά φάρμακα. Oρισμένοι γιατροί συστήνουν νάρθηκες για την πλάτη, αλλά αυτοί μπορεί να αποδυναμώσουν περαιτέρω τα οστά και να αυξήσουν την πιθανότητα νέων καταγμάτων στο μέλλον.
Οι ασθενείς μπορούν να ωφεληθούν από τη φυσικοθεραπεία που βοηθά την κινητικότητα και δυναμώνει τους μύες γύρω από τη σπονδυλική στήλη.
Η χειρουργική επέμβαση αποφασίζεται σπάνια. Εντούτοις, εάν οι 2 ή περισσότεροι μήνες κατάκλισης, τα παυσίπονα και η φυσικοθεραπεία δεν ανακουφίζουν τον πόνο στην πλάτη, η χειρουργική επέμβαση μπορεί να είναι αναπόφευκτη.
Δύο ελάχιστα παρεμβατικές τεχνικές είναι διαθέσιμες:
- Κυφοπλαστική με μπαλονάκι: Μια μεγάλη βελόνα εισάγεται στον συμπιεσμένο σπόνδυλο. Ένα μπαλόνι παρεμβάλλεται στο οστό μέσω της βελόνας το οποίο διογκώνεται, αποκαθιστώντας το ύψος του σπονδύλου. Στη συνέχεια εγχέεται οστικό τσιμέντο στο κενό αυτό ώστε να διασφαλιστεί τυχόν νέα κατάρρευση. Η όλη επέμβαση γίνεται με γενική αναισθησία.
- Σπονδυλοπλαστική: Πρόκειται για παρόμοια διαδικασία κατά την οποία το οστικό τσιμέντο εγχέεται στον σπόνδυλο. Αυτή η διαδικασία γίνεται με τοπική αναισθησία και ελαφρά νάρκωση.
Εάν το κάταγμα οφείλεται σε όγκο, μπορεί να πρέπει να αφαιρεθεί χειρουργικά ένα κομμάτι του οστού και να σταλεί για βιοψία. Κατόπιν αντιμετωπίζεται ο ίδιος ο όγκος.
Τα κατάγματα από τραυματισμό απαιτούν συχνά νάρθηκα για 6 - 10 εβδομάδες για να προστατευτεί το οστό καθώς θεραπεύεται. Εάν υπάρχει οστό στο νωτιαίο κανάλι, μπορεί να χρειαστείτε χειρουργική επέμβαση για να αφαιρεθεί το οστό, να αναταχθούν οι σπόνδυλοι και να σταθεροποιηθεί η σπονδυλική στήλη.
Η χειρουργική επέμβαση είναι σχεδόν πάντα απαραίτητη εάν υπάρχει απώλεια λειτουργικότητας λόγω οστού που πιέζει το νωτιαίο μυελό ή τα νωτιαία νεύρα.
Πρόγνωση
Τα περισσότερα κατάγματα συμπίεσης από τραυματισμό αποθεραπεύονται σε 8 - 10 εβδομάδες με ανάπαυση, χρήση νάρθηκα και παυσίπονα. Ο χρόνος αποκατάστασης είναι πολύ μεγαλύτερος αν απαιτηθεί χειρουργική επέμβαση.
Τα κατάγματα λόγω οστεοπόρωσης είναι συνήθως λιγότερο οδυνηρά με την ανάπαυση και τα παυσίπονα, αλλά μερικά μπορεί να προκαλέσουν χρόνιο πόνο και μερική αναπηρία.
Αν και τα φάρμακα θεραπείας της οστεοπόρωσης μπορεί να βοηθήσουν στην αποτροπή μελλοντικών καταγμάτων, η καθίζηση των σπονδύλων που έχει ήδη συμβεί, δεν μπορεί να αναστραφεί.
Για τα κατάγματα συμπίεσης που προκαλούνται από όγκους, η έκβαση εξαρτάται από τον τύπο του συγκεκριμένου όγκου. Μερικοί κοινοί όγκοι από μετάσταση στη σπονδυλική στήλη είναι:
- Καρκίνος του μαστού
- Καρκίνος του πνεύμονα
- Λέμφωμα
- Καρκίνος του προστάτη
Επιπλοκές
- Αποτυχία της σταθεροποίησης των οστών (εάν είναι απαραίτητη η χειρουργική επέμβαση)
- Καμπούρα (κύφωση)
- Συμπίεση νωτιαίου μυελού ή ρίζας νεύρων
Πότε να επικοινωνήσετε με τον γιατρό σας
Επικοινωνήστε με τον γιατρό σας εάν υποφέρετε από πόνο στην πλάτη και υποψιάζεστε ότι μπορείτε να έχετε υποστεί κάταγμα συμπίεσης.
Πρόληψη
Η θεραπεία και η πρόληψη της οστεοπόρωσης είναι ο πιο αποτελεσματικός τρόπος για να αποτραπούν τα κατάγματα αυτά.
Οι πληροφορίες που περιέχονται στο www.eumedline.eu έχουν σαν μοναδικό σκοπό την ενημέρωση και δεν αποτελούν πρόταση για οποιαδήποτε ιατρική-διαγνωστική εξέταση ή θεραπεία. Προτείνεται τα ανωτέρω να γίνονται σε συνεννόηση με τον γιατρό σας η άλλους επαγγελματίες υγείας.
Η ιατρική είναι μια συνεχώς μεταβαλλόμενη επιστήμη και η θεραπεία δεν είναι πάντα σαφώς καθορισμένη. Η νέα έρευνα αλλάζει καθημερινά τις διαγνωστικές και θεραπευτικές ενδείξεις. Το euMEDLINE προσπαθεί να παρέχει ενημερωμένες και ακριβείς πληροφορίες που είναι αποδεκτές γενικά μέσα στα ιατρικά πρότυπα κατά την διάρκεια της δημοσίευσης. Εντούτοις, δεδομένου ότι η ιατρική επιστήμη αλλάζει συνεχώς και το ανθρώπινο λάθος είναι πάντα δυνατό, το euMEDLINE δεν μπορεί να διαβεβαιώσει ότι οι πληροφορίες που περιέχονται σε αυτό είναι ακριβείς ή πλήρεις, ούτε είναι υπεύθυνο για τυχόν παραλείψεις, λάθη ή για τα αποτελέσματα της χρησιμοποίησης αυτών των πληροφοριών.
Ο αναγνώστης πρέπει να επιβεβαιώσει τις πληροφορίες που περιέχονται στο euMEDLINE από άλλες πηγές πριν από τη χρήση και ιδιαίτερα από τους επαγγελματίες υγείας. Ειδικότερα, όλες οι δόσεις, οι ενδείξεις, και οι αντενδείξεις των φαρμάκων πρέπει να επιβεβαιωθούν στο πληροφοριακό ένθετο των συσκευασιών των φαρμάκων. Η χρήση των εμπορικών ονομασιών των φαρμάκων γίνεται αποκλειστικά για ενημερωτικούς-πληροφοριακούς λόγους και δεν υποδηλώνει μεροληψία υπέρ αυτών.
Το euMEDLINE δεν μπορεί να θεωρηθεί υπεύθυνο, άμεσα ή έμμεσα, για τη ζημιά ή την επιπλοκή που μπορεί να προκύψει με την εφαρμογή των πληροφοριών που περιέχονται στις σελίδες του. Για κάθε απορία επικοινωνήστε μαζί μας μέσω e-mail.


















