Πιθανές παθήσεις για το σύμπτωμα: Οίδημα
Αναζήτηση Συμπτωμάτων:
Κάκωση οπισθίου χιαστού συνδέσμου
Ορισμός
Η κάκωση του οπίσθιου χιαστού συνδέσμου (ΟΧΣ) είναι η μερική ή πλήρη ρήξη ή διάταση οποιουδήποτε τμήματος του ΟΧΣ.
Εναλλακτικοί ορισμοί
Τραυματισμός του χιαστού συνδέσμου – οπίσθιος, κάκωση ΟΧΣ, κάκωση γονάτου – οπίσθιου χιαστού συνδέσμου, υπερέκταση γόνατος.
Τι πρέπει να λάβετε υπ’ όψιν
Ο ιατρός θα προβεί σε φυσική εξέταση για τη διαπίστωση σημείων τραυματισμού του ΟΧΣ. Αυτό περιλαμβάνει την εκτέλεση ποικίλων κινήσεων του γονάτου.
Ο ιατρός θα ελέγξει επίσης και για πιθανή παρουσία υγρού στην άρθρωση του γονάτου. Η εξέταση αυτή μπορεί να αποκαλύψει και την παρουσία αιμάρθρου (αίμα στις αρθρώσεις του γονάτου).
Οι παρακάτω εξετάσεις είναι διαγνωστικές της κάκωσης του ΟΧΣ:
- Μαγνητική τομογραφία γονάτου
- Ακτινογραφία της άρθρωσης του γονάτου
Αίτια
Ο ΟΧΣ είναι ο ισχυρότερος σύνδεσμος του γονάτου. Εκτείνεται από την άνω επιφάνεια της κνήμης (του οστού μεταξύ του γονάτου και της ποδοκνημικής) μέχρι την κατώτερη πρόσθια επιφάνεια του μηρού (του οστού μεταξύ της λεκάνης και του γονάτου).
Ο σύνδεσμος αποτρέπει την άρθρωση του γονάτου από οπίσθια αστάθεια. Πιο συγκεκριμένα, περιορίζει το εύρος των κινήσεων της κνήμης και την οπίσθια μετακίνησή της.
Ο ΟΧΣ συνήθως τραυματίζεται με την υπερέκταση του γονάτου. Το τελευταίο προκαλείται με την ανώμαλη προσγείωση των αλμάτων. Κάκωση του ΟΧΣ μπορεί επίσης να συμβεί και με άμεση πλήξη του γονάτου που βρίσκεται σε κάμψη, όπως για παράδειγμα η σύνθλιψη γονάτου σε αυτοκινητιστικό δυστύχημα (πρόσκρουση του γονάτου στο ταμπλό του αυτοκινήτου) ή ισχυρή πτώση με λυγισμένο γόνατο. Οι περισσότερες κακώσεις του ΟΧΣ συμβαίνουν παράλληλα με άλλους τραυματισμούς των αρθρώσεων και σοβαρό τραύμα γονάτου. Αν υποπτευθεί ότι υπάρχει κάκωση του ΟΧΣ, είναι πολύ σημαντικό να εξεταστείτε από κάποιον ειδικό.
Συμπτώματα
- Οίδημα γονάτου κι ευαισθησία στο διάστημα όπισθεν του γονάτου (ιγνυακός βόθρος)
- Αστάθεια άρθρωσης γονάτου
- Άλγος στην άρθρωση του γονάτου
Πρώτες Βοήθειες
- Τοποθέτηση νάρθηκα
- Παγοθεραπεία
- Ανόρθωση της άρθρωσης (η άρθρωση του γονάτου να υπερβαίνει το οριζόντιο επίπεδο της καρδιάς)
- Λήψη ΜΣΑΦ (μη στεροειδή αντιφλεγμονώδη φάρμακα) για την ανακούφιση από τον πόνο.
Περιορίστε οποιαδήποτε φυσική δραστηριότητα, έως την υποχώρηση του οιδήματος, την αποκατάσταση της κίνησης και την εξάλειψη του πόνου. Με τη φυσικοθεραπεία, μπορεί να ανακτήσετε τις δυνάμεις της άρθρωσης και του σκέλους. Αν η κάκωση προκληθεί απότομα ή αν έχετε υψηλής ενέργειας δραστηριότητες, ίσως χρειαστείτε χειρουργική επέμβαση. Αυτό γίνεται είτε αρθροσκοπικά είτε με ανοικτή χειρουργική αποκατάσταση της άρθρωσης. Η βιολογική ηλικία του ασθενούς, παίζει ρόλο όσον αφορά τη θεραπεία. Οι νεαρότεροι ασθενείς είναι πιο επιρρεπείς στην εμφάνιση προβλημάτων, χωρίς να έχει προηγηθεί χειρουργείο, κι αυτό γιατί η χρόνια αρθρίτιδα μπορεί να οδηγήσει σε συμπτώματα αστάθειας μετά από πολλά έτη.
Για την επιλογή των ασθενών που χρήζουν χειρουργική αποκατάσταση, υπάρχουν διάφορες αντιτιθέμενες απόψεις, μιας και πολλοί ασθενείς παρουσιάζουν βελτίωση και χωρίς χειρουργική επέμβαση. Κακώσεις στις οποίες αποκολλάται ο σύνδεσμος ή ο τραυματισμός πολλαπλών συνδέσμων, απαιτούν χειρουργική αποκατάσταση.
Είναι σύνηθες, η κάκωση του ΟΧΣ να σχετίζεται με άλλους τραυματισμούς των συνδέσμων ή εξάρθρωση του γονάτου. Είναι σημαντικό να εξεταστεί το γόνατό σας για την πιθανή ύπαρξη κι άλλων κακώσεων. Κάποιες από αυτές, ίσως να χρήζουν άμεσης αντιμετώπισης.
Επικοινωνία με τον οικογενειακό σας ιατρό
Επικοινωνήστε με τον ιατρό σας αν:
- Έχετε συμπτώματα κάκωσης του ΟΧΣ
- Αν ακολουθείτε θεραπευτική αγωγή για κάκωση του ΟΧΣ και παρουσιάζεται μεγαλύτερη αστάθεια στο γόνατο
- Αν ξαναεμφανιστεί οίδημα ή πόνος
- Αν η κάκωση με τη πάροδο του χρόνου, δε βελτιωθεί
- Αν τραυματίσετε εκ νέου το γόνατό σας
Σε πολλές περιπτώσεις, η κάκωση του ΟΧΣ, σχετίζεται με άλλους τραυματισμούς συνδέσμων ή σοβαρό τραύμα γονάτου. Καλό θα ήταν να εξεταστείτε έγκαιρα, για τη διαπίστωση άλλων τραυματισμών.
Πρόληψη
Χρησιμοποιήστε σωστές τεχνικές, όταν αθλείστε ή ασκείστε σωματικά. Για πολλές περιπτώσεις δεν υπάρχει πρόληψη.
Νόσος Osgood-Schlatter
Ορισμός
Η νόσος Osgood – Schlatter (αποφυσίτιδα του κνημιαίου κυρτώματος) είναι το επίπονο οίδημα της οστικής προεξοχής που βρίσκεται στην πρόσθια επιφάνεια του ανώτερου τμήματος της κνήμης. Αυτή η προεξοχή ονομάζεται πρόσθιο κνημιαίο φύμα.
Εναλλακτικοί ορισμοί
Οστεοχονδρίτιδα
Αίτια
Η νόσος Osgood – Schlatter μπορεί και προκαλείται από ήπιες – άνευ σημασίας – κακώσεις που έχει υποστεί η περιοχή του γονάτου από επαναλαμβανόμενη κόπωση της περιοχής, πριν την ολοκλήρωση της ανάπτυξης. Η διαταραχή παρατηρείται συχνότερα σε δραστήριους, αθλητικούς εφήβους, κυρίως στην ηλικία μεταξύ 10 – 15 ετών. Η νόσος συναντάται συνήθως σε νεαρούς που παίζουν ποδόσφαιρο, μπάσκετ, βόλεϊ και γενικά έχουν έντονη αθλητική δραστηριότητα. Τα αγόρια είναι πιο επιρρεπείς στη νόσο, απ’ ότι τα κορίτσια.
Συμπτώματα
Το κύριο κλινικό σύμπτωμα της νόσου είναι το επίπονο οίδημα κάτωθεν του γονάτου, στην πρόσθια επιφάνεια της κνήμης. Τα συμπτώματα μπορεί να είναι μόνο ή αμφοτερόπλευρα.
Ο ασθενείς μπορεί να παρουσιάζει άλγος του σκέλους ή του γονάτου που επιδεινώνεται με το τρέξιμο, τα άλματα, το ανέβασμα σκαλοπατιών.
Η περιοχή είναι ευαίσθητη στην πίεση και το οίδημα κυμαίνεται από ήπιο έως και πολύ έντονο.
Σημεία και παρα-κλινικές εξετάσεις
Ο ιατρός είναι σε θέση να διαπιστώσει αν πάσχετε από την πάθηση, διεξάγοντας μια απλή φυσική εξέταση.
Η ακτινογραφία της περιοχής, μπορεί να είναι κατά φύση (φυσιολογική) ή να αναδεικνύει οίδημα ή κάκωση του κνημιαίου φύματος. Σπάνια ωστόσο χρησιμοποιούνται οι ακτινογραφίες, εκτός από την περίπτωση που ο ιατρός επιθυμεί να αποκλείσει άλλες αιτίες που ενδεχομένως να προκαλούν τον πόνο.
Θεραπεία
Η θεραπευτική αγωγή ξεκινά με ανάπαυση, παγοθεραπεία και μη στεροειδή αντιφλεγμονώδη φάρμακα (ΜΣΑΦ), όπως η ιμπουπροφένη. Σε πολλές περιπτώσεις, η κατάσταση βελτιώνεται με το παραπάνω σχήμα.
Στην σπάνια περίπτωση, που τα συμπτώματα δεν υποχωρήσουν, μπορεί να χρησιμοποιηθεί ένας νάρθηκας, ως την επούλωση της κάκωσης. Τυπικά αυτό διαρκεί 6 – 8 εβδομάδες. Μπορείτε να χρησιμοποιήσετε πατερίτσες, προκειμένου να αποφύγετε την πίεση βάρους στο τραυματισμένο σκέλος κατά τη βάδιση.
Σπάνια απαιτείται χειρουργείο.
Πρόγνωση
Οι περισσότερες περιπτώσεις παρουσιάζουν βελτίωση χωρίς αγωγή, μέσα σε μερικές εβδομάδες ή μήνες. Συνήθως, η νόσος τελικά υποχωρεί μόλις το παιδί ολοκληρώσει την ανάπτυξή του.
Επιτρέπεται στους εφήβους, η αθλητική δραστηριότητα, αρκεί να μην προκαλεί ενόχληση. Ωστόσο, η νόσος θα παρουσιάσει πολύ γρηγορότερη βελτίωση, αν περιοριστεί στο ελάχιστο κάθε είδους δραστηριότητα.
Επιπλοκές
Ο χρόνιος πόνος είναι η κυριότερη επιπλοκή.
Επικοινωνία με τον οικογενειακό σας ιατρό
Επικοινωνήστε με τον ιατρό σας, αν το παιδί σας έχει άλγος γονάτου ή άλγος κάτω σκέλους ή αν ο πόνος δεν υποχωρήσει με θεραπεία
Πρόληψη
Οι ήπιες κακώσεις, στις οποίες μπορεί να οφείλεται αυτή διαταραχή, δεν τις παρατηρούμε. Κατά συνέπεια, η πρόληψη δεν είναι εφικτή. Τακτική διάταση, προς και μετά την άσκηση και τον αθλητισμό, μπορεί να αποτελεί προληπτικό μέτρο τραυματισμού.
Κύστη Baker
Ορισμός
Η κύστη Baker είναι η συσσώρευση αρθρικού υγρού που σχηματίζεται όπισθεν της άρθρωσης του γονάτου.
Εναλλακτικοί ορισμοί
Ιγνυακή κύστη.
Αίτια, συχνότητα και παράγοντες κινδύνου
Μια κύστη Baker μπορεί να σχηματιστεί από τη συνένωση ενός φυσιολογικού βλεννογόνιου θυλάκου (ενός φυσιολογικού σάκου λιπαντικού υγρού) με την άρθρωση του γονάτου. Ο τύπος αυτός είναι συχνότερος στα παιδιά.
Η κατάσταση αυτή μπορεί επίσης να προκληθεί από τον σχηματισμό κήλης του ινώδους θυλάκου της άρθρωσης του γονάτου προς την οπίσθια επιφάνεια του γονάτου, το οποίο συναντάται συνήθως στους ενήλικες. Αυτό συμβαίνει με τη σχάση του μηνισκοειδή χόνδρου του γονάτου.
Σε ηλικιωμένα άτομα, οι κύστες Baker αρκετά συχνά σχετίζονται με αρθρίτιδα του γονάτου.
Συμπτώματα
Μια ευμεγέθης κύστη, ίσως να προκαλέσει ενόχληση ή δυσκαμψία, αλλά γενικότερα δεν προκαλεί συμπτώματα. Μπορεί να δημιουργηθεί ένα επίπονο ή μη οίδημα, όπισθεν του γονάτου.
Η κύστη μπορεί να δίνει την αίσθηση ύπαρξης ενός «μπαλονιού» γεμάτο με νερό. Περιστασιακά, η κύστη μπορεί να ραγεί, προκαλώντας πόνο, οίδημα κι αιμάτωμα της οπίσθιας επιφάνειας του γονάτου και της γαστρομνημίας.
Είναι πολύ σημαντικό να γίνεται διαφοροδιάγνωση μεταξύ μιας ραγείσας κύστης Baker κι ενός θρόμβου αίματος (εν τω βάθει φλεβική θρόμβωση), το οποίο επίσης μπορεί να προκαλέσει πόνο, οίδημα κι αιμάτωμα της οπίσθιας επιφάνειας του γονάτου και της γαστροκνημίας. Ένας θρόμβος αίματος μπορεί να είναι επικίνδυνος κι απαιτεί άμεση ιατρική αντιμετώπιση.
Σημεία και παρα-κλινικές εξετάσεις
Κατά τη φυσική εξέταση, ο θεράπων ιατρός επισκοπεί για πιθανή ύπαρξη μιας ευπίεστης μάζας, στην οπίσθια επιφάνεια του γονάτου. Εάν η κύστη είναι μικρή σε μέγεθος, θα ήταν σκόπιμη, η σύγκριση του πάσχοντος γονάτου με το υγιές. Ίσως να παρατηρηθεί και περιορισμός κινήσεων, εξαιτίας του πόνου ή του μεγέθους της κύστης. Σε κάποιες περιπτώσεις θα υπάρχουν σημεία και συμπτώματα ενδεικτικά μηνισκοειδούς ρήξης (ρήξης μηνίσκου).
Με τη διαφανοσκόπηση ή φέγγοντας φως μέσω κύστης, αναδεικνύεται ότι η σύστασή της είναι υγρή. Εάν η μάζα παρουσιάζει οποιοδήποτε μη φυσιολογικό σημείο, όπως την ταχεία ανάπτυξή της, νυχτερινό άλγος, έντονο άλγος ή πυρετό, ενδείκνυται μια πιο λεπτομερής διεύρυνση για τον αποκλεισμό μη- κυστικών μορφωμάτων, που μπορεί να παρουσιαστούν στην οπίσθια επιφάνεια του γονάτου. Η απλή ακτινογραφία, δεν αναδεικνύει την κύστη ή τη ρήξη του μηνίσκου, αλλά μπορεί να αναδείξει άλλες παθολογικές καταστάσεις συμπεριλαμβανομένου της αρθρίτιδας.
Η μαγνητική τομογραφία είναι ενδεικτική για την ανάδειξη της κύστης, καθώς και οποιοδήποτε άλλου πιθανού τραυματισμού του μηνίσκου.
Θεραπεία
Στις περισσότερες περιπτώσεις δεν απαιτείται κάποια αγωγή, παρά μόνο η περιοδική παρακολούθηση της κύστης από τον γενικό ιατρό. Στην περίπτωση μιας επίπονης κύστης, η θεραπευτική αγωγή, στοχεύει συνήθως στη διόρθωση της βασικής παθολογικής κατάστασης που υποκρύπτεται, όπως της αρθρίτιδας ή της ρήξης του μηνίσκου. Η αφαίρεση της κύστης γενικά αποφεύγεται, μιας και κάτι τέτοιο, είναι πιθανό να τραυματίσει γειτονικά αιμοφόρα αγγεία και νεύρα.
Κάποιες φορές δύναται να παροχετευτεί η κύστη (αναρρόφηση) ή σπανίως, να αφαιρεθεί χειρουργικά στην περίπτωση που αποκτήσει πολύ μεγάλο μέγεθος ή προκαλεί συμπτώματα.
Πρόγνωση
Μια κύστη Baker δεν προκαλεί μακροπρόθεσμα κίνδυνο, αλλά μπορεί να είναι ενοχλητική ή επίπονη. Οι κύστες Baker συνήθως υποχωρούν μόνες τους, αλλά το χρονικό διάστημα για κάτι τέτοιο διαφέρει από άτομο σε άτομο.
Η μακροπρόθεσμη ανικανότητα είναι σπάνια, καθώς οι περισσότερες περιπτώσεις παρουσιάζουν βελτίωση με τη πάροδο του χρόνου ή με την αρθροσκόπηση.
Επιπλοκές
Οι επιπλοκές είναι ασυνήθεις, περιλαμβάνουν όμως:
- Το μακροπρόθεσμο πόνο και οίδημα
- Επιπλοκές λόγω τραυματισμών που συνυπάρχουν, όπως τη ρήξη μηνίσκου.
Επικοινωνία με τον οικογενειακό σας ιατρό
Επικοινωνήστε με τον ιατρό σας για να κλείσετε ένα ραντεβού, αν παρατηρήσετε κάποιο οίδημα στην οπίσθια επιφάνεια του γονάτου, το οποίο αναπτύσσεται σε μέγεθος ή προκαλεί πόνο. Ο πόνος μπορεί να αποτελεί ένδειξη φλεγμονής, που δε συνοδεύει συνήθως την κύστη Baker.
Κάκωση έσω πλαγίου συνδέσμου του γονάτου
Ορισμός
Η κάκωση του έσω πλάγιου συνδέσμου (Ε.Π.Σ) του γονάτου είναι η διάταση, μερική ή ολική ρήξη του συνδέσμου στην έσω επιφάνεια του γονάτου.
Εναλλακτικοί ορισμοί
Κάκωση γονάτου – έσω πλάγιου συνδέσμου, έσω πλάγιου συνδέσμου κάκωση
Τι πρέπει να λάβετε υπ’ όψιν
Ο έσω πλάγιος σύνδεσμος εκτείνεται από την άνω έσω επιφάνεια της κνημιαίας ακρολοφίας ως την κάτω έσω επιφάνεια του μηριαίου οστού. Ο σύνδεσμος σταθεροποιεί την άρθρωση ως προς την έσω επιφάνεια αυτής.
Αίτια
Ο έσω πλάγιος σύνδεσμος συνήθως τραυματίζεται από ασκούμενη πίεση επί του γονάτου από τα εκτός προς τα εντός.
Συχνά συμβαίνει παράλληλα με την κάκωση του πρόσθιου χιαστού συνδέσμου.
Συμπτώματα
- Αστάθεια γονάτου
- Άλγος κι ευαισθησία γονάτου κατά την έσω επιφάνεια αυτής.
- Οίδημα γονάτου
Πρώτες βοήθειες
Ο θεράπων ιατρός θα προβεί σε εξέταση του γονάτου. Θα κάνει εξέταση του έσω πλάγιου συνδέσμου για να εντοπίσει τυχόν χαλάρωση του συνδέσμου. Η εξέταση περιλαμβάνει το λύγισμα του γονάτου σε 25 μοίρες και την άσκηση πίεσης από τα εκτός επί τα εντός του γονάτου.
Άλλες εξετάσεις που μπορούν να διεξαχθούν περιλαμβάνουν:
- Μαγνητική τομογραφία γόνατος
- Ακτινογραφία άρθρωσης γόνατος
Η θεραπεία περιλαμβάνει την παγοθεραπεία, την ανύψωση του γονάτου άνω του οριζόντιου επιπέδου της καρδιάς και τη λήψη μη στεροειδών αντιφλεγμονώδων φαρμάκων (ΜΣΑΦ). Περιορίστε τις φυσικές σας δραστηριότητες έως την υποχώρηση του πόνου και του οιδήματος.
Κατόπιν διατήρησης του γονάτου σε ακινησία (με τη βοήθεια νάρθηκα), το γόνατο πρέπει να ανακτήσει τις δυνάμεις του και να γίνονται ασκήσεις διάτασης. Η φυσικοθεραπεία μπορεί να είναι πολύ χρήσιμη για την επανάκτηση δυνάμεων του γονάτου και του σκέλους.
Το χειρουργείο δεν είναι συνήθως επιλογή για τις περιπτώσεις μεμονωμένης ρήξης του έσω πλάγιου συνδέσμου.
Καλέστε το θεράπων ιατρό σας
Καλέστε το θεράπων ιατρό σας αν σας παρουσιαστούν συμπτώματα κάκωσης του έσω πλάγιου συνδέσμου.
Καλέστε τον θεράπων ιατρός σας αν ακολουθείτε θεραπεία για τραυματισμό Ε.Π.Σ και παρατηρήσετε αυξημένη αστάθεια στο γόνατό σας, αν υποτροπιάσει ο πόνος ή το οίδημα μετά την αρχική αντιμετώπιση ή αν ο τραυματισμός σας δεν υποχωρήσει με την πάροδο του χρόνου.
Καλέστε τον ιατρό σας και στην περίπτωση που τραυματίσετε εκ νέου το γόνατό σας.
Πρόγνωση
Χρησιμοποιήστε σωστές τεχνικές όταν αθλείστε ή όταν ασκείστε σωματικά. Για πολλές περιπτώσεις δεν υπάρχει πρόληψη.
Κάκωση του πρόσθιου χιαστού συνδέσμου
Ορισμός
Η κάκωση του πρόσθιου χιαστού συνδέσμου του γόνατος αφορά στη διάταση ή τη ρήξη του. Η ρήξη μπορεί να είναι μερική ή ολική.
Εναλλακτικές ονομασίες
Κάκωση χιαστού συνδέσμου- πρόσθιος, κάκωση του γόνατος-πρόσθιος χιαστός σύνδεσμος
Περιγραφή
Η άρθρωση του γόνατος είναι γωνιώδης διάρθρωση. Συνδέει το κάτω άκρο του μηριαίου οστού με το κορυφαίο τμήμα της κνήμης. Τέσσερις κύριοι σύνδεσμοι συνδέουν αυτά τα δύο οστά:
- ο έσω πλάγιος σύνδεσμος- σταθεροποιεί την εσωτερική επιφάνεια του γόνατος και εμποδίζει την απαγωγή της κνήμης σε σχέση με το μηρό.
- ο έξω πλάγιος σύνδεσμος- σταθεροποιεί την εξωτερική επιφάνεια του γόνατος και εμποδίζει την προσαγωγή της κνήμης σε σχέση με το μηρό.
- ο πρόσθιος χιαστός σύνδεσμος- βρίσκεται στο κέντρο της άρθρωσης του γόνατος. Εμποδίζει την πρόσθια ολίσθηση της κνήμης σε σχέση με το μηριαίο οστό, και παρέχει στροφική σταθερότητα στην άρθρωση.
-
ο οπίσθιος χιαστός σύνδεσμος- συνεργάζεται με τον πρόσθιο. Εμποδίζει την κνήμη να ολισθήσει προς τα πίσω σε σχέση με το μηριαίο οστό.
Ο πρόσθιος και ο οπίσθιος χιαστός χιάζονται εντός της άρθρωσης του γόνατος. Γι' αυτό, άλλωστε, ονομάζονται “χιαστοί” σύνδεσμοι.
Η κάκωση του πρόσθιου χιαστού συχνά συμβαίνει και με άλλες κακώσεις του γόνατος. Κλασικό είναι το παράδειγμα της ρήξης του πρόσθιου χιαστού μαζί με τον έσω πλάγιο σύνδεσμο και τον έσω μηνίσκο (ενός εκ των χόνδρων μέσα στο γόνατο που απορροφούν τις ασκούμενες πιέσεις). Αυτός ο τύπος κάκωσης συμβαίνει συνήθως σε όσους συμμετέχουν σε αθλητικές δραστηριότητες, όπως το ποδόσφαιρο και το σκι.
Οι γυναίκες υφίστανται κάκωση του πρόσθιου χιαστού συχνότερα από τους άνδρες. Τα αίτια γι' αυτό δεν είναι απολύτως κατανοητά, ωστόσο πρέπει να ευθύνονται διαφορές στην ανατομική και τη λειτουργία των μυών.
Στους ενήλικες συνήθως συμβαίνει ρήξη του πρόσθιου χιαστού στη μεσότητά του ή απόσπασή του από το μηριαίο οστό. Αυτές οι κακώσεις δεν αποκαθίστανται από μόνες τους. Στα παιδιά είναι πιθανότερη η απόσπαση του πρόσθιου χιαστού μαζί με οστικό τμήμα. Αυτές οι κακώσεις ενδέχεται να απαιτούν χειρουργική αποκατάσταση. Αν ο ιατρός υποψιάζεται ρήξη του πρόσθιου χιαστού, η διενέργεια μαγνητικής τομογραφίας θα βοηθήσει στην επιβεβαίωση της διάγνωσης. Αυτή η εξέταση μπορεί να βοηθήσει, επίσης, στην εκτίμηση και άλλων κακώσεων του γόνατος, που αφορούν στους υπόλοιπους συνδέσμους και τους μηνίσκους.
Σε ορισμένους ασθενείς η άρθρωση μπορεί να λειτουργεί κανονικά έχοντας υποστεί ρήξη του πρόσθιου χιαστού. Ωστόσο, οι περισσότεροι παραπονούνται για αστάθεια του γόνατος κατά την εκτέλεση φυσικής δραστηριότητας. Η ρήξη του πρόσθιου χιαστού που δεν αποκαθίσταται χειρουργικά ενδέχεται να οδηγήσει σε πρώιμη αρθρίτιδα του προσβεβλημένου γόνατος.
Αίτια
Η ρήξη του πρόσθιου χιαστού μπορεί να οφείλεται στην εφαρμογή βίαιου χτυπήματος ή να προκαλείται χωρίς άμεση επαφή. Ένα χτύπημα στην πλάγια επιφάνεια του γόνατος, όπως για παράδειγμα σε μαρκάρισμα ποδοσφαιριστή, μπορεί να επιφέρει ρήξη του πρόσθιου χιαστού.
Η βίαιη επιβράδυνση σε συνδυασμό με αλλαγή κατεύθυνσης κατά το τρέξιμο ή την περιστροφή του σώματος, η αδέξια προσγείωση μετά από άλμα, ή η υπερέκταση της άρθρωσης του γόνατος, μπορεί, επίσης, να προκαλέσουν κάκωση στον πρόσθιο χιαστό σύνδεσμο. Αθλήματα όπως το μπάσκετ, το ποδόσφαιρο, και το σκι αποτελούν συνήθεις δραστηριότητες που μπορεί να συμβεί ρήξη του πρόσθιου χιαστού.
Συμπτώματα
Πρώιμα συμπτώματα:
- χαρακτηριστικός ήχος τη στιγμή του τραυματισμού
- οίδημα της άρθρωσης του γόνατος εντός 6 ωρών από τον τραυματισμό
- πόνος, ιδιαίτερα κατά την εφαρμογή βάρους στο τραυματισμένο άκρο.
Αυτοί που έχουν υποστεί ήπια κάκωση ενδέχεται να αισθανθούν αστάθεια του γόνατος κατά την εκτέλεση φυσικής δραστηριότητας.
Πρώτες βοήθειες
Μια κάκωση του πρόσθιου χιαστού πρέπει να αντιμετωπισθεί με:
• ανύψωση της άρθρωσης (άνωθεν του επιπέδου της καρδιάς)
• εφαρμογή επιθεμάτων πάγου
• αναλγητικά, όπως μη στεροειδή αντιφλεγμονώδη φάρμακα (π.χ ιβουπροφένη)
Μην επιδοθείτε σε αθλοπαιδιές μέχρι να εκτιμηθεί και να αποκατασταθεί η κάκωση.
Ορισμένοι ασθενείς ενδέχεται να χρειαστούν πατερίτσες προκειμένου να περπατήσουν, μέχρι να μειωθεί το οίδημα και ο πόνος. Σε ήπιους τραυματισμούς, ο ιατρός μπορεί να συστήσει φυσικοθεραπεία για την ανάκτηση της κινητικότητας της άρθρωσης και της μυικής ισχύος του άκρου.
Ο ιατρός ενδέχεται να συστήσει χειρουργική ανακατασκευή του πρόσθιου χιαστού συνδέσμου. Ο παλαιός σύνδεσμος δεν αποκαθίσταται, με συνέπεια να συνιστάται η χρήση υποκατάστατων ή η κατασκευή νέου.
Τι να αποφύγετε
- Σε περίπτωση σοβαρού τραυματισμού του γόνατος, αποφύγετε να κινείτε την άρθρωση. Χρησιμοποιείστε νάρθηκα για να διατηρήσετε το γόνατο σε ευθεία θέση, μέχρι να εκτιμηθεί η κάκωση από τον ορθοπαιδικό.
- Αποφύγετε να επιστρέψετε στις αθλοπαιδιές, μέχρι η κατάστασή σας να εκτιμηθεί και να αντιμετωπισθεί θεραπευτικά.
Κλήση επείγουσας ιατρικής βοήθειας
Οποιοσδήποτε με σοβαρό τραυματισμό στο γόνατο πρέπει να αναζητήσει ιατρική εκτίμηση.
Αν το άκρο πόδι είναι ψυχρό και κυανωτικό, μετά από τραυματισμό στο γόνατο, ενδέχεται να υπάρχει εξάρθρωση του γόνατος και κάκωση των αιμοφόρων αγγείων του. Αυτή η κατάσταση είναι πραγματικά επείγουσα και απαιτεί άμεση ιατρική αντιμετώπιση.
Πρόληψη
Χρησιμοποιείτε τις κατάλληλες τεχνικές όταν αθλείστε ή εκτελείτε ασκήσεις. Υπάρχουν διάφορα εκπαιδευτικά προγράμματα που διδάσκουν τους αθλητές να ελαχιστοποιούν την καταπόνηση του πρόσθιου χιαστού συνδέσμου. Με αυτόν τον τρόπο έχουν ελαττωθεί οι περιπτώσεις κάκωσής του.
Μολονότι το ζήτημα είναι αμφιλεγόμενο, η χρήση ελαστικής επιγονατίδας κατά τη διάρκεια έντονης αθλητικής δραστηριότητας (όπως στο ποδόσφαιρο) δε φαίνεται να επιφέρει μείωση στην επίπτωση των κακώσεων του γόνατος. Επιπρόσθετα, μπορεί να προσδίδει στον αθλητή μια εσφαλμένη αίσθηση ασφάλειας.
Καρκίνος Πνεύμονος - Μικροκυτταρικός
Ορισμός
Ο μικροκυτταρικός καρκίνος του πνεύμονα αποτελεί έναν τύπο καρκίνο του πνεύμονος με ταχεία ανάπτυξη. Η εξάπλωσή του είναι πολύ γρηγορότερη, απ’ ότι του μη – μικροκυτταρικού καρκίνου του πνεύμονα.
Υπάρχουν τρεις διαφορετικές κατηγορίες μικροκυτταρικού καρκίνου του πνεύμονα:
- Μικροκυτταρικό καρκίνωμα πνεύμονος (κλασικός)
- Συνδυασμός μικρο / μεγακυτταρικού καρκινώματος
- Συνδυασμός μικροκυτταρικού με πλακώδες καρκίνωμα ή αδενοκαρκίνωμα
Στην πλειοψηφία επικρατούν οι μικροκυτταρικοί τύποι καρκίνου του πνεύμονα της πρώτης κατηγορίας.
Εναλλακτικοί ορισμοί
Καρκίνος – του πνεύμονα – μικροκυτταρικός, μικροκυτταρικός καρκίνος του πνεύμονα
Δείτε επίσης
Αίτια, συχνότητα και παράγοντες κινδύνου
Το 15 % περίπου των περιπτώσεων καρκίνου του πνεύμονα, είναι μικροκυτταρικού τύπου. Παρατηρείται ελαφρώς συχνότερα στους άνδρες απ’ ότι στις γυναίκες.
Σχεδόν σε όλες τις περιπτώσεις μικροκυτταρικού καρκίνου του πνεύμονα, οι ασθενείς είναι καπνιστές. Σπάνια παρατηρείται η πάθηση σε άτομα που δεν κάπνισαν ποτέ.
Ο μικροκυτταρικός καρκίνος του πνεύμονα είναι η πιο επιθετική μορφή καρκίνου του πνεύμονα. Συνήθως πρωτοεμφανίζεται στους αεραγωγούς (βρόγχους) κεντρικά στο θώρακα. Παρόλο το μικρό αρχικό τους μέγεθος, τα καρκινικά κύτταρα, παρουσιάζουν ταχεία ανάπτυξη, δημιουργώντας ευμεγέθη όγκους. Οι όγκοι αυτοί με τη σειρά τους, εξαπλώνονται ταχύτατα (μετάσταση) σε άλλα σημεία του σώματος, περιλαμβάνοντας τον εγκέφαλο, το ήπαρ και τα οστά.
Συμπτώματα
- Αιματηρά πτύελα (φλέγμα)
- Θωρακικό άλγος
- Βήχας
- Ανορεξία
- Διακοπές στην αναπνοή
- Απώλεια σωματικού βάρους
- Συριγμός (συρίττουσα αναπνοή)
Άλλα συμπτώματα που πιθανόν να εμφανιστούν στην πάθηση αυτή είναι:
- Οίδημα προσώπου
- Πυρετός
- Διαταραχές ή αλλαγές στη χροιά της φωνής
- Δυσκολίες κατάποσης
- Αδυναμία
Σημεία και παρα-κλινικές εξετάσεις
Ο ιατρός σας θα προβεί σε φυσική εξέταση και στη λήψη ατομικού σας ιστορικού. Θα ερωτηθείτε για το αν καπνίζετε, κι αν καπνίζετε, για την ποσότητα και τη χρονική διάρκεια αυτού.
Κατά την ακρόαση των πνευμόνων με στηθοσκόπιο, ο ιατρός, μπορεί να αντιληφθεί την ύπαρξη υγρού στην περιφέρειά τους ή ζώνες τμηματικής ατελεκτασίας. Καθένα από αυτά τα ευρήματα μπορούν να αποτελούν ένδειξη (όχι απόδειξη) καρκίνου του πνεύμονα.
Ο μικροκυτταικός καρκίνος του πνεύμονα, ωστόσο ήδη βρίσκεται σε μεταστατικό στάδιο, συνήθως όταν τίθεται η αγωγή του.
Μπορούν να διεξαχθούν οι ακόλουθες εξετάσεις:
- Σπινθηρογράφημα οστών
- Ακτινογραφία θώρακος
- Πλήρη αρίθμηση αίματος (CBC)
- Αξονική τομογραφία
- Εξετάσεις ηπατικής λειτουργίας
- Μαγνητική τομογραφία
- Τομογραφία με εκπομπή ποζιτρονίων (PET)
- Εξέταση πτυέλων (κυτταρολογική ανίχνευση καρκινικών κυττάρων)
- Θωρακοκέντηση (αφαίρεση υγρού από τη θωρακική κοιλότητα πέριξ των πνευμόνων)
Σε κάποιες περιπτώσεις, ο ιατρός, ίσως χρειαστεί να προβεί σε λήψη δείγματος ιστού από το πνευμονικό παρέγχυμα, προκειμένου να γίνει σε αυτό μικροσκοπική εξέταση. Αυτό ονομάζεται βιοψία. Κάτι τέτοιο μπορεί να διεξαχθεί με διάφορες τεχνικές:
- Βρογχοσκόπηση συνδυασμένη με βιοψία
- Βιοψία δια βελόνης υπό καθοδήγηση από αξονικό τομογράφο
- Ενδοσκοπικό υπερηχογράφημα με παράλληλη βιοψία
- Μεσοθωρακοσκόπηση με παράλληλη βιοψία
- Ανοικτή βιοψία πνεύμονος
- Εργαστηριακές εξετάσεις πλευριτικού υγρού - πλευριτική βιοψία
Συνήθως στην περίπτωση που η βιοψία αποβεί θετική για καρκίνο, διεξάγονται κι άλλες ακτινοσκοπικές εξετάσεις, προς σταδιοποίηση πλέον του καρκίνου. Πάρα τα’ ταύτα, το παραδοσιακό σύστημα σταδιοποίησης που χρησιμοποιεί νούμερα προκειμένου να χαρακτηρίσει το στάδιο του καρκίνου, δε βρίσκει εφαρμογή σε ασθενείς με μικροκυτταρικό καρκίνο του πνεύμονα. Αντιθέτως ο μικροκυτταρικός καρκίνος του πνεύμονα σταδιοποιείται ως εξής:
- Περιορισμένος (ο καρκίνος εντοπίζεται μόνο στο θώρακα κι αντιμετωπίζεται με ακτινοθεραπεία)
- Εκτεταμένος (ο καρκίνος έχει εξαπλωθεί κι εκτός θώρακα).
Η πλειοψηφία των περιπτώσεων βρίσκεται ήδη σε εκτεταμένα στάδια.
Θεραπεία
Ακριβώς επειδή ο μικροκυτταρικός καρκίνος του πνεύμοναC παρουσιάζει ταχύτατη εξάπλωση στο λοιπό σώμα, η θεραπευτική αγωγή οφείλει να περιλαμβάνει καρκινοτοξικά σκευάσματα (χημειοθεραπεία) είτε per os (δια του στόματος) είτε ενδοφλέβια.
- Η χημειοθεραπεία μπορεί να συνδυαστεί με ακτινοθεραπεία των πνευμόνων σε ασθενείς με περιορισμένη νόσο
Ακριβώς επειδή ο μικροκυτταρικός καρκίνος του πνεύμονα έχει ήδη σημειώσει μεταστατικό χαρακτήρα μέχρι τη διάγνωσή του, η χειρουργική επέμβαση δεν έχει να προσφέρει πολλά. Κάτι τέτοιο θα μπορούσε να ληφθεί υπ’ όψιν μονάχα στην περίπτωση μονήρους όγκου, δίχως μεταστάσεις, με συμπληρωματική χημειοθεραπεία ή ακτινοθεραπεία στο τέλος.
Ο συνδυασμός χημειοθεραπείας κι ακτινοθεραπείας, εφαρμόζονται ως θεραπευτικό σχήμα σε ασθενείς με εκτεταμένο SCLC, μολονότι επιτυγχάνει ανακούφιση των συμπτωμάτων κι όχι ουσιαστική ίαση της νόσου.
Αρκετά συχνά ο μικροκυτταρικός καρκίνος του πνεύμονα, ενώ ήδη έχει αναπτύξει εγκεφαλικές μεταστάσεις, δε σημειώνονται συμπτώματα ή άλλα σημεία καρκίνου του εγκεφάλου, με αποτέλεσμα η ακτινοθεραπεία του εγκεφάλου να εφαρμόζεται σε ασθενείς, ακόμη και με μικρό μέγεθος καρκίνου ή σε ασθενείς με θετική αντίδραση στην πρώτη συνεδρία χημειοθεραπείας. Η μέθοδος αυτή ονομάζεται προφυλακτική κρανιακή ακτινοβολία (PCI).
Πρόγνωση
Η θετική έκβαση της πορείας του ασθενούς, εξαρτάται από την επέκταση του καρκίνου του πνεύμονα.
Δίχως θεραπεία, ο μέσος όρος επιβίωσης κυμαίνεται από 2 έως 4 μήνες. Με θεραπευτική αγωγή, το προσδόκιμο επιβίωσης ανέρχεται σε 6 ως 12 μήνες< σε ασθενείς με εκτεταμένη νόσο. Σχεδόν το 10 % των ασθενών με περιορισμένο καρκίνο του πνεύμονα δε θα εμφανίσουν κάποια ένδειξη καρκίνου για τουλάχιστον 2 έτη.
Αυτός ο τύπος καρκίνου είναι υπερβολικά νοσηρός. Μόνον το 6 % των ασθενών που πάσχουν από αυτόν, βρίσκονται εν ζωή, 5 χρόνια μετά τη διάγνωσή τους.
Επιπλοκές
- Μεταστάσεις σε άλλα σημεία του σώματος
- Παρενέργειες της χειρουργικής παρέμβασης, της χημειοΨεραπείας ή τΗς ακτινοθεραπείας.
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε τον Ιατρό σας αν παρουσιάσετε συμπτώματα καρκίνου του πνεύμονα (ιδίως αν είστε καπνιστής).
Πρόληψη
Εάν καπνίζετε, σταματήστε το. Ποτέ δεν είναι αργά να το σταματήσετε. Επί πρόσθετα, αποφύγετε το παθητικό κάπνισμα.
Η τακτική ακτινοσκόπηση για καρκίνο του πνεύμονα, δε συνίσταται. Παρά το μεγάλο αριθμό μελετών επί του θέματος, οι ειδικοί αποφάνθηκαν ότι, στη φάση αυτή τουλάχιστον μία ακτινοσκόπηση δεν έχει κάτι να προσφέρει στην αύξηση της πιθανότητας ίασης κάποιου ασθενούς.

Έρπης ζωστήρας
Ορισμός
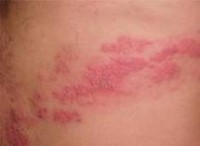
Ο έρπης ζωστήρας αποτελεί λοιμώδες νόσημα που χαρακτηρίζεται από ένα επώδυνο, φυσαλιδώδες εξάνθημα. Οφείλεται στον ιό της ανεμοβλογιάς-ζωστήρα.
Αίτια, επίπτωση, και παράγοντες κινδύνου
Μετά τη νόσηση από ανεμοβλογιά, ο ιός παραμένει σε λανθάνουσα κατάσταση σε ορισμένα νεύρα του σώματος (νωτιαία γάγγλια). Ο έρπης ζωστήρας προκαλείται από την επανενεργοποίηση του ιού σε αυτά τα νεύρα, μετά την παρέλευση ετών από την αρχική λοίμωξη.
Τα αίτια που καθιστούν αιφνίδια τον ιό ξανά ενεργό, δεν είναι σαφή. Συχνά συμβαίνει μία μόνο προσβολή.
Ο έρπης ζωστήρας ενδέχεται να αναπτυχθεί σε οποιαδήποτε ηλικιακή ομάδα. Ωστόσο, είναι πιθανότερο να συμβεί σε άτομα:
- ηλικίας μεγαλύτερης των 60 ετών
- με ιστορικό ανεμοβλογιάς πριν την ηλικία του ενός έτους
- με ανοσοκαταστολή λόγω φαρμακευτικής αγωγής ή νοσήματος
Σε περίπτωση που κάποιος ενήλικας ή παιδί έρθει σε επαφή με το εξάνθημα του έρπητα ζωστήρα και δεν έχει νοσήσει από ανεμοβλογιά ή δεν έχει εμβολιασθεί για αυτήν στο παρελθόν, τότε θα αναπτύξει ανεμοβλογιά, παρά έρπη ζωστήρα.
Συμπτώματα
Το αρχικό σύμπτωμα είναι συνήθως ετερόπλευρος πόνος, κνησμός, ή αίσθημα καύσου. Ο πόνος και το αίσθημα καύσου ενδέχεται να είναι έντονα, και συνήθως εκδηλώνονται πριν την εμφάνιση του εξανθήματος.
Ερυθρές κηλίδες που εξελίσσονται σε φυσαλίδες, σχηματίζονται στους περισσότερους ασθενείς
- Οι φυσαλίδες ρήγνυνται σχηματίζοντας μικρά έλκη που εφελκιδοποιούνται (αποξηρένεται το εξίδρωμά τους). Οι εφελκίδες διατηρούνται για 2 με 3 εβδομάδες. Η πρόκληση ουλών είναι σπάνια.
- Το εξάνθημα συνήθως περιλαμβάνει μια στενή περιοχή ανάμεσα στη σπονδυλική στήλη και την πρόσθια περιοχή της κοιλίας ή του θώρακα, με κατανομή δερμοτομίου.
- Το εξάνθημα μπορεί να αφορά στο πρόσωπο, τους οφθαλμούς, το στόμα, και τα αυτιά.
Επιπρόσθετα συμπτώματα ενδέχεται να περιλαμβάνουν:
- κοιλιακό πόνο
- ρίγη
- δυσλειτουργία ή παράλυση ορισμένων μυών στην περιοχή του προσώπου
- βλεφαρόπτωση
- πυρετός με ρίγος
- γενικό αίσθημα κακουχίας
- βλάβες στα γεννητικά όργανα
- κεφαλαλγία
- απώλεια ακοής
- αρθραλγία
- κινητικές διαταραχές των οφθαλμών
- διογκωμένοι λεμφαδένες
- προβλήματα γεύσης
- προβλήματα όρασης
Επίσης μπορεί να εμφανισθεί πόνος, μυϊκή αδυναμία, και εξάνθημα σε διαφορετικές περιοχές του προσώπου ανάλογα με το προσβληθέν νεύρο.
Σημεία και διαγνωστικός έλεγχος
Ο ιατρός θα διαγνώσει τη νόσο με τη λήψη πλήρους ιατρικού ιστορικού και την επισκόπηση του δέρματος του ασθενούς.
Ειδικές διαγνωστικές δοκιμασίες σπάνια είναι απαραίτητες. Ενδέχεται να περιλαμβάνουν τη λήψη δείγματος από τις δερματικές βλάβες για να διαπιστωθεί η ύπαρξη του ιού.
Οι αιματολογικές εξετάσεις μπορεί να δείξουν αυξημένα λευκοκύτταρα και αντισώματα για τον ιό της ανεμοβλογιάς. Ωστόσο, δεν επιβεβαιώνουν ότι το εξάνθημα οφείλεται στον έρπη ζωστήρα.
Θεραπευτική αντιμετώπιση
Ο έρπης ζωστήρας, συνήθως, αποδράμει χωρίς θεραπευτική παρέμβαση. Ενδεχομένως, να απαιτείται μόνο αγωγή για την ανακούφιση από τον πόνο.
Ο ιατρός μπορεί να συνταγογραφήσει αντιική φαρμακευτική αγωγή. Τα φάρμακα αυτά βοηθούν στην ελάττωση του πόνου και των πιθανών επιπλοκών. Ταυτόχρονα βραχύνουν την πορεία της νόσου. Η ακυκλοβίρη, η φαμκικλοβίρη, και βαλακυκλοβίρη μπορεί να χρησιμοποιηθούν.
Η έναρξη της φαρμευτικής αγωγής πρέπει να πραγματοποιηθεί εντός 24ώρου από την εκδήλωση του πόνου ή του αισθήματος καύσου, και κατά προτίμηση προ της εμφάνισης των φυσαλίδων. Συνήθως, χορηγείται από το στόμα και οι δοσολογία υπερβαίνει κατά πολλές φορές εκείνη που συστήνεται για την αντιμετώπιση του απλού έρπητα ή του έρπητα των γεννητικών οργάνων. Ορισμένοι ασθενείς ενδέχεται να χρειασθούν ενδοφλέβια χορήγηση του φαρμάκου.
Ισχυρά αντιφλεγμονώδη φάρμακα, τα κορτικοστεροειδή (όπως η πρεδνιζόνη), μπορεί να χρησιμοποιηθούν για τον περιορισμό των οιδημάτων και του κινδύνου να συνεχισθεί ο πόνος. Τα φάρμακα αυτά δεν είναι αποτελεσματικά σε όλους τους ασθενείς.
Άλλα φάρμακα που μπορεί να χορηγηθούν περιλαμβάνουν:
- αντιισταμινικά για την ελάττωση του κνησμού (η λήψη γίνεται από το στόμα ή εφαρμόζονται τοπικά στο δέρμα)
- αναλγητικά
Ψυχρά επιθέματα μπορούν να χρησιμοποιηθούν για την ελάττωση του πόνου. Καταπραϋντικά λουτρά από εκχυλίσματα βρώμης ή ειδικές λοσιόν, ενδέχεται να ανακουφίσουν τον ασθενή από τον κνησμό και τη δυσφορία.
Συστήνεται ανάπαυση μέχρι να υφεθεί ο πυρετός.
Το δέρμα της προσβεβλημένης περιοχής πρέπει να διατηρείται καθαρό, και τα μολυσμένα αντικείμενα να μην επαναχρησιμοποιούνται. Όσα από αυτά δεν είναι μιας χρήσης, πρέπει να απολυμαίνονται πριν χρησιμοποιηθούν. Ενδεχομένως, να καταστεί απαραίτητη η απομόνωση του ασθενούς, για την πρόληψη μετάδοσης του ιού, ιδιαίτερα σε εγκύους.
Πρόγνωση
Ο έρπης ζωστήρας υποχωρεί εντός 2-3 εβδομάδων και σπανίως υποτροπιάζει. Αν ο ιός προσβάλλει τα νεύρα που ελέγχουν τις κινήσεις του σώματος (κινητικά νεύρα), ενδέχεται να εμφανίσει ο ασθενής παροδική ή μόνιμη μυϊκή αδυναμία ή παράλυση.
Επιπλοκές
Σε ορισμένες περιπτώσεις ο πόνος στην περιοχή της βλάβης μπορεί να διαρκεί για μήνες ή και χρόνια. Η κατάσταση αυτή ονομάζεται μεθερπητική νευραλγία και προκύπτει από την καταστροφή των προσβεβλημένων νεύρων. Ο πόνος κυμαίνεται από ήπιος μέχρι έντονος. Η μεθερπητική νευραλγία είναι πιθανότερο να εκδηλωθεί σε άτομα άνω των 60 ετών.
Άλλες επιπλοκές περιλαμβάνουν:
- νέα προσβολή έρπητα ζωστήρα
- τύφλωση (σε οφθαλμικό έρπητα ζωστήρα)
- απώλεια ακοής
- διασπορά της λοίμωξης, συμπεριλαμβανομένης της πρόκλησης εγκεφαλίτιδας ή σήψης, σε ασθενείς με ανοσοανεπάρκεια
- βακτηριακή επιμόλυνση του δέρματος
- σύνδρομο Ramsey Hunt στην περίπτωση που προσβληθούν νεύρα του προσώπου.
Πότε να επικοινωνήσετε με τον ιατρό σας
Αποταθείτε στον ιατρό σας αν εκδηλώσετε συμπτώματα έρπητα ζωστήρα, ιδιαίτερα στην περίπτωση που έχετε εξασθενημένο ανοσοποιητικό σύστημα ή επί παράτασης και επιδείνωσης των συμπτωμάτων. Ο οφθαλμικός έρπης ζωστήρας μπορεί να οδηγήσει σε μόνιμη απώλεια όρασης αν δεν αντιμετωπισθεί έγκαιρα.
Πρόληψη
Αποφεύγετε την επαφή με το κηλιδοβλατιδώδες και φυσαλιδώδες εξάνθημα πασχόντων από έρπητα ζωστήρα, αν δεν έχετε ποτέ νοσήσει από ανεμοβλογιά ή δεν έχετε εμβολιασθεί για αυτήν.
Το εμβόλιο κατά του ιού της ανεμοβλογιάς-έρπητα ζωστήρα συστήνεται σε εφήβους ή ενήλικες που δεν έχουν ποτέ προσβληθεί από τον ιό. Ιατρικές μελέτες έχουν καταδείξει ότι οι ενήλικες μεγαλύτερων ηλικιών που εμβολιάζονται έχουν λιγότερες πιθανότητες επιπλοκών του έρπητα ζωστήρα. Ενήλικα άτομα άνω των 60 πρέπει να υπόκεινται σε εμβολιασμό ρουτίνας.
Οδοντικές κοιλότητες
Ορισμός
Οι κοιλότητες πρόκειται για οπές ή δομικές βλάβες των οδόντων.
Εναλλακτικοί ορισμοί
Τερηδόνα, Οδοντική αποσύνθεση, Κοιλότητες – οδόντων.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Η οδοντική αποσύνθεση αποτελεί τη δεύτερη συχνότερη παθολογική διαταραχή, μετά του κοινού κρυολογήματος. Η πάθηση μπορεί να προσβάλλει τον οποιοδήποτε, αν κι εμφανίζεται συνήθως σε παιδιά κι ενήλικες νεαρής ηλικίας. Αποτελεί τις περισσότερες φορές, την αιτία οδοντικής απώλειας σε νεαρά άτομα.
Η παρουσία βακτηρίων στη στοματική κοιλότητα, συνιστά μια φυσική κατάσταση. Τα βακτηρίδια μετατρέπουν τις τροφές – κυρίως τα σάκχαρα και τις αμυλώδες τροφές – σε οξέα. Τα βακτηρίδια, τα οξέα, τα υπολείμματα τροφών και το σάλιο συνενώνονται, εντός της στοματικής κοιλότητας, προς σχηματισμό μιας κολλώδους ουσίας που ονομάζεται πλάκα και η οποία προσκολλάται στα δόντια. Είναι πιο χαρακτηριστική στους οπίσθιους γομφίους, άνωθεν της νοητής γραμμής συνένωσης όλων των οδόντων, χωρίς εξαίρεση, με τα ούλα και στις παρυφές των σφραγισμάτων. Η πλάκα που δεν αφαιρείται, μεταλλοποιείται σε τρυγία. Η πλάκα και η τρυγία προκαλούν ερεθισμό των ούλων, που οδηγεί σε ουλίτιδα κι εν τέλει περιοδοντίτιδα.
Εντός μιας χρονικής περιόδου είκοσι λεπτών, μετά τη λήψη τροφής, ξεκινά ο σχηματισμός και η εναπόθεση της πλάκας επί των οδόντων (χρόνος που απαιτείται για τη δραστηριοποίηση των βακτηριδίων). Εάν δεν ακολουθήσει σχολαστική και τακτική αφαίρεση της πλάκας, η οδοντική αποσύνθεση θα αρχίζει να εμφανίζεται, αλλά και να αναπτύσσεται.
Τα οξέα της πλάκας διαλύουν την αδαμαντίνη ουσία της επιφάνειας των οδόντων και δημιουργούν παράλληλα οδοντικές οπές (κοιλότητες). Οι κοιλότητες συνήθως δεν προκαλούν πόνο, παρά μόνον όταν η έκταση του βάθους τους επηρεάζει νεύρα ή προκληθεί οδοντικό κάταγμα. Σε περίπτωση μη αντιμετώπισης τέτοιας κατάστασης, είναι πολύ πιθανόν να αναπτυχθεί κάποιο απόστημα. Η παραμελημένη οδοντική αποσύνθεση, καταστρέφει επίσης την εσωτερική δομή τον οδόντων (πολφό), προκαλώντας τελικά οδοντική απώλεια.
Οι υδατάνθρακες (σάκχαρο κι άμυλο) αυξάνουν τον κίνδυνο για οδοντική αποσύνθεση. Οι κολλώδεις τροφές είναι πιο επιβλαβείς, απ’ ότι οι μη κολλώδεις, αφού προσκολλούνται στην οδοντική επιφάνεια. Τα συχνά «τσιμπολογήματα» αυξάνουν τη χρονική διάρκεια επαφής των οξέων με την επιφάνεια των οδόντων.
Συμπτώματα
- Πονόδοντος – συγκεκριμένα μετά τη λήψη γλυκών, ζεστών ή κρύων τροφών και ποτών
- Ορατά κοιλώματα ή οπές των δοντιών
Σημεία κι εξετάσεις
Η πλειοψηφία των κοιλοτήτων αναδεικνύονται σε πρώιμα στάδια κατά τη διεξαγωγή τακτικών επισκέψεων στον οδοντίατρο. Η επιφάνεια των οδόντων πιθανόν να έχει μαλακή σύσταση, γεγονός που διαπιστώνεται κατά την απόξεσή τους με αιχμηρό εργαλείο. Άλγος συνήθως εκλύεται μόνο στα ήδη προχωρημένα στάδια της οδοντικής αποσύνθεσης. Οι ακτινογραφίες των οδόντων, ίσως αναδείξουν την ύπαρξη κοιλοτήτων, μη ορατές στο γυμνό μάτι.
Θεραπεία
Με κατάλληλη αγωγή, προλαμβάνεται ο σχηματισμός κοιλοτήτων λόγω της οδοντικής βλάβης.
Η θεραπευτική αγωγή περιλαμβάνει:
- Σφραγίσματα
- Στεφάνη
- Ριζικούς πόρους
Οι οδοντίατροι καλύπτουν τα κενά από την αφαίρεση της ουσίας σε αποσύνθεση των οδόντων με τρυπάνι κι αντικαθιστώντας το με υλικά όπως κράμα από ασήμι, χρυσό, πορσελάνη ή συνθετική ρεσίνη. Η πορσελάνη και η συνθετική ρεσίνη μοιάζουν περισσότερο στην εμφάνιση με τα φυσικά δόντια, γι’ αυτό άλλωστε και προτιμούνται για τα πρόσθια δόντια. Πολλοί οδοντίατροι θεωρούν πιο ανθεκτικό υλικό το κράμα από χρυσό ή ασήμι, τα οποία και χρησιμοποιούνται συχνότερα στα οπίσθια δόντια. Αν κι επικρατεί μια τάση να τοποθετείται υψηλής αντοχής συνθετικής ρεσίνης στα οπίσθια δόντια.
Τα στεφάνια ή οι θήκες χρησιμοποιούνται στην περίπτωση της εκτεταμένης οδοντικής αποσύνθεσης, κατά την οποία η οδοντική δομή είναι περιορισμένη και συνεπώς τα δόντια αδύναμα. Ευμεγέθη σφραγίσματα κι αδύναμα δόντια αυξάνουν τον κίνδυνο για απόσπαση δοντιών. Η αποσυντιθεμένη ή αδύναμη περιοχή αφαιρείται κι επιδιορθώνεται. Μια στεφάνη τοποθετείται με τρόπο ώστε καλύπτει το τμήμα του δοντιού που απέμεινε. Τα στεφάνια συνήθως είναι από χρυσό, πορσελάνη ή πορσελάνη ενωμένη με μέταλλο.
Ένας ριζικός πόρος συστήνεται στην περίπτωση που το νεύρο ενός δοντιού νεκρωθεί λόγω αποσύνθεσης ή τραυματισμού. Αφαιρείται το κεντρικό τμήμα του δοντιού, μαζί με το σύστοιχο νεύρο κι αιμοφόρο αγγειακό ιστό (πολφό), όπως επίσης και τα αποσυντηθέμενα λοιπά τμήματα του δοντιού. Στο κενό διάστημα των ριζών, εναποτίθεται υλικό στεγανοποίησης. Το δόντι σφραγίζεται, κι αν κριθεί απαραίτητο, τοποθετείται και στεφάνη επί του οδόντος.
Πρόγνωση
Στην πλειοψηφία των περιπτώσεων, η θεραπευτική αγωγή αποβαίνει σωτήρια για τα δόντια. Η πρώιμη αγωγή προκαλεί λιγότερο πόνο και δεν είναι τόσο δαπανηρή, όσο η αγωγή της εκτεταμένης αποσύνθεσης.
Ίσως χρειαστεί να λάβετε, υπό τη μορφή «πιπιλίσματος» κάποια φαρμακευτικά σκευάσματα (όπως λιδοκαϊνη), υποξείδιο του αζώτου (αέριο που προκαλεί το γέλιο) ή άλλες φαρμακευτικές συστάσεις, προκειμένου να ανακουφιστείτε από τον πόνο που εκλύεται κατά ή μετά από μία οδοντιατρική πράξη.
Το υποξείδιο του αζώτου συνδυασμένο με νοβοκαϊνη, αποτελεί αγωγή εκλογής όταν επικρατεί φόβος οδοντιατρικής φαρμακευτικής αγωγής.
Επιπλοκές
- Δυσφορία ή άλγος
- Κάταγμα οδόντος
- Ανικανότητα πλήρης μάσησης
- Οδοντική ευαισθησία
Επικοινωνία με τον οδοντίατρό σας
Καλέστε τον οδοντίατρό σας αν παρουσιάσετε πονόδοντο.
Επισκεφθείτε τον οδοντίατρο για έναν τυπικό καθαρισμό κι εξέταση, αν δεν το έχετε κάνει μέσα στους τελευταίους 6 ή 12 μήνες.
Πρόληψη
Η στοματική υγιεινή είναι αναγκαία για την πρόληψη σχηματισμού κοιλοτήτων. Αυτή περιλαμβάνει εξειδικευμένο καθαρισμό (κάθε 6 μήνες), βούρτσισμα των δοντιών, τουλάχιστον 2 φορές την ημέρα και χρήση νήματος καθημερινά. Ακτινογραφίες των οδόντων μπορούν να διεξάγονται ετησίως, προκειμένου να αποκαλυφθεί πιθανός σχηματισμός κοιλοτήτων σε υψηλού κινδύνου περιοχές του στόματος.
Κολλώδεις τροφές που χρειάζονται πολύ μάσημα (όπως τα αποξηραμένα φρούτα ή τα ζαχαρωτά), είναι προτιμητέο να καταναλώνονται κατά τη διάρκεια ενός γεύματος, παρά μεμονωμένα. Εάν είναι δυνατόν, βουρτσίστε τα δόντια σας ή ξεπλύνετε τη στοματική κοιλότητα με νερό, μετά τη λήψη τέτοιων τροφών. Περιορίστε τα «τσιμπολογήματα», τα οποία δημιουργούν μια συνεχή προμήθεια οξέων εντός της στοματικής κοιλότητας. Αποφύγετε τη συχνή κατανάλωση σακχαρωδών ποτών η τις πολλές καραμέλες και τα ζαχαρωτά.
Η οδοντική στεγανοποίηση επίσης συντελεί στην πρόληψη σχηματισμού κοιλοτήτων. Η στεγανοποίηση περιλαμβάνει μια λεπτή, σαν πλαστικοποιημένη στρώση, η οποία εναποτίθεται στην επιφάνεια μάσησης των γομφίων. Η στρώση αυτή αποτρέπει τη συσσώρευση πλάκας στις βαθιές οπές των ευαίσθητων αυτών επιφανειών. Ο οδοντική στεγανοποίηση εκτελείται συνήθως στα δόντια των παιδιών, άμεσα μετά ην εμφάνιση της οδοντοφυΐας των γομφίων. Άτομα μεγάλης ηλικίας επίσης επωφελούνται με την οδοντική στεγανοποίηση.
Το φθοριούχο άλας συστήνεται συχνά ως πρόληψη ανάπτυξης τερηδόνας. Υπάρχει δημοσίευση που αναφέρει ότι άνθρωποι που καταναλώνουν φθοριούχο άλας παράλληλα με το νερό ή λαμβάνουν φθοριούχα συμπληρώματα, παρουσιάζουν λιγότερη τερηδόνα των δοντιών. Η απορρόφηση φθοριούχου άλατος κατά την περίοδο ανάπτυξης των οδόντων, οδηγεί σε συμμετοχή αυτού στη σύσταση της αδαμάντινης ουσίας των δοντιών και στη προστασία της έναντι της βλαπτικής δράσης των οξέων.
Η τοπική χρήση φθοριούχων επίσης συστήνεται ως προστασία της επιφάνειας των δοντιών. Αυτό περιλαμβάνει τη χρήση φθοριούχας οδοντόπαστας ή στοματικού διαλύματος. Αρκετοί οδοντίατροι, σε τακτικές επισκέψεις των ασθενών τους, περιλαμβάνουν στην αγωγή που εφαρμόζουν, την τοπική εναπόθεση φθοριούχων ουσιών (η εναπόθεση γίνεται σε συγκεκριμένη περιοχή των οδόντων).
Κίρρωση ήπατος
Ορισμός
Κίρρωση είναι η αλλοίωση του ήπατος και η ανεπαρκής ηπατική λειτουργία ως αποτέλεσμα χρόνιας πάθησης του ήπατος
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Η κίρρωση προκαλείται από χρόνια πάθηση του ήπατος. Τα συνήθη αίτια χρόνιας πάθησης του ήπατος:
- Λοιμώδης ηπατίτιδα Γ
- Μακροχρόνια κατάχρηση οινοπνεύματος
Άλλα αίτια δημιουργίας κίρρωσης είναι:
- Αυτοάνοση φλεγμονή του ήπατος
- Διαταραχές του συστήματος αποστράγγισης του ήπατος (του χολικού συστήματος), όπως η πρωτοπαθής χολική κίρρωση και η πρωτοπαθής σκληρυντική χολαγγειΐτιδα
- Ηπατίτιδα Β
- Ορισμένα φάρμακα
- Διαταραχές στον μεταβολισμό του σιδήρου και του χαλκού (αιμοχρωμάτωση και νόσος του Wilson)
- Μη αλκοολική λιπώδης νόσος του ήπατος και μη αλκοολική στεατοηπατίτιδα
Συμπτώματα
Τα συμπτώματα μπορούν να αναπτυχθούν βαθμιαία, ή μπορεί να μην να υπάρξουν καθόλου συμπτώματα.
Όταν εκδηλωθούν συμπτώματα, αυτά μπορεί να είναι:
- Δυσπεψία ή πόνος στην κοιλιά
- Σύγχυση ή ανησυχία που συνδέεται με προβλήματα
- Ανικανότητα, απώλεια ενδιαφέροντος για σεξ και ανάπτυξη στήθους στους άντρες (γυναικομαστία)
- Ναυτία και εμετός
- Αιμορραγίες της μύτης ή των ούλων
- Κόπρανα υποκίτρινα ή στο χρώμα του άργιλου
- Αραχνοειδή αιμοφόρα αγγεία στο δέρμα (ευρυαγγείες)
- Πρήξιμο ή συγκέντρωση υγρού στα πόδια (οίδημα) και στην κοιλιά (ασκίτης)
- Εμετός με αίμα ή κόπρανα με αίμα
- Αδυναμία
- Απώλεια βάρους
- Κιτρινωπό δέρμα, βλεννώδεις μεμβράνες, ή κίτρινα μάτια (ίκτερος)
Ενδείξεις και εξετάσεις
Κατά τη διάρκεια της φυσικής εξέτασης ο γιατρός μπορεί να διαπιστώσει:
- Διογκωμένο το συκώτι ή τη σπλήνα
- Διόγκωση του στήθους
- Διόγκωση της κοιλιάς, ως αποτέλεσμα συγκέντρωσης υγρού
- Ερυθρότητα των παλαμών
- Αραχνοειδή αιμοφόρα αγγεία στο δέρμα (ευρυαγγείες)
- Μικρότερα (συρρικνωμένα) δάχτυλα
- Μικρούς όρχεις
- Διεσταλμένες φλέβες στο κοιλιακό τοίχωμα
- Κιτρινωπό χρώμα ματιών ή δέρματος (ίκτερος)
Οι εξετάσεις μπορούν να αποκαλύψουν προβλήματα στο συκώτι, όπως:
- Αναιμία (που ανιχνεύεται με γενική εξέταση αίματος)
- Θρομβώσεις
- Προβλήματα στη λειτουργία του συκωτιού (που ανιχνεύονται με τις ηπατικές δοκιμασίες)
- Χαμηλή λευκωματίνη ορού
Για την αξιολόγηση της ηπατικής λειτουργίας μπορεί να γίνουν οι ακόλουθες εξετάσεις:
- Μαγνητική τομογραφία της κοιλιάς
- Αξονική τομογραφία της κοιλιάς
- Υπερηχογράφημα της κοιλιάς
Η κίρρωση του ήπατος επιβεβαιώνεται με βιοψία.
Ορισμένοι ασθενείς θα πρέπει να ελέγχονται για καρκίνο του ήπατος κάθε έξι μήνες. Ο γιατρός σας θα ελέγχει τα επίπεδα άλφα εμβρυοπρωτεΐνης μέσω εξέτασης αίματος και θα ζητά απεικονιστική εξέταση (υπερηχογράφημα, αξονική ή μαγνητική τομογραφία).
Θεραπεία
Όλοι όσοι πάσχετε από κίρρωση του ήπατος μπορείτε να ωφεληθείτε από ορισμένες αλλαγές στον τρόπο ζωής, όπως:
- Κόψτε το αλκοόλ.
- Περιορίστε το αλάτι από τη διατροφή σας.
- Υιοθετήστε υγιεινή διατροφή.
- Εμβολιαστείτε για τη γρίπη, την ηπατίτιδα Α και την ηπατίτιδα Β, και τον πνευμονιόκοκκο (κατόπιν σύστασης του γιατρού σας).
- Πείτε στον γιατρό σας για κάθε είδους φάρμακα ή βότανα ή συμπληρώματα που παίρνετε τώρα ή σκέφτεστε να πάρετε.
Θεραπείες υπάρχουν και για τις διάφορες επιπλοκές της κίρρωσης, που είναι:
- Αιμορραγικοί κιρσοί – με άνω ενδοσκοπική περίδεση και σκληροθεραπεία
- Συγκέντρωση υγρού στην κοιλιά (ασκίτης) – με διουρητικά, περιορισμό των υγρών και του αλατιού, και αφαίρεση του υγρού (παρακέντηση)
- Διαταραχές της πήξης του αίματος – με προϊόντα αίματος ή βιταμίνη Κ
- Σύγχυση ή εγκεφαλοπάθεια – με λακτουλόζη και αντιβιοτικά
- Μολύνσεις – με αντιβιοτικά
Μια διαδικασία αποκαλούμενη διασφαγιτιδική ενδοηπατική αναστόμωση (TIPS) είναι μερικές φορές απαραίτητη για τους κιρσούς του οισοφάγου ή τον ασκίτη.
Όταν η κίρρωση προχωρεί στο τελικό στάδιο, οι ασθενείς μπορεί να είναι υποψήφιοι για μεταμόσχευση ήπατος.
Ομάδες στήριξης
Αναζητήστε ανακούφιση από το στρες που προκαλεί η ασθένεια, προσχωρώντας σε ομάδα στήριξης, τα μέλη της οποίας μοιράζονται κοινές εμπειρίες και προβλήματα.
Πρόγνωση
Η κίρρωση προκαλείται από μη αναστρέψιμη βλάβη του συκωτιού. Αν δημιουργηθεί κίρρωση, το συκώτι δεν θεραπεύεται και η λειτουργία του δεν επανέρχεται στο φυσιολογικό. Είναι μια σοβαρή πάθηση που μπορεί να οδηγήσει σε πολλές επιπλοκές.
Χρειάζεται η βοήθεια γαστρεντερολόγου ή ειδικού γιατρού, ηπατολόγου, που θα αξιολογήσουν και θα διαχειριστούν τις επιπλοκές. Η κίρρωση μπορεί να οδηγήσει στην ανάγκη για μεταμόσχευση συκωτιού.
Επιπλοκές
- Διαταραχές στην πήξη του αίματος
- Συγκέντρωση υγρού στην κοιλιά (ασκίτης) και μόλυνση του υγρού (βακτηριακή περιτονίτιδα)
- Διευρυμένες φλέβες στον οισοφάγο, το στομάχι ή τα έντερα που αιμορραγούν εύκολα (κιρσοί του οισοφάγου)
- Αυξανόμενη πίεση στα αιμοφόρα αγγεία του συκωτιού (υπέρταση της πυλαίας φλέβας)
- Νεφρική ανεπάρκεια (ηπατονεφρικό σύνδρομο)
- Καρκίνος στο συκώτι (ηπατοκυτταρικό καρκίνωμα)
- Διανοητική σύγχυση, αλλαγή στο επίπεδο συνείδησης ή κώμα (ηπατική εγκεφαλοπάθεια)
Πότε να επικοινωνήσετε με τον γιατρό σας
Καλέστε τον γιατρό σας εάν:
- Αναπτύξετε συμπτώματα κίρρωσης
Καλέστε τον γιατρό σας, πηγαίνετε στα επείγοντα ή καλέστε το 166 εάν έχετε:
- Πόνο στην κοιλιά ή τον θώρακα
- Φούσκωμα στην κοιλιά ή ασκίτη που εμφανίστηκε πρόσφατα ή που ξαφνικά επιδεινώθηκε
- Πυρετό (πάνω από 38 C)
- Διάρροια
- Σύγχυση ή αλλαγή στην εγρήγορση, που επιδεινώνεται
- Πρωκτική αιμορραγία, εμετό με αίμα ή αίμα στα ούρα
- Δύσπνοια
- Εμετό περισσότερο από μία φορά την ημέρα
- Κιτρινωπό δέρμα ή μάτια (ίκτερος) που εμφανίστηκε ξαφνικά ή επιδεινώθηκε
Πρόληψη
Μην καταναλώνετε μεγάλες ποσότητες αλκοόλ. Εάν διαπιστώσετε ότι δεν μπορείτε να ελέγξετε τον εαυτό σας σε σχέση με την κατανάλωση αλκοόλ, ζητήστε επαγγελματική βοήθεια.
Μέτρα για την πρόληψη μετάδοσης της ηπατίτιδας Β ή Γ:
- Αποφεύγετε τη σεξουαλική επαφή με άτομο που πάσχει από οξεία ή χρόνια ηπατίτιδα Β ή Γ.
- Χρησιμοποιείτε προφυλακτικό και κάνετε ασφαλές σεξ.
- Αποφεύγετε να μοιράζεστε προσωπικά είδη, όπως ξυραφάκια ή οδοντόβουρτσες.
- Μην μοιράζεστε βελόνες ή άλλα φαρμακευτικά προϊόντα (όπως τα καλαμάκια εισπνοής).
- Καθαρίζετε τα αίματα με διάλυμα που περιέχει μια μεζούρα χλωρίνης σε 10 μεζούρες νερού.

Λεμφοίδημα
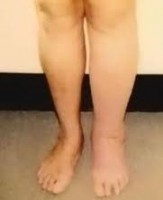
Ορισμός
Λεμφοίδημα ονομάζεται η διόγκωση των ιστών (οίδημα) συνήθως των κάτω άκρων και ποδιών, που οφείλεται σε λεμφική απόφραξη.
Περιγραφή
Το λεμφικό υγρό ξεκινά την πορεία του από την αιματική κυκλοφορία προς τους ιστούς. Επιστρέφει στην καρδιά, μέσω ξεχωριστών καναλιών, που ονομάζονται λεμφαγγεία, μεταφέροντας άχρηστα προϊόντα και μικρόβια. Κατά την πορεία του προς την καρδιά, διαπερνά κόμβους, όπου μολυσμένα μικρόβια (συμπεριλαμβανομένου κάποιων καρκίνων) δέχονται επίθεση από τους μηχανισμούς άμυνας του οργανισμού.
Εάν τα λεμφικά κανάλια παρουσιάζουν απόφραξη ή είναι ανεπαρκή, το υγρό οπισθοχωρεί προκαλώντας οίδημα. Και το υγρό των ιστών ενδέχεται να επανέλθει στην κυκλοφορία μέσω των ιστών, δίχως τη χρήση των λεμφαγγείων, αλλά η βαρύτητα εμποδίζει τη ροή του. Κατ’ αυτού το λεμφοίδημα, περιορίζεται στα πόδια και τα κάτω άκρα.
Αίτια και συμπτώματα
Υπάρχουν διάφοροι τύποι συγγενών ανωμαλιών που σχετίζονται με τις γενετικές ανωμαλίες των λεμφαγγείων, οι οποίοι προκαλούν τη συγκεκριμένη πάθηση. Περισσότεροι των 10.000 ατόμων πάσχουν από αυτόν τον τύπο λεμφοιδήματος.
Τα λεμφαγγεία μπορούν να υποστούν βλάβη ή να αποφραχθούν από διαφορετικούς παράγοντες. Επανειλημμένες προσβολές δηλητηρίασης του αίματος, μπορούν να τα τραυματίσουν. Η χειρουργική αφαίρεση καρκινικών λεμφαγγείων ή η ακτινοθεραπεία, μπορούν να βλάψουν τα λεμφαγγεία. Ο καρκίνος, καθώς κι άλλες λοιμώδεις ή φλεγμονώδεις καταστάσεις, ενώ προσβάλλουν το λεμφικό σύστημα, μπορούν να συντελέσουν στην απόφραξη της λεμφικής ροής. Η συνηθέστερη αιτία πρόκλησης της νόσου παγκοσμίως, συνιστά μια ομάδα σκώληκων, γνωστή κι ως φιλάρια (είδος παρασιτικών σκουληκιών). Η φιλάρια εντοπίζεται στις περισσότερες αναπτυσσόμενες χώρες. Εισχωρεί στον ανθρώπινο οργανισμό μέσω δηγμάτων εντόμων, κυρίως κουνουπιών, κι εγκαθίστανται στα λεμφαγγεία, προκαλώντας ερεθισμό ικανό να τα ουλοποιήσει και να εξασθενίσει την ικανότητά τους να μεταφέρουν τη λέμφο. Η μακροχρόνια λεμφική φιλαρίαση, ενδέχεται να προκαλέσει εκτεταμένο / μαζικό οίδημα των ποδιών, τη λεγόμενη ελεφαντίαση.
Διάγνωση
Καθ’ ότι πολλές περιπτώσεις οιδήματος μοιάζουν με λεμφοίδημα, οφείλεται να χρησιμοποιηθούν τα ακριβή εργαλεία διάγνωσης. Οι υπέρηχοι, οι υπολογιστικές τομογραφίες και οι μαγνητικές απεικονιστικές τομογραφίες, μπορούν να φανούν χρήσιμα για τη διάγνωση. Ενδέχεται να γίνει και λεμφαγγειογραφία, προκειμένου να αποσαφηνιστεί η αιτία της νόσου.
Θεραπεία
Η φυσική δραστηριότητα μπορεί να βοηθήσει στην εξαγωγή μέρους του υγρού από τους ιστούς. Οι ειδικές κάλτσες άσκησης πίεσης, καθώς κι άλλοι μηχανισμοί, μπορούν να συντελέσουν να πιεστεί ενεργά το υγρό εκτός των ιστών. Τα διουρητικά μπορούν να καταπραΰνουν μέρος του οιδήματος. Καθ’ ότι έχει παρεμποδιστεί από το οίδημα, η ικανότητα του δέρματος να αμυνθεί, αναπτύσσονται πολλές λοιμώξεις. Για το λόγο αυτό, είναι πολύ σημαντικό να φροντίζουμε τις πληγές και να αντιμετωπίζουμε έγκαιρα τις λοιμώξεις.
Σε περίπτωση που το λεμφοίδημα έχει προκληθεί από λοίμωξη, η εν λόγο πάθηση μπορεί να αντιμετωπισθεί θεραπευτικά με τη λήψη αντιβιοτικών προς εξάλειψη της λοίμωξης.
Η μικροαγγειακή επέμβαση στις μέρες μας έχει σημειώσει ένα βαθμό επιτυχίας, ως προς την αναδόμηση των λεμφαγγείων.
Πρόγνωση
Αν πρόκειται για συγγενής λεμφοίδημα, αναφερόμαστε σε μια κατάσταση που εξελίσσεται και είναι χρόνια. Αν πρόκειται για δευτεροπαθές ή προκαλούμενο από κάποια πάθηση ή λοίμωξη, η νόσος αντιμετωπίζεται μέσω ίασης της συγκεκριμένης πάθησης ή λοίμωξης.
Πρόληψη
Είναι ζωτικής σημασίας να αποφεύγετε τα τσιμπήματα εντόμων, σε περίπτωση που ταξιδεύετε σε περιοχές που ενδέχεται να παρουσιάζουν κρούσματα φιλάριας. Η έγκαιρη κι αποτελεσματική θεραπεία της λοίμωξης, θα αποτρέψει τις επικείμενες συνέπειες.
Καρκίνος των όρχεων
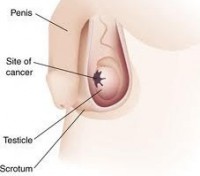
Ορισμός
Ο καρκίνος των όρχεων αποτελεί νεοπλασία που αναπτύσσεται πρωτοπαθώς στους όρχεις, τους γεννητικούς αδένες του άρρενος.
Εναλλακτικές ονομασίες
Καρκίνος – όρχεις, σεμίνωμα, μη σεμινωματώδης καρκίνος των όρχεων, όγκοι από γεννητικά κύτταρα.
Αίτια, επίπτωση, και παράγοντες κινδύνου
Η ακριβής αιτία του καρκίνου των όρχεων παραμένει άγνωστη. Δεν υφίσταται αιτιώδης συσχέτιση ανάμεσα στην αγγειεκτομή του σπερματικού πόρου και την ανάπτυξη καρκίνου στους όρχεις. Παράγοντες που ενδέχεται να αυξάνουν τον κίνδυνο ανάπτυξης καρκίνου των όρχεων περιλαμβάνουν:
- δυσπλασίες των όρχεων
- οικογενειακό ιστορικό καρκίνου των όρχεων
- ιστορικό κρυψορχίας
- σύνδρομο Klinefelter
Επιπλέον πιθανοί παράγοντες κινδύνου αποτελούν η έκθεση σε ορισμένες χημικές ουσίες καθώς και η λοίμωξη από τον HIV. Το θετικό οικογενειακό ιστορικό μπορεί επίσης να αυξήσει τον κίνδυνο ανάπτυξης καρκίνου στους όρχεις.
Ο καρκίνος των όρχεων αποτελεί τον πλέον συχνό τύπο καρκίνου στους άνδρες ηλικίας από 15 ως 35 ετών. Μπορεί να εμφανισθεί και σε μεγαλύτερες ηλικίες, ενώ σε μικρότερες είναι σπάνιος.
Απαντάται με μεγαλύτερη συχνότητα στους λευκούς σε σχέση με τους μαύρους ή τους ασιάτες.
Υπάρχουν δύο κύριοι τύποι καρκίνου των όρχεων: τα σεμινώματα και οι μη σεμινωματώδεις όγκοι. Αμφότερες οι μορφές αυτές καρκίνου αναπτύσσονται από τα γεννητικά κύτταρα τα οποία παράγουν το σπέρμα.
Σεμίνωμα: αποτελεί έναν βραδέως αναπτυσσόμενο τύπο καρκίνου των όρχεων. Απαντάται συνήθως σε άνδρες ηλικίας 30 με 40 ετών. Στις περισσότερες πρωτοδιαγνωσθείσες περιπτώσεις εντοπίζεται στους όρχεις, ωστόσο μπορεί να εμφανίσει διασπορά σε επιχώριους λεμφαδένες ή και απομακρυσμένες μεταστάσεις. Τα σεμινώματα είναι ιδιαίτερα ευαίσθητα στην ακτινοθεραπεία.
Μη σεμινωματώδης καρκίνος: αυτός ο τύπος τείνει να αναπτύσσεται ταχύτερα απ'ότι τα σεμινώματα. Οι μη σεμινωματώδεις όγκοι περιλαμβάνουν τους ακόλουθους ιστολογικούς τύπους:
- το χοριοκαρκίνωμα (σπάνιο)
- το εμβρυογενές καρκίνωμα
- το τεράτωμα
- όγκους του λεκιθικού ασκού
Οι στρωματικοί όγκοι της γεννητικής χορδής αποτελούν σπάνιο τύπο καρκίνου των όρχεων. Σε αυτούς περιλαμβάνονται, κυρίως, όγκοι από κύτταρα του Leydig και όγκοι από κύτταρα του Sertoli. Αυτοί συμβαίνουν συνήθως κατά τη διάρκεια της παιδικής ηλικίας.
Συμπτώματα
Ενδέχεται ο ασθενής να είναι ασυμπτωματικός. Τα συμπτώματα που μπορεί να εκδηλωθούν περιλαμβάνουν:
- δυσφορία ή πόνο στον όρχι, ή ένα αίσθημα βάρους στο όσχεο
- αμβλύ πόνο στην περιοχή της οσφύος ή την κάτω κοιλία
- διόγκωση του όρχι ή αλλαγή της μορφολογίας του
- γυναικομαστία, ωστόσο αυτή μπορεί να εκδηλωθεί και σε άρρενες εφήβους που δεν έχουν αναπτύξει καρκίνο των όρχεων
- ψηλαφητή μάζα ή οίδημα στον όρχι
Συμπτώματα από την προσβολή άλλων μερών του σώματος- όπως των πνευμόνων, της κοιλίας, της πυέλου, της οσφυϊκής χώρας, ή του εγκεφάλου- μπορούν επίσης να εκδηλωθούν σε μεταστατική νόσο.
Σημεία και διαγνωστικός έλεγχος
Η φυσική εξέταση συνήθως αποκαλύπτει την ύπαρξη μάζας σε έναν από τους όρχεις. Στον διαγνωστικό έλεγχο περιλαμβάνονται:
- υπολογιστική τομογραφία κοιλίας και πυέλου
- ορολογικές εξετάσεις για τη μέτρηση καρκινικών δεικτών: άλφα φετοπρωτεΐνη , β- ανθρώπειος χοριακή γοναδοτροπίνη, και γαλακτική αφυδρογονάση
- ακτινογραφία θώρακος
- υπερηχογράφημα του οσχέου
Η βιοψία του όρχεως διενεργείται συνήθως μετά την ορχεκτομή.
Θεραπευτική αντιμετώπιση
Η ενδεικνυόμενη θεραπευτική προσέγγιση της νόσου εξαρτάται από:
- τον ιστολογικό τύπο του όγκου
- τη σταδιοποίηση του καρκίνου
Πρωταρχικό βήμα στον καθορισμό της κατάλληλης θεραπείας αποτελεί ο προσδιορισμός του ιστολογικού τύπου του όγκου. Αυτός μπορεί να είναι σεμινωματώδης, μη σεμινωματώδης, ή να παρουσιάζει μικτά στοιχεία.
Ακολουθεί η σταδιοποίηση της νόσου.
- στάδιο Ι, η νόσος είναι εντοπισμένη στον όρχι
- στάδιο ΙΙ, η νόσος εμφανίζει διασπορά σε λεμφαδένες της κοιλίας
- στάδιο ΙΙΙ, η νόσος περιλαμβάνει απομακρυσμένες μεταστάσεις (όπως στο ήπαρ, τους πνεύμονες, ή τον εγκέφαλο)
Εφαρμόζονται τρία είδη θεραπείας.
1. Η χειρουργική αντιμετώπιση συνίσταται στην αφαίρεση του όρχι (ορχεκτομή) και των επιχώριων λεμφαδένων. Εφαρμόζεται σε αμφότερους τους σεμινωματώδεις και μη σεμινωματώδεις όγκους.
2. Η ακτινοθεραπεία χρησιμοποιεί υψηλές δόσεις ακτίνων Χ ή άλλες ακτινοβολίες υψηλής ενέργειας. Μπορεί να εφαρμοσθεί μετεγχειρητικά προκειμένου να εμποδίσει την υποτροπή της νόσου. Η χρήση της αφορά σε ασθενείς με σεμινωματώδεις όγκους.
3. Η χημειοθεραπεία χρησιμοποιεί αντινεοπλασματικά φάρμακα, όπως η σισπλατίνη, η μπλεομυκίνη, και η ετοποσίδη, για την εξάλειψη των καρκινικών κυττάρων. Αυτού του είδους τα θεραπευτικά σχήματα έχουν βελτιώσει σημαντικά την επιβίωση των ασθενών με σεμινωματώδεις ή μη σεμινωματώδεις όγκους.
Πρόγνωση
Ο καρκίνος των όρχεων είναι από τις πλέον αντιμετωπίσιμες και θεραπεύσιμες μορφές καρκίνου.
Τα ποσοστά επιβίωσης για τους άρρενες με σεμίνωμα πρώιμου σταδίου (ο λιγότερο επιθετικός τύπος καρκίνου των όρχεων) υπερβαίνουν το 95%. Τα αντίστοιχα ποσοστά για νόσο σταδίου ΙΙ και ΙΙΙ είναι ελαφρώς χαμηλότερα. Αυτά εξαρτώνται από το μέγεθος του όγκου και τον χρόνο έναρξης της θεραπείας.
Επιπλοκές
Ο καρκίνος των όρχεων μπορεί να εμφανίσει διασπορά σε άλλα μέρη του σώματος. Οι πλέον συνήθεις θέσεις μεταστάσεων περιλαμβάνουν:
- την κοιλία
- τους πνεύμονες
- την οπισθοπεριτοναϊκή χώρα
- την σπονδυλική στήλη
Δυνητικές επιπλοκές από την εφαρμογή της χειρουργικής θεραπείας περιλαμβάνουν:
- μετεγχειρητική αιμορραγία ή λοίμωξη
- στειρότητα (σε περίπτωση αφαίρεσης αμφότερων των όρχεων)
Για τους ασθενείς που βρίσκονται σε αναπαραγωγική ηλικία υπάρχουν μέθοδοι διατήρησης σπέρματος, ώστε αυτό να μπορεί να χρησιμοποιηθεί για υποβοηθούμενη αναπαραγωγή.
Πρόληψη
Δεν υπάρχει ακόμη αποτελεσματική μέθοδος προσυμπτωματικού ελέγχου.
Η εξέταση των όρχεων από το ίδιο το άτομο σε μηνιαία βάση ενδέχεται να βοηθάει στην πρώιμη ανίχνευση της νόσου. Νεαροί άρρενες μπορούν να διδαχθούν τεχνικές αυτοεξέτασης μετά την εφηβεία.
Ορχίτιδα
Ορισμός
Ορχίτιδα είναι η φλεγμονή του ενός ή και των δύο όρχεων.
Εναλλακτικοί όροι
Επιδιδυμοορχίτιδα, Μόλυνση των όρχεων
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Ορχίτιδα μπορεί να προκληθεί από μόλυνση που οφείλεται σε πολλούς διαφορετικούς τύπους βακτηριδίων και ιών. Είναι συνήθως αποτέλεσμα επιδιδυμίτιδας, φλεγμονής δηλαδή του σωλήνα που συνδέει τον σπερματικό πόρο με τον όρχι.
Ο πιο κοινός ιός που είναι υπαίτιος για την ορχίτιδα είναι ο ιός της παρωτίτιδας (μαγουλάδες). Εμφανίζεται συχνότερα στα αγόρια μετά από την εφηβεία, ενώ είναι σπάνιο πριν από την ηλικία 10. Η ορχίτιδα αναπτύσσεται συνήθως 4 - 6 ημέρες μετά από την παρωτίτιδα. Μερικά αγόρια που παθαίνουν ορχίτιδα μετά από παρωτίτιδα, θα εμφανίσουν συρρίκνωση των όρχεων (ορχική ατροφία).
Ορχίτιδα μπορεί να αναπτυχθεί σε άτομα με τη σπάνια ασθένεια βρουκέλωση.
Ορχίτιδα μπορεί επίσης να εμφανιστεί παράλληλα με μόλυνση του προστάτη ή επιδιδυμίτιδα. Μπορεί να προκληθεί από τα σεξουαλικά μεταδιδόμενα νοσήματα, όπως η βλεννόρροια ή τα χλαμύδια. Το ποσοστό της σεξουαλικά μεταδιδόμενης ορχίτιδας ή επιδιδυμίτιδας είναι υψηλότερο στις ηλικίες 19 - 35.
Οι παράγοντες κινδύνου για την ορχίτιδα που δεν οφείλεται σε σεξουαλικά μεταδιδόμενο νόσημα είναι:
- Ηλικία πάνω από 45
- Μακροχρόνια χρήση καθετήρα Foley
- Ο μη εμβολιασμός κατά της παρωτίτιδας
- Εγγενή προβλήματα του ουροποιητικού σωλήνα
- Συνήθεις μολύνσεις του ουροποιητικού σωλήνα
- Χειρουργικές επεμβάσεις στον ουροποιητικό σωλήνα
Οι παράγοντες κινδύνου για τη σεξουαλικά μεταδιδόμενη ορχίτιδα είναι:
- Επικίνδυνες σεξουαλικές συνήθειες
- Πολλαπλοί σεξουαλικοί σύντροφοι
- Προσωπικό ιστορικό βλεννόρροιας ή άλλου αφροδίσιου νοσήματος
- Σεξουαλικός σύντροφος με διαγνωσμένο αφροδίσιο νόσημα
Συμπτώματα
- Αίμα στο σπέρμα
- Εκκρίσεις από το πέος
- Πυρετός
- Πόνος βουβώνων
- Πόνος κατά την σεξουαλική επαφή ή κατά την εκσπερμάτωση
- Πόνος κατά την ούρηση (δυσουρία)
- Οίδημα του οσχέου
- Ευαισθησία, οίδημα στην περιοχή των βουβώνων στην πάσχουσα πλευρά
- Ευαισθησία, οίδημα, αίσθημα βάρους στον όρχι
- Πόνος στον όρχι που επιδεινώνεται κατά το σφίξιμο ή την κένωση του εντέρου
Ενδείξεις και εξετάσεις
Η κλινική εξέταση μπορεί να δείξει:
- Διόγκωση ή ευαισθησία του προστάτη
- Ευαισθησία και διόγκωση των λεμφαδένων της βουβωνικής χώρας στην πάσχουσα πλευρά
- Ευαισθησία και διόγκωση του όρχεως στην πάσχουσα πλευρά
Στις διαγνωστικές εξετάσεις περιλαμβάνονται:
- Γενική εξέταση αίματος
- Υπέρηχος όρχεων
- Εξετάσεις για χλαμύδια και βλεννόρροια (με ουρηθρικό υγρό)
- Ανάλυση ούρων
- Καλλιέργεια ούρων (ελεύθερο ρεύμα ούρησης) -- μπορεί να χρειαστούν διαφορετικά δείγματα, συμπεριλαμβανομένης αρχικής ροής, μέσης ροής και μετά από μασάζ του προστάτη
Θεραπεία
Οι θεραπείες περιλαμβάνουν:
- Αντιβιοτικά - εάν η μόλυνση προκαλείται από βακτηρίδια (στην περίπτωση της βλεννόρροιας ή των χλαμυδίων, σε θεραπεία πρέπει να υποβληθούν και οι σεξουαλικοί σύντροφοι)
- Αντιφλεγμονώδη φάρμακα
- Παυσίπονα
- Ανάπαυση στο κρεβάτι με τοποθέτηση πάγου κάτω από το όσχεο
Πρόγνωση
Με τη σωστή διάγνωση και θεραπεία της ορχίτιδας που οφείλεται σε βακτηρίδια συνήθως διατηρείται η φυσιολογική λειτουργία των όρχεων.
Ο ορχίτιδα που οφείλεται σε παρωτίτιδα δεν μπορεί να αντιμετωπιστεί ενώ η έκβαση ποικίλλει. Η ορχίτιδα από παρωτίτιδα στους άντρες μπορεί να προκαλέσει στειρότητα.
Επιπλοκές
Η ορχίτιδα μπορεί να προκαλέσει στειρότητα και ατροφία του ενός ή και των δύο όρχεων.
Άλλες πιθανές επιπλοκές είναι:
- Χρόνια επιδιδυμίτιδα
- Δερματικό οσχεϊκό συρίγγιο
- Οσχεϊκό απόστημα
- Νέκρωση του ορχικού ιστού (ορχικό έμφραγμα)
Ο οξύς πόνος στο όσχεο ή τους όρχεις μπορεί να απαιτεί άμεση χειρουργική επέμβαση. Εάν νιώσετε ξαφνικό πόνο στο όσχεο ή τους όρχεις, ζητήστε άμεσα ιατρική βοήθεια.
Πότε να επικοινωνήσετε με τον γιατρό σας
Καλέστε το 166 ή πηγαίνετε στην κοντινότερη εντατική μονάδα εάν νιώσετε ξαφνικό πόνο στον όρχι.
Πρόληψη
Ο εμβολιασμός κατά της παρωτίτιδας θα αποτρέψει την ορχίτιδα που οφείλεται στην νόσο αυτή. Οι ασφαλείς σεξουαλικές συνήθειες, όπως η σχέση με έναν μόνο σύντροφο (μονογαμία) και η χρήση προφυλακτικών, μειώνουν την πιθανότητα ορχίτιδας που οφείλεται σε σεξουαλικά μεταδιδόμενο νόσημα.
Οι πληροφορίες που περιέχονται στο www.eumedline.eu έχουν σαν μοναδικό σκοπό την ενημέρωση και δεν αποτελούν πρόταση για οποιαδήποτε ιατρική-διαγνωστική εξέταση ή θεραπεία. Προτείνεται τα ανωτέρω να γίνονται σε συνεννόηση με τον γιατρό σας η άλλους επαγγελματίες υγείας.
Η ιατρική είναι μια συνεχώς μεταβαλλόμενη επιστήμη και η θεραπεία δεν είναι πάντα σαφώς καθορισμένη. Η νέα έρευνα αλλάζει καθημερινά τις διαγνωστικές και θεραπευτικές ενδείξεις. Το euMEDLINE προσπαθεί να παρέχει ενημερωμένες και ακριβείς πληροφορίες που είναι αποδεκτές γενικά μέσα στα ιατρικά πρότυπα κατά την διάρκεια της δημοσίευσης. Εντούτοις, δεδομένου ότι η ιατρική επιστήμη αλλάζει συνεχώς και το ανθρώπινο λάθος είναι πάντα δυνατό, το euMEDLINE δεν μπορεί να διαβεβαιώσει ότι οι πληροφορίες που περιέχονται σε αυτό είναι ακριβείς ή πλήρεις, ούτε είναι υπεύθυνο για τυχόν παραλείψεις, λάθη ή για τα αποτελέσματα της χρησιμοποίησης αυτών των πληροφοριών.
Ο αναγνώστης πρέπει να επιβεβαιώσει τις πληροφορίες που περιέχονται στο euMEDLINE από άλλες πηγές πριν από τη χρήση και ιδιαίτερα από τους επαγγελματίες υγείας. Ειδικότερα, όλες οι δόσεις, οι ενδείξεις, και οι αντενδείξεις των φαρμάκων πρέπει να επιβεβαιωθούν στο πληροφοριακό ένθετο των συσκευασιών των φαρμάκων. Η χρήση των εμπορικών ονομασιών των φαρμάκων γίνεται αποκλειστικά για ενημερωτικούς-πληροφοριακούς λόγους και δεν υποδηλώνει μεροληψία υπέρ αυτών.
Το euMEDLINE δεν μπορεί να θεωρηθεί υπεύθυνο, άμεσα ή έμμεσα, για τη ζημιά ή την επιπλοκή που μπορεί να προκύψει με την εφαρμογή των πληροφοριών που περιέχονται στις σελίδες του. Για κάθε απορία επικοινωνήστε μαζί μας μέσω e-mail.


















