Πιθανές παθήσεις για το σύμπτωμα: Κόπωση ή έλλειψη ενέργειας
Αναζήτηση Συμπτωμάτων:
Αναιμία
Ορισμός
Αναιμία είναι μια κατάσταση που χαρακτηρίζεται από παθολογικά χαμηλά επίπεδα υγιών ερυθροκυττάρων ή αιμοσφαιρίνης.
Περιγραφή
Οι ιστοί του ανθρώπινου σώματος χρειάζονται τακτική/ συνεχή παροχή οξυγόνου για να διατηρηθούν υγιείς. Τα ερυθροκύτταρα (ερυθρά αιμοσφαίρια) , τα οποία περιέχουν αιμοσφαιρίνη που τους επιτρέπει να μεταφέρουν οξυγόνο σε ολόκληρο το σώμα, ζουν μόνο για περίπου 120 ημέρες. Όταν πεθαίνουν , ο σίδηρος που περιέχουν επιστρέφεται στο μυελό των οστών και χρησιμοποιείται για τη δημιουργία νέων ερυθροκυττάρων. Αναιμία μπορεί να αναπτυχθεί όταν βαριά/ σοβαρή αιμορραγία προκαλεί σημαντική απώλεια σιδήρου. Επίσης συμβαίνει όταν κάποια αιτία επιβραδύνει την παραγωγή ερυθροκυττάρων ή αυξάνει το ρυθμό καταστροφής τους.
Η αναιμία μπορεί να είναι ήπια, μέτρια, ή αρκετά σοβαρή ώστε να οδηγήσει σε απειλητικές για τη ζωή επιπλοκές. Έχουν ταυτοποιηθεί περισσότεροι από 400 τύποι αναιμίας. Πολλοί από αυτούς είναι σπάνιοι.
Οι πλέον συχνοί τύποι αναιμίας περιλαμβάνουν:
- σιδηροπενική αναιμία (αναιμία από έλλειψη σιδήρου)
- αναιμία από έλλειψη φυλλικού οξέος
- αναιμία από έλλειψη βιταμίνης Β12 (κοβαλαμίνη)
- αναιμία από έλλειψη βιταμίνης C
- αυτοάνοση αιμολυτική αναιμία
- αιμολυτική αναιμία
- δρεπανοκυτταρική αναιμία
- απλαστική αναιμία
- αναιμία χρονίας νόσου
Αιτίες και συμπτώματα
Αναιμία προκαλείται από αιμορραγία, μειωμένη παραγωγή ερυθροκυττάρων, ή αυξημένη καταστροφή τους. Η πτωχή/πλημμελής διατροφή μπορεί να συνεισφέρει σε αναιμία από ανεπάρκεια βιταμινών και σιδήρου, κατά την οποία παράγονται λιγότερα ερυθροκύτταρα. Κληρονομικές διαταραχές και ορισμένα νοσήματα μπορούν να προκαλέσουν αυξημένη καταστροφή ερυθροκυττάρων. Ωστόσο, η υπέρμετρη αιμορραγία αποτελεί την πλέον συχνή αιτία αναιμίας, και η ταχύτητα με την οποία συμβαίνει η απώλεια αίματος έχει σημαντική επίπτωση στη σοβαρότητα των συμπτωμάτων. Χρόνια απώλεια αίματος μπορεί να οφείλεται σε:
- υπερμηνόρροια (μεγάλη απώλεια αίματος στη διάρκεια κανονικής κατά τα άλλα εμμηνορρυσίας)
- αιμορροϊδες
- ρινορραγίες/ υποτροπιάζουσες επιστάξεις
- καρκίνος
- όγκοι του γαστρεντερικού σωλήνα/συστήματος
- εκκολπωμάτωση παχέος εντέρου
- πολύποδες παχέος εντέρου
- γαστρικά έλκη
- μακροχρόνια κατάχρηση αλκοόλ.
Η οξεία απώλεια αίματος είναι συνήθως αποτέλεσμα:
- τοκετού
- τραυματισμού
- ρήξης αιμοφόρων αγγείων
- χειρουργείου
Αναιμία από έλλειψη σιδήρου (σιδηροπενική αναιμία)
Η σιδηροπενική αναιμία αποτελεί την πλέον συχνή αναιμία παγκοσμίως. Στις ΗΠΑ, προσβάλλει περίπου 240.000 νήπια ηλικίας ενός εως δύο ετών και 3,3 εκατομμύρια γυναίκες αναπαραγωγικής ηλικίας. Αυτή η κατάσταση είναι λιγότερο συχνή σε παιδιά μεγαλύτερης ηλικίας και σε ενήλικες άνω των 50 ετών , ενώ σπάνια εμφανίζεται σε έφηβα αγόρια και νεαρούς άρρενες.
Η έναρξη της σιδηροπενικής αναιμίας είναι σταδιακή. Η έλλειψη αρχίζει όταν το σώμα χάνει περισσότερο σίδηρο από ότι κερδίζει από την τροφή και άλλες πηγές. Λόγω του ότι οι εξαντλημένες αποθήκες σιδήρου αδυνατούν να ανταποκριθούν στις ανάγκες των ερυθροκυττάρων, αναπτύσσονται λιγότερα ερυθροκύτταρα. Σε αυτό το πρώιμο στάδιο της αναιμίας, τα ερυθροκύτταρα φαίνονται φυσιολογικά, αλλά είναι μειωμένα σε αριθμό. Το σώμα προσπαθεί να αντιρροπήσει την έλλειψη σιδήρου με το να παράγει περισσότερα ερυθροκύτταρα, τα οποία έχουν χαρακτηριστικά μικρό μέγεθος.
Αδυναμία, κόπωση, και καταβολή ενδέχεται να αποτελούν εκδηλώσεις ήπιας αναιμίας. Άλλες εκδηλώσεις περιλαμβάνουν δέρμα που είναι ωχρό ή χλωμό, ή ωχρότητα των γραμμών στις παλάμες, των ούλων, των κοιτών στα νύχια, ή των επιπεφυκότων. Κάποιο άτομο που είναι αδύναμο, κουράζεται εύκολα, συχνά εμφανίζει δύσπνοια, και αισθάνεται ατονία ή ζάλη(ίλιγγο) ενδέχεται να είναι σοβαρά αναιμικό.
Άλλα συμπτώματα της αναιμίας είναι:
- στηθάγχη
- κεφαλαλγία
- αδυναμία συγκέντρωσης ή και έκπτωση μνήμης
- φλεγμονή του στόματος (στοματίτιδα) ή της γλώσσας (γλωσσίτιδα)
- αϋπνία
- ακανόνιστος καρδιακός ρυθμός
- απώλεια όρεξης
- νύχια ξηρά, εύθραυστα, με γραμμώσεις
- έλκη στο στόμα, το φάρυγγα, ή το ορθό
- εφιδρώσεις
- οιδήματα των άκρων χειρών και ποδών
- αίσθημα δίψας
- εμβοές των ώτων
- ανεξήγητες αιμορραγίες ή μώλωπες
- pica (έντονη επιθυμία του ατόμου να μασάει πάγο, χρώματα/βαφές, ή χώμα)
Αναιμία από έλλειψη φυλλικού οξέος
Η αναιμία από έλλειψη φυλλικού οξέος αποτελεί το συχνότερο τύπο μεγαλοβλαστικής αναιμίας, στην οποία τα ερυθροκύτταρα είναι μεγαλύτερα σε μέγεθος από το κανονικό. Προκαλείται από ανεπάρκεια του φυλλικού οξέος , μια βιταμίνη την οποία χρειάζεται το σώμα για να παράγει φυσιολογικά κύτταρα.
Η αναιμία από έλλειψη φυλλικού οξέος είναι ιδιαίτερα συχνή σε βρέφη και εφήβους. Μολονότι αυτή η κατάσταση συχνά είναι αποτέλεσμα διαιτητικού ελλείμματος, ορισμένες φορές οφείλεται σε μια ανικανότητα απορρόφησης φυλλικού οξέος από τροφές όπως:
- αυγά
- ψάρια
- πράσινα λαχανικά
- κρέας
- γάλα/ γαλακτοκομικά
- μαγιά
Το κάπνισμα αυξάνει τον κίνδυνο ανάπτυξης αυτής της κατάστασης με το να παρεμβαίνει στην απορρόφηση της βιταμίνης C, την οποία χρειάζεται το σώμα για την απορρόφηση του φυλλικού οξέος. Η αναιμία από έλλειψη φυλλικού οξέος μπορεί να αποτελέσει επιπλοκή της εγκυμοσύνης, όταν το γυναικείο σώμα χρειάζεται οκτώ φορές περισσότερο φυλλικό οξύ από ότι σε κάθε άλλη περίπτωση.
Αναιμία από έλλειψη βιταμίνης Β12
Μια μακροχρόνια αγωγή με ενέσιμες δόσεις βιταμίνης Β12 είναι αναγκαία για τον έλεγχο των συμπτωμάτων της κακοήθους αναιμίας. Ο ασθενής ενδέχεται να συμβουλευθεί να περιορίσει τη φυσική/ σωματική άσκηση μέχρι η θεραπεία να αποκαταστήσει τη δύναμη και την ισορροπία του οργανισμού του.
Αναιμία από έλλειψη βιταμίνης C
Σπάνια διαταραχή που έχει ως αποτέλεσμα να κατασκευάζει/παράγει ο μυελός των οστών μικρά σε μέγεθος, ανώμαλα ερυθροκύτταρα. Η αναιμία από έλλειψη βιταμίνης C προκύπτει από σοβαρό, μακροχρόνιο διαιτητικό έλλειμμα.
Αιμολυτική αναιμία
Η επίκτητη αιμολυτική αναιμία μπορεί γενικά να θεραπευτεί όταν αρθεί/ απομακρυνθεί ο παράγοντας/το αίτιο που την προκαλεί.
Θαλασσαιμίες
Μια κληρονομική μορφή αιμολυτικής αναιμίας , η θαλασσαιμία, απορρέει από την ανικανότητα του σώματος να παράγει όση φυσιολογική αιμοσφαιρίνη χρειάζεται. Υπάρχουν δύο κατηγορίες θαλασσαιμίας, ανάλογα με ποιά αλυσίδα αμινοξέων επηρεάζεται/ προσβάλλεται. (η αιμοσφαιρίνη συντίθεται από τέσσερις αλυσίδες αμινοξέων). Στην α-θαλασσαιμία, υπάρχει μια ανισορροπία στην παραγωγή της α αλυσίδας αμινοξέων. Στη β-θαλασσαιμία, υπάρχει ανισορροπία στη β αλυσίδα. Οι α-θαλασσαιμίες περισσότερο συχνά προσβάλλουν τη μαύρη φυλή (το 25% έχουν τουλάχιστον ένα γονίδιο). Οι β-θαλασσαιμίες προσβάλλουν πιο συχνά πληθυσμούς της μεσογείου και της νοτιοανατολικής ασίας.Η θαλασσαιμία χαρακτηρίζεται από την παραγωγή ερυθροκυττάρων που είναι ασυνήθιστα μικρά και εύθραυστα. Προσβάλλει μόνο άτομα που κληρονομούν το γονίδιο για αυτήν και από τους δύο γονείς (αυτοσωμική υπολειπόμενη κληρονομικότητα).
Αυτοάνοση αιμολυτική αναιμία
Η αιμολυτική αναιμία θερμών αντισωμάτων αποτελεί τον πλέον συχνό τύπο αυτής της διαταραχής. Αυτή η κατάσταση συμβαίνει όταν το σώμα παράγει αυτοαντισώματα που περιβάλλουν τα ερυθροκύτταρα. Τα επενδυμένα με αυτοαντισώματα ερυθροκύτταρα καταστρέφονται από το σπλήνα, το ήπαρ, ή το μυελό των οστών.Η αιμολυτική αναιμία θερμών αντισωμάτων εμφανίζεται συχνότερα στις γυναίκες από ότι στους άνδρες. Περίπου το ένα τρίτο των ασθενών με αιμολυτική αναιμία θερμών αντισωμάτων νοσούν επίσης από λέμφωμα, λευχαιμία, ερυθυματώδη λύκο, ή κάποιο νόσημα του συνδετικού ιστού.
Στην αιμολυτική αναιμία ψυχρών αντισωμάτων, το σώμα επιτίθεται στα ερυθροκύτταρα σε θερμοκρασία αντίστοιχη ή χαμηλότερη από εκείνη του σώματος. Η οξεία μορφή αυτής της κατάστασης συχνά αναπτύσσεται σε άτομα που έχουν προσβληθεί από πνευμονία, λοιμώδη μονοπυρήνωση, ή άλλες οξείες λοιμώξεις. Τείνει να είναι ήπια και βραχυχρόνια, και αποδράμει χωρίς θεραπεία.
Η χρόνια αιμολυτική αναιμία ψυχρών αντισωμάτων είναι συχνότερη στις γυναίκες και πιο συχνά προσβάλλει αυτές που είναι άνω των 40 ετών και πάσχουν από αρθρίτιδα. Αυτή η κατάσταση συνήθως διαρκεί εφ’όρου ζωής, προκαλώντας γενικά λίγα συμπτώματα. Ωστόσο, η έκθεση σε χαμηλές θερμοκρασίες μπορεί να επιταχύνει την καταστροφή των ερυθροκυττάρων, με συνέπεια την εκδήλωση κόπωσης, πόνου στις αρθρώσεις, και αποχρωματισμό/ ωχρότητα των άνω άκρων/ άκρων χειρών.
Δρεπανοκυτταρική αναιμία
Μολονότι η δρεπανοκυτταρική αναιμία δε μπορεί να ιαθεί, αποτελεσματικές θεραπείες επιτρέπουν στους ασθενείς με αυτήν τη νόσο να ζήσουν περισσότερο και πιο παραγωγικά.
Απλαστική αναιμία
Η απλαστική αναιμία μπορεί ενίοτε να θεραπευθεί με μεταμόσχευση μυελού των οστών. Εάν η κατάσταση οφείλεται σε ανοσοκατασταλτικά φάρμακα, τα συμπτώματα μπορούν να εξαλειφθούν μετά τη διακοπή της αγωγής.
Αναιμία χρόνιας νόσου
Δεν υπάρχει ειδική θεραπεία για την αναιμία που σχετίζεται με χρόνιο νόσημα. Η θεραπευτική αντιμετώπιση της υποκείμενης νόσου μπορεί να διορθώσει αυτήν την κατάσταση. Αυτός ο τύπος αναιμίας σπανίως καθίσταται σοβαρός. Εάν όμως καταστεί, τότε μεταγγίσεις ή ορμονική θεραπεία για τη διέγερση της παραγωγής ερυθροκυττάρων μπορούν να συστηθούν.Διάγνωση
Το ατομικό και το οικογενειακό ιστορικό ενδεχομένως να προτείνουν τη παρουσία συγκεκριμένων τύπων αναιμίας. Εργαστηριακές εξετάσεις που μετρούν το ποσοστό των ερυθροκυττάρων ή την ποσότητα της αιμοσφαιρίνης στο αίμα, χρησιμοποιούνται για την επιβεβαίωση της διάγνωσης και για τον προσδιορισμό του τύπου της αναιμίας που ευθύνεται για τα συμπτώματα του ασθενούς. Ακτινολογικός έλεγχος και εξετάσεις του μυελού των οστών μπορούν να συνεισφέρουν στη διάγνωση.
Θεραπεία
Οποιοσδήποτε έχει αναιμία που προκαλείται από πλημμελή διατροφή πρέπει να τροποποιήσει τη δίαιτά του προκειμένου αυτή να περιλαμβάνει περισσότερες βιταμίνες, ανόργανα συστατικά/ μέταλλα, και σίδηρο. Τροφές, όπως το άπαχο κόκκινο κρέας, τα ξηρά φασόλια και φρούτα, το συκώτι, τα πουλερικά, και τα εμπλουτισμένα είδη ψωμιού και δημητριακών, αποτελούν καλές πηγές σιδήρου. Επιπρόσθετα, η βρώση (κατανάλωση) τροφών πλούσιων σε βιταμίνη C, όπως τα εσπεριδοειδή και οι διάφοροι χυμοί τους, μπορεί να προάγει την απορρόφηση του (σιδήρου).
Ασθενείς με διάγνωση σιδηροπενικής αναιμίας πρέπει να υποβληθούν σε πλήρη φυσική/ κλινική εξέταση και λήψη ιατρικού ιστορικού για να προσδιοριστεί το αίτιο της αναιμίας, ιδιαίτερα αν υπάρχει υποψία χρόνιας ή οξείας απώλειας αίματος. Η συγκεκριμενοποίηση της αιτίας της αναιμίας θα καθορίσει το είδος της ενδεικνυόμενης θεραπείας.
Αναιμία οφειλόμενη σε πλημμελή διατροφή μπορεί συνήθως να αντιμετωπισθεί με συμπληρώματα σιδήρου ή αυτοχορηγούμενες ενέσεις βιταμίνης Β12. Άτομα με αναιμία από έλλειψη φυλλικού οξέος πρέπει να λάβουν φυλλικό οξύ από το στόμα. Η αναιμία από έλλειψη βιταμίνης C μπορεί να διορθωθεί με την καθημερινή λήψη συμπληρωμάτων της βιταμίνης.
Πολλές θεραπείες για τη σιδηροπενική αναιμία εστιάζουν στη διαιτητική προσθήκη τροφών πλούσιων σε σίδηρο ή σε τεχνικές που βελτιώνουν την κυκλοφορία και τη λειτουργία του πεπτικού συστήματος (τις διεργασίες της πέψης). Η λήψη συμπληρωμάτων σιδήρου, ιδιαίτερα κιτρικού σιδήρου (λιγότερο πιθανή η πρόκληση δυσκοιλιότητας), μπορεί να συνδυαστεί με βότανα πλούσια σε σίδηρο. Ορισμένα παραδείγματα βοτάνων πλούσιων σε σίδηρο είναι το αγριοραδίκι (Taraxacum officinale), το σέλινο (Petroselinum crispum), και η τσουκνίδα (Urtica dioica). Το ομοιπαθητικό φάρμακο ferrum phosphoricum (θειϊκός σίδηρος) μπορεί επίσης να καταστεί βοηθητικό.
Ένα τονωτικό ρόφημα από βότανα πλούσια σε σίδηρο μπορεί επίσης να παρασκευασθεί με την ακόλουθη συνταγή:
- βάζετε ¼ της ουγκιάς ρίζα αγριολάπαθου και ½ της ουγκιάς ρίζα αγριοραδικιού σε ένα τέταρτο βρασμένο νερό για 4-8 ώρες
- σιγοβράζετε το μίγμα μέχρι η ποσότητα του υγρού να μειωθεί στο 1 φλιτζάνι.
- απομακρύνετε από τη θέρμανση και προσθέστε μισό φλιτζάνι μαύρη strap μέλασσα, ανακατέψτε καλά.
- διατηρήστε το ρόφημα στο ψυγείο, πίνετε ¼ του φλιτζανιού καθημερινά.
Άλλα θεραπευτικά βότανα γνωστά για τις ιδιότητές τους να προάγουν τις διεργασίες της πέψης συστήνονται για την αντιμετώπιση της σιδηροπενικής αναιμίας. Η γεντιανή ( Gentiana lutea) χρησιμοποιείται ευρέως στην Ευρώπη για τη θεραπευτική αντιμετώπιση της αναιμίας καθώς και άλλων διαταραχών που προκαλούνται από πλημμελή διατροφή. Η γεντιοπικρίνη που περιέχει, εμφανίζει την ιδιότητα να διεγείρει το πεπτικό σύστημα, καθιστώντας το σίδηρο και άλλα θρεπτικά συστατικά περισσότερο διαθέσιμα για απορρόφηση. Το πικρό αυτό βότανο μπορεί να βρασθεί σε μορφή τσαγιού ή να αγορασθεί ως αλκοολικό εκχύλισμα (βάμμα).
Επιπλέον βότανα που συστήνονται για την προαγωγή των διεργασιών της πέψης περιλαμβάνουν:
- άνισον το κοινόν (Pimpinella anisum)
- κάρον το κυμινοειδές (Carum carvi)
- κύμινο (Cuminum cyminum)
- τιλία ή φιλύρα (Tilia spp.)
- γλυκόριζα (Glycyrrhiza glabra)
Παραδοσιακές κινέζικες θεραπείες για την αναιμία περιλαμβάνουν:
- βελονισμό για τον ερεθισμό εξασθενημένου σπληνός
- ασιατικό ginseng (Panax ginseng) για την αποκατάσταση της ενεργητικότητας
- dong quai (Angelica sinensis) για τον έλεγχο της υπερμηνόρροιας (υπερβολικής εμμηνορρυσίας).
- Μίγμα dong quai και κινέζικου κορακόχορτου (Rehmannia glutinosa) για την αντιμετώπιση της ωχρής επιδερμίδας.
- Aστράγαλος/astragalus (Astragalus membranaceus) για τη αντιμετώπιση της ωχρότητας και της ζαλάδας.
Αλλοπαθητική θεραπεία
Χειρουργική παρέμβαση μπορεί να είναι απαραίτητη για την αντιμετώπιση αναιμίας οφειλόμενης σε υπερβολική απώλεια αίματος. Μεταγγίσεις ερυθροκυττάρων μπορεί να χρησιμοποιηθούν για να επιταχύνουν την παραγωγή νέων ερυθροκυττάρων.
Φαρμακευτική αγωγή ή χειρουργική θεραπεία ενδέχεται να είναι επίσης αναγκαία για τον έλεγχο υπερμηνόρροιας , την αποκατάσταση αιμορραγούντος έλκους, ή την αφαίρεση πολυπόδων (νεοπλασιών ή όζων) από τον εντερικό σωλήνα.
Ασθενείς με θαλασσαιμία συνήθως δε χρειάζονται θεραπεία. Ωστόσο, άτομα με σοβαρή μορφή θαλασσαιμίας χρειάζονται περιοδική νοσηλεία για μεταγγίσεις αίματος ή και μεταμόσχευση μυελού.
Αναιμία από έλλειψη φυλλικού οξέος και σιδηροπενική αναιμία
Συνήθως απαιτούνται τρεις ως έξι εβδομάδες για τη διόρθωση της σιδηροπενικής και της αναιμίας από έλλειψη φυλλικού οξέος. Οι ασθενείς πρέπει να συνεχίσουν τη λήψη συμπληρωμάτων για επιπλέον έξι μήνες προκειμένου να αναπληρώσουν τα αποθέματα σιδήρου. Επίσης πρέπει να υποβάλλονται σε περιοδικούς αιματολογικούς ελέγχους για να επιβεβαιώσουν ότι η αιμορραγία έχει σταματήσει και ότι η αναιμία δεν έχει υποτροπιάσει.
Κακοήθης αναιμία
Μολονότι η κακοήθης αναιμία θεωρείται μη θεραπεύσιμη, τακτικές λήψεις ενέσιμης βιταμίνης Β12 θα εξαλείψουν τα συμπτώματα και τις ανεπιθύμητες επιπλοκές. Ορισμένα συμπτώματα θα εξαφανισθούν μόλις αρχίσει η θεραπεία.
Θαλασσαιμία
Άτομα με ήπια θαλασσαιμία (στίγμα α-θαλασσαιμίας ή ελάσσων β-θαλασσαιμία) βιώνουν φυσιολογική ζωή και δε χρήζουν θεραπευτικής αντιμετώπισης. Άτομα με σοβαρή θαλασσαιμία μπορεί να χρειάζονται μεταμόσχευση μυελού των οστών. Γονιδιακή θεραπεία βρίσκεται υπό έρευνα και ενδέχεται σύντομα να καταστεί διαθέσιμη.
Πρόληψη
Η κληρονομική αναιμία δεν προλαμβάνεται. Η γενετική συμβουλευτική μπορεί να συνδράμει τους γονείς να απαντήσουν σε ερωτήματα και ανησυχίες για τη μεταβίβαση παθολογικών γονιδίων στα παιδιά τους.
Η αποφυγή υπερβολικής χρήσης αλκοόλ, η ισορροπημένη διατροφή που περιέχει τροφές πλούσιες σε σίδηρο, και η πρόσληψη καθημερινά ενός πολυβιταμινούχου συμπληρώματος μπορεί να βοηθήσουν στην πρόληψη της αναιμίας.
Μέθοδοι για την πρόληψη ειδικών τύπων αναιμίας περιλαμβάνουν:
-αποφυγή μακροχρόνιας έκθεσης σε βιομηχανικούς χημικούς παράγοντες και φάρμακα που διαπιστευμένα προκαλούν απλαστική αναιμία.
-μη λήψη φαρμακευτικής αγωγής που έχει πυροδοτήσει αιμολυτική αναιμία και μη κατανάλωση τροφών που έχουν επιφέρει αιμόλυση (καταστροφή/κατάτμηση ερυθροκυττάρων).
- τακτική λήψη ενέσιμης βιταμίνης Β12 για την πρόληψη κακοήθους αναιμίας λόγω γαστρίτιδας ή γαστρεκτομής.
Υπερτροφική μυοκαρδιοπάθεια
Ορισμός
H υπερτροφική μυοκαρδιοπάθεια είναι μια πάθηση κατά την οποία παχαίνει δυσανάλογα το μυοκάρδιο (καρδιακός μυς). Η πάχυνση αυτή δυσκολεύει την έξοδο του αίματος από την καρδιά, αναγκάζοντάς την να συστέλλεται εντονότερα.
Εναλλακτικές ονομασίες
Μυοκαρδιοπάθεια – Υπερτροφική Ιδιοπαθής υπερτροφική στένωση της αορτής, Ασύμμετρη διαφραγματική υπερτροφία, Yπερτροφική αποφρακτική μυοκαρδιοπάθεια.
Αίτια, συχνότητα εμφάνισης, και παράγοντες κινδύνου
Η υπερτροφική μυοκαρδιοπάθεια είναι συχνά ασύμμετρη, δηλαδή το ένα μέρος της καρδιάς είναι παχύτερο από τα υπόλοιπα. Η πάθηση αυτή είναι συνήθως γενετικά μεταβιβαζόμενη (κληρονομική). Πιστεύεται ότι είναι αποτέλεσμα μεταλλάξεων στα γονίδια που ευθύνονται για την ανάπτυξη του μυοκαρδίου.
Άτομα νεότερης ηλικίας είναι πιθανότερο να εμφανίσουν μια οξεία μορφή υπερτροφικής μυοκαρδιοπάθειας. Ωστόσο, η πάθηση εμφανίζεται σε άτομα κάθε ηλικίας.
Συμπτώματα
• Πόνος στο στήθος
• Σκοτοδίνη
• Λιποθυμικά επεισόδια, ιδιαίτερα κατά τη διάρκεια άσκησης
• Καρδιακή ανεπάρκεια (σε μερικούς ασθενείς)
• Υπέρταση
• Ζάλη ή αδιαθεσία (ιδιαίτερα μετά από έντονη δραστηριότητα ή άσκηση)
• Αίσθημα καρδιακών παλμών
• Δυσκολία στην αναπνοή
Άλλα συμπτώματα μπορεί να είναι:
• Αίσθημα κόπωσης, χαμηλή ανοχή στην άσκηση
• Δύσπνοια στην ύπτια θέση
Κάποιοι ασθενείς δεν εμφανίζουν καθόλου συμπτώματα. Ίσως να μην ανακαλύψουν ότι αντιμετωπίζουν πρόβλημα παρά μόνο τυχαία κατά τη διάρκεια κάποιας ιατρικής εξέτασης ρουτίνας.
Το πρώτο σύμπτωμα της υπερτροφικής μυοκαρδιοπάθειας σε πολλούς, νέους σε ηλικία, ασθενείς είναι η αιφνίδια κατάρρευση και πιθανά ο θάνατος. Αυτό προκαλείται από ανώμαλους καρδιακούς παλμούς (αρρυθμίες). Η υπερτροφική μυοκαρδιοπάθεια είναι η συχνότερη αιτία αιφνίδιου θανάτου σε νέους αθλητές, οι οποίοι ενώ φαίνονται απόλυτα υγιείς , πεθαίνουν ξαφνικά κατά τη διάρκεια έντονης άσκησης.
Σημάδια και εξετάσεις
Ο γιατρός, κατά τη διάρκεια κλινικής εξέτασης θα ακροαστεί την καρδιά και τους πνεύμονες χρησιμοποιώντας στηθοσκόπιο. Η στηθοσκοπική εξέταση μπορεί να αποκαλύψει ανώμαλους καρδιακούς ήχους ή φύσημα. Αυτοί οι ήχοι μεταβάλλονται ανάλογα με τη στάση του σώματος.
Θα ελεγχθούν επίσης οι σφίξεις στο χέρι και τον λαιμό. Ο γιατρός μπορεί να ‘ακούσει’ ανώμαλο καρδιακό παλμό στο στήθος.
Στα τεστ με τα οποία γίνεται η διάγνωση της πάχυνσης του μυοκαρδίου, της ροής του αίματος ή της παλινδρόμησης της μιτροειδούς βαλβίδας, περιλαμβάνονται:
• Ηλεκτροκαρδιογράφημα Ηolter 24ωρης παρακολούθησης
• Καρδιακός Καθετηριασμός
• Ακτινογραφία θώρακος
• Ηλεκτροκαρδιογράφημα
• Ηχοκαρδιογραφία (το συνηθέστερο τεστ) με υπέρηχο Doppler
• Mαγνητική τομογραφία της καρδιάς
• Ενδοοισοφαγικό ηχοκαρδιογράφημα
Εξέταση αίματος μπορεί να γίνει ώστε να αποκλειστούν άλλες ασθένειες.
Αν διαγνωστείτε με υπερτροφική μυοκαρδιοπάθεια, ο γιατρός σας μπορεί να συστήσει να εξετασθούν και οι στενοί συγγενείς σας για την πιθανότητα να πάσχουν κι αυτοί.
Θεραπεία
Στόχος της θεραπείας είναι να ελεγχθούν τα συμπτώματα και να προληφθούν οι επιπλοκές. Κάποιοι ασθενείς μπορεί να χρειαστεί να παραμείνουν στο νοσοκομείο έως ότου σταθεροποιηθεί η κατάστασή τους.
Αν έχετε συμπτώματα, μπορεί να χρειαστεί φαρμακευτική αγωγή με στόχο να μειωθεί η ένταση της συστολής της καρδιάς ώστε να δουλεύει κανονικά. Τα φάρμακα για την περίπτωση αυτή είναι οι β-αναστολείς και οι αποκλειστές ασβεστίου. Αυτά μειώνουν τον πόνο στο στήθος και τον πόνο κατά τη διάρκεια άσκησης. Τα φάρμακα συχνά ανακουφίζουν από τα συμπτώματα κι έτσι οι ασθενείς δεν χρειάζονται άλλες επεμβατικές θεραπείες.
Μερικοί άνθρωποι με αρρυθμία μπορεί να χρειάζονται αντιαρρυθμικά. Αν η αρρυθμία οφείλεται σε κολπική μαρμαρυγή, μπορεί επίσης να χορηγηθούν αντιπηκτικά ώστε να αποφευχθεί ο κίνδυνος δημιουργίας θρόμβων.
Σε κάποιους ασθενείς μπορεί να τοποθετηθεί μόνιμος βηματοδότης. Ωστόσο οι βηματοδότες χρησιμοποιούνται σπανιότερα σήμερα από ότι στο παρελθόν.
Όταν υπάρχει σοβαρή απόφραξη στη ροή του αίματος από την καρδιά, απαιτείται χειρουργική επέμβαση που ονομάζεται μυεκτομή, με την οποία επιχειρείται αφαίρεση του υπερτροφικού τμήματος της καρδιάς που συμμετέχει στη δημιουργία της απόφραξης. Ασθενείς που υποβάλλονται σε αυτή την επέμβαση συχνά παρουσιάζουν σημαντική βελτίωση. Αν υπάρχει βλάβη στη μιτροειδή βαλβίδα, με χειρουργική επέμβαση είτε αποκαθίσταται η βλάβη είτε αντικαθίσταται η βαλβίδα.
Σε μερικές περιπτώσεις, χορηγείται στους ασθενείς μια ένεση με οινόπνευμα στις αρτηρίες που ‘τρέφουν’ το υπερτροφικό σημείο της καρδιάς (κατάλυση του μεσοκοιλιακού διαφράγματος με αιθανόλη).
Για να αποφευχθεί αιφνίδιος θάνατος, σε ασθενείς υψηλού κινδύνου εμφυτεύεται ένας απινιδωτής καρδιοανάταξης. Σημάδια υψηλού κινδύνου είναι:
• Εμφάνιση υπότασης κατά τη διάρκεια άσκησης
• Οικογενειακό ιστορικό καρδιακής ανακοπής
• Ιστορικό καρδιακής ανακοπής ή κοιλιακής αρρυθμίας
• Ιστορικό ανεξήγητων λιποθυμιών
• Απειλητικοί για τη ζωή καρδιακοί παλμοί στην οθόνη του Holter
• Σοβαρή υπερτροφία του μυοκαρδίου
Πρόγνωση
Μερικά άτομα με υπερτροφική μυοκαρδιοπάθεια μπορεί να μην εμφανίσουν συμπτώματα και να ζήσουν μια ομαλή ζωή. Άλλοι μπορεί εμφανίσουν σταδιακή ή ραγδαία επιδείνωση. Η νόσος μπορεί να εξελιχθεί σε διατατική μυοκαρδιοπάθεια σε ορισμένους ασθενείς.
Τα άτομα με υπερτροφική μυοκαρδιοπάθεια διατρέχουν υψηλότερο κίνδυνο αιφνίδιου θανάτου από ότι ο λοιπός πληθυσμός. Ο αιφνίδιος θάνατος μπορεί να επέλθει σε νεαρή ηλικία.
Η υπερτροφική μυοκαρδιοπάθεια είναι συνηθέστατος λόγος αιφνιδίου θανάτου για τους αθλητές. Σχεδόν οι μισοί θάνατοι από υπερτροφική μυοκαρδιοπάθεια επέρχονται μετά από έντονη φυσική άσκηση.
Αν πάσχετε από υπερτροφική μυοκαρδιοπάθεια, να ακολουθείτε πάντα τις οδηγίες του γιατρού, όσον αφορά την άσκηση και την ιατρική παρακολούθηση. Να περιορίσετε τη σωματική δραστηριότητα.
Επιπλοκές
• Διατατική μυοκαρδιοπάθεια
• Καρδιακή ανεπάρκεια
• Απειλητικές για τη ζωή αρρυθμίες
• Σοβαρός τραυματισμός σε περίπτωση λιποθυμίας
Πότε χρειάζεστε γιατρό
Ζητήστε ραντεβού από τον γιατρό σας αν:
• Εμφανίσετε οποιοδήποτε σύμπτωμα που συνδέεται με υπερτροφική μυοκαρδιοπάθεια
• Αισθανθείτε πόνο στο στήθος, έντονους καρδιακούς παλμούς, λιποθυμική τάση ή άλλα πρωτόγνωρα ή ανεξήγητα συμπτώματα
Πρόληψη
Αν διαγνωστείτε με υπερτροφική μυοκαρδιοπάθεια, ο γιατρός σας μπορεί να συστήσει να εξετασθούν και οι στενοί συγγενείς σας (μέλη της οικογένειας) για την πιθανότητα να πάσχουν κι αυτοί.
Σε ασθενείς με ήπιας μορφής υπερτροφική μυοκαρδιοπάθεια η διάγνωση γίνεται με απλό ηχωκαρδιογράφημα, αφού είναι γνωστό το οικογενειακό ιστορικό τους.
Εν πάσχετε από υπέρταση, βεβαιωθείτε ότι παίρνετε τα φάρμακά σας και ακολουθήστε τις οδηγίες του γιατρού σας.
Περικαρδίτιδα
Ορισμός
Η περικαρδίτιδα αποτελεί μια κατάσταση κατά την οποία ο ινορογόνιος σάκος (περικάρδιο) που περιβάλλει την καρδιά φλεγμαίνει.
Αίτια, επίπτωση, και παράγοντες κινδύνου.
Η περικαρδίτιδα αποτελεί, συνήθως, επιπλοκή ιογενών λοιμώξεων, συχνότερα των ιών Echo και Coxsackie. Λιγότερο συχνά, προκαλείται από ιούς της γρίππης ή HIV λοίμωξη.
Λοιμώξεις από βακτήρια μπορούν να οδηγήσουν σε βακτηριακή περικαρδίτιδα (ονομαζόμενη και πυώδης περικαρδίτιδα). Ορισμένες μυκητιασικές λοιμώξεις μπορούν επίσης να επιφέρουν περικαρδίτιδα.
Επιπρόσθετα, η περικαρδίτιδα μπορεί να σχετίζεται με νοσήματα όπως:
- Αυτοάνοσες διαταραχές.
- Καρκίνο (συμπεριλαμβανομένης της λευχαιμίας).
- HIV λοίμωξη και AIDS.
- Υποθυρεοειδισμό.
- Νεφρική ανεπάρκεια.
- Ρευματικό πυρετό.
- Φυματίωση.
Άλλα αίτια περιλαμβάνουν:
- Οξύ έμφραγμα μυοκαρδίου ( δείτε μετεμφραγματική περικαρδίτιδα).
- Τραυματισμοί (συμπεριλαμβανομένων των χειρουργικών επεμβάσεων) ή κακώσεις του θώρακα, του οισοφάγου, ή της καρδιάς.
- Ανοσοκατασταλτικά φάρμακα.
- Μυοκαρδίτιδα.
- Ακτινοθεραπεία εφαρμοσμένη στην περιοχή του θώρακα.
Συχνά το αίτιο της περικαρδίτιδας παραμένει αδιευκρίνιστο. Σε αυτή την περίπτωση, η κατάσταση ονομάζεται ιδιοπαθής περικαρδίτιδα.
Η περικαρδίτιδα προσβάλλει συχνότερα άρρενες ηλικίας 20-50 ετών. Συνήθως ακολουθεί λοιμώξεις του αναπνευστικού συστήματος. Στα παιδιά, προκαλείται πιο συχνά από αδενοϊούς ή ιούς Coxsackie.
Συμπτώματα
- Οίδημα στα κάτω άκρα ( περιστασιακά).
- Άγχος.
- Δύσπνοια κατά την κατάκλιση (ορθόπνοια).
-
Θωρακικός πόνος, οφειλόμενος στην προστριβή των επιφανειών του φλεγμαίνοντος περικαρδίου.
Μπορεί να ακτινοβολεί στον τράχηλο, τον ώμο (συνήθως αριστερά), την πλάτη, ή την κοιλιά.
Συχνά επιτείνεται με τη βαθιά αναπνοή και στην ύπτια θέση του σώματος, και δυνατόν να ενταθεί με το βήχα και την κατάποση.
Πλευριτικού τύπου: οξύς, διαξιφιστικός πόνος. Συνήθως ανακουφίζεται όταν ο ασθενής ανακάθεται και σκύβει προς τα εμπρός. - Ξηρός βήχας.
- Καταβολή, κόπωση.
- Πυρετός.
- Κατά την αναπνοή ο ασθενής έχει την ανάγκη να σκύβει προς τα εμπρός ή να κρατάει το στήθος του.
Σημεία και εργαστηριακός έλεγχος
Κατά την ακρόαση της καρδιάς με στηθοσκόπιο μπορεί να διαπιστωθεί ήχος περικαρδιακής τριβής. Οι καρδιακοί ήχοι μπορεί να είναι βύθιοι. Ενδέχεται να διαπιστώνονται και άλλα σημεία αύξησης της ποσότητας του υγρού εντός του περικαρδίου (περικαρδιακή συλλογή).Αν η διαταραχή είναι σοβαρή, μπορεί να διαπιστωθούν:
- Ήχος τριβής (κρότος) στους πνεύμονες.
- Μειωμένος ήχος αναπνοής.
- Άλλα σημεία αύξησης της ποσότητας του υγρού γύρω από τους πνεύμονες (πλευριτική συλλογή).
Η αύξηση της ποσότητας του υγρού στον περικαρδιακό σάκο μπορεί να διαπιστωθεί με:
- Μαγνητική τομογραφία θώρακος .
- Ακτινογραφία θώρακος.
- Ηλεκτροκαρδιογράφημα (ΗΚΓ).
- Υπερηχοκαρδιογράφημα.
- Μαγνητική ή υπολογιστική τομογραφία καρδιάς.
- Ραδιοϊσοτοπικό έλεγχο.
Οι εξετάσεις αυτές δείχνουν:
- Μεγαλοκαρδία (μεγέθυνση της καρδιάς).
- Σημεία φλεγμονής.
- Ουλοποίηση (ίνωση) και δυσκαμψία του περικαρδίου (συμπιεστική περικαρδίτιδα).
Άλλα ευρήματα ποικίλουν ανάλογα με το αίτιο της περικαρδίτιδας
Προκειμένου να αποκλεισθεί το οξύ έμφραγμα του μυοκαρδίου, ο ιατρός μπορεί να προβεί σε έλεγχο των επιπέδων των καρδιακών ενζύμων CPK-MB και τροπονίνη Ι. Άλλες εργαστηριακές εξετάσεις περιλαμβάνουν:
- Καλλιέργειες αίματος.
- CBC (ο αριθμός όλων των κυττάρων του αίματος ξεχωριστά).
- C-αντιδρώσα πρωτεϊνη.
- Ταχύτητα καθίζησης ερυθροκυττάρων (ΤΚΕ).
- Ορολογικός έλεγχος για HIV λοίμωξη.
- Παρακέντηση του περικαρδίου, με βιοχημική ανάλυση και καλλιέργεια του περικαρδιακού υγρού.
- Δερμοαντίδραση φυματίνης.
Θεραπευτική αντιμετώπιση
Πρέπει να ταυτοποιηθεί, αν είναι εφικτό, το αίτιο της περικαρδίτιδας.
Η φαρμακευτική αγωγή περιλαμβάνει:
- αναλγητικά
- αντιβιοτικά για τη βακτηριακή περικαρδίτιδα
- αντιμυκητιασικά φάρμακα για τη μυκητιασική περικαρδίτιδα
- ασπιρίνη ή κάποιο μη στεροειδές αντιφλεγμονώδες φάρμακο (ΜΣΑΦ), όπως
- ιβουπροφένη, για τη φλεγμονή του περικαρδίου
- κορτικοστεροειδή, όπως πρεδνιζολόνη
- κολχικίνη
- διουρητικά για την απομάκρυνση της περίσσειας του περικαρδιακού υγρού.
Αν η αύξηση του περικαρδιακού υγρού επιφέρει δυσλειτουργία της καρδιάς ή καρδιακό επιπωματισμό, είναι απαραίτητη η παροχέτευσή του από τον περικαρδιακό σάκο. Αυτή η διαδικασία, ονομαζόμενη περικαρδιοκέντηση, μπορεί να πραγματοποιηθεί με τη χρήση βελόνης υπό ηχωκαρδιογραφική καθοδήγηση ή χειρουργικά.
Στην περίπτωση που η περικαρδίτιδα είναι χρόνια, υποτροπιάζουσα, ή συμπιεστική, μπορεί να συστηθεί εκτομή ή αφαίρεση μέρους του περικαρδίου.
Πρόγνωση
Η περικαρδίτιδα κυμαίνεται από ήπιες περιπτώσεις που βελτιώνονται από μόνες τους ως καταστάσεις απειλητικές για τη ζωή. Μπορεί να επιπλακεί με σημαντική αύξηση του υγρού γύρω από την καρδιά και επακόλουθη καρδιακή δυσλειτουργία.
Η έκβαση είναι καλή όταν η διαταραχή αντιμετωπίζεται έγκαιρα. Οι περισσότεροι ασθενείς αναρρώνουν σε 2 εβδομάδες ως 3 μήνες. Ωστόσο, δεν αποκλείονται υποτροπές.
Επιπλοκές
- αρρυθμίες
- καρδιακός επιπωματισμός
- συμπιεστική περικαρδίτιδα, που ενδέχεται να επιφέρει την ανάπτυξη καρδιακής ανεπάρκειας.
Πότε να αποταθείτε στον ιατρό σας.
Επικοινωνήστε με τον ιατρό σας οποτεδήποτε βιώσετε κάποια από τα συμπτώματα της περικαρδίτιδας. Η διαταραχή αυτή μπορεί να καταστεί απειλητική για τη ζωή αν δεν αντιμετωπιστεί εγκαίρως.
Πρόληψη
Πολλές περιπτώσεις δεν επιδέχονται πρόληψης.
Στένωση μιτροειδούς βαλβίδας
Ορισμός
H μιτροειδής στένωση είναι μια δυσλειτουργία της βαλβίδας της καρδιάς. Η βαλβίδα αυτή χωρίζει τους άνω από τους κάτω θαλάμους στην αριστερή πλευρά της καρδιάς. Στένωση χαρακτηρίζεται η νόσος κατά την οποία η βαλβίδα δεν ανοίγει επαρκώς, εμποδίζοντας έτσι τη ροή του αίματος.
Εναλλακτικοί ορισμοί
Απόφραξη μιτροειδούς βαλβίδας
Αιτίες, περιστατικά και παράγοντες κινδύνου
Η μιτροειδής στένωση εμποδίζει τη βαλβίδα να ανοίξει κανονικά. Αυτό δυσχεραίνει την ομαλή ροή αίματος μεταξύ αριστερού κόλπου (άνω θαλάμου της καρδιάς) και αριστερής κοιλίας (κάτω θαλάμου της καρδιάς). Καθώς το άνοιγμα της βαλβίδας μικραίνει, λιγότερο αίμα διοχετεύεται στο σώμα. Ο άνω θάλαμος της καρδιάς διογκώνεται καθώς δέχεται όλο και μεγαλύτερη πίεση. Το αίμα μπορεί να παλινδρομήσει στους πνεύμονες. Στη συνέχεια δημιουργείται συγκέντρωση υγρού στους πνευμονικούς ιστούς (πνευμονικό οίδημα) δυσχεραίνοντας την αναπνοή. Δείτε επίσης: καρδιακή ανεπάρκεια.
Στους ενήλικες, η στένωση μιτροειδούς βαλβίδας συμβαίνει συχνότερα σε όσους προσβλήθηκαν από ρευματοειδή πυρετό (νόσος που μπορεί να αναπτυχθεί αν προϋπήρξε στρεπτόκοκκος ή οστρακιά). Τα προβλήματα στη βαλβίδα αναπτύσσονται 5-10 χρόνια μετά την εμφάνιση του ρευματοειδούς πυρετού. Ο ρευματοειδής πυρετός έχει γίνει σπάνιος στις ΗΠΑ, γι’ αυτό και η στένωση μιτροειδούς βαλβίδας είναι επίσης σπανιότερη.
Άλλες αιτίες για ανάπτυξη στένωσης μιτροειδούς βαλβίδας είναι σπάνιες στους ενήλικες. Σε αυτές περιλαμβάνονται οι ασβεστώσεις γύρω από τη μιτροειδή βαλβίδα, οι θεραπευτικές ακτινοβολίες στον θώρακα και ορισμένα φάρμακα.
Τα παιδιά μπορεί να γεννηθούν με μιτροειδή στένωση (συγγενής νόσος) ή άλλες καρδιακές ατέλειες που προξενούν μιτροειδή στένωση. Συχνά, παράλληλα με τη μιτροειδή στένωση υπάρχουν κι άλλες καρδιακές δυσλειτουργίες.
Η στένωση μιτροειδούς βαλβίδας μπορεί να είναι κληρονομική.
Συμπτώματα
Στους ενήλικες μπορεί να μην υπάρχουν καθόλου συμπτώματα. Τα συμπτώματα, ωστόσο, μπορεί να εμφανιστούν ή να επιδεινωθούν με την άσκηση ή άλλη δραστηριότητα που αυξάνει τους παλμούς της καρδιάς. Στους ενήλικες τα συμπτώματα συνήθως αναπτύσσονται στις ηλικίες μεταξύ 20 και 50 χρόνων.
Τα συμπτώματα μπορεί να πρωτοεμφανιστούν με ένα επεισόδιο κολπικής μαρμαρυγής ή μπορεί να προκληθούν από μια εγκυμοσύνη ή άλλη κατάσταση που στρεσάρει το σώμα, όπως μια μόλυνση στην καρδιά ή τους πνεύμονες, ή άλλες δυσλειτουργίες της καρδιάς.
Στα συμπτώματα περιλαμβάνονται:
• Θωρακική ενόχληση (σπάνια)
- αυξάνεται με τη δραστηριότητα και ελαττώνεται με την ανάπαυση
- διαχέεται στο χέρι, τον λαιμό, το σαγόνι ή άλλες περιοχές
- σφίξιμο, πίεση, βάρος
• Βήχας ή αιμόπτυση
• Δυσχέρεια στην αναπνοή κατά τη διάρκεια άσκησης ή στην ύπτια θέση, πιθανόν δυσκολία στην αναπνοή κατά την αφύπνιση
• Καταβολή δυνάμεων, εύκολη κόπωση
• Συχνές λοιμώξεις του αναπνευστικού, όπως βρογχίτιδα
• Αίσθημα καρδιακών παλμών
• Οίδημα (πρήξιμο) των ποδιών ή των αστραγάλων
Στα νήπια και στα παιδιά, τα συμπτώματα μπορεί να εμφανιστούν εκ γενετής και σχεδόν πάντα αναπτύσσονται κατά τα δύο πρώτα χρόνια της ζωής. Τα συμπτώματα περιλαμβάνουν:
• Κυάνωση ή βλεννώδεις μεμβράνες
• Καχεξία
• Δύσπνοια
Σημάδια και εξετάσεις
Ο γιατρός σας θα ακροαστεί την καρδιά σας με το στηθοσκόπιο. Μπορεί να ακουστεί ένας ευδιάκριτος ήχος σαν μουρμούρισμα, κροτάλισμα ή άλλος ανώμαλος καρδιακός ήχος. Το τυπικό μουρμούρισμα είναι ένα συνεχές γουργούρισμα που προέρχεται από την καρδιά σε φάση διαστολής. Ο ήχος δυναμώνει αμέσως πριν αρχίσει η καρδιά να συστέλλεται.
Η εξέταση μπορεί επίσης να αποκαλύψει ανώμαλο καρδιακό παλμό ή πνευμονική συμφόρηση. Η αρτηριακή πίεση είναι συνήθως φυσιολογική.
Η στένωση ή απόφραξη της βαλβίδας ή η διόγκωση των ανώτερων καρδιακών θαλάμων μπορεί να διαπιστωθούν με τις εξής εξετάσεις:
• Καρδιακό καθετηριασμό
• Ακτινογραφία θώρακα
• Doppler υπερηχοκαρδιογράφημα
• Ηχοκαρδιογράφημα
• Ηλεκτροκαρδιογράφημα
• Μαγνητική τομογραφία της καρδιάς
• Δι-οισοφαγικό ηχοκαρδιογράφημα
Θεραπεία
Η θεραπεία εξαρτάται από τα συμπτώματα και την κατάσταση της καρδιάς και των πνευμόνων. Άτομα με ήπια ή καθόλου συμπτώματα μπορεί να μην χρειάζονται θεραπεία. Νοσηλεία στο νοσοκομείο μπορεί να απαιτηθεί για τη διάγνωση και θεραπεία σοβαρών συμπτωμάτων.
Υπάρχουν αρκετές διαφορετικές επιλογές θεραπείας.
Για τη θεραπεία των συμπτωμάτων χορηγούνται φάρμακα για την καρδιακή ανεπάρκεια ή για τις αρρυθμίες (συνηθέστερα για την κολπική μαρμαρυγή). Σε αυτά περιλαμβάνονται τα διουρητικά, τα νιτρικά άλατα, οι β-αναστολείς και άλλα. Επίσης η υψηλή αρτηριακή πίεση πρέπει να είναι υπό έλεγχο.
Αντιπηκτικά χορηγούνται για να εμποδίσουν τη δημιουργία θρόμβων που μπορεί να μεταφερθούν σε άλλα σημεία του σώματος.
Ορισμένοι ασθενείς μπορεί να χρειαστούν χειρουργική επέμβαση προκειμένου να επιδιορθωθεί ή να αντικατασταθεί η βαλβίδα. Οι βαλβίδες που τοποθετούνται κατασκευάζονται από διαφορετικά υλικά, κάποια από τα οποία διατηρούνται για δεκαετίες ενώ άλλα μπορεί να φθαρούν με τον χρόνο και χρειάζονται αντικατάσταση.
Η διαδερμική βαλβιδοπλαστική με μπαλόνι μπορεί να κριθεί προτιμητέα της χειρουργικής επέμβασης. Κατά τη διαδικασία αυτή, ένας καθετήρας εισάγεται σε μια φλέβα (συνήθως του ποδιού) που φτάνει στην καρδιά. Στη συνέχεια φουσκώνει ένα μπαλονάκι που βρίσκεται στην άκρη του διευρύνοντας τη μιτροειδή βαλβίδα και διευκολύνοντας έτσι τη ροή του αίματος. Αυτή η μέθοδος δεν έχει μεγάλες πιθανότητες επιτυχίας σε ασθενείς με σοβαρές βλάβες της μιτροειδούς βαλβίδας.
Στα παιδιά συνήθως απαιτείται χειρουργική επέμβαση για την επιδιόρθωση ή αντικατάσταση της βαλβίδας.
Τα άτομα με στένωση της μιτροειδούς βαλβίδας θα πρέπει να ενημερώσουν τον γιατρό τους για τη γενικότερη κατάστασή τους πριν από οποιαδήποτε χειρουργική επέμβαση. Οδοντιατρικές θεραπείες, συμπεριλαμβανομένου του καθαρισμού, και κάθε παρεμβατική διαδικασία, όπως η κολονοσκόπηση, μπορεί να εισαγάγουν βακτηρίδια στην κυκλοφορία του αίματος. Τα βακτηρίδια αυτά ενδέχεται να μολύνουν μια ελαττωματική καρδιακή βαλβίδα.
Παρόλο που σε ασθενείς με στένωση της μιτροειδούς βαλβίδας δεν χορηγούνται αυτομάτως αντιβιοτικά πλέον πριν από οδοντιατρική ή άλλη θεραπεία, μπορεί να συνιστώνται αντιβιοτικά σε ορισμένες περιπτώσεις προκειμένου να μειωθεί ο κίνδυνος μόλυνσης της βαλβίδας και άλλων επιπλοκών.
Προσδοκίες (πρόγνωση)
Η εξέλιξη ποικίλλει. Η δυσλειτουργία μπορεί να είναι ήπια, χωρίς συμπτώματα, ή μπορεί να είναι οξεία και κατ’ επέκταση να δημιουργήσει αναπηρία. Οι επιπλοκές μπορεί να είναι έντονες ή και απειλητικές για τη ζωή. Η στένωση της μιτροειδούς βαλβίδας αντιμετωπίζεται συνήθως με θεραπεία και βελτιώνεται με βαλβιδοπλαστική ή χειρουργική επέμβαση.
Επιπλοκές
• Κολπική μαρμαρυγή και κολπικός πτερυγισμός
• Θρόμβοι στον εγκέφαλο (εγκεφαλικό), στο έντερο, τα νεφρά ή αλλού
• Καρδιακή ανεπάρκεια
• Πνευμονικό οίδημα
• Πνευμονική υπέρταση
Επισκεφθείτε τον γιατρό σας
Επισκεφθείτε τον γιατρό σας αν έχετε συμπτώματα στένωσης της μιτροειδούς βαλβίδας.
Επισκεφθείτε τον γιατρό σας αν έχετε συμπτώματα στένωσης της μιτροειδούς βαλβίδας που δεν υποχωρούν με τη θεραπεία ή εκδηλώνονται νέα συμπτώματα.
Πρόληψη
Ακολουθήστε την προτεινόμενη από τον γιατρό σας θεραπευτική αγωγή για καταστάσεις που μπορεί να οδηγήσουν σε βλάβη της βαλβίδας. Αντιμετωπίστε άμεσα μολύνσεις από στρεπτόκοκκο για να προλάβετε τον ρευματοειδή πυρετό. Πείτε στον γιατρό σας αν υπάρχει οικογενειακό ιστορικό καρδιοπάθειας.
Η στένωση της μιτροειδούς βαλβίδας συχνά δεν μπορεί να προληφθεί αλλά οι επιπλοκές μπορούν. Ενημερώστε τον γιατρό σας για την πάθηση της καρδιακής βαλβίδας σας πριν πάρετε οποιοδήποτε φάρμακο.
Βρογχίτιδα
Ορισμός
Βρογχίτιδα είναι η φλεγμονή των κύριων αναπνευστικών οδών μέχρι τους πνεύμονες. Η βρογχίτιδα μπορεί να οξεία (διαρκεί λίγο) ή χρόνια που διαρκεί πολύ καιρό και συχνά επανέρχεται.
Εναλλακτικοί ορισμοί
Φλεγμονή – βρόγχοι, Οξεία βρογχίτιδα
Αιτίες, περιστατικά και παράγοντες κινδύνου
Γενικά, η οξεία βρογχίτιδα έπεται μιας ιογενούς μόλυνσης του αναπνευστικού. Κατ’ αρχάς, προσβάλλει τη μύτη, τα ιγμόρια και τον λάρυγγα και στη συνέχεια εξαπλώνεται στους πνεύμονες. Μερικές φορές, μπορεί να νοσήσετε και από άλλη (δευτερεύουσα) βακτηριδιακή μόλυνση των αεραγωγών. Αυτό σημαίνει ότι οι αεραγωγοί εκτός από τον ιό, προσβάλλονται και από βακτηρίδια.
Τα άτομα που κινδυνεύουν από οξεία βρογχίτιδα είναι:
• Οι ηλικιωμένοι, τα βρέφη και τα μικρά παιδιά
• Άτομα με παθήσεις της καρδιάς ή των πνευμόνων
• Οι καπνιστές
Η χρόνια βρογχίτιδα είναι μια μακροχρόνια ασθένεια και συνοδεύεται από βήχα με φλέγματα. Για να επιβεβαιωθεί ότι έχετε προσβληθεί, πρέπει να έχετε βήχα με φλέγματα τις περισσότερες μέρες του μήνα, επί τρεις τουλάχιστον μήνες.
Η χρόνια βρογχίτιδα αποτελεί έναν τύπο χρόνιας αποφρακτικής πνευμονοπάθειας (ΧΑΠ). (Το εμφύσημα είναι ένας άλλο τύπος ΧΑΠ.)
Τι μπορεί να επιδεινώσει τη βρογχίτιδα:
• Η ατμοσφαιρική μόλυνση• Οι αλλεργίες
• Συγκεκριμένα επαγγέλματα (όπως ανθρακωρύχοι, κλωστοϋφαντουργοί , γεωργοί)
• Οι μολύνσεις
Συμπτώματα
Στα συμπτώματα και των δύο τύπων βρογχίτιδας περιλαμβάνονται:
• Δυσφορία στο στήθος
• Βήχας με φλέγματα – αν είναι πρασινοκίτρινα υποδεικνύουν βακτηριδιακή μόλυνση
• Καταπόνηση – καταβολή δυνάμεων
• Πυρετός – συνήθως χαμηλός
• Δύσπνοια που επιδεινώνεται με την έντονη ή λιγότερη έντονη δραστηριότητα
• Συριγμός (σφύριγμα που ακούγεται κατά την αναπνοή)
Ακόμα κι όταν η οξεία βρογχίτιδα έχει θεραπευτεί, μπορεί να αφήσει ένα ξηρό ενοχλητικό βήχα που επιμένει για αρκετές εβδομάδες.
Πρόσθετα συμπτώματα της χρόνιας βρογχίτιδας είναι:
• Οίδημα (πρήξιμο) των ποδιών
• Κυάνωση των χειλιών από ελλιπή οξυγόνωση
• Συχνές μολύνσεις του αναπνευστικού (όπως κρυολόγημα και γρίπη)
Σημάδια και εξετάσεις
Ο γιατρός θα σας ακροαστεί με το στηθοσκόπιο. Μπορεί να ακουστεί ρόγχος ή άλλοι ασυνήθιστοι ήχοι από τους πνεύμονες.
Στις εξετάσεις περιλαμβάνονται:
• Ακτινογραφία θώρακος
• Εξετάσεις λειτουργίας των πνευμόνων, που παρέχουν πληροφορίες χρήσιμες για τη διάγνωση και την πρόγνωση
• Η παλμική οξυμετρία μετρά την περιεκτικότητα του αίματος σε οξυγόνο. Αυτό το γρήγορο και ανώδυνο τεστ γίνεται με μια συσκευή που τοποθετείται στην άκρη του δακτύλου σας. Η εξέταση των αερίων αρτηριακού αίματος, είναι πιο ακριβής μέθοδος μέτρησης των τιμών του οξυγόνου και του διοξειδίου του άνθρακος αλλά γίνεται με βελόνα και είναι πιο επώδυνη.
• Δείγμα πτυέλων μπορεί να ληφθεί προκειμένου να ανιχνευθεί φλεγμονή ή βακτηριδιακή μόλυνση.
Θεραπεία
Δεν χρειάζεστε αντιβιοτικά για την οξεία βρογχίτιδα που οφείλεται σε ιό. Η μόλυνση θα φύγει μόνη της σε μια εβδομάδα. Πάρτε τα εξής μέτρα για πρόσκαιρη ανακούφιση:
• Μην καπνίζετε
• Πίνετε άφθονα υγρά
• Αναπαυθείτε
• Παίρνετε ασπιρίνη ή ακεταμινοφαίνη (Tylenol) αν έχετε πυρετό. ΜΗΝ δίνετε ασπιρίνη στα παιδιά.
• Χρησιμοποιείτε υγραντήρα ή ατμό στο μπάνιο
Αν τα συμπτώματα επιμένουν, ο γιατρός σας μπορεί να σας συστήσει εισπνοές για να ανοίξουν οι αεραγωγοί - αν παρουσιάζετε συριγμό. Αντιβιοτικά ο γιατρός θα σας χορηγήσει αν διαπιστώσει δευτερεύουσα βακτηριδιακή μόλυνση. Πάντως, γενικά τα αντιβιοτικά ούτε χρειάζονται ούτε προτείνονται.
Για κάθε τύπο βρογχίτιδας, το σημαντικότερο μέτρο που μπορείτε να λάβετε είναι να σταματήσετε το κάπνισμα. Αν η βρογχίτιδα αντιμετωπισθεί έγκαιρα, μπορείτε να προλάβετε τη βλάβη στους πνεύμονές σας.
Πρόγνωση
Στην περίπτωση της οξείας βρογχίτιδας, τα συμπτώματα συνήθως εξαφανίζονται σε 7-10 ημέρες αν δεν υπάρχει υποκείμενη ασθένεια των πνευμόνων. Ωστόσο, μπορεί να αφήσει ένα ξηρό βασανιστικό βήχα για αρκετούς μήνες.
Η πιθανότητα ανάκαμψης σε άτομα με προχωρημένη χρόνια βρογχίτιδα είναι πολύ μικρή. Η έγκαιρη διάγνωση και θεραπεία, σε συνδυασμό με τη διακοπή του καπνίσματος, βελτιώνει σημαντικά την πρόγνωση.
Επιπλοκές
Η οξεία ή χρόνια βρογχίτιδα μπορεί να εξελιχθεί σε πνευμονία. Αν πάσχετε από χρόνια βρογχίτιδα, έχετε περισσότερες πιθανότητες να αναπτύξετε αλλεπάλληλες μολύνσεις του αναπνευστικού. Επίσης μπορεί να παρουσιάσετε:
• Εμφύσημα
• Δεξιά καρδιακή ανεπάρκεια (cor pulmonale)
• Πνευμονική υπέρταση
Πότε να καλέσετε τον γιατρό σας
Καλέστε τον γιατρό σας αν:
• Έχετε βήχα τις περισσότερες μέρες ή έχετε βήχα που επανέρχεται τακτικά
• Βήχετε με αιμόπτυση
• Έχετε υψηλό πυρετό και ρίγη
• Έχετε χαμηλό πυρετό για περισσότερες από 3 ημέρες
• Βγάζετε παχιά πρασινωπά φλέγματα, ιδίως αν μυρίζουν άσχημα
• Έχετε δύσπνοια ή πόνο στο στήθος
• Πάσχετε από υποκείμενη χρόνια ασθένεια της καρδιάς ή των πνευμόνων
Πρόληψη
• ΜΗΝ καπνίζετε.
• Κάντε το αντιγριπικό εμβόλιο και το εμβόλιο για τον πνευμονιόκοκκο, κατά τις οδηγίες του γιατρού σας.
• Μειώστε την έκθεσή σας στην ατμοσφαιρική μόλυνση.
• Πλένετε τα χέρια σας (και τα χέρια των παιδιών σας) συχνά για να αποφύγετε την εξάπλωση των ιών και άλλες μολύνσεις.
Πεπτικό Έλκος
Ορισμός
Το πεπτικό έλκος είναι η διάβρωση του βλεννογόνου του στομάχου ή του πρώτου τμήματος του λεπτού εντέρου, που ονομάζεται δωδεκαδάκτυλος.
Στην περίπτωση που το πεπτικό έλκος εντοπίζεται στο στομάχι, τότε ονομάζεται γαστρικό έλκος.
Εναλλακτικοί ορισμοί
Έλκος-πεπτικό, έλκος-δωδεκαδάκτυλου, έλκος-γαστρικό, δωδεκαδακτυλικό έλκος, γαστρικό έλκος, δυσπεψία.- έλκη
Αιτίες, περιστατικά και παράγοντες κινδύνου
Συνήθως, ο βλεννογόνος και ο υποβλεννογόνος, προστατεύουν τον στόμαχο και το λεπτό έντερο από το οξύ γαστρικό υγρό που παράγεται στον στόμαχο. Αν για κάποιο λόγο ο προστατευτικός βλεννογόνος πάψει να αντιστέκεται στην επίδραση του γαστρικού υγρού, δημιουργείται αδυναμία και ρήξη περιοχών του, με αποτέλεσμα την ανάπτυξη φλεγμονής (γαστρίτης) ή έλκους σ’ αυτά τα σημεία.
Τα περισσότερα έλκη βρίσκονται στο πρώτο χιτώνα στον υποβλεννογόνου. Βλάβη-έλκος που διαπερνά όλο το τοίχωμα του στομάχου ή του δωδεκαδάκτυλου,
ονομάζεται διάτρηση .Η διάτρηση χρίζει επείγουσας ιατρικής αντιμετώπισης.
Η πιο συχνή αιτία φλεγμονής του στομάχου είναι ένα βακτήριο που ονομάζεται Helicobacter pylori (H pylori). Το βακτήριο αυτό ζει στη γαστρεντερική οδό των περισσοτέρων ανθρώπων που πάσχουν από πεπτικό έλκος. Ωστόσο σε πολλούς ανθρώπους με παρουσία του βακτηρίου δεν αναπτύσσουν έλκος.
Διαθεσικοί παράγοντες:
• Μεγάλη κατανάλωση αλκοόλ
• Συχνή χρήση ασπιρίνης, ιμπουπροφένης, ναπροξένης ή άλλα μη στεροειδή αντιφλεγμονώδη φάρμακα (ΜΣΑΦ)
• Κάπνισμα ή το μάσημα καπνού
• Βαριές νόσοι, για παράδειγμα χρήση αναπνευστικού μηχανήματος
• Θεραπείες ακτινοβολίας
Μια σπάνια περίπτωση που μπορεί να προκαλέσει έλκος στομάχου και δωδεκαδάκτυλου, είναι το σύνδρομο Zollinger – Ellison. Οι ασθενείς που πάσχουν από αυτό το σύνδρομο, έχουν έναν όγκο στο πάγκρεας που απελευθερώνει υψηλά επίπεδα ορμόνης, η οποία με τη σειρά της διεγείρει την έκκριση του γαστρικού υγρού.
Πολλοί πιστεύουν ότι και το άγχος μπορεί να προκαλέσει έλκος. Ωστόσο δεν έχει διευκρινιστεί ακόμη αν πρόκειται για αλήθεια ή όχι, τουλάχιστον για το καθημερινό άγχος στο σπίτι.
Συμπτώματα
Τα μικρά έλκη δεν εμφανίζουν κανένα σύμπτωμα. Άλλα έλκη βέβαια μπορούν να προκαλέσουν σοβαρή αιμορραγία.
Το κοιλιακό άλγος είναι συχνό σύμπτωμα, αν και δεν εμφανίζεται πάντα. Ο πόνος είναι υποκειμενικός, διαφέρει από ασθενή σε ασθενή.
• Αίσθημα πληρότητας-ανίκανοι να πιούμε πολλά υγρά
• Πείνα κι αίσθηση άδειου στομάχου, συνήθως 1-3 ώρες μετά γεύματος
• Ήπια ναυτία (με τον έμετο μπορεί να ανακουφιστεί το σύμπτωμα)
• Άλγος ή δυσφορία στο επιγάστριο
• Επιγαστρικό υγρό που εμφανίζεται κατά τη διάρκεια της νύχτας, αφυπνίζοντας τον ασθενή.
Άλλα πιθανά συμπτώματα
• Αιματηρά ή σκουρόχρωμα κόπρανα
• Θωρακικό άλγος
• Κόπωση
• Έμετος, πιθανή παρουσία αίματος
• Απώλεια βάρους
Σημάδια και εξετάσεις
Για τη διάγνωση του έλκους, ο ιατρός σας ζητά μία από τις ακόλουθες εξετάσεις:
1. Η γαστροσκόπηση είναι μία ειδική εξέταση που εκτελείται από γαστρεντερολόγο με τη χρήση ενός λεπτού σωλήνα, στη μία άκρη του οποίου είναι ενσωματωμένη μία κάμερα. Ο σωλήνας αυτός εισέρχεται μέσω του στόματος στη γαστρεντερική οδό, με σκοπό τη λήψη εικόνων από τον στόμαχο και του λεπτού εντέρου. Κατά τη διάρκεια της γαστροσκόπησης, ο γαστρεντερολόγος, μπορεί να λάβει υλικό για βιοψία από τα τοιχώματα του στομάχου και να το εξετάσει για παρουσία H pylori.
2. Βαριούχο γεύμα. Μετά την πόση ενός παχύρρευστου υγρού που ονομάζεται βάριο, λαμβάνεται μια σειρά από ακτινογραφίες.
Ο ιατρός σας μπορεί επίσης να ζητήσει κι άλλες εξετάσεις:
• Εξέταση αιματοκρίτη, αιμογλουβίνης, για την παρουσία αναιμίας
• Εξέταση κοπράνων για παρουσία αίματος
Θεραπεία
Η θεραπεία περιλαμβάνει έναν συνδυασμό φαρμακευτικών σκευασμάτων με σκοπό την εξόντωση του H.pylori ,αν υπάρχει, και τη μείωση της οξύτητας του γαστρικού υγρού στον στόμαχο. Με τη στρατηγική αυτή δίνεται η δυνατότητα να ιανθεί το έλκος και να αποτραπεί η επανεμφάνιση του.
Να λαμβάνεται όλα τα φάρμακά σας σύμφωνα με τις οδηγίες.
Αν έχετε πεπτικό έλκος, παρουσία H.pylori, η συνήθης φαρμακευτική αγωγή, είναι ο συνδυασμός των παρακάτω σκευασμάτων για 5-14 ημέρες:
• Δύο διαφορετικά αντιβιοτικά για την εξόντωση του H.pylori, όπως κλαριφρομικίνη, αμοξικιλίνη, τετρακιλίνη ή μετρονινταζόλη (Flagyl).
• Αντιόξινα, όπως ομεπραζόλη, λανσοπραζόλη, εσομεπραζόλη.
• Βισμούθιο (το κύριο συστατικό στη πεπτο-βιζμόλη) μπορεί να προστεθεί για να σκοτώσει το βακτήριο.
Αν έχετε έλκος δίχως την παρουσία H.pylori φλεγμονής ή έλκος που προκλήθηκε από τη λήψη ασπιρίνης / ΜΣΑΦ, ο ιατρός σας θα σας συνταγογραφήσει ένα αντιόξινμο σκεύασμα για 8 εβδομάδες. Μπορεί επίσης να σας συνταγογραφήσει αντιόξινα σκευάσματα αν πρέπει να λαμβάνεται συνεχόμενη θεραπεία με ασπιρίνη ή άλλα ΜΣΑΦ που προορίζονται για άλλες παθήσεις.
Άλλα φαρμακευτικά σκευάσματα που μπορούν να χρησιμοποιηθούν για τη νόσο ή τα συμπτώματα:
• Μισοπροστόλη, φάρμακο το οποίο δρα γαστροπροστατευικά στην περίπτωση καθημερινής λήψης ΜΣΑΦ.
• Φαρμακευτικά σκευάσματα που προστατεύουν τον βλεννογόνο ιστό (όπως σουκραλφάτη).
Στη περίπτωση έντονου αιμορραγικού πεπτικού έλκους, ίσως χρειαστεί θεραπευτικά η γαστροσκόπηση προκειμένου να σταματήσει την αιμορραγία. Στην περίπτωση αποτυχίας επιπωματισμού της αιμορραγίας με το γαστροσκόπιο, ο ασθενείς οδηγείται στο χειρουργείο, όπως και στην περίπτωση της διάτρησης.
Πρόγνωση
Το πεπτικό έλκος αν μείνει χωρίς θεραπευτική αγωγή, θα επανεμφανιστεί. Αν ακολουθήσετε τις οδηγίες του ιατρού σας και λαμβάνεται τα φάρμακά σας σωστά, το βακτήριο H. pylori θα ιαθεί και οι πιθανότητες να αναπτύξετε άλλο έλκος θα είναι πολύ μικρότερες.
Επιπλοκές
• Εσωτερική αιμορραγία
• Απόφραξη γαστρικής εξόδου
• Φλεγμονή του ιστού που περικλείει το κοιλιακό τοίχωμα (περιτονίτιδα)
• Διάτρηση στομάχου κι εντέρου
Καλέστε το 166 σε περίπτωση που:
• Εμφανιστεί απότομο, οξύ κοιλιακό άλγος
• Η κοιλιά σας είναι σανιδώδης, σκληρή κι ευαίσθητη στην ψηλάφηση
• Παρουσιαστούν συμπτώματα του σοκ, όπως λιποθυμία, υπερβολικός ιδρώτας, παραισθήσεις
• Αιματέμεση ή παρουσία αίματος στα κόπρανα, κυρίως αν είναι σκουρόχρωμα , μοβ ή εντελώς μαύρα
Καλέστε τον ιατρό σας αν:
• Αισθάνεστε ζάλη
• Έχετε συμπτώματα έλκους
Πρόληψη
Αποφύγετε την ασπιρίνη, την ιμπουπροφένη, την ναπροξένη κι άλλα ΜΣΑΦ. Προτιμήστε ακεταμινοφένη. Αν χρειάζεστε να λαμβάνεται τέτοιου είδους φάρμακα, ρωτήστε τον ιατρό σας. Ο ιατρός σας μπορεί :
• Να σας εξετάσει για H.pylori
• Να σας δώσει πρώτα αντιόξινα
• Να σας δώσει ένα σκεύασμα που λέγεται μισοπροστόλη
Οι ακόλουθες αλλαγές συνηθειών μπορούν να βοηθήσουν στην πρόληψη εμφάνισης πεπτικού έλκους:
• Μην καπνίζεται ή μασάτε καπνό
• Περιορίστε την κατανάλωση αλκοόλ στα δύο ποτήρια ημερησίως
Μυοκαρδίτιδα
Ορισμός
Μυοκαρδίτιδα ονομάζεται η φλεγμονή του μυοκαρδίου.
Εναλλακτικοί ορισμοί
Φλεγμονή – μυοκάρδιο
Αιτίες, περιστατικά και παράγοντες κινδύνου
Η μυοκαρδίτιδα είναι μια ασυνήθιστη διαταραχή που τις περισσότερες φορές οφείλεται σε λοιμώξεις από ιούς, βακτηρίδια ή μύκητες που φθάνουν στην καρδιά.
Ιογενείς λοιμώξεις:
• Ιοί coxsackie (εντεροϊοί)• Mεγαλυκυτταροϊός
• Ηπατίτιδα C
• Έρπης
• AIDS
• Παρβοϊός
Βακτηριδιακές λοιμώξεις:
• Χλαμύδια• Μυκόπλασμα
• Στρεπτόκοκκος
• Τρεπόνημα
Μυκητιακές λοιμώξεις:
• Ασπέργιλλος• Κάντιντα
• Κοκκιδίωση
• Κρυπτόκοκκος
• Ιστόπλασμα
• Σχιστοσωμίαση
Όταν προσβληθείτε από κάποια λοίμωξη, το ανοσοποιητικό σας σύστημα παράγει κάποια ειδικά κύτταρα που απελευθερώνουν χημικές ουσίες για να αποτρέψουν την ασθένεια. Αν η λοίμωξη προσβάλει την καρδιά σας, τα κύτταρα που παράγονται για να καταπολεμήσουν τη λοίμωξη εισβάλλουν στην καρδιά. Ωστόσο, οι χημικές ουσίες που παράγει το ανοσοποιητικό σύστημα μπορούν να προξενήσουν βλάβη στην καρδιά. Αυτό έχει ως αποτέλεσμα η καρδιά να παχυνθεί, να διογκωθεί ή να αδυνατίσει. Αυτά όλα οδηγούν σε καρδιακή ανεπάρκεια.
Άλλες αιτίες μυοκαρδίτιδας είναι:
• Αλλεργικές αντιδράσεις σε συγκεκριμένα φάρμακα ή τοξίνες (αλκοόλ, κοκαΐνη, ορισμένα χημειοθεραπευτικά φάρμακα, βαρέα μέταλλα και κατεχολαμίνες)
• Επαφή με ορισμένες χημικές ουσίες
• Ορισμένες ασθένειες που προξενούν φλεγμονή σε όλο το σώμα (ρευματοειδής αρθρίτιδα, σαρκοείδωση)
Συμπτώματα
Μπορεί να μην υπάρχουν συμπτώματα. Αν παρουσιαστούν, μπορεί να είναι:
• Ανώμαλος καρδιακός παλμός
• Πόνος στο στήθος που μοιάζει με έμφραγμα
• Εξάντληση
• Πυρετός και σημάδια λοίμωξης, όπως πονοκέφαλος, μυϊκοί πόνοι, πονόλαιμος, διάρροια, εξάνθημα
• Πόνοι ή οίδημα (πρήξιμο) στις αρθρώσεις
• Οίδημα (πρήξιμο) των ποδιών
• Δύσπνοια
Άλλα συμπτώματα που μπορεί να συνοδεύουν την ασθένεια είναι:
• Λιποθυμία, που συχνά συνδέεται με τον ανώμαλο καρδιακό ρυθμό
• Ολιγουρία
Σημάδια και εξετάσεις
Από τη φυσική εξέταση μπορεί να εξακριβωθούν τα ακόλουθα:
• Αφύσικοι καρδιακοί παλμοί ή ήχοι (‘μουρμουρητό’, πρόσθετοι καρδιακοί ήχοι)
• Υγρό στους πνεύμονες
• Ταχυκαρδία
• Οίδημα (πρήξιμο) των ποδιών
Στις εξετάσεις για τη διάγνωση της μυοκαρδίτιδας περιλαμβάνονται:
• Καλλιέργεια αίματος για την εξακρίβωση της λοίμωξης
• Εξέταση αίματος αντιμυοκαρδιακών αντισωμάτων
• Ακτινογραφία θώρακα
• Ηλεκτροκαρδιογράφημα
• Βιοψία μυοκαρδίου (ενδομυοκαρδιακή βιοψία)
• Μέτρηση ερυθρών αιμοσφαιρίων
• Υπερηχογράφημα καρδιάς (ηχοκαρδιογράφημα)
• Μέτρηση λευκών αιμοσφαιρίων
Θεραπεία
Η θεραπεία στοχεύει στην καταπολέμηση της αιτίας που προκάλεσε το πρόβλημα και μπορεί να περιλαμβάνει:
• Αντιβιοτικά
• Αντιφλεγμονώδη φάρμακα για την αντιμετώπιση του οιδήματος
• Διουρητικά για την αποβολή των πλεοναζόντων υγρών από το σώμα
• Διατροφή χαμηλή σε αλάτι
• Μειωμένη σωματική δραστηριότητα
Αν το μυοκάρδιο είναι εξασθενημένο, ο γιατρός θα σας δώσει φάρμακα για τη θεραπεία της καρδιακής ανεπάρκειας. Ο ανώμαλος καρδιακός ρυθμός μπορεί να απαιτήσει χρήση πρόσθετων φαρμάκων, βηματοδότη ή εμφυτεύσιμο καρδιομετατροπέα - απινιδωτή. Αν υπάρχει θρόμβος αίματος στον θάλαμο της καρδιάς, θα σας χορηγηθεί και αντιπηκτικό φάρμακο.
Πρόγνωση
Το πόσο καλά θα πάτε εξαρτάται από την αιτία που προκάλεσε το πρόβλημα και από τη γενικότερη κατάσταση της υγείας σας. Η πρόγνωση ποικίλλει. Κάποια άτομα επανέρχονται πλήρως. Άλλα μπορεί να αποκτήσουν μόνιμη καρδιακή ανεπάρκεια.
Επιπλοκές
• Μυοκαρδιοπάθεια
• Καρδιακή ανεπάρκεια
• Περικαρδίτιδα
Επικοινωνήστε με τον γιατρό σας
Επικοινωνήστε με τον γιατρό σας αν παρουσιάζετε συμπτώματα μυοκαρδίτιδας, ιδιαίτερα μετά από πρόσφατη λοίμωξη.
Αναζητήστε άμεση ιατρική βοήθεια αν έχετε έντονα συμπτώματα ή διαγνωστήκατε με μυοκαρδίτιδα, με επιδεινούμενα συμπτώματα όπως:
• Πόνο στο στήθος
• Δυσκολία στην αναπνοή
• Οίδημα (πρήξιμο)
Πρόληψη
Η άμεση θεραπεία των ασθενειών που μπορεί να προκαλέσουν μυοκαρδίτιδα, μειώνει τον κίνδυνο.
Υπογλυκαιμία
Υπογλυκαιμία ονομάζεται η κατάσταση κατά την οποία το επίπεδο του σακχάρου του αίματος (γλυκόζη) είναι πολύ χαμηλό.
Εναλλακτικοί ορισμοί
Ινσουλινικό σοκ – Χαμηλό σάκχαρο αίματος
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Υπογλυκαιμία επέρχεται όταν:
• Το σάκχαρο του αίματος (γλυκόζη) εξαντλείται πολύ γρήγορα
• Η γλυκόζη απελευθερώνεται στην κυκλοφορία του αίματος πολύ αργά
• Υπερβολική ποσότητα ινσουλίνης απελευθερώνεται στην κυκλοφορία του αίματος
Η ινσουλίνη είναι μια ορμόνη που μειώνει τη γλυκόζη. Παράγεται στο πάγκρεας ως αντίδραση στην αύξηση των επιπέδων της γλυκόζης στο αίμα.
Η υπογλυκαιμία είναι σχετικά συνήθης σε άτομα που πάσχουν από διαβήτη. Συμβαίνει όταν:
• Λαμβάνετε μεγάλη δόση ινσουλίνης ή διαβητικών φαρμάκων
• Δεν καταναλώνετε αρκετή τροφή
• Αυξάνετε απότομα τη σωματική άσκηση χωρίς παράλληλη αύξηση της ποσότητας της τροφής
Συγγενής υπογλυκαιμία είναι μια συνήθης πάθηση κατά την οποία το σάκχαρο στο αίμα ενός νεογέννητου είναι χαμηλό. Τα μωρά που γεννιούνται από διαβητικές μητέρες μπορεί να παρουσιάζουν οξεία υπογλυκαιμία.
Ιδιοπαθής υπογλυκαιμία είναι η υπογλυκαιμία που συμβαίνει από άγνωστη αιτία. Τα άτομα με αυτό τον τύπο υπογλυκαιμίας δεν πάσχουν από διαβήτη.
Υπογλυκαιμία μπορεί επίσης να προκληθεί από:
• Λήψη αλκοόλ• Ινσουλίνωμα στο πάγκρεας (όγκος)
• Ηπατοπάθεια
Συμπτώματα
• Κρύος ιδρώτας
• Σύγχυση
• Σπασμοί
• Κώμα
• Διπλή ή θολή όραση
• Κόπωση
• Γενική αδιαθεσία, ανησυχία ή γενική κακουχία
• Πονοκέφαλος
• Πείνα
• Ευερεθιστότητα (πιθανόν επιθετικότητα)
• Νευρικότητα
• Ταχυκαρδία
• Τρεμούλιασμα
Άλλα συμπτώματα που μπορεί να συνδέονται με αυτή την πάθηση είναι:
• Ελαττωμένη εγρήγορση
• Διαφοροποίηση στο μέγεθος της κόρης των οφθαλμών
• Ζάλη
• Υπερβολική εφίδρωση
• Λιποθυμία
• Παραισθήσεις
• Απώλεια μνήμης
• Μυϊκοί πόνοι
• Ωχρότητα
• Αίσθημα καρδιακών παλμών
• Διαταραχή του ύπνου
Ενδείξεις και εξετάσεις
Η μέτρηση του σακχάρου του αίματος στο σπίτι θα δείξει κάτω από 50 mg/dL.
H τιμή του ορού γλυκόζης θα είναι χαμηλή.
Θεραπεία
Η θεραπεία θα εξαρτηθεί από το αίτιο.
Σε ανθρώπους με διαβήτη που παίρνουν φάρμακα που ρίχνουν το σάκχαρο του αίματος, ένα σνακ ή ποτό που περιέχει ζάχαρη θα ανεβάσει το επίπεδο της γλυκόζης στο αίμα. Δοκιμάστε να πιείτε μέχρι 125 γρ. χυμό ή σόδα. Θα πρέπει να δείτε αμέσως βελτίωση στα συμπτώματα. Αν όχι, μετρήστε το σάκχαρο και επαναλάβετε μετά από 15 λεπτά. Υπερθεραπεία του χαμηλού σακχάρου του αίματος μπορεί να προκαλέσει πρόβλημα υπερβολικής αύξησης του σακχάρου σε ανθρώπους με διαβήτη.
Στα άτομα με έντονη υπογλυκαιμία χορηγούνται ενέσεις γλυκόζης ή μιας ορμόνης που ονομάζεται γλυκαγόνη. Αν δεν αντιμετωπισθεί άμεσα, υπάρχει κίνδυνος σοβαρών επιπλοκών ή και θανάτου.
Ο γιατρός σας μπορεί να σας συστήσει να αλλάξετε τη διατροφή σας ώστε να λαμβάνετε μεγαλύτερες ποσότητες γλυκόζης κατά τη διάρκεια της ημέρας. Κάτι τέτοιο μπορεί να αποτρέψει επανάληψη επεισοδίων χαμηλού σακχάρου στο αίμα. Μπορεί να σας ζητήσει να τρώτε μικρά, συχνά γεύματα με σύνθετους υδατάνθρακες, φυτικές ίνες και λιπαρά και να αποφεύγετε τη ζάχαρη, το αλκοόλ και τους χυμούς φρούτων.
Πρέπει επίσης να παίρνετε τα γεύματά σας σε τακτά διαστήματα, και να αντισταθμίζετε την περισσότερη άσκηση με περισσότερη τροφή.
Αν η υπογλυκαιμία οφείλεται σε ινσουλίνωμα (όγκο στο πάγκρεας), η καλύτερη θεραπεία είναι η χειρουργική αφαίρεση του όγκου.
Επιπλοκές
Αν η υπογλυκαιμία που οφείλεται σε υπερβολική έκκριση ινσουλίνης δεν αντιμετωπισθεί θεραπευτικά, μπορεί να οδηγήσει σε απώλεια αισθήσεων και κώμα. Η οξεία υπογλυκαιμία αποτελεί επείγον ιατρικό περιστατικό που μπορεί να καταλήξει σε κρίσεις και μόνιμη βλάβη του νευρικού συστήματος αν δεν αντιμετωπισθεί. Η οξεία υπογλυκαιμία που καταλήγει σε απώλεια αισθήσεων ονομάζεται και ινσουλινικό σοκ.
Μάθετε να αναγνωρίζετε το πρώτα προειδοποιητικά σημάδια της υπογλυκαιμίας και δώστε σωστά τις πρώτες βοήθειες στον εαυτό σας.
Καλέστε τον γιατρό σας
Πηγαίνετε αμέσως στα επείγοντα περιστατικά νοσοκομείου ή καλέστε το 166 αν τα πρώτα συμπτώματα της υπογλυκαιμίας δεν υποχωρήσουν παρόλο που έχετε φάει ένα σνακ που περιέχει ζάχαρη.
Ζητήστε αμέσως ιατρική βοήθεια αν ένα άτομο με διαβήτη ή ιστορικό υπογλυκαιμίας χάσει την αίσθηση εγρήγορσης ή αν δεν μπορείτε να το ξυπνήσετε.
Πρόληψη
Αν πάσχετε από διαβήτη, σιγουρευτείτε ότι ακολουθείτε τις οδηγίες του γιατρού σας όσον αφορά τη δίαιτα, τα φάρμακα και την άσκησή σας.
Αν έχετε ιστορικό υπογλυκαιμίας, θα πρέπει να έχετε ανά πάσα στιγμή πρόχειρο ένα σνακ ή ποτό που περιέχει ζάχαρη, για να το πάρετε αμέσως μόλις εμφανιστούν τα συμπτώματα. Αν τα συμπτώματα δεν υποχωρήσουν σε 15 λεπτά, φάτε περισσότερο φαγητό. Διατίθεται και ειδικό πακέτο γλυκαγόνης για όσους υποφέρουν από επεισόδια υπογλυκαιμίας που δεν ανταποκρίνονται ικανοποιητικά στις άλλες μορφές θεραπείας.
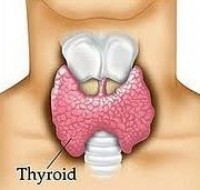
Υποθυρεοειδισμός
Ορισμός
Ο υποθυρεοειδισμός είναι μια ασθένεια κατά την οποία ο θυρεοειδής αδένας δεν παράγει αρκετή θυρορμόνη.
Εναλλακτικοί ορισμοί
Μυξοίδημα – Υποθυρεοειδισμός των ενηλίκων
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Ο θυρεοειδής αδένας βρίσκεται στη βάση του λαιμού, μπροστά ακριβώς από τον λάρυγγα. Απελευθερώνει ορμόνες που ελέγχουν τον μεταβολισμό.
Το συνηθέστερο αίτιο δημιουργίας υποθυρεοειδισμού είναι η φλεγμονή του θυρεοειδούς αδένα, που καταστρέφει τα κύτταρα του αδένα. Η αυτοάνοση θυρεοειδίτιδα ή Νόσος Hashimoto, κατά την οποία το ανοσοποιητικό σύστημα ‘επιτίθεται’ στον θυρεοειδή αδένα, είναι το κλασικότερο παράδειγμα. Ορισμένες γυναίκες αναπτύσσουν υποθυρεοειδισμό μετά από εγκυμοσύνη (ονομάζεται και επιλόχειος θυρεοειδισμός).
Άλλα αίτια που προκαλούν υποθυρεοειδισμό είναι:
• Γενετικές ανωμαλίες
• Ακτινοβολίες στον λαιμό για τη θεραπεία διαφόρων καρκίνων, που μπορεί να βλάψουν τον θυρεοειδή αδένα
• Ραδιενεργό ιώδιο που χρησιμοποιείται για τη θεραπεία του υπερθυρεοειδισμού
• Χειρουργική αφαίρεση μέρους ή ολόκληρου του θυρεοειδούς αδένα, ως θεραπεία άλλων προβλημάτων του θυρεοειδούς
• Ιογενής θυρεοειδίτιδα, που ακολουθείται συχνά από προσωρινό ή μόνιμο υποθυρεοειδισμό
Ορισμένα φάρμακα μπορεί να προκαλέσουν υποθυρεοειδισμό, όπως:
• Αμιοδαρόνη
• Φάρμακα που χορηγούνται για τον υπερθυρεοειδισμό, όπως προπυλθειουρακίλη (PTU) και μεθιμαζόλη
• Λίθιο
• Ακτινοβολία του εγκεφάλου
• Σύνδρομο Sheehan, που μπορεί να εμφανιστεί σε γυναίκα με σοβαρή αιμορραγία κατά τη διάρκεια εγκυμοσύνης ή τοκετού, με αποτέλεσμα να καταστραφεί η υπόφυση
Στους παράγοντες κινδύνου συγκαταλέγονται:
• Ηλικία πάνω από τα 50
• Γυναικείο φύλο
Συμπτώματα
Αρχικά συμπτώματα:
• Υπερευαισθησία στο κρύο
• Δυσκοιλιότητα
• Κατάθλιψη
• Κόπωση ή βραδύτητα αντανακλαστικών
• Διαταραχές περιόδου
• Μυϊκοί πόνοι ή πόνοι στις αρθρώσεις
• Ωχρότητα ή ξηρότητα του δέρματος
• Λεπτά, εύθραυστα μαλλιά ή νύχια
• Αδυναμία
• Αθέλητη αύξηση βάρους
Τελικά συμπτώματα, αν δεν αντιμετωπιστεί θεραπευτικά:
• Μείωση της γεύσης και της όσφρησης
• Βραχνάδα
• Οίδημα προσώπου και άκρων
• Βραδύτητα στην ομιλία
• Πάχυνση του δέρματος
• Αραίωμα των φρυδιών
Ενδείξεις και εξετάσεις
Η κλινική εξέταση μπορεί να αποκαλύψει ένα μικρότερο του κανονικού θυρεοειδή αδένα, αν και καμιά φορά ο θυρεοειδής μπορεί να είναι φυσιολογικού μεγέθους ή ακόμα και υπερμεγέθης (βρογχοκήλη). Στην εξέταση μπορεί ακόμα να παρατηρηθούν:
• Εύθραυστα νύχια
• Τραχιά χαρακτηριστικά προσώπου
• Ωχρό ή ξηρό και κρύο δέρμα
• Οίδημα των άκρων
• Λεπτά και εύθραυστα μαλλιά
Η ακτινογραφία θώρακα μπορεί να αποκαλύψει διόγκωση της καρδιάς.
Οι εργαστηριακές εξετάσεις για την αξιολόγηση της λειτουργίας του θυρεοειδούς είναι:
• Ορός ΤSH
• Eξέταση Τ4
Οι εργαστηριακές εξετάσεις μπορεί επίσης να αποκαλύψουν:
• Αναιμία στη γενική εξέταση αίματος
• Αυξημένα επίπεδα χοληστερίνης
• Αυξημένα επίπεδα ηπατικών ενζύμων
• Αυξημένη προλακτίνη
• Χαμηλό νάτριο
Θεραπεία
Ο στόχος της θεραπείας είναι η ορμονική υποκατάσταση. Η λεβοθυροξίνη είναι το συνηθέστερο φάρμακο για τον σκοπό αυτό. Οι γιατροί θα σας χορηγήσουν τη χαμηλότερη δόση που ανακουφίζει τα συμπτώματα και αποκαθιστά το επίπεδο της TSH σε φυσιολογικά όρια. Αν υπάρχει καρδιοπάθεια ή είστε ηλικιωμένος, ο γιατρός σας μπορεί να σας χορηγήσει πολύ χαμηλή δόση.
Απαιτείται ισόβια θεραπεία εκτός κι αν η περίπτωσή σας οφείλεται σε πρόσκαιρη ιογενή θυρεοειδίτιδα.
Πρέπει να συνεχίσετε τη φαρμακευτική αγωγή ακόμα και όταν εξαφανιστούν τα συμπτώματα. Όταν ξεκινήσετε τη φαρμακευτική αγωγή, ο γιατρός σας θα ελέγχει τα επίπεδα των ορμονών κάθε 2-3 μήνες. Στη συνέχεια, τα επίπεδα των ορμονών πρέπει να ελέγχονται τουλάχιστον μια φορά τον χρόνο.
Όταν παίρνετε θυροξίνη είναι σημαντικό να θυμάστε:
• ΜΗΝ διακόπτετε το φάρμακο όταν νιώσετε καλύτερα. Συνεχίστε να το παίρνετε ακριβώς όπως σας συνέστησε ο γιατρός σας.• Αν αλλάξετε μάρκα φαρμάκου, ενημερώστε τον γιατρό σας. Μπορεί να χρειαστεί να ελεγχθούν τα επίπεδα των ορμονών σας.
• Ορισμένες διαιτητικές αλλαγές μπορεί να μεταβάλουν τον τρόπο με τον οποίο το σώμα σας απορροφά τη θυροξίνη. Συμβουλευτείτε τον γιατρό σας αν καταναλώνετε προϊόντα που περιέχουν σόγια ή φυτικές ίνες.
• Η θυροξίνη αποδίδει καλύτερα σε άδειο στομάχι και όταν λαμβάνεται 1 ώρα πριν από άλλα φάρμακα. ΜΗΝ παίρνετε θυροξίνη μαζί με ασβέστιο, σίδηρο, πολυβιταμίνες, αντιόξινα διοξειδίου του αργιλίου, χολεστιπόλη, ή άλλα φάρμακα που δεσμεύουν τα χολικά οξέα, ή συμπληρώματα φυτικών ινών.
Αφού ξεκινήστε τη θεραπεία ορμονικής υποκατάστασης, ενημερώστε τον γιατρό σας αν σας παρουσιαστούν συμπτώματα αυξημένης θυρεοειδικής δραστηριότητας (υπερθυρεοειδισμός), όπως:
• Γρήγορη απώλεια βάρους
• Νευρικότητα ή αστάθεια
• Εφίδρωση
Το μυξοιδηματικό κώμα είναι επείγον ιατρικό περιστατικό που συμβαίνει όταν τα επίπεδα των ορμονών του θυρεοειδούς είναι πολύ χαμηλά. Αντιμετωπίζεται με ενδοφλέβια ορμονική υποκατάσταση και στεροειδή φάρμακα. Ορισμένοι ασθενείς μπορεί να χρειαστούν συμπληρωματική θεραπεία (οξυγόνο, υποβοήθηση της αναπνοής, χορήγηση υγρών) και νοσηλεία σε μονάδα εντατικής θεραπείας.
Πρόγνωση
Στις περισσότερες περιπτώσεις, η ομαλή λειτουργία του θυρεοειδούς επανέρχεται με τη σωστή θεραπεία. Ωστόσο, η ορμονική υποκατάσταση πρέπει να συνεχιστεί δια βίου.
Το μυξοιδηματικό κώμα μπορεί να επιφέρει τον θάνατο.
Επιπλοκές
Το μυξοιδηματικό κώμα, η οξύτερη μορφή υποθυρεοειδισμού, είναι σπάνιο. Μπορεί να προκληθεί από λοίμωξη, ασθένεια, έκθεση σε ψύχος, ή κάποια φάρμακα σε άτομα που πάσχουν από υποθυρεοειδισμό και δεν έχουν υποβληθεί σε θεραπεία.
Συμπτώματα και ενδείξεις μυξοιδηματικού κώματος είναι:
• Υποθερμία
• Μείωση της αναπνοής
• Χαμηλή αρτηριακή πίεση
• Χαμηλό σάκχαρο του αίματος
• Έλλειψη αντιδράσεων
Άλλες επιπλοκές είναι:
• Καρδιοπάθεια
• Αυξημένος κίνδυνος λοίμωξης
• Στειρότητα
• Αποβολή εμβρύου
Άτομα που πάσχουν από υποθυρεοειδισμό και δεν έχουν υποβληθεί σε θεραπεία, διατρέχουν τους εξής κινδύνους:
• Να φέρουν στον κόσμο παιδί με γενετικές διαταραχές
• Να εμφανίσουν καρδιοπάθεια εξαιτίας των υψηλών επιπέδων LDL (‘κακής΄) χοληστερόλης
• Να εμφανίσουν καρδιακή ανεπάρκεια
Άτομα που λαμβάνουν μεγάλη δόση θυροξίνης κινδυνεύουν από στηθάγχη ή έμφραγμα, όπως επίσης και από οστεοπόρωση (αδυνάτισμα των οστών).
Καλέστε τον γιατρό σας
Kαλέστε τον γιατρό σας αν παρουσιάσετε συμπτώματα υποθυρεοειδισμού (ή μυξοιδήματος).
Αν υποβάλλεστε σε θεραπεία για υποθυρεοειδισμό, καλέστε τον γιατρό σας αν:
• Εμφανίσετε πόνο στο στήθος ή ταχυκαρδία
• Προσβληθείτε από λοίμωξη
• Τα συμπτώματά σας χειροτερέψουν ή δεν βελτιωθούν παρά τη θεραπεία
• Αναπτύξετε καινούρια συμπτώματα
Πρόληψη
Δεν υπάρχουν προληπτικά μέτρα για τον υποθυρεοειδισμό.
Απεικονιστικές εξετάσεις σε νεογέννητα μπορούν να εντοπίσουν αν υπάρχει υποθυρεοειδισμός εκ γενετής (συγγενής υποθυρεοειδισμός).

Υπερτασική καρδιοπάθεια
Ορισμός
Η υπερτασική καρδιοπάθεια αναφέρεται στη στεφανιαία νόσο, την καρδιακή ανεπάρκεια, και την αύξηση του μεγέθους της καρδιάς λόγω υπέρτασης.
Δείτε επίσης:
• Υπέρταση
Αίτια, επίπτωση, και παράγοντες κινδύνου
Η υψηλή πίεση του αίματος αυξάνει την πίεση στα αγγεία. Καθώς η καρδιά ασκεί την αντλητική της λειτουργία ενάντια σε αυτήν την πίεση, αναγκάζεται να εργασθεί εντονότερα. Η παράταση αυτού του φαινομένου, επιφέρει την πάχυνση των τοιχωμάτων του μυοκαρδίου και την αύξηση του μεγέθους της αριστερής κοιλίας. Η ποσότητα του αίματος που εξωθείται από την καρδιά σε κάθε λεπτό (καρδιακή παροχή), μειώνεται. Χωρίς θεραπευτική αντιμετώπιση, μπορεί να αναπτυχθούν συμπτώματα συμφορητικής καρδιακής ανεπάρκειας.
Η υψηλή αρτηριακή πίεση αποτελεί το συχνότερο παράγοντα κινδύνου για καρδιοπάθειες και αγγειακά εγκεφαλικά επεισόδια. Μπορεί να προκαλέσει ισχαιμική καρδιακή νόσο λόγω των αυξημένων απαιτήσεων του παχυμένου μυοκαρδίου σε οξυγόνο.
Η υπέρταση συνεισφέρει, επίσης, στην πάχυνση του τοιχώματος των αγγείων. Αυτό μπορεί να επιδεινώσει την υποκείμενη αθηροσκλήρωση (αυξημένη εναπόθεση χοληστερόλης στο αγγειακό τοίχωμα), και κατ' επέκταση να αυξήσει τον κίνδυνο οξέος εμφράγματος του μυοκαρίου και αγγειακών εγκεφαλικών επεισοδίων.
Η υπερτασική καρδιοπάθεια αποτελεί την κύρια αιτία νοσηρότητας και θανάτου από αρτηριακή υπέρταση.
Οι καρδιολογικές επιπλοκές που αναπτύσσονται καθορίζουν τα συμπτώματα, τη διάγνωση, τη θεραπευτική αντιμετώπιση, και την πρόγνωση της υπερτασικής καρδιοπάθειας.
Δείτε επίσης:
• Υπερτροφική μυοκαρδιοπάθεια
Επιπλοκές
• Στηθάγχη
• Αρρυθμίες
• Οξύ έμφραγμα του μυοκαρδίου
• Καρδιακή ανεπάρκεια
• Αγγειακό εγκεφαλικό επεισόδιο
• Αιφνίδιος θάνατος
Πότε να επικοινωνήσετε με τον ιατρό σας.
Επικοινωνήστε με τον ιατρό σας αν έχετε υψηλή αρτηριακή πίεση και αναπτύσσετε οποιοδήποτε σύμπτωμα.
Πρόληψη
Ελέγχετε την αρτηριακή σας πίεση σε τακτικά χρονικά διαστήματα (σύμφωνα με τις συστάσεις του ιατρού σας) ώστε να παρακολουθείτε την κατάσταση. Η συχνή μέτρηση της αρτηριακής πίεσης στο σπίτι συνιστάται συνήθως σε ασθενείς με δυσχέρεια στη ρύθμισή της.
Αντιμετωπίστε θεραπευτικά την υψηλή αρτηριακή πίεση. Μη διακόπτετε ή μεταβάλλετε τη θεραπευτική αγωγή, χωρίς προηγουμένως να συμβουλευτείτε το θεράποντα ιατρό.
Ρυθμίστε με προσοχή τον ενδεχόμενο σακχαρώδη διαβήτη, την υπερλιπιδαιμία, καθώς και άλλες καταστάσεις που αυξάνουν τον κίνδυνο καρδιακής νόσου.
Επιπρόσθετα με τη φαρμακευτική αγωγή, οι συνιστώμενες αλλαγές στον τρόπο ζωής περιλαμβάνουν:
- Διαιτητικές αλλαγές :
- αυξήστε την κατανάλωση φρούτων, λαχανικών, και γαλακτοκομικών προϊόντων με χαμηλή περιεκτικότητα σε λιπαρά.
- μειώστε την πρόσληψη άλατος (ενδέχεται η μείωση να είναι ευεργετική).
- να καταναλώνετε αναποφλοίωτα δημητριακά (ολικής αλέσεως), πουλερικά, και ψάρια.
- Τακτική σωματική άσκηση
- Ελάττωση της κατανάλωσης αλκοόλ
- Διακοπή του καπνίσματος - το κάπνισμα αποτελεί κύριο παράγοντα κινδύνου καρδιακής νόσου σχετιζόμενης με υπέρταση
- Μείωση του σωματικού βάρους αν κάποιος είναι υπέρβαρος ή παχύσαρκος.
Σακχαρώδης Διαβήτης τύπου 1
Ορισμός
Ο σακχαρώδης διαβήτης Τύπου 1 (Σ.Δ. Τύπου 1) είναι μία χρόνια πάθηση που προκαλείται όταν το πάγκρεας δεν παράγει αρκετή ινσουλίνη, ώστε να ρυθμίζει σωστά τα επίπεδα σακχάρου στο αίμα.
Βλ. επίσης:
Εναλλακτικοί ορισμοί
Ινσουλινοεξαρτώμενος σακχαρώδης διαβήτης, νεανικός σακχαρώδης διαβήτης, τύπου 1 σακχαρώδης διαβήτης.
Αίτια, συχνότητα και παράγοντες κινδύνου
Υπάρχουν διάφοροι τύποι σακχαρώδη διαβήτη. Ο Σ.Δ Τύπου 1, ονομαζόταν και νεανικός ή ινσουλινοεξαρτώμενος σακχαρώδης διαβήτης. Η διάγνωσή του μπορεί να τεθεί σε οποιαδήποτε ηλικία, συνήθως όμως τίθεται στην παιδική ηλικία, στην εφηβεία και στη νεαρά ενηλικίωση.
Η ινσουλίνη είναι μια ορμόνη που παράγεται από ειδικά κύτταρα που λέγονται β - κύτταρα, στο πάγκρεας, ένα όργανο οπισθοπεριτοναϊκό. Η ινσουλίνη είναι απαραίτητη για τη μεταφορά της γλυκόζης από το αίμα στα κύτταρα, όπου αποθηκεύεται και χρησιμοποιείται για ενέργεια. Στο Σ. Δ. Τύπου 1, αυτά τα κύτταρα παράγουν ελάχιστη ή καθόλου ινσουλίνη.
Χωρίς ινσουλίνη, η γλυκόζη πολλαπλασιάζεται εντός της αιματικής ροής, αντί να μεταφέρεται στα κύτταρα. Ο οργανισμός αδυνατεί να χρησιμοποιήσει έτσι τη γλυκόζη για ενέργεια. Αυτό καταλήγει στην εμφάνιση συμπτωμάτων του Σ.Δ Τύπου 1.
Μετά το πέρας των 5 – 10 ετών, τα β – κύτταρα του παγκρέατος που παράγουν την ινσουλίνη, καταστρέφονται πλήρως κι ο οργανισμός αδυνατεί πλέον να παράγει ινσουλίνη.
Η ακριβής αιτία παραμένει άγνωστη, αλλά πιθανότατα να υπάρχει συσχετισμός είτε με ιό είτε με περιβαλλοντολογικούς παράγοντες, στους γενετικά ύποπτους ασθενείς, ο οποίος οδηγεί σε μια αυτοάνοση αντίδραση. Τα λευκά αιμοσφαίρια λαθεμένα προσβάλλουν τα β – κύτταρα του παγκρέατος.
Συμπτώματα
Πολλά άτομα δεν εμφανίζουν κανένα σύμπτωμα μόνον, έως ότου τεθεί η διάγνωσή τους.
Άλλοι μπορεί να κατανοήσουν τα συμπτώματα ως τα πρώτα σημάδια της πάθησης ή όταν τα επίπεδα σακχάρου στο αίμα είναι υψηλά:
- Κόπωση
- Αίσθηση πείνας
- Εξεσιμασμένη δίψα
- Συχνουρία
- Αθέλητη απώλεια βάρους
- Θολή όραση
- Απώλεια όρασης ή μυρμηγκίασμα στα κάτω άκρα.
Υπάρχουν πολλοί ασυμπτωματικοί ασθενείς και το πρώτο δείγμα ότι πάσχουν από τη νόσο είναι η παθολογική κατάσταση της υγείας τους ή τα πολύ υψηλά επίπεδα σακχάρου στο αίμα (κετοξέωση):
- Ταχύπνοια
- Ξηροδερμία και ξηροστομία
- Ερυθρότητα προσώπου
- Γλυκιά απόπνοια
- Ναυτία ή έμετος, αδυναμία συγκράτησης ούρων
- Κοιλιακό άλγος
Τα χαμηλά επίπεδα σακχάρου στο αίμα (υπογλυκαιμία) μπορούν να εμφανιστούν πολύ γρήγορα στους διαβητικούς που λαμβάνουν ινσουλίνη.
Γενικά, τα συμπτώματα εμφανίζονται όταν τα επίπεδα σακχάρου στο αίμα μειώνονται κάτω των 70 mg/dL. Έχετε υπ’ όψιν σας:
- Κεφαλαλγίες
- Πείνα
- Νευρικότητα
- Ταχυπαλμία
- Ρίγη
- Εφίδρωση
- Αδυναμία
Σημεία και παρα-κλινικές εξετάσεις
Η διάγνωση του Σ. Δ. τίθεται με τις ακόλουθες αιματολογικές εξετάσεις:
- Επίπεδα γλυκόζης κατά τη νηστεία – αν υψηλότερα των 126 mg/dL σε δύο επανειλημμένες μετρήσεις, επαληθεύεται ότι πάσχετε από τη νόσο.
- Τυχαία μέτρηση των επιπέδων γλυκόζης – ύποπτο ότι πάσχετε από Σ.Δ. αν υψηλότερη από 200 mg/Dl κι έχετε αυξημένη δίψα, ούρηση και κόπωση (η εξέταση αυτή πρέπει να επαληθευτεί με εξέταση των επιπέδων γλυκόζης κατά τη νηστεία).
- Εξέταση, δια του στόματος, ανοχής στη γλυκόζη. Η διάγνωση είναι θετική στο Σ.Δ. αν τα επίπεδα γλυκόζης αυξάνονται μετά το πέρας των δύο ωρών.
Στον Τύπο 1 του Σ. Δ., γίνεται κι εξέταση για την ύπαρξη κετόνων. Οι κετόνες παράγονται από τη διάλυση των λιπών και των μυών. Η υψηλή τους τιμή είναι βλαπτικός παράγοντας. Η εξέταση πραγματοποιείται με δείγμα ούρων και στις περιπτώσεις κατά τις οποίες:
- Τα επίπεδα γλυκόζης στο αίμα είναι υψηλότερα των 240 mg/Dl
- Κατά τη διάρκεια μιας νόσου, όπως πνευμονία, οξύ έμφραγμα μυοκαρδίου ή οξύ εγκεφαλικό επεισόδιο
- Κατά τη διάρκεια της κύησης.
Οι ακόλουθες εξετάσεις θα βοηθήσουν εσάς και τον ιατρό σας να παρακολουθήσετε την εξέλιξη της νόσου, καθώς και την αποφυγή επιπλοκών της.
- Ελέγξτε το δέρμα και τα οστά των κάτω άκρων σας.
- Ελέγξτε την αισθητικότητα των κάτω άκρων σας
- Ελέγξτε την αρτηριακή σας πίεση, τουλάχιστον μια φορά το χρόνο (στόχος πρέπει να είναι τα 130 / 80 mm/Hg ή χαμηλότερα).
- Ελέγξτε κάθε έξι μήνες τη γλυκοζηλιωμένη αιμοσφαιρίνη (HbA1c) σαν μέτρο σύγκρισης ότι ρυθμίζεται σωστά το Σ. Δ. , διαφορετικά κάθε τρεις μήνες.
- Ελέγξτε ετησίως τα επίπεδα χοληστερόλης και τριγλυκεριδίων (στόχος η LDL χοληστερόλη να είναι χαμηλότερη των 100 mg/dL).
- Ετήσια εξέταση για τη σωστή νεφρική λειτουργία (μικροαλμπουμινουρία και κρεατίνη ορού).
- Επισκεφθείτε τον οφθαλμίατρό σας τουλάχιστον μια φορά το χρόνο ή και συχνότερα, αν εμφανίζετε δείγματα διαβητικής αμφιβληστροειδοπάθειας.
- Επισκεφθείτε τον οδοντίατρο σας κάθε έξι μήνες για σωστό καθαρισμό κι εξέταση κι ενημερώστε τον για την πάθησή σας.
Θεραπεία
Άμεσος στόχος της θεραπείας, είναι η αντιμετώπιση της διαβητικής κετοξέωσης και των υψηλών επιπέδων γλυκόζης στο αίμα. Επειδή αυτός ο τύπος Σ. Δ. μπορεί να εμφανιστεί αιφνίδια και τα συμπτώματα να είναι έντονα, οι πρόσφατα διαγνωσμένοι με Σ. Δ. Τύπου 1, μπορεί να χρειαστεί να νοσηλευθούν.
Η μακροπρόθεσμη αντιμετώπιση σκοπό έχει:
- Να μειώσει τα συμπτώματα
- Πρόληψη της νόσου και των σχετικών επιπλοκών της, όπως τύφλωση, νεφρική ανεπάρκεια, ακρωτηριασμός των κάτω άκρων και καρδιακές παθήσεις.
Οι ασθενείς παίζουν τον πρωταρχικό ρόλο όσον αφορά την εξέλιξη της νόσους τους. Θα πρέπει να γνωρίζουν τα βασικά βήματα διαχείρισης του Σ. Δ. :
- Πώς να αναγνωρίζουν και να αντιμετωπίζουν την υπογλυκαιμία
- Πώς να αναγνωρίζουν και να αντιμετωπίζουν την υπεργλυκαιμία
- Προγραμματισμό γευμάτων για διαβητικούς
- Πώς να παρακολουθούν τα επίπεδα της γλυκόζης στο αίμα και τους κετόνες των ούρων.
- Πώς να προσαρμόζουν την ινσουλίνη και τη λήψη των τροφών όταν ασκούνται σωματικά.
- Πώς να αντιμετωπίζουν τις μέρες που δε νιώθουν καλά.
- Πού να προμηθευτούν υλικά για διαβητικούς και πώς να τα αποθηκεύσουν.
ΙΝΣΟΥΛΙΝΗ
Η ινσουλίνη μειώνει τα επίπεδα σακχάρου στο αίμα, επιτρέποντάς την να αποχωρήσει από την αιματική ροή και να εισχωρήσει στα κύτταρα. Κάθε οργανισμός χρειάζεται ινσουλίνη. Ο οργανισμός των διαβητικών όμως δε μπορεί να παράγει ινσουλίνη. Έχουν την ανάγκη καθημερινής εξωγενής λήψης της.
Συνήθως η ινσουλίνη λαμβάνεται με υποδόρια έγχυση. Σε άλλες περιπτώσεις, μια αντλία παρέχει συνεχώς ινσουλίνη. Η τελευταία ωστόσο δε διατίθεται σε μορφή δισκίων.
Τα σκευάσματα ινσουλίνης διαφέρουν ως προς την ταχύτητα και χρονική διάρκεια δράσης τους. Ο θεράπων ιατρό σας, κατόπιν εξετάσεων των επιπέδων γλυκόζης στο αίμα σας, θα καθορίσει τον τύπο ινσουλίνης που χρειάζεστε να λάβετε. Προκειμένου να επιτευχθεί ο καλύτερος έλεγχος των επιπέδων γλυκόζης στο αίμα, ίσως χρειαστεί να συνδυάσετε περισσότερο του ενός τύπου ινσουλίνης μαζί στην ίδια ένεση.
Γενικά, οι ασθενείς χρειάζονται 1 έως 4 ενέσεις ημερησίως. Ο ιατρός σας θα σας επιδείξει τον τρόπο με τον οποίο γίνονται. Όταν πρόκειται για παιδί μικρής ηλικίας, ο γονέας ή κάποιος άλλος ενήλικας κάνει την ένεση. Από την ηλικία των 14 ετών, ενδέχεται ο νεαρός ασθενείς να κάνει την ένεση μόνος του (χωρίς αυτό να είναι απαραίτητο).
Οι άνθρωποι που πάσχουν από Σ. Δ. οφείλουν να γνωρίζουν πώς να προσαρμόζουν την ποσότητα ινσουλίνης που λαμβάνουν, στις ακόλουθες περιπτώσεις:
- Όταν ασκούνται σωματικά
- Τις μέρες που δεν αισθάνονται καλά
- Όταν τρέφονται με περισσότερες ή λιγότερες θερμίδες και τροφή.
- Όταν ταξιδεύουν.
ΔΙΑΙΤΑ
Οι διαβητικοί Τύπου 1 θα πρέπει να γευματίζουν κάθε μέρα την ίδια ώρα και να είναι συνεπής με το είδος της τροφής που καταναλώνουν.
Η Αμερικανική Ένωση του Διαβήτη (A. D. A) παρέχει πληροφορίες για τον προγραμματισμό υγιεινών και καλά ισορροπημένων γευμάτων. Πολύ χρήσιμο θα ήταν να συμβουλευτείτε έναν διατροφολόγο, όσον αφορά τις διατροφικές σας ανάγκες.
ΣΩΜΑΤΙΚΗ ΑΣΚΗΣΗ
Η τακτική σωματική άσκηση βοηθά στον έλεγχο των επιπέδων γλυκόζης στο αίμα. Επίσης βοηθά στην καύση του υπερβολικού λίπους και των θερμίδων, ώστε να αποκτήσει ο οργανισμός ένα υγιές σωματικό βάρος.
Συμβουλευτείτε τον ιατρό σας προτού ξεκινήσετε οποιοδήποτε πρόγραμμα σωματικής άσκησης. Οι διαβητικοί Τύπου 1 οφείλουν να λάβουν ιδιαίτερα μέτρα προφύλαξης πριν, κατά τη διάρκεια και μετά την εκτέλεση έντονης σωματικής δραστηριότητας.
- Συμβουλευτείτε τον ιατρό σας πριν ξεκινήσετε ένα νέο πρόγραμμα σωματικής άσκησης.
- Ζητείστε ιατρική συμβουλή για την καταλληλότητα των υποδημάτων σας.
- Επιλέξτε μια ευχάριστη δραστηριότητα, κατάλληλη των φυσικών σας δυνατοτήτων.
- Ασκηθείτε σωματικά καθημερινά, κι αν είναι δυνατόν την ίδια ώρα κάθε μέρα.
- Παρακολουθήστε τα επίπεδα σακχάρου στο αίμα σας, πριν και μετά την άσκηση
- Να προμηθεύεστε πάντα με τροφές που περιέχουν υδατάνθρακες γρήγορης καύσης για την περίπτωση εμφάνισης υπογλυκαιμίας, κατά ή μετά την άσκηση
- Να έχετε πάντα μαζί σας την ταυτότητα του διαβητικού, καθώς και το κινητό σας τηλέφωνο για οποιαδήποτε περίπτωση ανάγκης.
- Να καταναλώνεται πάντα αρκετά υγρά, χωρίς προσθήκη ζάχαρης, πριν, κατά και μετά την άσκηση.
- Σε περίπτωση που προβείτε σε αλλαγή της διάρκειας ή της έντασης της σωματική σας άσκησης, ίσως χρειαστεί να αλλάξετε τη δίαιτα που ακολουθείτε ή τη φαρμακευτική αγωγή, ώστε να διατηρήσετε στην κατάλληλη κλίμακα τα επίπεδα της γλυκόζης στο αίμα.
ΑΥΤΟΕΞΕΤΑΣΗ
Η αυτοεξέταση είναι η ικανότητα των διαβητικών να ελέγχουν μόνοι τους στο σπίτι, τα επίπεδα γλυκόζης στο αίμα. Με τακτική αυτοεξέταση, ενημερωνόσαστε εσείς και ο ιατρός σας, για το πώς η δίαιτα, τα αντιδιαβητικά χάπια και η σωματική άσκηση, συν-λειτουργούν, επαρκούν και ρυθμίζουν σωστά το Σ. Δ. Το τελευταίο ονομάζεται και αυτοπαρακολούθηση των επιπέδων γλυκόζης στο αίμα.
Ο ιατρός σας, θα σας βοηθήσει να δημιουργήσετε ένα πρόγραμμα εξέτασης στο σπίτι.
Ο ιατρός σας, θα σας βοηθήσει να θέσετε το στόχο των επιπέδων γλυκόζης στο αίμα, κατά τη διάρκεια της μέρας
Τα αποτελέσματα της αυτοεξέτασης, βοηθούν στην προσαρμογή των γευμάτων σας, τη σωματική άσκηση ή τη φαρμακευτική αγωγή, ώστε να διατηρείτε σε μια κατάλληλη κλίμακα, τα επίπεδα της γλυκόζης στο αίμα. Η αυτοεξέταση πραγματοποιείται πριν τα γεύματα και πριν τον ύπνο. Πολλές φορές ωστόσο, απαιτείται κι εξέταση τις μέρες που δε νιώθετε καλά, που έχετε πολύ άγχος ή όταν προσαρμόζετε τις δόσεις ινσουλίνης.
Η εξέταση παρέχει πολύτιμες πληροφορίες στον ιατρό σας, ο οποίος βάση αυτών μπορεί να σας συστήσει τρόπους βελτίωσης της θεραπευτικής σας αγωγής. Η εξέταση εντοπίζει τα επίπεδα γλυκόζης στο αίμα, πριν την εμφάνιση σοβαρών επιπλοκών.
Το ζαχαρόμετρο είναι ειδική συσκευή που μετρά τη γλυκόζη στο αίμα. Υπάρχουν διάφοροι τύποι ζαχαρόμετρου. Η διαδικασία είναι απλή, τρυπάτε την άκρη του δακτύλου σας με μια μικρή βελόνα για να λάβετε μια σταγόνα αίμα. Την τοποθετείτε επάνω στο στικ και το στικ στο ζαχαρόμετρο και σε 30 – 45 δευτερόλεπτα αναγράφονται τα επίπεδα γλυκόζης στο αίμα.
Η διατήρηση σε ένα αρχείο των αποτελεσμάτων της εξέτασης, βοηθούν εσάς και τον ιατρό σας, στον προγραμματισμό καλύτερης ρύθμισης της νόσου.
Η Αμερικανική Ένωση του Διαβήτη (A. D. A ) συνιστά να διατηρείται τα επίπεδα του σακχάρου στο αίμα στην κλίμακα του:
- 80 – 120 mg/dL προ γεύματος
- 100 – 140 mg/ dL πριν τον ύπνο.
ΠΕΡΙΠΟΙΗΣΗ ΤΩΝ ΚΑΤΩ ΑΚΡΩΝ
Ο Σ. Δ. προκαλεί νοσήματα των αγγείων, καθώς και των νεύρων του άκρου ποδός και μειώνει την ικανότητα αίσθησης του τραυματισμού ή της αρτηριακής πίεσης στο άκρο πόδα. Μικρές πληγές ή εκδορές του δέρματος σε διάφορα σημεία, μπορεί να εξελιχθούν σε βαθύτερα έλκη του δέρματος. Σε περίπτωση που τα τελευταία, γίνονται όλο και μεγαλύτερα ή βαθύτερα, ίσως χρειαστεί ο ακρωτηριασμός.
Για να αποτρέψετε επιπλοκές στα κάτω άκρα, θα πρέπει:
- Να διακόψετε το κάπνισμα
- Να ελέγχετε καλύτερα τα επίπεδα σακχάρου στο αίμα σας
- Να ελέγχει ο ιατρός τα κάτω σας άκρα τουλάχιστον δύο φορές το χρόνο κι ενημερωθείτε αν πάσχετε από κάποια νευροπάθεια στον άκρο πόδα.
- Να ελέγχετε και να περιποιείστε τα πόδια σας ΚΑΘΕ ΜΕΡΑ, ιδίως στην περίπτωση που πάσχετε από νοσήματα αγγείων ή νεύρων ή άλλες παθήσεις στον άκρο πόδα.
- Σιγουρευτείτε για την καταλληλότητα των υποδημάτων σας.
ΡΥΘΜΙΣΗ ΤΟΥ ΧΑΜΗΛΟΥ ΕΠΙΠΕΔΟΥ ΣΑΚΧΑΡΟΥ ΣΤΟ ΑΙΜΑ
Στους διαβητικούς, η εμφάνιση της υπογλυκαιμίας είναι ταχεία. Συνήθως τα συμπτώματα παρουσιάζονται όταν το επίπεδο σακχάρου στο αίμα μειωθεί κάτω του 70 mg/dL. Αν έχετε συμπτώματα:
- Ελέγξτε τα επίπεδα σακχάρου στο αίμα σας.
- Αν τα επίπεδα σακχάρου είναι πολύ χαμηλά κι έχετε υπογλυκαιμία, καταναλώστε τροφή που περιέχει ζάχαρη: 1 ποτήρι χυμό φρούτων, 3 – 4 καραμέλες με μεγάλη περιεκτικότητα γλυκόζης ή 1 ποτήρι σόδας. Αν τρέφεστε περισσότερο από το κανονικό, μια ήπια αντίδραση του χαμηλού επιπέδου σακχάρου, μπορεί να προκαλέσει επιπλοκές που οδηγούν σε αυξημένα επίπεδά του και επιπλοκές ρυθμίσεως στον ορό του αίματος σας.
- Με την πάροδο των 15 λεπτών τα συμπτώματα εξαφανίζονται. Αν τα συμπτώματα επιμείνουν, ακολουθείστε τις παραπάνω διατροφικές οδηγίες κι επαναλάβετε την εξέταση των επιπέδων σακχάρου. Όταν τα επίπεδα σακχάρου ρυθμιστούν σε μια ασφαλή κλίμακα (άνω των 70 mg/dL), ίσως χρειαστεί να καταναλώσετε ένα σνακ που περιέχει υδατάνθρακες και πρωτεΐνες, όπως τυρί με κράκερ ή ένα ποτήρι γάλα.
- Ρωτήστε τον ιατρό σας αν χρειάζεστε σε περίπτωση ανάγκης, για την ταχύτατη αύξηση των επιπέδων γλυκόζης, μια ένεση άμεσης εφόδου γλυκόζης.
ΦΑΡΜΑΚΕΥΤΙΚΑ ΣΚΕΥΑΣΜΑΤΑ ΓΙΑ ΤΗΝ ΑΠΟΦΥΓΗ ΕΠΙΠΛΟΚΩΝ
Ο ιατρός σας θα σας συνταγογραφήσει φαρμακευτική αγωγή, με σκοπό τη μείωση των πιθανοτήτων εμφάνισης οφθαλμιατρικών, νεφρικών κι άλλες παθήσεων, που αρκετά συχνά παρουσιάζονται σε διαβητικά άτομα.
Ένας ACE αναστολέας (ή ARB), συνήθως είναι η πρώτη επιλογή σε άτομα με υψηλή αρτηριακή πίεση και σε αυτούς με σημάδια νεφρικών παθήσεων. Οι ACE αναστολείς περιλαμβάνουν
- Καπτοπρίλη
- Εναλαπρίλη
- Γκουιναπρίλη
- Βεναζεπρίλη
- Ραμιπρίλη
- Περιντοπρίλη
- Λισινοπρίλη
Συνήθως συνίσταται η χορήγηση ασπιρίνης για την αποφυγή καρδιακών παθήσεων, σε διαβητικά άτομα που:
- Είναι άνω των 40 ετών
- Έχουν θετικό οικογενειακό ιστορικό καρδιακών παθήσεων
- Έχουν υψηλή αρτηριακή πίεση και υψηλή χοληστερόλη
- Καπνίζουν
ΡΥΘΜΙΣΗ ΥΨΗΛΟΥ ΕΠΙΠΕΔΟΥ ΚΕΤΟΝΩΝ
Βλ.: διαβητική κετοξέωση
Ομάδες υποστήριξης
Για περισσότερες πληροφορίες και πηγές, βλ. ομάδες υποστήριξης για το Σ.Δ.
Πρόγνωση
Ο Σ.Δ. είναι μια χρόνια πάθηση και θεραπεία της νόσου, τουλάχιστον μέχρι σήμερα, δεν υπάρχει. Η εξέλιξη της νόσου όμως διαφέρει από ασθενή σε ασθενή. Μελέτες έχουν δείξει ότι ο αυστηρός έλεγχος των επιπέδων γλυκόζης στο αίμα, μπορεί να αποτρέψει ή να καθυστερήσει την εμφάνιση επιπλοκών στους οφθαλμούς, στους νεφρούς, στο νευρικό σύστημα και στο καρδιαγγειακό σύστημα, στους διαβητικούς Τύπου 1. Βέβαια, υπάρχει πάντα η πιθανότητα εμφάνισης επιπλοκών ακόμα και στα άτομα που ρυθμίζουν σωστά το επίπεδο γλυκόζης στο αίμα τους.
Επιπλοκές
Με την πάροδο του χρόνου, η εξέλιξη της νόσου μπορεί να οδηγήσει σε σοβαρές επιπλοκές στους οφθαλμούς, στο νεφροποιητικό σύστημα, στο καρδιαγγειακό σύστημα, στα αγγεία και να προσβάλλει κι άλλα σημεία του οργανισμού.
Ένας διαβητικός διατρέχει τον ίδιο κίνδυνο να πάθει έμφραγμα του μυοκαρδίου, με κάποιον ασθενή που ήδη έχει υποστεί κάτι ανάλογο. Ο κίνδυνος είναι ίδιος για τις γυναίκες, όσο και για τους άνδρες. Υπάρχει περίπτωση να μην παρουσιάσετε καν τα σημεία σημάδια του εμφράγματος μυοκαρδίου.
Γενικά οι επιπλοκές περιλαμβάνουν:
- Υψηλή αρτηριακή πίεση
- Παθήσεις των αγγείων του ποδός και άκρου ποδός (περιφερική αγγειοπάθεια)
- Οξύ εγκεφαλικό επεισόδιο
- Υψηλή χοληστερόλη
- Παθήσεις του νευρικού συστήματος, που προκαλούν άλγος και μούδιασμα των κάτω άκρων , καθώς κι άλλες επιπλοκές στην κοιλιακή χώρα και του εντέρου, στο καρδιαγγειακό σύστημα κι σε άλλα όργανα (διαβητική νευροπάθεια)
- Έλκη ή πληγές του άκρου ποδός, που μπορούν να καταλήξουν σε ακρωτηριασμό
- Επιδείνωση της όρασης ή τύφλωση, οφειλόμενη στη διαβητική αμφιβληστροειδοπάθεια
- Κιληδώδες οίδημα
- Καταρράκτη
- Γλαύκωμα
- Παθήσεις νεφρικής λειτουργίας και νεφρική ανεπάρκεια (διαβητική νεφροπάθεια)
Άλλες επιπλοκές περιλαμβάνουν:
- Προβλήματα στύσης
- Μολύνσεις του δέρματος, του θηλυκού γενετικού ουροποιητικού συστήματος, καθώς και του ουροποιητικού
Επικοινωνία με τον οικογενειακό σας ιατρό
Εάν είσαστε πρόσφατα διαγνωσμένος ως ζαχαρωδιαβητικός, πιθανός να χρειαστείτε να συνεχή ιατρική παρακολούθηση, έως ότου ρυθμίζετε σωστά τα επίπεδα γλυκόζης στο αίμα σας. Ο ιατρός θα ελέγξει προσεκτικά τα καταγεγραμμένα αποτελέσματα της αυτοεξέτασης και της γενικής ούρων. Θα ελέγξει επίσης τα καταγεγραμμένα σας στοιχεία παρακολούθησης των γευμάτων, των σνακ και τις ενέσεις ινσουλίνης.
Οι επισκέψεις στον ιατρό σας, θα γίνουν όλο και λιγότερο συχνές, μιας η εξέλιξη της νόσου σταθεροποιηθεί. Ωστόσο οι επισκέψεις στον ιατρό σας είναι πολύ σημαντικές όσον αφορά την παρακολούθηση των πιθανών μακροχρόνιων επιπλοκών του διαβήτη.
Καλέστε το 166 αν:
- Έχετε θωρακικό άλγος, κοφτές αναπνοές ή άλλα σημάδια στηθάγχης
- Απώλεια αισθήσεων
- Επιληπτικό παροξυσμό
- Ταχύπνοια
- Εξεσιμασμένη δίψα, υπερβολική κατανάλωση υγρών και συχνοουρία
- Γλυκιά απόπνοια
- Διακοπές αναπνοής
- Σύγχυση
- Έντονο κοιλιακό άλγος
- Υψηλά επίπεδα γλυκόζης ή κετόνων στα ούρα
- Πολύ υψηλά επίπεδα γλυκόζης στο αίμα
Επίσης καλέστε τον ιατρό αν:
- Έχετε συμπτώματα ότι τα επίπεδα γλυκόζης στο αίμα αυξάνουν πάρα πολύ (αυξημένη δίψα, θολή όραση, ξηροδερμία, αδυναμία ή κόπωση, ανάγκη συχνοουρίας)
- Τα επίπεδα γλυκόζης στο αίμα να κυμαίνονται σε κλίμακα υψηλότερη, την οποία εσείς κι ο ιατρό σας θέσατε.
- Έχετε συμπτώματα ότι τα επίπεδα γλυκόζης στο αίμα μειώνονται πάρα πολύ (αδυναμία ή κόπωση, τρέμουλο, εφίδρωση, εκνευρισμός, σύγχυση σκέψης, ταχυπαλμία, διπλωπία ή θολή όραση, ανησυχία).
- Αν οι μετρήσεις τω επιπέδων σακχάρου μειωθούν κάτω των 70 mg/dL.
- Μούδιασμα, μυρμηγκίασμα, πόνος στο κάτω σκέλος και στον άκρο πόδα.
- Μολύνσεις ή πληγές των κάτω άκρων
- Διαταραχές όρασης
Μπορείτε να αντιμετωπίσετε τα πρώτα σημάδια της υπογλυκαιμίας αν βρίσκεται στο σπίτι σας, με την κατανάλωση ζάχαρης ή καραμελών ή δισκίων γλυκόζης. Σε περίπτωση που τα σημάδια της υπογλυκαιμίας επιμείνουν και τα επίπεδα γλυκόζης παραμένουν κάτω των 70 mg/dL, επισκεφθείτε τα επείγοντα.
Πρόληψη
Δεν υπάρχει τρόπος πρόληψης εμφάνισης της νόσου, όπως και δεν υπάρχουν διαγνωστικές εξετάσεις πρόληψής της.
Για να αποφύγετε επιπλοκές της πάθησης, επισκεφθείτε τον ιατρό ας τουλάχιστον 4 φορές το χρόνο.
Μην παραλείπετε τα εμβόλια σας, όπως και το εμβόλιο της γρίπης κάθε φθινόπωρο.
Καρκίνος της νεφρικής πυέλου ή του ουρητήρα
Ορισμός
Ο καρκίνος της νεφρικής πυέλου ή του ουρητήρα αναπτύσσεται στην περιοχή της νεφρικής πυέλου ή στο σωλήνα που μεταφέρει τα ούρα απο τους νεφρούς στην ουροδόχο κύστη.
Εναλλακτικές ονομασίες
Καρκίνος του μεταβατικού επιθηλίου της νεφρικής πυέλου ή του ουρητήρα
Αίτια, επίπτωση, και παράγοντες κινδύνου
Καρκίνος μπορεί να αναπτυχθεί στο σύστημα συλλογής των ούρων, αλλά είναι ασυνήθης. Συνολικά, ο καρκίνος της νεφρικής πυέλου και του ουρητήρα υπολογίζεται ότι δεν υπερβαίνει το 5% όλων των καρκίνων των νεφρών και των ανώτερης αποχετευτικής μοίρας του ουροποιητικού συστήματος. Προσβάλλει συχνότερα τους άνδρες από ότι τις γυναίκες, και εμφανίζεται πιο συχνά σε ηλικία μεγαλύτερη των 65 ετών.
Οι όγκοι της νεφρικής πυέλου και του ουρητήρα είναι συνήθως καρκίνοι του μεταβατικού επιθηλίου. Περίπου 10% αποτελούν καρκινώματα από πλακώδη κύτταρα.
Τα αίτια αυτού του τύπου καρκίνου δεν είναι πλήρως γνωστά. Ο μακροχρόνιος ερεθισμός των νεφρών από επιβλαβείς ουσίες που αποβάλλονται με τα ούρα ενδέχεται να αποτελεί έναν αιτιολογικό παράγοντα. Αυτός ο ερεθισμός μπορεί να προκληθεί από:
• διάμεση νεφροπάθεια οφειλόμενη σε αναλγητικά
• έκθεση σε συγκεκριμένες χρωστικές και χημικές ουσίες που χρησιμοποιούνται στη βυρσοδεψία, την υφαντουργία, την παραγωγή πλαστικών και προϊόντων από καουτσούκ
• το κάπνισμα
• ασθενείς με ιστορικό καρκίνου της ουροδόχου κύστης βρίσκονται, επίσης, σε κίνδυνο.
Συμπτώματα
• πόνος στη νεφρική χώρα
• αιματουρία
• αίσθημα καύσου, πόνος, ή δυσφορία κατά την ούρηση
• σκοτεινόχρωμα, ή καστανόχρωμα ούρα
• καταβολή
• οσφυαλγία (οσφυϊκός πόνος)
• νυχτουρία
• απώλεια βάρους
• συχνουρία ή τεινεσμός
• δυσουρία
• καθυστέρηση στην έναρξη της ούρησης
Σημεία και διαγνωστικές εξετάσεις
Ο ιατρός θα προβεί σε ψηλάφηση την κοιλίας. Σπάνια ανευρίσκεται όγκος (μάζα) ή διογκωμένος νεφρός. Ο ασθενής ενδέχεται να έχει αιματουρία. Η γενική εξέταση αίματος μπορεί να δείξει την ύπαρξη αναιμίας.
Καρκινικά κύτταρα ενδέχεται να διαπιστωθούν στις ακόλουθες εξετάσεις:
• κυτταρολογική εξέταση ούρων που πραγματοποιείται μετά λήψη δείγματος με κυστεοσκόπηση
• κυτταρολογική εξέταση δείγματος ούρων από ελεύθερη ούρηση
Όγκοι, ή σημεία απόφραξης των ουροφόρων οδών, μπορούν να εμφανιστούν σε:
• υπολογιστική τομογραφία (αξονική) κοιλίας
• ενδοφλέβια πυελογραφία
• υπερηχογράφημα
• μαγνητική τομογραφία κοιλίας
• σπινθηρογράφημα νεφρών
Η απλή ακτινογραφία, η υπολογιστική ή η μαγνητική τομογραφία άλλων περιοχών του σώματος ενδέχεται να καταδείξουν διασπορά του καρκίνου από τους νεφρούς.
Θεραπεία
Τον θεραπευτικό στόχο αποτελεί η εξάλειψη του καρκίνου.
Η χειρουργική αφαίρεση ολόκληρου ή τμήματος του νεφρού (νεφρεκτομή) συστήνεται, συνήθως, σε περίπτωση καρκινώματος. Ενδέχεται να περιλαμβάνει την αφαίρεση μέρους της ουροδόχου κύστης και των ιστών που την περιβάλλουν, ή των περιοχικών λεμφαδένων. Αν ο όγκος εντοπίζεται στον ουρητήρα, είναι πιθανό να αφαιρεθεί με διατήρηση του σύστοιχου νεφρού.
Σε περίπτωση διασποράς του καρκίνου εκτός του νεφρού ή του ουρητήρα, χρησιμοποιείται συχνά χημειοθεραπεία. Καθότι αυτοί οι όγκοι είναι συχνά όμοιοι με μορφές καρκίνου της ουροδόχου κύστης, αντιμετωπίζονται θεραπευτικά με τον ίδιο τύπο χημειοθεραπείας.
Πορεία- πρόγνωση
Η έκβαση ποικίλει ανάλογα με την εντόπιση του όγκου και από την ενδεχόμενη διασπορά του. Καρκίνος που περιορίζεται εντός του νεφρού ή του ουρητήρα μπορεί να θεραπευτεί χειρουργικά.
Καρκίνος που έχει επεκταθεί και σε άλλα όργανα είναι, συνήθως, ανίατος. Υπάρχουν, ωστόσο, εξαιρέσεις.
Επιπλοκές
• νεφρική ανεπάρκεια
• τοπική επέκταση του όγκου με επιδείνωση του πόνου
• διασπορά του καρκίνου
Πότε να επικοινωνήσετε με τον ιατρό σας
Επικοινωνήστε με τον ιατρό σας αν εμφανίσετε κάποιο από τα συμπτώματα που προαναφέρθηκαν.
Πρόληψη
- Ακολουθείτε πιστά τις συμβουλές του ιατρού σας αναφορικά με τη φαρμακευτική αγωγή, συμπεριλαμβανομένων των σκευασμάτων που χορηγούνται άνευ ιατρικής συνταγής.
- Διακόψτε το κάπνισμα.
- Χρησιμοποιείτε προστατευτικό εξοπλισμό αν πρόκειται να εκτεθείτε σε νεφροτοξικές ουσίες.
Καρκίνος παχέος εντέρου
Ορισμός
Ο καρκίνος του παχέος εντέρου, ή ορθοκολικός καρκίνος, αποτελεί κακοήθη νεοπλασία που ξεκινά στο κόλον ή το ορθό (τελικό τμήμα του παχέος εντέρου). Διάφοροι τύποι καρκίνου μπορούν να προσβάλουν το παχύ έντερο, όπως λεμφώματα, καρκινοειδείς όγκοι, μελανώματα, και σαρκώματα. Αυτοί οι τύποι καρκίνου είναι σπάνιοι. Σε αυτό το άρθρο, η χρήση του όρου “καρκίνος του παχέος εντέρου” αφορά μόνο σε αδενοκαρκίνωμα.
Εναλλακτικές ονομασίες
Ορθοκολικός καρκίνος, καρκίνος του ορθού, αδενοκαρκίνωμα του παχέος εντέρου, παχύ έντερο-αδενοκαρκίνωμα
Αίτια, επίπτωση, και παράγοντες κινδύνου
Ο καρκίνος του παχέος εντέρου είναι μία από πρώτες αιτίες θανάτου σχετιζόμενου με κακοήθη νεοπλασία. Ωστόσο, η πρώιμη διάγνωση συχνά οδηγεί σε πλήρη ίαση.
Σχεδόν το σύνολο των αδενοκαρκινωμάτων του παχέος εντέρου ξεκινούν σε αδένες του βλεννογόνου του.
Δεν υπάρχει μόνο ένας αιτιολογικός παράγοντας για την πρόκληση καρκίνου του παχέος εντέρου. Σχεδόν όλοι οι καρκίνοι στο παχύ έντερο ξεκινούν ως μη καρκινωματώδεις (καλοήθεις) πολύποδες, οι οποίοι αναπτύσσονται βραδέως σε καρκίνο.
Έχετε υψηλότερο κίνδυνο εμφάνισης καρκίνου του παχέος εντέρου αν:
- είστε ηλικίας άνω των 60 ετών
- έχετε αφροαμερικανική ή ανατολικοευρωπαϊκή καταγωγή
- η δίαιτά σας έχει υψηλή περιεκτικότητα σε κόκκινο ή επεξεργασμένο κρέας
- έχετε καρκίνο σε άλλο σημείο του σώματος
- έχετε πολύποδες του παχέος εντέρου
- έχετε φλεγμονώδη νόσο του εντέρου (νόσος Crohn ή ελκώδης κολίτιδα)
- έχετε οικογενειακό ιστορικό καρκίνου του παχέος εντέρου
- έχετε ατομικό ιστορικό καρκίνου του μαστού
Ορισμένα γενετικά σύνδρομα επίσης αυξάνουν τον κίνδυνο ανάπτυξης καρκίνου του παχέος εντέρου. Δύο από τα πλέον συνήθη είναι ο κληρονομικός μη πολυποδιασικός καρκίνος του παχέος εντέρου, επίσης γνωστός και ως σύνδρομο Lynch, και η οικογενής αδενωματώδης πολυποδίαση.
Το είδος της διατροφής σας ενδέχεται να αποτελεί σημαντικό παράγοντα κινδύνου στην ανάπτυξη καρκίνου του παχέος εντέρου. Αυτός μπορεί να σχετίζεται με δίαιτα υψηλής περιεκτικότητας σε λίπη και κόκκινο κρέας, και χαμηλής περιεκτικότητας σε φυτικές ίνες. Ωστόσο, ορισμένες μελέτες έχουν δείξει ότι η μετάβαση σε δίαιτα υψηλής περιεκτικότητας σε φυτικές ίνες δεν ελαττώνει τον κίνδυνο καρκίνου, με συνέπεια η σύνδεση διατροφής και καρκίνου του παχέος εντέρου να μην είναι απόλυτα διακριβωμένη.
Το κάπνισμα και η κατάχρηση οινοπνεύματος αποτελούν επιπλέον παράγοντες κινδύνου για την ανάπτυξη καρκίνου του παχέος εντέρου.
Συμπτώματα
Πληθώρα περιπτώσεων καρκίνου του παχέος εντέρου δεν εκδηλώνουν συμπτώματα. Τα ακόλουθα συμπτώματα, ωστόσο, μπορεί να υποδηλώνουν την ύπαρξη καρκίνου του παχέος εντέρου:
- κοιλιακός πόνος και ευαισθησία στην κάτω κοιλία
- αίμα στα κόπρανα
- διάρροια, δυσκοιλιότητα, ή άλλες διαταραχές των κενώσεων
- εντερική απόφραξη
- ανεξήγητη αναιμία
- απώλεια βάρους
Σημεία και διαγνωστικός έλεγχος
Με τον κατάλληλο έλεγχο, ο καρκίνος του παχέος εντέρου μπορεί να εντοπιστεί πριν την ανάπτυξη συμπτωμάτων, ώστε να είναι αποτελεσματικότερη η θεραπεία του.
Ο ιατρός θα πραγματοποιήσει φυσική εξέταση και θα ψηλαφήσει την περιοχή της κοιλίας σας. Η φυσική εξέταση σπανίως αποκαλύπτει κάποιο πρόβλημα. Ωστόσο, είναι πιθανό ο ιατρός να διαπιστώσει την ύπαρξη ψηλαφητής μάζας στην κοιλιακή χώρα. Η εξέταση του ορθού ενδέχεται να αποκαλύψει την ύπαρξη μάζας σε ασθενείς με καρκίνο του ορθού.
Ο έλεγχος λανθάνουσας αιμορραγίας στα κόπρανα μπορεί να ανιχνεύσει μικρές ποσότητες αίματος σε αυτά. Η θετική δοκιμασία θέτει την υποψία για ύπαρξη καρκίνου του παχέος εντέρου. Για το λόγο αυτό ο έλεγχος θα πρέπει να πραγματοποιείται μαζί με ορθοσιγμοειδοσκόπηση ή ολική κολονοσκόπηση. Είναι επίσης σημαντικό να σημειωθεί ότι μια θετική δοκιμασία δε σημαίνει απαραιτήτως την ύπαρξη καρκίνου.
Ο απεικονιστικός έλεγχος για τη διάγνωση του καρκίνου του παχέος εντέρου, περιλαμβάνει:
Σημειώστε ότι μόνο η ολική κολονοσκόπηση μπορεί να απεικονίσει ολόκληρο το παχύ έντερο.
Αιματολογικές εξετάσεις που μπορούν να πραγματοποιηθούν περιλαμβάνουν:
- γενική αίματος για τον έλεγχο ενδεχόμενης αναιμίας
- ηπατικά ένζυμα για τον έλεγχο της ηπατικής λειτουργίας
Αν ο ιατρός διαπιστώσει ότι πάσχετε από καρκίνο του παχέος εντέρου, θα ζητήσει τη διενέργεια περισσότερων εξετάσεων για τον καθορισμό της ενδεχόμενης διασποράς του. Η διαδικασία αυτή ονομάζεται σταδιοποίηση. Η υπολογιστική και η μαγνητική τομογραφία της κοιλίας, της πυέλου, του θώρακα, ή του εγκεφάλου ενδέχεται να χρησιμοποιηθούν για τη σταδιοποίηση του καρκίνου. Ορισμένες φορές χρησιμοποιείται και η τομογραφία εκπομπής ποζιτρονίων .
Τα στάδια του καρκίνου του παχέος εντέρου είναι:
- στάδιο 0: πολύ πρώιμος καρκίνος στην επιφάνεια του βλεννογόνου του εντέρου
- στάδιο Ι: ο καρκίνος διηθεί τον βλεννογόνο και υποβλεννογόνιο χιτώνα
- στάδιο ΙΙ: ο καρκίνος διηθεί τη μυϊκή στιβάδα αλλά όχι τους επιχώριους λεμφαδένες
- στάδιο ΙΙΙ: ο καρκίνος διηθεί τους επιχώριους λεμφαδένες
- στάδιο ΙV: ο καρκίνος εμφανίζει διασπορά σε άλλα όργανα
Εξετάσεις αίματος για την ανίχνευση νεοπλασματικών δεικτών, συμπεριλαμβανομένων του καρκινοεμβρυϊκού αντιγόνου (CEA) και του CA 19-9, μπορούν να βοηθήσουν τον ιατρό στην παρακολούθησή σας μετά την εφαρμογή της θεραπείας.
Θεραπεία
Η θεραπευτική αντιμετώπιση εξαρτάται μερικώς από το στάδιο του καρκίνου. Γενικά, οι θεραπείες ενδέχεται να περιλαμβάνουν:
- χημειοθεραπεία για την εξολόθρευση των καρκινικών κυττάρων
- χειρουργική αφαίρεση των καρκινικών κυττάρων (συχνότερα κολεκτομή)
- ακτινοθεραπεία για την καταστροφή του καρκινικού ιστού
Ο καρκίνος του παχέος εντέρου σταδίου 0 μπορεί να αντιμετωπισθεί με αφαίρεση των καρκινικών κυττάρων, συχνά κατά τη διενέργεια κολονοσκόπησης. Για τους καρκίνους σταδίου Ι,ΙΙ, και ΙΙΙ, απαιτείται πιο εκτεταμένη χειρουργική παρέμβαση ώστε να αφαιρεθεί το τμήμα του παχέος εντέρου που είναι καρκινωματώδες (δείτε: κολεκτομή).
Υπάρχει διχογνωμία για το αν οι ασθενείς με καρκίνο παχέος εντέρου σταδίου ΙΙ πρέπει να υποβάλλονται σε χημειοθεραπεία μετά τη χειρουργική επέμβαση. Αυτό θα πρέπει να το συζητήσετε με τον ογκολόγο σας.
Σχεδόν όλοι οι ασθενείς με καρκίνο παχέος εντέρου σταδίου ΙΙΙ πρέπει να υποβάλλονται σε χημειοθεραπεία, μετά τη χειρουργική επέμβαση, για περίπου 6-8 μήνες. Το χημειοθεραπευτικό φάρμακο 5-φθοριοουρακόλη έχει δείξει ότι αυξάνει τις πιθανότητες ίασης σε ορισμένους ασθενείς.
Χημειοθεραπεία χρησιμοποιείται, επίσης, για τη θεραπευτική αντιμετώπιση καρκίνου του παχέος εντέρου σταδίου ΙV, με σκοπό τη βελτίωση των συμπτωμάτων και την παράταση της επιβίωσης.
- η ιρινοτεκάνη, η οξαλιπλατίνη, η καπεσιταμπίνη, και η 5-φθοριοουρακίλη αποτελούν τα τρία συνηθέστερα χρησιμοποιούμενα φάρμακα.
- Μονοκλωνικά αντισώματα, συμπεριλαμβανομένων των cetuximab (Erbitux), panitumumab (Vectibix), και bevacizumab (Avastin) έχουν χρησιμοποιηθεί μεμονωμένα ή σε συνδυασμούς με χημειοθεραπευτική αγωγή.
Μπορείτε να λάβετε μόνο έναν τύπο ή συνδυασμούς φαρμάκων.
Σε ασθενείς με νόσο σταδίου ΙV που εμφανίζουν διασπορά στο ήπαρ, διάφορες ειδικές θεραπείες μπορούν να χρησιμοποιηθούν. Αυτές ενδέχεται να περιλαμβάνουν:
- τήξη του καρκινικού όγκου (θερμοκαυτηρίαση)
- εκτομή του καρκινικού όγκου
- χορήγηση χημειοθεραπείας ή ακτινοβολίας κατευθείαν μέσα στο ήπαρ
- καταστροφή του καρκινικού ιστού με την εφαρμογή υπερβολικού ψύχους (κρυοθεραπεία)
Πρόγνωση
Ο καρκίνος του παχέος εντέρου είναι σε πολλές περιπτώσεις θεραπεύσιμος αν διαγνωσθεί πρώιμα.
Το πόσο καλή θα είναι η έκβαση εξαρτάται από πολλές παραμέτρους, συμπεριλαμβανομένου του σταδίου του καρκίνου. Γενικά, όταν αντιμετωπίζεται θεραπευτικά σε πρώιμο στάδιο, η μεγάλη πλειονότητα των ασθενών επιβιώνει τουλάχιστον πέντε χρόνια μετά τη διάγνωση (ποσοστό πενταετούς επιβίωσης). Ωστόσο, το ποσοστό πενταετούς επιβίωσης πέφτει σημαντικά από τη στιγμή που ο καρκίνος εμφανίζει διασπορά.
Αν ο καρκίνος του παχέος εντέρου δεν υποτροπιάσει μέσα σε πέντε έτη, θεωρείται ότι έχει ιαθεί. Οι καρκίνοι σταδίου Ι, ΙΙ, και ΙΙΙ θεωρούνται δυνητικά θεραπεύσιμοι. Στις περισσότερες περιπτώσεις ο καρκίνος σταδίου IV δεν είναι ιάσιμος.
Επιπλοκές
- απόφραξη του παχέος εντέρου
- υποτροπή του καρκίνου στο παχύ έντερο
- διασπορά του καρκίνου σε άλλα όργανα ή ιστούς (μετάσταση)
- ανάπτυξη ενός δεύτερου πρωτοπαθούς καρκίνου στο παχύ έντερο
Πότε να επικοινωνήσετε με τον ιατρό σας
Επικοινωνήστε με τον ιατρό σας αν έχετε:
- μαύρα, σαν πίσσα, κόπρανα
- αιματηρές κενώσεις
- διαταραχές των κενώσεων
Πρόληψη
Το ποσοστό θανάτων από καρκίνο του παχέος εντέρου έχει μειωθεί την τελευταία δεκαπενταετία. Αυτό ενδέχεται να έχει προκύψει λόγω του αυξημένου ελέγχου με τη χρήση της κολονοσκόπησης και της ευαισθητοποίησης του πληθυσμού.
Ο καρκίνος του παχέος εντέρου μπορεί σχεδόν πάντα να εντοπισθεί στα πιο πρώιμα και θεραπεύσιμα στάδια με την κολονοσκόπηση. Σχεδόν όλοι οι άνδρες και οι γυναίκες άνω των 50 ετών πρέπει να ελέγχονται για καρκίνο του παχέος εντέρου. Άτομα με υψηλότερο κίνδυνο ενδέχεται να χρειάζονται έλεγχο νωρίτερα.
Ο προσυμπτωματικός έλεγχος μπορεί να διαπιστώσει την ύπαρξη προκαρκινωματωδών πολυπόδων. Η αφαίρεσή τους ενδεχομένως να προλάβει την ανάπτυξη του καρκίνου του παχέος εντέρου.
Τροποποιήσεις στη δίαιτα και στον τρόπο ζωής είναι σημαντικές. Ορισμένες μελέτες προτείνουν ότι δίαιτες με χαμηλή περιεκτικότητα σε λίπος και υψηλή σε φυτικές ίνες μπορούν να ελαττώσουν τον κίνδυνο ανάπτυξης καρκίνου του παχέος εντέρου.
Άλλες μελέτες αναφέρουν ότι τα μη στεροειδή αντιφλεγμονώδη φάρμακα (ασπιρίνη, ιβουπροφένη, ναπροξένη, σελεκοξίμπη) ενδέχεται να βοηθούν στη μείωση του κινδύνου του ορθοκολικού καρκίνου. Ωστόσο, δε συστήνεται η λήψη ασπιρίνης ή άλλων αντιφλεγονωδών φαρμάκων για την πρόληψη του καρκίνου του παχέος εντέρου αν διατρέχετε μέσο κίνδυνο εμφάνισης της νόσου, ή ακόμη και αν κάποιο μέλος της οικογένειάς σας έχει αναπτύξει την κατάσταση. Η λήψη περισσότερων από 300mg ασπιρίνης και παρόμοιων φαρμάκων ημερησίως μπορεί να προκαλέσει επικίνδυνη αιμορραγία στο γαστρεντερικό καθώς και καρδιολογικά προβλήματα σε ορισμένα άτομα.
Ρευματικός πυρετός
Ο ρευματικός πυρετός είναι μια φλεγμονώδης νόσος που μπορεί να αναπτυχθεί μετά από στρεπτοκοκκική λοίμωξη (όπως στρεπτοκοκκική φαρυγγική λοίμωξη ή οστρακιά). Η νόσος μπορεί να προσβάλλει την καρδιά, τις αρθρώσεις, το δέρμα, και τον εγκέφαλο.
Εναλλακτικές ονομασίες
Οξύς ρευματικός πυρετός
Αίτια, επίπτωση, και παράγοντες κινδύνου
Ο ρευματικός πυρετός είναι συχνός παγκοσμίως και ευθύνεται για πολλές περιπτώσεις βλάβης στις βαλβίδες της καρδιάς. (Στις ΗΠΑ η νόσος δεν εμφανίζει μεγάλη συχνότητα και συνήθως συμβαίνει σε σποραδικές επιδημικές εκρήξεις. Η τελευταία συνέβη τη δεκαετία του 1980).
Η νόσος προσβάλλει κυρίως παιδιά ηλικίας 6 ως 15 ετών, και εκδηλώνεται περίπου 20 ημέρες μετά από φαρυγγική λοίμωξη από στρεπτόκοκκο ή οστρακιά.
Συμπτώματα
- κοιλιακός πόνος
- πυρετός
- καρδιολογικά προβλήματα, που μπορεί να είναι ασυμπτωματικά, ή να επιφέρουν δύσπνοια και θωρακικό πόνο
- αρθραλγία, αρθρίτιδα (κυρίως στα γόνατα, τους αγκώνες, τις ποδοκνημικές, και τους καρπούς)
- οίδημα των αρθρώσεων, ερυθρότητα ή θερμότητα
- ρινορραγίες (επίσταξη)
- δερματικά οζίδια
- δερματικό εξάνθημα (οχθώδες ερύθημα): α) δερματικό βλατιδώδες εξάνθημα στον κορμό, τους βραχίονες και τους μηρούς. β) οι βλατίδες έχουν δακτυλιοειδές ή οφιοειδές σχήμα.
- Χορεία του Sydenham (συναισθηματική αστάθεια, μυϊκή αδυναμία, και απότομες, ασυντόνιστες, σπασμωδικές κινήσεις που αφορούν κυρίως στο πρόσωπο, τα κάτω και τα άνω άκρα).
Σημεία και διαγνωστικός έλεγχος
Δεδομένης της πολυμορφίας της νόσου, δεν υπάρχει ειδική δοκιμασία που να θέτει τη διάγνωση με απόλυτη βεβαιότητα. Ο ιατρός θα πραγματοποιήσει προσεκτική κλινική εξέταση. Αυτή περιλαμβάνει έλεγχο των καρδιακών ήχων, του δέρματος, και των αρθρώσεων.
Ο εργαστηριακός έλεγχος μπορεί να περιλαμβάνει:
- αιματολογικές εξετάσεις για την υποτροπή της στρεπτοκοκκικής λοίμωξης (όπως έλεγχος του τίτλου ASO ή άλλων στρεπτοκοκκικών αντισωμάτων)
- γενική εξέταση αίματος
- ηλεκτροκαρδιογράφημα
- ταχύτητα καθίζησης ερυθρών ΤΚΕ
Διάφορα μείζονα και ελάσσονα κριτήρια έχουν αναπτυχθεί για να συνδράμουν στην προτυποποίηση της διάγνωσης του ρευματικού πυρετού. Η ικανοποίηση αυτών των κριτηρίων, σε συνδυασμό με ενδείξεις πρόσφατης στρεπτοκοκκικής λοίμωξης, μπορούν να βοηθήσουν στο να τεθεί η διάγνωση του ρευματικού πυρετού.
Στα μείζονα κριτήρια για τη διάγνωση περιλαμβάνονται:
- πολυαρθρίτιδα (αρθρίτιδα σε διάφορες αρθρώσεις)
- φλεγμονή της καρδιάς (καρδίτιδα)
- υποδόρια οζίδια
- απότομες, σπασμωδικές κινήσεις ( χορεία, χορεία Sydenham)
- δερματικό εξάνθημα (οχθώδες ερύθημα)
Τα ελάσσονα κριτήρια περιλαμβάνουν:
- πυρετό
- αυξημένη ταχύτητα καθίζησης ερυθρών (ΤΚΕ)
- αρθραλγίες
- άλλα εργαστηριακά ευρήματα
Για να τεθεί η διάγνωση του ρευματικού πυρετού απαιτούνται δύο μείζονα, ή ένα μείζον και δύο ελάσσονα κριτήρια, εφ' όσον υπάρχουν ενδείξεις προηγηθείσας στρεπτοκοκκικής λοίμωξης.
Θεραπευτική αντιμετώπιση
Αν διαγνωσθείτε με οξύ ρευματικό πυρετό θα σας χορηγηθεί αγωγή με αντιβιοτικά.
Αντιφλεγμονώδη φάρμακα όπως η ασπιρίνη ή τα κορτικοστεροειδή μειώνουν τη φλεγμονή και βοηθούν στη διαχείριση του οξέος ρευματικού πυρετού.
Ενδέχεται να χρειαστεί να λάβετε χαμηλές δόσεις αντιβιοτικών (όπως πενικιλλίνη, σουλφαδιαζίνη, ή ερυθρομυκίνη) για μακρύ χρονικό διάστημα, προκειμένου να αποτρέψετε ενδεχόμενη υποτροπή της στρεπτοκοκκικής φαρυγγικής λοίμωξης.
Πρόγνωση
Ο ρευματικός πυρετός είναι πιθανό να επανεμφανιστεί σε άτομα που δεν λαμβάνουν συνεχώς χαμηλές δόσεις αντιβιοτικής αγωγής, ιδιαίτερα κατά τη διάρκεια των πρώτων 3 ως 5 ετών μετά το αρχικό επεισόδιο της νόσου. Οι καρδιολογικές επιπλοκές μπορεί να είναι σοβαρές, ιδιαίτερα αν εμπλέκονται οι καρδιακές βαλβίδες.
Επιπλοκές
- αρρυθμίες
- βλάβη των καρδιακών βαλβίδων (συγκεκριμένα, στένωση μιτροειδούς και αορτικής)
- ενδοκαρδίτιδα
- καρδιακή ανεπάρκεια
- περικαρδίτιδα
- χορεία Syndeham
Πότε να επικοινωνήσετε με τον ιατρό σας
Επικοινωνήστε με τον ιατρό σας αν αναπτύξετε συμπτώματα ρευματικού πυρετού. Δεδομένου ότι διάφορες άλλες καταστάσεις εκδηλώνουν παρόμοια συμπτώματα, θα χρειαστείτε μια ιδιαίτερα προσεκτική ιατρική εκτίμηση.
Αν εμφανίσετε συμπτώματα στρεπτοκοκκικής φαρυγγικής λοίμωξης ενημερώστε τον ιατρό σας. Θα πρέπει να εκτιμηθείτε και να σας χορηγηθεί αγωγή αν διαπιστωθεί ότι όντως νοσείτε. Με αυτόν τον τρόπο θα μειώσετε τον κίνδυνο ανάπτυξης ρευματικού πυρετού.
Πρόληψη
Ο πλέον σημαντικός τρόπος πρόληψης του ρευματικού πυρετού αποτελεί η έγκαιρη λήψη θεραπευτικής αγωγής για στρεπτοκοκκική φαρυγγική λοίμωξη και οστρακιά.
Ρευματοειδής αρθρίτιδα
Ορισμός
Η ρευματοειδής αρθρίτιδα (RA) είναι μια χρόνια ασθένεια που εξελίσσεται σε φλεγμονή των αρθρώσεων και των ιστών που τις περιβάλλουν. Μπορεί επίσης να επηρεάσει άλλα όργανα.
Εναλλακτικοί ορισμοί
Αρθρίτιδα – ρευματοειδής
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Το αίτιο της ρευματοειδούς αρθρίτιδας είναι άγνωστο. Θεωρείται αυτοάνοσο νόσημα. Το ανοσοποιητικό σύστημα του οργανισμού φυσιολογικά μάχεται κάθε ξένη ουσία, όπως είναι οι ιοί. Αλλά σε ένα αυτοάνοσο νόσημα, το ανοσοποιητικό σύστημα εκλαμβάνει τον υγιή ιστό ως ξένη ουσία. Ως αποτέλεσμα αυτού, το σώμα ‘επιτίθεται’ στον εαυτό του. Η ρευματοειδής αρθρίτιδα μπορεί να εκδηλωθεί σε οποιαδήποτε ηλικία. Οι γυναίκες προσβάλλονται συχνότερα από τους άντρες.
Η ρευματοειδής αρθρίτιδα προσβάλλει τις αρθρώσεις και στις δύο πλευρές του σώματος συμμετρικά. Τα σημεία που προσβάλλονται συνηθέστερα είναι οι καρποί, τα δάχτυλα των χεριών, τα γόνατα, τα κάτω άκρα και οι αστράγαλοι. Η πορεία και η σοβαρότητα της πάθησης ποικίλλουν σημαντικά. Λοιμώξεις, γονίδια και ορμόνες συμβάλλουν στην εξέλιξη της πάθησης.
Συμπτώματα
Η ασθένεια ξεκινά συνήθως σταδιακά με:
- Κόπωση
- Απώλεια όρεξης
- Πρωινή δυσκαμψία (διάρκειας περισσότερης της μιας ώρας)
- Εκτεταμένους μυϊκούς πόνους
- Αδυναμία
Τελικά, εμφανίζεται πόνος στις αρθρώσεις. Όταν η άρθρωση δεν χρησιμοποιείται για λίγο, αναπτύσσει θερμότητα, ευαισθησία στην επαφή και δυσκαμψία. Όταν υπάρξει φλεγμονή στον αρθρικό υμένα, παράγεται περισσότερο αρθρικό υγρό και η άρθρωση πρήζεται. Ο πόνος στις αρθρώσεις είναι συχνά αισθητός και στις δύο πλευρές του σώματος και μπορεί να πλήξει τα δάχτυλα των χεριών και των ποδιών, τους καρπούς, τους αγκώνες, τους ώμους, τα ισχία, τα γόνατα και τους αστραγάλους.
Άλλα συμπτώματα μπορεί να είναι:
- Αναιμία λόγω της αδυναμίας του μυελού των οστών να παράξει αρκετά νέα ερυθρά αιμοσφαίρια
- Κάψιμο, φαγούρα και δάκρυα στα μάτια
- Παραμορφώσεις στα χέρια και τα πόδια
- Περιορισμένη κινητικότητα
- Χαμηλός πυρετός
- Φλεγμονή στον πνεύμονα (πλευρίτιδα)
- Οζίδια κάτω από το δέρμα (συνήθως ένδειξη σοβαρότερης ασθένειας)
- Μούδιασμα ή ‘μυρμήγκιασμα’
- Ωχρότητα
- Κοκκίνισμα ή φλεγμονή στο δέρμα
- Διογκωμένοι αδένες
Η καταστροφή των αρθρώσεων μπορεί να επέλθει εντός 1-2 ετών από την εμφάνιση της ασθένειας.
Ενδείξεις και εξετάσεις
Υπάρχει ειδική εξέταση αίματος για τη διάγνωση της ρευματοειδούς αρθρίτιδας και τον διαχωρισμό της από άλλες μορφές αρθρίτιδας. Είναι η εξέταση αντισωμάτων αντι-CCP (Κυκλικό Κιτρουλινικό Πεπτίδιο). Άλλες διαγνωστικές εξετάσεις είναι:
- Γενική εξέταση αίματος
- C-αντιδρώσας πρωτεΐνης
- Ταχύτητα καθίζησης ερυθρών αιμοσφαιρίων
- Υπερηχογράφημα ή μαγνητική τομογραφία των αρθρώσεων
- Ακτινογραφία αρθρώσεων
- Εξέταση ρευματοειδούς παράγοντα (θετική στο 75% των ατόμων με συμπτώματα)
- Ανάλυση αρθρικού υγρού
Θεραπεία
Η ρευματοειδής αρθρίτιδα απαιτεί θεραπεία εφ’ όρου ζωής που περιλαμβάνει φάρμακα, φυσικοθεραπεία, άσκηση, εκπαίδευση και πιθανόν χειρουργική επέμβαση. Η έγκαιρη και επιθετική αντιμετώπιση της ρευματοειδούς αρθρίτιδας μπορεί να καθυστερήσει την καταστροφή των αρθρώσεων.
ΦΑΡΜΑΚΑ
Τροποποιητικά της νόσου, αντιρευματικά φάρμακα (DMARDs): Αυτά τα φάρμακα χρησιμοποιούνται σήμερα κυρίως για τη θεραπεία της ρευματοειδούς αρθρίτιδας, παράλληλα με τη γυμναστική, τις ενδυναμωτικές ασκήσεις και τα αντιφλεγμονώδη φάρμακα. Η μεθοτρεξάτη (Rheumatrex) είναι το πιο διαδεδομένο τέτοιο φάρμακο για τη ρευματοειδή αρθρίτιδα. Η λεφλουνομίδη (Arava) μπορεί να υποκαταστήσει τη μεθοτρεξάτη. Τα φάρμακα αυτά συνδέονται με τοξικές παρενέργειες, γι΄ αυτό θα πρέπει να κάνετε τακτικά εξετάσεις αίματος όταν τα παίρνετε.Αντιφλεγμονώδη φάρμακα: Σε αυτά περιλαμβάνονται η ασπιρίνη και τα μη στεροειδή αντιφλεγμονώδη φάρμακα (NSAIDs), όπως η ιμποπρουφένη. Παρόλο που τα μη στεροειδή αντιφλεγμονώδη φάρμακα έχουν αποτέλεσμα, η μακροχρόνια χρήση τους μπορεί να δημιουργήσει στομαχικές διαταραχές, όπως έλκη και αιμορραγίες, και πιθανόν καρδιακά προβλήματα. Γι’ αυτό και στη συσκευασία τους φέρουν πλέον προειδοποίηση για αυξημένο κίνδυνο καρδιαγγειακών επεισοδίων (όπως έμφραγμα και εγκεφαλικό) και γαστρεντερικής αιμορραγίας.
Αντιελονοσιακά φάρμακα: Στην κατηγορία αυτών των φαρμάκων ανήκουν η υδροξυχλωροκίνη (Plaquenil) και η σουλφασαλαζίνη (Azulfidine), και χορηγούνται συνήθως σε συνδυασμό με τη μεθοτρεξάτη. Μπορεί να χρειαστούν εβδομάδες ή και μήνες πριν διαπιστώσετε οποιαδήποτε βελτίωση από τη χρήση των φαρμάκων αυτών.
Κορτικοστεροειδή: Τα φάρμακα αυτά έχουν πολύ καλό αποτέλεσμα στην αντιμετώπιση του πρηξίματος και της φλεγμονής των αρθρώσεων. Εξαιτίας όμως των ενδεχόμενων μακροπρόθεσμων παρενεργειών, τα κορτικοστεροειδή θα πρέπει να λαμβάνονται μόνο για σύντομο χρονικό διάστημα και στη χαμηλότερη δυνατή δοσολογία.
Αναστολείς της κυκλοοξυγενάσης 2 (COX-2): Τα φάρμακα αυτά μπλοκάρουν ένα ένζυμο που είναι υπεύθυνο για τη δημιουργία φλεγμονής, το COX-2. Αυτή η σειρά φαρμάκων στην αρχή κατατασσόταν στα μη στεροειδή αντιφλεγμονώδη, αλλά με λιγότερες στομαχικές διαταραχές. Ωστόσο, πολυάριθμες αναφορές για εμφράγματα και εγκεφαλικά ανάγκασαν τον Αμερικανικό Οργανισμό Φαρμάκων να επαναξιολογήσει τους κινδύνους σε σχέση με τα πλεονεκτήματα των αναστολέων COX-2. To Celecoxib (Celebrex) εξακολουθεί να διατίθεται αλλά φέρει ισχυρή προειδοποίηση και σύσταση να συνταγογραφείται στη χαμηλότερη δυνατή δοσολογία και για το μικρότερο δυνατό διάστημα. Ρωτήστε τον γιατρό σας για το κατά πόσον αυτή η κατηγορία φαρμάκων είναι κατάλληλη για την περίπτωσή σας.
ΒΙΟΛΟΓΙΚΟΙ ΤΡΟΠΟΠΟΙΗΤΕΣ
Ειδικοί τροποποιητές των λευκών αιμοσφαιρίων: Οι θεραπείες αυτές καταπολεμούν αποτελεσματικά τη φλεγμονή. Περιλαμβάνουν τα:- Οrencia (Αbatacept) – Χορηγείται υποδόρια ή ενδοφλέβια μια φορά τον μήνα. Μειώνει τον αριθμό των Τ- λεμφοκυττάρων (μια μορφή λευκών αιμοσφαιρίων).
- Rixutan (rituximab) – Xoρηγούμενο υποδόρια ή ενδοφλέβια δύο φορές τον χρόνο, μειώνει τον αριθμό των Β-λεμφοκυττάρων (μια άλλη μορφή λευκών αιμοσφαιρίων).
Αναστολείς των αυξητικών παραγόντων των καρκινικών κυττάρων (TNF): Αυτή η σειρά φαρμάκων μπλοκάρει μια πρωτεΐνη στο σώμα που ενέχεται στη δημιουργία φλεγμονής. Χορηγούνται υποδόρια ή ενδοφλέβια. Περιλαμβάνει τα:
- adalimumab (Humira)
- etanercept (Enbrel)
- infliximab (Remicade)
ΧΕΙΡΟΥΡΓΙΚΗ ΑΝΤΙΜΕΤΩΠΙΣΗ
Ορισμένες φορές χρειάζεται χειρουργική επέμβαση για την ανασύσταση μιας άρθρωσης που έχει υποστεί εκτεταμένη βλάβη. Η επέμβαση μπορεί να ανακουφίσει από τον πόνο της άρθρωσης, να διορθώσει τις παραμορφώσεις και να βελτιώσει - στον βαθμό που αυτό είναι δυνατό - τη λειτουργικότητα της άρθρωσης. Οι πιο επιτυχημένες επεμβάσεις είναι αυτές που πραγματοποιούνται στα γόνατα και τα ισχία. Η πρώτη χειρουργική θεραπεία είναι η υμενεκτομή (αφαίρεση αρθρικού υμένα).Πολύ αργότερα, εναλλακτική λύση αποτελεί η ολική αντικατάσταση της άρθρωσης με πρόσθεση τεχνητού μέλους. Σε πολύ σοβαρές περιπτώσεις, η ολική αντικατάσταση του γόνατου ή του ισχίου μπορεί να σηματοδοτήσει τη διαφορά μεταξύ της απόλυτης εξάρτησης από άλλους και της αυτοεξυπηρέτησης μέσα στο σπίτι.
ΦΥΣΙΚΟΘΕΡΑΠΕΙΑ
Ασκήσεις εύρους κινήσεων και εξατομικευμένο πρόγραμμα ασκήσεων που θα υποδειχτεί από φυσικοθεραπευτή μπορεί να επιβραδύνει την απώλεια της λειτουργικότητας της άρθρωσης. Τεχνικές προστασίας της άρθρωσης, ζεστά και κρύα επιθέματα, νάρθηκες και ορθωτικά βοηθήματα για την στήριξη και ευθυγράμμιση των αρθρώσεων μπορεί επίσης να είναι χρήσιμα. Μερικές φορές οι φυσικοθεραπευτές χρησιμοποιούν ειδικά μηχανήματα για τη διοχέτευση μεγάλης θερμότητας ή ηλεκτρικής διέγερσης για την ελάττωση του πόνου και τη βελτίωση της κινητικότητας της άρθρωσης.Οι φυσικοθεραπευτές εργασίας μπορούν να κατασκευάσουν νάρθηκες για το χέρι ή τον καρπό και να σας εκπαιδεύσουν πώς να προστατεύετε και να χρησιμοποιείτε τις αρθρώσεις σας που έχουν προσβληθεί από αρθρίτιδα. Δείχνουν επίσης στους ασθενείς πώς να ανταποκρίνονται καλύτερα στα καθημερινά τους καθήκοντα στη δουλειά και στο σπίτι, παρά τους περιορισμούς που τους επιβάλλει η ρευματοειδής αρθρίτιδα. Συνιστώνται επίσης συχνές περίοδοι ανάπαυσης μεταξύ δραστηριοτήτων, καθώς και 8-10 ώρες ύπνος κάθε βράδυ.
Ομάδες στήριξης
Για πρόσθετες πληροφορίες και πηγές ενημέρωσης, αναζητήστε ομάδες στήριξης για τους πάσχοντες από αρθρίτιδα.
Πρόγνωση
Πρέπει να κάνετε τακτικά εξετάσεις αίματος και ούρων για να διαπιστώνετε αν τα φάρμακα που λαμβάνετε είναι αποτελεσματικά αλλά και για τυχόν παρενέργειες από αυτά.
Η ρευματοειδής αρθρίτιδα διαφέρει από άτομο σε άτομο. Tα άτομα με ρευματοειδή παράγοντα, αντισώματα αντι-CCP ή οζίδια κάτω από το δέρμα φαίνεται ότι πάσχουν από τη σοβαρότερη μορφή της ασθένειας. Επίσης τα άτομα που αναπτύσσουν ρευματοειδή αρθρίτιδα σε μικρότερες ηλικίες είναι πιθανότερο να δουν επιδείνωση στην υγεία τους πιο γρήγορα.
Πολλοί πάσχοντες από ρευματοειδή αρθρίτιδα εργάζονται κανονικά. Ωστόσο, μετά από πολλά χρόνια, περίπου το 10% από τους πάσχοντες αποκτά σοβαρή αναπηρία σε βαθμό που είναι αδύνατο να εκτελέσουν απλές καθημερινές συνήθειες, όπως το πλύσιμο, το ντύσιμο και το φαγητό.
Στο παρελθόν, ο μέσος όρος προσδόκιμου ζωής για τους πάσχοντες από αρθρίτιδα θα ήταν μειωμένο κατά 3-7 χρόνια. Εκείνοι που έπασχαν από σοβαρή μορφή της ασθένειας θα πέθαιναν 10-15 χρόνια νωρίτερα από το αναμενόμενο. Ωστόσο, καθώς η θεραπεία για τη ρευματοειδή αρθρίτιδα έχει σημειώσει πρόοδο, οι σοβαρές αναπηρίες και οι απειλητικές για τη ζωή επιπλοκές έχουν μειωθεί σημαντικά και πολλοί άνθρωποι απολαμβάνουν σχετικά ομαλή ζωή.
Επιπλοκές
Η ρευματοειδής αρθρίτιδα δεν είναι μόνο μια ασθένεια καταστροφική για τις αρθρώσεις. Μπορεί να επηρεάσει σχεδόν όλα τα όργανα.
Μια επιπλοκή που μπορεί να αποτελέσει απειλή για τη ζωή είναι όταν τα οστά της αυχενικής μοίρας χάσουν την ευστάθειά τους, ως αποτέλεσμα ρευματοειδούς αρθρίτιδας.
Η ρευματοειδής αγγειΐτιδα (φλεγμονή των αιμοφόρων αγγείων) είναι μια επίσης απειλητική για τη ζωή επιπλοκή της ρευματοειδούς αρθρίτιδας. Μπορεί να οδηγήσει σε δερματικά έλκη και μολύνσεις, αιμορραγικά στομαχικά έλκη και διαταραχές στα νεύρα που προκαλούν πόνο, μούδιασμα ή ‘μυρμήγκιασμα’. Η αγγειΐτιδα μπορεί επίσης να προσβάλει τον εγκέφαλο, τα νεύρα και την καρδιά, με επακόλουθο εγκεφαλικό, έμφραγμα, ή καρδιακή ανεπάρκεια.
Η ρευματοειδής αρθρίτιδα προκαλεί διόγκωση του εξωτερικού υμένα της καρδιάς (περικαρδίτιδα) και άλλες επιπλοκές σε σχέση με την καρδιά. Μπορεί επίσης να εκδηλωθεί φλεγμονή του μυοκαρδίου, που ονομάζεται μυοκαρδίτιδα. Και οι δύο αυτές παθήσεις μπορεί να οδηγήσουν σε καρδιακή ανεπάρκεια.
Η θεραπεία της ρευματοειδούς αρθρίτιδας μπορεί να έχει σοβαρές παρενέργειες. Αν διαπιστώσετε οποιαδήποτε παρενέργεια, απευθυνθείτε αμέσως στον γιατρό σας.
Πότε να απευθυνθείτε στον γιατρό σας
Απευθυνθείτε στον γιατρό σας αν νομίζετε ότι παρουσιάζετε συμπτώματα ρευματοειδούς αρθρίτιδας.
Πρόληψη
Δεν υπάρχει γνωστός τρόπος πρόληψης της ρευματοειδούς αρθρίτιδας. Ωστόσο, είναι συχνά πιθανόν να αποφευχθεί περαιτέρω βλάβη των αρθρώσεων με την έγκαιρη θεραπεία.
Διακόψτε το κάπνισμα. Οι έρευνες δείχνουν ότι ο κίνδυνος εκδήλωσης ρευματοειδούς αρθρίτιδας είναι σχεδόν διπλάσιος στους ενεργούς καπνιστές από ότι στους μη καπνιστές.
Επειδή η ρευματοειδής αρθρίτιδα προκαλεί επιπλοκές στα μάτια, οι πάσχοντες από αυτήν πρέπει να τα ελέγχουν τακτικά.
Ινομυαλγία
Ορισμός
Η ινομυαλγία είναι μία σύνηθες κατάσταση η οποία χαρακτηρίζεται από μακροχρόνιους πόνους σε ολόκληρο το σώμα, ευαισθησία στις αρθρώσεις, στους μύες, στους τένοντες και στους λοιπούς μαλακούς ιστούς. Η νόσος αυτή έχει επίσης συνδεθεί με αίσθημα κόπωσης, πρωινή δυσκαμψία, διαταραχές ύπνου, κεφαλαλγία, μούδιασμα χεριών και ποδιών, κατάθλιψη και άγχος.
Η ινομυαλγία μπορεί να εμφανιστεί ως μεμονωμένη πάθηση ή σε συνδυασμό με άλλες μυοσκελετικές παθήσεις, όπως η ρευματοειδής αρθρίτιδα και ο ερυθηματώδης λύκος.
Εναλλακτικοί ορισμοί
Ινο-μυοσύτιδα, συνδετικίτιδα.
Αίτια, συχνότητα και παράγοντες κινδύνου
Τα ακριβή αίτια που προκαλούν την ινομυαλγία παραμένουν άγνωστα. Φυσικά και ψυχικά τραύματα ενδέχεται να έχουν κάποια συνδρομή στην ανάπτυξη της πάθησης, ενώ υπάρχουν στοιχεία που υποδηλώνουν ότι οι ασθενείς που πάσχουν από την εν λόγο ασθένεια, εμφανίζουν μη φυσιολογική αντίδραση στον πόνο.
Οι διαταραχές ύπνου, μια κατάσταση που εμφανίζεται συχνά σε πάσχοντες από ινομυαλγία, έχει προταθεί ως μια πιθανή αιτία πρόκλησής της. Μια άλλη θεωρία συσχετίζει τα αίτια της ασθένειας με αλλαγές στο μεταβολισμό των σκελετικών μυών, που πιθανότατα προκαλείται από μειωμένη ροή του αίματος, που θα μπορούσε να προκαλέσει χρόνια κόπωση και αδυναμία.
Άλλες θεωρίες υποστηρίζουν ότι η πάθηση ενεργοποιείται από μολυσματικό μικρόβιο, όπως ένας ιός. Μέχρι σήμερα ωστόσο, δεν έχει ενοχοποιηθεί κάποιο μικρόβιο.
Τέλος, πιλοτικές μελέτες έχουν δείξει ότι η ασθένεια μπορεί να επηρεάζεται από κληρονομικούς παράγοντες, αν και τα στοιχεία είναι ακόμα πολύ πρώιμα για ασφαλή συμπεράσματα.
Η ινομυαλγία μπορεί να προσβάλει άντρες και γυναίκες όλων των ηλικιών, αλλά είναι πιο σύνηθες σε γυναίκες ηλικίας από 20 έως 50 ετών.
Συμπτώματα
Το χαρακτηριστικό κλινικό σύμπτωμα της ασθένειας είναι οι μακροχρόνιοι πόνοι σε όλο το σώμα, με ευδιάκριτα ευαίσθητα σημεία. Τα σημεία ευαισθησίας διαφέρουν από τα χαρακτηριστικά κλινικά σημεία που παρατηρούνται σε άλλα σύνδρομα πόνου. Σε αντίθεση με τα σημεία ευαισθησίας, τα κλινικά σημεία, μπορούν να εμφανιστούν μεμονωμένα και αντιπροσωπεύουν πηγή αντανακλαστικού πόνου, ακόμα και όταν δεν ασκείται πίεση άμεσα σε αυτά.
Ο πόνος που προκαλεί η ινομυαλγία συχνά μιμείται τον πόνο που αναπτύσσεται σε διάφορες μορφές αρθρίτιδας, χωρίς όμως να συνοδεύεται από χαρακτηριστικό πρήξιμο, την καταστροφή και την παραμόρφωση των αρθρώσεων που παρατηρείται σε άλλες ασθένειες, όπως στη ρευματοειδή αρθρίτιδα.
Ο πόνος στους μαλακούς ιστούς που προκαλεί η πάθηση, περιγράφεται ως βύθιος πόνος, αντανακλαστικός, βασανιστικός, βλητικός ή με αίσθημα καύσου και κυμαίνεται από ήπιος έως δριμύς. Οι ασθενείς αρκετά συχνά παρουσιάζουν δυσκαμψία και σωματικούς πόνους κατά την αφύπνιση.
Σε μερικούς ασθενείς, ο πόνος υποχωρεί κατά την διάρκεια της ημέρας κι επιδεινώνεται ξανά το απόγευμα, ενώ σε άλλους ο πόνος είναι συνεχής και διαρκεί όλο το εικοσιτετράωρο. Ο πόνος μπορεί να σημειώσει επιδείνωση κατά την εκτέλεση κάποιων δραστηριοτήτων, από τον κρύο και υγρό καιρό, καθώς κι από το άγχος και το στρες.
Παθογνωμικά Συμπτώματα:
- Σωματικά άλγη
- Χρόνιο άλγος μιμικού μυός (μυς του προσώπου)
- Αίσθημα κόπωσης
- Σύνδρομο ευερέθιστου εντέρου
- Μνημονικές και γνωστικές δυσκολίες
- Πολλαπλές ευαίσθητες περιοχές (σε μύες και αρθρώσεις) στην αυχενική χώρα, στους ώμους, στο στέρνο, στην οσφυϊκή χώρα, τους γοφούς, την κνημιαία ακρολοφία, τους αγκώνες και τα γόνατα
- Μούδιασμα και μυρμηκίαση
- Αίσθημα παλμών
- Μειωμένη αντοχή στη σωματική άσκηση
- Διαταραχές ύπνου
- Ένταση ή ημικρανίες
Σημεία και παρα-κλινικές εξετάσεις
Η διάγνωση της ινομυαλγίας απαιτεί την ύπαρξη ιστορικού τριών μηνών εκτενούς πόνου, καθώς και πόνο ή ευαισθησία σε τουλάχιστον 11 από τα 18 πιθανά ευαίσθητα σημεία του σώματος. Σε αυτά τα σημεία περιλαμβάνονται ινώδης ιστοί ή μύες:
- των άνω άκρων (και συγκεκριμένα στους αγκώνες)
- των γλουτών
- του θώρακος
- των γονάτων
- της οσφυϊκής χώρας
- του τραχήλου
- του θωρακικού κλωβού (πλευρές)
- των ώμων
- των μηρών
Σε μερικές περιπτώσεις ενδείκνυται να διεξαχθούν εργαστηριακές κι ακτινολογικές εξετάσεις που θα βοηθήσουν στην διάγνωση, με τον αποκλεισμό άλλων παθήσεων με παρόμοια συμπτώματα. Οι ακόλουθες παθήσεις έχουν συσχετιστεί με την ινομυαλγία ή παρουσιάζουν παρόμοια συμπτώματα:
- Καρκίνος
- Εκφυλιστική νόσος του αυχένα και της οσφυϊκής χώρας
- Σύνδρομο χρόνιας κόπωσης
- Κατάθλιψη
- Λοίμωξη HIV
- Υποθυρεοειδισμός
- Σύνδρομο ευερέθιστου εντέρου
- Νόσος του Lyme
- Ρευματοειδής αρθρίτιδα
- Διαταραχές ύπνου
Θεραπεία
Σε ήπιες περιπτώσεις, τα συμπτώματα μπορεί να εξαφανιστούν καθώς μειώνεται το στρες ή αλλάζει ο τρόπος ζωής του ασθενούς. Συνήθως ενδείκνυται μια θεραπεία που θα συνδυάζει την λήψη φαρμάκων με την επιμόρφωση του ασθενούς, την φυσιοθεραπεία και την παροχή συμβουλών. Πολλοί πάσχοντες από ινομυαλγία αναφέρουν ότι βρήκαν χρήσιμες τις ομάδες υποστήριξης.
Σε κάποιες περιπτώσεις, ορισμένες κατηγορίες αντικαταθλιπτικών σκευασμάτων συνταγογραφούνται για την αντιμετώπιση της ινομυαλγίας. Διάφορες μελέτες έδειξαν ότι όταν τα αντικαταθλιπτικά φάρμακα λαμβάνονται σε μικρές δόσεις, μπορούν να μειώσουν την κατάθλιψη, να χαλαρώσουν τους κρανιοπροσωπικούς και τους σκελετικούς μύες, να βελτιώσουν την ποιότητα του ύπνου και να απελευθερώσουν παυσίπονες ενδορφίνες.Κάποια φάρμακα που επιστρατεύονται είναι τα αντιφλεγμονώδη παυσίπονα και λοιπά φάρμακα που δρουν στις νευροδιαβιβαστές πόνου, όπως το Gabapentin.
Μια σωστή και ισορροπημένη διατροφή και η αποφυγή της καφεΐνης μπορεί να βοηθήσουν ώστε να μειωθούν τα προβλήματα ύπνου και να ελαττωθεί η ένταση των συμπτωμάτων. Επίσης, αλλαγές στον τρόπο ζωής που βελτιώσουν την ποιότητα ύπνου, μπορούν επίσης να δράσουν θετικά στην ινομυαλγία.
Σύμφωνα με ορισμένες μελέτες, το ιχθυέλαιο, οι συνδυασμοί μαγνησίου/ μηλικού οξέος ή οι βιταμίνες, μπορεί να αποβούν να είναι αποτελεσματικές. Η μείωση του στρες και η βελτίωση των τρόπων αντιμετώπισης του άγχους μπορούν επίσης να βοηθήσουν στην άμβλυνση οδυνηρών συμπτωμάτων.
Επίσης, ενδείκνυται η βελτίωση της φυσικής κατάστασης μέσω της σωματικής άσκησης, καθώς μελέτες έχουν δείξει ότι τα συμπτώματα της ινομυαλγίας μπορούν να ανακουφιστούν με την αεροβική άσκηση. Ο καλύτερος τρόπος για να αρχίσει κανείς ένα πρόγραμμα εξάσκησης είναι να ξεκινήσει με σύντομες συνεδρίες λίγων λεπτών ήπιας σωματικής άσκησης, όπως το περπάτημα και το κολύμπι. Η χρονική διάρκεια της κάθε συνεδρίας μπορεί να αυξάνεται σταδιακά, όσο είναι ανεκτό. Οι προσπάθειες που καταβάλει κανείς ώστε να διατηρήσει ένα πρόγραμμα εξάσκησης σε βάθος χρόνου, συχνά αποτυγχάνουν γιατί ξεκινά πολύ επιθετικά, με συνεδρίες μεγαλύτερες σε διάρκεια ή ένταση από το ενδεδειγμένο. Αν ξεκινήσετε με ένα ήπιο και χαλαρό πρόγραμμα άσκησης, έχετε μεγαλύτερες πιθανότητες, να το μετατρέψετε σε ένα αποτελεσματικό πρόγραμμα που θα τηρήσετε σε βάθος χρόνου.
Ξεκινώντας ήπια, βοηθάτε τους σφιχτούς και πονεμένους μύες να διαταθούν και να κινητοποιηθούν. Η υψηλής έντασης αεροβική άσκηση και η γυμναστική με βάρη, μπορεί να προκαλέσουν αυξανόμενη δυσφορία. Τα συμπτώματα μπορούν να ανακουφιστούν με ήπιες διατάσεις κι ελαφρύ μασάζ, με βελονοθεραπεία, με βελονισμό και τεχνικές χαλάρωσης.
Σοβαρές περιπτώσεις ινομυαλγίας, ίσως χρειαστούν παραπομπή σε κλινική πόνου.
Πρόγνωση
Η ινομυαλγία είναι ένα σύνηθες και χρόνιο πρόβλημα. Τα συμπτώματα μερικές φορές βελτιώνονται. Σε άλλες περιπτώσεις τα συμπτώματα μπορεί να επιδεινωθούν και να συνεχίσουν επί μήνες ή και χρόνια. Η λύση είναι να αναζητήσετε επαγγελματική βοήθεια, η οποία θα αποτελεί μία πολυσύνθετη προσέγγιση στη διαχείριση και τη θεραπεία της ασθένειας. Μέχρι σήμερα, δεν αποδεικνύεται ότι η ινομυαλγία συμβάλει στην αύξηση της πιθανότητας θανάτου.
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε το ιατρό σας εάν εμφανίζετε συμπτώματα ινομυαλγίας.
Πρόληψη
Δεν υπάρχει κάποια αποδεδειγμένη μέθοδος πρόληψης εμφάνισης της ινομυαλγίας. Παρ’ όλα αυτά και με την πάροδο των χρόνων, τόσο η θεραπευτική αγωγή όσο και η διαχείριση της ασθένειας έχουν βελτιωθεί.
Καρκίνος Πνεύμονος - Μικροκυτταρικός
Ορισμός
Ο μικροκυτταρικός καρκίνος του πνεύμονα αποτελεί έναν τύπο καρκίνο του πνεύμονος με ταχεία ανάπτυξη. Η εξάπλωσή του είναι πολύ γρηγορότερη, απ’ ότι του μη – μικροκυτταρικού καρκίνου του πνεύμονα.
Υπάρχουν τρεις διαφορετικές κατηγορίες μικροκυτταρικού καρκίνου του πνεύμονα:
- Μικροκυτταρικό καρκίνωμα πνεύμονος (κλασικός)
- Συνδυασμός μικρο / μεγακυτταρικού καρκινώματος
- Συνδυασμός μικροκυτταρικού με πλακώδες καρκίνωμα ή αδενοκαρκίνωμα
Στην πλειοψηφία επικρατούν οι μικροκυτταρικοί τύποι καρκίνου του πνεύμονα της πρώτης κατηγορίας.
Εναλλακτικοί ορισμοί
Καρκίνος – του πνεύμονα – μικροκυτταρικός, μικροκυτταρικός καρκίνος του πνεύμονα
Δείτε επίσης
Αίτια, συχνότητα και παράγοντες κινδύνου
Το 15 % περίπου των περιπτώσεων καρκίνου του πνεύμονα, είναι μικροκυτταρικού τύπου. Παρατηρείται ελαφρώς συχνότερα στους άνδρες απ’ ότι στις γυναίκες.
Σχεδόν σε όλες τις περιπτώσεις μικροκυτταρικού καρκίνου του πνεύμονα, οι ασθενείς είναι καπνιστές. Σπάνια παρατηρείται η πάθηση σε άτομα που δεν κάπνισαν ποτέ.
Ο μικροκυτταρικός καρκίνος του πνεύμονα είναι η πιο επιθετική μορφή καρκίνου του πνεύμονα. Συνήθως πρωτοεμφανίζεται στους αεραγωγούς (βρόγχους) κεντρικά στο θώρακα. Παρόλο το μικρό αρχικό τους μέγεθος, τα καρκινικά κύτταρα, παρουσιάζουν ταχεία ανάπτυξη, δημιουργώντας ευμεγέθη όγκους. Οι όγκοι αυτοί με τη σειρά τους, εξαπλώνονται ταχύτατα (μετάσταση) σε άλλα σημεία του σώματος, περιλαμβάνοντας τον εγκέφαλο, το ήπαρ και τα οστά.
Συμπτώματα
- Αιματηρά πτύελα (φλέγμα)
- Θωρακικό άλγος
- Βήχας
- Ανορεξία
- Διακοπές στην αναπνοή
- Απώλεια σωματικού βάρους
- Συριγμός (συρίττουσα αναπνοή)
Άλλα συμπτώματα που πιθανόν να εμφανιστούν στην πάθηση αυτή είναι:
- Οίδημα προσώπου
- Πυρετός
- Διαταραχές ή αλλαγές στη χροιά της φωνής
- Δυσκολίες κατάποσης
- Αδυναμία
Σημεία και παρα-κλινικές εξετάσεις
Ο ιατρός σας θα προβεί σε φυσική εξέταση και στη λήψη ατομικού σας ιστορικού. Θα ερωτηθείτε για το αν καπνίζετε, κι αν καπνίζετε, για την ποσότητα και τη χρονική διάρκεια αυτού.
Κατά την ακρόαση των πνευμόνων με στηθοσκόπιο, ο ιατρός, μπορεί να αντιληφθεί την ύπαρξη υγρού στην περιφέρειά τους ή ζώνες τμηματικής ατελεκτασίας. Καθένα από αυτά τα ευρήματα μπορούν να αποτελούν ένδειξη (όχι απόδειξη) καρκίνου του πνεύμονα.
Ο μικροκυτταικός καρκίνος του πνεύμονα, ωστόσο ήδη βρίσκεται σε μεταστατικό στάδιο, συνήθως όταν τίθεται η αγωγή του.
Μπορούν να διεξαχθούν οι ακόλουθες εξετάσεις:
- Σπινθηρογράφημα οστών
- Ακτινογραφία θώρακος
- Πλήρη αρίθμηση αίματος (CBC)
- Αξονική τομογραφία
- Εξετάσεις ηπατικής λειτουργίας
- Μαγνητική τομογραφία
- Τομογραφία με εκπομπή ποζιτρονίων (PET)
- Εξέταση πτυέλων (κυτταρολογική ανίχνευση καρκινικών κυττάρων)
- Θωρακοκέντηση (αφαίρεση υγρού από τη θωρακική κοιλότητα πέριξ των πνευμόνων)
Σε κάποιες περιπτώσεις, ο ιατρός, ίσως χρειαστεί να προβεί σε λήψη δείγματος ιστού από το πνευμονικό παρέγχυμα, προκειμένου να γίνει σε αυτό μικροσκοπική εξέταση. Αυτό ονομάζεται βιοψία. Κάτι τέτοιο μπορεί να διεξαχθεί με διάφορες τεχνικές:
- Βρογχοσκόπηση συνδυασμένη με βιοψία
- Βιοψία δια βελόνης υπό καθοδήγηση από αξονικό τομογράφο
- Ενδοσκοπικό υπερηχογράφημα με παράλληλη βιοψία
- Μεσοθωρακοσκόπηση με παράλληλη βιοψία
- Ανοικτή βιοψία πνεύμονος
- Εργαστηριακές εξετάσεις πλευριτικού υγρού - πλευριτική βιοψία
Συνήθως στην περίπτωση που η βιοψία αποβεί θετική για καρκίνο, διεξάγονται κι άλλες ακτινοσκοπικές εξετάσεις, προς σταδιοποίηση πλέον του καρκίνου. Πάρα τα’ ταύτα, το παραδοσιακό σύστημα σταδιοποίησης που χρησιμοποιεί νούμερα προκειμένου να χαρακτηρίσει το στάδιο του καρκίνου, δε βρίσκει εφαρμογή σε ασθενείς με μικροκυτταρικό καρκίνο του πνεύμονα. Αντιθέτως ο μικροκυτταρικός καρκίνος του πνεύμονα σταδιοποιείται ως εξής:
- Περιορισμένος (ο καρκίνος εντοπίζεται μόνο στο θώρακα κι αντιμετωπίζεται με ακτινοθεραπεία)
- Εκτεταμένος (ο καρκίνος έχει εξαπλωθεί κι εκτός θώρακα).
Η πλειοψηφία των περιπτώσεων βρίσκεται ήδη σε εκτεταμένα στάδια.
Θεραπεία
Ακριβώς επειδή ο μικροκυτταρικός καρκίνος του πνεύμοναC παρουσιάζει ταχύτατη εξάπλωση στο λοιπό σώμα, η θεραπευτική αγωγή οφείλει να περιλαμβάνει καρκινοτοξικά σκευάσματα (χημειοθεραπεία) είτε per os (δια του στόματος) είτε ενδοφλέβια.
- Η χημειοθεραπεία μπορεί να συνδυαστεί με ακτινοθεραπεία των πνευμόνων σε ασθενείς με περιορισμένη νόσο
Ακριβώς επειδή ο μικροκυτταρικός καρκίνος του πνεύμονα έχει ήδη σημειώσει μεταστατικό χαρακτήρα μέχρι τη διάγνωσή του, η χειρουργική επέμβαση δεν έχει να προσφέρει πολλά. Κάτι τέτοιο θα μπορούσε να ληφθεί υπ’ όψιν μονάχα στην περίπτωση μονήρους όγκου, δίχως μεταστάσεις, με συμπληρωματική χημειοθεραπεία ή ακτινοθεραπεία στο τέλος.
Ο συνδυασμός χημειοθεραπείας κι ακτινοθεραπείας, εφαρμόζονται ως θεραπευτικό σχήμα σε ασθενείς με εκτεταμένο SCLC, μολονότι επιτυγχάνει ανακούφιση των συμπτωμάτων κι όχι ουσιαστική ίαση της νόσου.
Αρκετά συχνά ο μικροκυτταρικός καρκίνος του πνεύμονα, ενώ ήδη έχει αναπτύξει εγκεφαλικές μεταστάσεις, δε σημειώνονται συμπτώματα ή άλλα σημεία καρκίνου του εγκεφάλου, με αποτέλεσμα η ακτινοθεραπεία του εγκεφάλου να εφαρμόζεται σε ασθενείς, ακόμη και με μικρό μέγεθος καρκίνου ή σε ασθενείς με θετική αντίδραση στην πρώτη συνεδρία χημειοθεραπείας. Η μέθοδος αυτή ονομάζεται προφυλακτική κρανιακή ακτινοβολία (PCI).
Πρόγνωση
Η θετική έκβαση της πορείας του ασθενούς, εξαρτάται από την επέκταση του καρκίνου του πνεύμονα.
Δίχως θεραπεία, ο μέσος όρος επιβίωσης κυμαίνεται από 2 έως 4 μήνες. Με θεραπευτική αγωγή, το προσδόκιμο επιβίωσης ανέρχεται σε 6 ως 12 μήνες< σε ασθενείς με εκτεταμένη νόσο. Σχεδόν το 10 % των ασθενών με περιορισμένο καρκίνο του πνεύμονα δε θα εμφανίσουν κάποια ένδειξη καρκίνου για τουλάχιστον 2 έτη.
Αυτός ο τύπος καρκίνου είναι υπερβολικά νοσηρός. Μόνον το 6 % των ασθενών που πάσχουν από αυτόν, βρίσκονται εν ζωή, 5 χρόνια μετά τη διάγνωσή τους.
Επιπλοκές
- Μεταστάσεις σε άλλα σημεία του σώματος
- Παρενέργειες της χειρουργικής παρέμβασης, της χημειοΨεραπείας ή τΗς ακτινοθεραπείας.
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε τον Ιατρό σας αν παρουσιάσετε συμπτώματα καρκίνου του πνεύμονα (ιδίως αν είστε καπνιστής).
Πρόληψη
Εάν καπνίζετε, σταματήστε το. Ποτέ δεν είναι αργά να το σταματήσετε. Επί πρόσθετα, αποφύγετε το παθητικό κάπνισμα.
Η τακτική ακτινοσκόπηση για καρκίνο του πνεύμονα, δε συνίσταται. Παρά το μεγάλο αριθμό μελετών επί του θέματος, οι ειδικοί αποφάνθηκαν ότι, στη φάση αυτή τουλάχιστον μία ακτινοσκόπηση δεν έχει κάτι να προσφέρει στην αύξηση της πιθανότητας ίασης κάποιου ασθενούς.
Κολπική μαρμαρυγή
Ορισμός
Η κολπική μαρμαρυγή / κολπικός πτερυγισμός (A-fib) αποτελεί μια διαταραχή του καρδιακού ρυθμού (αρρυθμία). Συνήθως περιλαμβάνει έναν πολύ γρήγορο καρδιακό παλμό, κατά τον οποίο οι άνω καρδιακές κοιλότητες (κόλποι) δέχονται διέγερση προς σύσπαση κατά έναν μη φυσιολογικό και αδιοργάνωτο ρυθμό.
Αίτια, συχνότητα και παράγοντες κινδύνου
Οι αρρυθμίες προκαλούνται κατά κανόνα από κάποια διακοπή της φυσιολογικής ηλεκτρικής αγωγιμότητας της καρδιάς.
Υπό φυσιολογικές συνθήκες οι τέσσερις κοιλότητες της καρδιάς (οι δύο κόλποι και οι δύο κοιλίες) συσπώνται κατά πολύ ειδικό ρυθμό συνεργίας. Η ηλεκτρική ώση που ενεργοποιεί τη συνεργική σύσπαση της καρδιάς, ξεκινά από το φλεβοκολπικό κόμβο (βηματοδότης). Ο κόμβος αυτός είναι ο φυσικός βηματοδότης της καρδιάς.
Το ερέθισμα ξεκινώντας από το φλεβοκολπικό κόμβο (βηματοδότης), πορεύεται δια μέσου και των δύο άνω κοιλοτήτων (κόλπων). Στη συνέχεια διαπερνά έναν άλλο κόμβο (τον κολποκοιλιακό κόμβο – AV node) και τέλος διασχίζει και τις δύο κατώτερες κοιλότητες ( κοιλίες). Με την πορεία αυτή, αγωγής του ηλεκτρικού ερεθίσματος, δύναται στις κοιλότητες να μπορούν να συσπώνται συνεργικά μεταξύ τους.
Στην κολπική μαρμαρυγή, ο κόλπος ενεργοποιείται και συσπάται με πολύ γρήγορο και διαφορετικό από το φυσιολογικό ρυθμό. Οι ηλεκτρικές ώσεις μεταφέρονται στις κοιλίες κατά παράδοξο τρόπο. Το γεγονός αυτό οδηγεί στη μη φυσιολογική σύσπαση των κοιλιών και συνεπώς σε παράδοξο (συνήθως γρήγορο) παλμό.
Στον κολπικό πτερυγισμό, παρά την πολύ γρήγορη σύσπαση των κοιλιών, διατηρείται ο φυσιολογικός ρυθμός.
Όταν η κολπική μαρμαρυγή / κολπικός πτερυγισμός συνοδεύει μια κατάσταση γνωστή ως σύνδρομο νοσούντος φλεβοκόμβου, ο κολπικός κόμβος πιθανότατα δε λειτουργεί φυσιολογικά. Ο καρδιακός ρυθμός μπορεί να κυμαίνεται από πολύ αργός, έως πολύ γρήγορος. Η κατάσταση αυτή, ίσως και να οδηγήσει σε ανεπαρκή αιματική τροφοδοσία του οργανισμού.
Η κολπική μαρμαρυγή επηρεάζει τόσο τους άνδρες, όσο και τις γυναίκες. Με την ηλικία, αυξάνονται και οι πιθανότητες εμφάνισής της.
Τα αίτια της κολπικής μαρμαρυγής περιλαμβάνουν:
- Κατανάλωση αλκοόλ (κυρίως το μεθύσι)
- Συμφορητική καρδιακή ανεπάρκεια
- Στεφανιαία νόσο (ιδίως μετά από καρδιακό επεισόδιο ή bypass στεφανιαίων αρτηριών)
- Χειρουργική επέμβαση καρδιάς
- Υψηλή αρτηριακή πίεση (υπέρταση)
- Υπερτροφική μυοκαρδιοπάθεια
- Φάρμακα
- Υπερενεργητικός θυροειδής αδένας (υπερθυρεοειδισμός)
- Περικαρδίτιδα
- Καρδιακή βαλβιδοπάθεια (ιδίως η στένωση μιτροειδούς και η μιτροειδική παλινδρόμηση)
Συμπτώματα
Είναι δυνατόν να μην αντιλαμβάνεται κάποιος ότι δεν έχει φυσιολογικό καρδιακό ρυθμό, ιδίως εάν αυτό συμβαίνει για αρκετό χρονικό διάστημα.
Τα συμπτώματα περιλαμβάνουν:
- Παλμός με χαρακτήρα τραχύ, κτυπητό, άγχους, πτερυγίματος ή υπερβολικά αργό
- Παλμός με χαρακτήρα φυσιολογικού ή μη ρυθμού
- Αίσθημα παλμών
- Διακοπές αναπνοής κατά την κατάκλιση
- Σύγχυση
- Ζάλη, αίσθημα ελαφροκεφαλιάς
- Λιποθυμία
- Αίσθημα κόπωσης
Υποσημείωση: τα συμπτώματα ίσως παρουσιαστούν ή εξαφανιστούν απότομα.
Σημεία και παρα-κλινικές εξετάσεις
Ο οικογενειακός σας ιατρός, ίσως με τη βοήθεια στηθοσκοπίου, ακροαστεί έναν ταχύ καρδιακό ρυθμό. Ο παλμός μπορεί να έχει χαρακτήρα γρήγορο, παράδοξο ή και τα δύο μαζί. Ο φυσιολογικός ρυθμός κυμαίνεται από 60 – 100 χτύπους το λεπτό, ενώ στην κοιλιακή μαρμαρυγή μπορεί να φτάσει 100 – 175. Η αρτηριακή πίεση συνήθως είναι φυσιολογική ή ίσως και λίγο χαμηλότερη.
Με το ΗΛΚ (ηλεκτροκαρδιογράφημα) είναι φανερή η κολπική μαρμαρυγή ή ο κολπικός πτερυγισμός. Σε κάποιες μεμονωμένες περιπτώσεις (σποραδικά), ίσως και να χρειαστεί η συνεχής περιπατητική καρδιακή παρακολούθηση με τη βοήθεια του Holter monitor (24ώρου).
Εξετάσεις που μπορούν να αποκαλύψουν την αιτιοπαθογόνο καρδιακή νόσο είναι:
- Στεφανιαία αγγειογραφία
- Υπέρηχος καρδίας
- Ηλεκτροφυσιολογική μελέτη (ΗΦΜ)
- Συστήματα Δοκιμασίας Κοπώσεως
- Εξετάσεις πυρηνικής απεικόνισης
Θεραπεία
Σε κάποιες περιπτώσεις, η κολπική μαρμαρυγή χρήζει άμεσης αγωγής, προκειμένου να επανέλθει ο φυσιολογικός καρδιακός ρυθμός. Η αγωγή αυτή περιλαμβάνει ηλεκτρική καρδιοανάταξη ή τη χρήση ενδοφλέβιων ( IV ) σκευασμάτων, όπως το dofetilide, την amiodarone ή το ibutilide. Γενικά, η χρήση φαρμακευτικών σκευασμάτων απαιτείται ώστε να διατηρείται σε φυσιολογικά επίπεδα ο καρδιακός ρυθμός.
Οι μακροχρόνιες αγωγές εξαρτώνται από την αιτία πρόκλησης της κολπικής μαρμαρυγής ή κολπικού πτερυγίσματος. Φαρμακευτικά σκευάσματα που μειώνουν τον καρδιακό ρυθμό είναι:
- Τα beta-blockers
- Οι ανταγωνιστές διαύλων ασβεστίου
- Δακτυλίτιδα
Τα αντιαρρυθμικά σκευάσματα ίσως βοηθήσουν στην επαναφορά του φυσιολογικού καρδιακού ρυθμού. Παρά την πετυχημένη δράση των σκευασμάτων αυτών, σε αρκετούς ασθενείς, προκαλούν σοβαρές παρενέργειες. Σε πολλούς πάσχοντες, οι οποίοι βρίσκονται υπό αγωγή με αντιαρρυθμικά, η κολπική μαρμαρυγή υποτροπιάζει.
Αντιπηκτικά, όπως η ηπαρίνη και η βαρφαρίνη (κουμαρικά), μειώνουν τον κίνδυνο κυκλοφορίας θρόμβου αίματος στον οργανισμό (όπως για παράδειγμα πρόκλησης εγκεφαλικού). Ωστόσο, επειδή τα σκευάσματα αυτά αυξάνουν και την πιθανότητα αιμορραγιών, δεν μπορούν να ληφθούν από όλους τους ασθενείς. Αντιαιμοπεταλιακά σκευάσματα, όπως η ασπιρίνη ή το clopidogrel, μπορούν επίσης να συνταγογραφηθούν. Ο ιατρός σας θα αποφανθεί, αφού λάβει υπ’ όψιν την ηλικία σας κι άλλες πιθανές παθολογικές σας καταστάσεις, ποια σκευάσματα ταιριάζουν στην αγωγή σας.
Κάποιοι ασθενείς με κολπική μαρμαρυγή, με ταχύτατους καρδιακούς παλμούς και μη ανοχή στη φαρμακευτική αγωγή, προφανώς χρήζουν μια διαδικασία κολπικού καθετηριασμού, γνωστή ως (χειρουργική εξαίρεση) εκτομή με την εφαρμογή ραδιοσυχνοτήτων.
Σε αρκετούς ασθενείς με κολπικό πτερυγισμό, αυτή η χειρουργική εξαίρεση με την εφαρμογή ραδιοσυχνοτήτων, είναι ικανή να θεραπεύσει την αρρυθμία και να θεωρείται ως αγωγή εκλογής. Κάποιοι ασθενείς με κολπική μαρμαρυγή και πολύ γρήγορο καρδιακό ρυθμό, ίσως χρειαστούν άμεση εξαίρεση ραδιοσυχνοτήτων, με καθετηριασμό απ΄ ευθείας στην κολποκοιλιακή συνένωση (την περιοχή, όπου υπό φυσιολογικές συνθήκες, γίνεται η διήθηση των ερεθισμάτων ερχόμενα από τους κόλπους, προτού συνεχίσουν την πορεία τους προς τις κοιλίες).
Κάτι τέτοιο όμως οδηγεί σε απόλυτο καρδιακό block, που με τη σειρά του, χρήζει αγωγής με μόνιμο βηματοδότη.
Πρόγνωση
Η διαταραχή αυτή τίθεται συνήθως υπό τον έλεγχο, με αγωγή. Πολλοί από τους ασθενείς με κολπική μαρμαρυγή, ακολουθούν αρκετά ικανοποιητική πορεία.
Η κολπική μαρμαρυγή ωστόσο παρουσιάζει την τάση να παίρνει χρόνια μορφή. Μπορεί να υποτροπιάζει, ακόμη και σε ασθενείς υπό αγωγή.
Επιπλοκές
- Λιποθυμία (συγκοπή) εάν η κολπική μαρμαρυγή κι ο κολπικός πτερυγισμός προκαλέσουν υπερβολικά γρήγορο ή αργό παλμό
- Καρδιακή ανεπάρκεια
- Εγκεφαλικό επεισόδιο, εάν θρόμβοι / πήγματα αίματος, αποκολλήσουν και μεταφερθούν στον εγκέφαλο (αντιπηκτικά, όπως η ηπαρίνη και η βαρφαρίνη, μειώνουν αυτόν τον κίνδυνο).
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε τον οικογενειακό σας ιατρό αν εμφανίσετε συμπτώματα κολπικής μαρμαρυγής ή πτερυγισμού.
Πρόληψη
Ακολουθήστε τις συστάσεις του οικογενειακού σας ιατρού, όσον αφορά την αγωγή και την αντιμετώπιση αιτιοπαθογόνων διαταραχών. Αποφύγετε τη κατανάλωση αλκοόλ που καταλήγει σε μεθύσι.
Σκολίωση
Ορισμός
Σκολίωση είναι η κύρτωση της σπονδυλικής στήλης. Η σπονδυλική στήλη παρουσιάζει δηλαδή απόκλιση από το κέντρο ή προς τα πλάγια.
Εναλλακτικοί ορισμοί
Κυρτότητα της σπονδυλικής στήλης, Κυφοσκολίωση
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Υπάρχουν τρία γενικά αίτια για τη δημιουργία σκολίωσης:
- Η συγγενής (εκ γενετής) σκολίωση οφείλεται σε προβληματικό σχηματισμό της σπονδυλικής στήλης ή σε ανώμαλο διαχωρισμό των πλευρών κατά την παραμονή στη μήτρα ή κατά τα πρώτα χρόνια ζωής.
- Η νευρομυϊκή σκολίωση οφείλεται σε προβλήματα όπως η μυϊκή ατροφία ή η παράλυση εξαιτίας ασθενειών όπως η παράλυση της σπονδυλικής στήλης, η μυϊκή δυστροφία, η δισχιδής ράχη ή η πολιομυελίτιδα.
- Η ιδιοπαθής σκολίωση είναι σκολίωση αγνώστου αιτιολογίας. Είναι ο συνηθέστερος τύπος σκολίωσης στους εφήβους.
- Μερικά άτομα έχουν την τάση να κυρτώνουν τη σπονδυλική στήλη. Οι περισσότερες περιπτώσεις αφορούν τα κορίτσια. Οι κυρτώσεις συνήθως επιδεινώνονται με την ηλικία. Η νηπιακή και παιδική σκολίωση είναι πιο σπάνια και προσβάλλει εξίσου αγόρια και κορίτσια.
Συμπτώματα
Ο γιατρός μπορεί να υποψιαστεί την ύπαρξη σκολίωσης από έναν ανασηκωμένο ώμο ή έναν ανυψωμένο γοφό, ενώ κάποιος που δεν είναι εκπαιδευμένος δεν παρατηρεί την κύρτωση στα πρώιμα στάδιά της.
Άλλα συμπτώματα είναι:
- Πόνος ψηλά ή χαμηλά στην πλάτη
- Κούραση
- Ώμοι ή γοφοί που φαίνονται άνισοι
- Αφύσικη κύρτωση της σπονδυλικής στήλης προς τη μία πλευρά
Σημείωση: Η κυφοσκολίωση είναι η ταυτόχρονη ύπαρξη σκολίωσης και κύφωσης (χαρακτηρίζεται από καμπούριασμα).
Δείτε επίσης: Κύφωση
Ενδείξεις και εξετάσεις
Ο γιατρός πραγματοποιεί κατ’ αρχάς κλινική εξέταση κατά την οποία - μεταξύ άλλων - θα κάνει στον ασθενή το τεστ της επίκυψης προκειμένου να προσδιορίσει την κύρτωση. Η γωνία της κύρτωσης στη φυσική εξέταση μπορεί να υποτιμηθεί σε σχέση με εκείνη που θα δείξει η ακτινογραφία, για τον λόγο αυτό σε κάθε περίπτωση παιδιού που παρουσιάζει κύρτωση είναι πολύ πιθανό να ζητηθεί ακτινογραφία. Ο γιατρός θα κάνει και νευρολογική εξέταση προκειμένου να διαπιστώσει αν υπάρχουν αλλαγές στη μυϊκή δύναμη, την αίσθηση ή τα ανακλαστικά.
Στις εξετάσεις περιλαμβάνονται:
- Απεικονιστική μέτρηση της γωνίας της κύρτωσης με σκολιόμετρο (κλισιόμετρο)
- Ακτινογραφίες σπονδυλικής στήλης (από εμπρός και από τα πλάγια)
- Μαγνητική τομογραφία (αν υπάρξουν αλλαγές νευρολογικής φύσεως κατά την εξέταση ή αν οι ακτινογραφίες δείξουν κάτι αφύσικο)
Θεραπεία
Η θεραπεία προσδιορίζεται από το είδος της σκολίωσης, το μέγεθος και το σημείο της κύρτωσης και από το περιθώριο ανάπτυξης που αναμένεται να έχει ο ασθενής. Οι περισσότερες περιπτώσεις ιδιοπαθούς εφηβικής σκολίωσης (λιγότερο από 20 μοίρες γωνίας της κύρτωσης) δεν απαιτούν θεραπεία, αλλά θα πρέπει να επανελέγχονται κάθε 6 μήνες.
Καθώς η κύρτωση επιδεινώνεται (γωνία πάνω από 25 με 30 μοίρες σε ένα παιδί που βρίσκεται στην ανάπτυξη), συνήθως συνιστάται νάρθηκας ώστε να επιβραδυνθεί η εξέλιξη της κύρτωσης. Χρησιμοποιούνται πολλά και διαφορετικά είδη ναρθήκων.
- Κάθε νάρθηκας είναι διαφορετικός ενώ υπάρχουν διάφοροι τρόποι χρήσης και εφαρμογής του καθένα. Η επιλογή του κατάλληλου νάρθηκα και του τρόπου εφαρμογής του εξαρτάται από πολλούς παράγοντες, συμπεριλαμβανομένων των χαρακτηριστικών της συγκεκριμένης κύρτωσης. Ο κατάλληλος νάρθηκας θα αποφασιστεί από κοινού μεταξύ γιατρού και ασθενούς.
- Ο ραχιαίος νάρθηκας δεν αντιστρέφει την κύρτωση. Αντίθετα, ασκεί πίεση για να βοηθήσει να ισιώσει η σπονδυλική στήλη. Ο νάρθηκας μπορεί να προσαρμόζεται ανάλογα με την ανάπτυξη του ατόμου. Ο νάρθηκας δεν προσφέρει τίποτα στη συγγενή ή τη νευρομυϊκή σκολίωση ενώ είναι λιγότερο αποτελεσματικός στη νηπιακή και την παιδική ιδιοπαθή σκολίωση.
Η επιλογή του χρόνου χειρουργικής επέμβασης ποικίλλει. Αφότου τα οστά του σκελετού παύουν να αναπτύσσονται , η κύρτωση δεν αναμένεται να επιδεινωθεί. Για τον λόγο αυτό, ο χειρουργός θα περιμένει πιθανότατα μέχρι να πάψει να αναπτύσσεται ο σκελετός του παιδιού σας. Αλλά το παιδί μπορεί να χρειαστεί επέμβαση πριν από τη φάση αυτή αν η κύρτωση στη σπονδυλική στήλη είναι μεγάλη ή επιδεινώνεται με ταχύτητα. Κυρτώσεις με γωνία πάνω από 40 μοίρες και μεγαλύτερες συνήθως απαιτούν χειρουργική επέμβαση.
Η χειρουργική επέμβαση συνίσταται στην αποκατάσταση της κλίσης (αν και όχι ολοκληρωτικά) και στη σύμπτυξη των οστών στο σημείο της κύρτωσης. Τα οστά συγκρατούνται με μία ή δύο μεταλλικές ράβδους με άγκιστρα και βίδες έως ότου το οστό συμπτυχθεί φυσιολογικά. Ορισμένες φορές η χειρουργική επέμβαση πραγματοποιείται με τομή στην πλάτη, στην κοιλιά ή κάτω από τα πλευρά. Είναι πιθανόν να χρειάζεται νάρθηκας για τη σταθεροποίηση της σπονδυλικής στήλης μετεγχειρητικά.
Οι περιορισμοί που επιβάλλουν οι θεραπείες είναι συχνά δυσάρεστοι και μπορεί να απειλήσουν την εικόνα που έχουν για τον εαυτό τους ιδιαίτερα οι έφηβοι. Για τον λόγο αυτό είναι πολύ σημαντική η συναισθηματική υποστήριξη.
Οι φυσικοθεραπευτές και οι ορθωτικοί (ειδικοί στην εφαρμογή ορθοπεδικών βοηθημάτων) μπορούν να βοηθήσουν στην επεξήγηση κάθε θεραπείας και εξασφαλίζουν την άνετη εφαρμογή των ναρθήκων.
Πρόγνωση
Η εξέλιξη εξαρτάται από το αίτιο, το σημείο και τη σοβαρότητα της κύρτωσης. Όσο μεγαλύτερη η κύρτωση, τόσο μεγαλύτερος ο κίνδυνος να επιδεινωθεί μετά το τέλος της ανάπτυξης.
Όσο μεγαλύτερη η κύρτωση της σπονδυλικής στήλης, τόσο μεγαλύτερη η πιθανότητα να επιδεινωθεί η σκολίωση με την ολοκλήρωση της ανάπτυξης. Σοβαρή σκολίωση (κυρτώσεις στη σπονδυλική στήλη γωνίας μεγαλύτερης των 100 μοιρών) μπορεί να προκαλέσει αναπνευστικά προβλήματα.
Οι ήπιες περιπτώσεις και μόνο με τη χρήση νάρθηκα έχουν καλή εξέλιξη. Τα άτομα αυτά συνήθως δεν αντιμετωπίζουν προβλήματα μακροπρόθεσμα, εκτός από έναν πόνο χαμηλά στην πλάτη που αυξάνεται με την πάροδο των χρόνων. Τα άτομα με ιδιοπαθή σκολίωση που έχουν υποβληθεί σε διορθωτική χειρουργική επέμβαση έχουν συνήθως πολύ καλή εξέλιξη και απολαμβάνουν μια δραστήρια και υγιή ζωή.
Οι ασθενείς με νευρομυϊκή σκολίωση έχουν να αντιμετωπίσουν μια πολύ σοβαρότερη διαταραχή (όπως η παράλυση της σπονδυλικής στήλης ή μυϊκή δυστροφία), για τον λόγο αυτό οι στόχοι τους είναι πολύ διαφορετικοί. Συχνά, για παράδειγμα, ο στόχος της χειρουργικής επέμβασης είναι να επιτρέψει σε ένα παιδί να μπορεί να κάθεται (με ίσια την πλάτη) στην αναπηρική καρέκλα.
Τα βρέφη με συγγενή σκολίωση αντιμετωπίζουν μια σειρά από γενετικές ανωμαλίες. Η αντιμετώπιση αυτής της πάθησης είναι δύσκολη και απαιτεί συχνά πολλαπλές χειρουργικές επεμβάσεις.
Επιπλοκές
• Ψυχολογικά προβλήματα ή χαμηλή αυτοεκτίμηση μπορεί να εκδηλωθούν ως αποτέλεσμα της ασθένειας ή της θεραπείας της (συγκεκριμένα, αν φοράει κανείς νάρθηκα)
• Αποτυχία του οστού να συμπτυχθεί (πολύ σπάνιο στην ιδιοπαθή σκολίωση)
• Αρθρίτιδα και πόνος χαμηλά στην πλάτη στους ενήλικες
• Αναπνευστικά προβλήματα από τη μεγάλη κύρτωση
• Βλάβη στη σπονδυλική στήλη ή στα νεύρα από χειρουργική επέμβαση ή από έντονη κύρτωση που δεν διορθώθηκε
• Μετεγχειρητική λοίμωξη της σπονδυλικής στήλης
Πότε να απευθυνθείτε στον γιατρό σας
Συμβουλευτείτε τον γιατρό σας αν υποπτεύεστε ότι το παιδί σας μπορεί να πάσχει από σκολίωση.
Πρόληψη
Εξετάσεις ρουτίνας για σκολίωση πραγματοποιούνται σήμερα στα γυμνάσια και λύκεια. Χάρη σε αυτές περιπτώσεις που στο παρελθόν θα περνούσαν απαρατήρητες μέχρις ότου μετατρέπονταν σε προχωρημένες, διαπιστώνονται πλέον σε πρώιμα στάδια.
Οξεία HIV Λοίμωξη
Ορισμός
Η οξεία HIV λοίμωξη προκαλείται από τον human immunodeficiency virus (HIV), έναν ιό που καταστρέφει σταδιακά το ανθρώπινο ανοσοποιητικό σύστημα.
Εναλλακτικοί ορισμοί
Πρωτοπαθής HIV λοίμωξη, σύνδρομο HIV ορομετατροπής, οξύ σύνδρομο ρετροϊού.
Αίτια, συχνότητα και παράγοντες κινδύνου
Η πρωτοπαθής ή οξεία HIV λοίμωξη, είναι μία κατάσταση που εμφανίζεται 2 – 4 εβδομάδες μετά την προσβολή (μόλυνση) από τον human immunodeficiency virus (HIV).
Ο ιός μεταδίδεται με:
- Το θηλασμό (σπάνια)
- Μεταγγίσεις μολυσμένου αίματος και παραγώγων του
- Τη λήψη ενδοφλέβιων ναρκωτικών ουσιών, χρησιμοποιώντας μολυσμένες βελόνες και σύριγγες
- Μεταφορά μέσω (δια) του πλακούντα από τη μητέρα στο έμβρυο
- Τη σεξουαλική επαφή
Μετά την προσβολή ατόμου από τον HIV, εξετάσεις μπορούν να ανιχνεύσουν αντισώματα έναντι του ιού στο αίμα του. Αυτό ονομάζεται HIV ορομετατροπή (μετατροπή από HIV αρνητικό σε HIV θετικό) και συνήθως συμβαίνει μέσα σε 3 μήνες από τη μόλυνση, ενώ σε σπάνιες περιπτώσεις μπορεί να συμβεί μέχρι κι ένα χρόνο μετά.
Όταν τελειώσει η πρωτολοίμωξη, οι περισσότεροι ασθενείς δεν εμφανίζουν κανένα ορατό σύμπτωμα για τα επόμενα 10 χρόνια.
Η οξεία HIV λοίμωξη μπορεί, όχι κατά κανόνα ωστόσο, να εξελιχθεί σε πρώιμη συμπτωματική HIV λοίμωξη και σε προχωρημένη HIV νόσο (AIDS).
Παρόλο το γεγονός ότι δεν αποτελεί κανόνα, η πλειοψηφία τω προσβεβλημένων ατόμων με HIV, αναπτύσσουν εν τέλει AIDS. Προς σημείωση, υπάρχει ένας μικρός αριθμός ατόμων, που ενώ αρχικά βρέθηκαν οροθετικοί για HIV, στην πορεία οι εξετάσεις τους αρνητικοποιήθηκαν και δεν εμφανίζουν κανένα σημείο / ένδειξη ύπαρξης της νόσου. Ενώ κάτι τέτοιο είναι σχετικά σπάνιο, αποδεικνύει όμως ότι ο ανθρώπινος οργανισμός, έχει την ικανότητα να απομακρύνει τη νόσο. Τα άτομα αυτά βρίσκονται υπό στενή παρακολούθηση και η περίπτωσή τους ερευνάται.
Ο HIV έχει διαδοθεί σε ολόκληρη την υφήλιο. Τα περισσότερα κρούσματα εντοπίζονται στα μεγάλα αστικά κέντρα, στο κεντρικό τμήμα των πόλεων και μεταξύ συγκεκριμένων πληθυσμών με υψηλού κινδύνου συμπεριφορές.
Συμπτώματα
Σημείωση: συνήθως κατά τη διάγνωση του HIV, πολλοί ασθενείς δεν έχουν παρουσιάζουν κανένα σύμπτωμα.
Η οξεία HIV λοίμωξη μπορεί να έχει όμοια εμφάνιση με τη λοιμώδη μονοπυρήνωση, τη γρίπη ή άλλες ιογενείς ασθένειες.
Οποιοδήποτε από τα παρακάτω συμπτώματα μπορεί να παρουσιαστεί:
- Μειωμένη όρεξη
- Αίσθημα κόπωσης
- Πυρετός
- Κεφαλαλγία
- Κακουχία
- Διογκωμένοι λεμφαδένες
- Μυϊκή δυσκαμψία ή άλγος
- Εξάνθημα
- Πονόλαιμος
- Έλκη στη στοματική κοιλότητα και στον οισοφάγο
Τα συμπτώματα αυτά μπορεί να διαρκέσουν από μερικές μέρες έως και 4 εβδομάδες και στη συνέχεια υποχωρούν.
Σημεία και παρα-κλινικές εξετάσεις
- Διαταραχές / ανωμαλίες σε διάφορες αιματολογικές εξετάσεις
- Δοκιμασία αναζήτησης (HIV) / δοκιμασία καθήλωσης, συνήθως είναι αρνητικές ή μη προσδιορισμένες κατά τη διάρκεια της οξείας φάσης της λοίμωξης και μετατρέπονται σε θετικές μέσα στους επόμενους 3 μήνες
- Η ανίχνευση του HIV – RNA (γενετικό υλικό) μέσω της αλυσιδωτής αντίδρασης πολυμεράσης (PCR) είναι θετική σε ασθενείς με οξεία HIV λοίμωξη
- Προσδιορισμός των υποπληθυσμών λεμφοκυττάρων Τ 4 (CD4) – Τ κύτταρα. Χαμηλότερο του φυσιολογικού τιμές των CD4 υποδεικνύουν την καταστολή του ανοσοποιητικού συστήματος. Οι τιμές αυτές επανέρχονται συνήθως 1 – 2 μήνες, μετά την οξεία φάση της λοίμωξης
- Η ανίχνευση στον ορό του αντιγόνου P24 συνήθως είναι θετική
Θεραπεία
Άτομα με HIV λοίμωξη, οφείλουν να ενημερωθούν σχετικά με τη νόσο και τη θεραπεία της, ούτως ώστε να συμμετέχουν ενεργά στη λήψη αποφάσεων με τον ιατρό τους.
Ακόμη και σήμερα, διχάζονται οι απόψεις για το αν η επιθετική πρώιμη θεραπεία της HIV λοίμωξης με φαρμακευτικά σκευάσματα, επιβραδύνει πράγματι ή όχι την εξέλιξη της νόσου. Θεωρείται σκόπιμο, να συζητήσετε με τον ιατρό σας περί αυτού.
Ακολουθήστε τους παρακάτω κανόνες υγιεινής στα πρώιμα στάδια της HIV λοίμωξης:
- Αποφύγετε να έρθετε σε επαφή με άτομα που παρουσιάζουν οξεία λοιμώδη νόσο
- Αποφύγετε καταστάσεις που ίσως οδηγήσουν σε κατάθλιψη. Διατηρείστε θετικές κοινωνικές επαφές, χόμπι, ενδιαφέροντα και κατοικίδια ζώα
- Ακολουθείστε μια θρεπτική διατροφή αρκετά πλούσια σε θερμίδες
- Ασκηθείτε σωματικά, χωρίς ωστόσο να εξαντλείστε
- Προσπαθήστε να διατηρήσετε το άγχος σας στο ελάχιστο
- Κάνετε πιο ασφαλές σεξ. Η νόσος έχει υψηλή μεταδοτικότητα, ιδιαίτερα κατά τους πρώτους μήνες της μόλυνσης / προσβολής
Πρόγνωση
Η HIV λοίμωξη αποτελεί μια μακροχρόνια ιατρική κατάσταση που υπόκειται σε θεραπευτική αγωγή, ωστόσο δεν υπάρχει ίαση. Ζωτικής σημασίας είναι η πρόληψη των επιπλοκών και η καθυστέρηση (αλλά όχι η πρόληψη) της εξέλιξης σε AIDS. Επί του παρόντος, δεν εξελίσσονται όλες οι περιπτώσεις της λοίμωξης HIV σε AIDS, αν και στην πλειοψηφία τους, εν τέλει επισυμβαίνει.
Επιπλοκές
- AIDS (σύνδρομο επίκτητης ανοσοκαταστολής / ανοσολογικής ανεπάρκειας)
- Αυτοάνοσα νοσήματα
- Καρκίνο, τυπικά το σάρκωμα Καπόζι (KS) και το λέμφωμα
-
Ευκαιριακές λοιμώξεις (ασυνήθη στα πρώιμα στάδια της HIV νόσου)
-Βακιλλική αγγειομάτωση
-Καντιτίαση
-Κρυπτοσποριδιακή ή άλλες πρωτοζωικές εντεροκολίτιδες
-Λοίμωξη από κυτταρομεγαλοϊό
-Εξελισσόμενη πολλαπλή λευκοεγκεφαλοπάθεια
-Μικροβιαιμία από salmonella
-Τοξοπλάσμωση
-Φυματίωση
Επικοινωνία με τον ιατρό σας
Κλείστε ραντεβού με τον ιατρό σας αν υποπτεύεστε ή αν είχατε σίγουρη έκθεση στον ιό του HIV ή αν ανήκετε σε ομάδα υψηλού κινδύνου και παρουσιάζετε συμπτώματα όμοια με της οξείας HIV λοίμωξης.
Πρόληψη
Ασφαλείς σεξουαλικές συμπεριφορές, μειώνουν την πιθανότητα προσβολής από τη λοίμωξη HIV. Παραμένει ωστόσο ο κίνδυνος προσβολής, ακόμη κι αν κάνετε ασφαλές σεξ, μιας και τα προφυλακτικά μπορεί να σπάσουν. Η αποχή είναι ο μόνος σίγουρος τρόπος πρόληψης της σεξουαλικής μετάδοσης του ιού του HIV.
Γενικές οδηγίες:
- Μην έχετε σεξουαλικές επαφές χωρίς προστασία ή με πολλαπλούς ερωτικούς συντρόφους ή με άτομο που έχει πολλούς ερωτικούς συντρόφους ή με άτομο που κάνει χρήση ενδοφλέβιων ναρκωτικών ουσιών ή με άτομο που γνωρίζεται – ή απλά υποπτεύεστε – ότι πάσχει από AIDS
- Αποφύγετε τη χρήση ενδοφλέβιων ναρκωτικών. Αν είστε χρήστης, μη μοιράζεστε βελόνες ή σύριγγες με κανέναν
- Άτομα που πάσχουν από AIDS ή παρουσίασαν θετική ανίχνευση για αντισώματα HIV, μπορούν να μεταδώσουν τη νόσο σε άλλους και δεν πρέπει να γίνονται δότες αίματος, πλάσματος, οργάνων του σώματος ή σπέρματος. Μην ανταλλάσσεται σωματικά υγρά κατά τη σεξουαλική επαφή.
Κυτταρίτιδα
Η κυτταρίτιδα είναι μια συχνή λοίμωξη του δέρματος που προκαλείται από βακτηρίδια.
Εναλλακτικοί ορισμοί
Δερματική λοίμωξη – βακτηριακή
Αίτια, συχνότητα και παράγοντες κινδύνου
Τα βακτηρίδια του σταφυλόκοκκου και του στρεπτόκοκκου, αποτελούν τις συχνότερες αιτίες πρόκλησης της κυτταρίτιδας.
Υπό φυσιολογικές συνθήκες, στην επιφάνεια του δέρματος, επιβιώνουν πολλοί τύποι βακτηριδίων. Ωστόσο, κατά τη σχάση του δέρματος, μπορεί να εισαχθούν βακτηρίδια στον οργανισμό και να προκαλέσουν λοίμωξη και φλεγμονή. Οι ιστοί του δέρματος στην προσβεβλημένη περιοχή, γίνονται ερυθροί, θερμοί, ερεθισμένοι κι επίπονοι.
Παράγοντες κινδύνου για την κυτταρίτιδα, είναι:
- Εκδορές ή απολέπιση του δέρματος μεταξύ των δακτύλων των ποδιών
- Ιστορικό περιφερικής αγγειακής νόσου
- Κάκωση ή τραύμα με σχάση του δέρματος (πληγές του δέρματος)
- Δήγματα (τσιμπήματα) εντόμων, ζώων ή ανθρώπων
- Έλκη λόγω σακχαρώδους διαβήτη ή απόφραξη της αιματικής ροής (ισχαιμία)
- Η χρήση κορτικοστεροειδών φαρμάκων ή φαρμακευτικών σκευασμάτων που καταστέλλουν το ανοσοποιητικό σύστημα
- Τραύμα πρόσφατης χειρουργικής επέμβασης
Συμπτώματα
- Πυρετός
- Σημεία λοίμωξης:
- -Ρίγος, τρόμος (το γνωστό τρέμουλο)
- -Αίσθημα κόπωσης
- -Γενικά αίσθηση ασθένειας (κακουχία)
- -Μυαλγίες
- -Θερμό δέρμα, ιδρώτας
- Άλγος ή ευαισθησία στην περιοχή του εξανθήματος ή του τραύματος
- Ερύθημα ή φλεγμονή του δέρματος που αναπτύσσεται σε μέγεθος, καθώς εξαπλώνεται η λοίμωξη
- Πληγή ή ερύθημα (κηλίδα) του δέρματος
- -Οξεία (απότομη) εμφάνιση
- -Αναπτύσσεται ταχεία στο πρώτο 24ωρο
- -Συνήθως με οξυαιχμα σύνορα
- Σφιχτή, γυαλιστερή, τεντωμένη / τραβηγμένη εικόνα του δέρματος
- Θερμότητα στην περιοχή του ερυθήματος
Άλλα συμπτώματα που ίσως εμφανιστούν σ’ αυτή την πάθηση:
- Απώλεια τριχών της περιοχής της λοίμωξης
- Δυσκαμψία των αρθρώσεων, λόγω οιδήματος των ιστών της άρθρωσης
- Ναυτία κι έμετος
Σημεία και παρα-κλινικές εξετάσεις
Κατά τη διάρκεια μιας φυσικής εξέτασης, ο ιατρός ίσως ανακαλύψει:
- Ερύθημα, θερμότητα και οίδημα του δέρματος
- Οίδημα και παροχέτευση υγρών, εάν η λοίμωξη περιβάλλει κάποιο τραύμα του δέρματος
- Διογκωμένους, γειτονικούς στην κυτταρίτιδα, λεμφαδένες
Ο ιατρός σας, προφανώς να σημαδέψει τα όρια του ερυθήματος με στυλό, προκειμένου να παρακολουθήσει την εξάπλωση ή μη του ερυθήματος, κατά τις επόμενες ημέρες.
Εργαστηριακές εξετάσεις που μπορούν να διεξαχθούν:
- Καλλιέργεια αίματος
- Ποσοτικός προσδιορισμός του αίματος (CBC) / ορού
Θεραπεία
Κατά τη θεραπεία της κυτταρίτιδας, ίσως και να χρειαστεί ενδονοσοκομειακή αγωγή, εάν:
- Η κλινική σας εικόνα είναι βαριά (πολύ υψηλός πυρετός, διαταραχές της αρτηριακής πίεσης, ναυτία κι έμετοι που δεν υποχωρούν)
- Παρά τη λήψη αντιβιοτικής αγωγής, η λοίμωξη, επιδεινώνεται
- Δυσλειτουργία του ανοσοποιητικού σας συστήματος (λόγω καρκίνου, HIV)
- Ύπαρξη λοίμωξης στη γύρω περιοχή των οφθαλμών
Τις περισσότερες φορές, η φαρμακευτική αγωγή με δια του στόματος λήψη αντιβιοτικών και στενή παρακολούθηση, επαρκεί. Η θεραπεία εστιάζεται στον έλεγχο / περιορισμό της λοίμωξης και στη πρόληψη επιπλοκών.
Ίσως χρειαστεί να λάβετε αντιβιοτικά ως προς αντιμετώπιση της λοίμωξης και παυσίπονα / αναλγητικά, για την καταστολή του πόνου.
Η ανύψωση της προσβεβλημένης περιοχής υψηλότερα του νοητού επιπέδου της καρδιάς, μπορεί να βοηθήσει στη μείωση του οιδήματος. Αναπαυτείτε έως τη βελτίωση των συμπτωμάτων σας.
Προσδοκίες
Είναι πολύ πιθανό να επέλθει ίαση εντός 7 – 10 ημερών θεραπευτικής αγωγής. Η κυτταρίτιδα ίσως να είναι πιο σοβαρής μορφής σε ασθενείς χρόνιων νοσημάτων και σε άτομα ευάλωτα σε λοιμώξεις λόγω της δυσλειτουργίας του ανοσοποιητικού συστήματος (ανοσοκατεσταλμένοι).Άτομα με μυκητισιακές λοιμώξεις των άκρων ποδών, πιθανότατα να εμφανίζουν υποτροπιάζουσα κυτταρίτιδα.
Επιπλοκές
- Οστική λοίμωξη (οστεομυελίτιδα)
- Φλεγμονή των λεμφαγγείων (λεμφαγγειίτιδα)
- Μηνιγγίτιδα (εφόσον παρουσιαστεί κυτταρίτιδα στην περιοχή του προσώπου)
- Σήψη, σοκ
- Νέκρωση των ιστών (γάγγραινα)
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας αν:
- Παρουσιάσετε συμπτώματα κυτταρίτιδας
- Ενώ λαμβάνετε αγωγή για την κυτταρίτιδα, εμφανίσετε νέα συμπτώματα, όπως επίμονο πυρετό, ζάλη, λήθαργο, φυσαλίδες επάνω στην έκταση της κυτταρίτιδας ή ερυθρές γραμμώσεις με τάση εξάπλωσης.
Αναζητήστε άμεση ιατρική βοήθεια, αν η κυτταρίτιδα εντοπίζεται στην περιοχή του προσώπου.
Πρόληψη
Προστατέψτε το δέρμα σας:
- Ενυδατώνωντάς το με κρέμες και λοσιόν, προς αποφυγή σχάσης της
- Φορώντας υποδήματα με καλή εφαρμογή και ικανοποιητική άνεση των άκρων ποδών
- Μαθαίνοντας να περικόπτεται σωστά τους όνυχες των άκρων ποδών, ώστε να μη βλάπτετε το δέρμα της γύρω περιοχής
- Φορώντας τον κατάλληλο προστατευτικό εξοπλισμό όταν δουλεύετε ή ασκείστε σωματικά
Αν παρουσιάσετε πληγές στο δέρμα σας:
- Πλύνετε προσεκτικά το τραύμα με νερό και σαπούνι
- Επικαλύψτε το τραύμα και κάνετε καθημερινές αλλαγές έως τη δημιουργία εσχάρας
- Παρακολουθήστε τη πληγή για τυχόν εμφάνιση ερυθρότητας, άλγους, παροχέτευσης υγρών ή άλλα σημεία φλεγμονής
Διαβητική νεφροπάθεια
Ορισμός
Διαβητική νεφροπάθεια ονομάζεται η νεφρική πάθηση ή βλάβη / δυσλειτουργία που εμφανίζεται ως επιπλοκή του σακχαρώδους διαβήτη.
Βλ. επίσης:
Εναλλακτικοί ορισμοί
Νόσος Kimmelstiel – Wilson, διαβητική σπειραματοσκλήρυνση, νεφροπάθεια – διαβητική.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Η ακριβής αιτία πρόκλησης της διαβητικής νεφροπάθειας παραμένει άγνωστη, αν και θεωρείται ότι η μη ρύθμιση των υψηλών τιμών σακχάρου στον ορό του αίματος οδηγεί σε ανάπτυξη νεφρικής βλάβης, κυρίως όταν συνυπάρχει και υψηλή αρτηριακή πίεση. Σε κάποιες περιπτώσεις, τα γονίδια ή το οικογενειακό ιστορικό, συνδράμουν κι αυτά στην ανάπτυξη της νόσου. Δε θα αναπτύξουν όλοι οι σακχαρωδιαβητικοί ασθενείς αυτή τη δυσλειτουργία.
Κάθε νεφρός αποτελείται από εκατοντάδες ή χιλιάδες μονάδες «φιλτραρίσματος» που ονομάζονται νεφρώνες. Κάθε νεφρώνας περιλαμβάνει μια συστάδα από πολύ μικρά αιμοφόρα αγγεία, που ονομάζεται σπείραμα. Όλη αυτή η δομή βοηθά στην αποβολή άχρηστων ουσιών από τον οργανισμό. Η υψηλή τιμή σακχάρου του αίματος, μπορεί να προκαλέσει βλάβη αυτής της δομής, με πάχυνση και ουλοποίηση των τοιχωμάτων της. Με την πάροδο του χρόνου, όλο και περισσότερα αιμοφόρα αγγεία καταστρέφονται με αργό ρυθμό. Η νεφρική δομή αρχίζει να παρουσιάζει διαρροές και πρωτεΐνη (αλβουμίνη) διαπερνά στα ούρα.
Ασθενείς που πάσχουν από σακχαρώδη διαβήτη κι ανήκουν στις παρακάτω κατηγορίες υψηλού κινδύνου, είναι πιο ευάλωτοι στην ανάπτυξη της νόσου:
- Αφρικανό – Αμερικανικής, Ισπανικής ή Ινδιάνο – Αμερικανικής καταγωγής
- Οικογενειακό ιστορικό νεφρικής νόσου ή αρτηριακής υπέρτασης
- Μη σωστή ρύθμιση της αρτηριακής πίεσης
- Μη σωστή ρύθμιση του σακχάρου του αίματος
- Τύπου 1 σακχαρώδη διαβήτη σε ηλικία μικρότερη των 20 ετών
- Κάπνισμα
Η διαβητική νεφροπάθεια γενικά συνοδεύει τις λοιπές επιπλοκές του σακχαρώδους διαβήτη, όπως την αρτηριακή υπέρταση, την αμφιβληστροειδοπάθεια και τις αγγειακές αλλαγές.
Συμπτώματα
Στα πρώιμα στάδια, η διαβητική νεφροπάθεια, δεν εμφανίζει συμπτώματα. Με το χρόνο όμως, ξεκινά η σταδιακή δυσλειτουργία των νεφρών. Τα συμπτώματα κάνουν την εμφάνισή τους σε προχωρημένα στάδια της νόσου και περιλαμβάνουν:
- Κόπωση
- Αφρώδης εμφάνιση ή εκσεσημασμένη αφρότητα των ούρων
- Συχνός λόξυγγας
- Γενικά αίσθηση πάσχοντος
- Γενικευμένος κνησμός
- Κεφαλαλγία
- Ναυτία κι έμετος
- Μειωμένη όρεξη
- Οίδημα κάτω άκρων
- Πρωινό περικογχικό οίδημα, γενικά περί του σώματος οιδήματα που εμφανίζονται σε προχωρημένα στάδια της νόσου
- Μη θεμιτή αύξηση σωματικού βάρους (λόγω κατακράτησης υγρών)
Σημεία και παρα – κλινικές εξετάσεις
Το κύριο κλινικό σημείο της διαβητικής νεφροπάθειας, είναι η επίμονη πρωτεϊνουρία (η πρωτεϊνουρία μπορεί να εμφανιστεί 5 – 10 έτη νωρίτερα από οποιοδήποτε άλλο σύμπτωμα). Αν ο ιατρός υποπτευθεί μια τέτοια κατάσταση, θα υποβληθείτε σε εξέταση μικροαλβουμινουρίας. Θετικό αποτέλεσμα της εν λόγο εξέτασης, υποδεικνύει την ύπαρξη, έστω και μικρού βαθμού, βλάβης των νεφρών λόγω του σακχαρώδους διαβήτη. Στο στάδιο αυτό η βλάβη είναι ακόμη αναστρέψιμη. Αρκετά άτομα παρουσιάζουν υψηλές τιμές μικροαλβουμινουρίας, γι’ αυτό και θεωρείται σκόπιμο, η εξέταση να επαναλαμβάνεται για επιβεβαίωση.
Η υψηλή αρτηριακή πίεση τις περισσότερες φορές συνοδεύει τη διαβητική νεφροπάθεια. Ίσως να παρουσιάσετε οξεία ανάπτυξη αρτηριακής πίεσης ή δυσκολίες στη ρύθμισή της.
Εργαστηριακές εξετάσεις που προφανώς θα διεξαχθούν περιλαμβάνουν:
- Ουρία
- Κρεατινή του ορού
Οι τιμές των παραπάνω εξετάσεων αυξάνονται αναλόγως με την εξέλιξη της νεφρικής δυσλειτουργίας. Άλλες εργαστηριακές εξετάσεις που μπορούν να γίνουν είναι:
- Πρωτεΐνη ούρων 24ώρου
- Τιμές του φωσφόρου, του ασβεστίου, των διττανθρακικών, της παραθορμόνης και του καλίου στον ορό του αίματος
- Αιμοσφαιρίνη
- Αιματοκρίτη
- Ηλεκτροφόρηση πρωτεϊνών στα ούρα
Η νεφρική βιοψία επιβεβαιώνει τη διάγνωση. Ο ιατρός σας ωστόσο, μπορεί να θέσει τη διάγνωση της νόσου και χωρίς να υποβληθείτε σε βιοψία, αν παρουσιάσετε τις 3 παρακάτω καταστάσεις:
- Επίμονη πρωτεϊνουρία
- Διαβητική αμφιβληστροειδοπάθεια
- Καμία άλλη πάθηση του νεφραγγειακού συστήματος
Σε πιθανή αμφιβολία της διάγνωσης, εκτελείται νεφρική βιοψία.
Θεραπεία
Στόχος της θεραπείας είναι η αποφυγή της περαιτέρω εξέλιξης της νεφρικής βλάβης, και η πρόληψη των επιπλοκών. Αυτό περιλαμβάνει τη διατήρηση της αρτηριακής πίεσης σε φυσιολογικά επίπεδα (κάτω από 130 / 80). Ο έλεγχος / ρύθμιση της αρτηριακής πίεσης είναι ο πιο αποτελεσματικός τρόπος για να καθυστερήσει η εξέλιξη της νεφρικής βλάβης στη διαβητική νεφροπάθεια.
Ο ιατρός σας προφανώς θα σας συστήσει τα παρακάτω φαρμακευτικά σκευάσματα, προκειμένου να μειωθεί η αρτηριακή σας πίεση και να προστατευθούν οι νεφροί σας από οποιαδήποτε ενδεχόμενη βλάβη:
- Αναστολείς του ενζύμου μετατροπής – αγγειοτενσίνης (ACE)
- Blockers υποδοχής αγγειοτενσίνης (ARB)
Τα σκευάσματα αυτά θεωρούνται πρώτης εκλογής φαρμακευτική αγωγή της υπέρτασης, σε άτομα που πάσχουν από σακχαρώδη διαβήτη και σε άτομα με σημεία νεφρικής πάθησης.
Είναι επίσης πολύ σημαντικό να ρυθμίσετε τα επίπεδα των λιπιδίων στο αίμα σας, να διατηρείται σε φυσιολογικά επίπεδα το σωματικό σας βάρος και να προβείτε σε τακτικές φυσικές δραστηριότητες.
Οφείλετε να παρακολουθείτε στενά τα επίπεδα του σακχάρου στο αίμα σας. Κάτι τέτοιο θα μείωνε το ρυθμό εξέλιξης της νεφρικής βλάβης, ιδίως στα πρώιμα στάδια της νόσου. Ο ιατρός σας μπορεί να σας υποδείξει διατροφικές αλλαγές, προκειμένου να ρυθμίσετε το σάκχαρό σας.
Επί πρόσθετα, ο θεράπων ιατρός σας, μπορεί να σας συστήσει φαρμακευτικά σκευάσματα που βοηθούν στη ρύθμιση του σακχάρου. Η δοσολογία των φαρμάκων ίσως να χρήζει μετατροπές κατά περιόδους. Κατά την επιδείνωση της νεφρικής ανεπάρκειας / λειτουργίας, ο οργανισμός σας αποβάλλει μικρότερες ποσότητες ινσουλίνης, με αποτέλεσμα να απαιτούνται και μικρότερες δόσεις φαρμάκων ρύθμισης του σακχάρου.
Λοιμώξεις του ουροποιητικού συστήματος, καθώς και άλλων συστημάτων, είναι συχνές και αντιμετωπίζονται με την κατάλληλη αντιβιοτική αγωγή.
Η αιμοκάθαρση απαιτείται στα τελικά πλέον στάδια της νόσου. Ακόμη, σε τελικό στάδιο νεφρικής ανεπάρκειας, ξεκινούν οι προσπάθειες αναζήτησης νεφρικής μεταμόσχευσης. Εναλλακτική λύση θεραπείας για τους ασθενείς που πάσχουν από τύπο 1 σακχαρώδη διαβήτη, αποτελεί ο συνδυασμός μεταμόσχευσης νεφρού – παγκρέατος.
Πρόγνωση
Η νεφροπάθεια αποτελεί μείζον αίτιο ασθένειας και θανάτου σε άτομα με σακχαρώδη διαβήτη. Είναι η κύρια αιτία χρόνιας νεφρικής ανεπάρκειας και τελικού σταδίου νεφρικής ανεπάρκειας στις Η.Π.Α. κι αρκετά συχνά οδηγεί στην ανάγκη αιμοκάθαρσης ή νεφρικής μεταμόσχευσης.
Η κατάσταση / διαταραχή επιδεινώνεται με αργό ρυθμό, καθώς αυξάνεται η πρωτεϊνουρία ή καθώς αυξάνονται οι τιμές της κρεατινής στον ορό του αίματος.
Οι επιπλοκές της χρόνιας νεφρικής ανεπάρκειας, έχουν την τάση να εμφανίζονται πολύ πιο σύντομα και να επιδεινώνονται με ταχύ ρυθμό, όταν οφείλονται στο σακχαρώδη διαβήτη, παρά σε κάποια άλλη αιτία πρόκλησης. Ακόμη και μετά από αιμοκάθαρση ή μεταμόσχευση, οι διαβητικοί ασθενείς τείνουν να έχουν χειρότερη πρόγνωση, απ’ ότι οι ασθενείς δίχως σακχαρώδη διαβήτη.
Επιπλοκές
Πιθανές επιπλοκές περιλαμβάνουν:
- Αναιμία
- Χρόνια νεφρική ανεπάρκεια (με ταχύτατη επιδείνωση)
- Επιπλοκές της αιμοκάθαρσης
- Τελικού σταδίου νεφρική ανεπάρκεια
- Υπερκαλιαιμία
- Κρίσιμη υπέρταση
- Υπογλυκαιμία
- Λοιμώξεις
- Επιπλοκές της νεφρικής μεταμόσχευσης
- Περιτονίτιδα (σε περίπτωση που γίνεται περιτοναϊκή αιμοκάθαρση)
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας εάν είσαστε διαβητικός και σε τυχαία γενική ούρων αποκαλύφθηκε η παρουσία πρωτεΐνης.
Ακόμη, επικοινωνήστε με τον ιατρός αν εμφανίσετε συμπτώματα διαβητικής νεφροπάθειας ή αν παρουσιαστούν νέα συμπτώματα, συμπεριλαμβανομένου ολιγουρίας ή ανουρίας.
Πρόληψη
Όλοι οι διαβητικοί ασθενείς οφείλουν ετησίως να εξετάζονται από τον ιατρό τους και κάνουν εξετάσεις αίματος και ούρων για σημεία πιθανής νεφρικής διαταραχής.
Ασθενείς με νεφρική νόσο, πρέπει να αποφεύγουν τη λήψη ιωδιούχων σκιαγραφικών ουσιών, αν αυτό είναι εφικτό. Οι ουσίες αυτές αποβάλλονται από το νεφρικό σύστημα και μπορούν να προκαλέσουν επιδείνωση της νεφρικής λειτουργίας. Κάποιες απεικονιστικές εξετάσεις απαιτούν τη χρήση αυτών των ουσιών. Αν κρίνεται απαραίτητο να ληφθούν, πρέπει να χορηγηθούν ενδοφλεβίως υγρά στον ασθενή, μερικές ώρες προ της εξέτασης. Κατ’ αυτόν τον τρόπο, διεγείρεται η ταχεία αποβολή των ουσιών από τον οργανισμό.
Ευρέως διαδεδομένα μη στεροειδή αντιφλεγμονώδη σκευάσματα, για παράδειγμα η ιμπουπροφαίνη, η ναπροξαίνη και οι αναστολείς της COX – 2, όπως το celecoxib, ίσως τραυματίσουν τον πάσχοντα νεφρό. Οφείλεται να συμβουλευτείτε τον ιατρό σας πριν τη λήψη οποιουδήποτε φαρμάκου.
Ηπατίτιδα Δ
Ορισμός
Ο παράγοντας Δ είναι ένας τύπος ιού, γνωστός κι ως ιός της ηπατίτιδας Δ, που προκαλεί συμπτώματα μόνον σε άτομα που ήδη πάσχουν από λοίμωξη ηπατίτιδας Β.
Εναλλακτικοί ορισμοί
Ιός της ηπατίτιδας Δ.
Αίτια, συχνότητα και παράγοντες κινδύνου
Ο ιός της ηπατίτιδας Δ (HDV) ανευρίσκεται μόνο σε άτομα που φέρουν τον ιό της ηπατίτιδας Β. Ο HDV μπορεί να επιδεινώσει τη λοίμωξη της ηπατίτιδας Β ή την προϋπάρχουσα ηπατική διαταραχή, λόγω της ηπατίτιδας Β. Μπορεί να διεγείρει την εμφάνιση συμπτωμάτων σε άτομα που φέρουν τον ιό της ηπατίτιδας Β, αλλά ήταν προηγουμένως ασυμπτωματικοί.
Ο HDV προσβάλλει σχεδόν 15 εκατομμύρια ανθρώπους σε παγκόσμιο επίπεδο. Εμφανίζεται στο 5% των ατόμων που φέρουν τον ιό της ηπατίτιδας Β.
Οι παράγοντες κινδύνου περιλαμβάνουν:
- Χρήση ενδοφλέβιων ναρκωτικών
- Προσβολή από τον ιό κατά τη διάρκεια της εγκυμοσύνης (η μητέρα μπορεί να μεταδώσει τον ιό στο έμβρυο)
- Φορείς του ιού της ηπατίτιδας Β
- Ατομικό ιστορικό λοίμωξης ηπατίτιδας Β
- Σεξουαλική επαφή ομοφυλοφίλων ανδρών
- Λήψη πολλαπλών μεταγγίσεων αίματος
Συμπτώματα
Η ηπατίτιδα Δ είναι ικανή να επιδεινώσει τα συμπτώματα της ηπατίτιδας Β.
Τα συμπτώματα περιλαμβάνουν:
- Κοιλιακό άλγος
- Σκουρόχρωμα ούρα
- Κόπωση
- Ίκτερο
- Αρθραλγίες
- Απώλεια όρεξης
- Ναυτία
- Έμετος
Σημεία και παρα-κλινικές εξετάσεις
- Αντισώματα του παράγοντα Δ (αντι – Δ)
- Βιοψία ήπατος
- Δοκιμασίες ηπατικών ενζύμων
Θεραπεία
Πολλά από τα φαρμακευτικά σκευάσματα που χορηγούνται στη θεραπεία της ηπατίτιδας Β, δεν έχουν την ίδια αντίδραση / αποτελεσματικότητα στη θεραπεία της ηπατίτιδας Δ.
Βλ. ηπατίτιδα Β.
Για τα άτομα που πάσχουν από χρόνια HDV λοίμωξη, θεωρείται σκόπιμο να λάβουν το σκεύασμα της άλφα ιντεροφερόνης, ως τουλάχιστον 12μηνη θεραπευτική αγωγή. Η μεταμόσχευση ήπατος αποτελεί τη θεραπεία εκλογής στις περιπτώσεις τελικού σταδίου χρόνιας ηπατίτιδας Β.
Πρόγνωση
Ασθενείς με οξεία HDV λοίμωξη, συνήθως σημειώνουν βελτίωση της κλινικής τους κατάστασης μετά από 2 – 3 εβδομάδες. Τα ηπατικά ένζυμα επανέρχονται στις φυσιολογικές τους τιμές εντός 16 εβδομάδων.
Το 10% περίπου των προσβληθέντων ατόμων, αναπτύσσουν χρόνια ηπατική φλεγμονή (ηπατίτιδα).
Επιπλοκές
- Χρόνια ενεργός ηπατίτιδα
- Κεραυνοβόλος ηπατίτιδα
Επικοινωνία με τον οικογενειακό σας ιατρό
Κλείστε ραντεβού με τον ιατρό σας, αν παρουσιάσετε συμπτώματα ηπατίτιδας Β.
Πρόληψη
- Πρώιμη / έγκαιρη αναγνώριση κι αγωγή της λοίμωξης της ηπατίτιδας Β, αποτελεί έναν παράγοντα πρόληψης από την ηπατίτιδα Δ.
- Αποφύγετε τη χρήση ενδοφλέβιων ναρκωτικών. Αν ωστόσο είστε χρήστης τέτοιων ουσιών, αποφύγετε τη κοινή χρήση συριγγών.
- Διατίθεται εμβόλιο κατά της ηπατίτιδας Β, το οποίο θεωρείται απαραίτητο να γίνεται σε άτομα που ανήκουν σε ομάδες υψηλού κινδύνου.
Σακχαρώδης Διαβήτης Τύπου 2
Ορισμός
Ο σακχαρώδης διαβήτης (Σ. Δ.) τύπου 2 πρόκειται για μια χρόνια πάθηση (εφ’ όρου ζωής) και χαρακτηρίζεται από υψηλά επίπεδα τιμών γλυκόζης αίματος. Είναι ο πιο συχνός τύπος Σ.Δ.
Βλ. επίσης:
Εναλλακτικοί ορισμοί
Μη - ινσουλινοεξαρτώμενος Σ.Δ., Σ.Δ. – τύπου 2 , Σ.Δ. των ενηλίκων.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Ο διαβήτης αποτελεί ουσιαστικά διαταραχή του οργανισμού στην παραγωγή ή τον τρόπο χρήσης της ινσουλίνης. Η ινσουλίνη είναι απαραίτητη για τη μετακίνηση της γλυκόζης που κυκλοφορεί στο αίμα εντός των κυττάρων, όπου αρχικά λαμβάνει αποθεματική μορφή και στη συνέχεια χρησιμοποιείται ως πηγή ενέργειας.
Στον τύπο 2 Σ.Δ., ο οργανισμός δεν ανταποκρίνεται στη δράση της ινσουλίνης. Αυτό ονομάζεται ινσουλινοαντίσταση. Με τον όρο ινσουλονοαντίσταση εννοούμε ότι τα λιπώδη, τα ηπατικά και τα μυϊκά κύτταρα, δεν αντιδρούν φυσιολογικά στην ινσουλίνη, με αποτέλεσμα η γλυκόζη να μην εισέρχεται εντός αυτών, ούτω ώστε να χρησιμοποιηθεί αργότερα ως πηγή ενέργειας.
Λόγω της μη μετακίνησης της γλυκόζης εντός των κυττάρων, παθολογικά υψηλά επίπεδα αυτής, συσσωρεύονται στην κυκλοφορία του αίματος, γεγονός που ονομάζεται υπεργλυκαιμία. Η υπεργλυκαιμία με τη σειρά της ωθεί το πάγκρεας σε υπερπαραγωγή ινσουλίνης, χωρίς ωστόσο ΜΕ αποτέλεσμα την κάλυψη των αναγκών του οργανισμού για ενέργεια.
Οι παχύσαρκοι άνθρωποι είναι πιο ευάλωτοι στην ινσουλινοαντίσταση, μιας και τα λίπη παρεμποδίζουν την ικανότητα του οργανισμού να κάνει χρήση της ινσουλίνης.
Ο τύπος 2 Σ.Δ. συνήθως κάνει την εμφάνισή του σταδιακά. Οι περισσότεροι άνθρωποι με αυτήν την πάθηση είναι παχύσαρκοι, κατά την περίοδο που τίθεται η διάγνωσή τους, χωρίς ωστόσο να αποκλείεται και αδύνατα άτομα να εμφανίσουν τύπου 2 Σ. Δ, ιδίως αν είναι μεγάλης ηλικίας.
Το οικογενειακό ιστορικό και τα γονίδια, παίζουν κυρίαρχο ρόλο στον τύπο 2 Σ. Δ. Η μειωμένη σωματική δραστηριότητα, η πτωχή διατροφή και το υπερβολικό σωματικό βάρος (κυρίως στην περιφέρεια της μέσης), αυξάνει σημαντικά τον κίνδυνο για τύπο 2 Σ.Δ.
Άλλοι παράγοντες κινδύνου περιλαμβάνουν:
- Ηλικία άνω των 45 ετών
- Τιμές της HDL χοληστερόλης κάτω των 35mg / dL ή τιμές τριγλυκεριδίων άνω των 250mg / dL
- Αρτηριακή υπέρταση
- Ιστορικό Σ.Δ. κυήσεως
- Διαπίστωση στο παρελθόν, από τον ιατρό σας, μη δικαιολογημένης ανοχής στη γλυκόζη
- Φυλή / εθνικότητα (οι Αφρικανο – αμερικανοί, οι Ισπανο-αμερικανοί και ιθαγενείς Αμερικανοί διατρέχουν υψηλότερο κίνδυνο ανάπτυξης Σ. Δ. )
Συμπτώματα
Συνήθως οι ασθενείς με τύπο 2 Σ.Δ. είναι ασυμπτωματικοί. Πιθανά συμπτώματα ωστόσο είναι:
- Θολή όραση
- Διαταραχή στύσης
- Κόπωση
- Συχνές ή με καθυστερημένη αποδρομή λοιμώξεις
- Αυξημένη όρεξη
- Αυξημένη δίψα
- Συχνοουρία
Σημεία και εξετάσεις
Διαγνωστικές αιματολογικές εξετάσεις του τύπου 2 Σ.Δ. είναι:
- Επίπεδα γλυκόζης αίματος νηστείας – η διάγνωση του διαβήτη τίθεται όταν οι τιμές είναι άνω των 126mg / dL σε δύο μετρήσεις
- Δοκιμασία πόσιμης ανοχής στη γλυκόζη – η διάγνωση του διαβήτη τίθεται όταν τα επίπεδα της γλυκόζης είναι άνω των 200mg / dL δύο ώρες αργότερα
- Τυχαία (μη νηστείας) τιμή γλυκόζης στο αίμα – τίθεται υπόνοια του Σ.Δ., αν οι τιμές είναι άνω των 200mg / dL και συνυπάρχουν τα κλασικά συμπτώματα αυξημένης δίψας, ούρησης και κόπωσης (η εξέταση αυτή ωστόσο πρέπει να επιβεβαιώνεται με δοκιμασία των τιμών γλυκόζης στο αίμα σε νηστεία)
Είναι απαραίτητο να επισκέπτεστε τον ιατρό σας κάθε 3 μήνες. Στις επισκέψεις αυτές, ο ιατρός σας θα:
- Ελέγξει την αρτηριακή σας πίεση
- Ελέγξει το δέρμα και τα οστά των ισχίων και των ποδιών σας
- Ελέγξει την αισθητικότητα των ποδιών σας
- Εξετάσει το οπίσθιο τμήμα των οφθαλμών σας, με ειδικό εργαλείο με λαμπτήρα, που ονομάζεται οφθαλμοσκόπιο
Οι παρακάτω εξετάσεις θα διευκολύνουν εσάς και τον ιατρό σας, να παρακολουθήσετε την πορεία του Σ.Δ. και να αποφύγετε επιπλοκές:
- Να ελέγχετε τουλάχιστον 1 φορά το χρόνο την αρτηριακή σας πίεση (ιδανικές τιμές είναι 130 / 80 mm Hg ή και χαμηλότερα)
- Να ελέγχετε τη γλυκοζυλιωμένη αιμοσφαιρίνη σας (HbA1c) κάθε 6 μήνες, αν ρυθμίζετε ικανοποιητικά το διαβήτη σας, ειδάλλως κάθε 3 μήνες
- Να ελέγχετε ετησίως τα επίπεδα της χοληστερόλης και των τριγλυκεριδίων σας (ιδανικό είναι τα επίπεδα της LDL να παραμείνουν κάτω των 100 mg / dL)
- Κάνετε ετησίως εξετάσεις για τη νεφρική σας λειτουργία (τη μικροαλβουμινουρία και την κρεατινίνη ορού)
- Επισκεφθείτε ετησίως ή και συντομότερα, τον οφθαλμίατρό σας αν παρουσιάζετε σημεία διαβητικής αμφιβληστροειδοπάθειας
- Επισκεφθείτε κάθε 6 μήνες τον οδοντίατρό σας για ένα καλό καθαρισμό κι εξέταση. Ενημερώστε τον οδοντίατρό σας και τον υγιεινολόγο σας, ότι πάσχετε από διαβήτη
Θεραπεία
Ο πρωταρχικός στόχος της θεραπείας είναι να μειωθούν τα υψηλά επίπεδα γλυκόζης στο αίμα. Σε μακροχρόνια βάση, στόχοι της θεραπείας είναι η πρόληψη των επιπλοκών που συνδέονται με το διαβήτη.
Η έναρξη της θεραπευτικής αγωγής στον τύπο 2 Σ.Δ. περιλαμβάνει τη σωματική άσκηση και τη διατροφή.
ΔΙΔΑΧΗ ΤΩΝ ΑΚΟΛΟΥΘΩΝ ΔΕΞΙΟΤΕΧΝΙΩΝ / ΙΚΑΝΟΤΗΤΩΝ
Οφείλεται να διδαχτείτε βασικές δεξιοτεχνίες / ικανότητες αντιμετώπισης του διαβήτη. Θα βοηθήσουν στην πρόληψη των επιπλοκών και στην απεξάρτηση από την ιατρική βοήθεια. Αυτές οι δεξιοτεχνίες / ικανότητες περιλαμβάνουν:
- Πώς να εξετάζετε και να καταγράφετε τη γλυκόζη αίματός σας
- Πότε και τι να τρώτε
- Πώς να λαμβάνετε φαρμακευτική αγωγή, αν είναι απαραίτητη
- Πώς να αναγνωρίσετε και να αντιμετωπίσετε την υπερ και την υπογλυκαιμία
- Πώς να αντεπεξέλθετε σε ημέρες κακουχίας
- Πού να προμηθευτείτε τα υλικά για το διαβήτη και πώς να τα αποθηκεύσετε
Ίσως χρειαστούν κάποιοι μήνες έως ότου αποκτήσετε οικειότητα με τις παραπάνω δεξιοτεχνίες / ικανότητες. Να ενημερώνεστε σε συχνή βάση, σχετικά με την πάθηση και τις επιπλοκές της. Μάθετε πώς να ελέγχετε και να ζείτε με το Σ.Δ. Μείνετε ενήμεροι για νέες μελέτες και θεραπευτικές αγωγές.
ΑΥΤΟ – ΕΞΕΤΑΣΗ
Η αυτοεξέταση αναφέρεται στη διαδικασία που μπορείτε μόνοι σας να ελέγξετε τη γλυκόζη του αίματός σας στο σπίτι σας. Το τελευταίο ονομάζεται κι αυτό-παρακολούθηση της γλυκόζης του αίματος (SMBG). Η τακτική αυτό-εξέταση του σακχάρου σας, αποτελεί τρόπο επιβεβαίωσης για εσάς και τον ιατρό σας, όσον αφορά του πόσο αποτελεσματικά συνεργούν η διατροφή σας, η σωματική σας άσκηση και τα φαρμακευτικά σκευάσματα.
Ένα όργανο που ονομάζεται γλυκομετρητής, επιτρέπει την ακριβή μέτρηση του σακχάρου του αίματος. Υπάρχουν διάφοροι τύποι τέτοιων οργάνων. Συνήθως, εκτελείται μια ελαφριά νύξη του δακτύλου σας, με μια μικρή βελόνα που ονομάζεται lancet. Κατ’ αυτόν τον τρόπο, συγκεντρώνεται μια μικρή σταγόνα αίματός σας. Τοποθετείτε τη σταγόνα σε μια ταινία και στη συνέχεια, εφαρμόζετε την ταινία στο όργανο. Τα αποτελέσματα είναι διαθέσιμα εντός 30 – 45 δευτερολέπτων.
Ένας οικογενειακός ιατρός ή ένας σύμβουλος του Σ.Δ., θα σας βοηθήσει να εφαρμόσετε κατ’ οίκον αυτή τη διαδικασία και να θέσετε ένα πρόγραμμα μετρήσεων. Ο ιατρός σας, θα σας υποδείξει τους στόχους των τιμών της γλυκόζης.
- Η πλειοψηφία των ατόμων με τύπου 2 Σ.Δ. χρήζουν να κάνουν μέτρηση του σακχάρου τους μία ή δύο φορές την ημέρα
- Εάν οι τιμές της γλυκόζης του αίματός σας βρίσκονται σε ικανοποιητικά επίπεδα, ίσως απαιτηθεί να κάνετε μόνον μερικές μετρήσεις εβδομαδιαία
- Οι μετρήσεις γίνονται κατά την πρωινή αφύπνιση, προ γευμάτων και πριν τη νυχτερινή κατάκλιση
- Απαιτούνται επιπλέον μετρήσεις όταν είστε άρρωστη/ος ή υπό καταστάσεις άγχους
Τα αποτελέσματα αυτών των μετρήσεων, βοηθούν στη ρύθμιση της διατροφής σας, της σωματικής άσκησης ή και των φαρμακευτικών σκευασμάτων, προκειμένου οι τιμές σακχάρου να παραμένουν σε ικανοποιητικά επίπεδα. Με τις μετρήσεις, γνωστοποιείται άμεσα μια υπέρ ή υπογλυκαιμία και αποφεύγεται η ανάπτυξη σοβαρών καταστάσεων.
Διατηρείτε αρχείο για εσάς και τον ιατρό σας. Κάτι τέτοιο θα ήταν ιδιαίτερα χρήσιμο, ιδίως στην περίπτωση που αντιμετωπίζετε δυσκολίες στη ρύθμιση του διαβήτη.
ΔΙΑΤΡΟΦΗ ΚΙ ΕΛΕΓΧΟΣ ΤΟΥ ΣΩΜΑΤΙΚΟΥ ΒΑΡΟΥΣ
Για τα άτομα που πάσχουν από Σ.Δ. τύπου 2, είναι προτεινόμενο να τρώνε τις ίδιες ώρες κάθε ημέρα και να παραμένουν σταθεροί στα είδη διατροφής που έχουν επιλέξει να καταναλώνουν. Αυτό αποτρέπει μεγάλες διακυμάνσεις των τιμών του σακχάρου. Ο διατροφικός προγραμματισμός περιλαμβάνει την επιλογή υγιεινών ειδών διατροφής, τη λήψη της κατάλληλης ποσότητας τροφής και τη λήψη των γευμάτων τις κατάλληλες χρονικές στιγμές. Θεωρείται σκόπιμο, να συνεργάζονται στενά με τον ιατρό τους, τη νοσηλεύτριά τους και το διατροφολόγο τους, προκειμένου να είναι ενήμεροι για τις κατάλληλες ποσότητες λιπών, πρωτεϊνών και υδατανθράκων που πρέπει να περιλαμβάνει η διατροφή τους. Το πρόγραμμα των γευμάτων σας οφείλει να αρμόζει στον καθημερινό τρόπο ζωής και στις συνήθειές τους και είναι προτιμητέο να περιλαμβάνει τροφές της αρέσκειάς τους.
Ο έλεγχος του σωματικού σας βάρους και η λήψη μιας καλά ισορροπημένης διατροφής, είναι πολύ σημαντικά. Κάποιοι άνθρωποι με Σ.Δ. τύπου 2, ίσως και να διακόψουν τη φαρμακευτική αγωγή μετά την απώλεια σωματικού βάρους (παρόλο που συνεχίζουν να πάσχουν από διαβήτη).
Η χειρουργική επέμβαση bariatric, γνωστή κι ως χειρουργική επέμβαση απώλειας βάρους, θεωρείται ως πιθανή αντιμετώπιση παχύσαρκων ασθενών που αδυνατούν να ρυθμιστούν μονάχα με διατροφή και φαρμακευτική αγωγή. Βλ.:
- Χειρουργική επέμβαση γαστρικού by – pass
- Λαπαροσκοπική γαστρική περίδεση
ΚΑΘΗΜΕΡΙΝΗ ΦΥΣΙΚΗ ΔΡΑΣΤΗΡΙΟΤΗΤΑ
Η καθημερινή σωματική άσκηση είναι αναγκαία για τον καθένα μας, πόσο περισσότερο για τους διαβητικούς. Η τακτική αεροβική άσκηση μειώνει τα επίπεδα του σακχάρου χωρίς φαρμακευτική αγωγή και βοηθά στην καύση του πλεονασμού θερμίδων και λιπών και κατά συνέπεια, στη ρύθμιση του σωματικού τους βάρους.
Η άσκηση βοηθά στην ενίσχυση της κατάστασης υγείας με τη βελτίωση της αιματικής κυκλοφορίας και της αρτηριακής πίεσης. Ελαχιστοποιεί την αντίσταση στην ινσουλίνη ακόμη και χωρίς την απώλεια σωματικού βάρους. Η άσκηση επίσης μειώνει το ενεργειακό επίπεδο του σώματος, μειώνει την ένταση και βελτιώνει την ικανότητα αντιμετώπισης του στρες / άγχους.
Λάβετε υπ’ όψιν τα παρακάτω, κατά την έναρξη ενός προγράμματος σωματικής άσκησης:
- Συμβουλευτείτε πάντα τον ιατρό σας προτού ξεκινήσετε οποιοδήποτε πρόγραμμα σωματικής άσκησης
- Ρωτήστε τον ιατρό σας για την καταλληλότητα των υποδημάτων σας
- Επιλέξτε μια ευχάριστη φυσική δραστηριότητα που να αρμόζει στο τωρινό σας φυσικό επίπεδο
- Ασκηθείτε καθημερινά κι αν είναι δυνατόν, την ίδια ώρα κάθε μέρα
- Παρακολουθήστε τις τιμές γλυκόζης στο σπίτι, προ και μετά την άσκηση
- Να έχετε πάντα μαζί σας τροφή ταχείας δράσης υδατάνθρακα, σε περίπτωση υπογλυκαιμίας κατά ή μετά την άσκηση
- Φοράτε περιχειρίδιο διαβητικής ταυτότητας και να έχετε πάντα μαζί σας κινητό τηλέφωνο για ώρα ανάγκης
- Καταναλώστε μεγάλες ποσότητες υγρών, χωρίς προσθήκη ζάχαρης, πριν, κατά και μετά τη σωματική άσκηση
- Ίσως χρειαστεί να κάνετε αλλαγές στη διατροφή σας ή τη φαρμακευτική αγωγή που ακολουθείτε, αν ασκήστε για μεγάλη χρονική διάρκεια ή με μεγαλύτερη ένταση, προκειμένου να διατηρήσετε τη γλυκόζη στα κατάλληλα επίπεδα
ΦΑΡΜΑΚΕΥΤΙΚΑ ΣΚΕΥΑΣΜΑΤΑ ΓΙΑ ΤΗΝ ΑΓΩΓΗ ΤΟΥ ΣΑΚΧΑΡΩΔΗ ΔΙΑΒΗΤΗ
Αν η διατροφή και η άσκηση δεν επαρκούν για τη διατήρηση σε φυσιολογικά ή σχεδόν σε φυσιολογικά επίπεδα της γλυκόζης του αίματος, ο ιατρός σας προφανώς θα σας συστήσει φαρμακευτικά σκευάσματα. Μιας, όμως που τα σκευάσματα αυτά έχουν διαφορετικό τρόπο δράσης το καθένα, ο ιατρός ίσως χρειαστεί να συνταγογραφήσει περισσότερα από ένα. Τα σκευάσματα αυτά είναι δυνατόν να συνδυαστούν και με ινσουλίνη, αν κρίνεται απαραίτητο.
Παρακάτω αναφέρονται οι πιο συχνοί τύποι αυτών των φαρμακευτικών σκευασμάτων. Λαμβάνονται δια του στόματος ή ενέσιμα:
- Οι βιγουανίδες προκαλούν μείωση παραγωγής της γλυκόζης από το ήπαρ και διεγείρουν την απορρόφηση της γλυκόζης που κυκλοφορεί στο αίμα από τα μυϊκά, τα λιπώδη και τα ηπατικά κύτταρα. Κατ’ αυτόν τον τρόπο, μειώνονται τα επίπεδα της γλυκόζης του αίματος
- Οι σουλφονυλουρίες (όπως η γλυμεπιρίδη, η γλουβυρίδη και η τολαζαμίδη) διεγείρουν το πάγκρεας προς αύξηση παραγωγής ινσουλίνης. Η λήψη τους λαμβάνεται δια του στόματος.
- Οι θειαζολιδινεδιόνες (όπως η ροσιγλιταζόνη) βοηθούν στην απορρόφηση γλυκόζης από τα μυϊκά, λιπώδη και ηπατικά κύτταρα εν παρουσία ινσουλίνης. Η ροσιγλιταζόνη αυξάνει τον κίνδυνο καρδιακών παθήσεων. Μιλήστε με τον ιατρό σας
- Ενέσιμα σκευάσματα (συμπεριλαμβανομένου της εξενατίδης και της πραμλιντίδης) μειώνουν τα επίπεδα της γλυκόζης του ορού
- Οι μεγλιτινίδες (συμπεριλαμβανομένου της ρεπαγλινίδης και της νατεγλινίδης) διεγείρουν το πάγκρεας προς αύξηση παραγωγής ινσουλίνης, ως αντίδραση στα επίπεδα γλυκόζης του αίματος
- Οι αναστολείς της άλφα γλυκοσιδάσης (όπως η ακαρβόση) μειώνουν την απορρόφηση των υδατανθράκων από το γαστρεντερικό σωλήνα, ούτως ώστε να μειωθούν τα επίπεδα γλυκόζης μετά γευμάτων
Αν συνεχίσετε να μη ρυθμίζετε ικανοποιητικά τη γλυκόζη του αίματός σας, παρά τις αλλαγές του τρόπου ζωής σας και τη λήψη φαρμακευτικών σκευασμάτων από το στόμα, ο ιατρός σας, θα σας συστήσει τη χρήση ινσουλίνης. Η ινσουλίνη ενδείκνυται επίσης και σε περίπτωση παρενέργειας σε άλλα σκευάσματα. Η ινσουλίνη ενίεται υποδόρια με τη χρήση σύριγγας ή «στυλό» ινσουλίνης. Δε λαμβάνεται από το στόμα.
Τα σκευάσματα ινσουλίνης διαφέρουν μεταξύ τους στο χρόνο έναρξης δράσης τους και στη διάρκεια δράσης τους. Ο ιατρός σας θα προσδιορίσει τον κατάλληλο τύπο ινσουλίνης για εσάς και θα σας ορίσει των ώρα που θα το ενίετε.
Είναι δυνατόν να εφαρμοστεί μίξη διαφόρων τύπων ινσουλίνης στην ίδια ένεση, προκειμένου να επιτευχθεί η καλύτερη ρύθμιση γλυκόζης του αίματος. Ο ιατρός σας ή ο σύμβουλος του Σ.Δ., θα σας υποδείξει πως να εφαρμόζετε μόνοι σας την ένεση.
Κάποιοι άνθρωποι με τύπου 2 Σ.Δ. παύουν να έχουν την ανάγκη φαρμακευτικής αγωγής, μετά την απώλεια βάρους και την αύξηση της σωματικής τους δραστηριότητας. Φτάνοντας στο ιδανικό τους βάρος, η ίδια η ινσουλίνη του οργανισμού τους και μια προσεγμένη διατροφή, επαρκούν για τη ρύθμιση των επιπέδων της γλυκόζης στο αίμα τους.
Αμφισβητείται αν είναι ασφαλές η λήψη των υπογλυκαιμικών δισκίων κατά τη διάρκεια της εγκυμοσύνης. Είναι προτεινόμενο στις εγκύους που πάσχουν από τύπου 2 Σ.Δ. και λαμβάνουν αυτή τη φαρμακευτική αγωγή, να μπαίνουν σε ινσουλινοθεραπεία για τη χρονική περίοδο της εγκυμοσύνης και του θηλασμού.
ΦΑΡΚΑΕΥΤΙΚΑ ΣΚΕΥΑΣΜΑΤΑ ΠΡΟΛΗΨΗΣ ΤΩΝ ΕΠΙΠΛΟΚΩΝ
Η αυξημένη πιθανότητα να αναπτύξουν οι διαβητικοί ασθενείς καρδιακά νοσήματα, νεφρικές παθήσεις κι άλλες παθολογικές διαταραχές, καθιστά αναγκαία τη χορήγηση σε αυτούς, ανάλογης φαρμακευτικής αγωγής είτε ως αντιμετώπιση είτε ως πρόληψη οποιαδήποτε παθοφυσιολογίας.
Συχνά συστήνεται ένας αναστολέας ACE (ή ARB):
- ως φάρμακο πρώτης εκλογής στη θεραπεία της υπέρτασης σε σακχαρωδιαβητικούς
- σε όσους παρουσιάζουν πρώιμα σημεία νεφρικής νόσου
Οι αναστολείς ACE περιλαμβάνουν την καπτοπρίλη, την εναλαπρίλη, κουιναπρίλη, την βεναζεπρίλη, τη ραμιπρίλη, την περιντοπρίλη και τη λισινοπρίλη.
Οι στατίνες αποτελούν τη θεραπεία εκλογής παθολογικών επιπέδων της χοληστερόλης. Στόχος είναι οι τιμές της LDL χοληστερόλης να κυμαίνονται κάτω των 100 mg / dL.
Το πιο κοινό σκεύασμα πρόληψης καρδιαγγειακών παθήσεων στους σακχαρωδιαβητικούς, είναι η ασπιρίνη, ιδιαίτερα αν συνυπάρχει:
- βιολογική ηλικία άνω των 40 ετών
- ατομικό ιστορικό καρδιολογικής πάθησης
- οικογενειακό ιστορικό καρδιαγγειακής νόσου
- αρτηριακή υπέρταση ή υπερχοληστεριναιμία
- κάπνισμα
ΦΡΟΝΤΙΔΑ ΤΩΝ ΠΟΔΙΩΝ
Οι σακχαρωδιαβητικοί ασθενείς είναι πολύ επιρρεπείς σε παθολογικές καταστάσεις των άκρων ποδών. Ο Σ.Δ. μπορεί να προκαλέσει βλάβη των νεύρων, με πιθανή απώλεια την αισθητικότητα των άκρων ποδών. Ο ασθενής τις περισσότερες φορές δεν αντιλαμβάνεται ότι έχει υποστεί κάποιον τραυματισμό και διαπιστώνει σε δεύτερο χρόνο ένα εκτεταμένο έλκος ή και φλεγμονή του άκρου ποδός. Ο Σ.Δ. προκαλεί επίσης βλάβη των αγγείων.
Περιστασιακά, ο Σ.Δ. επηρεάζει και το ανθρώπινο ανοσοποιητικό σύστημα, μειώνοντας την ικανότητα του οργανισμού να αντιμετωπίσει κάποια λοίμωξη. Ακόμη και μικρές λοιμώξεις μπορούν ταχύτατα να επιδεινωθούν και να προκαλέσουν τη νέκρωση του δέρματος κι άλλων ιστών. Ο ακρωτηριασμός, όχι σπάνια, επιβάλλεται.
Προς αποφυγή τραυματισμού των άκρων ποδών, ελέγξετε τα και φροντίστε τα καθημερινά.
Πρόγνωση
Ο κίνδυνος ανάπτυξης ακόλουθων επιπλοκών (όπως του αγγειακού εγκεφαλικού επεισοδίου, της καρδιακής ανεπάρκειας και του θανάτου) μειώνεται σημαντικά με τον έλεγχο της γλυκόζης του αίματος και της αρτηριακής πιέσεως. Η μείωση ακόμη και κατά 1% της HbA1c μπορεί να μειώσει τον κίνδυνο ανάπτυξης επιπλοκών κατά 25%.
Επιπλοκές
Με τη πάροδο του χρόνου, ο Σ.Δ. μπορεί να οδηγήσει σε σοβαρές παθήσεις των οφθαλμών, των νεφρών, των νεύρων, της καρδιάς, των αιμοφόρων αγγείων κι άλλων συστημάτων του οργανισμού.
Οι σακχαρωδιαβητικοί ασθενείς διατρέχουν (γυναίκες και άνδρες κατά το ίδιο ποσοστό) τις ίδιες πιθανότητες οξέως εμφράγματος του μυοκαρδίου, με εκείνους (τους ανθρώπους) που το έχουν υποστεί ήδη. Πολύ πιθανόν να μην εμφανίσουν τα τυπικά σημεία του καρδιακού εμφράγματος.
Σε γενικές γραμμές, οι επιπλοκές περιλαμβάνουν:
- αρτηριακή υπέρταση
- βλάβη των αιμοφόρων αγγείων που παροχετεύουν τα ισχία και τα πόδια (περιφερική αγγειακή νόσο)
- αγγειακό εγκεφαλικό επεισόδιο
- υπερχοληστεριναιμία
- βλάβη των νεύρων, με άλγος και αιμωδία των άκρων ποδών, όπως και πολλαπλές διαταραχές του στομάχου, του εντέρου, της καρδιάς κι άλλων οργάνων του σώματος
- πληγές ή έλκη των άκρων ποδών, που ίσως να οδηγήσουν στον ακρωτηριασμό
- μείωση ή και πλήρης απώλεια όρασης
- διαβητική αμφιβληστροειδοπάθεια
- κηλιδώδες οίδημα
- καταρράκτης
- γλαύκωμα
- νεφρική νόσο και νεφρική ανεπάρκεια (διαβητική νεφροπάθεια)
Άλλες επιπλοκές περιλαμβάνουν:
- διαταραχές στύσης
- λοιμώξεις του δέρματος, του γυναικείου γεννητικού συστήματος, του ουροποιητικού συστήματος
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε άμεσα τον 166 αν παρουσιάσετε:
- θωρακικό άλγος ή πίεση
- δυσκολία αναπνοής
- λιποθυμία ή απώλεια συνείδησης
- επιληπτικό παροξυσμό
Τα συμπτώματα αυτά μπορούν ταχύτατα να επιδεινωθούν και να μετατραπούν σε επείγουσες καταστάσεις (όπως σε σπασμούς ή υπογλυκαιμικό κώμα).
Καλέστε επίσης τον ιατρό σας αν εμφανίσετε:
- συμπτώματα υπεργλυκαιμίας (πολυδιψία, θολή όραση, ξηρό δέρμα, αίσθημα αδυναμίας ή κόπωση, συχνή έπειξη προς ούρηση)
- συμπτώματα υπογλυκαιμίας (αδυναμία ή κόπωση, τρόμος, εφίδρωση, νευρικότητα, μη διαυγής σκέψη, ταχυκαρδία, διπλή ή θολή όραση, αίσθηση μη διαυγούς σκέψεως, ανησυχία)
- αιμωδία, μυρμηκίαση, άλγος των άκρων ποδών
- πληγές ή φλεγμονές των άκρων ποδών
- διαταραχές όρασης
Πρόληψη
Η παρακολούθηση για πιθανή ανάπτυξη Σ.Δ. συστήνεται σε:
- παχύσαρκα παιδιά που παρουσιάζουν κι άλλους παράγοντες κινδύνου ανάπτυξης Σ.Δ., ξεκινώντας από την ηλικία των 10 ετών και στη συνέχεια επαναληπτικά κάθε 2 χρόνια
- παχύσαρκοι ενήλικες (με BMI – δείκτες σωματικής μάζας – άνω των 25) που διατρέχουν κι άλλους παράγοντες κινδύνου
- ενήλικες άνω των 45 ετών, κάθε 3 χρόνια
Η διατήρηση ενός φυσιολογικού σωματικού βάρους κι ενός δραστήριου τρόπου ζωής, βοηθά στην πρόληψη εμφάνισης του Σ.Δ. τύπου 2
Προς αποφυγή των επιπλοκών του Σ.Δ., επισκεφθείτε τον ιατρό σας ή τον σύμβουλο του Σ.Δ., τουλάχιστον 4 φορές το χρόνο. Συζητείστε μαζί του για οποιαδήποτε ανησυχία σας.
Φροντίστε να μην παραλείπετε τον τακτικό προκαθορισμένο εμβολιασμό σας και σε ετήσια βάση να λαμβάνεται το εμβόλιο κατά της γρίπης.
Για την πρόληψη των παθήσεων του «διαβητικού ποδιού» πρέπει:
- Διακόψετε το κάπνισμα (σε περίπτωση που καπνίζετε)
- Να βελτιώσετε τη ρύθμιση της γλυκόζης του αίματός σας
- Φροντίστε για την εξέταση των άκρων ποδών σας από τον ιατρό σας, τουλάχιστον 2 φορές το χρόνο κι ενημερωθείτε για το πώς μπορείτε να αναγνωρίσετε της εμφάνισης νευρικής βλάβης.
- Ελέγχετε και φροντίστε ΚΑΘΗΜΕΡΙΝΑ τα πόδια σας, ιδίως στην περίπτωση που ήδη έχετε αντιμετωπίσει παθολογική κατάσταση αυτών ή ήδη γνωρίζετε ότι έχετε υποστεί βλάβη των νεύρων ή των αγγείων. Ακολουθείστε τις παρακάτω οδηγίες
- Σιγουρευτείτε ότι φοράτε τα κατάλληλα υποδήματα
Ηπατίτιδα Β
Ορισμός
Η ηπατίτιδα Β είναι η φλεγμονή (ερεθισμός και οίδημα) του ήπατος, η οποία οφείλεται σε λοίμωξη από τον ιό της ηπατίτιδας Β (HBV).
Άλλοι τύποι της ηπατίτιδας περιλαμβάνουν:
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Ο ιός της ηπατίτιδας μεταδίδεται μέσω του αίματος, του σπέρματος, των κολπικών υγρών κι άλλων υγρών του σώματος.
Λοίμωξη μπορεί να αναπτυχθεί στις ακόλουθες περιπτώσεις:
- μετάγγιση αίματος
- επαφή με αίμα σε ιατρικές εγκαταστάσεις
- άμεση επαφή με το αίμα προσβληθέντος ατόμου μέσω ψηλάφησης ανοικτής πληγής του ή νύξης από βελόνα
- κατά τη σεξουαλική επαφή με προσβληθέντα άτομο χωρίς προφύλαξη
- κατά τη διεξαγωγή βελονισμού ή τατουάζ με μολυσμένα εργαλεία
- κοινή χρήση συριγγών κατά τη χρήση ενδοφλέβιων ναρκωτικών ουσιών
- κοινή χρήση προσωπικών αντικειμένων με πάσχοντα (όπως οδοντόβουρτσα, ξυραφάκια και νυχοκόπτες)
Ο ιός της ηπατίτιδας Β μπορεί να μεταδοθεί από τη μητέρα στο έμβρυο κατά τον τοκετό, σε περίπτωση που η μητέρα έχει προσβληθεί από τον ιό.
Άλλοι παράγοντες κινδύνου της λοίμωξης από τον ιό της ηπατίτιδας Β περιλαμβάνουν:
- αν γεννηθήκατε εσείς ή η γονείς σας σε περιοχές με υψηλά ποσοστά λοίμωξης (συμπεριλαμβανομένου της Ασίας, της Αφρικής και της Καραϊβικής)
- αν έχετε πολλούς ερωτικούς συντρόφους
- σεξουαλικές σχέσεις ομοφυλοφίλων ανδρών
- οι αιμοκαθαιρόμενοι
- λοίμωξη από τον ιό HIV
Η λοίμωξη από ηπατίτιδα Β μπορεί να είναι οξεία ή χρόνια.
- Η οξεία ηπατίτιδα Β είναι η χρονική περίοδο των 3 – 6 εβδομάδων αφού προσβληθεί ένα άτομο από τον ιό
- Η χρόνια ηπατίτιδα Β είναι όταν ο ιός της ηπατίτιδας Β παραμένει στον οργανισμό ενός ατόμου. Το άτομο αυτό θεωρείται φορέας της νόσου, ακόμη κι αν είναι ασυμπτωματικός (δεν παρουσιάζει συμπτώματα).
Η περισσότερη βλάβη που προκαλείται από τον ιό, οφείλεται στην αντίδραση του οργανισμού να αντιμετωπίσει τη λοίμωξη. Όταν το ανοσοποιητικό σύστημα εντοπίσει τη λοίμωξη, εξαπολύει / απελευθερώνει ειδικά κύτταρα για να την καταπολεμήσουν. Ωστόσο αυτή διαδικασία των κυττάρων, μπορεί να οδηγήσει σε φλεγμονή του ήπατος.
Συμπτώματα
Πολλά άτομα που πάσχουν από χρόνια ηπατίτιδα Β, παρουσιάζουν ελάχιστα συμπτώματα. Ενδέχεται η κλινική τους εικόνα να παρουσιάζεται καλή. Κατά συνέπεια, μπορεί και να μη γνωρίζουν ότι έχουν προσβληθεί. Ωστόσο παραμένουν να είναι φορείς μετάδοσης του ιού σε άλλα άτομα.
Υπάρχει περίπτωση τα πρώτα συμπτώματα να κάνουν την εμφάνισή τους ακόμη και 6 μήνες μετά την προσβολή από τον ιό. Τα πρώιμα συμπτώματα περιλαμβάνουν:
- Απώλεια όρεξης
- Αίσθημα κόπωσης
- Χαμηλός πυρετός / δεκατική πυρετική κίνηση
- Άλγος αρθρώσεων και μυών
- Ναυτία κι έμετος
- κιτρινωπή χροιά δέρματος και σκουρόχρωμα ούρα λόγω ίκτερου
Άτομα που πάσχουν από χρόνια ηπατίτιδα, μπορεί να μην παρουσιάζουν κανένα σύμπτωμα, αν και εξελίσσεται μια σταδιακή ηπατική βλάβη. Από την άλλη, ενδέχεται να εμφανίσουν κάποια ή ακόμη κι όλα τα συμπτώματα της οξείας ηπατίτιδας.
Σημεία και εξετάσεις
Μπορούν να διεξαχθούν οι ακόλουθες εξετάσεις, προκειμένου να εντοπιστεί και να παρακολουθηθεί η βλάβη του ήπατος που έχει προκληθεί από τον ιό της ηπατίτιδας Β.
- επίπεδα αλβουμίνης
- δοκιμασίες ηπατικής λειτουργίας
- χρόνος προθρομβίνης
Οι παρακάτω εξετάσεις είναι διαγνωστικές για την ηπατίτιδα Β:
- ανίχνευση του αντιγόνου επιφανείας του ιού της ηπατίτιδας Β στο αίμα (HBsAg): θετικό αποτέλεσμα επιβεβαιώνει την ενεργός λοίμωξη
- αντισώματα προς το αντιγόνο του πυρήνα του HBV (Anti – HBc): θετικό αποτέλεσμα επιβεβαιώνει πρόσφατη προσβολή από HBV ή προσβολή του στο παρελθόν
- αντίσωμα προς το αντιγόνο επιφανείας του HBV (Anti – HBs): θετικό αποτέλεσμα επιβεβαιώνει την προσβολή από HBV στο παρελθόν ή ότι το άτομο έχει εμβολιαστεί κατά της ηπατίτιδας Β
- ανίχνευση αντιγόνου e, πυρηνικό συστατικό του HBV (HBeAg): το θετικό αποτέλεσμα σημαίνει ότι το άτομο είναι περισσότερο μεταδοτικός
Τα άτομα που πάσχουν από χρόνια ηπατίτιδα, μπορούν να προβούν σε επανειλημμένες αιματολογικές εξετάσεις .
Θεραπεία
Η οξεία ηπατίτιδα δε χρήζει θεραπευτική αγωγή, παρά μόνον την προσεκτική παρακολούθηση, με τη βοήθεια εξετάσεων, της ηπατικής λειτουργίας. Σε περίπτωση που έχετε προσβληθεί από τον ιό, καλό θα ήταν, να παραμείνετε κλινήρης, να καταναλώνετε πολλά υγρά και να ακολουθείτε μια καλά ισορροπημένη διατροφή.
Στη σπάνια περίπτωση που αναπτύξετε ηπατική ανεπάρκεια, η θεραπεία εκλογής είναι η μεταμόσχευση. Για κάποια περιστατικά, η μεταμόσχευση ήπατος συνιστά τη μοναδική θεραπεία της ηπατικής ανεπάρκειας.
Κάποιοι ασθενείς που αντιμετωπίζουν χρόνια ηπατίτιδα, μπορούν να ακολουθήσουν αντιϊκή θεραπεία, που περιλαμβάνει αντιϊκά φάρμακα, καθώς κι ένα σκεύασμα που ονομάζεται πεγκιντερφερόνη. Δεν υπάρχει ίαση για τον ιό της ηπατίτιδας Β, ωστόσο αυτά τα σκευάσματα μπορούν να βοηθήσουν στην αντιμετώπιση των συμπτωμάτων της λοιμώξεως. Η μεταμόσχευση ήπατος είναι η θεραπεία εκλογής για τους ασθενείς τελικού σταδίου χρόνιας ηπατίτιδας Β.
Ασθενείς με χρόνια ηπατίτιδα, θα πρέπει να αποφεύγουν την κατανάλωση αλκοόλ και να συμβουλεύονται τον ιατρό τους ή το νοσηλευτικό προσωπικό, προτού προμηθευθούν σκευάσματα από το φαρμακείο ή υποκατάστατα φαρμάκων με εκχυλίσματα βοτάνων. Σε αυτά περιλαμβάνονται και η ακεταμινοφαίνη, η ασπιρίνη ή η ιμπουπροφαίνη.
Πρόγνωση
Η οξεία κλινική κατάσταση του ασθενούς, συνήθως υποχωρεί μετά από 2 – 3 εβδομάδες. Σχεδόν, σε όλα τα προσβληθέντα άτομα, η ηπατική λειτουργία επανέρχεται στο φυσιολογικό μέσα σε 4 – 6 μήνες
Κάποιοι ασθενείς παρουσιάζουν χρόνια ηπατίτιδα.
- Τα περισσότερα νεογνά και περίπου 50% των παιδιών που προσβάλλονται από HBV, θα εμφανίσουν χρόνια ηπατίτιδα. Μονάχα κάποιοι προσβληθέντες ενήλικες θα αναπτύξουν τη χρόνια μορφή της λοίμωξης.
- Η χρόνια λοίμωξη από ηπατίτιδα Β, αυξάνει τον κίνδυνο εμφάνισης βλάβης του ήπατος, συμπεριλαμβανομένου της κίρρωσης και του καρκίνου του ήπατος
- Τα άτομα που αντιμετωπίζουν χρόνια ηπατίτιδα Β, μπορούν να μεταδώσουν τον ιό. Θεωρούνται φορείς της νόσου, ακόμη κι αν είναι ασυμπτωματικοί
Το ποσοστό θνησιμότητας της ηπατίτιδας Β ανέρχεται στο 1% περίπου των περιπτώσεων.
Επιπλοκές
Το ποσοστό εμφάνισης του ηπατοκυτταρικού καρκινώματος, είναι υψηλότερο στα άτομα που πάσχουν από χρόνια ηπατίτιδα Β, παρά στο γενικό πληθυσμό.
Άλλες επιπλοκές περιλαμβάνουν:
- Κεραυνοβόλος ηπατίτιδα, η οποία μπορεί να οδηγήσει σε ηπατική ανεπάρκεια και ίσως στο θάνατο
- Χρόνια επιμένουσα ηπατίτιδα
- Κίρρωση
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε τον οικογενειακό σας ιατρό αν:
- Παρουσιάσετε συμπτώματα ηπατίτιδας Β
- Τα συμπτώματα της ηπατίτιδας Β δεν υποχωρούν μέσα σε 2 – 3 εβδομάδες ή παρουσιαστούν νέα συμπτώματα
- Ανήκετε σε ομάδα υψηλού κινδύνου άτομα προσβολής από ηπατίτιδα Β και δεν έχετε εμβολιαστεί κατά του HBV
Πρόληψη
Όλα τα παιδιά θα πρέπει να λάβουν την πρώτη δόση του εμβολίου κατά της ηπατίτιδας Β όταν είναι νεογνά και να ολοκληρώσουν τη συνέχεια των 2 δόσεων, μέχρι την ηλικία των 6 και 18 μηνών. Έφηβοι κάτω των 19 ετών που δεν έχουν εμβολιστεί, θα πρέπει να λάβουν επαναληπτικές δόσεις.
Άτομα υψηλού κινδύνου, συμπεριλαμβανομένου ολόκληρου του ιατρικού προσωπικού κι αυτά που συζούν με άτομα που πάσχουν από HBV, οφείλουν να εμβολιαστούν κατά της νόσου.
Τα νεογνά των οποίων η μητέρα νοσεί από που οξεία ηπατίτιδα Β ή αναφέρει στο παρελθόν της λοίμωξη από ηπατίτιδα Β, χρήζουν ειδικού εμβολιασμού με ανοσογλοβουλίνη ηπατίτιδος Β και ανοσοποίησης κατά της ηπατίτιδας Β, εντός 12ώρου από τη γέννησή τους.
Η εξέταση του προσφερόμενου αίματος στις αιμοδοσίες, έχει συντελέσει στην ελαχιστοποίηση των πιθανοτήτων μετάδοσης του ιού της ηπατίτιδας Β μέσω μεταγγίσεων. Η υποχρεωτική αναφοράς της νόσου, δίνει τη δυνατότητα στους υπαλλήλους δημόσιας υγείας να εντοπίζουν τα άτομα που εκτεθεί στον ιό. Το εμβόλιο χορηγείται μόνο σε όσους δεν έχουν αναπτύξει την κλινική σημειολογία της νόσου.
Το εμβόλιο της κατά της ηπατίτιδας Β ή η ανοσογλοβουλίνη ηπατίτιδος Β, εάν δοθεί εντός του πρώτου 24ώρου από την έκθεση στον ιό, δύναται να αποτρέψει την εκδήλωση της λοιμώξεως.
Προληπτικά μέτρα συμπεριφοράς τρόπου ζωής, προς αποφυγή προσβολής από την ηπατίτιδα Β:
- Αποφύγετε τη σεξουαλική επαφή με άτομο που πάσχει από οξεία ή χρόνια ηπατίτιδα Β
- Χρησιμοποιήστε προφυλακτικό και φροντίστε για την προστασία των ερωτικών σας επαφών
- Αποφύγετε να μοιράζεστε τα προσωπικά σας αντικείμενα, όπως ξυραφάκια κι οδοντόβουρτσες
- Μη μοιράζεστε σύριγγες κατά τη χρήση ναρκωτικών ουσιών ή παραφερνάλια (όπως καλαμάκια για εισπνεόμενα ναρκωτικά)
- Πλύνετε τις κηλίδες αίματος με διάλυμα που περιέχει 1 δόση χλωρίνης σε 10 δόσεις νερού
Οι ιοί της ηπατίτιδας Β (καθώς και της ηπατίτιδας C) δε μεταδίδονται με απλές καθημερινές επαφές, όπως τη χειραψία, τη κοινή χρήση μαχαιροπήρουνων ή ποτηριών, το θηλασμό, τα φιλιά, το αγκάλιασμα, το βήχα ή το φτέρνισμα.
Ηπατίτιδα Ε
Ορισμός
Ο ιός της ηπατίτιδας Ε (HEV) αποτελεί συχνή αιτία πρόκλησης ηπατίτιδας μεταδιδόμενης δια του γαστρεντερικού συστήματος και που δεν προκαλείται από τον ιό της ηπατίτιδας Α. Ένας από τους πιο κοινούς τρόπους μετάδοσης είναι το μολυσμένο πόσιμο νερό, γι’ αυτό και η λοίμωξη HEV (από τον ιό της ηπατίτιδας Ε) συναντάται συχνότερα σε αναπτυσσόμενες χώρες.
Περιγραφή
Η ηπατίτιδα Ε είναι γνωστή κι ως επιδημική μη - Α, μη – Β ηπατίτιδα. Η ηπατίτιδα Ε, όπως και η ηπατίτιδα Α, αποτελεί μια οξεία και βραχύχρονη ασθένεια / πάθηση, που σε κάποιες περιπτώσεις μπορεί να προκαλέσει ηπατική ανεπάρκεια. Ο HEV, ανακαλύφθηκε για πρώτη φορά το 1987 και μεταδίδεται δια της κοπρανο-στοματικής αλυσίδας. Είναι πάντα παρών (ενδημικός) σε χώρες στις οποίες τα ανθρώπινα απόβλητα μπορούν να φτάσουν στο πόσιμο νερό, χωρίς πρωτύτερα να φιλτράρονται. Μεγάλος αριθμός κρουσμάτων (επιδημίες) έχουν εντοπιστεί σε ασιατικές και νοτιο-αμερικανικές χώρες, στις οποίες επικρατούν κακές συνθήκες υγιεινής. Στις Η.Π.Α. και στον Καναδά, ουδέποτε αναφέρθηκε κάποιο κρούσμα, αν και τα άτομα που πρόκειται να ταξιδέψουν προς μια ενδημική περιοχή, ίσως και να επιστρέψουν φέροντας τον HEV.
Αίτια και συμπτώματα
Γνωρίζουμε την ύπαρξη δύο στελεχών του HEV, ο ένας με προέλευση την Ασία κι ο άλλος το Μεξικό. Ο ιός προφανώς, αρχίζει να υποδιαιρείται κατά τη διέλευσή του από το γαστρεντερικό σύστημα, αν και η ανάπτυξή του λαμβάνει χώρα κυρίως στο ήπαρ. Μετά από μια περίοδο επώασης (ο χρόνος που μεσολαβεί από την προσβολή ενός ατόμου από έναν ιό, έως την εμφάνιση των πρώτων συμπτωμάτων) 2 – 8 εβδομάδων, τα προσβληθέντα άτομα εμφανίζουν πυρετό, πιθανή ναυτία, απώλεια όρεξης κι αρκετά συχνά, ενόχληση ή ακόμη κι άλγος του δεξιού υποχονδρίου, που αποτελεί και την ανατομική θέση του ήπατος. Κάποιοι ασθενείς παρουσιάζουν και κιτρινωπή χροιά του δέρματος και των επιπεφυκότων (ίκτερο). Τις περισσότερες φορές η πάθηση παρουσιάζει ήπια κλινική εικόνα και σύντομη αποδρομή, δίχως επιμένουσες επιπτώσεις. Παιδιά μικρότερα των 14 ετών κι άτομα άνω των 50 ετών, εμφανίζουν συχνά ίκτερο ή άλλα κλινικά σημεία ηπατίτιδος.
Η ηπατίτιδα Ε δε λαμβάνει ποτέ χρόνια μορφή, σε σπάνιες ωστόσο περιπτώσεις, η οξεία πάθηση βλάπτει και καταστρέφει πολύ μεγάλο αριθμό ηπατικών κυττάρων, με αποτέλεσμα την ανεπάρκεια της ηπατικής λειτουργίας. Αυτό ονομάζεται κεραυνοβόλος ηπατική ανεπάρκεια και μπορεί να οδηγήσει στο θάνατο. Οι εγκυμονούσες γυναίκες διατρέχουν το μεγαλύτερο κίνδυνο απεβίωσης από κεραυνοβόλο ηπατική ανεπάρκεια, γεγονός που δεν ισχύει για κανέναν άλλο τύπο ιογενούς ηπατίτιδας. Η πλειοψηφία των ασθενών, μετά την αποδρομή της οξείας λοίμωξης, παύουν να φέρουν τον HEV και δεν αποτελούν φορείς μετάδοσής του.
Διάγνωση
Ο HEV θα μπορούσε να αποκαλυφθεί κατά τη διεξαγωγή μικροσκοπικής εξέτασης δείγματος κοπράνων, αν και δεν αποτελεί αξιόπιστη διαγνωστική εξέταση, μιας και ο ιός δεν επιβιώνει για πολύ ώρα μετά τη λήψη του δείγματος. Σαν όλους τους άλλους ιούς της ηπατίτιδας, ο HEV ενεργοποιεί το ανθρώπινο ανοσοποιητικό σύστημα να παράγει μια ουσία που ονομάζεται αντίσωμα και το οποίο έχει την ικανότητα να καταλαμβάνει και να καταστρέφει τον ιό. Αιματολογικές εξετάσεις μπορούν να προσδιορίσουν το ύψος / έπαρμα του επιπέδου των αντισωμάτων, που αντιπροσωπεύει και την παρουσία του HEV στον οργανισμό. Δυστυχώς όμως, οι αιματολογικές αυτές εξετάσεις αντισωμάτων, δε διεξάγονται ευρέως.
Θεραπεία
Δεν υφίσταται καμία αποτελεσματική θεραπευτική αγωγή των συμπτωμάτων μιας οξείας ηπατίτιδας, συμπεριλαμβανομένου της ηπατίτιδας Ε. Κατά την οξεία φάση της λοίμωξης, ο ασθενής οφείλει να ακολουθεί μια καλά ισορροπημένη διατροφή και να παραμείνει κλινήρης.
Πρόληψη
Η πλειοψηφία των προσπαθειών, να χρησιμοποιηθεί ορός αίματος που περιέχει αντισώματα έναντι του HEV, προκειμένου να μη νοσήσει κάποιος που ήδη έχει σε επαφή με αυτόν, έχουν αποτύχει. Αναμένεται ωστόσο, με ελπίδα, η επιτυχία στο μέλλον μιας τέτοιας προσέγγισης, προκειμένου να παρέχεται προστασία στις εγκύους τουλάχιστον γυναίκες, που διαμένουν σε ενδημικές περιοχές. Δε διατίθεται ούτε εμβόλιο κατά του HEV, μιας κι ακόμη οι έρευνες βρίσκονται σε πειραματικό στάδιο. Προφανώς, μελλοντικά, να ανακαλυφθούν και αντιϊκά σκευάσματα με ισχύ. Ο καλύτερος τρόπος πρόληψης της ηπατίτιδας Ε, είναι η κατανάλωση ασφαλούς πόσιμου νερού, καθώς και η λήψη προστατευτικών μέτρων (π.χ. πόση εμφιαλωμένου νερού) όταν πρόκειται να ταξιδέψουμε.
Ηπατίτιδα Γ
Ορισμός
Η ηπατίτιδα Γ είναι μια ιογενής νόσος που οδηγεί σε διόγκωση (φλεγμονή) του ήπατος.
Εναλλακτικοί ορισμοί
Μη - Α ή μη – Β ηπατίτιδα.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Η λοίμωξη της ηπατίτιδας Γ προκαλείται από τον ιό της ηπατίτιδας C (HCV). Άτομα υψηλού κινδύνου προσβολής από τον ιό είναι:
- Τα άτομα που υποβάλλονται σε μακροχρόνια νεφρική αιμοκάθαρση
- Τα άτομα που έχουν καθημερινή επαφή με αίμα στον εργασιακό τους χώρο (π.χ. ιατρικό / νοσηλευτικό προσωπικό)
- Όσοι έχουν ελεύθερες σεξουαλικές επαφές (χωρίς προστασία) με προσβληθέν άτομο από τον ιό της ηπατίτιδας C (αυτή η περίπτωση δε συναντάται συχνά, αν κι ο κίνδυνος αυξάνει για όσους έχουν πολλαπλούς ερωτικούς συντρόφους, για όσους ήδη πάσχουν από κάποια σεξουαλικά μεταδιδόμενη νόσο ή έχουν προσβληθεί από τον HIV)
- Όσοι κάνουν χρήση ενδοφλέβιων ναρκωτικών ουσιών σε δημόσιους χώρους (στους δρόμους) ή κάνουν κοινή χρήση συριγγών με άτομο προσβεβλημένο από ηπατίτιδα C
- Όσοι έχουν κάνει μετάγγιση αίματος πριν τον Ιούλιο του 1992
- Όσοι έχουν υποβληθεί σε τατουάζ ή βελονισμό με μολυσμένα εργαλεία (αν κι ο κίνδυνος ελαχιστοποιείται στα ειδικά κέντρα, με άδεια άσκησης επαγγέλματος)
- Όσοι έχουν λάβει αίμα ή παράγωγα αίματος ή έχουν γίνει δέκτες οργάνου από προσβεβλημένο δότη
- Όσοι κάνουν κοινή χρήση προσωπικών αντικειμένων, όπως οδοντόβουρτσες και ξυραφάκια με άτομο που πάσχει από ηπατίτιδα C (δε συμβαίνει συχνά)
- Όσοι γεννηθεί από μητέρα ήδη προσβεβλημένη κατά τον τοκετό (η περίπτωση αυτή είναι λιγότερο συχνή απ΄ ότι στην περίπτωση της ηπατίτιδα Β)
Η ηπατίτιδα Γ έχει οξεία και χρόνια μορφή. Η πλειοψηφία των προσβεβλημένων ατόμων αναπτύσσουν χρόνια ηπατίτιδα C.
Άλλες ιογενείς λοιμώξεις του ήπατος περιλαμβάνουν την ηπατίτιδα Α και την ηπατίτιδα Β. Κάθε ιογενής λοίμωξη του ήπατος προκαλείται από διαφορετικό ιό.
Συμπτώματα
Αρκετοί εκ των ασθενών με ηπατίτιδα Γ παραμένουν ασυμπτωματικοί.
Σε περίπτωση χρόνιας παρουσίας της λοίμωξης, το ήπαρ πιθανότατα να έχει υποστεί μόνιμη βλάβη, κατάσταση γνωστή ως κίρρωση. Τις περισσότερες φορές, τα συμπτώματα κάνουν την εμφάνισή τους μόνον αφού εγκατασταθεί η κίρρωση.
Τα παρακάτω συμπτώματα αποτελούν πιθανές κλινικές εκδηλώσεις της ηπατίτιδας Γ:
- Κοιλιακό άλγος (κυρίως του δεξιού υποχονδρίου)
- Ασκίτης
- Αιμορραγία κιρσών οισοφάγου (οι κιρσοί οισοφάγου αποτελούν διατεταμένες φλέβες στον οισοφάγο)
- Σκουρόχρωμα ούρα
- Κόπωση
- Γενικευμένος κνησμός
- Ίκτερος
- Απώλεια όρεξης
- Δεκατική πυρετική κίνηση
- Ναυτία
- Ανοκτόχρωμα ή πήλινης απόχρωσης κόπρανα
- Έμετος
Σημεία κι εξετάσεις
Οι παρακάτω εξετάσεις είναι διαγνωστικές για την ηπατίτιδα C:
- Δοκιμασία ELISA προς ανίχνευση αντισωμάτων στην ηπατίτιδα C
- Προσδιορισμός του γονότυπου του ιού της ηπατίτιδας C. Υπάρχουν έξι διαφορετικοί γονότυποι.
- Δοκιμασία του RNA του ιού της ηπατίτιδας C, προς προσδιορισμό των επιπέδων του ιού (ονομάζεται και ιογενές φορτίο)
Οι παρακάτω εξετάσεις διεξάγονται προκειμένου να αναγνωριστεί και να παρακολουθηθεί η βλάβη που έχει υποστεί το ήπαρ από την ηπατίτιδα C:
- Δοκιμασίες ηπατικής βλάβης
- Επίπεδα αλβουμίνης
- Χρόνος προθρομβίνης
Η βιοψία ήπατος αναδεικνύει την έκταση της βλάβης που έχει υποστεί το ήπαρ.
Θεραπεία
Ουσιαστικά, δεν υφίσταται θεραπευτική αγωγή κατά της ηπατίτιδας C, αν και τα φαρμακευτικά σκευάσματα μπορούν να καταστείλουν τη δράση του ιού για μεγάλο χρονικό διάστημα.
Μεγάλος αριθμός ασθενών επωφελείται από η φαρμακευτική αγωγή. Τα πιο κοινά φαρμακευτικά
σκευάσματα αποτελούν συνδυασμό ιντερφερόνης άλφα και ριβαβιρίνης (πρόκειται για ένα αντιϊκό σκεύασμα)
- Οι περισσότεροι εκ των ασθενών λαμβάνουν σε εβδομαδιαία δόση υποδόρια ένεση, μορφή αγωγής που ονομάζεται (pegulated) ιντερφερόνη άλφα – χορήγηση συνδυασμού ιντερφερόνης άλφα μαζί με ριβαβιρίνη
- Η ριβαβιρίνη είναι μια κάψουλα που λαμβάνεται δύο φορές την ημέρα. Η κύρια παρενέργεια του φαρμάκου είναι η μείωση των ερυθρών αιμοσφαιρίων (αναιμία), ενώ επίσης μπορεί να προκαλέσει συγγενής ανωμαλίες. Οι γυναίκες που βρίσκονται υπό αγωγή με το σκεύασμα αυτό, οφείλουν να μην κυοφορήσουν κατά τη διάρκεια της αγωγής, καθώς και για τους επόμενους 6 μήνες
- Η θεραπευτική αγωγή χορηγείται για διάστημα 24 έως 48 εβδομάδων
Τα παραπάνω φαρμακευτικά σκευάσματα ίσως προκαλέσουν τις εξής παρενέργειες:
- Κατάθλιψη
- Κόπωση
- Πυρετό
- Συμπτώματα που μιμούνται το συνάχι
- Κεφαλαλγία
- Ευερεθιστικότητα
- Απώλεια όρεξης
- Χαμηλά λευκά αιμοσφαίρια κι αιμοπετάλια
- Ναυτία
- Λέπτυνση των τριχών
- Έμετος
Ασθενείς που αναπτύσσουν κίρρωση ή καρκίνο του ήπατος, γίνονται και υποψήφιοι δέκτες μεταμόσχευσης ήπατος.
Άτομα πάσχοντα από ηπατίτιδα C, οφείλουν επίσης:
- Να μην προμηθεύονται από το φαρμακείο βιταμίνες, συμπληρώματα διατροφής ή νέα φαρμακευτικά σκευάσματα, χωρίς πρώτα να έχουν πάρει την έγκριση από τον θεράποντα ιατρό τους
- Να αποφεύγουν τη λήψη ηπατοτοξικών ουσιών, συμπεριλαμβανομένου του αλκοόλ. Ακόμη και μικρές ποσότητες αλκοόλ, επιταχύνουν την εξέλιξη της ηπατίτιδας C (ενώ το αλκοόλ από μόνο του μειώνει τη δράση των φαρμάκων)
- Να εμβολιάζονται κατά της ηπατίτιδας Α και Β
Πρόγνωση
Η πλειοψηφία των προσβληθέντων ατόμων με ηπατίτιδα C παρουσιάζουν τη χρόνια μορφή.
Άτομα που έχουν λάβει φαρμακευτική αγωγή, εμφανίζουν μια «συγκρατημένη αντίδραση», γεγονός που υποδηλώνει ότι δε διατρέχουν κίνδυνο από τον ιό για διάστημα 6 μηνών, αφ’ ότου έχει λήξει η αγωγή. Δεν υποδηλώνει όμως σε καμία περίπτωση την ίαση του ασθενή, απλά φανερώνει ότι τα επίπεδα του ενεργού ιού της ηπατίτιδας C στον οργανισμό είναι τόσο χαμηλά, ούτως ώστε να μην προκαλείται λόγω αυτού, ηπατική βλάβη.
Ασθενείς με γονότυπο 2 ή 3 του ιού, έχουν σχεδόν τριπλάσια θετική αντίδραση στη φαρμακευτική αγωγή, απ’ ότι οι ασθενείς με γονότυπο 1 του ιού.
Άτομα πάσχοντα αυτής της κατάστασης μπορεί να εμφανίσουν:
- Κίρρωση του ήπατος
- Καρκίνο του ήπατος (μικρός αριθμός κιρρωτικών ασθενών αναπτύσσουν κι αυτοί καρκίνο του ήπατος)
Ακόμη και μετά τη μεταμόσχευση ήπατος, η ηπατίτιδα C, έχει την τάση να υποτροπιάζει, γεγονός που μπορεί να οδηγήσει σε κίρρωση και του νέου οργάνου.
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας αν:
- Εμφανίσετε συμπτώματα ηπατίτιδας
- Έχετε την υπόνοια ότι εκτεθήκατε στον ιό της ηπατίτιδας C
Πρόληψη
Αποφύγετε όσο τον δυνατόν, την επαφή με αίμα ή παράγωγα του αίματος. Το ιατρικό και νοσηλευτικό προσωπικό οφείλουν να λαμβάνουν προστατευτικά μέτρα κατά τη διαχείριση αίματος και σωματικών υγρών.
Μην κάνετε χρήση ενέσιμων ναρκωτικών και κυρίως μη μοιράζεστε σύριγγες και βελόνες με κανέναν. Μείνετε επιφυλακτικοί όταν θελήσετε να κάνετε τατουάζ ή τρυπήματα στο σώμα σας.
Η μετάδοση σεξουαλικών νόσων, μειώνεται στο ελάχιστο όταν διατηρείτε σταθερές, μονογαμικές σχέσεις. Ο σύντροφός σας θα πρέπει να εξεταστεί για ηπατίτιδα C. Εάν είναι αρνητικός, θεωρείται σκόπιμο, να διατηρείται τις σχέσεις όπως έχουν.
Άτομα που διατηρούν σεξουαλικές επαφές, όχι στα πλαίσια μονογαμικής σχέσης, οφείλουν να παίρνουν προστατευτικά μέτρα προς αποφυγή προσβολής από ηπατίτιδα C, καθώς και από σεξουαλικά μεταδιδόμενες νόσους, συμπεριλαμβανομένου του HIV και της ηπατίτιδας Β.
Προς το παρόν δε διατίθενται εμβόλιο κατά της ηπατίτιδας C.
Ελκώδης κολίτιδα
Ορισμός
Η ελκώδης κολίτιδα είναι μια φλεγμονώδης πάθηση που προσβάλλει το παχύ έντερο (κόλον) και τον πρωκτό.
Δείτε επίσης: Νόσος του Crohn
Εναλλακτικοί όροι
Φλεγμονώδης εντερική πάθηση – ελκώδης κολίτιδα
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Το αίτιο της ελκώδους κολίτιδας δεν είναι γνωστό. Μπορεί να προσβάλει οποιαδήποτε ηλικιακή ομάδα, αν και παρατηρείται έξαρση στις ηλικίες 15-30 και μετά 50-70.
Η ασθένεια ξεκινά συνήθως στην περιοχή του πρωκτού και μπορεί σταδιακά να επεκταθεί σε όλο το παχύ έντερο. Το συχνή φλεγμονή οδηγεί σε πάχυνση του τοιχώματος του εντέρου και του πρωκτού με τη δημιουργία ουλώδους ιστού. Σε οξεία φάση της ασθένειας μπορεί να επέλθει ακόμα και νέκρωση ή σήψη των ιστών του παχέος εντέρου.
Τα συμπτώματα ποικίλλουν σε ένταση και μπορεί να ξεκινήσουν σταδιακά ή απότομα. Πολλοί παράγοντες μπορεί να οδηγήσουν σε έξαρση της νόσου, συμπεριλαμβανομένων των πνευμονικών λοιμώξεων και του φυσικού στρες.
Στους παράγοντες κινδύνου περιλαμβάνεται το οικογενειακό ιστορικό ελκώδους κολίτιδας ή η Εβραϊκή καταγωγή.
Συμπτώματα
- Πόνος στην κοιλιά σαν κράμπα που συνήθως υποχωρεί με την κένωση του εντέρου.
- Γουργούρισμα στα έντερα
- Διάρροια, λίγες έως πολλές φορές μέσα στην ημέρα (συχνά με αίμα και βλέννα)
- Πυρετός
- Τεινεσμός (σφίξιμο κατά την κένωση)
- Απώλεια βάρους
Άλλα συμπτώματα που συνοδεύουν την ελκώδη κολίτιδα είναι:
- Γαστρεντερική αιμορραγία
- Πόνοι στις αρθρώσεις
- Ναυτία και εμετός
Ενδείξεις και εξετάσεις
Για τη διάγνωση της ελκώδους κολίτιδας χρησιμοποιείται γενικά η κολονοσκόπηση με βιοψία.
Η κολονοσκόπηση γίνεται επίσης σε ασθενείς με ελκώδη κολίτιδα ως προληπτικός έλεγχος για καρκίνο του παχέος εντέρου. Η ελκώδης κολίτιδα αυξάνει τον κίνδυνο καρκίνου του παχέος εντέρου. Αν πάσχετε από την ασθένεια αυτή, θα πρέπει να εξεταστείτε (για καρκίνο του παχέος εντέρου) 8-12 χρόνια μετά τη διάγνωση. Θα πρέπει να επαναλαμβάνετε την κολονοσκόπηση κάθε 1-2 χρόνια.
Άλλες εξετάσεις που μπορεί να γίνουν για τη διάγνωση της πάθησης είναι:
- Βαριούχος υποκλυσμός
- Γενική εξέταση αίματος
- C-αντιδρώσας πρωτεΐνης
- Ταχύτητα καθίζησης ερυθρών
Θεραπεία
Στόχοι της θεραπείας είναι:
- Η αντιμετώπιση των κρίσεων
- Η αποφυγή των επαναλαμβανόμενων κρίσεων
- Η επούλωση του παχέος εντέρου
Συχνά χρειάζεται εισαγωγή στο νοσοκομείο για τις οξείες κρίσεις. Ο γιατρός σας μπορεί να σας χορηγήσει κορτικοστεροειδή για τη μείωση της φλεγμονής. Μπορεί επίσης να σας χορηγηθεί παρεντερική διατροφή (με ενδοφλέβιο ορό).
ΔΙΑΙΤΑ ΚΑΙ ΔΙΑΤΡΟΦΗ
Ορισμένες τροφές μπορεί να επιδεινώσουν τη διάρροια και τα αέρια, ιδιαίτερα κατά τη διάρκεια της έξαρσης της ασθένειας. Διαιτητικές συμβουλές:
- Τρώτε μικρές ποσότητες τροφής καθ’ όλη τη διάρκεια της ημέρας.
- Πίνετε άφθονο νερό (μικρές ποσότητες συχνά όλη την ημέρα).
- Αποφεύγετε τις τροφές με ίνες (πίτουρο, φασόλια, καρύδια, σπόρους και καλαμπόκι).
- Αποφεύγετε τα λιπαρά ή τηγανητά φαγητά και τις σάλτσες (βούτυρο, μαργαρίνη και κρέμα γάλακτος).
- Περιορίστε τα γαλακτοκομικά προϊόντα αν έχετε δυσανεξία στη λακτόζη. Τα γαλακτοκομικά προϊόντα είναι καλή πηγή πρωτεΐνης και ασβεστίου.
- Αποφεύγετε ή περιορίστε το αλκοόλ και την καφεΐνη.
ΦΑΡΜΑΚΑ
Φάρμακα που χρησιμοποιούνται για τη μείωση των κρίσεων είναι:
- 5-αμινοσαλικυλικά οξέα όπως η μεσαλαμίνη ή σουλφαζίνη
- Ανοσοτροποποιητικά όπως η αζαθιοπρίνη και η 6-μερκαπτοπουρίνη
- Κορτικοστεροειδή (πρεδνιζόνη και μεθυλπρεδνιζολόνη) που λαμβάνονται από το στόμα κατά τη διάρκεια του ξεσπάσματος της κρίσης ή με τη μορφή υπόθετου, αφρού ή κλύσματος.
- Ινφλιξιμάμπη για τη θεραπεία ασθενών που δεν ανταποκρίνονται σε άλλα φάρμακα
ΧΕΙΡΟΥΡΓΙΚΗ ΕΠΕΜΒΑΣΗ
Η χειρουργική αφαίρεση του παχέος εντέρου θεραπεύει την ελκώδη κολίτιδα και εξαλείφει την απειλή του καρκίνου του παχέος εντέρου. Η χειρουργική επέμβαση προορίζεται για ασθενείς που έχουν:
- Κολίτιδα που δεν ανταποκρίνεται στην πλήρη φαρμακευτική θεραπεία
- Αλλοιώσεις στον βλεννογόνο του παχέος εντέρου που μπορεί να είναι προκαρκινικές
- Σοβαρές επιπλοκές όπως ρήξη (διάτρηση) του παχέος εντέρου, έντονη αιμορραγία ή τοξικό μεγάκολο
Τις περισσότερες φορές αφαιρείται ολόκληρο το παχύ έντερο μαζί με τον πρωκτό. Στη συνέχεια, οι ασθενείς μπορεί να χρειάζονται ειλεοστομία (ένα μικρό άνοιγμα στο κοιλιακό τοίχωμα) ή μια επέμβαση που συνδέει το λεπτό έντερο με την έδρα ώστε να υποκατασταθεί η όσο το δυνατόν φυσιολογική λειτουργία της αφόδευσης.
Πρόγνωση
Περίπου οι μισοί από τους ασθενείς με ελκώδη κολίτιδα παρουσιάζουν ήπια συμπτώματα. Οι ασθενείς με οξεία ελκώδη κολίτιδα συνήθως ανταποκρίνονται λιγότερο στα φάρμακα.
Μόνιμος και πλήρης έλεγχος των συμπτωμάτων με τη χρήση φαρμάκων είναι σπάνιος. Η αποθεραπεία είναι πιθανή μόνο με την ολική αφαίρεση του παχέος εντέρου.
Ο κίνδυνος του καρκίνου του παχέος εντέρου αυξάνει από δεκαετία σε δεκαετία μετά τη διάγνωση της ελκώδους κολίτιδας.
Επιπλοκές
- Αγκυλοποιητική σπονδυλίτιδα
- Δημιουργία θρομβώσεων
- Καρκίνος
- Στένωση του παχέος εντέρου
- Επιπλοκές από τη θεραπεία με κορτικοστεροειδή
- Εξασθενημένη ανάπτυξη και σεξουαλική εξέλιξη των παιδιών
- Αρθρίτιδα
- Κακώσεις στα μάτια
- Ηπατική νόσος
- Μαζική αιμορραγία στο παχύ έντερο
- Στοματικά έλκη
- Γαγγραινώδες πυόδερμα (δερματικό έλκος)
- Ρωγμές ή τρύπες στο παχύ έντερο
Πότε να απευθυνθείτε στον γιατρό σας
Καλέστε τον γιατρό σας αν παρουσιάζετε επίμονο πόνο στην κοιλιά, αιμορραγία, επίμονο πυρετό ή άλλα συμπτώματα της ελκώδους κολίτιδας.
Καλέστε τον γιατρό σας αν πάσχετε από ελκώδη κολίτιδα και τα συμπτώματά σας δεν υποχωρούν με τη θεραπεία ή αναπτύσσετε νέα συμπτώματα.
Πρόληψη
Επειδή το αίτιο είναι άγνωστο, δεν υπάρχει γνωστή πρόληψη.
Τα μη στεροειδή αντιφλεγμονώδη φάρμακα μπορεί να επιδεινώσουν τα συμπτώματα.
Εξαιτίας της σχέσης της ελκώδους κολίτιδας με τον κίνδυνο ανάπτυξης καρκίνου του παχέος εντέρου, συνιστάται η προληπτική κολονοσκόπηση.
Η Αμερικανική Αντικαρκινική Εταιρεία συνιστά να κάνετε την πρώτη εξέταση:
- 8 χρόνια μετά τη διάγνωση της οξείας φάσης της ασθένειας ή όταν έχει προσβληθεί μεγάλο μέρος ή ολόκληρο το παχύ έντερο
- 12-15 χρόνια αφού έχει διαγνωστεί ότι πάσχει μόνο η αριστερή πλευρά του παχέος εντέρου
Κάντε επαναληπτικές εξετάσεις κάθε 1-2 χρόνια.
Γαστρικός καρκίνος
Ορισμός
Ο γαστρικός καρκίνος αποτελεί μορφή καρκίνου που αναπτύσσεται στο στομάχι.
Εναλλακτικές ονομασίες
Καρκίνος του στομάχου, γαστρικό καρκίνωμα, αδενοκαρκίνωμα του στομάχου
Αίτια, επίπτωση, και παράγοντες κινδύνου
Διάφοροι τύποι καρκίνου μπορούν να αναπτυχθούν στο στομάχι. Ο πλέον συνήθης τύπος ονομάζεται αδενοκαρκίνωμα και ξεκινά από κύτταρα του γαστρικού βλεννογόνου. Υπάρχουν διάφοροι τύποι αδενοκαρκινώματος. Δεδομένου ότι οι άλλοι τύποι γαστρικού καρκίνου εμφανίζονται με πολύ μικρότερη συχνότητα, αυτό το άρθρο εστιάζει στα αδενοκαρκινώματα του στομάχου.
Το αδενοκαρκίνωμα του στομάχου αποτελεί μια συνήθη μορφή καρκίνου της γαστρεντερικής οδού.
Η διάγνωση συνήθως τίθεται καθυστερημένα καθότι τα συμπτώματα μπορεί να μην εκδηλωθούν σε πρώιμα στάδια της νόσου, ή διότι οι ασθενείς τα υποεκτιμούν, εφόσον κάποια από αυτά είναι μη ειδικά και εκδηλώνονται συχνά σε λιγότερο σοβαρές γαστρεντερικές διαταραχές (μετεωρισμός, αέρια, αίσθημα οπισθοστερνικού καύσου, και ένα αίσθημα πληρότητας του στομάχου).
Οι παράγοντες κινδύνου που σχετίζονται με γαστρικό καρκίνο είναι το θετικό οικογενειακό ιστορικό, η λοίμωξη απο ελικοβακτηρίδιο του πυλωρού, η ομάδα αίματος Α, το κάπνισμα, το ιστορικό κακοήθους αναιμίας, ιστορικό χρόνιας ατροφικής γαστρίτιδας, και ιστορικό αδενωματώδους γαστρικού πολύποδα με μέγεθος μεγαλύτερο των 2 εκατοστόμετρων.
Συμπτώματα
- Πόνος στην κοιλία
- Μέλαινες κενώσεις
- Δυσκολία στην κατάποση που επιδεινώνεται με τον χρόνο
- Όξινες ερυγές (ρεψίματα)
- Γενική έκπτωση της υγείας
- Ανορεξία
- Ναυτία και έμετος
- Πρώιμο αίσθημα πληρότητας κατά τη λήψη γευμάτων
- Απώλεια σωματικού βάρους
- Ασαφές αίσθημα πληρότητας
- Αιματέμεση (εμετός με αίμα)
- Αδυναμία ή αίσθημα κόπωσης
- Καούρα
Σημεία και διαγνωστικός έλεγχος
Οι ακόλουθες δοκιμασίες μπορούν να συμβάλλουν στη διάγνωση του γαστρικού καρκίνου:
- γενική εξέταση αίματος για τον έλεγχο ενδεχόμενης αναιμίας
- οισοφαγο-γαστρο-δωδεκαδακτυλο-σκόπηση με λήψη υλικού βιοψίας
- εξέταση κοπράνων για τον έλεγχο ενδεχόμενης παρουσίας αίματος σε αυτά
- ακτινολογικός έλεγχος της ανώτερης γαστρεντερικής οδού
Θεραπευτική αντιμετώπιση
Η χειρουργική αφαίρεση του στομάχου (γαστρεκτομή) αποτελεί τη μόνη αποτελεσματική θεραπεία. Η ακτινοθεραπεία και η χημειοθεραπεία ενδέχεται να καταστούν ευεργετικές. Πρόσφατες μελέτες κατέδειξαν ότι η εφαρμογή τους σε πληθώρα ασθενών, μετά την εγχείρηση, μπορεί να αυξήσει τις πιθανότητες ίασης.
Για ασθενείς στους οποίους η χειρουργική θεραπεία αντενδείκνυται, η χημειοθεραπεία και η ακτινοθεραπεία μπορεί να περιορίσουν τα συμπτώματα και να παρατείνουν την επιβίωση, χωρίς ωστόσο να επιφέρουν ίαση. Σε ορισμένους ασθενείς, η χειρουργική δημιουργία γαστρικής παράκαμψης ενδεχομένως να παρέχει ανακούφιση από τα συμπτώματα.
Πρόγνωση
Η πρόγνωση της νόσου ποικίλει ευρέως. Όγκοι στον κατώτερο στόμαχο αντιμετωπίζονται επιτυχώς με μεγαλύτερη συχνότητα από εκείνους σε ανώτερες περιοχές (περιοχή του καρδιακού στομίου του στομάχου ή της γαστροοισοφαγικής συμβολής). Ο βαθμός διήθησης του γαστρικού τοιχώματος και η ενδεχόμενη λεμφαδενική διασπορά επηρεάζουν σημαντικά τις πιθανότητες ίασης.
Στην περίπτωση όπου ο όγκος εμφανίζει διασπορά σε απομακρυσμένες θέσεις, η ίαση δεν είναι εφικτή και η θεραπεία είναι παρηγορητική, αποσκοπώντας στην ανακούφιση από τα συμπτώματα.
Επιπλοκές
- ασκίτης (παθολογική συλλογή περιτοναϊκού υγρού)
- γαστρεντερική αιμορραγία
- διασπορά του καρκίνου σε άλλα όργανα
- απώλεια σωματικού βάρους
Πότε να επικοινωνήσετε με τον ιατρό σας
Αποταθείτε στον ιατρό σας αν αρχίσετε να εκδηλώνετε συμπτώματα γαστρικού καρκίνου.
Πρόληψη
Προγράμματα μαζικού ελέγχου εφαρμόζονται με αποτελεσματικότητα στην Ιαπωνία, για την ανίχνευση της νόσου σε πρώιμα στάδια. Η αξία της εφαρμογής ανάλογων προγραμμάτων σε χώρες με χαμηλότερη επίπτωση του γαστρικού καρκίνου δεν έχει απολύτως αποσαφηνισθεί.
Τα ακόλουθα ενδέχεται να συμβάλλουν στην ελάττωση του κινδύνου ανάπτυξης γαστρικού καρκίνου:
- διακοπή του καπνίσματος
- υιοθέτηση υγιεινής και ισορροπημένης διατροφής, πλούσιας σε φρούτα και λαχανικά
- λήψη φαρμακευτικής αγωγής σε παρουσία γαστροοισοφαγικής παλινδρόμησης.
Γαστρικά και δωδεκαδακτυλικά έλκη
Ορισμός
Τα γαστρικά και τα δωδεκαδακτυλικά έλκη πρόκειται για ανωμαλίες του τοιχώματος του στομάχου ή του δωδεκαδακτύλου, οι οποίες δημιουργούνται όταν το γαστρικό υγρό κατακλύζει τους φυσιολογικούς προστατευτικούς μηχανισμούς.
Τα περισσότερα έλκη προκαλούνται από το βακτήριο Helicobacter pylori ή από την ασπιρίνη ή παρόμοια με αυτήν φαρμακευτικά σκευάσματα, τα οποία μειώνουν τις άμυνες του στομάχου έναντι στο γαστρικό υγρό.
Κάποια σπάνια έλκη προκαλούνται από νεοπλάσματα που παράγουν γαστρίνη, μία ορμόνη που διεγείρει την έκκριση γαστρικού υγρού. Οι πάσχοντες συνήθως υποφέρουν από δυσπεψία και περίπου το 20% των ασθενών εμφανίζουν επιπλοκές, όπως αιμορραγία.
Θεραπεία
Για την συγκεκριμένη πάθηση υπάρχει θεραπεία, η οποία περιλαμβάνει φαρμακευτικά σκευάσματα, τα οποία καταστέλλουν την έκκριση του γαστρικού υγρού ή εκριζώνουν το βακτήριο Helicobacter pylori.
Τοξοπλάσμωση
Η τοξοπλάσμωση πρόκειται για φλεγμονή η οποία οφείλεται στο παράσιτο Toxoplasma gondii.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Η τοξοπλάσμωση προσβάλλει / ανευρίσκεται σε ανθρώπους, πουλιά και σε αρκετά είδη ζώων. Οι γάτες αποτελούν τον κύριο ξενιστή.
Η μόλυνση του ανθρώπου προκύπτει από:
- Μεταγγίσεις αίματος ή μεταμόσχευση συμπαγών οργάνων
- Απρόσεκτη διαχείριση των απορριμμάτων γάτας
- Λήψη μολυσμένου χώματος
- Λήψη ωμού ή μη καλά ψημένου κρέατος (πρόβειο, χοιρινό και βόειο)
Η τοξοπλάσμωση προσβάλλει κι άτομα με χαμηλό ανοσοποιητικό σύστημα.
Η λοίμωξη μεταφέρεται από πάσχουσα μητέρα στο έμβρυό της μέσω του πλακούντα. Βλ : Συγγενής τοξοπλάσμωση.
Συμπτώματα
Η πλειοψηφία των πρωτοπαθών λοιμώξεων είναι ασυμπτωματική. Ο χρόνος επώασης (η χρονική διάρκεια από την έκθεση στο παράσιτο έως την εμφάνιση των πρώτων συμπτωμάτων) κυμαίνεται από 1 – 2 εβδομάδες. Η νόσος αυτή μπορεί να προσβάλει τον εγκέφαλο, τους πνεύμονες, την καρδιά, τους οφθαλμούς ή το ήπαρ.
Τα συμπτώματα που εμφανίζονται σε άτομα με υγιές ανοσοποιητικό σύστημα περιλαμβάνουν:
- Διογκωμένους λεμφαδένες στην κρανιακή και τραχηλική χώρα
- Κεφαλαλγία
- Ήπια αίσθηση ασθένειας με πυρετική κίνηση, παρόμοια με την κλινική εικόνα της μονοπυρήνωσης
- Μυαλγίες
- Πονόλαιμος
Συμπτώματα που εμφανίζονται σε ανοσοκατεσταλμένα άτομα:
- Σύγχυση
- Πυρετός
- Κεφαλαλγία
- Φλεγμονή του αμφιβληστροειδούς που προκαλεί θολή όραση
- Επιληψία
Για συμπτώματα που εμφανίζονται σε πάσχοντα νεογνά, βλ. συγγενής τοξοπλάσμωση.
Σημεία κι εξετάσεις
Εξετάσεις διαγνωστικές της λοίμωξης ή ανεύρεσης κυστών, είναι:
- Βιοψία εγκεφάλου
- Αξονική τομογραφία εγκεφάλου
- Μαγνητική τομογραφία εγκεφάλου
- Οροθετικότητα στην τοξοπλάσμωση
- Εξέταση σε σχισμοειδή λυχνία (slit-lamp)
Θεραπεία
Οι ασυμπτωματικοί ασθενείς δε χρήζουν θεραπεία.
Για την αντιμετώπιση της φλεγμονής χορηγούνται φαρμακευτικά σκευάσματα που περιλαμβάνουν τα αντιβιοτικά και αντιελονοσιακά. Άτομα που πάσχουν από AIDS οφείλουν να συνεχίσουν τη θεραπεία για όσο διάστημα το ανοσοποιητικό τους σύστημα παραμένει χαμηλό, ούτως ώστε να αποτρέψουν την επανεργοποίηση της νόσου.
Πρόγνωση
Στα παιδιά η οξεία φλεγμονή προκαλεί οίδημα των αμφιβληστροειδών.
Η τοξοπλάσμωση στους ενήλικες με υγιές ανοσοποιητικό σύστημα, έχει καλή πρόγνωση.
Επιπλοκές
- Μόνιμη ανικανότητα, όπως τύφλωση ή μαθησιακές διαταραχές σε βρέφη με συγγενής τοξοπλάσμωση
- Υποτροπή της λοίμωξης
- Εξάπλωση της λοίμωξης σε άτομα με χαμηλό ανοσοποιητικό σύστημα (ενδέχεται να είναι νοσηρή)
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας και κλείστε ραντεβού μαζί του αν παρουσιάσετε συμπτώματα τοξοπλάσμωσης. Σε περίπτωση προσβολής ανοσοκατεσταλμένου άτομου ή βρέφους ή εμφάνιση σοβαρών συμπτωμάτων όπως σύγχυση ή επιληψία, η διαταραχή αυτή αποτελεί επείγουσα κατάσταση,
Πρόληψη
Συμβουλές για πρόληψη της νόσου:
- Αποφύγετε την κατανάλωση μη καλά ψημένου κρέατος
- Καταψύχετε το κρέας στους μείον 20˚ C για δύο ημέρες
- Πλύνετε καλά τα χέρια σας μετά από επαφή με ωμό κρέας
- Προστατεύστε το χώρο δραστηριοτήτων των παιδιών σας από απορρίμματα σκύλου και γάτας
- Πλύνετε καλά τα χέρια σας έπειτα από επαφή με χώμα / έδαφος που μπορεί να έχει μολυνθεί από απορρίμματα ζώων
- Οι εγκυμονούσες γυναίκες οφείλουν να αποφύγουν το καθαρισμό απορριμμάτων γάτας, καθώς και υλικά τα οποία ενδέχεται να έχουν επιμολυνθεί με απορρίμματα γάτας. Θα πρέπει ακόμη να αποφύγουν υλικά τα οποία μπορεί να έχουν μολυνθεί από έντομα, τα οποία έχουν εκτεθεί σε απορρίμματα γάτας (κατσαρίδες, μύγες, κ.τ.λ.)
- Οι εγκυμονούσες θα πρέπει να υποβληθούν σε αιματολογική εξέταση για τοξοπλάσμωση
- Οι πάσχοντες με HIV θα πρέπει να εξεταστούν για ανίχνευση αντισωμάτων της τοξοπλάσμωσης. Οι οροθετικοί και με μέτρηση των CD4 λιγότερο των 100, οφείλουν να λάβουν προληπτικά αντιβιοτικά με αντιρετροϊκή αγωγή, έως ότου η μέτρηση CD4 κυττάρων ανέλθει.
Σύνδρομο χρόνιας κόπωσης
Το σύνδρομο της χρόνιας κόπωσης (Σ.Χ.Κ.) πρόκειται για μια κατάσταση που χαρακτηρίζεται από παρατεταμένη και βαριά κόπωση ή φθορά (κάματο), η οποία δεν ανακουφίζεται με την ανάπαυση και δεν προκαλείται άμεσα από άλλες καταστάσεις. Η διάγνωση μιας τέτοιας κατάστασης, τίθεται όταν η κόπωση είναι τόσο βαριά, ικανή να μειώσει την ικανότητα συμμετοχής σε συνήθεις δραστηριότητες σχεδόν κατά 50%.
Εναλλακτικοί ορισμοί
(Σ.Χ.Κ.), Χρόνια – κόπωση, Σύνδρομο ανοσο-δυσλειτουργίας.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Η ακριβής αιτία πρόκλησης του Σ.Χ.Κ. παραμένει άγνωστη. Σύμφωνα με ορισμένες μελέτες, πιθανολογείται η διαταραχή να οφείλεται σε ιό, όπως τον ιό Epstein-Barr ή τον ανθρώπινο ερπητοϊό 6 (HHV-6). Ωστόσο, μέχρι σήμερα δεν έχει ταυτοποιηθεί κάποιος συγκεκριμένος ιός ως αιτίας πρόκλησης του συνδρόμου.
Άλλες μελέτες υποστηρίζουν ότι το Σ.Χ.Κ., ίσως να οφείλεται σε φλεγμονή του νευρικού συστήματος και η οποία συνδέεται με κάποιου είδους ανοσοποιητική αντίδραση ή διαδικασία.
Άλλοι ενοχοποιητικοί παράγοντες θεωρούνται η ηλικία, η προγενέστερη ασθένεια, το άγχος, το περιβάλλον ή γενετικοί παράγοντες.
Το Σ.Χ.Κ. εμφανίζεται με μεγαλύτερη συχνότητα σε γυναίκες ηλικίας 30 – 50 ετών.
Τα Κέντρα Νοσολογικού Ελέγχου (CDC) περιγράφουν το Σ.Χ.Κ. ως συγκεκριμένη διαταραχή με χαρακτηριστικά συμπτώματα και φυσικά σημεία, που βασίζεται σε αποκλεισμό άλλων πιθανών αιτιών. Δεν έχει ακόμη προσδιοριστεί ο ακριβής αριθμός πασχόντων του συνδρόμου της χρόνια κόπωσης.
Συμπτώματα
Τα συμπτώματα του Σ.Χ.Κ. μιμούνται την κλινική εικόνα των πιο διαδεδομένων ιογενών λοιμώξεων (μυαλγίες, κεφαλαλγία και κάματος), κάνουν την εμφάνισή τους εντός ολίγων ωρών ή ημερών κι ο χρόνος διάρκειάς τους κυμαίνεται από 6 μήνες ή και περισσότερο.
Κύρια συμπτώματα:
- Κάματος ή κόπωση, πρώτη φορά αντιληπτή σε τέτοια ένταση και διάρκεια - τουλάχιστον 6 μήνες. Δε σημειώνεται ανακούφιση με την ανάπαυση.
- Κόπωση σε βαθμό που να προκαλεί μείωση των δραστηριοτήτων (σοβαρή κόπωση θεωρείται η μείωση σχεδόν στο ήμισυ των δραστηριοτήτων του ατόμου σε αντιπαράθεση με την προ νοσούσα περίοδο)
Άλλα συμπτώματα:
- Κόπωση διάρκειας άνω των 24ωρών μετά από σωματική άσκηση, που υπό φυσιολογικές συνθήκες θα υποχωρούσε
- Η αίσθηση μη ξεκούρασης ακόμη και μετά από ικανοποιητική διάρκεια ύπνο
- Η αίσθηση απώλειας μνήμης ή άλλων παρόμοιων συμπτωμάτων, όπως η δυσκολία συγκέντρωσης, η σύγχυση ή η νευρικότητα
- Οι κεφαλαλγίες σοβαρότερης έντασης απ’ ότι στο παρελθόν
- Αρθραλγίες με μεταναστευτικό χαρακτήρα, δίχως οίδημα κι ερύθημα των αρθρώσεων
- Ευαισθησία των λεμφαδένων της τραχηλικής ή μασχαλιαίας χώρας
- Ήπια πυρετική κίνηση
- Μυαλγίες
- Μυϊκή αδυναμία σε όλες ή σε πολλαπλές μυϊκές ομάδες, δίχως αιτιοπαθογένεια
- Κυνάγχη
Σημεία κι εξετάσεις
Η φυσική εξέταση ίσως αποκαλύψει πυρετό, ευαισθησία των λεμφαδένων, λεμφαδενική διόγκωση ή άλλα συμπτώματα. Ο ρινοφάρυγγας ίσως εμφανίσει ερύθημα, απουσία εκκρίσεων ή πύου.
Ο ιατρός σας θα προβεί σε διάγνωση του Σ.Χ.Κ. μετά από αποκλεισμό όλων των πιθανών αιτιών πρόκλησης κόπωσης, όπως:
- Την εξάρτηση από ναρκωτικές ουσίες
- Άνοσες ή αυτοάνοσες διαταραχές
- Λοιμώξεις
- Μυϊκές ή νευρολογικές παθήσεις (όπως πολλαπλή σκλήρυνση)
- Ενδοκρινολογικές παθήσεις (όπως υποθυρεοειδισμό)
- Άλλες παθήσεις (όπως καρδιακές, νεφρικές ή ηπατικές)
- Ψυχιατρικές ή ψυχολογικές παθήσεις / διαταραχές, συγκεκριμένα η κατάθλιψη (από τη στιγμή που το Σ.Χ.Κ. σχετίζεται με την κατάθλιψη, η διάγνωση της κατάθλιψης δεν αποκλείει το Σ.Χ.Κ., ωστόσο η κόπωση που συνδέεται με την κατάθλιψη, χρήζει διαφοροδιάγνωση προ-οριστικής διαγνώσεως του συνδρόμου)
- Νεοπλάσματα
Η διάγνωση του Σ.Χ.Κ. περιλαμβάνει:
- Απουσία άλλων αιτιών χρόνιας κόπωσης (εξαιρουμένου της κατάθλιψης)
- Τουλάχιστον 4 συμπτώματα από τα προαναφερθέντα
- Εκσεσημασμένη, παρατεταμένη κόπωση
Δεν υπάρχουν ειδικές διαγνωστικές εξετάσεις του Σ.Χ.Κ., αν και διεξάγονται ποικίλες εξετάσεις ως προς αποκλεισμό άλλων πιθανών αιτιών πρόκλησης των συμπτωμάτων.
Τα παρακάτω αποτελέσματα ορισμένων εξετάσεων (μη ωστόσο διαγνωστικών του Σ.Χ.Κ.) συναντώνται σχεδόν σε μόνιμη βάση, σε άτομα που εν τέλει διαγιγνώσκονται ως πάσχοντες του συνδρόμου:
- Μαγνητική τομογραφία εγκεφάλου που αναδεικνύει ενδοεγκεφαλικό οίδημα και διαταραχή τμήματος των νευρικών κυττάρων
- Υψηλότερα επίπεδα ειδικού τύπου λευκών κυττάρων (CD4T κύτταρα) συγκριτικά με άλλους τύπους λευκών κυττάρων (CD8T)
- Ειδικός τύπος λευκών κυττάρων (λεμφοκυττάρων) που περιέχουν (συμπεριλαμβάνουν) ενεργές μορφές του ιού Epstein-Barr ή του HHV – 6
Θεραπεία
Στην πραγματικότητα δεν υφίσταται θεραπευτική αγωγή του Σ.Χ.Κ., παρά μόνον των συμπτωμάτων του. Πολλοί ασθενείς του Σ.Χ.Κ. αντιμετωπίζουν ψυχολογικές διαταραχές, όπως κατάθλιψη, οι οποίες σημειώνουν βελτίωση μετά από θεραπευτική αγωγή.
Μερικά από τα προτεινόμενα θεραπευτικά σχήματα περιλαμβάνουν:
- Αντιϊκά σκευάσματα (όπως ακυκλοβίρη)
- Σκευάσματα καταπολέμησης λοιμώξεις από ζυμομύκητα (όπως η νυστατίνη)
- Φαρμακευτικά σκευάσματα μείωσης του πόνου, της δυσφορίας και του πυρετού
- Φαρμακευτικά σκευάσματα κατά του άγχους (αντιαγχολιτικά σκευάσματα)
- Φαρμακευτικά σκευάσματα κατά της κατάθλιψης (αντικαταθλιπτικά σκευάσματα)
Κάποια σκευάσματα ίσως προκαλέσουν ανεπιθύμητες αντιδράσεις ή παρενέργειες, πολύ χειρότερες κι από τα αρχικά συμπτώματα του συνδρόμου της χρόνιας κόπωσης.
Ασθενείς του Σ.Χ.Κ. οφείλουν να διατηρούν δραστήρια κοινωνική ζωή και να ενθαρρύνονται για κάτι τέτοιο. Ακόμη και η ήπια φυσική άσκηση τους ωφελεί.
Πρόγνωση
Η μακροχρόνια πρόγνωση των ασθενών με Σ.Χ.Κ. ποικίλλει και είναι ιδιαίτερα δυσχερής, κυρίως στην αρχική φάση των συμπτωμάτων. Σύμφωνα με αναφορές, υπάρχουν κάποιοι ασθενείς που παρουσίασαν βελτίωση εντός 6 ή 12 μηνών. Σε άλλες δε περιπτώσεις, απαιτείται μεγαλύτερη χρονική διάρκεια, έως την πλήρη αποκατάσταση του ασθενή.
Άλλοι πάσχοντες του συνδρόμου, ουδέποτε σημείωσαν αποτελεσματική βελτίωση. Οι περισσότερες μελέτες αναφέρουν ότι μια ισχυρή κι έντονη θεραπευτική αγωγή, είναι πολύ πιθανότερο να επιφέρει την απόλυτη βελτίωση του ασθενούς, σε σχέση με τους ασθενείς που αρνούνται να λάβουν ιατρική περίθαλψη.
Επιπλοκές
- Κατάθλιψη (σχετίζεται αμιγώς με τα συμπτώματα και την έλλειψη διαγνώσεως)
- Περιορισμοί στις καθημερινές δραστηριότητες (κάποια άτομα αισθάνονται τέτοια κόπωση, η οποία τους καθιστά ουσιαστικά ανίκανους κατά τη διάρκεια της νόσου)
- Παρενέργειες κι ανεπιθύμητες αντιδράσεις φαρμακευτικών σκευασμάτων
- Κοινωνική απομόνωση οφειλόμενη στην κόπωση
Επικοινωνία με τον ιατρό σας
Κλείστε ραντεβού με τον ιατρό σας αν αισθάνεστε επίμονη, σοβαρή κόπωση συνοδευόμενη ή μη από άλλα συμπτώματα της συγκεκριμένης διαταραχής. Άλλες ακόμη πιο σοβαρές παθήσεις, πιθανόν να προκαλούν παρόμοια συμπτώματα κι οφείλουν να διαφοροδιαγνωστούν.
Δυσανεξία στη λακτόζη
Ορισμός
Δυσανεξία στη λακτόζη ονομάζουμε την αδυναμία του οργανισμού να χωνέψει τη λακτόζη (έναν τύπο σακχάρου που βρίσκεται στο γάλα και άλλα γαλακτοκομικά προϊόντα).
Εναλλακτικές ονομασίες
Ανεπάρκεια λακτάσης, Δυσανεξία στο γάλα, Ανεπάρκεια δισακχαριτών, Δυσανεξία στα γαλακτοκομικά
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Η δυσανεξία στη λακτόζη συμβαίνει όταν το λεπτό έντερο δεν παράγει αρκετή ποσότητα ενός ενζύμου που ονομάζεται λακτάση. Ο οργανισμός των μωρών παράγει το ένζυμο αυτό ώστε να μπορεί να χωνέψει το γάλα, συμπεριλαμβανομένου και του μητρικού. Πριν γίνουν αγρότες, οι περισσότεροι άνθρωποι δεν συνέχιζαν να πίνουν γάλα μετά την ηλικία των πρώτων παιδικών χρόνων, γι’ αυτό το σώμα τους δεν παρήγαγε λακτάση.
Η δυσανεξία στη λακτόζη παρατηρείται περισσότερο στους Ασιάτες, τους Αφρικανούς, τους Αφρο-αμερικανούς, τους ιθαγενείς της Αμερικής και τους Μεσογειακούς λαούς, παρά στους Ευρωπαίους της βόρειας και δυτικής Ευρώπης.
Η δυσανεξία στη λακτόζη μπορεί να ξεκινήσει σε διαφορετική ηλικία. Στους λευκούς, συνήθως ξεκινά στην παιδική ηλικία μετά τα 5. Στους Αφρο-αμερικανούς, η δυσανεξία στη λακτόζη συχνά εμφανίζεται νωρίς, στην ηλικία των 2 χρόνων.
Η δυσανεξία στη λακτόζη είναι πολύ συνήθης στους ενήλικες και δεν είναι επικίνδυνη. Περίπου 30 εκ. Αμερικανοί ενήλικες υποφέρουν από μια μορφή δυσανεξίας στη λακτόζη πριν φτάσουν την ηλικία των 20 χρόνων.
Η δυσανεξία στη λακτόζη συναντάται καμιά φορά και στα πρόωρα βρέφη. Τα παιδιά που γεννιούνται κανονικά μετά από 9μηνη κύηση δεν εμφανίζουν δυσανεξία στη λακτόζη μέχρι να γίνουν τουλάχιστον 3 χρόνων.
Η ανεπάρκεια λακτάσης μπορεί επίσης να είναι αποτέλεσμα κάποιας ασθένειας του εντέρου όπως η κοιλιακή ιδιοπαθής στεατόρροια (ευαισθησία του εντέρου στη γλουτένη) και η γαστρεντερίτιδα, ή επακόλουθο χειρουργικής επέμβασης στο έντερο. Προσωρινή ανεπάρκεια λακτάσης μπορεί να είναι επακόλουθο ιογενών ή μικροβιακών λοιμώξεων, ιδιαίτερα στα παιδιά, όταν τραυματιστούν τα κύτταρα του βλεννογόνου του εντέρου.
Συμπτώματα
- Φουσκώματα
- Κοιλιακές κράμπες
- Διάρροια
- Δύσοσμα κόπρανα
- Αέρια
- Υποσιτισμός
- Ναυτία
- Αργή ανάπτυξη
- Απώλεια βάρους
Τα συμπτώματα εκδηλώνονται συχνά αφού καταναλώσετε γαλακτοκομικά προϊόντα και ανακουφίζονται όταν δεν καταναλώνετε γαλακτοκομικά. Οσο μεγαλύτερη η ποσότητα γαλακτοκομικών, τόσο εντονότερα τα συμπτώματα.
Ενδείξεις και εξετάσεις
- Εντεροσκόπηση
- Δοκιμή αναπνοής λακτόζης- υδρογόνου
- Δοκιμή ανοχής στη λακτόζη
- Χορήγηση ουσιών που μειώνουν τον χρόνο διαβίβασης των κοπράνων
Θεραπεία
Η αποφυγή κατανάλωσης γαλακτοκομικών προϊόντων συνήθως βελτιώνει τα συμπτώματα. Ωστόσο, η απουσία γάλακτος από τη διατροφή μπορεί να οδηγήσει σε έλλειψη ασβεστίου, βιταμίνης D, ριβοφλαβίνης (βιταμίνη Β12) και πρωτεΐνης. Προσθέστε άλλες πηγές ασβεστίου στη διατροφή σας αν αφαιρέσετε τα γαλακτοκομικά προΐόντα.
Οι περισσότεροι άνθρωποι με χαμηλά επίπεδα λακτάσης μπορούν να δεχτούν περίπου 1 ½ φλιτζάνι γάλα τη φορά. Μεγαλύτερη ποσότητα (3 φλιτζάνια περίπου) μπορεί να δημιουργήσει προβλήματα σε άτομα με δυσανεξία στο γάλα.
Γαλακτοκομικά προϊόντα που είναι ευκολότερα στην πέψη:
- Βούτυρο γάλακτος και τυριά (περιέχουν λιγότερη λακτόζη από το γάλα)
- Προϊόντα γάλακτος από ζύμωση (όπως το γιαούρτι)
- Κατσικίσιο γάλα (αλλά να το πίνετε παράλληλα με τα γεύματα και να το συνοδεύετε με συμπληρώματα αμινοξέων και βιταμινών, ιδιαίτερα αν το δίνετε στα παιδιά)
- Παγωτό, μίλκσεΪκ και παλαιωμένα ή σκληρά τυριά
- Γάλα και άλλα γαλακτοκομικά προϊόντα που δεν περιέχουν λακτόζη
- Αγελαδινό γάλα με προσθήκη λακτάσης για μεγαλύτερα παιδιά και ενήλικες
- Συνταγές σόγιας για παιδιά μικρότερα των 2 χρόνων
- Γάλα σόγιας ή ρυζιού για νήπια
Μπορείτε να προσθέσετε ένζυμα λακτάσης στο κανονικό γάλα ή να τα λαμβάνετε σε μορφή κάψουλας ή χαπιού που μασιέται.
Ισως χρειάζεται να βρείτε άλλους τρόπους να αναπληρώνετε το ασβέστιο στη διατροφή σας (χρειάζεστε 1.200 – 1.500 mg ασβέστιο την ημέρα):
- Να παίρνετε συμπληρώματα ασβεστίου
- Να καταναλώνετε τροφές πλούσιες σε ασβέστιο (χορταρικά, οστρακοειδή, σαρδέλες, σολωμό σε κονσέρβα, γαρίδες και μπρόκολα)
- Να πίνετε χυμό πορτοκαλιού με προσθήκη ασβεστίου
Διαβάζετε τις ετικέτες των τροφίμων. Λακτόζη περιέχεται και σε άλλα προϊόντα πλην των γαλακτοκομικών – συμπεριλαμβανομένων κάποιων ειδών μπύρας.
Πρόγνωση
Συνήθως τα συμπτώματα υποχωρούν από τη στιγμή που αποκλείσετε τα γαλακτοκομικά προϊόντα από τη διατροφή σας.
Επιπλοκές
Πιθανές επιπλοκές είναι η απώλεια βάρους και ο υποσιτισμός.
Πότε να επικοινωνήσετε με τον γιατρό σας
Επικοινωνήστε με τον γιατρό σας αν:
- Εσείς ή το παιδί σας εμφανίζετε συμπτώματα δυσανεξίας στη λακτόζη και χρειάζεστε πληροφόρηση για υποκατάστατα τροφίμων
- Τα συμπτώματά σας επιδεινώνονται ή δεν βελτιώνονται με τη θεραπεία ή αναπτύσσετε νέα συμπτώματα.
Πρόληψη
Δεν υπάρχει γνωστός τρόπος για την πρόληψη της δυσανεξίας στη λακτόζη.
Αν πάσχετε από την ασθένεια, το να αποφεύγετε ή να περιορίσετε την ποσότητα γαλακτοκομικών προϊόντων στη διατροφή σας μπορεί να μειώσει ή να προλάβει τα συμπτώματα.
Καρκίνος πνεύμονος - Μη μικροκυτταρικός
Ορισμός
Ο μη- μικροκυτταρικός καρκίνος του πνεύμονα αποτελεί τον πλέον συνήθη τύπο καρκίνου των πνευμόνων.
Υπάρχουν 3 τύποι μη- μικροκυτταρικού καρκίνου του πνεύμονα:
- αδενοκαρκινώματα, συνήθως έχουν περιφερική εντόπιση
- καρκινώματα από πλακώδη κύτταρα, συνήθως εντοπίζονται κεντρικά σε κάποιον βρόγχο
- μεγαλοκυτταρικά καρκινώματα, μπορούν να εμφανισθούν σε οποιοδήποτε τμήμα του πνεύμονα. Έχουν την τάση να αναπτύσσονται και να επεκτείνονται ταχύτερα από τους άλλους δύο τύπους.
Εναλλακτικές ονομασίες
Αδενοκαρκίνωμα του πνεύμονα, καρκίνωμα του πνεύμονα από πλακώδη κύτταρα, πλακώδες καρκίνωμα του πνεύμονα.
Δείτε επίσης
Αίτια, επίπτωση, και παράγοντες κινδύνου
Το κάπνισμα σχετίζεται με την πρόκληση των πλείστων περιπτώσεων καρκίνου του πνεύμονα. Ο κίνδυνος εξαρτάται από τον αριθμό των σιγαρέττων που καπνίζει το άτομο ημερησίως, καθώς και το συνολικό χρονικό διάστημα που είναι καπνιστής. Το παθητικό κάπνισμα αυξάνει, επίσης, τον κίνδυνο ανάπτυξης καρκίνου του πνεύμονα. Ωστόσο, άτομα που δεν καπνίζουν, ή δεν έχουν ποτέ καπνίσει μπορεί να προσβληθούν από τη νόσο.
Μακροχρόνιες έρευνες έδειξαν ότι το κάπνισμα κάνναβης ενδέχεται να ευνοεί την ανάπτυξη των καρκινικών κυττάρων, ωστόσο δεν υπάρχει σαφής συσχέτιση ανάμεσα στη δραστική ουσία και την εκδήλωση καρκίνου του πνεύμονα.
Τα υψηλά επίπεδα ατμοσφαιρικής ρύπανσης και η κατανάλωση νερού με υψηλή περιεκτικότητα σε αρσενικό αυξάνουν τον κίνδυνο εμφάνισης καρκίνου του πνεύμονα. Ανάλογη επίδραση έχει και η ακτινοβόληση της περιοχής του θώρακα.
Η επαγγελματική έκθεση στους ακόλουθους καρκινογόνους παράγοντες επίσης αυξάνει τον κίνδυνο εμφάνισης της νόσου:
- αμίαντος
- προϊόντα που περιέχουν χλωρίδια κα φορμαλδεΰδη
- ορισμένα κράματα, βαφές, χρωστικές, και συντηρητικές ουσίες
Συμπτώματα
Ο καρκίνος του πνεύμονα σε πρώιμο στάδιο ενδέχεται να μην προκαλεί την εκδήλωση συμπτωμάτων. Στα συμπτώματα που χρήζουν προσοχής περιλαμβάνονται:
- επίμονος βήχας
- αιματηρά πτύελα
- δύσπνοια
- συριγμός
- θωρακικός πόνος
- ανορεξία
- ακούσια απώλεια βάρους
- αίσθημα κόπωσης, καταβολή
Πρόσθετα συμπτώματα αποτελούν τα ακόλουθα:
- αδυναμία
- δυσκαταποσία
- πληκτροδακτυλία
- πόνος στις αρθρώσεις
- βράγχος φωνής ή βραχνάδα
- οίδημα στην περιοχή του προσώπου
- βλεφαρόπτωση
- πόνος ή ευαισθησία στα οστά
- πόνος ή αδυναμία στην περιοχή του ώμου
Σημείωση: αυτά τα συμπτώματα μπορεί να οφείλονται σε άλλες, λιγότερο σοβαρές νόσους. Είναι μείζονος σημασίας να επικοινωνήσετε με τον ιατρό σας.
Σημεία και διαγνωστικός έλεγχος
Ο ιατρός θα προβεί στη λήψη ιατρικού ιστορικού και θα εξετάσει κλινικά τον ασθενή.
Κατά την ακρόαση των πνευμόνων με χρήση στηθοσκοπίου ενδέχεται να διαπιστωθεί η ύπαρξη υγρού στους πνεύμονες.
Εξετάσεις που χρησιμοποιούνται για τη διάγνωση του καρκίνου του πνεύμονα καθώς και για τη διερεύνηση ενδεχόμενης διασποράς του, περιλαμβάνουν:
- ακτινογραφία θώρακος
- γενική αίματος
- κυτταρολογική εξέταση πτυέλων για την αναζήτηση καρκινικών κυττάρων
- σπινθηρογράφημα οστών
- υπολογιστική τομογραφία (αξονική) θώρακος
- μαγνητική τομογραφία θώρακος
- τομογραφία εκπομπής ποζιτρονίων
- θωρακοκέντηση
Σε ορισμένες περιπτώσεις ενδέχεται να απαιτηθεί η λήψη ιστικού δείγματος από τους πνεύμονες για την εξέτασή του με το μικροσκόπιο. Η διαδικασία αυτή ονομάζεται βιοψία. Υπάρχουν διάφοροι τρόποι που μπορεί αυτή να πραγματοποιηθεί:
- βιοψία σε συνδυασμό με βρογχοσκόπηση
- διαδερμική αναρρόφηση δια βελόνης
- βιοψία κατευθυνόμενη με υπολογιστική τομογραφία
- μεσοθωρακοσκόπηση με βιοψία
- ανοικτή βιοψία πνεύμονα
- διοισοφάγειο υπερηχογράφημα με λήψη βοψίας
Στην περίπτωση που η βιοψία αποκαλύψει την ύπαρξη καρκίνου του πνεύμονα, θα πραγματοποιηθούν περισσότερες απεικονιστικές δοκιμασίες προκειμένου να γίνει η σταδιοποίηση της νόσου. Το στάδιο της νόσου αντιπροσωπεύει το μέγεθος του όγκου και το βαθμό επέκτασής του. Ο μη- μικροκυτταρικός καρκίνος του πνεύμονα ταξινομείται σε 5 στάδια:
- στάδιο 0 – η νόσος περιορίζεται στο αναπνευστικό επιθήλιο ( καρκίνωμα in situ)
- στάδιο Ι – ο καρκινικός όγκος έχει μικρό μέγεθος και δεν εμφανίζει μετάσταση σε επιχώριους λεμφαδένες
- στάδιο ΙΙ – ο καρκινικός όγκος εμφανίζει μετάσταση σε λεμφαδένες πλησίον της πρωτοπαθούς βλάβης
- στάδιο ΙΙΙ – η νόσος εμφανίζει διασπορά στους παρακείμενους ιστούς ή υπάρχει μετάσταση σε απομακρυσμένους λεμφαδένες
- στάδιο ΙV – η νόσος εμφανίζει διασπορά σε άλλα όργανα του σώματος, όπως στον έτερο πνεύμονα, τον εγκέφαλο, ή το ήπαρ
Θεραπεία
Υπάρχουν διάφοροι τύποι θεραπευτικής αγωγής για τον μη- μικροκυτταρικό καρκίνο του πνεύμονα. Το εκάστοτε θεραπευτικό σχήμα εξαρτάται από το στάδιο της νόσου.
Η χειρουργική παρέμβαση αποτελεί συνήθως τη θεραπευτική αντιμετώπιση πρώτης γραμμής για τον μη- μικροκυτταρικό καρκίνο του πνεύμονα, όταν αυτός δεν εμφανίζει διασπορά πέρα από τους επιχώριους λεμφαδένες. Η χειρουργική εξαίρεση ενδέχεται να αφορά:
- σε έναν λοβό του πνεύμονα (λοβεκτομή)
- σε ένα περιορισμένο τμήμα του πνεύμονα (σφηνοειδής εκτομή ή τμηματεκτομή)
- σε ολόκληρο τον πνεύμονα (πνευμονεκτομή)
Ορισμένοι ασθενείς ενδέχεται να χρειασθούν την εφαρμογή χημειοθεραπευτικής αγωγής. Η χημειοθεραπεία χρησιμοποιεί αντινεοπλασματικά φάρμακα που σκοτώνουν τα υπάρχοντα καρκινικά κύτταρα και αναστέλλουν την ανάπτυξη νέων.
- η χημειοθεραπεία συχνά εφαρμόζεται ως μονοθεραπεία σε καρκίνο που εμφανίζει απομακρυσμένες μεταστάσεις (στάδιο IV)
- ενδέχεται να χορηγηθεί προεγχειρητικά ή πριν την εφαρμογή ακτινοθεραπείας προκειμένου να ενισχυθεί το θεραπευτικό αποτέλεσμα
- μπορεί να χορηγηθεί μετεγχειρητικά (συμπληρωματική θεραπεία) για να εξαλείψει εναπομείνασες εστίες καρκίνου
Η ακτινοθεραπεία περιλαμβάνει τη χρήση ακτίνων-Χ υψηλής ισχύος καθώς και άλλων μορφών ακτινοβολίας για την καταστροφή των καρκινικών κυττάρων. Αυτή μπορεί να εφαρμοσθεί συνδυαστικά με χημειοθεραπευτικά σχήματα σε ανεγχείρητες περιπτώσεις.
Οι ακόλουθες θεραπευτικές μέθοδοι χρησιμοποιούνται κυρίως παρηγορητικά σε ασθενείς με μη- μικροκυτταρικό καρκίνο του πνεύμονα:
- θεραπεία Laser – μια λεπτή δέσμη φωτός καυτηριάζει και καταστρέφει τα καρκινά κύτταρα
- φωτοδυναμική θεραπεία – το αντικαρκινικό φάρμακο ενεργοποιείται με την επίδραση φωτός
Πρόγνωση
Η πρόβλεψη για την έκβαση της νόσου ποικίλλει ευρέως. Συνήθως, ο μη- μικροκυτταρικός καρκίνος του πνεύμονα αναπτύσσεται βραδέως και επιφέρει την εμφάνιση πενιχρών ή καθόλου συμπτωμάτων μέχρι τα όψιμα στάδιά του. Ωστόσο, σε ορισμένες περιπτώσεις, μπορεί να καταστεί ιδιαίτερα επιθετικός και να οδηγήσει τον ασθενή ταχέως στον θάνατο. Η νόσος ενδέχεται να επεκταθεί σε διάφορα τμήματα του σώματος, συμπεριλαμβανομένων των οστών, του ήπατος, του λεπτού εντέρου, και του εγκεφάλου.
Η εφαρμογή χημειοθεραπείας έχει αποδειχθεί ότι παρατείνει την επιβίωση και βελτιώνει την ποιότητα της ζωής σε ορισμένους ασθενείς με νόσο σταδίου IV.
Τα ποσοστά ίασης σχετίζονται με το στάδιο και την εγχειρησιμότητα του καρκίνου.
- νόσοι σταδίου Ι και ΙΙ μπορούν να ιαθούν με εφαρμογή χειρουργικής θεραπείας, σχεδόν σε περισσότερες από το 50% των περιπτώσεων.
- νόσος σταδίου ΙΙΙ μπορεί να ιαθεί σε ορισμένες περιπτώσεις, ωστόσο τα ποσοστά επιβίωσης είναι πολύ χαμηλότερα από εκείνα των πρωιμότερων σταδίων του μη- μικροκυτταρικού καρκίνου του πνεύμονα.
- ασθενείς με νόσο σταδίου ΙV εμφανίζουν πολύ χαμηλά ποσοστά ίασης. Στόχος των εφαρμοζόμενων θεραπειών αποτελεί η παράταση της επιβίωσης και η βελτίωση της ποιότητας ζωής.
Επιπλοκές
- διασπορά της νόσου εκτός της πρωτοπαθούς εστίας στον πνεύμονα
- ανεπιθύμητες ενέργειες από τη χειρουργική επέμβαση, τη χημειοθεραπεία, ή την ακτινοθεραπεία
Πρόληψη
Διακόψτε το κάπνισμα. Άτομα που στο παρελθόν υπήρξαν καπνιστές έχουν αυξημένο κίνδυνο εμφάνισης καρκίνου του πνεύμονα για περισσότερα από 20 έτη αφότου διέκοψαν το κάπνισμα. Ωστόσο, ο κίνδυνος αυτός μειώνεται σημαντικά στο πρώτο έτος μετά τη διακοπή του καπνίσματος, ωστε τα οφέλη από αυτή να είναι σημαντικά ακόμη και σε προχωρημένες ηλικίες.
Αποφεύγετε το παθητικό κάπνισμα.
Η διατροφή σας να είναι πλούσια σε φρούτα και λαχανικά.
Η διενέργεια προσυμπτωματικού ελέγχου για τον καρκίνο του πνεύμονα δεν συστήνεται. Πληθώρα μελετών έχουν καταλήξει στο συμπέρασμα ότι αυτός δεν συνεισφέρει στην αύξηση των πιθανοτήτων ίασης από τη νόσο.
Κίρρωση ήπατος
Ορισμός
Κίρρωση είναι η αλλοίωση του ήπατος και η ανεπαρκής ηπατική λειτουργία ως αποτέλεσμα χρόνιας πάθησης του ήπατος
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Η κίρρωση προκαλείται από χρόνια πάθηση του ήπατος. Τα συνήθη αίτια χρόνιας πάθησης του ήπατος:
- Λοιμώδης ηπατίτιδα Γ
- Μακροχρόνια κατάχρηση οινοπνεύματος
Άλλα αίτια δημιουργίας κίρρωσης είναι:
- Αυτοάνοση φλεγμονή του ήπατος
- Διαταραχές του συστήματος αποστράγγισης του ήπατος (του χολικού συστήματος), όπως η πρωτοπαθής χολική κίρρωση και η πρωτοπαθής σκληρυντική χολαγγειΐτιδα
- Ηπατίτιδα Β
- Ορισμένα φάρμακα
- Διαταραχές στον μεταβολισμό του σιδήρου και του χαλκού (αιμοχρωμάτωση και νόσος του Wilson)
- Μη αλκοολική λιπώδης νόσος του ήπατος και μη αλκοολική στεατοηπατίτιδα
Συμπτώματα
Τα συμπτώματα μπορούν να αναπτυχθούν βαθμιαία, ή μπορεί να μην να υπάρξουν καθόλου συμπτώματα.
Όταν εκδηλωθούν συμπτώματα, αυτά μπορεί να είναι:
- Δυσπεψία ή πόνος στην κοιλιά
- Σύγχυση ή ανησυχία που συνδέεται με προβλήματα
- Ανικανότητα, απώλεια ενδιαφέροντος για σεξ και ανάπτυξη στήθους στους άντρες (γυναικομαστία)
- Ναυτία και εμετός
- Αιμορραγίες της μύτης ή των ούλων
- Κόπρανα υποκίτρινα ή στο χρώμα του άργιλου
- Αραχνοειδή αιμοφόρα αγγεία στο δέρμα (ευρυαγγείες)
- Πρήξιμο ή συγκέντρωση υγρού στα πόδια (οίδημα) και στην κοιλιά (ασκίτης)
- Εμετός με αίμα ή κόπρανα με αίμα
- Αδυναμία
- Απώλεια βάρους
- Κιτρινωπό δέρμα, βλεννώδεις μεμβράνες, ή κίτρινα μάτια (ίκτερος)
Ενδείξεις και εξετάσεις
Κατά τη διάρκεια της φυσικής εξέτασης ο γιατρός μπορεί να διαπιστώσει:
- Διογκωμένο το συκώτι ή τη σπλήνα
- Διόγκωση του στήθους
- Διόγκωση της κοιλιάς, ως αποτέλεσμα συγκέντρωσης υγρού
- Ερυθρότητα των παλαμών
- Αραχνοειδή αιμοφόρα αγγεία στο δέρμα (ευρυαγγείες)
- Μικρότερα (συρρικνωμένα) δάχτυλα
- Μικρούς όρχεις
- Διεσταλμένες φλέβες στο κοιλιακό τοίχωμα
- Κιτρινωπό χρώμα ματιών ή δέρματος (ίκτερος)
Οι εξετάσεις μπορούν να αποκαλύψουν προβλήματα στο συκώτι, όπως:
- Αναιμία (που ανιχνεύεται με γενική εξέταση αίματος)
- Θρομβώσεις
- Προβλήματα στη λειτουργία του συκωτιού (που ανιχνεύονται με τις ηπατικές δοκιμασίες)
- Χαμηλή λευκωματίνη ορού
Για την αξιολόγηση της ηπατικής λειτουργίας μπορεί να γίνουν οι ακόλουθες εξετάσεις:
- Μαγνητική τομογραφία της κοιλιάς
- Αξονική τομογραφία της κοιλιάς
- Υπερηχογράφημα της κοιλιάς
Η κίρρωση του ήπατος επιβεβαιώνεται με βιοψία.
Ορισμένοι ασθενείς θα πρέπει να ελέγχονται για καρκίνο του ήπατος κάθε έξι μήνες. Ο γιατρός σας θα ελέγχει τα επίπεδα άλφα εμβρυοπρωτεΐνης μέσω εξέτασης αίματος και θα ζητά απεικονιστική εξέταση (υπερηχογράφημα, αξονική ή μαγνητική τομογραφία).
Θεραπεία
Όλοι όσοι πάσχετε από κίρρωση του ήπατος μπορείτε να ωφεληθείτε από ορισμένες αλλαγές στον τρόπο ζωής, όπως:
- Κόψτε το αλκοόλ.
- Περιορίστε το αλάτι από τη διατροφή σας.
- Υιοθετήστε υγιεινή διατροφή.
- Εμβολιαστείτε για τη γρίπη, την ηπατίτιδα Α και την ηπατίτιδα Β, και τον πνευμονιόκοκκο (κατόπιν σύστασης του γιατρού σας).
- Πείτε στον γιατρό σας για κάθε είδους φάρμακα ή βότανα ή συμπληρώματα που παίρνετε τώρα ή σκέφτεστε να πάρετε.
Θεραπείες υπάρχουν και για τις διάφορες επιπλοκές της κίρρωσης, που είναι:
- Αιμορραγικοί κιρσοί – με άνω ενδοσκοπική περίδεση και σκληροθεραπεία
- Συγκέντρωση υγρού στην κοιλιά (ασκίτης) – με διουρητικά, περιορισμό των υγρών και του αλατιού, και αφαίρεση του υγρού (παρακέντηση)
- Διαταραχές της πήξης του αίματος – με προϊόντα αίματος ή βιταμίνη Κ
- Σύγχυση ή εγκεφαλοπάθεια – με λακτουλόζη και αντιβιοτικά
- Μολύνσεις – με αντιβιοτικά
Μια διαδικασία αποκαλούμενη διασφαγιτιδική ενδοηπατική αναστόμωση (TIPS) είναι μερικές φορές απαραίτητη για τους κιρσούς του οισοφάγου ή τον ασκίτη.
Όταν η κίρρωση προχωρεί στο τελικό στάδιο, οι ασθενείς μπορεί να είναι υποψήφιοι για μεταμόσχευση ήπατος.
Ομάδες στήριξης
Αναζητήστε ανακούφιση από το στρες που προκαλεί η ασθένεια, προσχωρώντας σε ομάδα στήριξης, τα μέλη της οποίας μοιράζονται κοινές εμπειρίες και προβλήματα.
Πρόγνωση
Η κίρρωση προκαλείται από μη αναστρέψιμη βλάβη του συκωτιού. Αν δημιουργηθεί κίρρωση, το συκώτι δεν θεραπεύεται και η λειτουργία του δεν επανέρχεται στο φυσιολογικό. Είναι μια σοβαρή πάθηση που μπορεί να οδηγήσει σε πολλές επιπλοκές.
Χρειάζεται η βοήθεια γαστρεντερολόγου ή ειδικού γιατρού, ηπατολόγου, που θα αξιολογήσουν και θα διαχειριστούν τις επιπλοκές. Η κίρρωση μπορεί να οδηγήσει στην ανάγκη για μεταμόσχευση συκωτιού.
Επιπλοκές
- Διαταραχές στην πήξη του αίματος
- Συγκέντρωση υγρού στην κοιλιά (ασκίτης) και μόλυνση του υγρού (βακτηριακή περιτονίτιδα)
- Διευρυμένες φλέβες στον οισοφάγο, το στομάχι ή τα έντερα που αιμορραγούν εύκολα (κιρσοί του οισοφάγου)
- Αυξανόμενη πίεση στα αιμοφόρα αγγεία του συκωτιού (υπέρταση της πυλαίας φλέβας)
- Νεφρική ανεπάρκεια (ηπατονεφρικό σύνδρομο)
- Καρκίνος στο συκώτι (ηπατοκυτταρικό καρκίνωμα)
- Διανοητική σύγχυση, αλλαγή στο επίπεδο συνείδησης ή κώμα (ηπατική εγκεφαλοπάθεια)
Πότε να επικοινωνήσετε με τον γιατρό σας
Καλέστε τον γιατρό σας εάν:
- Αναπτύξετε συμπτώματα κίρρωσης
Καλέστε τον γιατρό σας, πηγαίνετε στα επείγοντα ή καλέστε το 166 εάν έχετε:
- Πόνο στην κοιλιά ή τον θώρακα
- Φούσκωμα στην κοιλιά ή ασκίτη που εμφανίστηκε πρόσφατα ή που ξαφνικά επιδεινώθηκε
- Πυρετό (πάνω από 38 C)
- Διάρροια
- Σύγχυση ή αλλαγή στην εγρήγορση, που επιδεινώνεται
- Πρωκτική αιμορραγία, εμετό με αίμα ή αίμα στα ούρα
- Δύσπνοια
- Εμετό περισσότερο από μία φορά την ημέρα
- Κιτρινωπό δέρμα ή μάτια (ίκτερος) που εμφανίστηκε ξαφνικά ή επιδεινώθηκε
Πρόληψη
Μην καταναλώνετε μεγάλες ποσότητες αλκοόλ. Εάν διαπιστώσετε ότι δεν μπορείτε να ελέγξετε τον εαυτό σας σε σχέση με την κατανάλωση αλκοόλ, ζητήστε επαγγελματική βοήθεια.
Μέτρα για την πρόληψη μετάδοσης της ηπατίτιδας Β ή Γ:
- Αποφεύγετε τη σεξουαλική επαφή με άτομο που πάσχει από οξεία ή χρόνια ηπατίτιδα Β ή Γ.
- Χρησιμοποιείτε προφυλακτικό και κάνετε ασφαλές σεξ.
- Αποφεύγετε να μοιράζεστε προσωπικά είδη, όπως ξυραφάκια ή οδοντόβουρτσες.
- Μην μοιράζεστε βελόνες ή άλλα φαρμακευτικά προϊόντα (όπως τα καλαμάκια εισπνοής).
- Καθαρίζετε τα αίματα με διάλυμα που περιέχει μια μεζούρα χλωρίνης σε 10 μεζούρες νερού.
Νόσος του Crohn
Ορισμός
Η νόσος του Crohn αποτελεί μια μορφή φλεγμονώδους πάθησης του εντέρου (IBD). Προσβάλλει συνήθως τις εντερικές έλικες, αν και μπορεί να παρουσιαστεί σε οποιοδήποτε μοίρα του πεπτικού σωλήνα, από το στόμα μέχρι τον ορθό (πρωκτό).
Βλ επίσης: Eλκώδης κολίτιδα
Εναλλακτικοί ορισμοί
Φλεγμονώδης νόσος του εντέρου – Νόσος του Crohn, κατά τόπους εντερίτιδα, Ειλεϊτιδα, Κοκκιωματώδης ειλεοκολίτιδα, IBD (φλεγμονώδης νόσος του εντέρου) – Νόσος του Crohn.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Αν και η αιτιολογία της νόσου παραμένει άγνωστη, η πάθηση σχετίζεται, σύμφωνα με την άποψη μερικών ειδικών, με τον ανθρώπινο αυτοάνοσο μηχανισμό.
Υπό φυσιολογικές συνθήκες, το ανοσοποιητικό σύστημα συντελεί στην προστασία του οργανισμού. Στη νόσο του Crolin ωστόσο, ο ιστός του πεπτικού συστήματος καθίσταται αντιγονικός (διαταράσσεται η ικανότητα αναγνώρισης του φυσιολογικού ιστού), με αποτέλεσμα τη δημιουργία υπερδραστικής αυτοάνοσης παθογενετικής αντίδρασης και την πρόκληση χρόνιας φλεγμονής. Η κατάσταση αυτή αποκαλείται αυτοάνοση διαταραχή.
Άτομα που πάσχουν από τη νόσο του Crohn, παρουσιάζουν μια χρόνια διαδρομή φλεγμονής του γαστρεντερικού συστήματος. Η νόσος προσβάλλει οποιαδήποτε μοίρα του πεπτικού σωλήνα. Πιθανό εύρημα είναι, να μεταβάλλονται σε προσβεβλημένα τμήματα εντερικού ιστού, τμήματα υγιούς ιστού. Η χρόνια διαδρομή της φλεγμονής οδηγεί σε πάχυνση του εντερικού βλεννογόνου και υποβλεννογόνου χιτώνα.
Η νόσος του Crohn υποδιαιρείται σε 5 διαφορετικούς τύπους:
- Την ειλεοκολίτιδα, τη συνηθέστερη μορφή, η οποία προσβάλλει το τελικό τμήμα του λεπτού εντέρου (ειλεού) και το παχύ έντερο (κόλον)
- Την ειλεϊτιδα, που προσβάλλει τον ειλεό
- Τη γαστροδωδεκαδακτυλική νόσο του Crohn, που προσβάλλει το στόμαχο και το αρχικό τμήμα του λεπτού εντέρου, που ονομάζεται δωδεκαδάκτυλο
- Τη νηστιδοειλεϊτιδα, που προκαλεί κατά τόπους φλεγμονή στο αρχικό ήμισυ του λεπτού εντέρου (τη νήστιδα)
- Την κοκκιωματώδη κολίτιδα του Crohn, που προσβάλλει μόνον το παχύ έντερο.
Γενετικοί και περιβαλλοντικοί παράγοντες έχουν επίσης ενοχοποιηθεί για την εμφάνιση της νόσου του Crohn. Ωστόσο, δεν αποκλείεται η πάθηση να οφείλεται σε μια παθολογικά υπερδραστική αντίδραση του οργανισμού στη φυσιολογική εντερική χλωρίδα.
Η νόσος προσβάλλει άτομα κάθε ηλικίας, κυρίως όμως τους νεαρούς ενήλικες, από 15 έως 35 ετών. Οι παράγοντες κινδύνου περιλαμβάνουν:
- Οικογενειακό ιστορικό νόσου Crohn
- Εβραϊκή καταγωγή
- Κάπνισμα
Συμπτώματα
Τα συμπτώματα είναι ανάλογα του τμήματος του γαστρεντερικού συστήματος, που έχει προσβληθεί. Κυμαίνονται από ήπια έως αρκετά σοβαρά, ενώ παρουσιάζουν χρόνια διαδρομή με υφέσεις κι εξάρσεις.
Τα κύρια συμπτώματα της νόσου Crohn περιλαμβάνουν:
- Κοιλιακά άλγη, με συσπαστικό χαρακτήρα (ιδίως περιομφαλικά)
- Πυρετό
- Κόπωση
- Απώλεια όρεξης
- Άλγος κατά την αφόδευση (τεινεσμό)
- Επίμονη, υδαρής διάρροια
- Μη επιθυμητή απώλεια βάρους
Άλλα συμπτώματα περιλαμβάνουν:
- Δυσκοιλιότητα
- Φλεγμονή των οφθαλμών
- Συρίγγια (συνήθως της ορθικής χώρας, με εκκρίσεις πύου, βλέννης ή κοπράνων
- Αρθραλγία
- Φλεγμονή του ήπατος
- Έλκη της στοματικής κοιλότητας
- Αιμορραγία εκ του ορθού κι αιματηρά κόπρανα
- Δερματικό εξάνθημα
- Οίδημα των ούλων
Σημεία κι εξετάσεις
Κατά τη φυσική εξέταση, ίσως αποκαλυφθεί η ύπαρξη κοιλιακής μάζας ή ευαισθησίας, δερματικό εξάνθημα, οίδημα των αρθρώσεων ή έλκη της στοματική κοιλότητας. Διαγνωστικές εξετάσεις της νόσου Crohn είναι:
- Βαριούχος υποκλυσμός
- Κολονοσκόπηση
- Υπολογιστική τομογραφία της κοιλίας
- Ενδοσκόπηση, συμπεριλαμβανομένου της ενδοσκόπησης με κάψουλα
- Μαγνητική τομογραφική απεικόνιση της κοιλίας
- Σιγμοειδοσκόπηση
- Εντεροσκόπηση
- Απεικόνιση του ανωτέρου γαστρεντερικού σωλήνα
Η καλλιέργεια κοπράνων ίσως αποβεί χρήσιμη στη διαφοροδιάγνωση άλλων πιθανών αιτιών πρόκλησης των συμπτωμάτων.
Η πάθηση δύναται να επηρεάσει τα αποτελέσματα και των παρακάτω εξετάσεων:
- Αλβουμίνης
- C- αντιδρώσας πρωτεΐνης
- Ρυθμό ιζηματογένεσης ερυθροκυττάρων
- Λιπώδους σύστασης των κοπράνων
- Αιμοσφαιρίνης
- Δοκιμασίες ηπατικής λειτουργίας
- Την τιμή των λευκών αιμοσφαιρίων
Θεραπεία
ΔΙΑΤΡΟΦΗ ΚΑΙ ΘΡΕΨΗ
Καμία συγκεκριμένη δίαιτα δεν έχει αποφέρει βελτίωση ή επιδείνωση της εντερικής φλεγμονής στη νόσο του Crohn. Ωστόσο, μια διατροφή πλούσια σε θερμίδες, βιταμίνες και πρωτεΐνες, είναι ζωτικής σημασίας για την αποφυγή του υποσιτισμού και της απώλειας βάρους. Οι διαταραχές που προκαλούν κάποιες ειδικές τροφές, ποικίλουν από άτομο σε άτομο.
Συγκεκριμένα είδη τροφών, ίσως επιδεινώσουν τα συμπτώματα της διάρροιας και των αερίων, ιδιαίτερα σε οξείες φάσεις της νόσου. Διατροφικές συστάσεις που δίδονται σε χρονικές περιόδους έντονης συμπτωματολογίας, περιλαμβάνουν:
- Κατανάλωση μικρών ποσοτήτων τροφής, καθ’ όλη τη διάρκεια της ημέρας
- Κατανάλωση αρκετής ποσότητας νερού (συχνή κατανάλωση μικρών ποσοτήτων καθ’ όλη τη διάρκεια της ημέρας)
- Αποφυγή τροφών πλούσιες σε φυτικές ίνες (bran, φασόλια, καρύδια, σπόρια και ποπ κορν)
- Αποφυγή λιπαρών ή τηγανιτών τροφών και σάλτσες (βούτυρο, μαργαρίνη και βαριές κρέμες)
- Εάν ο οργανισμός σας δυσκολεύεται στην πέψη γαλακτοκομικών προϊόντων, περιορίστε τα.
- Αποφυγή ή περιορισμός κατανάλωσης αλκοόλ και καφεΐνης
Άτομα με απόφραξη του εντερικού αυλού, οφείλουν να αποφεύγουν τα ωμά φρούτα και τα λαχανικά. Εκείνοι πάλι που παρουσιάζουν δυσχέρεια στην πέψη της λακτόζης (τύπος λακτόζης που περιέχεται στο γάλα), οφείλουν να αποφεύγουν τα γαλακτοκομικά προϊόντα.
Συμβουλευτείτε τον ιατρό σας για συμπληρωματική λήψη βιταμινών και μετάλλων:
- Συμπληρώματα σιδήρου (εάν είστε αναιμικός)
- Συμπληρώματα ασβεστίου και βιταμίνης D, για να βοηθήσουν στη διατήρηση γερών οστών
- Βιταμίνη Β12 για την πρόληψη της αναιμίας.
ΘΕΡΑΠΕΥΤΙΚΑ ΣΧΗΜΑΤΑ
Σε κρίσιμες διαρροϊκές καταστάσεις, τα αντιδιαρροϊκά σκευάσματα παρουσιάζουν ικανοποιητική δράση. Η λοπεραμίδη χορηγείται και χωρίς ιατρική συνταγή, αν και θεωρείται σκόπιμο, πριν τη λήψη τέτοιων σκευασμάτων να λαμβάνετε ιατρική συμβουλή.
Προτεινόμενα φάρμακα αντιμετώπισης της νόσου είναι:
- Αμινοσαλικυλικά (5-ASAs) σκευάσματα που βοηθούν στην αντιμετώπιση ήπιου έως μέτριου βαθμού φλεγμονών. Κυκλοφορούν σε μορφή διαστοματικών δισκίων ή ορθικών υπόθετων.
- Κορτικοστεροειδών (πρεδνιζόνη και μεθυλπρεδνιζολόνη) με εφαρμογή σε περιπτώσεις μέτριου έως σοβαρού βαθμού νόσου Crohn. Λαμβάνονται στοματικά ή ενδορθικά.
- Ανοσοκατασταλτικά όπως η αζαθιοπρίνη ή 6- μερκαπτοπουρίνη, που αδρανοποιούν την αντίδραση του ανοσοποιητικού συστήματος. Βοηθούν στην ελαχιστοποίηση των αναγκών για κορτιοκοστεροειδή ή και τη γρήγορη επούλωση κάποιων συριγγίων
- Αντιβιοτικά, με εκλογή χορήγησης σε αποστήματα ή συρίγγια
- Βιολογικά θεραπευτικά σκευάσματα με εφαρμογή σε ασθενείς που πάσχουν από σοβαρή μορφή της νόσου Crolin και οι οποίοι δεν ανταποκρίνονται σε άλλους τύπους θεραπευτικής αγωγής. Σκευάσματα αυτής της κατηγορίας περιλαμβάνουν: την ινφλιξιμάβη, την ανταλιμουμάβη, την κερτολιζουμάβη και τη ναταλιζουμάβη. Ανήκουν σε μια κατηγορία φαρμάκων γνωστά ως μονοκλονικά αντισώματα, τα οποία συνεργούν στην αδρανοποίηση ενός χημικού ανοσοποιητικού συστήματος που προάγει τη φλεγμονή.
ΧΕΙΡΟΥΡΓΙΚΗ ΑΠΟΚΑΤΑΣΤΑΣΗ
Σε περίπτωση αποτυχίας των φαρμακευτικών σκευασμάτων, θεραπεία εκλογής αποτελεί η χειρουργική αντιμετώπιση τμήματος του εντέρου που έχει υποστεί βλάβη (εντερεκτομή) ή η χειρουργική παροχέτευση αποστήματος. Μέσω μιας τεχνικής που ονομάζεται αναστόμωση, επιτυγχάνεται η συνένωση των δύο εντερικών κολοβωμάτων.
Η πλειοψηφία των πασχόντων της εν λόγο νόσου, αργά ή γρήγορα, υποβάλλονται σε χειρουργική εντερική παρέμβαση. Εν αντιθέσει με την ελκώδης κολίτιδα, η χειρουργική αποκατάσταση προς αντιμετώπιση της νόσου Crohn ,δεν αποφέρει ουσιαστική βελτίωση ή ίαση.
Ασθενείς της νόσου Crohn με αρνητική ανταπόκριση στη φαρμακευτική αγωγή, χρήζουν πιθανότατα χειρουργικής αντιμετώπισης, ιδιαίτερα στην περίπτωση εμφάνισης επιπλοκών όπως:
- Αιμορραγία
- Συρίγγια (παθολογικές επικοινωνίες του εντερικού αυλού με άλλα τμήματα ή περιοχές του σώματος)
- Λοιμώξεις (αποστήματα)
- Στενώσεις
Σε κάποιους ασθενείς απαιτείται η ολική χειρουργική αφαίρεση του παχέους εντέρου (κόλου) με ή χωρίς τον ορθό.
Πρόγνωση
Δεν υφίστανται ουσιαστική ίαση της νόσου Crohn. Η κατάσταση χαρακτηρίζεται από περιόδους εναλλαγής υφέσεων κι εξάρσεων.
Αποτελεί κύριας σημασίας ωστόσο, η μακροχρόνια παραμονή υπό φαρμακευτική αγωγή, προκειμένου να αποτραπεί η σύντομη επανεμφάνιση των συμπτωμάτων της νόσου. Σε περίπτωση που ο ασθενής διακόψει ή αλλάξει για οποιοδήποτε λόγο τα φαρμακευτικά σκευάσματα που λαμβάνει, οφείλει να επικοινωνήσει άμεσα με τον ιατρό του.
Άτομα που πάσχουν από τη νόσο του Crohn, διατρέχουν υψηλό κίνδυνο εμφάνισης καρκίνου του λεπτού και του παχέους εντέρου.
Επιπλοκές
- Απόστημα
- Εντερική απόφραξη
- Επιπλοκές της κορτιζονοθεραπείας, όπως η οστική αποδυνάμωση
- Οζώδες ερύθημα
- Συρίγγια στις ακόλουθες περιοχές:
-Το δέρμα
-Τον κόλπο
- Παθολογική σωματική και σεξουαλική ανάπτυξη στα παιδιά
- Αρθρίτιδες – φλεγμονή αρθρώσεων
- Βλάβες των οφθαλμών
- Ένδειες διατροφικές (συγκεκριμένα ένδεια-έλλειψη- Βιταμίνης Β12)
- Γαγγρανώδες πυόδερμα
Επικοινωνία με τον ιατρό σας
Κλείστε ραντεβού με τον ιατρό σας εάν:
- Παρουσιάσετε συμπτώματα της νόσου Crohn
- Γνωρίζετε ότι ήδη πάσχετε από την εν λόγο πάθηση και τα συμπτώματά σας επιδεινωθούν ή δεν παρουσιάσουν βελτίωση παρά τη φαρμακευτική σας αγωγή
- Γνωρίζετε ότι πάσχετε από τη νόσο του Crohn και σας εμφανιστούν νέα συμπτώματα.
Χρόνια παγκρεατίτιδα
Oρισμός
Χρόνια παγκρεατίτιδα ονομάζεται το οίδημα (φλεγμονή) του παγκρέατος που οδηγεί σε ουλωτικές αλλοιώσεις του ιστού και απώλεια λειτουργίας του οργάνου. Το πάγκρεας είναι ένα όργανο που βρίσκεται πίσω από το στομάχι και παράγει τις χημικές ουσίες που απαιτούνται για την πέψη των τροφών. Παράγει επίσης δύο ορμόνες, την ινσουλίνη και τη γλυκαγόνη.
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Η χρόνια παγκρεατίτιδα προκαλεί φλεγμονή και ουλωτικές αλλοιώσεις του παγκρεατικού ιστού. Αυτό καθιστά το πάγκρεας ανίκανο να παραγάγει την απαραίτητη ποσότητα χημικών ουσιών (ενζύμων) που απαιτούνται για την αφομοίωση του λίπους από τον οργανισμό. Παρεμποδίζει επίσης την παραγωγή ινσουλίνης, γεγονός που μπορεί να προκαλέσει διαβήτη.
Η ασθένεια τις περισσότερες φορές προκαλείται από τον αλκοολισμό ή την κατάχρηση αλκοόλ. Εν τούτοις, μερικές φορές το αίτιο δεν μπορεί να προσδιοριστεί. Η κληρονομικότητα παίζει όλο και μεγαλύτερο ρόλο. Άλλες ανωμαλίες που αυξάνουν τον κίνδυνο προσβολής από χρόνια παγκρεατίτιδα είναι:
- Χρόνια απόφραξη του παγκρεατικού πόρου
- Τραυματισμός
- Υπερλιπιδεμία
- Υπερπαραθυρεοειδισμός
Η χρόνια παγκρεατίτιδα εμφανίζεται συχνότερα στους άνδρες από ότι στις γυναίκες. Αυτό μπορεί να συμβαίνει επειδή οι διαταραχές λόγω κατανάλωσης αλκοόλ είναι συνηθέστερες στους άνδρες.
Συμπτώματα
- Κοιλιακός πόνος
- Μπορεί να διαρκεί από ώρες έως ημέρες
- Τελικά μπορεί να είναι συνεχής
- Μπορεί να επιδεινώνεται μετά από φαγητό ή ποτό
- Μπορεί να επιδεινώνεται με την κατανάλωση αλκοόλ
- Μπορεί να αντανακλά στην πλάτη
- Προβλήματα στην πέψη
- Λιπαρά κόπρανα
- Ναυτία και εμετός
- Ανοιχτόχρωμα κόπρανα ή κόπρανα στο χρώμα του αργίλου
- Ακούσια απώλεια βάρους
Τα συμπτώματα μπορεί να εκδηλώνονται συχνότερα καθώς η ασθένεια επιδεινώνεται. Τα συμπτώματα μπορεί να μοιάζουν με εκείνα του καρκίνου του παγκρέατος. Αν μαζέψετε τα πόδια προς το στήθος, μερικές φορές βοηθά στην ανακούφιση του κοιλιακού πόνου που οφείλεται σε παγκρεατίτιδα.
Ενδείξεις και εξετάσεις
Διαγνωστικές εξετάσεις για την παγκρεατίτιδα είναι:
- Ανίχνευση λίπους στα κόπρανα
- Επίπεδα ορού αμυλάσης
- Επίπεδα ορού λιπάσης
- Επίπεδα θρυψινογόνου ορού
Η φλεγμονή ή οι αποτιτανώσεις στο πάγκρεας βρίσκονται με:
- Κοιλιακή αξονική τομογραφία
- Κοιλιακό υπέρηχο
- Μαγνητική χολαγγειοπαγκρεατογραφία
Για να επιβεβαιωθεί η διάγνωση παγκρεατίτιδας μπορεί να γίνει και διερευνητική λαπαροτομία.
Θεραπεία
Στόχος της θεραπείας είναι:
- Η πρόληψη της δυσπεψίας
- Η ελάττωση του πόνου
- Η μείωση της διέγερσης του παγκρέατος
- Η αντιμετώπιση του διαβήτη (εάν υπάρχει)
Η θεραπεία μπορεί να περιλαμβάνει:
- Αναλγητικά ή χειρουργική απονεύρωση για την ανακούφιση από τον πόνο
- Διατροφή χαμηλής περιεκτικότητας σε λιπαρά
- Λήψη αρκετών βιταμινών και ασβεστίου με τη διατροφή
- Λήψη ινσουλίνης για τον έλεγχο των επιπέδων γλυκόζης
- Λήψη παγκρεατικών ενζυμικών συμπληρωμάτων
Η χειρουργική επέμβαση ενδείκνυται εάν διαπιστωθεί απόφραξη. Σε σοβαρές περιπτώσεις, μπορεί να πρέπει να αφαιρεθεί μέρος ή ολόκληρο το πάγκρεας.
Πρόγνωση
Πρόκειται για μια σοβαρή ασθένεια που μπορεί να οδηγήσει σε ανικανότητα ή και στον θάνατο. Μπορείτε να μειώσετε τον κίνδυνο εμφάνισής της, αποφεύγοντας το αλκοόλ.
Επιπλοκές
- Ασκίτης
- Απόφραξη του λεπτού εντέρου ή του χοληδόχου πόρου
- Θρόμβωση της σπληνικής φλέβας
- Συγκεντρώσεις υγρού στο πάγκρεας (παγκρεατικές ψευδοκύστες) που μπορεί να μολυνθούν
- Υπολειτουργία του παγκρέατος
- Δυσαπορρόφηση του λίπους
Πότε να επικοινωνήσετε με τον γιατρό σας
Ζητήστε να δείτε τον γιατρό σας εάν:
- Εκδηλώσετε συμπτώματα παγκρεατίτιδας
- Πάσχετε από παγκρεατίτιδα και τα συμπτώματά σας επιδεινώνονται ή δεν βελτιώνονται με τη θεραπεία
Πρόληψη
Ο εντοπισμός και η έγκαιρη θεραπεία του αιτίου της οξείας παγκρεατίτιδας μπορεί να προλάβει τη χρόνια παγκρεατίτιδα. Η αποφυγή υπερβολικής κατανάλωσης αλκοόλ μειώνει δραματικά τον κίνδυνο αυτής της ασθένειας.
Γρίπη
Ορισμός
Η γρίπη πρόκειται για μεταδιδόμενη λοίμωξη της ρινός, του φάρυγγα και των πνευμόνων, η οποία οφείλεται στον ιό της γρίππης.
Εναλλακτικοί ορισμοί
Η γρίππη, Influenza (γρίπη) Α, Influenza (γρίππη) Β,
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Σε ήπιες θερμοκρασίες, η γρίπη Α εμφανίζεται συνήθως κατά τις αρχές του χειμώνα και τις αρχές της άνοιξης. Η γρίππη Β μπορεί να εμφανιστεί καθ’ όλη τη διάρκεια του έτους.
Είναι σύνηθες, η γρίπη να μεταδοθεί μέσω εισπνοής σταγονιδίων από βήχα ή φτέρνισμα. Λιγότερο συχνή, είναι η μετάδοση από επαφή με επιφάνεια επιμολυσμένη με ιό (χειρολαβή ή ακουστικό τηλεφώνου) και κατόπιν αγγίξουμε το στόμα μας, τη ρίνη ή τους οφθαλμούς.
Τα συμπτώματα εκδηλώνονται 1 -7 ημέρες αργότερα (συνήθως μεταξύ 2 – 3 ημερών). Η γρίπη έχει μεγάλο βαθμό μεταδοτικότητας, καθ’ ότι μεταδίδεται μέσω του αέρα και πολλές φορές προσβάλλει ολόκληρες κοινότητες, προκαλώντας επιδημία κι αυτό με τη σειρά του, υψηλό βαθμό απουσίας των παιδιών από το σχολείο και των ενηλίκων από την εργασία τους. Πολλά παιδιά νοσούν μέσα σε 2 – 3 εβδομάδες αφού εμφανιστεί ο ιός στο σχολείο.
Οι περισσότεροι σημειώνουν βελτίωση εντός 1- 2 εβδομάδων, αλλά εκατοντάδες, νοσούν σε τέτοιο βαθμό που χρήζουν ενδονοσοκομειακή νοσηλεία. Περίπου 36.000 ασθενείς απεβιώνουν ετησίως από επιπλοκές της γρίππης.
Καθ’ ότι το συνάχι και η γρίπη εμφανίζουν παρόμοια συμπτώματα κι εμφανίζονται συνήθως την ίδια εποχή του χρόνου, πολλά άτομα συγχέουν αυτές τις δύο ασθένειες, αν και διαφέρουν σημαντικά. Πολλοί νοσούν από ένα απλό κρυολόγημα αρκετές φορές μέσα στο χρόνο, αλλά από τη γρίππη μόνον μία φορά μέσα σε λίγα χρόνια.
Πολλοί χρησιμοποιούν τον όρο «γρίπη στομάχου» για να περιγράψουν μια βακτηριακή ασθένεια, της οποίας ο έμετος και η διάρροια είναι τα κυριότερα συμπτώματα. Εσφαλμένα χρησιμοποιείται αυτός ο όρος, μιας και τα στομαχικά συμπτώματα δεν οφείλονται στον ιό της γρίππης. Οι λοιμώξεις που οφείλονται στον ιό της γρίππης είναι πρωτίστως αναπνευστικές λοιμώξεις.
Συμπτώματα
Η γρίπη εμφανίζεται αιφνίδια, με πυρετική κίνηση μεταξύ των 39˚C και 41˚C (ένας ενήλικας συχνά παρουσιάζει χαμηλότερο πυρετό απ’ ότι ένα παιδί). Ο πυρετός συνήθως διαρκεί από μία έως δύο ημέρες, αλλά μπορεί να διαρκέσει κι ως 5 ημέρες.
Άλλα συχνά συμπτώματα περιλαμβάνουν:
- Σωματικό άλγος
- Ρίγη
- Ζάλη
- Ερυθρότητα προσώπου
- Κεφαλαλγία
- Έλλειψη ενέργειας
- Ναυτία
- Έμετος
Κατά τη διάρκεια της 2ης – 4ης ημέρας της ασθένειας, τα συμπτώματα «ολόκληρου του σώματος» αρχίζουν να υποχωρούν και να κάνουν πιο έντονη την εμφάνισή τους τα αναπνευστικά συμπτώματα.
Το κυριότερο αναπνευστικό σύμπτωμα, είναι συνήθως ο ξηρός βήχας. Οι περισσότεροι ασθενείς παρουσιάζουν κεφαλαλγία και πονόλαιμο. Η ρινική καταρροή (ρινικές εκκρίσεις) και το φτέρνισμα είναι σύνηθες.
Αυτά τα συμπτώματα (εξαιρουμένου του βήχα) υποχωρούν εντός 4 – 7 ημερών. Κάποιες φορές ο πυρετός επανέρχεται. Ο βήχας και η κόπωση συχνά επιμένουν για αρκετές εβδομάδες μετά την αποδρομή των λοιπών συμπτωμάτων.
Άλλα συμπτώματα περιλαμβάνουν:
- Απώλεια όρεξης
- Μυαλγίες και δυσκαμψία
- Ρινική συμφόρηση
- Εφίδρωση
- Επιδείνωση ή προσβολή από άλλη ασθένεια, όπως άσθμα ή καρδιακή ανεπάρκεια
Σημεία κι εξετάσεις
Μια λεπτομερής φυσική εξέταση, βοηθά στην εκτίμηση του ασθενούς αν νοσεί ή όχι από τη γρίπη. Σε κάποιες περιπτώσεις που ο ιατρός υποπτεύεται πνευμονία, διεξάγεται ακτινογραφία θώρακος.
Ίσως χρειαστούν περαιτέρω αιματολογικές εξετάσεις, οι οποίες περιλαμβάνουν ποσοτικό προσδιορισμό του αίματος, καλλιέργεια αίματος και πτυέλων.
Η συνηθέστερη μέθοδος διάγνωσης της γρίπης είναι μια εξέταση ανίχνευσης αντιγόνου, η οποία διεξάγεται από συλλογή εκκριμάτων από τη ρίνη και το φάρυγγα κι αποστέλλοντας τη προς εξέταση.
Τα αποτελέσματα αυτών των εξετάσεων διατίθενται ταχύτατα και βοηθούν να καθοριστεί εάν ο ασθενής χρήζει συγκεκριμένη θεραπευτική αγωγή. Ωστόσο, αν ο ιός τη γρίπης έχει εξαπλωθεί εντός μιας κοινότητας, η διάγνωση συχνά τίθεται κατόπιν ταυτοποίησης των συμπτωμάτων δίχως την διεξαγωγή περαιτέρω εξετάσεων.
Θεραπεία
Αν νοσείτε από ήπια ασθένεια και δεν ανήκετε σε ομάδες υψηλού κινδύνου, λάβετε τα παρακάτω μέτρα:
- Αναπαυθείτε
- Λάβετε φαρμακευτικά σκευάσματα που ανακουφίζουν τα συμπτώματα και σας βοηθούν να αναπαυθείτε
- Καταναλώνετε πολλά υγρά
- Αποφύγετε τη λήψη ασπιρίνης (ιδίως οι έφηβοι και τα παιδιά)
- Αποφύγετε την κατανάλωση αλκοόλ και καπνού
- Αποφύγετε τα αντιβιοτικά (μονάχα αν κρίνεται απαραίτητο για την αντιμετώπιση άλλης πάθησης)
Αν η διάγνωση της γρίππης τεθεί εντός 48 ωρών μετά την εμφάνιση των πρώτων συμπτωμάτων, κι ανήκετε σε ομάδα υψηλού κινδύνου εμφάνισης επιπλοκών, τα αντιϊκά φαρμακευτικά σκευάσματα, θα σας βοηθήσουν να μειώσετε τη διάρκεια των συμπτωμάτων σας, κατά μία ημέρα.
Τα παιδιά συνήθως δε χρήζουν θεραπευτικής αγωγής, αν και σε μεμονωμένες περιπτώσεις που η διάγνωση τεθεί έγκαιρα και το παιδί – ασθενής ανήκει σε ομάδα υψηλού κινδύνου, τότε μπορεί να λάβει θεραπευτική αγωγή.
Η αγωγή θα βοηθήσει μονάχα αν λήφθηκε έγκαιρα κι αν η ασθένεια πράγματι πρόκειται για γρίπη. Δε θα βοηθήσει καθόλου αν πρόκειται για ένα απλό κρυολόγημα.
Πρόγνωση
Άτομα οποιασδήποτε ηλικίας μπορούν να παρουσιάσουν επιπλοκές από τη γρίπη, αλλά αυτοί που ανήκουν σε ομάδες υψηλού κινδύνου διαθέτουν τα παρακάτω χαρακτηριστικά:
- Ηλικία άνω των 60 ετών
- Παιδιά ηλικίας 6 μηνών έως 2 ετών
- Εγκυμονούσες γυναίκες άνω των τριών μηνών κατά τη περίοδο έξαρσης της γρίπης
- Άτομα που ζουν σε κέντρα φροντίδας επί μακρά χρονική περίοδο
- Άτομα με χρόνια καρδιοπάθεια, διαταραχές των νεφρών ή πνευμόνων, σακχαρώδη διαβήτη ή χαμηλό ανοσοποιητικό σύστημα
Άτομα που δε πάσχουν από άλλες παθολογικές καταστάσεις (υγιής), σημειώνουν υποχώρηση των συμπτωμάτων τους μέσα σε 7 – 10 ημέρες.
Επιπλοκές
Πιθανές επιπλοκές, κυρίως των ασθενών που ανήκουν σε ομάδες υψηλού κινδύνου, περιλαμβάνουν:
- Πνευμονία
- Εγκεφαλίτιδα (λοίμωξη του εγκεφάλου)
- Βρογχίτιδα
- Λοιμώξεις των παραρρίνιων κόλπων
- Ωτικές λοιμώξεις
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε τον ιατρό σας αν ανήκετε σε ομάδα υψηλού κινδύνου εμφάνισης συμπτωμάτων της γρίπης ή αν η κατάστασή σας επιδεινωθεί σοβαρά.
Πρόληψη
Συστήνεται ετήσιος εμβολιασμός στα παιδιά άνω των 6 μηνών, στους έφηβους και στους ενήλικες.
Το εμβόλιο διατίθεται σε εφ΄ άπαξ ενέσιμη μορφή ή σε ρινική εισπνεόμενη μορφή.
Αφυδάτωση
Με τον όρο αφυδάτωση αναφερόμαστε στην ανεπαρκή (για την κάλυψη των αναγκών του σώματος) ποσότητα νερού και υγρών, που διαθέτει ο οργανισμός. Προκαλείται από απώλεια μεγάλης ποσότητας υγρών, μη κατανάλωση νερού ή υγρών ή και τα δύο. Η διάρροια κι ο έμετος συνιστούν συνήθης αιτίες πρόκλησης της αφυδάτωσης.
Τα βρέφη και τα παιδιά είναι πιο επιρρεπής σε σχέση με τους ενήλικες, να εμφανίσουν αυτήν την διαταραχή, μιας και διαθέτουν μικρότερο σωματικό βάρος και υψηλότερο ισοζύγιο νερού και ηλεκτρολυτών. Όπως επίσης οι ηλικιωμένοι και οι πάσχοντες από παθολογική κατάσταση έχουν μεγαλύτερη πιθανότητα εμφάνισης της αφυδάτωσης.
Η πάθηση ταξινομείται ως ήπια, μέτρια ή σοβαρή, αναλόγως του μεγέθους της απώλειας της ποσότητας των υγρών ή της ποσότητας των υγρών που έχει αναπληρωθεί. Η σοβαρή αφυδάτωση, είναι κατάσταση απειλητική για τη ζωή κι αποτελεί επείγον περιστατικό.
Αίτια, επιπτώσεις κα παράγοντες κινδύνου
Η απώλεια υγρών του σώματος μπορεί να οφείλεται σε:
- Διάρροια κι έμετο
- Εκσεσημασμένη ποσότητα ούρων / πολυουρία, όπως για παράδειγμα στην περίπτωση του μη ελεγχόμενου σακχαρώδους διαβήτη ή της χρήσης διουρητικών
- Εκσεσημασμένη εφίδρωση (για παράδειγμα σωματική άσκηση)
- Πυρετός
Μπορεί να μη λαμβάνετε επαρκή ποσότητα υγρών λόγω των ακόλουθων περιπτώσεων:
- Ναυτίας
- Απώλεια όρεξης επειδή νοσείτε από κάποια παθολογική κατάσταση
- Υποφέρετε από πονόλαιμο ή στοματικά έλκη
Σε παιδιά που αντιμετωπίζουν κάποια παθολογική κατάσταση, η αφυδάτωση αρκετά συχνά, ενδέχεται να οφείλεται σε συνδυασμό των δύο – άρνησης λήψης τροφής ή υγρών και απώλεια υγρών λόγω διάρροιας εμέτου ή πυρετού.
Συμπτώματα
- Ξηροστομία
- Ολιγοουρία ή ανουρία. Η συμπύκνωση των ούρων χαρακτηρίζεται από σκούρα κίτρινη χροιά
- Μη παραγωγή δακρύων
- Εμβαθυσμένοι οφθαλμοί
- Χαρακτηριστικά εμβαθυσμένα σημάδια – fontanelles (μαλακά ευπίεστα σημάδια στην κορυφή του κρανίου παιδιού)
- Ληθαργική κωματώδη κατάσταση (με σοβαρή αφυδάτωση)
Τα συμπτώματα της πραγματικής αφυδάτωσης μπορεί να συνοδεύονται κι από έμετο, διάρροια ή την αίσθηση αδυναμίας «να συγκρατήσουμε τροφή ή υγρά», τα οποία ενδεχομένως να προκαλούν την αφυδάτωση.
Σημεία κι εξετάσεις
Μια φυσική εξέταση μπορεί να αναδείξει σημεία:
- Χαμηλής αρτηριακής πίεσης
- Πτώση της αρτηριακής πίεσης κατά την άρση μετά από κλινήρης στάση
- Ταχυκαρδία
- Ελάττωση της σπαργής των ιστών – το δέρμα ενδεχομένως να χάσει την ελαστικότητά του κι έπειτα από προκλητή ανασήκωσή του να επανέλθει αργά –μειωμένη επιστροφή
- Καθυστερημένη αναπλήρωση τριχοειδών
- Σοκ
Οι εξετάσεις περιλαμβάνουν:
- Βιοχημικές εξετάσεις τους αίματος (προς έλεγχο των ηλεκτρολυτών, ιδίως του νατρίου, καλίου και των επιπέδων διττανθρακικού άλατος)
- Ειδικό βάρος των ούρων (υψηλό ειδικό βάρος υποδεικνύει σοβαρή αφυδάτωση)
- BUN (άζωτο ουρίας αίματος – μπορεί να είναι αυξημένο στην αφυδάτωση)
- Κρεατινίνη (αυξημένη στην αφυδάτωση)
- Ποσοτικός προσδιορισμός αίματος (CBC) προς ανίχνευση σημείων συμπυκνωμένου αίματος
Μπορούν να διεξαχθούν κι άλλες εξετάσεις, προκειμένου να εντοπιστεί η αιτία τη αφυδάτωσης (για παράδειγμα επίπεδα σακχάρου του αίματος προς έλεγχο του σακχαρώδους διαβήτη).
Θεραπεία
Προς αντιμετώπιση της ήπιας αφυδάτωσης, η κατανάλωση υγρών είναι επαρκής. Είναι προτιμητέο να καταναλώνετε συχνές και μικρές ποσότητες υγρών (αν πρόκειται για βρέφη ή παιδιά, χρησιμοποιείστε ένα κουτάλι ή μια σύριγγα) εν αντιθέσει να προσπαθείτε να καταναλώνετε μεγάλες ποσότητες υγρών εφ΄ άπαξ. Κάτι τέτοιο ενδέχεται να προκαλέσει αυξημένο έμετο.
Τα διαλύματα ηλεκτρολυτών ή τα παγωμένα γλειφιτζούρια, μπορούν να αποβούν αρκετά αποτελεσματικά. Διατίθενται στα φαρμακεία. Τα υγρά / ποτά ενέργειας περιέχουν αρκετή ποσότητα σακχάρου κι ενδέχεται να επιδεινώσουν ή να προκαλέσουν διάρροια. Όσον αφορά τα βρέφη και τα παιδιά, αποφύγετε να χρησιμοποιήσετε το νερό ως υγρό αναπλήρωσης.
Σε περιπτώσεις μέτριας έως σοβαρής αφυδάτωσης, ίσως χρειαστεί η ενδοφλέβια χορήγηση υγρών και η ενδονοσοκομειακή νοσηλεία. Ο ιατρός κατά πρώτον θα επιχειρήσει να ταυτοποιήσει την αιτία της αφυδάτωσης κι έπειτα θα προχωρήσει στη θεραπεία της.
Οι περισσότερες περιπτώσεις ιών του στομάχου (ονομάζεται και γαστρεντερίτιδα) υποχωρούν αυτόματα εντός κάποιων ημερών.
Πρόγνωση
Αν η διάγνωση της αφυδάτωσης τεθεί έγκαιρα κι αντιμετωπισθεί εν καιρώ, η πρόγνωση είναι συνήθως καλή.
Επιπλοκές
Αν η αφυδάτωση παραμείνει άνευ θεραπείας μπορεί να καταλήξει σε αποπληξία, μόνιμη εγκεφαλική βλάβη ή θάνατο.
Επικοινωνία με τον ιατρό σας
Καλέστε το 166 αν εσείς ή το παιδί σας εμφανίσετε τα παρακάτω συμπτώματα:
- Ζάλη
- Αίσθηση ελαφρής κεφαλής
- Λήθαργο
- Σύγχυση
Επικοινωνήστε άμεσα με τον ιατρό σας αν εσείς ή το παιδί σας παρουσιάσετε τα παρακάτω συμπτώματα:
- Μη παραγωγή δακρύων
- Εμβαθυσμένα μάτια
- Ολιγουρία ή ανουρία άνω των 8 ωρών
- Ξηροδερμία με μειωμένη επιστροφή του δέρματος κατά την ανασήκωσή του.
- Ξηροστομία ή ξηροφθαλμία
- Ευπίεστο εμβαθυσμένο σημείο στην κορυφή του κρανίου του παιδιού
- Ταχυκαρδία
- Πρόσμιξη αίματος στα κόπρανα ή έμετος
- Διάρροια ή έμετος (στα βρέφη κάτω των 2 μηνών)
- Ατονία ή αδράνεια
Καλέστε τον ιατρό σας και στην περίπτωση που δεν είστε σίγουροι ότι οι προσπάθειες χορήγησης υγρών στο παιδί σας είναι σωστές κι αποτελεσματικές.
Επικοινωνήστε με τον ιατρό σας και στις περιπτώσεις που:
- Η ανικανότητα διατήρησης υγρών σχετίζεται με κάποια παθολογική κατάσταση
- Ο έμετος επιμένει άνω των 24 ωρών στους ενήλικες ή άνω των 12 ωρών αν πρόκειται για παιδί
- Η διάρροια επιμένει άνω των 5 ωρών αν πρόκειται για ενήλικα ή παιδί
- Το παιδί σας ή το βρέφος σας παρουσιάζει μειωμένη ενεργητικότητα ή αυξημένη νευρικότητα
- Το παιδί σας εμφανίσει εκσεσημασμένη ούρηση, κυρίως αν υπάρχει ιστορικό σακχαρώδους διαβήτη ή αν λαμβάνετε διουρητικά
Πρόληψη
Ακόμη κι αν διαθέτετε καλή φυσική κατάσταση, καταναλώστε πολλά υγρά ημερησίως. Καταναλώστε πολλά υγρά ιδίως όταν η θερμοκρασία είναι υψηλή ή ασκείστε σωματικά.
Παρακολουθήστε προσεκτικά κάποιον που πάσχει από κάποια παθολογική κατάσταση, ιδίως αν πρόκειται για βρέφος, παιδί ή ηλικιωμένο. Αν νιώθετε ότι πάσχετε από μια κατάσταση που εξελίσσετε σε αφυδάτωση, συμβουλευτείτε έναν ιατρό προτού οδηγηθείτε σε αφυδάτωση μέτριας ή σοβαρής μορφής. Προχωρήστε σε αναπλήρωση υγρών μόλις εμφανίσετε διάρροια κι έμετο – ΜΗΝ ΠΕΡΙΜΕΝΕΤΕ για σημεία αφυδάτωσης.
Αν κάποιο άτομο πάσχει από κάποια παθολογική κατάσταση, ενθαρρύνετέ το να καταναλώσει πολλά υγρά. Έχετε κατά νου, ότι ο οργανισμός έχει περισσότερη ανάγκη από υγρά όταν παρουσιάζετε πυρετός, έμετος ή διάρροια. Το ευκολότερο σημείο παρακολούθησης είναι η ποσότητα ούρων (πολλές βρεγμένες πάνες ή συχνές επισκέψεις στην τουαλέτα) σίελα στο στόμα και παραγωγή δακρύων.
Κοιλιοκάκη - Ιδιοπαθής στεατόρροια
Ορισμός
Η κοιλιοκάκη αποτελεί μια κληρονομική, αυτοάνοση νόσο, σύμφωνα με την οποία έχει υποστεί βλάβη ο βλεννογόνος του λεπτού εντέρου, λόγω κατανάλωσης γλουτένης κι άλλων πρωτεϊνών που ανευρίσκονται στο σιτάρι, στο κριθάρι, στη σίκαλη και πιθανόν στη βρώμη.
Εναλλακτικοί ορισμοί
Ιδιοπαθής στεατόρροια, Μη τροπική σπρου, Δυσανεξία στη γλουτένη, Γλουτενοευαίσθητη εντεροπάθεια.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Παραμένει άγνωστη η αιτία πρόκλησης της κοιλιοκάκης. Το εντερικό τοίχωμα διαθέτει προεκβολές (που ονομάζονται λαχνοί / λαχνώδες προεκβολές), οι οποίες απορροφούν τα θρεπτικά συστατικά. Σε μια αδιάγνωστη ή δίχως αγωγή κοιλιοκάκη, οι λαχνωτές αυτές προεκβολές επιδεινώνονται, με αποτέλεσμα τη διαταραχή της φυσιολογικής απορρόφησης των θρεπτικών ουσιών.
Η νόσος μπορεί να αναπτυχθεί καθ’ όλη τη διάρκεια ενός ατόμου, από τη βρεφική ηλικία έως τα βαθιά γεράματα.
Όσοι έχουν οικογενειακό ιστορικό της νόσου, διατρέχουν μεγαλύτερο κίνδυνο εμφάνισης της πάθησης. Η διαταραχή είναι πιο συχνή στους Καυκάσιους και στα άτομα με ευρωπαϊκή καταγωγή, ενώ οι γυναίκες φαίνεται να είναι πιο ευάλωτες απ’ ότι οι άνδρες.
Αρκετές είναι οι παθήσεις και οι καταστάσεις που συνοδεύουν την κοιλιοκάκη, συμπεριλαμβανομένου τις παρακάτω:
- Αναιμία
- Αυτοάνοσες διαταραχές, όπως η ρευματοειδής αρθρίτιδα κι ο συστηματικός ερυθηματώδης λύκος
- Κάποιοι συγκεκριμένοι τύποι καρκίνου του εντέρου
- Ερπητοειδής δερματίτιδα
- Σύνδρομο Down
- Δυσανεξία στη λακτόζη
- Αποβολή ή ανεξήγητη στειρότητα
- Νευρολογικές καταστάσεις
- Οστεοπόρωση ή οστεοπενία
- Θυρεοειδική πάθηση
- Σακχαρώδης διαβήτη τύπου I
Συμπτώματα
Τα συμπτώματα της κοιλιοκάκης διαφέρουν αξιοσημείωτα από άτομο σε άτομο. Αυτή είναι και η αιτία που καθυστερεί πολλές φορές να τεθεί η διάγνωση. Για παράδειγμα, ένας ασθενής μπορεί να παρουσιάσει δυσκοιλιότητα, ένας άλλος διάρροια κι ένας τρίτος ασθενής να μην παρουσιάζει καμία διαταραχή του εντερικού συστήματος.
Μια μερική κατανομή των γααστρεντερικών συμπτωμάτων:
- Κοιλιακό άλγος
- Κοιλιακή διάταση, μετεωρισμός, αέρια, δυσπεψία
- Δυσκοιλιότητα
- Μειωμένη όρεξη (ίσως αυξημένη ή χωρίς μεταβολές)
- Διάρροια - χρόνια ή περιστασιακή
- Δυσανεξία στη λακτόζη (αποτελεί πάθηση που χρήζει διαφοροδιάγνωση, συνήθως υποχωρεί μετά τη λήψη θεραπευτικής αγωγής)
- Ναυτία κι έμετος
- Κόπρανα που επιπλέον, έντονης οσμής, αιματηρά ή με πρόσμιξη λίπους
- Ανεξήγητη απώλεια βάρους (αν και δεν αποκλείεται ασθενής κατά τη διάγνωση να είναι υπέρβαρος ή φυσιολογικού σωματικού βάρους)
Μια μερική κατανομή των μη γαστρεντερικών συμπτωμάτων:
- Αναιμία (χαμηλός ποσοτικός προσδιορισμός αίματος)
- Οστικό κι αρθρικό άλγος
- Πάθηση του οστίτη ιστού (οστεοπόρωση, κυφωσκολίωση, κάταγμα)
- Δύσπνοια / άπνοια (που οφείλεται στην αναιμία)
- Ταχεία / εύκολη πρόκληση εκχυμώσεων
- Διαταραχές της αδαμαντίνης των οδόντων κι αποχρωματισμός
- Κατάθλιψη
- Κόπωση
- Καθυστερημένη ανάπτυξη των παιδιών (στα παιδιά)
- Απώλεια τριχών
- Υπογλυκαιμία (χαμηλή τιμή σακχάρου αίματος)
- Οξυθυμία κι αλλαγές στη συμπεριφορά
- Υποσιτισμός
- Στοματικά έλκη
- Επώδυνες μυϊκές συσπάσεις
- Ρινορραγία
- Επιληπτικοί παροξυσμοί
- Κοντό ανάστημα, ανεξήγητο
- Δερματικές παθήσεις (ερπητοειδής δερματίτιδα)
- Οίδημα / διόγκωση γενικευμένη ή κοιλιακή
- Ένδεια βιταμινών ή μετάλλων, ενός ή περισσοτέρων θρεπτικών συστατικών (για παράδειγμα σιδήρου, φυλλικού οξέος, βιταμίνης Κ)
Σημεία κι εξετάσεις
- Ο ποσοτικός προσδιορισμός του αίματος (CBC), ίσως αναδείξει σημεία αναιμίας. Στην περίπτωση που διαπιστωθεί αναιμία, είναι πολύ σημαντικό να προσδιοριστεί η αιτία.
- Η αύξηση του επιπέδου της αλκαλικής φωσφατάσης θέτει την υπόνοια απώλειας οστίτη ιστού
- Χαμηλές τιμές χοληστερόλης κι αλβουμίνης, ίσως αποτελούν σημεία δυσαπορρόφησης και υποσιτισμού
- Ίσως σημειωθεί και ήπια αύξηση των τιμών των ηπατικών ενζύμων και πηξιολογικές διαταραχές αίματος.
Υπάρχει επίσης δυνατότητα προσδιορισμού μέσω γενετικών εξετάσεων αίματος, της πιθανότητας που διατρέχει κάποιος να αναπτύξει την πάθηση της κοιλιοκάκης.
Μια ενδοσκοπική εντεροσκόπηση (κολονοσκόπηση) των κατωτέρων τμημάτων του εντέρου που παρουσιάζουν και τη μεγαλύτερη συχνότητα εντόπισης της νόσου, αναδεικνύει την επιπέδωση των λαχνών.
Μια επαναληπτική βιοψία ή κύκλος αιματολογικών εξετάσεων, διεξάγεται συνήθως μερικούς μήνες αφού τεθεί η διάγνωση και ληφθεί αγωγή. Κατ’ αυτόν τον τρόπο επιβεβαιώνεται η διάγνωση. Φυσιολογικά αποτελέσματα των παραπάνω εξετάσεων, αντιστοιχούν σε θετική αντίδραση στη θεραπεία, επιβεβαιώνοντας και πάλι τη διάγνωση. Κάτι τέτοιο ωστόσο, δεν επισημαίνει και την ίαση της πάθησης.
Θεραπεία
Απαιτείται εφ’ όρου ζωής η λήψη τροφής / διατροφή χωρίς γλουτένη. Με αυτόν τον τρόπο ενισχύεται η επούλωση των εντερικών λαχνών. Περιορίστε τις τροφές, τα ποτά και τα φαρμακευτικά σκευάσματα που περιέχουν σιτάρι, κριθάρι, σίκαλη και πιθανόν βρώμη.
Οφείλεται να διαβάζετε προσεκτικά τις ετικέτες των τροφών και των φαρμάκων για πιθανές κρυφές πηγές ιχνών των προαναφερθέντων, καθώς και παραγώγων τους. Δεν θα ήταν προτιμητέο να συνεχίζετε να ακολουθείτε την αμερικανική δίαιτα, μιας και η τελευταία περιέχει πολλά ίχνη από σιτάρι και κριθάρι. Με την κατάλληλη μόρφωση και προγραμματισμό, μπορείτε να επιτύχετε το στόχο της επούλωσης.
ΜΗ ξεκινήσετε μια διατροφή που δεν περιέχει γλουτένη προτού τεθεί η διάγνωση. Κάτι τέτοιο θα επηρεάσει μελλοντικές εξετάσεις προσδιορισμού της νόσου.
Ο ιατρός σας, ίσως σας συστήσει συμπληρώματα βιταμινών και μετάλλων προς διόρθωση των θρεπτικών διαταραχών. Περιστασιακά, ίσως συστηθούν και κορτικοστεροειδή (όπως πρεδνιζόνη) για μικρό χρονικό διάστημα ή για αντιμετώπιση της αποφρακτικής κοιλιοκάκης. Ακολουθώντας μια καλά ισορροπημένη διατροφή που δεν περιέχει γλουτένη, αποτελεί σε γενικές γραμμές, τη μόνη απαραίτητη αγωγή για μια φυσιολογική κλινική κατάσταση.
Αφού τεθεί η διάγνωση, αναζητήστε βοήθεια από αναγνωρισμένο διατροφολόγο με ειδικότητα στην κοιλιοκάκη και στη διατροφή που δεν περιέχει γλουτένη. Μια ομάδα υποστήριξης μπορεί επίσης να σας βοηθήσει να αντιμετωπίσετε την πάθηση και τις διατροφικές σας συνήθειες.
Πρόγνωση
Το πιο σημαντικό μέτρο λήψης για τη βελτίωση της υγείας σας είναι να αφαιρέσετε από τη διατροφή σας όλα τα βλαβερά συστατικά. Ακολουθώντας μια αυστηρή διατροφή έχετε πολλές πιθανότητες να ζήσετε μια μακρόχρονη, γεμάτη υγεία ζωή, εκτός κι αν ήδη είχατε υποστεί μόνιμες βλάβες προτού τεθεί η διάγνωση.
Επιπλοκές
Οφείλετε να ακολουθείτε προσεκτικά κι αδιάκοπα μια διατροφή χωρίς γλουτένη. Εάν η νόσος παραμείνει δίχως αγωγή μπορεί να προκαλέσει νοσηρές επιπλοκές.
Η καθυστερημένη διάγνωση ή η άρνηση να ακολουθήσετε συγκεκριμένη διατροφή, θέτει τον κίνδυνο να παρουσιάσετε μία από τις παρακάτω καταστάσεις:
- Αυτοάνοσες διαταραχές
- Συγκεκριμένους τύπους καρκίνου του εντέρου
- Κατάγματα
- Στειρότητα
- Αποβολή
- Οστεοπόρωση
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας αν παρουσιάσετε συμπτώματα κοιλιοκάκης.
Πρόληψη
Καθ’ ότι παραμένει άγνωστη η αιτία πρόκλησης της πάθησης, δεν υπάρχει τρόπος πρόληψής της. Γνωρίζοντας ωστόσο τους παράγοντες κινδύνου (όπως η ύπαρξη οικογενειακού μέλους με αυτή τη νόσο), αυξάνονται οι πιθανότητες πρώιμης διάγνωσης κι ενός μακροχρόνιου βίου.
Αποφρακτική άπνοια ύπνου
Ορισμός
Η αποφρακτική άπνοια ύπνου είναι μια πάθηση κατά την οποία ένα άτομο έχει σύντομες διακοπές της αναπνοής κατά τη διάρκεια του ύπνου.
Η ανάλυση που ακολουθεί αφορά την αποφρακτική άπνοια ύπνου στους ενήλικες.
Εναλλακτικοί όροι
Άπνοια ύπνου – αποφρακτική, Άπνοια - αποφρακτικό σύνδρομο άπνοιας ύπνου, Ύπνος – διαταραχές της αναπνοής
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Φυσιολογικά, οι μυς στο άνω αναπνευστικό σύστημα βοηθούν να διατηρείται ο αεραγωγός ανοικτός ώστε να επιτρέπει στον αέρα να φτάνει στους πνεύμονες. Ακόμα κι όταν οι μυς αυτοί φυσιολογικά χαλαρώνουν κατά τη διάρκεια του ύπνου, ο λαιμός παραμένει αρκετά ανοικτός ώστε να επιτρέπει στον αέρα να κυκλοφορεί.
Ωστόσο, μερικοί άνθρωποι έχουν στενότερο λαιμό. Όταν οι μυς τους στην ανώτερη αναπνευστική οδό χαλαρώνουν κατά τη διάρκεια του ύπνου, ο αεραγωγός μπορεί να κλείσει εντελώς. Αυτό εμποδίζει τον αέρα να φτάσει στους πνεύμονες. Προκαλείται ροχαλητό και δυσκολία στην αναπνοή. Κατά τη διάρκεια του βαθύ ύπνου, η αναπνοή μπορεί να σταματήσει για λίγο (συχνά περισσότερο από 10 δευτερόλεπτα). Αυτό καλείται άπνοια.
Ένα επεισόδιο άπνοιας ακολουθείται από μια ξαφνική προσπάθεια για αναπνοή, και μετάβαση σε ελαφρύτερο στάδιο του ύπνου. Αποτέλεσμα είναι ο διακεκομμένος ύπνος που δεν είναι ξεκούραστος. Κατά συνέπεια, όσοι παρουσιάζουν άπνοια ύπνου αισθάνονται μεγαλύτερη νύστα ή υπνηλία κατά τη διάρκεια της ημέρας, που ονομάζεται υπερβολική πρωινή υπνηλία. Οι παχύσαρκοι ηλικιωμένοι φαίνεται ότι διατρέχουν μεγαλύτερο κίνδυνο, αν και πολλοί άνθρωποι με αποφρακτική άπνοια ύπνου δεν είναι παχύσαρκοι.
Οι ακόλουθοι παράγοντες μπορεί επίσης να αυξήσουν τον κίνδυνο για αποφρακτική άπνοια ύπνου:
- Ορισμένο σχήμα ουρανίσκου και σαγονιού
- Μεγάλες αμυγδαλές και αδενοειδείς εκβλαστήσεις (κρεατάκια) στα παιδιά
- Παχύς λαιμός
- Μεγάλη γλώσσα
- Στενός αεραγωγός
- Απόφραξη της μύτης
- Παχυσαρκία
Η κατανάλωση αλκοόλ ή η χρήση ηρεμιστικών πριν από τον ύπνο, αυξάνουν την πιθανότητα να πάθετε επεισόδιο άπνοιας.
Συμπτώματα
Ένα άτομο που πάσχει από αποφρακτική άπνοια ύπνου συχνά δεν αντιλαμβάνεται τα επεισόδια άπνοιας κατά τη διάρκεια της νύχτας. Συχνά, άλλα μέλη της οικογένειας, ιδιαίτερα οι σύζυγοι, είναι μάρτυρες των περιόδων της άπνοιας.
Ένα άτομο με αποφρακτική άπνοια ύπνου συνήθως ροχαλίζει βαριά σχεδόν αμέσως μόλις τον πάρει ο ύπνος. Το ροχαλητό συνεχίζεται με σταθερό ρυθμό για κάποιο χρονικό διάστημα, ενώ γίνεται συχνά δυνατότερο. Έπειτα διακόπτεται από μια μεγάλη περίοδο σιωπής, κατά τη διάρκεια της οποίας δεν υπάρχει καθόλου αναπνοή. Αυτό ακολουθείται από έναν δυνατό ξεφύσημα και αγωνιώδη προσπάθεια για ανάσα, και το ροχαλητό επιστρέφει. Αυτή η ρουτίνα επαναλαμβάνει συχνά καθ' όλη τη διάρκεια της νύχτας.
Τα κύρια συμπτώματα συνδέονται συνήθως με την υπερβολική πρωινή υπνηλία:
- Αφύσικη πρωινή υπνηλία και ύπνος σε ακατάλληλες ώρες
- Αίσθημα κόπωσης μετά το πρωινό ξύπνημα
Άλλα συμπτώματα είναι:
- Κατάθλιψη (ενδεχομένως)
- Δυσκολίες μνήμης
- Πρωινοί πονοκέφαλοι
- Αλλαγές προσωπικότητας
- Δυσκολία συγκέντρωσης
- Ανήσυχος και ταραγμένος ύπνος
- Συχνό ξύπνημα κατά τη διάρκεια της νύχτας και ανάγκη για ούρηση
- Αϋπνία
Άλλα συμπτώματα που μπορούν να εμφανιστούν με αυτήν την ασθένεια:
- Υπερενεργητικότητα, ειδικά στα παιδιά
- Πρήξιμο στα πόδια (σε σοβαρές περιπτώσεις)
Ενδείξεις και εξετάσεις
Ο γιατρός θα ζητήσει πλήρες ιστορικό και θα κάνει λεπτομερή εξέταση, ελέγχοντας προσεκτικά το στόμα και τον λαιμό σας. Θα σας υποβάλλει μια σειρά ερωτήσεων για την πρωινή υπνηλία, την ποιότητα ύπνου και τις συνήθειές σας όσον αφορά τις ώρες ύπνου.
Μια μελέτη ύπνου, η πολυπνογραφία, χρησιμοποιείται για την επιβεβαίωση της αποφρακτικής άπνοιας ύπνου.
Άλλες εξετάσεις που μπορεί να πραγματοποιηθούν είναι:
- Μέτρηση αερίων αρτηριακού αίματος
- Ηλεκτροκαρδιογράφημα
- Ηχοκαρδιογράφημα
- Μελέτες λειτουργίας θυρεοειδή
Θεραπεία
Στόχος είναι να κρατηθεί ο αεραγωγός ανοικτός έτσι ώστε να μην σταματά η αναπνοή κατά τη διάρκεια του ύπνου.
Οι ακόλουθες αλλαγές στον τρόπο ζωής προσφέρουν κάποια ανακούφιση από τα συμπτώματα της άπνοιας ύπνου σε ορισμένα άτομα:
- Αποφυγή του αλκοόλ ή των ηρεμιστικών προ του ύπνου
- Αποφυγή του ύπνου ανάσκελα
- Χάσιμο βάρους
Η συνεχής ροή αέρα υπό πίεση κατευθείαν στη μύτη (CPAP) θεωρείται σήμερα η καταλληλότερη θεραπεία για την αποφρακτική άπνοια ύπνου στα περισσότερα άτομα. Πολλοί ασθενείς όμως δεν ανέχονται καλά τη θεραπεία CPAP. Η παρακολούθηση και υποστήριξη από ένα εξειδικευμένο κέντρο ύπνου μπορεί συχνά να βοηθήσει να υπερνικηθούν οποιαδήποτε προβλήματα στην εφαρμογή της θεραπείας CPAP.
Ορισμένοι ασθενείς μπορεί να χρειάζονται ειδικές οδοντικές συσκευές που τοποθετούνται στο στόμα ώστε να κρατούν το σαγόνι προτεταμένο.
Σε ορισμένες περιπτώσεις μπορεί να επιλεγεί η χειρουργική επέμβαση.
Τέτοιες επεμβάσεις είναι:
- Η πλαστική υπερώας, σταφυλής, φάρυγγα (UPPP) – για την αφαίρεση του υπερβολικού ιστού στο πίσω μέρος του λαιμού
- Πιο επεμβατικές χειρουργικές επεμβάσεις -- για τη διόρθωση τυχόν ανατομικών ανωμαλιών στη δομή του προσώπου, σε σπάνιες περιπτώσεις ασθενών με βαριάς μορφής άπνοια ή όταν η θεραπεία δεν αποδίδει
- Tραχειοστομία -- για τη διάνοιξη οπής στην τραχεία και παράκαμψη τυχόν απόφραξης της ανώτερης αναπνευστικής οδού εξαιτίας ανατομικών προβλημάτων (γίνεται σπάνια)
- Χειρουργική επέμβαση στη μύτη και τα ιγμόρια
Πρόγνωση
Με τη θεραπεία, τα συμπτώματα της άπνοιας ύπνου κανονικά διορθώνονται στο σύνολό τους.
Επιπλοκές
Λόγω της πρωινής υπνηλίας, τα άτομα με άπνοια ύπνου διατρέχουν αυξημένο κίνδυνο για:
- Αυτοκινητιστικά ατυχήματα όταν οδηγούν νυσταγμένοι
- Βιομηχανικά ατυχήματα επειδή αποκοιμούνται την ώρα εργασίας
Η αποφρακτική άπνοια ύπνου αν δεν θεραπευτεί, μπορεί να δημιουργήσει ή να επιδεινώσει κάποια καρδιαγγειακή πάθηση, όπως:
- Υψηλή πίεση
- Καρδιακή ανεπάρκεια
- Εγκεφαλικό επεισόδιο
- Αρρυθμίες
Πότε να επικοινωνήσετε με τον γιατρό σας
Καλέστε τον γιατρό σας εάν:
- Υποφέρετε από υπερβολική πρωινή υπνηλία
- Εσείς ή η οικογένειά σας αντιληφθείτε συμπτώματα αποφρακτικής άπνοιας ύπνου
- Πάσχετε από άπνοια ύπνου και τα συμπτώματα δεν βελτιώνονται με τη θεραπεία ή εμφανίζονται νέα συμπτώματα
Επιδιώξτε άμεση ιατρική παρακολούθηση ή καλέστε το 166 εάν εμφανίσετε τις ακόλουθες ενδείξεις έκτακτης ιατρικής ανάγκης:
- Μειωμένη συνείδηση
- Ακραία υπνηλία
- Παραισθήσεις
- Αλλαγές προσωπικότητας
- Επίμονη σύγχυση
Πρόληψη
Τα παιδιά με υπερμεγέθεις αμυγδαλές και ‘κρεατάκια’ μπορεί να αναπτύξουν άπνοια ύπνου και άλλα σχετικά προβλήματα. Πρέπει να εξεταστούν από γιατρό που θα καθορίσει εάν χρειάζονται περαιτέρω αξιολόγηση.
Γρίπη τύπου Α - H1N1 - Γρίπη των χοίρων
Τι είναι ο νέος ιός της γρίπης;
Ο νέος ιός της γρίπης Α(Η1Ν1) που απομονώθηκε για πρώτη φορά φέτος είναι ένας νέος υπότυπος του ιού της γρίπης που επηρεάζει κ αι τους ανθρώπους. Περιέχει γονίδια από ιό της γρίπης των χοίρων, των πτηνών και των ανθρώπων σε ένα συνδυασμό που δεν είχε εμφανιστεί ποτέ έως τώρα. Μεταδίδεται από άνθρωπο σε άνθρωπο και η νόσηση έχει περιγραφεί ως πολύ σοβαρή σε κάποιες περιπτώσεις.
Ποια είναι τα συμπτώματα της γρίπης από το νέο ιό;
Τα συμπτώματα της νόσου είναι παρόμοια με αυτά της εποχικής γρίπης και μπορεί να περιλαμβάνουν αιφνίδια έναρξη πυρετού και συμπτώματα από το αναπνευστικό σύστημα (όπως βήχας, καταρροή, πονόλαιμος, πόνος στους μυς, πονοκέφαλος), ενώ μπορεί να παρουσιαστούν και άλλα συμπτώματα, όπως ρίγη, αίσθημα κόπωσης, διάρροια και έμετοι.
Σε μερικές περιπτώσεις, παρατηρείται σοβαρή νόσηση σε κατά τα άλλα υγιείς ανθρώπους που μολύνονται με τον ιό.
Πώς μολύνονται οι άνθρωποι με το νέο ιό της γρίπης Α(Η1Ν1);
Οι άνθρωποι μολύνονται με τον ιό με τον ίδιο τρόπο όπως και στην εποχική γρίπη. Μεταδίδεται από άνθρωπο σε άνθρωπο μέσω σταγονιδίων από ασθενή που βήχει ή φτερνίζεται. Ο ιός μπορεί να μεταδοθεί και έμμεσα, όταν τα μολυσμένα σταγονίδια που προέρχονται από ασθενή εγκαθίστανται στα χέρια του ή σε άλλες επιφάνειες που μπορεί στη συνέχεια να μεταδώσουν τον ιό σε ανθρώπους που τις ακουμπούν και, στη συνέχεια, ακουμπούν τη μύτη ή το στόμα τους.
Ποια είναι η περίοδος επώασης; Ποια είναι η περίοδος μεταδοτικότητας;
Οι μελέτες που διεξάγονται δείχνουν ότι η περίοδος επώασης είναι μεταξύ 1 και 7 ημερών. Δηλαδή, από τη στιγμή που ο ιός θα εισέλθει στον ανθρώπινο οργανισμό, η τα συμπτώματα θα ξεκινήσουν κάποια στιγμή μεταξύ της επόμενης ημέρας και 7 ημερών αργότερα.
Ο ιός μεταδίδεται από νοσούντες ανθρώπους, κυρίως όσο έχουν συμπτώματα, αλλά μπορεί και ώς 7 ημέρες από την έναρξη των συμπτωμάτων τους, προκειμένου για ενήλικες, και ενδεχομένως περισσότερο, προκειμένου για παιδιά.
Υπάρχει εμβόλιο για το νέο ιό γρίπης Α(Η1Ν1);
Δύο εμβόλια κατά της γρίπης από το νέο ιό Α(Η1Ν1) κυκλοφορούν στην Ελλάδα: το Focetria© (Novartis) και το Pandemrix© (GlaxoSmithKline).
Το υπάρχον εμβόλιο για την εποχική γρίπη προστατεύει τον άνθρωπο από το
νέο ιό γρίπης Α/Η1Ν1;
Παρότι ο νέος ιός έχει κάποιες ομοιότητες με την κοινή εποχική γρίπη, δεν φαίνεται ότι το εμβόλιο της εποχικής γρίπης προστατεύει από το νέο ιό Α/Η1Ν1.
Μπορεί να θεραπευτεί η γρίπη από το νέο ιό Α/Η1Ν1 στους ανθρώπους;
Οι περισσότεροι άνθρωποι που νοσούν με τη νέα γρίπη αναρρώνουν μόνοι τους μετά από λίγες ημέρες, χωρίς τη λήψη φαρμακευτικής αγωγής. Από τα διαθέσιμα φάρμακα, ο νέος ιός γρίπης A/H1N1 είναι ευαίσθητος στους αναστολείς νευραμινιδάσης (οσελταμιβίρη και ζαναμιβίρη) αλλά ανθεκτικός στην αμανταδίνη και ριμανταδίνη. Πάντως η θεραπεία για τη γρίπη είναι κυρίως συμπτωματική. Η αντι-ιική θεραπεία είναι σημαντική στα σοβαρά περιστατικά.
Μπορεί ο ιός να είναι ανθεκτικός στην αντι-ιική θεραπεία;
Κάποιες περιπτώσεις έχουν αναφερθεί όπου ο ιός ήταν ανθεκτικός στην οσελταμιβίρη. Μέχρι τώρα, αυτές οι περιπτώσεις είναι μεμονωμένες, ο ιός παραμένει ευαίσθητος στη ζαναμιβίρη και δεν υπάρχει ακόμα κάποια ανησυχία για τη δημόσια υγεία. Ο Παγκόσμιος Οργανισμός Υγείας παρακολουθεί τις σχετικές εξελίξεις πολύ στενά.
Πώς μπορώ να ενημερώνομαι για την κατάσταση στην Ελλάδα και την
Ευρώπη;
Η κατάσταση στην Ελλάδα επιτηρείται από το ΚΕ.ΕΛ.Π.ΝΟ, το οποίο δημοσιεύει εβδομαδιαίες εκθέσεις στην ιστοσελίδα http://www.keelpno.gr. . Το Ευρωπαϊκό Κέντρο Πρόληψης και Ελέγχου Νοσημάτων (ECDC) διατηρεί σχετική ιστοσελίδα:
http://ecdc.europa.eu/en/healthtopics/Pages/Influenza_A(H1N1)_Outbreak.aspx
Πώς ξεσπάει μία πανδημία;
Ένα από τα σημαντικότερα συστατικά για την εκδήλωση μιας πανδημίας είναι η εισαγωγή ενός δυνητικά πανδημικού ιού, δηλαδή ενός νέου ιού στον οποίο οι περισσότεροι άνθρωποι δεν έχουν ανοσία. Στην περίπτωση της τρέχουσας πανδημίας, δεν γνωρίζουμε ακόμα ποιο ποσοστό του πληθυσμού έχει κάποιου τύπου ανοσία στο νέο ιό.
Σε μια πανδημία γρίπης, οι περισσότεροι άνθρωποι έχουν ελαφρά συμπτώματα και λίγοι θα είναι ασυμπτωματικοί. Όμως, θα υπάρχει ένα μικρό ποσοστό που θα έχει σοβαρά συμπτώματα και θα χρειαστεί νοσηλεία. Ένα ακόμα μικρότερο ποσοστό θα νοσήσει πολύ σοβαρότερα και ίσως πεθάνει εξαιτίας επιπλοκών της νόσου. Οι τελευταίες πανδημίες ξέσπασαν το 1918, το 1957, και το 1968. Η κάθε πανδημία είχε τα δικά της χαρακτηριστικά, μιας και ο κάθε ιός διέφερε όσον αφορά στη σοβαρότητά ή τις επιπλοκές του.
Τι πρέπει να κάνει κάποιος που έχει συμπτώματα γρίπης;
Για να προστατεύσει τόσο τον εαυτό του όσο και τους άλλους:
- όσο έχει κάποιος συμπτώματα, να παραμένει μακριά από άλλους
- να μην πηγαίνει δουλειά ή σχολείο για όσο έχει συμπτώματα
- να αποφεύγει τις μαζικές συγκεντρώσεις
- να καλύπτει τη μύτη και το στόμα του όταν βήχει ή φτερνίζεται
- να πετάει το χαρτομάντηλο με το οποίο σκούπισε το πρόσωπό του στα σκουπίδια μετά τη χρήση του
- να πλένει συχνά τα χέρια του με νερό και σαπούνι. Μαντηλάκια με οινόπνευμα μπορεί επίσης να βοηθούν
- να αποφεύγει να ακουμπάει τα μάτια, τη μύτη και το στόμα του
Ποιες είναι οι πληθυσμιακές ομάδες που είναι πιθανότερο να νοσήσουν βαριά,
αν νοσήσουν;
Ένα μικρό ποσοστό των ανθρώπων που εκδηλώνουν συμπτώματα της νέας γρίπης αναμένεται να νοσήσει βαριά: περίπου 2-3 στους 1.000 μπορεί να χρειαστούν νοσηλεία. Από αυτούς που αναπτύσσουν συμπτώματα, 1 στα 10.000 ή 20.000 μπορεί να πεθάνει. Οι περισσότεροι από τους ασθενείς με νέα γρίπη που πέθαναν στην Ευρώπη έως τώρα ανήκαν σε μία από τις παρακάτω κατηγορίες:
- άνθρωποι με χρόνια νοσήματα όπως σακχαρώδης διαβήτης, καρδιοαγγειακές παθήσεις, χρόνιες αναπνευστικές παθήσεις ή καταστάσεις που δυσχεραίνουν την αναπνοή, όπως η παχυσαρκία,
- έγκυες γυναίκες,
- νεαρά παιδιά, κυρίως κάτω των 2 ετών.
Ο Ευρωπαϊκός Οργανισμός Φαρμάκων (ΕΜΕΑ) έχει συστήσει ότι οι έγκυες γυναίκες
μπορούν να λαμβάνουν οσελταμιβίρη.
Πως μπορώ να προστατευτώ από τη νόσο;
• Πλένετε τακτικά και σχολαστικά τα χέρια σας –και όχι απλώς τοποθετώντας τα
κάτω από τρεχούμενο νερό βρύσης. Χρειάζεται πλύσιμο τουλάχιστον 20
δευτερολέπτων,
• Προσπαθήστε να διατηρείτε μια καλή γενική φυσική κατάσταση. Να κοιμάστε
αρκετά, να διαχειρίζεστε το άγχος σας, να γυμνάζεστε, να καταναλώνετε πολλά
υγρά και να τρώτε υγιεινά,
• Αποφεύγετε στενές επαφές με άτομα που έχουν συμπτώματα γρίπης,
• Αποφεύγετε τις μεγάλες συναθροίσεις,
• Αποφεύγετε να ακουμπάτε επιφάνειες που μπορεί να έχουν μολυνθεί με τον ιό της
γρίπης,
• Αποφεύγετε να ακουμπάτε τη μύτη και τα μάτια σας.
Ποιες επιφάνειες είναι πιθανότερο να είναι πηγές μόλυνσης;
Ο ιός μπορεί να μεταδοθεί όταν κάποιος ακουμπήσει μια μολυσμένη επιφάνεια και, στη συνέχεια, ακουμπήσει τα μάτια, τη μύτη ή το στόμα του. Σταγονίδια που φέρουν τον ιό εκτοξεύονται από το στόμα και τη μύτη των νοσούντων ατόμων και ταξιδεύουν μέσω του αέρα. Αυτά μπορεί μετά να βρεθούν σε βιβλία, τραπέζια, χερούλια από πόρτες κ.τ.λ. και να προκαλέσουν νόσηση σε υγιές άτομο όταν έρθουν σε επαφή με
τα μάτια, τη μύτη ή το στόμα. Μελέτες έχουν δείξει ότι ο ιός μπορεί να επιβιώσει σε τέτοιες επιφάνειες για 2-8 ώρες. Γι’αυτό το λόγο, είναι σημαντικό να διατηρούνται καθαρά τα κωμωδίνα και οι επιφάνειες στο μπάνιο και στην κουζίνα με τη χρήση απολυμαντικών ουσιών, σύμφωνα με το υλικό κατασκευής της κάθε επιφάνειας.
Πώς μπορώ να αποφύγω τη διασπορά ιών όταν είμαι άρρωστος;
- Περιορίστε την επαφή με άλλα άτομα όσο το δυνατόν περισσότερο. Μην πηγαίνετε σχολείο ή δουλειά για 7 ημέρες από την έναρξη των συμπτωμάτων ή μέχρι να υποχωρήσουν τα συμπτώματά σας,- Καλύπτετε τη μύτη και το στόμα σας με ένα χαρτομάντηλο όποτε βήχετε ή φτερνίζεστε. Πετάξτε το χαρτομάντηλο στο καλάθι των αχρήστων μετά τη χρήση του και πλύνετε τα χέρια σας,
- Πλένετε τα χέρια σας συχνά και νερό και σαπούνι, κυρίως μετά από βήχα ή πταρμό. Τα υγρά καθαρισμού με βάση το οινόπνευμα είναι επίσης
αποτελεσματικά.
Ποια είναι η καλύτερη τεχνική πλυσίματος των χεριών για την αποφυγή
νόσησης;
Πλένετε τα χέρια σας με νερό και σαπούνι ή καθαρίζετέ τα με υγρά με βάση το οινόπνευμα. Το πλύσιμο των χεριών με ζεστό νερό και σαπούνι πρέπει να διαρκεί τουλάχιστον 20 δευτερόλεπτα. Όταν το νερό ή/και το σαπούνι δεν είναι διαθέσιμα, μπορούν να χρησιμοποιηθούν καθαριστικά μαντήλια μιας χρήσης με βάση το οινόπνευμα ή τζελ καθαρισμού. Αν χρησιμοποιείτε τζελ, τρίβετε τα χέρια σας μέχρι να
απορροφηθεί το τζελ. Τα τζελ δεν χρειάζονται νερό.
Τι πρέπει να κάνω αν θέλω να ταξιδέψω;
Δεν υπάρχει κάποια απαγόρευση ή περιορισμός στα ταξίδια, αν και όποιος νοσεί καλό θα ήταν να αναβάλει το ταξίδι του μέχρι να γίνει καλά, τόσο για τη δική του υγεία όσο και για την υγεία των άλλων. Όποιος αναπτύξει συμπτώματα μετά από ταξίδι θα πρέπει να αναζητήσει ιατρική συμβουλή.
Τι είναι η γρίπη των χοίρων;
Η γρίπη των χοίρων είναι μία οξεία ιογενής λοίμωξη του αναπνευστικού συστήματος των χοίρων που προκαλείται από ιό γρίπης τύπου Α. Ο ιός μεταδίδεται σε άγρια πτηνά, πουλερικά, άλογα και ανθρώπους, αλλά η μετάδοση από το ένα ζωικό είδος στο άλλο είναι σπάνια. Έως τώρα έχουν απομονωθεί σε χοίρους τρεις υπότυποι του ιού της γρίπης: ο Η1Ν1, ο Η1Ν2 και ο Η3Ν2.
Μπορούν να μολυνθούν και οι άνθρωποι από γρίπη των χοίρων;
Ναι. Ήδη από τα τέλη της δεκαετίας του 1950 είχαν αναφερθεί μεμονωμένα κρούσματα γρίπης των χοίρων σε ανθρώπους που είχαν άμεση επαφή με τα ζώα (π.χ. εργαζόμενοι σε φάρμες με χοίρους). Στην Ευρώπη, έχουν αναφερθεί 17 κρούσματα γρίπης των χοίρων από το 1958. Στις ΗΠΑ, μία επιδημία γρίπης των χοίρων αναφέρθηκε σε στρατιωτικό προσωπικό στο Fort Dix του New Jersey το 1976, αν και δεν αποδείχθηκε ποτέ επιδημιολογική σχέση με χοίρους. Υπήρχε, όμως, μετάδοση της νόσου από άνθρωπο σε άνθρωπο, γεγονός που οδήγησε σε περισσότερα από 200 κρούσματα, εκ των οποίων 12 νοσηλεύθηκαν και ένα απεβίωσε. Σε αντίθεση με τη γρίπη των χοίρων, η γρίπη από το νέο ιό Α(Η1Ν1) μεταδίδεται από άνθρωπο σε άνθρωπο.
Μπορεί ο ιός της νέας γρίπης να μεταδοθεί στους ανθρώπους μέσω της
κατανάλωσης χοιρινού ή παραγώγων του;
Όχι. Ο νέος ιός της γρίπης δεν μεταδίδεται με την κατανάλωση καλομαγειρεμένου χοιρινού κρέατος ή παραγόντων του. Αυτός ο νέος ιός δεν έχει απομονωθεί μέχρι σήμερα σε ζώα και δεν υπάρχουν ενδείξεις ότι ο ιός βρίσκεται στην αλυσίδα παραγωγής χοιρινού κρέατος. Ο Ευρωπαϊκή Αρχή Ασφάλειας Τροφίμων (EFSA) και το Ευρωπαϊκό Κέντρο Ελέγχου και Πρόληψης Νοσημάτων (ECDC) δεν είναι ενήμερα
για απολύτως κανένα επιστημονικά τεκμηριωμένο δεδομένο που να συνηγορεί υπέρ της άποψης ότι ο νέος ιός της γρίπης Α/Η1Ν1 μπορεί να μεταδοθεί στον άνθρωπο μέσω κατανάλωσης κρέατος, όπως είναι το χοιρινό κρέας και τα παράγωγά του. Ανεξάρτητα από την τρέχουσα επιδημία, συνιστάται η σωστή θερμική επεξεργασία των τροφίμων πριν την κατανάλωσή τους (μαγείρεμα ώστε η θερμοκρασία σε όλο το
τμήμα του μαγειρευόμενου κρέατος να φθάσει τους 70ºC) για την αποφυγή τροφιμογενών νοσημάτων. Πάντα συνιστάται η τήρηση καλών πρακτικών υγιεινής στις κουζίνες, καθώς και το πλύσιμο των χεριών, των επιφανειών και του χρησιμοποιούμενου εξοπλισμού με σαπούνι μετά το χειρισμό ωμού κρέατος.
Μπορεί ο νέος ιός να μεταδοθεί από χοίρους στον άνθρωπο και το
αντίστροφο;
Στις 2 Μαΐου 2009, αναφέρθηκε από τον Καναδά ότι ένας κτηνοτρόφος μόλυνε χοίρους με τον ιό Α(Η1Ν1). Παρόμοια περιστατικά αναφέρθηκαν στην Αργεντινή και την Αυστραλία. Ο Παγκόσμιος Οργανισμός Υγείας (ΠΟΥ) αναφέρει ότι, πράγματι, είναι πιθανή η μόλυνση ανθρώπων που εργάζονται σε στενή επαφή με νοσούντα ζώα σε φάρμες ή σφαγεία. Τέτοια κρούσματα έχουν αναφερθεί και στο παρελθόν. Παρόλα αυτά, επαναλαμβάνεται ότι είναι ασφαλής η κατανάλωση καλά μαγειρεμένου χοιρινού κρέατος και παραγώγων καλά μαγειρεμένου χοιρινού κρέατος (βλ. και προηγούμενη ερώτηση)
Πηγή ΚΕ.ΕΛ.Π.ΝΟ.

Κατάθλιψη

Η κατάθλιψη, γνωστή επίσης και ως καταθλιπτική διαταραχή ή μονοπολική κατάθλιψη, είναι μια ψυχική ασθένεια η οποία χαρακτηρίζεται από μια βαθιά και επίμονη αίσθηση της θλίψης ή απελπισίας και / ή απώλεια ενδιαφέροντος για πράγματα που κάποτε ήταν ευχάριστα. Επίσης κοινό χαρακτηριστικό είναι η διαταραχή στον ύπνο, την όρεξη και στις διανοητικές λειτουργίες.
Περιγραφή
Ο καθένας βιώνει αισθήματα θλίψης και δυστυχίας περιστασιακά. Ωστόσο, όταν αυτά τα καταθλιπτικά αισθήματα αρχίζουν να κυριαρχούν στην καθημερινή ζωή χωρίς να έχει συμβεί κάποια πρόσφατη απώλεια ή τραυματική εμπειρία προκαλώντας σωματική και ψυχική φθορά, αυτό είναι γνωστό ως κατάθλιψη.
Μία στις τέσσερις γυναίκες είναι πιθανότερο να παρουσιάσει ένα επεισόδιο βαριάς κατάθλιψης στη διάρκεια της ζωής της, με επικράτηση 10-20%, σε σύγκριση με το 5-10% για τους άνδρες. Η μέση ηλικία που συμβαίνει το πρώτο καταθλιπτικό επεισόδιο είναι στα μέσα της ηλικίας των 20, αν και η διαταραχή πλήττει όλες τις ηλικιακές ομάδες αδιακρίτως, από τα παιδιά μέχρι τους ηλικιωμένους.
Υπάρχουν δύο κύριες κατηγορίες κατάθλιψης: η μείζων καταθλιπτική διαταραχή και η δυσθυμική διαταραχή. Η μείζων καταθλιπτική διαταραχή είναι ένα μέτριο έως σοβαρό επεισόδιο κατάθλιψης διάρκειας δύο ή περισσοτέρων εβδομάδων.
Τα άτομα τα οποία βιώνουν μείζων καταθλιπτική διαταραχή, αντιμετωπίζουν διαταραχές στον ύπνο, χάνουν το ενδιαφέρον τους για δραστηριότητες που άλλοτε τους προκαλούσαν ευχαρίστηση, έχουν μεταβολή στο βάρος τους, αντιμετωπίζουν δυσκολία συγκέντρωσης, αισθάνονται άχρηστοι και αβοήθητοι ή έχουν εμμονή με τον θάνατο ή την αυτοκτονία.
Στα παιδιά, η μείζων καταθλιπτική διαταραχή μπορεί να εμφανιστεί ως ευερεθιστότητα.
Ενώ το μείζων καταθλιπτικό επεισόδιο μπορεί να είναι οξύ (έντονης αλλά μικρής διάρκειας), η δυσθυμική διαταραχή είναι μια συνεχής και χρόνια κατάθλιψη που διαρκεί δύο ή περισσότερα έτη (ένα ή περισσότερα χρόνια σε παιδιά) και έχει μέση διάρκεια 16 χρόνια.
Η ήπια έως μέτρια κατάθλιψη δυσθυμικής διαταραχής μπορεί να αυξηθεί και να μειωθεί στην ένταση. Μπορεί να εμφανίσουν επίσης ορισμένες χρονικές περιόδους μη καταθλιπτικής διάθεσης διάρκειας μέχρι και δύο μηνών.
Η Έναρξη γίνεται σταδιακά, και οι δυσθυμικοί ασθενείς μπορεί να μην είναι σε θέση να εντοπίσουν πότε ακριβώς άρχισαν να αισθάνονται κατάθλιψη. Τα άτομα με δυσθυμική διαταραχή μπορεί να εμφανίσουν μεταβολή στον ύπνο και στις διατροφικές τους συνήθειες, χαμηλή αυτοεκτίμηση, κόπωση, δυσκολία στη συγκέντρωση και συναισθήματα απόγνωσης.
Η κατάθλιψη μπορεί επίσης να εμφανιστεί ως διπολική διαταραχή. Μια ψυχική ασθένεια που προκαλεί ριζικές αλλαγές και εναλλαγές της διάθεσης από εξαντλητική κατάθλιψη μέχρι και αδιάκοπη μανία. Η πλειοψηφία των ανθρώπων με διπολική διαταραχή αντιμετωπίζει εναλλασσόμενα επεισόδια μανίας και κατάθλιψης.
Αίτια και συμπτώματα
Τα αίτια της κατάθλιψης είναι πολύπλοκα και δεν έχουν γίνει ακόμα πλήρως κατανοητά. Η ανισορροπία ορισμένων νευροδιαβιβαστών, οι χημικές ουσίες δηλαδή στον εγκέφαλο που μεταδίδουν μηνύματα μεταξύ των νευρικών κυττάρων πιστεύεται ότι είναι το κλειδί για την κατάθλιψη. Εξωγενείς παράγοντες, όπως η ανατροφή (περισσότερο σε δυσθυμία από ότι σε μείζονα κατάθλιψη) μπορεί να παίζουν επίσης ρόλο. Για παράδειγμα, εικάζεται ότι, αν ένα άτομο έχει κακοποιηθεί και παραμεληθεί κατά την παιδική ηλικία και την εφηβεία, μπορεί να προκύψει ένα μοτίβο αρνητικής σκέψης και χαμηλής αυτοεκτίμησης και από αυτό μπορεί να ακολουθήσει, μια διά βίου κατάθλιψη. Μια μελέτη του 2003 ανέφερε, ότι τα δύο τρίτα των ασθενών με μείζονα κατάθλιψη ανέφεραν επίσης ότι υποφέρουν από χρόνιο πόνο.
Συμπτώματα κατάθλιψης σε ενήλικες
- Συνεχόμενη θλίψη
- Αισθήματα ενοχής και αναξιότητας
- Έλλειψη ενδιαφέροντος για σεξ
- Αδυναμία συγκέντρωσης
- Έλλειψη ενδιαφέροντος για δραστηριότητες
- Κούραση
- Απώλεια ή αύξηση σωματικού βάρους
- Περισσότερος ή λιγότερος ύπνος
- Άγχος
- Σκέψεις αυτοκτονίας
- Επιβράδυνση ομιλίας και σωματικής κίνησης
Η κληρονομικότητα φαίνεται να παίζει ρόλο στην ανάπτυξη της κατάθλιψης.
Άτομα τα οποία έχουν ανθρώπους με μείζονα κατάθλιψη, στο στενό οικογενειακό τους περιβάλλον, έχουν μέχρι και τρεις φορές περισσότερες πιθανότητες να πάσχουν από τη διαταραχή τους.
Φαίνεται ότι βιολογικοί και γενετικοί παράγοντες μπορούν να κάνουν ορισμένα άτομα με προδιάθεση επιρρεπείς σε καταθλιπτικές διαταραχές. Επίσης διαταραχή μπορούν να προκαλέσουν και οι περιβαλλοντικές συνθήκες.
Οι εξωτερικοί παράγοντες άγχους καθώς και οι σημαντικές αλλαγές στη ζωή, όπως τα χρόνια ιατρικά προβλήματα, ο θάνατος ενός αγαπημένου προσώπου, το διαζύγιο, ή αποξένωση ή αποβολή ή απώλεια της θέσης εργασίας μπορεί να οδηγήσει σε μια μορφή κατάθλιψης γνωστή ως διαταραχή προσαρμογής.
Μείζον καταθλιπτικό επεισόδιο
Άνθρωποι που έχουν βιώσει μείζον καταθλιπτικό επεισόδιο, έχουν καταθλιπτική διάθεση και μειωμένη διάθεση η ευχαρίστηση για διάφορες δραστηριότητες.
Παιδιά τα οποία έχουν βιώσει μείζον καταθλιπτικό επεισόδιο, μπορεί να νιώσουν ή να δείχνουν ευερέθιστα αντί καταθλιπτικά.
Επιπλέον, πέντε ή περισσότερα από τα ακόλουθα συμπτώματα θα εμφανιστούν σε σχεδόν καθημερινή βάση σχεδόν για ένα χρονικό διάστημα τουλάχιστον δύο εβδομάδων:
• Σημαντική αλλαγή στο βάρος
• Αϋπνία ή υπερυπνία ( Υπερβολικός ύπνος )
• Ψυχοκινητική διέγερση ή επιβράδυνση
• Κόπωση ή απώλεια ενέργειας
• Αίσθημα αναξιότητας ή ενοχής
• Μειωμένη ικανότητα σκέψης ή συγκέντρωσης ή αναποφασιστικότητα
• Επαναλαμβανόμενες σκέψεις θανάτου ή αυτοκτονίας ή / και απόπειρες αυτοκτονίας
Συμπτώματα παιδικής / εφηβικής κατάθλιψης
- Πτώση της σχολικής επίδοσης
- Απώλεια ή αύξηση σωματικού βάρους
- Στομαχόπονοι
- Αϋπνία
- Κοινωνική απόσυρση
- Χρήση ναρκωτικών ή αλκοόλ
- Απομόνωση
- Απάθεια
- Κούραση
- Έλλειψη συγκέντρωσης
Δυσθυμική διαταραχή
Η Δυσθυμία συνήθως εμφανίζεται σε συνδυασμό με άλλες ψυχιατρικές και φυσικές διαταραχές.
Μέχρι και το 70% των δυσθυμικών ασθενών πάσχουν από δυσθυμική διαταραχή μαζί με μείζων καταθλιπτική διαταραχή, γνωστή και ως διπλή κατάθλιψη.
Πολλοί ασθενείς με δυσθυμία, κάνουν χρήση ουσιών και εμφανίζουν επίσης διαταραχές πανικού , διαταραχές της προσωπικότητας, κοινωνικές φοβίες και άλλες ψυχιατρικές παθήσεις. Η δυσθυμία είναι διαδεδομένη σε ασθενείς που πάσχουν από κάποιες ιατρικές παθήσεις, όπως η σκλήρυνση κατά πλάκας, το AIDS, ο υποθυρεοειδισμός, το σύνδρομο χρόνιας κόπωσης, η νόσος του Πάρκινσον, ο διαβήτης, καθώς και σε ασθενείς που έχουν υποβληθεί σε μεταμόσχευση καρδιάς.
Η σύνδεση μεταξύ δυσθυμικής διαταραχής και των άνωθεν ιατρικών καταστάσεων είναι ασαφής, αλλά μπορεί να σχετίζεται με τον τρόπο που η ιατρική πάθηση και / ή φαρμακευτική αγωγή επηρεάζει τους νευροδιαβιβαστές.
Επίσης η δυσθυμική διαταραχή μπορεί να επιμηκύνει ή να περιπλέξει την αποκατάσταση των ασθενών που πάσχουν από ιατρικά προβλήματα.
Οι άνθρωποι με δυσθυμική διαταραχή, εκτός από το αίσθημα της κατάθλιψης, βιώνουν δύο ή περισσότερα από τα ακόλουθα συμπτώματα σχεδόν σε καθημερινή βάση και για χρονικό διάστημα δύο ή περισσότερα χρόνια (οι περισσότεροι υποφέρουν για πέντε έτη) ή ένα χρόνο ή περισσότερο για τα παιδιά.
• Ανορεξία ή υπερφαγία
• Αϋπνία ή υπερυπνία
• Χαμηλή ενέργεια ή κούραση
• Χαμηλή αυτοεκτίμηση
• Φτωχή συγκέντρωση ή δυσκολία λήψης αποφάσεων
• Μεταβαλλόμενη λίμπιντο
• Μεταβαλλόμενη όρεξη
• Μεταβαλλόμενα κίνητρα
• Συναισθήματα απόγνωσης
Διάγνωση
Οι κατευθυντήριες γραμμές για τη διάγνωση της μείζονος καταθλιπτικής και δυσθυμικής διαταραχής υπάρχουν στο Διαγνωστικό και Στατιστικό Εγχειρίδιο των Ψυχικών Διαταραχών, τέταρτη έκδοση (DSM IV).
Μεταξύ αυτών των τεστ είναι τα ακόλουθα: Η βαθμολογική κλίμακα του Hamilton για την κατάθλιψη, η καταγραφή της παιδικής κατάθλιψης, η κλίμακα της Γηριατρικής κατάθλιψης, Το ερωτηματολόγιο του Beck για την κατάθλιψη και η κλίμακα αυτό – αξιολόγησης κατάθλιψης του Zung.
Αυτά τα τεστ μπορούν να διεξαχθούν σε εξωτερικά ιατρεία ή νοσοκομεία από γενικούς ιατρούς, κοινωνικούς λειτουργούς, ψυχιάτρους η ψυχολόγους.
Θεραπεία
Μια σειρά από εναλλακτικά φάρμακα έχουν αποδειχθεί ότι συμβάλλουν στην θεραπεία της κατάθλιψης.
Μια πρόσφατη έκθεση τόνισε ότι όλο και περισσότεροι γιατροί θα πρέπει να ενθαρρύνουν εναλλακτικές θεραπείες, όπως προγράμματα συμπεριφοράς και αυτοβοήθειας, προγράμματα άσκησης υπό την επίβλεψη ειδικού, και προσεκτική συνταγογράφηση αντικαταθλιπτικών φαρμάκων για την ήπια κατάθλιψη.
Η Σοκολάτα, ο καφές, η ζάχαρη και το αλκοόλ μπορούν να επηρεάσουν αρνητικά τη διάθεση και θα πρέπει να αποφεύγονται. Ενώ τα λιπαρά οξέα είναι απαραίτητα για την μείωση της κατάθλιψης και την αύξηση της διάθεσης. Εκφράζοντας τις σκέψεις και τα συναισθήματα σε ένα ημερολόγιο είναι επίσης θεραπευτικό.
θετική επίδραση στην κατάθλιψη έχει και η αρωματοθεραπεία, ιδιαίτερα τα εσπεριδοειδή αρώματα. Η ψυχοθεραπεία ή συμβουλευτική αποτελεί αναπόσπαστο κομμάτι της θεραπείας, διότι μπορεί να βρει και να θεραπεύσει την αιτία της κατάθλιψης.
Ψυχοκοινωνική θεραπεία
Η Ψυχοθεραπεία διερευνά τη ζωή ενός ατόμου και φέρει στο προσκήνιο τις πιθανές αιτίες που συμβάλλουν στην κατάθλιψη. Κατά τη διάρκεια της θεραπείας, ο θεραπευτής βοηθά τον ασθενή να συνειδητοποιήσει τον τρόπο σκέψης του / της και το πώς προήλθε. Υπάρχουν αρκετοί διαφορετικοί τύποι ψυχοθεραπείας, αλλά όλες έχουν ως κοινό στόχο να βοηθήσουν τον ασθενή να αναπτύξει υγιείς τρόπους επίλυσης προβλημάτων καθώς και δεξιότητες αντιμετώπισης τους.
Ο θεραπευτής βοηθά τον ασθενή να εντοπίσει τα αρνητικά ή διαστρεβλωμένα πρότυπα σκέψης καθώς και τα συναισθήματα και τη συμπεριφορά που τα συνοδεύουν. Στη συνέχεια επανεκπαιδεύει τον ασθενή να αναγνωρίσει την σκέψη και να αντιδράσει σε αυτό με διαφορετικό τρόπο.
Ορθομοριακή θεραπευτική
Η Θεραπεία Ορθομοριακής παραπέμπει σε αγωγή που επιδιώκει να επιτύχει το βέλτιστο χημικό περιβάλλον για τον εγκέφαλο. Η θεωρία πίσω από αυτήν την προσέγγιση είναι ότι η ψυχική ασθένεια προκαλείται από χαμηλές συγκεντρώσεις συγκεκριμένων χημικών ουσιών. Ο Linus Pauling πίστευε ότι η ψυχική ασθένεια οφείλεται σε χαμηλές συγκεντρώσεις των βιταμινών Β, βιοτίνης, βιταμίνης C, ή φολικού οξέως. Τα συμπληρώματα βιταμινών Β1, Β2, Β6 βελτιώνουν τα συμπτώματα της κατάθλιψης σε ηλικιωμένους ασθενείς που λαμβάνουν τρικυκλικά αντικαταθλιπτικά. Τα αμινοξέα τρυπτοφάνη, τυροσίνη και φαινυλαλανίνη έχει αποδειχθεί ότι έχουν θετικές επιπτώσεις στην κατάθλιψη. Ωστόσο θα πρέπει να πραγματοποιηθουν μεγαλύτερες και ελεγχόμενες κλινικές μελέτες για να επιβεβαιωθούν τα συμπεράσματα.
Τα ομοιοπαθητικά φάρμακα
Τα ομοιοπαθητικά φάρμακα μπορεί να είναι χρήσιμα για την θεραπεία της κατάθλιψης. Για τις δόσεις θα πρέπει να ζητείται η γνώμη του ομοιοπαθητικού ιατρού.
Φωτοθεραπεία
Η φωτοθεραπεία χρησιμεύει στον έλεγχο της κατάθλιψης που προκαλείται από την εποχική συναισθηματική διαταραχή. Η θεραπεία περιλαμβάνει την έκθεση του ασθενούς σε φως υψηλής έντασης
Οι περισσότεροι άνθρωποι θα δουν αποτελέσματα μέσα σε τρεις έως τέσσερις εβδομάδες. Οι παρενέργειες περιλαμβάνουν πονοκεφάλους, ασθενωπία, ευερεθιστότητα και αϋπνία. Η εποχική κατάθλιψη μπορεί να βελτιωθεί, μετά από μιας εβδομάδας ή και περισσότερο παραμονής σε ηλιόλουστο κλίμα.
Αλλοπαθητική θεραπεία
Η κατάθλιψη συνήθως αντιμετωπίζεται με αντικαταθλιπτικά ή ψυχοκοινωνική θεραπεία. Όταν χρησιμοποιούνται από κοινού σωστά, η θεραπεία και τα αντικαταθλιπτικά είναι ένα ισχυρό σχέδιο θεραπείας για τον καταθλιπτικό ασθενή.
Ηλεκτροσπασμοθεραπεία
Η ηλεκτροσπασμοθεραπεία, συνήθως χρησιμοποιείται όταν όλες οι άλλες θεραπείες και φαρμακευτικές επιλογές έχουν διερευνηθεί και εξαντληθεί.
Ωστόσο, μερικές φορές χρησιμοποιείται στην αρχή της θεραπείας, όταν υπάρχει σοβαρή κατάθλιψη και ο ασθενής αρνείται την φαρμακευτική αγωγή ή αφυδατώνεται, γίνεται ψυχωτικός ή παρουσιάζει ισχυρές τάσεις αυτοκτονίας.
Η θεραπεία αποτελείται από μια σειρά ηλεκτρικών παλμών, που κινούνται στον εγκέφαλο μέσω των ηλεκτροδίων που τοποθετούνται στο κεφάλι του ασθενούς.
Η ηλεκτροσπασμοθεραπεία χορηγείται κατόπιν γενικής αναισθησίας και στους ασθενείς χορηγείται μυοχαλαρωτικό για την πρόληψη των σπασμών. Αν και δεν είναι γνωστοί οι ακριβείς μηχανισμοί πίσω από την επιτυχία της ηλεκτροσπασμοθεραπείας, υπάρχει η πεποίθηση ότι το ηλεκτρικό ρεύμα τροποποιεί τις ηλεκτροχημικές διαδικασίες του εγκεφάλου και κατά συνέπεια την ανακούφιση από την κατάθλιψη.
Πιθανές παρενέργειες μετά την διαδικασία της ηλεκτροσπασμοθεραπείας είναι οι π
όνοι στους μυς, πονοκέφαλοι, ναυτία και σύγχυση.
Άλλη παρενέργεια που αναφέρεται συνήθως είναι η παροδική απώλεια μνήμης.
Στα τέλη του 2001, μια μελέτη ανέφερε, ότι μια συσκευή παρόμοια με βηματοδότη που χρησιμοποιείται για την θεραπεία της επιληψίας προσαρμόστηκε για τους ασθενείς με κατάθλιψη.
Μια εμφυτευμένη ηλεκτρονική συσκευή στέλνει διακοπτόμενα σήματα στο πνευμονογαστρικό νεύρο, το οποίο με τη σειρά του μεταφέρει τα σήματα στον εγκέφαλο, συνδέοντας περιοχές που είναι γνωστές για τη ρύθμιση της διάθεσης.
Αν και αυτή τη στιγμή είναι ακόμα σε πειραματικό στάδιο, τα πρώτα αποτελέσματα για την θεραπεία της κατάθλιψης είναι πολύ ενθαρρυντικά.
Αναμενόμενα αποτελέσματα
Η σωστή θεραπεία ανακουφίζει από τα συμπτώματα της κατάθλιψης στο 80-90% των ασθενών. Μετά από κάθε μείζον καταθλιπτικό επεισόδιο, ο κίνδυνος υποτροπής ανεβαίνει σημαντικά κατά 50% μετά από ένα επεισόδιο, το 70% μετά από δύο επεισόδια, και το 90% μετά από τρία επεισόδια. Για το λόγο αυτό, οι ασθενείς πρέπει να γνωρίζουν τα συμπτώματα των επαναλαμβανόμενων επεισοδίων κατάθλιψης για τα οποία μπορεί να απαιτείται η τήρηση μιας μακροχρόνιας θεραπείας.
Συνολικά, οι κλινικοί ιατροί προτείνουν ότι, η διαδικασία ανάκαμψης για τους ασθενείς με κατάθλιψη λειτουργεί καλύτερα όταν οι επαγγελματίες ψυχικής υγείας επικεντρώνονται ολοκληρωμένα στο άτομο και όχι μόνο στην διαταραχή του.
Εκτός από την συνταγογράφηση φαρμάκων, ο γιατρός πρέπει να αντιμετωπίσει την αυτοεκτίμηση, το αίσθημα του ελέγχου και την αποφασιστικότητα του ασθενή.
Τονίζουν δε, ότι οι ασθενείς με κατάθλιψη χρειάζονται μια αίσθηση αισιοδοξίας και θα πρέπει να ενθαρρύνονται να επιδιώκουν την υποστήριξη των μελών της οικογένειας και των φίλων.
Πρόληψη
Η εκπαίδευση των ασθενών με τη μορφή της θεραπείας ή ομάδων αυτοβοήθειας είναι ζωτικής σημασίας για τους ασθενείς με καταθλιπτικές διαταραχές ώστε να αντιλαμβάνονται τα πρώτα συμπτώματα της κατάθλιψης και να λάβουν ενεργό μέρος σε πρόγραμμα θεραπείας τους. Σε μερικούς ασθενείς μπορεί να απαιτείται εκτεταμένη θεραπεία συντήρησης με αντικαταθλιπτικά ώστε να προλαμβάνεται η υποτροπή. Η πρώιμη παρέμβαση στα παιδιά που πάσχουν από κατάθλιψη είναι αποτελεσματική όσον αφορά την ανάσχεση της ανάπτυξης σε πιο σοβαρά προβλήματα.
Οι πληροφορίες που περιέχονται στο www.eumedline.eu έχουν σαν μοναδικό σκοπό την ενημέρωση και δεν αποτελούν πρόταση για οποιαδήποτε ιατρική-διαγνωστική εξέταση ή θεραπεία. Προτείνεται τα ανωτέρω να γίνονται σε συνεννόηση με τον γιατρό σας η άλλους επαγγελματίες υγείας.
Η ιατρική είναι μια συνεχώς μεταβαλλόμενη επιστήμη και η θεραπεία δεν είναι πάντα σαφώς καθορισμένη. Η νέα έρευνα αλλάζει καθημερινά τις διαγνωστικές και θεραπευτικές ενδείξεις. Το euMEDLINE προσπαθεί να παρέχει ενημερωμένες και ακριβείς πληροφορίες που είναι αποδεκτές γενικά μέσα στα ιατρικά πρότυπα κατά την διάρκεια της δημοσίευσης. Εντούτοις, δεδομένου ότι η ιατρική επιστήμη αλλάζει συνεχώς και το ανθρώπινο λάθος είναι πάντα δυνατό, το euMEDLINE δεν μπορεί να διαβεβαιώσει ότι οι πληροφορίες που περιέχονται σε αυτό είναι ακριβείς ή πλήρεις, ούτε είναι υπεύθυνο για τυχόν παραλείψεις, λάθη ή για τα αποτελέσματα της χρησιμοποίησης αυτών των πληροφοριών.
Ο αναγνώστης πρέπει να επιβεβαιώσει τις πληροφορίες που περιέχονται στο euMEDLINE από άλλες πηγές πριν από τη χρήση και ιδιαίτερα από τους επαγγελματίες υγείας. Ειδικότερα, όλες οι δόσεις, οι ενδείξεις, και οι αντενδείξεις των φαρμάκων πρέπει να επιβεβαιωθούν στο πληροφοριακό ένθετο των συσκευασιών των φαρμάκων. Η χρήση των εμπορικών ονομασιών των φαρμάκων γίνεται αποκλειστικά για ενημερωτικούς-πληροφοριακούς λόγους και δεν υποδηλώνει μεροληψία υπέρ αυτών.
Το euMEDLINE δεν μπορεί να θεωρηθεί υπεύθυνο, άμεσα ή έμμεσα, για τη ζημιά ή την επιπλοκή που μπορεί να προκύψει με την εφαρμογή των πληροφοριών που περιέχονται στις σελίδες του. Για κάθε απορία επικοινωνήστε μαζί μας μέσω e-mail.


















