Πιθανές παθήσεις για το σύμπτωμα: Εξάνθημα
Αναζήτηση Συμπτωμάτων:
Μυοκαρδίτιδα
Ορισμός
Μυοκαρδίτιδα ονομάζεται η φλεγμονή του μυοκαρδίου.
Εναλλακτικοί ορισμοί
Φλεγμονή – μυοκάρδιο
Αιτίες, περιστατικά και παράγοντες κινδύνου
Η μυοκαρδίτιδα είναι μια ασυνήθιστη διαταραχή που τις περισσότερες φορές οφείλεται σε λοιμώξεις από ιούς, βακτηρίδια ή μύκητες που φθάνουν στην καρδιά.
Ιογενείς λοιμώξεις:
• Ιοί coxsackie (εντεροϊοί)• Mεγαλυκυτταροϊός
• Ηπατίτιδα C
• Έρπης
• AIDS
• Παρβοϊός
Βακτηριδιακές λοιμώξεις:
• Χλαμύδια• Μυκόπλασμα
• Στρεπτόκοκκος
• Τρεπόνημα
Μυκητιακές λοιμώξεις:
• Ασπέργιλλος• Κάντιντα
• Κοκκιδίωση
• Κρυπτόκοκκος
• Ιστόπλασμα
• Σχιστοσωμίαση
Όταν προσβληθείτε από κάποια λοίμωξη, το ανοσοποιητικό σας σύστημα παράγει κάποια ειδικά κύτταρα που απελευθερώνουν χημικές ουσίες για να αποτρέψουν την ασθένεια. Αν η λοίμωξη προσβάλει την καρδιά σας, τα κύτταρα που παράγονται για να καταπολεμήσουν τη λοίμωξη εισβάλλουν στην καρδιά. Ωστόσο, οι χημικές ουσίες που παράγει το ανοσοποιητικό σύστημα μπορούν να προξενήσουν βλάβη στην καρδιά. Αυτό έχει ως αποτέλεσμα η καρδιά να παχυνθεί, να διογκωθεί ή να αδυνατίσει. Αυτά όλα οδηγούν σε καρδιακή ανεπάρκεια.
Άλλες αιτίες μυοκαρδίτιδας είναι:
• Αλλεργικές αντιδράσεις σε συγκεκριμένα φάρμακα ή τοξίνες (αλκοόλ, κοκαΐνη, ορισμένα χημειοθεραπευτικά φάρμακα, βαρέα μέταλλα και κατεχολαμίνες)
• Επαφή με ορισμένες χημικές ουσίες
• Ορισμένες ασθένειες που προξενούν φλεγμονή σε όλο το σώμα (ρευματοειδής αρθρίτιδα, σαρκοείδωση)
Συμπτώματα
Μπορεί να μην υπάρχουν συμπτώματα. Αν παρουσιαστούν, μπορεί να είναι:
• Ανώμαλος καρδιακός παλμός
• Πόνος στο στήθος που μοιάζει με έμφραγμα
• Εξάντληση
• Πυρετός και σημάδια λοίμωξης, όπως πονοκέφαλος, μυϊκοί πόνοι, πονόλαιμος, διάρροια, εξάνθημα
• Πόνοι ή οίδημα (πρήξιμο) στις αρθρώσεις
• Οίδημα (πρήξιμο) των ποδιών
• Δύσπνοια
Άλλα συμπτώματα που μπορεί να συνοδεύουν την ασθένεια είναι:
• Λιποθυμία, που συχνά συνδέεται με τον ανώμαλο καρδιακό ρυθμό
• Ολιγουρία
Σημάδια και εξετάσεις
Από τη φυσική εξέταση μπορεί να εξακριβωθούν τα ακόλουθα:
• Αφύσικοι καρδιακοί παλμοί ή ήχοι (‘μουρμουρητό’, πρόσθετοι καρδιακοί ήχοι)
• Υγρό στους πνεύμονες
• Ταχυκαρδία
• Οίδημα (πρήξιμο) των ποδιών
Στις εξετάσεις για τη διάγνωση της μυοκαρδίτιδας περιλαμβάνονται:
• Καλλιέργεια αίματος για την εξακρίβωση της λοίμωξης
• Εξέταση αίματος αντιμυοκαρδιακών αντισωμάτων
• Ακτινογραφία θώρακα
• Ηλεκτροκαρδιογράφημα
• Βιοψία μυοκαρδίου (ενδομυοκαρδιακή βιοψία)
• Μέτρηση ερυθρών αιμοσφαιρίων
• Υπερηχογράφημα καρδιάς (ηχοκαρδιογράφημα)
• Μέτρηση λευκών αιμοσφαιρίων
Θεραπεία
Η θεραπεία στοχεύει στην καταπολέμηση της αιτίας που προκάλεσε το πρόβλημα και μπορεί να περιλαμβάνει:
• Αντιβιοτικά
• Αντιφλεγμονώδη φάρμακα για την αντιμετώπιση του οιδήματος
• Διουρητικά για την αποβολή των πλεοναζόντων υγρών από το σώμα
• Διατροφή χαμηλή σε αλάτι
• Μειωμένη σωματική δραστηριότητα
Αν το μυοκάρδιο είναι εξασθενημένο, ο γιατρός θα σας δώσει φάρμακα για τη θεραπεία της καρδιακής ανεπάρκειας. Ο ανώμαλος καρδιακός ρυθμός μπορεί να απαιτήσει χρήση πρόσθετων φαρμάκων, βηματοδότη ή εμφυτεύσιμο καρδιομετατροπέα - απινιδωτή. Αν υπάρχει θρόμβος αίματος στον θάλαμο της καρδιάς, θα σας χορηγηθεί και αντιπηκτικό φάρμακο.
Πρόγνωση
Το πόσο καλά θα πάτε εξαρτάται από την αιτία που προκάλεσε το πρόβλημα και από τη γενικότερη κατάσταση της υγείας σας. Η πρόγνωση ποικίλλει. Κάποια άτομα επανέρχονται πλήρως. Άλλα μπορεί να αποκτήσουν μόνιμη καρδιακή ανεπάρκεια.
Επιπλοκές
• Μυοκαρδιοπάθεια
• Καρδιακή ανεπάρκεια
• Περικαρδίτιδα
Επικοινωνήστε με τον γιατρό σας
Επικοινωνήστε με τον γιατρό σας αν παρουσιάζετε συμπτώματα μυοκαρδίτιδας, ιδιαίτερα μετά από πρόσφατη λοίμωξη.
Αναζητήστε άμεση ιατρική βοήθεια αν έχετε έντονα συμπτώματα ή διαγνωστήκατε με μυοκαρδίτιδα, με επιδεινούμενα συμπτώματα όπως:
• Πόνο στο στήθος
• Δυσκολία στην αναπνοή
• Οίδημα (πρήξιμο)
Πρόληψη
Η άμεση θεραπεία των ασθενειών που μπορεί να προκαλέσουν μυοκαρδίτιδα, μειώνει τον κίνδυνο.
Ρευματικός πυρετός
Ο ρευματικός πυρετός είναι μια φλεγμονώδης νόσος που μπορεί να αναπτυχθεί μετά από στρεπτοκοκκική λοίμωξη (όπως στρεπτοκοκκική φαρυγγική λοίμωξη ή οστρακιά). Η νόσος μπορεί να προσβάλλει την καρδιά, τις αρθρώσεις, το δέρμα, και τον εγκέφαλο.
Εναλλακτικές ονομασίες
Οξύς ρευματικός πυρετός
Αίτια, επίπτωση, και παράγοντες κινδύνου
Ο ρευματικός πυρετός είναι συχνός παγκοσμίως και ευθύνεται για πολλές περιπτώσεις βλάβης στις βαλβίδες της καρδιάς. (Στις ΗΠΑ η νόσος δεν εμφανίζει μεγάλη συχνότητα και συνήθως συμβαίνει σε σποραδικές επιδημικές εκρήξεις. Η τελευταία συνέβη τη δεκαετία του 1980).
Η νόσος προσβάλλει κυρίως παιδιά ηλικίας 6 ως 15 ετών, και εκδηλώνεται περίπου 20 ημέρες μετά από φαρυγγική λοίμωξη από στρεπτόκοκκο ή οστρακιά.
Συμπτώματα
- κοιλιακός πόνος
- πυρετός
- καρδιολογικά προβλήματα, που μπορεί να είναι ασυμπτωματικά, ή να επιφέρουν δύσπνοια και θωρακικό πόνο
- αρθραλγία, αρθρίτιδα (κυρίως στα γόνατα, τους αγκώνες, τις ποδοκνημικές, και τους καρπούς)
- οίδημα των αρθρώσεων, ερυθρότητα ή θερμότητα
- ρινορραγίες (επίσταξη)
- δερματικά οζίδια
- δερματικό εξάνθημα (οχθώδες ερύθημα): α) δερματικό βλατιδώδες εξάνθημα στον κορμό, τους βραχίονες και τους μηρούς. β) οι βλατίδες έχουν δακτυλιοειδές ή οφιοειδές σχήμα.
- Χορεία του Sydenham (συναισθηματική αστάθεια, μυϊκή αδυναμία, και απότομες, ασυντόνιστες, σπασμωδικές κινήσεις που αφορούν κυρίως στο πρόσωπο, τα κάτω και τα άνω άκρα).
Σημεία και διαγνωστικός έλεγχος
Δεδομένης της πολυμορφίας της νόσου, δεν υπάρχει ειδική δοκιμασία που να θέτει τη διάγνωση με απόλυτη βεβαιότητα. Ο ιατρός θα πραγματοποιήσει προσεκτική κλινική εξέταση. Αυτή περιλαμβάνει έλεγχο των καρδιακών ήχων, του δέρματος, και των αρθρώσεων.
Ο εργαστηριακός έλεγχος μπορεί να περιλαμβάνει:
- αιματολογικές εξετάσεις για την υποτροπή της στρεπτοκοκκικής λοίμωξης (όπως έλεγχος του τίτλου ASO ή άλλων στρεπτοκοκκικών αντισωμάτων)
- γενική εξέταση αίματος
- ηλεκτροκαρδιογράφημα
- ταχύτητα καθίζησης ερυθρών ΤΚΕ
Διάφορα μείζονα και ελάσσονα κριτήρια έχουν αναπτυχθεί για να συνδράμουν στην προτυποποίηση της διάγνωσης του ρευματικού πυρετού. Η ικανοποίηση αυτών των κριτηρίων, σε συνδυασμό με ενδείξεις πρόσφατης στρεπτοκοκκικής λοίμωξης, μπορούν να βοηθήσουν στο να τεθεί η διάγνωση του ρευματικού πυρετού.
Στα μείζονα κριτήρια για τη διάγνωση περιλαμβάνονται:
- πολυαρθρίτιδα (αρθρίτιδα σε διάφορες αρθρώσεις)
- φλεγμονή της καρδιάς (καρδίτιδα)
- υποδόρια οζίδια
- απότομες, σπασμωδικές κινήσεις ( χορεία, χορεία Sydenham)
- δερματικό εξάνθημα (οχθώδες ερύθημα)
Τα ελάσσονα κριτήρια περιλαμβάνουν:
- πυρετό
- αυξημένη ταχύτητα καθίζησης ερυθρών (ΤΚΕ)
- αρθραλγίες
- άλλα εργαστηριακά ευρήματα
Για να τεθεί η διάγνωση του ρευματικού πυρετού απαιτούνται δύο μείζονα, ή ένα μείζον και δύο ελάσσονα κριτήρια, εφ' όσον υπάρχουν ενδείξεις προηγηθείσας στρεπτοκοκκικής λοίμωξης.
Θεραπευτική αντιμετώπιση
Αν διαγνωσθείτε με οξύ ρευματικό πυρετό θα σας χορηγηθεί αγωγή με αντιβιοτικά.
Αντιφλεγμονώδη φάρμακα όπως η ασπιρίνη ή τα κορτικοστεροειδή μειώνουν τη φλεγμονή και βοηθούν στη διαχείριση του οξέος ρευματικού πυρετού.
Ενδέχεται να χρειαστεί να λάβετε χαμηλές δόσεις αντιβιοτικών (όπως πενικιλλίνη, σουλφαδιαζίνη, ή ερυθρομυκίνη) για μακρύ χρονικό διάστημα, προκειμένου να αποτρέψετε ενδεχόμενη υποτροπή της στρεπτοκοκκικής φαρυγγικής λοίμωξης.
Πρόγνωση
Ο ρευματικός πυρετός είναι πιθανό να επανεμφανιστεί σε άτομα που δεν λαμβάνουν συνεχώς χαμηλές δόσεις αντιβιοτικής αγωγής, ιδιαίτερα κατά τη διάρκεια των πρώτων 3 ως 5 ετών μετά το αρχικό επεισόδιο της νόσου. Οι καρδιολογικές επιπλοκές μπορεί να είναι σοβαρές, ιδιαίτερα αν εμπλέκονται οι καρδιακές βαλβίδες.
Επιπλοκές
- αρρυθμίες
- βλάβη των καρδιακών βαλβίδων (συγκεκριμένα, στένωση μιτροειδούς και αορτικής)
- ενδοκαρδίτιδα
- καρδιακή ανεπάρκεια
- περικαρδίτιδα
- χορεία Syndeham
Πότε να επικοινωνήσετε με τον ιατρό σας
Επικοινωνήστε με τον ιατρό σας αν αναπτύξετε συμπτώματα ρευματικού πυρετού. Δεδομένου ότι διάφορες άλλες καταστάσεις εκδηλώνουν παρόμοια συμπτώματα, θα χρειαστείτε μια ιδιαίτερα προσεκτική ιατρική εκτίμηση.
Αν εμφανίσετε συμπτώματα στρεπτοκοκκικής φαρυγγικής λοίμωξης ενημερώστε τον ιατρό σας. Θα πρέπει να εκτιμηθείτε και να σας χορηγηθεί αγωγή αν διαπιστωθεί ότι όντως νοσείτε. Με αυτόν τον τρόπο θα μειώσετε τον κίνδυνο ανάπτυξης ρευματικού πυρετού.
Πρόληψη
Ο πλέον σημαντικός τρόπος πρόληψης του ρευματικού πυρετού αποτελεί η έγκαιρη λήψη θεραπευτικής αγωγής για στρεπτοκοκκική φαρυγγική λοίμωξη και οστρακιά.
Νόσος Kawasaki
Ορισμός
Η νόσος Kawasaki είναι μια σπάνια νόσος, κατ’ εξοχήν της παιδικής ηλικίας και πρόκειται για φλεγμονή των αιμοφόρων αγγείων.
Εναλλακτικοί ορισμοί
Βλεννογονοδερματικό λεμφαδενικό σύνδρομο, παιδική πολυαρθρίτιδα.
Αίτια, συχνότητα και παράγοντες κινδύνου
Η νόσος Kawasaki εμφανίζεται συνήθως στην Ιαπωνία, όπου και πρωτοανακαλύφθηκε . Οι περισσότεροι ασθενείς δεν είναι άνω των 5 ετών. Προσβάλλεί λίγο περισσότερο τα αγόρια απ’ ότι τα κορίτσια.
Για τη νόσο Kawasaki δε γνωρίζουμε πολλά. Η αιτία της παραμένει αδιευκρίνιστη. Ενδεχομένως να πρόκειται για μια αυτοάνοση διαταραχή (εκτροπή της φυσιολογικής ανοσιακής απάντησης). Η διαταραχή προσβάλλει (ξεκινά η φλεγμονή) τους βλεννογόνους, τους λεμφαδένες, τα τοιχώματα των αγγείων και την καρδιά.
Η νόσος μπορεί να προκαλέσει φλεγμονή των αρτηριακών αγγείων, κυρίως των στεφανιαίων αρτηριών (των αγγείων που τροφοδοτούν με αίμα την καρδιά). Η φλεγμονή μπορεί να καταλήξει σε ανεύρυσμα (μεγάλη διάταση των αγγείων). Το ανεύρυσμα με τη σειρά του μπορεί να επιφέρει έμφραγμα του μυοκαρδίου, ακόμα και σε παιδιά πολύ νεαρής ηλικίας, αν και το τελευταίο συναντάται σπάνια.
Συμπτώματα
Η νόσος συνήθως ξεκινά με υψηλό κι επίμονο πυρετό άνω των 38,89C και πολλές φορές 40C. Τυπικό κλινικό σύμπτωμα είναι ο επίμονος πυρετός που διαρκεί τουλάχιστον 5 ημέρες. Ο πυρετός μπορεί να διαρκέσει έως και 2 εβδομάδες και συχνά δεν αντιμετωπίζεται με την τυπική δόση ακεταμινοφένης ή ιμπουπροφένης.
Άλλα συμπτώματα περιλαμβάνουν:
- Επιπεφυκίτιδα (χωρίς πύον)
- Αλλοιώσεις των χειλείων (έντονα κόκκινα ή σκασμένα χείλη)
- Ερυθρότητα του στοματικού βλεννογόνου
- Κόκκινη γλώσσα με λευκόφαιες πετέχιες ή αισθητές ερυθρές προεξοχές στο οπίσθιο τμήμα της γλώσσας (γλώσσα «φράουλα»)
- Ερυθρότητα των παλαμών και των πελμάτων
- Οιδηματώδη χέρια και πόδια
- Δερματικά εξανθήματα, κυρίως στον κορμό του σώματος, όχι τύπου φυσαλίδας
- Χαρακτηριστική απολέπιση δέρματος (ξεφλούδισμα) στην περιοχή των γεννητικών οργάνων, στα χέρια και στα πόδια (κυρίως γύρω από τις άκρες των δαχτύλων των χεριών και των ποδιών).
- Διογκωμένοι λεμφαδένες (συνήθως μόνο ένας λεμφαδένας είναι διογκωμένος), κυρίως στην τραχηλική χώρα
- Άλγος και οίδημα αρθρώσεων, συνήθως αμφοτερόπλευρα
Πρόσθετα συμπτώματα ενδέχεται να περιλαμβάνουν:
- Νευρικότητα / ευερεθιστικότητα
- Διάρροια, έμετος και κοιλιακό άλγος
- Βήχας και ρινική καταρροή
Σημεία και παρακλινικές εξετάσεις
Δεν υπάρχουν διαγνωστικές εξετάσεις για τη νόσο αύτη. Η διάγνωση βασίζεται στα τυπικά συμπτώματα του ασθενή.
Ωστόσο υπάρχουν περιπτώσεις που ο πυρετός επιμένει άνω τω 5 ημερών, αλλά τα υπόλοιπα τυπικά συμπτώματα είναι απόντα. Στα παιδιά αυτά μπορεί να τεθεί η διάγνωση της άτυπης νόσου Kawasaki. Κατά συνέπεια, όλοι οι ασθενείς με πυρετό που επιμένει πέραν των 5 ημερών, θα πρέπει να θεωρούνται ύποπτοι ως πάσχοντες της νόσου. Η έγκαιρη θεραπεία είναι πολύ σημαντική.
Μπορούν να διεξαχθούν οι ακόλουθες διαγνωστικές εξετάσεις:
- Ακτινογραφία θώρακος
- Ποσοτικός προσδιορισμός αίματος
- C-αντιδραστική πρωτεΐνη
- Υπερηχοκαρδιογράφημα
- Ηλεκτροκαρδιογράφημα (ΗΚΓ)
- Αλβουμίνη ορού
- Τρανσαμινάσες ορού
- Ανάλυση ούρων – μπορεί να αναδείξει πύον ή πρωτεΐνη στα ούρα
Το υπερηχωκαρδιγράφημα, μποροεί να εντοπίσει σημεία μυοκαρδίτιδας, περικαρδίτιδας, αρθρίτιδας, άσηπτης μηνιγγίτιδας και φλεγμονή των στεφανιαίων αρτηριών.
Θεραπεία
Τα παιδιά που πάσχουν από τη νόσο Kawasaki χρήζουν ενδονοσοκομειακής περίθαλψης. Μόλις τεθεί η διάγνωση, πρέπει να ξεκινήσει η θεραπευτική αγωγή προς αποφυγή βλάβης των στεφανιαίων αρτηριών και της καρδιάς.
Η τυπική θεραπευτική αγωγή περιλαμβάνει την ενδοφλέβια χορήγηση γάμα γλοβουλίνης. Συνήθως δίνεται σε μεγάλες δόσεις. Η κλινική εικόνα του ασθενούς, βελτιώνεται αρκετά μέσα σε 24 ώρες με τη λήψη της IV γάμα γλοβουλίνης.
Πολλές φορές χορηγείται υψηλή δόση ασπιρίνης σε συνδυασμό με IV γάμα γλοβουλίνη.
Παρά τη λήψη του τελευταίου θεραπευτικού σχήματος, το 25% περίπου των ασθενών, ενδέχεται να παρουσιάσουν επιπλοκές στις στεφανιαίες αρτηρίες. Έρευνες έχουν δείξει ότι η πρόσθεση στεροειδών στο τυπικό θεραπευτικό σχήμα, μπορεί να επιφέρει βελτίωση στην κατάσταση του ασθενούς, αν και οι έρευνες γι’ αυτό το θέμα υπολείπονται.
Πρόγνωση
Πλήρης ίαση μπορεί να επιτευχθεί, αν τεθεί έγκαιρα η διάγνωση και χορηγηθεί θεραπευτική αγωγή. Ωστόσο το 1% περίπου των πασχόντων καταλήγουν (απεβιώνουν) λόγω επιπλοκών φλεγμονής των στεφανιαίων αρτηριών. Οι ασθενείς με ιστορικό της νόσου Kawasaki, οφείλουν να κάνουν υπερηχογράφημα κάθε 1-2 χρόνια, ώστε να παρακολουθούνται για πιθανές καρδιακές παθήσεις.
Επιπλοκές
Επιπλοκές, όπως προβλήματα στην καρδιά, φλεγμονή των αγγείων και ανεύρυσμα, μπορούν να προκαλέσουν έμφραγμα του μυοκαρδίου σε πολύ νεαρή ηλικία ή στο μετέπειτα βίο.
Επικοινωνία με τον οικογενειακό σας ιατρό
Επικοινωνήστε με τον ιατρό σας αν εμφανιστούν (στο παιδί σας) συμπτώματα της νόσου Kawasaki. Ένας υψηλός πυρετός που δεν κατεβαίνει παρά τη λήψη ακεταμινοφαίνης ή ιμπουπροφαίνης και διαρκεί άνω των 24 ωρών, χρήζει ιατρικής εξέτασης.
Πρόληψη
Δεν υπάρχουν προληπτικά μέτρα της νόσου.
Σαρκοείδωση
Η σαρκοείδωση είναι μια ασθένεια η οποία προξενεί οίδημα (φλεγμονή) στους λεμφαδένες, τους πνεύμονες, το συκώτι, τα μάτια, το δέρμα ή άλλους ιστούς.
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Το αίτιο της ασθένειας είναι άγνωστο. Η σαρκοείδωση χαρακτηρίζεται από συγκέντρωση κοκκιωμάτων σε διάφορα όργανα του σώματος. Τα κοκκιώματα είναι συναθροίσεις αυτοάνοσων κυττάρων.
Η ασθένεια μπορεί να προσβάλει σχεδόν όλα τα όργανα του σώματος αλλά συνηθέστερα προσβάλλει τους πνεύμονες.
Πιθανά αίτια της σαρκοείδωσης είναι:
- Υπερβολική ευαισθησία σε περιβαλλοντικούς παράγοντες
- Κληρονομικότητα
- Ακραία αντίδραση του ανοσοποιητικού συστήματος σε λοίμωξη
Η ασθένεια εμφανίζεται συχνότερα σε Αφροαμερικανούς από ότι σε Καυκάσιους. Οι γυναίκες προσβάλλονται συχνότερα από τους άνδρες. Συνήθως η ασθένεια εκδηλώνεται στις ηλικίες ανάμεσα στα 20 με 40. Η σαρκοείδωση είναι πολύ σπάνια στα παιδιά.
Συμπτώματα
Πιθανόν να μην υπάρχουν συμπτώματα. Όταν εμφανιστούν συμπτώματα, μπορεί να παρατηρηθούν σχεδόν σε οποιοδήποτε σημείο ή όργανο του σώματος.
Σχεδόν σε όλους τους ασθενείς τα συμπτώματα στους πνεύμονες ή τον θώρακα είναι:
- Ξηρός βήχας
- Λαχάνιασμα
- Βάρος στο στέρνο
- Αφύσικοι ήχοι κατά την αναπνοή (σαν κροταλίσματα)
Συχνά εμφανίζονται συμπτώματα γενικής δυσφορίας ή ανησυχίας:
- Κακουχία
- Κόπωση (ένα από τα συνηθέστερα συμπτώματα στα παιδιά)
- Πυρετός
- Απώλεια βάρους (ένα από τα συνηθέστερα συμπτώματα στα παιδιά)
- Πόνος στις αρθρώσεις (αρθραλγία)
Δερματικά συμπτώματα:
- Εξανθήματα
- Παλιές ουλές που ερεθίζονται
- Οζώδες ερύθημα, σχεδόν πάντα στο πάνω μέρος των ποδιών (κουντεπιέ)
- Δερματικές αλλοιώσεις
- Απώλεια μαλλιών
Νευρολογικές και οφθαλμολογικές μεταβολές:
- Πονοκέφαλος
- Επιληπτικές κρίσεις
- Αδυναμία ή παράλυση στη μία πλευρά του προσώπου (πάρεση)
- Κάψιμο, τσούξιμο ή δάκρυα στα μάτια
- Συμπτώματα ραγοειδίτιδας
- Μειωμένη δακρύρροια
Άλλα συμπτώματα της ασθένειας:
- Διογκωμένοι λεμφαδένες (στις μασχάλες)
- Διογκωμένο συκώτι
- Διογκωμένη σπλήνα
- Ξηροστομία
- Ρινορραγία
Ενδείξεις και εξετάσεις
Σε ασθενείς που δεν έχουν συμπτώματα, συχνά η ασθένεια διαπιστώνεται από μια ακτινογραφία θώρακα.
Διάφορες απεικονιστικές εξετάσεις μπορεί να βοηθήσουν στη διάγνωση της σαρκοείδωσης είναι:
- Ακτινογραφία θώρακα για να διαπιστωθεί αν έχουν προσβληθεί οι πνεύμονες ή έχουν διογκωθεί οι λεμφαδένες
- Αξονική τομογραφία
- Gallium scan στους πνεύμονες
Βιοψίες που μπορούν να γίνουν:
- Βιοψία λεμφαδένων
- Βιοψία δερματικής αλλοίωσης
- Βρογχοσκόπηση για τη λήψη βιοψίας
- Επέμβαση στους πνεύμονες και βιοψία
- Μεσοθωρακοσκόπηση και βιοψία
- Βιοψία στο συκώτι
- Βιοψία στα νεφρά
- Βιοψία νεύρων
- Βιοψία στην καρδιά
Η ασθένεια αυτή μπορεί επίσης να εμφανίσει αλλοιωμένα αποτελέσματα στις εξής εργαστηριακές εξετάσεις:
- Γενική εξέταση αίματος
- Chem-7 ή chem-20
- Ποσοτική ανοσοσφαιρίνης (νεφελομετρία)
- Παραθορμόνης
- Ορού φωσφόρου
- Ορού ανοσοηλεκτροφόρησης
- Ασβεστίου στα ούρα
- Ιονισμένου ασβεστίου
- Ορού ασβεστίου
- Ηπατικές δοκιμασίες
Θεραπεία
Τα συμπτώματα της σαρκοείδωσης συνήθως υποχωρούν από μόνα τους σταδιακά χωρίς θεραπεία.
Οι ασθενείς με σοβαρή μορφή της ασθένειας μπορεί να χρειαστούν κορτικοστεροειδή (πρεδνιζόνη ή μεθυλοπρεδνιζολόνη). Αυτά αφορούν περιπτώσεις ασθενών που έχουν προσβληθεί στα μάτια, την καρδιά, το νευρικό σύστημα και ορισμένους που έχουν προσβληθεί στους πνεύμονες. Η θεραπεία μπορεί να συνεχιστεί για 1 με 2 χρόνια. Κάποιοι ασθενείς με σοβαρή μορφή της ασθένειας μπορεί να χρειαστούν θεραπεία ισοβίως.
Μερικές φορές συμπληρωματικά προς τα κορτικοστεροειδή χορηγούνται και φάρμακα που καταστέλλουν το ανοσοποιητικό σύστημα (ανοσοκατασταλτικά φάρμακα), όπως η μεθοτρεξάτη, η αζαθειοπρίνη και η κυκλοφωσφαμίδη. Σπάνια, ορισμένα άτομα με μη αναστρέψιμες βλάβες σε κάποιο όργανο θα χρειαστούν μεταμόσχευση.
Αν και οι θεραπείες αυτές καταπολεμούν προσωρινά τα συμπτώματα της ασθένειας, δεν έχει αποδεχθεί ότι η μακροχρόνια θεραπεία εμποδίζει την επιδείνωση της σαρκοείδωσης.
Πρόγνωση
Πολλοί άνθρωποι δεν νοσούν σοβαρά και η ασθένεια μπορεί να υποχωρήσει χωρίς θεραπεία. Περίπου 30-50% των περιπτώσεων βελτιώνονται χωρίς θεραπεία μέσα σε 3 χρόνια. Το 20% περίπου εκείνων που προσβλήθηκαν στους πνεύμονες θα αναπτύξουν βλάβη στους πνεύμονες.
Συνολικά το ποσοστό των ασθενών με σαρκοείδωση που πεθαίνουν είναι μικρότερο από 5%. Στα αίτια του θανάτου περιλαμβάνονται:
- Πνευμονική ίνωση
- Πνευμονική αιμορραγία
- Καρδιοπάθεια (σπάνια)
Επιπλοκές
- Η λήψη κορτικοστεροειδών επί μακρό διάστημα μπορεί να επιφέρει οστεοπόρωση ή άλλες επιπλοκές.
- Διάχυτη πνευμονική διάμεση ίνωση
- Πνευμονική υπέρταση
- Μυκητιακές λοιμώξεις των πνευμόνων
- Πρόσθια ραγοειδίτιδα
- Γλαύκωμα και τύφλωση (σπάνια)
- Καρδιακές αρρυθμίες
- Παράλυση προσωπικού ή περιφερειακού νεύρου
- Υψηλά επίπεδα ασβεστίου (υπερασβεστιαιμία)
- Πέτρες στα νεφρά
- Οργανική ανεπάρκεια, που οδηγεί σε ανάγκη μεταμόσχευσης
Πότε να απευθυνθείτε στον γιατρό σας
Επισκεφθείτε τον γιατρό σας αν έχετε:
- Δυσκολία στην αναπνοή
- Αλλαγές στην όραση
- Ταχυσφυγμία
- Άλλα συμπτώματα της ασθένειας αυτής
Οξεία HIV Λοίμωξη
Ορισμός
Η οξεία HIV λοίμωξη προκαλείται από τον human immunodeficiency virus (HIV), έναν ιό που καταστρέφει σταδιακά το ανθρώπινο ανοσοποιητικό σύστημα.
Εναλλακτικοί ορισμοί
Πρωτοπαθής HIV λοίμωξη, σύνδρομο HIV ορομετατροπής, οξύ σύνδρομο ρετροϊού.
Αίτια, συχνότητα και παράγοντες κινδύνου
Η πρωτοπαθής ή οξεία HIV λοίμωξη, είναι μία κατάσταση που εμφανίζεται 2 – 4 εβδομάδες μετά την προσβολή (μόλυνση) από τον human immunodeficiency virus (HIV).
Ο ιός μεταδίδεται με:
- Το θηλασμό (σπάνια)
- Μεταγγίσεις μολυσμένου αίματος και παραγώγων του
- Τη λήψη ενδοφλέβιων ναρκωτικών ουσιών, χρησιμοποιώντας μολυσμένες βελόνες και σύριγγες
- Μεταφορά μέσω (δια) του πλακούντα από τη μητέρα στο έμβρυο
- Τη σεξουαλική επαφή
Μετά την προσβολή ατόμου από τον HIV, εξετάσεις μπορούν να ανιχνεύσουν αντισώματα έναντι του ιού στο αίμα του. Αυτό ονομάζεται HIV ορομετατροπή (μετατροπή από HIV αρνητικό σε HIV θετικό) και συνήθως συμβαίνει μέσα σε 3 μήνες από τη μόλυνση, ενώ σε σπάνιες περιπτώσεις μπορεί να συμβεί μέχρι κι ένα χρόνο μετά.
Όταν τελειώσει η πρωτολοίμωξη, οι περισσότεροι ασθενείς δεν εμφανίζουν κανένα ορατό σύμπτωμα για τα επόμενα 10 χρόνια.
Η οξεία HIV λοίμωξη μπορεί, όχι κατά κανόνα ωστόσο, να εξελιχθεί σε πρώιμη συμπτωματική HIV λοίμωξη και σε προχωρημένη HIV νόσο (AIDS).
Παρόλο το γεγονός ότι δεν αποτελεί κανόνα, η πλειοψηφία τω προσβεβλημένων ατόμων με HIV, αναπτύσσουν εν τέλει AIDS. Προς σημείωση, υπάρχει ένας μικρός αριθμός ατόμων, που ενώ αρχικά βρέθηκαν οροθετικοί για HIV, στην πορεία οι εξετάσεις τους αρνητικοποιήθηκαν και δεν εμφανίζουν κανένα σημείο / ένδειξη ύπαρξης της νόσου. Ενώ κάτι τέτοιο είναι σχετικά σπάνιο, αποδεικνύει όμως ότι ο ανθρώπινος οργανισμός, έχει την ικανότητα να απομακρύνει τη νόσο. Τα άτομα αυτά βρίσκονται υπό στενή παρακολούθηση και η περίπτωσή τους ερευνάται.
Ο HIV έχει διαδοθεί σε ολόκληρη την υφήλιο. Τα περισσότερα κρούσματα εντοπίζονται στα μεγάλα αστικά κέντρα, στο κεντρικό τμήμα των πόλεων και μεταξύ συγκεκριμένων πληθυσμών με υψηλού κινδύνου συμπεριφορές.
Συμπτώματα
Σημείωση: συνήθως κατά τη διάγνωση του HIV, πολλοί ασθενείς δεν έχουν παρουσιάζουν κανένα σύμπτωμα.
Η οξεία HIV λοίμωξη μπορεί να έχει όμοια εμφάνιση με τη λοιμώδη μονοπυρήνωση, τη γρίπη ή άλλες ιογενείς ασθένειες.
Οποιοδήποτε από τα παρακάτω συμπτώματα μπορεί να παρουσιαστεί:
- Μειωμένη όρεξη
- Αίσθημα κόπωσης
- Πυρετός
- Κεφαλαλγία
- Κακουχία
- Διογκωμένοι λεμφαδένες
- Μυϊκή δυσκαμψία ή άλγος
- Εξάνθημα
- Πονόλαιμος
- Έλκη στη στοματική κοιλότητα και στον οισοφάγο
Τα συμπτώματα αυτά μπορεί να διαρκέσουν από μερικές μέρες έως και 4 εβδομάδες και στη συνέχεια υποχωρούν.
Σημεία και παρα-κλινικές εξετάσεις
- Διαταραχές / ανωμαλίες σε διάφορες αιματολογικές εξετάσεις
- Δοκιμασία αναζήτησης (HIV) / δοκιμασία καθήλωσης, συνήθως είναι αρνητικές ή μη προσδιορισμένες κατά τη διάρκεια της οξείας φάσης της λοίμωξης και μετατρέπονται σε θετικές μέσα στους επόμενους 3 μήνες
- Η ανίχνευση του HIV – RNA (γενετικό υλικό) μέσω της αλυσιδωτής αντίδρασης πολυμεράσης (PCR) είναι θετική σε ασθενείς με οξεία HIV λοίμωξη
- Προσδιορισμός των υποπληθυσμών λεμφοκυττάρων Τ 4 (CD4) – Τ κύτταρα. Χαμηλότερο του φυσιολογικού τιμές των CD4 υποδεικνύουν την καταστολή του ανοσοποιητικού συστήματος. Οι τιμές αυτές επανέρχονται συνήθως 1 – 2 μήνες, μετά την οξεία φάση της λοίμωξης
- Η ανίχνευση στον ορό του αντιγόνου P24 συνήθως είναι θετική
Θεραπεία
Άτομα με HIV λοίμωξη, οφείλουν να ενημερωθούν σχετικά με τη νόσο και τη θεραπεία της, ούτως ώστε να συμμετέχουν ενεργά στη λήψη αποφάσεων με τον ιατρό τους.
Ακόμη και σήμερα, διχάζονται οι απόψεις για το αν η επιθετική πρώιμη θεραπεία της HIV λοίμωξης με φαρμακευτικά σκευάσματα, επιβραδύνει πράγματι ή όχι την εξέλιξη της νόσου. Θεωρείται σκόπιμο, να συζητήσετε με τον ιατρό σας περί αυτού.
Ακολουθήστε τους παρακάτω κανόνες υγιεινής στα πρώιμα στάδια της HIV λοίμωξης:
- Αποφύγετε να έρθετε σε επαφή με άτομα που παρουσιάζουν οξεία λοιμώδη νόσο
- Αποφύγετε καταστάσεις που ίσως οδηγήσουν σε κατάθλιψη. Διατηρείστε θετικές κοινωνικές επαφές, χόμπι, ενδιαφέροντα και κατοικίδια ζώα
- Ακολουθείστε μια θρεπτική διατροφή αρκετά πλούσια σε θερμίδες
- Ασκηθείτε σωματικά, χωρίς ωστόσο να εξαντλείστε
- Προσπαθήστε να διατηρήσετε το άγχος σας στο ελάχιστο
- Κάνετε πιο ασφαλές σεξ. Η νόσος έχει υψηλή μεταδοτικότητα, ιδιαίτερα κατά τους πρώτους μήνες της μόλυνσης / προσβολής
Πρόγνωση
Η HIV λοίμωξη αποτελεί μια μακροχρόνια ιατρική κατάσταση που υπόκειται σε θεραπευτική αγωγή, ωστόσο δεν υπάρχει ίαση. Ζωτικής σημασίας είναι η πρόληψη των επιπλοκών και η καθυστέρηση (αλλά όχι η πρόληψη) της εξέλιξης σε AIDS. Επί του παρόντος, δεν εξελίσσονται όλες οι περιπτώσεις της λοίμωξης HIV σε AIDS, αν και στην πλειοψηφία τους, εν τέλει επισυμβαίνει.
Επιπλοκές
- AIDS (σύνδρομο επίκτητης ανοσοκαταστολής / ανοσολογικής ανεπάρκειας)
- Αυτοάνοσα νοσήματα
- Καρκίνο, τυπικά το σάρκωμα Καπόζι (KS) και το λέμφωμα
-
Ευκαιριακές λοιμώξεις (ασυνήθη στα πρώιμα στάδια της HIV νόσου)
-Βακιλλική αγγειομάτωση
-Καντιτίαση
-Κρυπτοσποριδιακή ή άλλες πρωτοζωικές εντεροκολίτιδες
-Λοίμωξη από κυτταρομεγαλοϊό
-Εξελισσόμενη πολλαπλή λευκοεγκεφαλοπάθεια
-Μικροβιαιμία από salmonella
-Τοξοπλάσμωση
-Φυματίωση
Επικοινωνία με τον ιατρό σας
Κλείστε ραντεβού με τον ιατρό σας αν υποπτεύεστε ή αν είχατε σίγουρη έκθεση στον ιό του HIV ή αν ανήκετε σε ομάδα υψηλού κινδύνου και παρουσιάζετε συμπτώματα όμοια με της οξείας HIV λοίμωξης.
Πρόληψη
Ασφαλείς σεξουαλικές συμπεριφορές, μειώνουν την πιθανότητα προσβολής από τη λοίμωξη HIV. Παραμένει ωστόσο ο κίνδυνος προσβολής, ακόμη κι αν κάνετε ασφαλές σεξ, μιας και τα προφυλακτικά μπορεί να σπάσουν. Η αποχή είναι ο μόνος σίγουρος τρόπος πρόληψης της σεξουαλικής μετάδοσης του ιού του HIV.
Γενικές οδηγίες:
- Μην έχετε σεξουαλικές επαφές χωρίς προστασία ή με πολλαπλούς ερωτικούς συντρόφους ή με άτομο που έχει πολλούς ερωτικούς συντρόφους ή με άτομο που κάνει χρήση ενδοφλέβιων ναρκωτικών ουσιών ή με άτομο που γνωρίζεται – ή απλά υποπτεύεστε – ότι πάσχει από AIDS
- Αποφύγετε τη χρήση ενδοφλέβιων ναρκωτικών. Αν είστε χρήστης, μη μοιράζεστε βελόνες ή σύριγγες με κανέναν
- Άτομα που πάσχουν από AIDS ή παρουσίασαν θετική ανίχνευση για αντισώματα HIV, μπορούν να μεταδώσουν τη νόσο σε άλλους και δεν πρέπει να γίνονται δότες αίματος, πλάσματος, οργάνων του σώματος ή σπέρματος. Μην ανταλλάσσεται σωματικά υγρά κατά τη σεξουαλική επαφή.

Σύνδρομο χεριών, ποδιών και στόματος
Ορισμός
Το σύνδρομο χεριών, ποδιών και στόματος είναι μια σχετικά κοινή ιογενής λοίμωξη που συνήθως ξεκινά από τον λαιμό.
Μια παρόμοια λοίμωξη είναι η ερπητική κυνάγχη.
Εναλλακτικές ονομασίες
Λοίμωξη από ιό κοξάκι
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
To σύνδρομο χεριών-ποδιών και στόματος (HFMD) συνήθως προκαλείται από τον ιό κοξάκι Α16, που ανήκει στην οικογένεια των εντεροϊών.
Η ασθένεια αυτή δεν μεταδίδεται από τα κατοικίδια αλλά μπορεί να μεταδοθεί από άνθρωπο σε άνθρωπο. Μπορεί να κολλήσετε αν έρθετε σε άμεση επαφή με εκκρίσεις της μύτης ή του στόματος, σάλιο, υγρό από φουσκάλες στο δέρμα, ή κόπρανα ασθενούς. Πιο μεταδοτική είναι η ασθένεια την πρώτη εβδομάδα.
Ο χρόνος επώασης μέχρι να εκδηλωθούν συμπτώματα είναι 3-7 ημέρες.
Ο σπουδαιότερος παράγοντας κινδύνου είναι η ηλικία. Η λοίμωξη εκδηλώνεται πιο συχνά σε παιδιά κάτω των 10 ετών, αλλά δεν είναι σπάνια σε εφήβους και κάποτε και σε ενήλικες. Επιδημίες συνήθως έχουμε το καλοκαίρι και νωρίς το φθινόπωρο.
Συμπτώματα
- Πυρετός
- Πονοκέφαλος
- Απώλεια όρεξης
- Εξάνθημα με πολύ μικρές φουσκάλες (φλύκταινες) στα χέρια, πόδια και στον καβάλο – που είναι ευαίσθητες ή πονάνε αν πιεστούν
- Πονόλαιμος
- Έλκη στον λαιμό (συμπεριλαμβανομένων των αμυγδαλών), το στόμα και τη γλώσσα
Ενδείξεις και εξετάσεις
Η ύπαρξη πρόσφατης ασθένειας και η κλινική εξέταση, παράλληλα με παρουσία των χαρακτηριστικών φλυκταινών στα χέρια και τα πόδια, αρκούν συνήθως για τη διάγνωση της ασθένειας.
Θεραπεία
Δεν υπάρχει συγκεκριμένη θεραπεία για τη λοίμωξη εκτός από την ανακούφιση των συμπτωμάτων.
Η θεραπεία με αντιβιοτικά δεν έχει αποτέλεσμα και δεν συνιστάται. Φάρμακα που χορηγούνται χωρίς συνταγή, όπως η ακεταμινοφένη (παρακεταμόλη) μπορεί να χρησιμοποιηθούν για την αντιμετώπιση του πυρετού. Η ασπιρίνη δεν πρέπει να χρησιμοποιείται για ιώσεις σε παιδιά κάτω των 12 ετών.
Γαργάρες με αλατόνερο (1/2 κουταλιά της σούπας αλάτι σε ένα ποτήρι ζεστό νερό) μπορεί να προσφέρει ανακούφιση αν το παιδί μπορεί να κάνει γαργάρα χωρίς να καταπίνει το υγρό. Βεβαιωθείτε ότι το παιδί σας λαμβάνει πολλά υγρά, απαραίτητα σε περίπτωση πυρετού. Τα καλύτερα είναι τα κρύα προϊόντα γάλακτος. Πολλά παιδιά απεχθάνονται τους χυμούς και τη σόδα γιατί ‘καίνε’ όταν έρθουν σε επαφή με τις πληγές στο στόμα ή τον λαιμό.
Πρόγνωση
Γενικά, πλήρης ανάρρωση παρατηρείται εντός 5-7 ημερών.
Επιπλοκές
- Αφυδάτωση
- Σπασμοί
Πότε να απευθυνθείτε στον γιατρό σας
Καλέστε τον γιατρό αν υπάρχουν ενδείξεις επιπλοκών, όπως πόνος στον λαιμό, τα χέρια ή τα πόδια. Οι σπασμοί θεωρούνται επείγον περιστατικό.
Θα πρέπει επίσης να καλέσετε τον γιατρό αν:
- Ο υψηλός πυρετός δεν υποχωρεί με τα φάρμακα
- Υπάρχουν ενδείξεις αφυδάτωσης:
- Απώλεια βάρους
- Ευερεθιστότητα
- Υπνηλία
- Μειωμένα ή σκουρόχρωμα ούρα
Πρόληψη
Αποφύγετε επαφή με άτομα που πάσχουν. Πλένετε πολύ σχολαστικά τα χέρια αν έρθετε σε επαφή με άρρωστο παιδί.
Κυτταρίτιδα
Η κυτταρίτιδα είναι μια συχνή λοίμωξη του δέρματος που προκαλείται από βακτηρίδια.
Εναλλακτικοί ορισμοί
Δερματική λοίμωξη – βακτηριακή
Αίτια, συχνότητα και παράγοντες κινδύνου
Τα βακτηρίδια του σταφυλόκοκκου και του στρεπτόκοκκου, αποτελούν τις συχνότερες αιτίες πρόκλησης της κυτταρίτιδας.
Υπό φυσιολογικές συνθήκες, στην επιφάνεια του δέρματος, επιβιώνουν πολλοί τύποι βακτηριδίων. Ωστόσο, κατά τη σχάση του δέρματος, μπορεί να εισαχθούν βακτηρίδια στον οργανισμό και να προκαλέσουν λοίμωξη και φλεγμονή. Οι ιστοί του δέρματος στην προσβεβλημένη περιοχή, γίνονται ερυθροί, θερμοί, ερεθισμένοι κι επίπονοι.
Παράγοντες κινδύνου για την κυτταρίτιδα, είναι:
- Εκδορές ή απολέπιση του δέρματος μεταξύ των δακτύλων των ποδιών
- Ιστορικό περιφερικής αγγειακής νόσου
- Κάκωση ή τραύμα με σχάση του δέρματος (πληγές του δέρματος)
- Δήγματα (τσιμπήματα) εντόμων, ζώων ή ανθρώπων
- Έλκη λόγω σακχαρώδους διαβήτη ή απόφραξη της αιματικής ροής (ισχαιμία)
- Η χρήση κορτικοστεροειδών φαρμάκων ή φαρμακευτικών σκευασμάτων που καταστέλλουν το ανοσοποιητικό σύστημα
- Τραύμα πρόσφατης χειρουργικής επέμβασης
Συμπτώματα
- Πυρετός
- Σημεία λοίμωξης:
- -Ρίγος, τρόμος (το γνωστό τρέμουλο)
- -Αίσθημα κόπωσης
- -Γενικά αίσθηση ασθένειας (κακουχία)
- -Μυαλγίες
- -Θερμό δέρμα, ιδρώτας
- Άλγος ή ευαισθησία στην περιοχή του εξανθήματος ή του τραύματος
- Ερύθημα ή φλεγμονή του δέρματος που αναπτύσσεται σε μέγεθος, καθώς εξαπλώνεται η λοίμωξη
- Πληγή ή ερύθημα (κηλίδα) του δέρματος
- -Οξεία (απότομη) εμφάνιση
- -Αναπτύσσεται ταχεία στο πρώτο 24ωρο
- -Συνήθως με οξυαιχμα σύνορα
- Σφιχτή, γυαλιστερή, τεντωμένη / τραβηγμένη εικόνα του δέρματος
- Θερμότητα στην περιοχή του ερυθήματος
Άλλα συμπτώματα που ίσως εμφανιστούν σ’ αυτή την πάθηση:
- Απώλεια τριχών της περιοχής της λοίμωξης
- Δυσκαμψία των αρθρώσεων, λόγω οιδήματος των ιστών της άρθρωσης
- Ναυτία κι έμετος
Σημεία και παρα-κλινικές εξετάσεις
Κατά τη διάρκεια μιας φυσικής εξέτασης, ο ιατρός ίσως ανακαλύψει:
- Ερύθημα, θερμότητα και οίδημα του δέρματος
- Οίδημα και παροχέτευση υγρών, εάν η λοίμωξη περιβάλλει κάποιο τραύμα του δέρματος
- Διογκωμένους, γειτονικούς στην κυτταρίτιδα, λεμφαδένες
Ο ιατρός σας, προφανώς να σημαδέψει τα όρια του ερυθήματος με στυλό, προκειμένου να παρακολουθήσει την εξάπλωση ή μη του ερυθήματος, κατά τις επόμενες ημέρες.
Εργαστηριακές εξετάσεις που μπορούν να διεξαχθούν:
- Καλλιέργεια αίματος
- Ποσοτικός προσδιορισμός του αίματος (CBC) / ορού
Θεραπεία
Κατά τη θεραπεία της κυτταρίτιδας, ίσως και να χρειαστεί ενδονοσοκομειακή αγωγή, εάν:
- Η κλινική σας εικόνα είναι βαριά (πολύ υψηλός πυρετός, διαταραχές της αρτηριακής πίεσης, ναυτία κι έμετοι που δεν υποχωρούν)
- Παρά τη λήψη αντιβιοτικής αγωγής, η λοίμωξη, επιδεινώνεται
- Δυσλειτουργία του ανοσοποιητικού σας συστήματος (λόγω καρκίνου, HIV)
- Ύπαρξη λοίμωξης στη γύρω περιοχή των οφθαλμών
Τις περισσότερες φορές, η φαρμακευτική αγωγή με δια του στόματος λήψη αντιβιοτικών και στενή παρακολούθηση, επαρκεί. Η θεραπεία εστιάζεται στον έλεγχο / περιορισμό της λοίμωξης και στη πρόληψη επιπλοκών.
Ίσως χρειαστεί να λάβετε αντιβιοτικά ως προς αντιμετώπιση της λοίμωξης και παυσίπονα / αναλγητικά, για την καταστολή του πόνου.
Η ανύψωση της προσβεβλημένης περιοχής υψηλότερα του νοητού επιπέδου της καρδιάς, μπορεί να βοηθήσει στη μείωση του οιδήματος. Αναπαυτείτε έως τη βελτίωση των συμπτωμάτων σας.
Προσδοκίες
Είναι πολύ πιθανό να επέλθει ίαση εντός 7 – 10 ημερών θεραπευτικής αγωγής. Η κυτταρίτιδα ίσως να είναι πιο σοβαρής μορφής σε ασθενείς χρόνιων νοσημάτων και σε άτομα ευάλωτα σε λοιμώξεις λόγω της δυσλειτουργίας του ανοσοποιητικού συστήματος (ανοσοκατεσταλμένοι).Άτομα με μυκητισιακές λοιμώξεις των άκρων ποδών, πιθανότατα να εμφανίζουν υποτροπιάζουσα κυτταρίτιδα.
Επιπλοκές
- Οστική λοίμωξη (οστεομυελίτιδα)
- Φλεγμονή των λεμφαγγείων (λεμφαγγειίτιδα)
- Μηνιγγίτιδα (εφόσον παρουσιαστεί κυτταρίτιδα στην περιοχή του προσώπου)
- Σήψη, σοκ
- Νέκρωση των ιστών (γάγγραινα)
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας αν:
- Παρουσιάσετε συμπτώματα κυτταρίτιδας
- Ενώ λαμβάνετε αγωγή για την κυτταρίτιδα, εμφανίσετε νέα συμπτώματα, όπως επίμονο πυρετό, ζάλη, λήθαργο, φυσαλίδες επάνω στην έκταση της κυτταρίτιδας ή ερυθρές γραμμώσεις με τάση εξάπλωσης.
Αναζητήστε άμεση ιατρική βοήθεια, αν η κυτταρίτιδα εντοπίζεται στην περιοχή του προσώπου.
Πρόληψη
Προστατέψτε το δέρμα σας:
- Ενυδατώνωντάς το με κρέμες και λοσιόν, προς αποφυγή σχάσης της
- Φορώντας υποδήματα με καλή εφαρμογή και ικανοποιητική άνεση των άκρων ποδών
- Μαθαίνοντας να περικόπτεται σωστά τους όνυχες των άκρων ποδών, ώστε να μη βλάπτετε το δέρμα της γύρω περιοχής
- Φορώντας τον κατάλληλο προστατευτικό εξοπλισμό όταν δουλεύετε ή ασκείστε σωματικά
Αν παρουσιάσετε πληγές στο δέρμα σας:
- Πλύνετε προσεκτικά το τραύμα με νερό και σαπούνι
- Επικαλύψτε το τραύμα και κάνετε καθημερινές αλλαγές έως τη δημιουργία εσχάρας
- Παρακολουθήστε τη πληγή για τυχόν εμφάνιση ερυθρότητας, άλγους, παροχέτευσης υγρών ή άλλα σημεία φλεγμονής

Ανεμοβλογιά
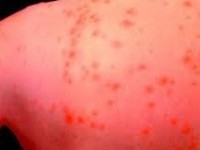
Ορισμός
Η ανεμοβλογιά αποτελεί μια από τις πιο κλασσικές παιδικές ασθένειες. Ένα παιδί ή κι ένας ενήλικας που πάσχει από ανεμοβλογιά, μπορεί να παρουσιάσει εκατοντάδες φυσαλίδες γεμάτες με υγρό, που προκαλούν κνησμό και οι οποίες, μετά τη ρήξη τους σχηματίζουν εφελκίδες / εσχάρες. Η ανεμοβλογιά οφείλεται σε ιό.
Ο ιός που προκαλεί την ανεμοβλογιά ονομάζεται varicella – zoster κι ανήκει στην οικογένεια των ερπητοϊών. Ο ίδιος ιός προκαλεί επίσης τον έρπητα ζωστήρα στους ενήλικες.
Εναλλακτικοί ορισμοί
Varicella (ανεμοβλογιά)
Αίτια, συχνότητα και παράγοντες κινδύνου
Ένα τυπικό σενάριο είναι ένα νεαρό παιδί καλυμμένο με φυσαλίδες / φλύκταινες σε όλο του το σώμα και να απουσιάζει από το σχολείο για μία εβδομάδα. Κατά το πρώτο ήμισυ της εβδομάδος, το παιδί αισθάνεται δυσφορία λόγω του έντονου κνησμού, ενώ το δεύτερο ήμισυ της εβδομάδος, αισθάνεται δυσφορία από πλήξη! Μετά την εισαγωγή κι ένταξη του εμβολίου κατά της ανεμοβλογιάς στην παιδική ηλικία, η ανεμοβλογιά, στην κλασσική της μορφή, έχει πάψει να θεωρείται πολύ συχνή πάθηση.
Η μετάδοση της ανεμοβλογιάς γίνεται πάρα πολύ εύκολα. Μπορείτε να προσβληθείτε από τον ιό, ακόμη και με μια απλή ψηλάφηση του υγρού των φυσαλίδων της ανεμοβλογιάς ή με τη κοντινή / στενή επαφή με άτομο που πάσχει από ανεμοβλογιά μέσω των μικροσταγονιδίων του βήχα ή του φταρνίσματος. Το εμβόλιο προλαμβάνει συνήθως την εξέλιξη της νόσου ολοκληρωτικά ή προκαλεί μόνο ήπια εκδήλωσή της. Ακόμη και οι ασθενείς όμως με ήπια συμπτώματα, μεταδίδουν τον ιό.
Μετά την προσβολή ατόμου από τον ιό, οι φυσαλίδες κάνουν την εμφάνισή τους 21 ημέρες αργότερα, ενώ ο ίδιος ο ιός γίνεται μεταδοτικός 1 – 2 ημέρες προτού την εμφάνιση των φυσαλίδων. Παραμένει να είναι μεταδοτικός για όσο διάστημα παρουσιάσει φυσαλίδες που δεν έχουν ακόμη εσχαροποιηθεί.
Οι περισσότερες περιπτώσεις ανεμοβλογιάς παρουσιάζονται σε παιδιά ηλικίας κάτω των 10 ετών. Η νόσος έχει συνήθως ήπια εκδήλωση, αν και δεν αποκλείεται σε μεμονωμένες περιπτώσεις, η εμφάνιση σοβαρών επιπλοκών. Οι ενήλικες και τα παιδιά μεγαλύτερης ηλικίας, παρουσιάζουν πιο έντονη κλινική εικόνα, απ’ ότι τα μικρά παιδιά.
Παιδιά των οποίων, η μητέρα τους έχει νοσήσει από ανεμοβλογιά στο παρελθόν ή της έχει χορηγηθεί το εμβόλιο κατά της ανεμοβλογιάς, διατρέχουν ελάχιστες πιθανότητες προσβολής από τον ιό, κατά το πρώτο έτος της ηλικίας τους. Ακόμη κι αν προσβληθούν, η νόσος λαμβάνει πολύ ήπια μορφή. Αυτό συμβαίνει γιατί τα αντισώματα της μητέρας τους παίζουν προστατευτικό ρόλο και στον δικό τους οργανισμό (μεταφορά αντισωμάτων από μητέρα σε έμβρυο). Όσον αφορά, όμως τα παιδιά κάτω του ενός έτους, των οποίων η μητέρα ουδέποτε νόσησε από ανεμοβλογιά, ούτε κι εμβολιάστηκε, διατρέχουν κίνδυνο (σε περίπτωση προσβολής τους) να παρουσιάσουν πολύ βαριά κλινική εικόνα.
Ανεμοβλογιά με βαριά συμπτωματολογία, παρουσιάζεται πιο συχνά σε παιδιά με δυσλειτουργία του ανοσοποιητικού συστήματος. Κάτι τέτοιο θα μπορούσε να είναι αποτέλεσμα κάποιας σοβαρής ασθένειας ή φαρμακευτικής αγωγής με χημειοθεραπευτικά σκευάσματα ή στεροειδή.
Συμπτώματα
Τα περισσότερα παιδιά με ανεμοβλογιά υποδύονται μια παθολογική κατάσταση, που χαρακτηρίζεται από πυρετό, κεφαλαλγία, κοιλιακό άλγος ή απώλεια όρεξης για μια περίοδο 1 – 2 ημερών προ της εμφάνιση των κλασικών φυσαλίδων με ερυθρά βάση. Τα συμπτώματα αυτά παραμένουν και μετά τις φυσαλίδες για 2 με 4 ημέρες.
Η πλειοψηφία των παιδιών αναπτύσσουν 250 – 500 μικρές, κνησμώδες, γεμάτες υγρό φυσαλίδες που επικάθονται σε ερυθρές κηλίδες του δέρματος.
- Οι φυσαλίδες εμφανίζονται πρώτα στο πρόσωπο, τον κορμό και το τριχωτό της κεφαλής και στη συνέχεια εξαπλώνονται και στο υπόλοιπο σώμα. Η εμφάνιση των κλασικών αυτών φυσαλίδων στο τριχωτό της κεφαλής, επιβεβαιώνει τη διάγνωση.
- Μετά από 1 με 2 ημέρες, οι φυσαλίδες μετατρέπονται σε φλύκταινες και στη συνέχεια ξεραίνονται. Παράλληλα, νέες εκθύσεις εξανθήματος εμφανίζονται κατά εστίες. Συχνά ανευρίσκονται φυσαλίδες εντός της στοματικής κοιλότητας, του κόλπου και στα βλέφαρα.
- Παιδιά με προϋπάρχουσες δερματικές παθήσεις, όπως έκζεμα, ίσως παρουσιάσουν μέχρι και 1500 φυσαλίδες.
Οι περισσότερες φυσαλίδες απομακρύνονται δίχως να αφήσουν ουλές, εκτός από εκείνες που επιμολύνονται από κάποιο βακτήριο κατά την εκδορά.
Κάποια παιδιά, παρά τον εμβολιασμό τους, εμφανίζουν μια ήπια μορφή ανεμοβλογιάς. Η ανάρρωσή τους όμως είναι πολύ πιο σύντομη κι εμφανίζουν ελάχιστες μόνο φυσαλίδες (λιγότερες από 30). Στα παιδιά αυτά, τίθεται με δυσκολία η διάγνωση, ενώ τα ίδια αποτελούν πηγή μόλυνσης για τους άλλους.
Σημεία και παρα-κλινικές εξετάσεις
Η διάγνωση της ανεμοβλογιάς συνήθως βασίζεται στην εικόνα του κλασικού εξανθήματος και στο ιατρικό ιστορικό του παιδιού. Αιματολογικές εξετάσεις και εξέταση των ίδιων των φυσαλίδων, μπορούν να επιβεβαιώσουν τη διάγνωση, εάν αυτή αμφισβητείται.
Θεραπεία
Τις περισσότερες φορές, αρκεί η εξασφάλιση της άνεσης στα παιδιά, ενώ ο οργανισμός τους αμύνεται κατά της πάθησης. Μπάνια με αλεύρι βρώμης σε χλιαρό νερό παρέχουν μια άνετη φλοιώδη επίστρωση στο δέρμα. Αντισταμινικά δια του στόματος, μειώνουν τον κνησμό, όπως και τοπικές αλοιφές. Κοπή των νυχιών προς αποφυγή επιμολύνσεων και ουλοποιήσεων.
Έχουν παρασκευαστεί ασφαλή αντιϊκά σκευάσματα. Για την καλύτερη δράση τους όμως, η αγωγή πρέπει να χορηγείται από το πρώτο 24ωρο εμφάνισης του εξανθήματος.
- Στην πλειοψηφία των παιδιών, που δεν πάσχουν από κάποια παθολογική κατάσταση και δεν εμφανίζουν βαριά κλινική εικόνα, τα αντιϊκά σκευάσματα δε χορηγούνται. Χορηγούνται αντιθέτως σε ενήλικες κι εφήβους, που διατρέχουν κίνδυνο εμφάνισης βαριάς συμπτωματολογίας, αν κι εφόσον η διάγνωση τεθεί πρώιμα
- Χορηγούνται αντιϊκά σκευάσματα σε εκείνους που πάσχουν από δερματικές παθήσεις (όπως έκζεμα ή πρόσφατο έγκαυμα από ηλιακή ακτινοβολία), από πνευμονολογικές παθήσεις (όπως άσθμα) ή σε εκείνους που προσφάτως βρίσκονταν υπό αγωγή με στεροειδή. Το ίδιο επίσης ισχύει και για όσους ενήλικες ή παιδιά, λαμβάνουν εφ’ όρου ζωής, ασπιρίνη.
- Κάποιοι ιατροί συστήνουν αντιϊκή αγωγή και στα άτομα που βιώνουν στην ίδια οικία με τον προσβληθέντα (ως πρόληψη / αγωγή πιθανής μετάδοσης του ιού) λόγω της στενής επαφής τους, ενώ αν όντως προσβληθούν διατρέχουν μεγάλο κίνδυνο εμφάνισης σοβαρών συμπτωμάτων
ΜΗ ΧΟΡΗΓΗΣΕΤΕ ΑΣΠΙΡΙΝΗ σε άνθρωπο που πιθανολογείται να πάσχει από ανεμοβλογιά. Η λήψη ασπιρίνης έχει ενοχοποιηθεί για μια πολύ σοβαρή κατάσταση που ονομάζεται σύνδρομο Reye. Η ιμπουπροφαίνη επίσης έχει ενοχοποιηθεί για την πρόκληση πολύ σοβαρών δευτεροπαθών λοιμώξεων. Δύναται να χορηγηθεί ακεταμινοφαίνη.
Μέχρι την πλήρη εσχαροποίηση ή ξήρανση των αλλοιώσεων, αποφύγετε να αφήσετε το παιδί σας να παίζει με άλλα παιδιά ή να επιστρέψει στο σχολείο ή εσείς στη δουλειά σας.
Πρόγνωση
Η έκβαση γενικά είναι πολύ καλή σε μη επιπλακείσες περιπτώσεις. Η εγκεφαλίτιδα, η πνευμονία κι άλλες εξωγενείς, εισβολητικές, βακτηριακές λοιμώξεις είναι σοβαρές, αλλά σπάνια, αποτελούν επιπλοκές της ανεμοβλογιάς.
Μετά την πρώτη προσβολή από τη νόσο, ο ιός παραμένει σε ανενεργή μορφή στον οργανισμό σας για όλη σας τη ζωή. Ένας στους 10 ενήλικες, θα εμφανίσει έρπητα ζωστήρα, λόγω της ενεργοποίησης του ιού σε περιόδους άγχους.
Επιπλοκές
- Γυναίκες κατά τη διάρκεια της εγκυμοσύνης, αν προσβληθούν, θέτουν το έμβρυο σε κίνδυνο συγγενούς λοιμώξεως
- Τα νεογνά διατρέχουν κίνδυνο εμφάνισης σοβαρής μορφής της νόσου σε περίπτωση προσβολής τους, ενώ η μητέρα τους δεν έχει ανοσία.
- Δευτεροπαθής επιλοίμωξη των φυσαλίδων είναι πιθανή
- Η εγκεφαλίτιδα είναι σοβαρή, αλλά σπάνια επιπλοκή
- Το σύνδρομο Reye, η πνευμονία, η μυοκαρδίτιδα και η παροδική αρθρίτιδα, αποτελούν πιθανές επιπλοκές της ανεμοβλογιάς
- Μπορεί να εμφανιστεί εγκεφαλική αταξία κατά τη διάρκεια της ανάρρωσης ή και αργότερα. Η πάθηση χαρακτηρίζεται από πολύ ασταθές βάδισμα.
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε τον ιατρό σας αν υποπτεύεστε ότι το παιδί σας έχει προσβληθεί από ανεμοβλογιά ή αν το παιδί σας είναι μεγαλύτερο από 12 μηνών και δεν έχει εμβολιαστεί κατά της νόσου.
Πρόληψη
Επειδή η ανεμοβλογιά μεταφέρεται μέσω του αέρα και είναι άκρως μεταδοτική, είναι πολύ δύσκολο να την αποφύγετε, πριν την εμφάνιση του εξανθήματος. Είναι πολύ πιθανό να προσβληθείτε από τον ιό μέσω άλλου ανθρώπου, για παράδειγμα μέσα σε σούπερ-μάρκετ και να μην γνωρίζει ούτε κι εκείνος ότι πάσχει από ανεμοβλογιά.
Το εμβόλιο κατά της νόσου, αποτελεί μέρος του προκαθορισμένου προγράμματος ανοσοποίησης.
- Στα παιδιά χορηγούνται δύο δόσεις του παραδοσιακού εμβολίου κατά της ανεμοβλογιάς. Η πρώτη δόση γίνεται στην ηλικία των 12 – 15 μηνών και η δεύτερη στην ηλικία των 4 – 6 ετών
- Άτομα άνω των 13 ετών που δεν έχουν εμβολιαστεί ούτε έχουν προσβληθεί από τη νόσο, επίσης λαμβάνουν 2 δόσεις, με διαφορά 4 – 8 εβδομάδων μεταξύ τους
Κατά κανόνα, κανένας εμβολιασμένος ασθενής δεν πρόκειται να παρουσιάσει μέτριας ή σοβαρής μορφής ανεμοβλογιά. Η μειονότητα των παιδιών που εμφανίζουν τη νόσο, παρά τον εμβολιασμό τους, παρουσιάζουν πολύ ήπια συμπτώματα.
Το εμβόλιο κατά της ανεμοβλογιάς, δε χρήζει επαναληπτική χορήγηση κατά τη διάρκεια τα ζωής τους. Υπάρχει ωστόσο παρόμοιο, αλλά όχι αυτούσιο εμβόλιο, που χορηγείτε στην ενηλικίωση, προς μείωση των πιθανοτήτων εμφάνισης του έρπητα ζωστήρα.
Συζητήστε με τον ιατρό σας, για τις επιπλοκές της ανεμοβλογιάς, αν θεωρείται ότι το παιδί σας είναι υψηλού κινδύνου και υποψιάζεστε ότι έχει προσβληθεί. Ίσως απαιτηθούν άμεσα προληπτικά μέτρα. Χορηγώντας το εμβόλιο στα πρώιμα στάδια της προσβολής, ίσως μειωθεί η σοβαρότητα της κλινικής εικόνας.
Σύφιλη
Σύφιλη είναι η λοίμωξη από το βακτηρίδιο Treponema pallidum
Αίτια, επίπτωση, και παράγοντες κινδύνου
Η σύφιλη αποτελεί σεξουαλικά μεταδιδόμενο λοιμώδες νόσημα. Το βακτηρίδιο που την προκαλεί μεταδίδεται μέσω λύσης της συνέχειας του δέρματος ή των βλεννογόνων.
Έγκυες γυναίκες που πάσχουν από τη νόσο μπορούν να τη μεταδώσουν στο κυοφορούμενο έμβρυο. Αυτός ο τρόπος μετάδοσης της νόσου ονομάζεται συγγενής.
Η σύφιλη εμφανίζει παγκόσμια κατανομή. Κυρίως προσβάλλει σεξουαλικά δραστήριους ενήλικες στις ηλικίες 20 με 29 ετών.
Η νόσος έχει διάφορα στάδια
- Η πρωτογενής σύφιλη είναι το πρώτο στάδιο της νόσου. Ανώδυνες ελκωτικές βλάβες (συφιλιδικά έλκη) σχηματίζονται στην περιοχή ενοφθαλμισμού των βακτηριδίων, εντός 2-3 εβδομάδων από τη στιγμή της μόλυνσης. Ενδέχεται να μην αντιληφθεί ο ασθενής τα έλκη ή κάποιο άλλο σύμπτωμα, ιδιαίτερα αν οι ελκωτικές βλάβες βρίσκονται μέσα στο ορθό ή τον τράχηλο της μήτρας. Τα έλκη επουλώνονται εντός 4-6 εβδομάδων, ακόμη και χωρίς την εφαρμογή θεραπείας. Τα βακτηρίδια σε αυτό το στάδιο μεταπίπτουν σε λανθάνουσα κατάσταση. Για περισσότερες πληροφορίες αναφορικά με αυτόν τον τύπο σύφιλης, δείτε την πρωτογενή σύφιλη.
- Η δευτερογενής σύφιλη συμβαίνει 2-8 εβδομάδες μετά τον σχηματισμό των αρχικών ελκών. Περίπου το 33% όσων δεν αντιμετώπισαν θεραπευτικά το πρώτο στάδιο της νόσου θα αναπτύξουν δευτερογενή σύφιλη. Τα συμπτώματα του δεύτερου σταδίου συχνά αποδράμουν άνευ θεραπείας και τα βακτηρίδια μεταπίπτουν ξανά σε λανθάνουσα κατάσταση. Για περισσότερες πληροφορίες αναφορικά με αυτόν τον τύπο σύφιλης, δείτε τη δευτερογενή σύφιλη.
- Η τριτογενής σύφιλη αποτελεί το τελικό στάδιο της νόσου. Η λοίμωξη εμφανίζει διασπορά στο κεντρικό νευρικό σύστημα, την καρδιά, το δέρμα, και τα οστά. Τα βακτηρίδια που βρίσκονται σε λανθάνουσα κατάσταση μπορούν να ανιχνευθούν μέσω των βλαβών που έχουν επιφέρει σε κάποιο μέρος του σώματος, ή με τη διενέργεια ειδικών ορολογικών εξετάσεων. Για περισσότερες πληροφορίες αναφορικά με αυτόν τον τύπο σύφιλης, δείτε την τριτογενή σύφιλη.
Συμπτώματα
Τα συμπτώματα της σύφιλης εξαρτώνται από το εκάστοτε στάδιο της νόσου. Πολλοί ασθενείς είναι ασυμπτωματικοί.
Γενικά, ανώδυνα έλκη και λεμφαδενίτιδα είναι πιθανά συμπτώματα της πρωτογενούς σύφιλης. Οι ασθενείς με δευτερογενή σύφιλη ενδέχεται να εμφανίσουν πυρετό, αίσθημα κόπωσης, εξάνθημα, μυαλγίες και αρθραλγίες, απώλεια της όρεξης για πρόσληψη τροφής, καθώς και άλλα συμπτώματα. Η τριτογενής μορφή της νόσου περιλαμβάνει βλάβες στην καρδιά και το κεντρικό νευρικό σύστημα.
Σημεία και διαγνωστικός έλεγχος
Διάφορες αιματολογικές εξετάσεις διενεργούνται για την ανίχνευση ουσιών παραγόμενων από τα βακτηρίδια που προκαλούν σύφιλη. Η παλαιότερη δοκιμασία είναι η VDRL. Άλλες εξετάσεις αίματος περιλαμβάνουν τις RPR και FTA-ABS.
Θεραπευτική αντιμετώπιση
Η αποτελεσματική θεραπεία της σύφιλης περιλαμβάνει τη χρήση αντιβιοτικών. Φάρμακο εκλογής είναι η πενικιλλίνη. Η δοσολογία και ο τρόπος χορήγησης (ενδομυϊκά ή ενδοφλέβια) εξαρτώνται από το εκάστοτε στάδιο της νόσου. Η δοξυκυκλίνη μπορεί να χρησιμοποιηθεί ως εναλλακτική θεραπεία σε ασθενείς αλλεργικούς στην πενικιλλίνη.
Ορισμένες ώρες μετά τη χορήγηση θεραπείας, στις πρώιμες φάσεις της νόσου, ενδέχεται να εκδηλωθεί αλλεργική αντίδραση του ξενιστή έναντι τοξινών από τα καταστρεφόμενα βακτηρίδια (αντίδραση Jarish-Herxheimer). Στα συμπτώματα αυτής της αντίδρασης περιλαμβάνονται:
- ρίγη
- πυρετός
- αίσθημα κόπωσης
- αρθραλγίες
- μυαλγίες
- κεφαλαλγία
- ναυτία
- εξάνθημα
Αυτά τα συμπτώματα συνήθως παρέρχονται εντός 24ώρου.
Ο ασθενής πρέπει να υποβάλλεται σε ορολογικές εξετάσεις στους 3, 6, 12, και 24 μήνες μετά τη διάγνωση της νόσου, προκειμένου να διαπιστωθεί η αποδρομή της λοίμωξης. Είναι απαραίτητο να αποφεύγεται η σεξουαλική επαφή, μέχρις ότου δύο διαδοχικές ορολογικές δοκιμασίες δείξουν ότι η λοίμωξη θεραπεύτηκε. Η σύφιλη είναι ιδιαίτερα μεταδοτική μέσω σεξουαλικής επαφής κατά το πρωτογενές και δευτερογενές της στάδιο.
Τα περιστατικά σύφιλης στις ΗΠΑ είναι υποχρεωτικό να αναφέρονται στις δημόσιες υπηρεσίες υγείας, προκειμένου σεξουαλικοί σύντροφοι μολυσμένων ατόμων να ταυτοποιούνται και να υποβάλλονται σε θεραπεία.
Πρόγνωση
Με την εφαρμογή έγκαιρης θεραπευτικής αντιμετώπισης και την κατάλληλη παρακολούθηση, μπορεί να επέλθει ίαση. Η σύφιλη τρίτου σταδίου οδηγεί σε χρόνια προβλήματα υγείας, παρά την εφαρμογή θεραπευτικών μέτρων.
Επιπλοκές
Στις επιπλοκές της σύφιλης, που δεν έχει αντιμετωπισθεί θεραπευτικά, περιλαμβάνονται:
- βλάβες στο δέρμα και τα οστά
- καρδιαγγειακά προβλήματα, συμπεριλαμβανομένων φλεγμονών και ανευρυσμάτων της αορτής
- νευροσύφιλη
Πότε να επικοινωνήσετε με τον ιατρό σας
Ειδοποιήστε τον ιατρό σας αν αναπτύξετε σημεία ή συμπτώματα σύφιλης. Διάφορες παθολογικές καταστάσεις ενδέχεται να εκδηλώνονται με παρόμοια συμπτωματολογία. Γι'αυτό είναι επιτακτική η διενέργεια πλήρους ιατρικής εξέτασης.
Απευθυνθείτε, επίσης, στον ιατρό σας αν είχατε σεξουαλική επαφή με άτομο που πάσχει από τη νόσο.
Πρόληψη
Αν είστε σεξουαλικά δραστήριο άτομο, χρησιμοποιείτε πάντα προφυλακτικό και πρακτικές ασφαλούς σεξ. Όλες οι έγκυες γυναίκες, οι οροθετικοί για HIV, και άτομα με υψηλό κίνδυνο να προσβληθούν από σύφιλη, πρέπει να υποβάλλονται σε έλεγχο.

Έρπης ζωστήρας
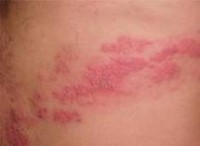
Ορισμός
Ο έρπης ζωστήρας αποτελεί λοιμώδες νόσημα που χαρακτηρίζεται από ένα επώδυνο, φυσαλιδώδες εξάνθημα. Οφείλεται στον ιό της ανεμοβλογιάς-ζωστήρα.
Αίτια, επίπτωση, και παράγοντες κινδύνου
Μετά τη νόσηση από ανεμοβλογιά, ο ιός παραμένει σε λανθάνουσα κατάσταση σε ορισμένα νεύρα του σώματος (νωτιαία γάγγλια). Ο έρπης ζωστήρας προκαλείται από την επανενεργοποίηση του ιού σε αυτά τα νεύρα, μετά την παρέλευση ετών από την αρχική λοίμωξη.
Τα αίτια που καθιστούν αιφνίδια τον ιό ξανά ενεργό, δεν είναι σαφή. Συχνά συμβαίνει μία μόνο προσβολή.
Ο έρπης ζωστήρας ενδέχεται να αναπτυχθεί σε οποιαδήποτε ηλικιακή ομάδα. Ωστόσο, είναι πιθανότερο να συμβεί σε άτομα:
- ηλικίας μεγαλύτερης των 60 ετών
- με ιστορικό ανεμοβλογιάς πριν την ηλικία του ενός έτους
- με ανοσοκαταστολή λόγω φαρμακευτικής αγωγής ή νοσήματος
Σε περίπτωση που κάποιος ενήλικας ή παιδί έρθει σε επαφή με το εξάνθημα του έρπητα ζωστήρα και δεν έχει νοσήσει από ανεμοβλογιά ή δεν έχει εμβολιασθεί για αυτήν στο παρελθόν, τότε θα αναπτύξει ανεμοβλογιά, παρά έρπη ζωστήρα.
Συμπτώματα
Το αρχικό σύμπτωμα είναι συνήθως ετερόπλευρος πόνος, κνησμός, ή αίσθημα καύσου. Ο πόνος και το αίσθημα καύσου ενδέχεται να είναι έντονα, και συνήθως εκδηλώνονται πριν την εμφάνιση του εξανθήματος.
Ερυθρές κηλίδες που εξελίσσονται σε φυσαλίδες, σχηματίζονται στους περισσότερους ασθενείς
- Οι φυσαλίδες ρήγνυνται σχηματίζοντας μικρά έλκη που εφελκιδοποιούνται (αποξηρένεται το εξίδρωμά τους). Οι εφελκίδες διατηρούνται για 2 με 3 εβδομάδες. Η πρόκληση ουλών είναι σπάνια.
- Το εξάνθημα συνήθως περιλαμβάνει μια στενή περιοχή ανάμεσα στη σπονδυλική στήλη και την πρόσθια περιοχή της κοιλίας ή του θώρακα, με κατανομή δερμοτομίου.
- Το εξάνθημα μπορεί να αφορά στο πρόσωπο, τους οφθαλμούς, το στόμα, και τα αυτιά.
Επιπρόσθετα συμπτώματα ενδέχεται να περιλαμβάνουν:
- κοιλιακό πόνο
- ρίγη
- δυσλειτουργία ή παράλυση ορισμένων μυών στην περιοχή του προσώπου
- βλεφαρόπτωση
- πυρετός με ρίγος
- γενικό αίσθημα κακουχίας
- βλάβες στα γεννητικά όργανα
- κεφαλαλγία
- απώλεια ακοής
- αρθραλγία
- κινητικές διαταραχές των οφθαλμών
- διογκωμένοι λεμφαδένες
- προβλήματα γεύσης
- προβλήματα όρασης
Επίσης μπορεί να εμφανισθεί πόνος, μυϊκή αδυναμία, και εξάνθημα σε διαφορετικές περιοχές του προσώπου ανάλογα με το προσβληθέν νεύρο.
Σημεία και διαγνωστικός έλεγχος
Ο ιατρός θα διαγνώσει τη νόσο με τη λήψη πλήρους ιατρικού ιστορικού και την επισκόπηση του δέρματος του ασθενούς.
Ειδικές διαγνωστικές δοκιμασίες σπάνια είναι απαραίτητες. Ενδέχεται να περιλαμβάνουν τη λήψη δείγματος από τις δερματικές βλάβες για να διαπιστωθεί η ύπαρξη του ιού.
Οι αιματολογικές εξετάσεις μπορεί να δείξουν αυξημένα λευκοκύτταρα και αντισώματα για τον ιό της ανεμοβλογιάς. Ωστόσο, δεν επιβεβαιώνουν ότι το εξάνθημα οφείλεται στον έρπη ζωστήρα.
Θεραπευτική αντιμετώπιση
Ο έρπης ζωστήρας, συνήθως, αποδράμει χωρίς θεραπευτική παρέμβαση. Ενδεχομένως, να απαιτείται μόνο αγωγή για την ανακούφιση από τον πόνο.
Ο ιατρός μπορεί να συνταγογραφήσει αντιική φαρμακευτική αγωγή. Τα φάρμακα αυτά βοηθούν στην ελάττωση του πόνου και των πιθανών επιπλοκών. Ταυτόχρονα βραχύνουν την πορεία της νόσου. Η ακυκλοβίρη, η φαμκικλοβίρη, και βαλακυκλοβίρη μπορεί να χρησιμοποιηθούν.
Η έναρξη της φαρμευτικής αγωγής πρέπει να πραγματοποιηθεί εντός 24ώρου από την εκδήλωση του πόνου ή του αισθήματος καύσου, και κατά προτίμηση προ της εμφάνισης των φυσαλίδων. Συνήθως, χορηγείται από το στόμα και οι δοσολογία υπερβαίνει κατά πολλές φορές εκείνη που συστήνεται για την αντιμετώπιση του απλού έρπητα ή του έρπητα των γεννητικών οργάνων. Ορισμένοι ασθενείς ενδέχεται να χρειασθούν ενδοφλέβια χορήγηση του φαρμάκου.
Ισχυρά αντιφλεγμονώδη φάρμακα, τα κορτικοστεροειδή (όπως η πρεδνιζόνη), μπορεί να χρησιμοποιηθούν για τον περιορισμό των οιδημάτων και του κινδύνου να συνεχισθεί ο πόνος. Τα φάρμακα αυτά δεν είναι αποτελεσματικά σε όλους τους ασθενείς.
Άλλα φάρμακα που μπορεί να χορηγηθούν περιλαμβάνουν:
- αντιισταμινικά για την ελάττωση του κνησμού (η λήψη γίνεται από το στόμα ή εφαρμόζονται τοπικά στο δέρμα)
- αναλγητικά
Ψυχρά επιθέματα μπορούν να χρησιμοποιηθούν για την ελάττωση του πόνου. Καταπραϋντικά λουτρά από εκχυλίσματα βρώμης ή ειδικές λοσιόν, ενδέχεται να ανακουφίσουν τον ασθενή από τον κνησμό και τη δυσφορία.
Συστήνεται ανάπαυση μέχρι να υφεθεί ο πυρετός.
Το δέρμα της προσβεβλημένης περιοχής πρέπει να διατηρείται καθαρό, και τα μολυσμένα αντικείμενα να μην επαναχρησιμοποιούνται. Όσα από αυτά δεν είναι μιας χρήσης, πρέπει να απολυμαίνονται πριν χρησιμοποιηθούν. Ενδεχομένως, να καταστεί απαραίτητη η απομόνωση του ασθενούς, για την πρόληψη μετάδοσης του ιού, ιδιαίτερα σε εγκύους.
Πρόγνωση
Ο έρπης ζωστήρας υποχωρεί εντός 2-3 εβδομάδων και σπανίως υποτροπιάζει. Αν ο ιός προσβάλλει τα νεύρα που ελέγχουν τις κινήσεις του σώματος (κινητικά νεύρα), ενδέχεται να εμφανίσει ο ασθενής παροδική ή μόνιμη μυϊκή αδυναμία ή παράλυση.
Επιπλοκές
Σε ορισμένες περιπτώσεις ο πόνος στην περιοχή της βλάβης μπορεί να διαρκεί για μήνες ή και χρόνια. Η κατάσταση αυτή ονομάζεται μεθερπητική νευραλγία και προκύπτει από την καταστροφή των προσβεβλημένων νεύρων. Ο πόνος κυμαίνεται από ήπιος μέχρι έντονος. Η μεθερπητική νευραλγία είναι πιθανότερο να εκδηλωθεί σε άτομα άνω των 60 ετών.
Άλλες επιπλοκές περιλαμβάνουν:
- νέα προσβολή έρπητα ζωστήρα
- τύφλωση (σε οφθαλμικό έρπητα ζωστήρα)
- απώλεια ακοής
- διασπορά της λοίμωξης, συμπεριλαμβανομένης της πρόκλησης εγκεφαλίτιδας ή σήψης, σε ασθενείς με ανοσοανεπάρκεια
- βακτηριακή επιμόλυνση του δέρματος
- σύνδρομο Ramsey Hunt στην περίπτωση που προσβληθούν νεύρα του προσώπου.
Πότε να επικοινωνήσετε με τον ιατρό σας
Αποταθείτε στον ιατρό σας αν εκδηλώσετε συμπτώματα έρπητα ζωστήρα, ιδιαίτερα στην περίπτωση που έχετε εξασθενημένο ανοσοποιητικό σύστημα ή επί παράτασης και επιδείνωσης των συμπτωμάτων. Ο οφθαλμικός έρπης ζωστήρας μπορεί να οδηγήσει σε μόνιμη απώλεια όρασης αν δεν αντιμετωπισθεί έγκαιρα.
Πρόληψη
Αποφεύγετε την επαφή με το κηλιδοβλατιδώδες και φυσαλιδώδες εξάνθημα πασχόντων από έρπητα ζωστήρα, αν δεν έχετε ποτέ νοσήσει από ανεμοβλογιά ή δεν έχετε εμβολιασθεί για αυτήν.
Το εμβόλιο κατά του ιού της ανεμοβλογιάς-έρπητα ζωστήρα συστήνεται σε εφήβους ή ενήλικες που δεν έχουν ποτέ προσβληθεί από τον ιό. Ιατρικές μελέτες έχουν καταδείξει ότι οι ενήλικες μεγαλύτερων ηλικιών που εμβολιάζονται έχουν λιγότερες πιθανότητες επιπλοκών του έρπητα ζωστήρα. Ενήλικα άτομα άνω των 60 πρέπει να υπόκεινται σε εμβολιασμό ρουτίνας.
Ιλαρά
Η ιλαρά είναι μια πολύ μεταδοτική νόσος που προκαλείται από ιό.
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Η ασθένεια μεταδίδεται από το αναπνευστικό με σταγονίδια που εκπέμπουν οι ασθενείς από τη μύτη, το στόμα ή τον λάρυγγα. Το φτέρνισμα και ο βήχας μεταφέρουν μολυσμένα σταγονίδια στον αέρα.
Τα άτομα που έχουν ήδη νοσήσει ή έχουν κάνει το εμβόλιο της ιλαράς, αποκτούν ανοσία. Πριν από την παραγωγή του εμβολίου, η ιλαρά ήταν τόσο κοινή παιδική ασθένεια που οι περισσότεροι άνθρωποι νοσούσαν μέχρι να φτάσουν την ηλικία των 20 χρόνων. Τα περιστατικά ιλαράς έχουν μειωθεί πολύ, αν όχι εξαφανιστεί, τις τελευταίες δεκαετίες στις ΗΠΑ και τον Καναδά. Ωστόσο, πρόσφατα άρχισαν πάλι να αυξάνουν.
Ορισμένοι γονείς δεν επιτρέπουν τον εμβολιασμό των παιδιών τους εξαιτίας του αβάσιμου φόβου ότι το τριπλό εμβόλιο (MMR), που προστατεύει από την ιλαρά, την παρωτίτιδα (μαγουλάδες) και την ερυθρά, μπορεί να προκαλέσει αυτισμό. Εκτεταμένες μελέτες όμως σε χιλιάδες παιδιά δεν έχουν στοιχειοθετήσει καμιά σχέση μεταξύ εμβολίου και αυτισμού. Τα παιδιά που δεν έχουν εμβολιαστεί μπορεί να γίνουν αιτία επιδημιών ιλαράς, παρωτίτιδας και ερυθράς – όλων δυνητικά σοβαρών παιδικών ασθενειών.
Συμπτώματα
Τα συμπτώματα συνήθως ξεκινούν 8 - 12 ημέρες μετά την έκθεση στον ιό. Το διάστημα αυτό είναι η λεγόμενη περίοδος επώασης.
Στα συμπτώματα περιλαμβάνονται:
- Κόκκινα, ερεθισμένα μάτια
- Βήχας
- Πυρετός
- Φωτοφοβία
- Μυϊκοί πόνοι
- Εξάνθημα
- Μπορεί να διαρκέσει 4 - 7 ημέρες
- Συνήθως ξεκινά από το κεφάλι και εξαπλώνεται στο υπόλοιπο σώμα από πάνω προς τα κάτω
- Το εξάνθημα μπορεί να έχει τη μορφή επίπεδων αποχρωματισμένων κηλίδων και συμπαγών κόκκινων δερματικών εξογκωμάτων (βλατίδων) που σταδιακά ενώνονται
- Δημιουργεί κνησμό (φαγούρα)
- Κοκκίνισμα και ερεθισμός των ματιών (επιπεφυκίτιδα)
- Καταρροή
- Πονόλαιμος
- Μικρές λευκές κηλίδες στο εσωτερικό του στόματος (κηλίδες του Koplik)
Ενδείξεις και εξετάσεις
- Αντισώματα ιλαράς
- Καλλιέργεια ιού (γίνεται σπάνια)
Θεραπεία
Δεν υπάρχει συγκεκριμένη θεραπεία για την ιλαρά.
Για την ανακούφιση των συμπτωμάτων χορηγούνται τα εξής:
- Ακεταμινοφαίνη (παρακεταμόλη) για τον πυρετό
- Παραμονή στο κρεβάτι
- Υγρανση του αέρα του περιβάλλοντος
Ορισμένα παιδιά μπορεί να χρειάζονται συμπληρώματα βιταμίνης Α. Η βιταμίνη Α μειώνει τον κίνδυνο θανάτου σε υπανάπτυκτες χώρες, όπου τα παιδιά μπορεί να μην λαμβάνουν αρκετή βιταμίνη Α. Τα άτομα που πάσχουν από έλλειψη βιταμίνης Α κινδυνεύουν περισσότερο από λοιμώξεις, όπως η ιλαρά. Δεν είναι σαφές αν τα παιδιά στις αναπτυγμένες χώρες θα ωφελούνταν από τα συμπληρώματα βιταμίνης Α.
Πρόγνωση
Τα άτομα που δεν θα αντιμετωπίσουν επιπλοκές όπως η πνευμονία, δεν έχουν κανένα πρόβλημα.
Επιπλοκές
Η ιλαρά μπορεί να παρουσιάσει τις εξής επιπλοκές:
- Βρογχίτιδα
- Εγκεφαλίτιδα (1 στις 1000 περιπτώσεις)
- Ωτίτιδα
- Πνευμονία
Πότε να απευθυνθείτε στον γιατρό σας
Καλέστε τον γιατρό σας αν εσείς ή το παιδί σας παρουσιάζετε συμπτώματα ιλαράς.
Πρόληψη
Ο καθιερωμένος εμβολιασμός είναι εξαιρετικά αποτελεσματικός στην πρόληψη της ιλαράς. Τα άτομα που δεν έχουν αποκτήσει ανοσία διατρέχουν μεγάλο κίνδυνο να προσβληθούν από την ασθένεια.
Η χορήγηση γ-σφαιρίνης σε άτομα που έχουν εκτεθεί στον ιό της ιλαράς, μπορεί να μειώσει τις πιθανότητες να νοσήσουν, ή να μειώσει την ένταση των συμπτωμάτων αν τελικά νοσήσουν.
Στρεπτοκοκκική φαρυγγίτιδα
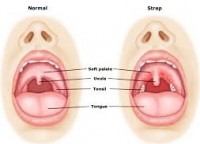
Ορισμός
Η στρεπτοκοκκική φαρυγγίτιδα προκαλείται από βακτήρια της ομάδας Α του στρεπτόκοκκου. Είναι η συχνότερη μορφή μόλυνσης του φάρυγγα.
Εναλλακτικοί όροι
Φαρυγγίτιδα – στρεπτοκοκκική, Φαρυγγίτιδα από στρεπτόκοκκο
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Η στρεπτοκοκκική φαρυγγίτιδα είναι συνηθέστερη σε παιδιά μεταξύ 5 και 15 ετών, αν και μπορεί να εμφανιστεί και σε μικρότερα παιδιά αλλά και σε ενήλικες. Παιδιά μικρότερα των 3 χρόνων παθαίνουν μολύνσεις από στρεπτόκοκκο αλλά αυτές δεν επηρεάζουν τον φάρυγγα.
Η στρεπτοκοκκική φαρυγγίτιδα εκδηλώνεται συνήθως στο τέλος του φθινοπώρου, τον χειμώνα και στις αρχές της άνοιξης. Η μόλυνση μεταδίδεται από άτομο σε άτομο όταν αυτό έρθει σε επαφή με τις εκκρίσεις της μύτης ή τα σάλια κάποιου που είναι μολυσμένος, συχνά μεταξύ των μελών μιας οικογένειας, στο ίδιο σπίτι.
Τα άτομα που προσβάλλονται από στρεπτοκοκκική φαρυγγίτιδα συνήθως εκδηλώνουν την ασθένεια 2 -5 ημέρες μετά την έκθεση στο βακτήριο. Συνήθως η ασθένεια εκδηλώνεται ξαφνικά. Ο πυρετός είναι συχνά υψηλότερος τη δεύτερη ημέρα. Πολλοί ασθενείς παρουσιάζουν επίσης πονόλαιμο, πονοκέφαλο, πόνο στο στομάχι, ναυτία ή ρίγη.
Η στρεπτοκοκκική φαρυγγίτιδα μπορεί να είναι ήπια, με λίγα μόνο από τα παραπάνω συμπτώματα, ή οξεία. Το βακτήριο έχει πολλά στελέχη. Ορισμένα από τα στελέχη μπορεί να προκαλέσουν οστρακιά, ασθένεια που στην προκειμένη περίπτωση θεωρείται αλλεργική αντίδραση στις τοξίνες που δημιουργούνται από το βακτήριο του στρεπτόκοκκου. Σε σπάνιες περιπτώσεις, αν δεν αντιμετωπιστεί με θεραπεία, η στρεπτοκοκκική φαρυγγίτιδα μπορεί να οδηγήσει σε ρευματοειδή πυρετό. Η στρεπτοκοκκική φαρυγγίτιδα μπορεί επίσης να είναι αίτιο μιας σπάνιας επιπλοκής στα νεφρά.
Συμπτώματα
- Δυσκολία στην κατάποση
- Πυρετός που εκδηλώνεται ξαφνικά
- Γενική κακουχία και κακή διάθεση
- Απώλεια όρεξης
- Ναυτία
- Εξάνθημα
- Ο φάρυγγας είναι κόκκινος, μερικές φορές με άσπρες ‘πλάκες’
- Πόνος στον φάρυγγα
- Ευαίσθητοι, πρησμένοι λεμφαδένες στην περιοχή του λαιμού
Πρόσθετα συμπτώματα που μπορεί να συνδέονται με την ασθένεια:
- Αφύσικη γεύση
- Πονοκέφαλος
- Δυσκαμψία των αρθρώσεων
- Μυϊκοί πόνοι
- Ρινική συμφόρηση
- Ρινικές εκκρίσεις
- Πόνος στον αυχένα
Ενδείξεις και εξετάσεις
Για να επιβεβαιωθεί η ύπαρξη του στρεπτόκοκκου θα χρειαστεί επίχρισμα από τον φάρυγγα. Υπάρχει άμεσο γρήγορο τεστ που δείχνει αν υπάρχει στρεπτόκοκκος αλλά δεν καλύπτει όλες τις περιπτώσεις. Γι’ αυτό, αν βγει αρνητικό, καλό είναι να ακολουθήσει καλλιέργεια, ώστε να εξακριβωθούν όλες οι περιπτώσεις που πιθανόν να διέφυγαν στο γρήγορο τεστ.
Θεραπεία
Να έχετε υπόψη ότι ο πόνος στον φάρυγγα συνήθως οφείλεται σε ιούς και όχι σε στρεπτόκοκκο. Αν τα τεστ είναι θετικά για στρεπτόκοκκο, η μόνη θεραπεία είναι η αντιβίωση. Ο στρεπτόκοκκος δεν μπορεί να διαγνωστεί επακριβώς μόνο από τα συμπτώματα και την κλινική εξέταση.
Αν και η στρεπτοκοκκική φαρυγγίτιδα συνήθως θεραπεύεται από μόνη της, συνιστάται η λήψη αντιβιοτικών ώστε να αποφευχθούν σοβαρότερες επιπλοκές όπως ο ρευματοειδής πυρετός. Παραδοσιακά χορηγούνται πενικιλλίνη ή αμοξικιλλίνη, τα οποία είναι ακόμα πολύ αποτελεσματικά. Εχει παρατηρηθεί αντίσταση του βακτηρίου στην αζιθρομυκίνη και τα συναφή αντιβιοτικά.
Οι περισσότερες φαρυγγίτιδες περνούν γρήγορα. Στο μεταξύ, οι ακόλουθες θεραπείες μπορεί να βοηθήσουν:
- Πίνετε ζεστά ροφήματα. Το τσάι με μέλι ή λεμόνι είναι μια θεραπεία δοκιμασμένη.
- Κάντε πλύσεις (γαργάρες) με αλατόνερο αρκετές φορές την ημέρα (1/2 κουταλάκι αλάτι σε ένα φλιτζάνι νερό)
- Πίνετε κρύα ροφήματα ή τρώτε γρανίτες που ανακουφίζουν τον πόνο.
- Πιπιλάτε καραμέλες ή παστίλιες για τον λαιμό. Αυτό αποδεικνύεται συχνά πολύ πιο αποτελεσματικό από άλλες ακριβές θεραπείες αλλά δεν συνιστάται για μικρά παιδιά λόγω του κινδύνου πνιγμού.
- Χρησιμοποιήστε βαποριζατέρ κρύου ατμού ή υγραντήρα για να υγράνετε και να ανακουφίσετε την ξηρότητα και τον πόνο του λαιμού.
- Δοκιμάστε παυσίπονα που δεν χρειάζονται συνταγή γιατρού, όπως η ακεταμινοφένη (παρακεταμόλη). ΜΗΝ δίνετε ασπιρίνη στα παιδιά.
Πρόγνωση
Η πιθανή εξέλιξη είναι καλή. Σχεδόν όλα τα συμπτώματα υποχωρούν σε μια εβδομάδα. Η θεραπευτική αντιμετώπιση προλαμβάνει όμως σοβαρές επιπλοκές που συνδέονται με τις μολύνσεις από στρεπτόκοκκο.
Επιπλοκές
- Μόλυνση στα αυτιά
- Ιγμορίτιδα
- Μαστοειδίτιδα
- Περιτοναϊκό απόστημα
- Ρευματοειδής πυρετός
- Σπειραματονεφρίδιτα
- Οστρακιά
Πότε να απευθυνθείτε στον γιατρό σας
Επισκεφθείτε τον γιατρό σας αν εκδηλώσετε συμπτώματα στρεπτοκοκκικής φαρυγγίτιδας, ασχέτως αν ήρθατε σε επαφή με άτομο που είχε το βακτήριο. Επίσης, δείτε τον γιατρό σας αν - ενώ ήδη κάνετε θεραπεία για στρεπτοκοκκική φαρυγγίτιδα - δεν νιώθετε καλύτερα εντός 24 - 48 ωρών.
Πρόληψη
Τα περισσότερα άτομα με στρεπτόκοκκο είναι μολυσματικά έως ότου πάρουν αντιβίωση για τουλάχιστον 24 – 48 ώρες. Γι’ αυτό θα πρέπει να παραμείνουν στο σπίτι και να μην πάνε το σχολείο ή τη δουλειά μέχρις ότου πάρουν αντιβίωση για τουλάχιστον μία ημέρα.
Πάρτε καινούργια οδοντόβουρτσα αφού πάψετε να είστε μολυσματικοί, αλλά πριν τελειώσετε την αντιβίωση. Αλλιώς, τα βακτήρια μπορεί να παραμείνουν ζωντανά στην οδοντόβουρτσα και να σας ξαναμολύνουν όταν σταματήσετε την αντιβίωση. Επίσης, κρατήστε χωριστά τις οδοντόβουρτσες και τα λοιπά σκεύη της οικογένειας εκτός αν έχουν καθαριστεί σχολαστικά.
Αν σε μια οικογένεια εμφανίζονται συχνά περιστατικά στρεπτόκοκκου, μπορεί να πρέπει να ελέγξετε αν κάποιος είναι φορέας του μικροβίου. Οι φορείς έχουν το μικρόβιο στον φάρυγγά τους αλλά οι ίδιοι δεν νοσούν. Μερικές φορές, αν χορηγηθεί θεραπεία στους φορείς, προλαμβάνεται η μετάδοση της στρεπτοκοκκικής φαρυγγίτιδας σε άλλους.
Οι πληροφορίες που περιέχονται στο www.eumedline.eu έχουν σαν μοναδικό σκοπό την ενημέρωση και δεν αποτελούν πρόταση για οποιαδήποτε ιατρική-διαγνωστική εξέταση ή θεραπεία. Προτείνεται τα ανωτέρω να γίνονται σε συνεννόηση με τον γιατρό σας η άλλους επαγγελματίες υγείας.
Η ιατρική είναι μια συνεχώς μεταβαλλόμενη επιστήμη και η θεραπεία δεν είναι πάντα σαφώς καθορισμένη. Η νέα έρευνα αλλάζει καθημερινά τις διαγνωστικές και θεραπευτικές ενδείξεις. Το euMEDLINE προσπαθεί να παρέχει ενημερωμένες και ακριβείς πληροφορίες που είναι αποδεκτές γενικά μέσα στα ιατρικά πρότυπα κατά την διάρκεια της δημοσίευσης. Εντούτοις, δεδομένου ότι η ιατρική επιστήμη αλλάζει συνεχώς και το ανθρώπινο λάθος είναι πάντα δυνατό, το euMEDLINE δεν μπορεί να διαβεβαιώσει ότι οι πληροφορίες που περιέχονται σε αυτό είναι ακριβείς ή πλήρεις, ούτε είναι υπεύθυνο για τυχόν παραλείψεις, λάθη ή για τα αποτελέσματα της χρησιμοποίησης αυτών των πληροφοριών.
Ο αναγνώστης πρέπει να επιβεβαιώσει τις πληροφορίες που περιέχονται στο euMEDLINE από άλλες πηγές πριν από τη χρήση και ιδιαίτερα από τους επαγγελματίες υγείας. Ειδικότερα, όλες οι δόσεις, οι ενδείξεις, και οι αντενδείξεις των φαρμάκων πρέπει να επιβεβαιωθούν στο πληροφοριακό ένθετο των συσκευασιών των φαρμάκων. Η χρήση των εμπορικών ονομασιών των φαρμάκων γίνεται αποκλειστικά για ενημερωτικούς-πληροφοριακούς λόγους και δεν υποδηλώνει μεροληψία υπέρ αυτών.
Το euMEDLINE δεν μπορεί να θεωρηθεί υπεύθυνο, άμεσα ή έμμεσα, για τη ζημιά ή την επιπλοκή που μπορεί να προκύψει με την εφαρμογή των πληροφοριών που περιέχονται στις σελίδες του. Για κάθε απορία επικοινωνήστε μαζί μας μέσω e-mail.


















