Πιθανές παθήσεις για το σύμπτωμα: Αιματηρά πτύελα
Αναζήτηση Συμπτωμάτων:
Στένωση μιτροειδούς βαλβίδας
Ορισμός
H μιτροειδής στένωση είναι μια δυσλειτουργία της βαλβίδας της καρδιάς. Η βαλβίδα αυτή χωρίζει τους άνω από τους κάτω θαλάμους στην αριστερή πλευρά της καρδιάς. Στένωση χαρακτηρίζεται η νόσος κατά την οποία η βαλβίδα δεν ανοίγει επαρκώς, εμποδίζοντας έτσι τη ροή του αίματος.
Εναλλακτικοί ορισμοί
Απόφραξη μιτροειδούς βαλβίδας
Αιτίες, περιστατικά και παράγοντες κινδύνου
Η μιτροειδής στένωση εμποδίζει τη βαλβίδα να ανοίξει κανονικά. Αυτό δυσχεραίνει την ομαλή ροή αίματος μεταξύ αριστερού κόλπου (άνω θαλάμου της καρδιάς) και αριστερής κοιλίας (κάτω θαλάμου της καρδιάς). Καθώς το άνοιγμα της βαλβίδας μικραίνει, λιγότερο αίμα διοχετεύεται στο σώμα. Ο άνω θάλαμος της καρδιάς διογκώνεται καθώς δέχεται όλο και μεγαλύτερη πίεση. Το αίμα μπορεί να παλινδρομήσει στους πνεύμονες. Στη συνέχεια δημιουργείται συγκέντρωση υγρού στους πνευμονικούς ιστούς (πνευμονικό οίδημα) δυσχεραίνοντας την αναπνοή. Δείτε επίσης: καρδιακή ανεπάρκεια.
Στους ενήλικες, η στένωση μιτροειδούς βαλβίδας συμβαίνει συχνότερα σε όσους προσβλήθηκαν από ρευματοειδή πυρετό (νόσος που μπορεί να αναπτυχθεί αν προϋπήρξε στρεπτόκοκκος ή οστρακιά). Τα προβλήματα στη βαλβίδα αναπτύσσονται 5-10 χρόνια μετά την εμφάνιση του ρευματοειδούς πυρετού. Ο ρευματοειδής πυρετός έχει γίνει σπάνιος στις ΗΠΑ, γι’ αυτό και η στένωση μιτροειδούς βαλβίδας είναι επίσης σπανιότερη.
Άλλες αιτίες για ανάπτυξη στένωσης μιτροειδούς βαλβίδας είναι σπάνιες στους ενήλικες. Σε αυτές περιλαμβάνονται οι ασβεστώσεις γύρω από τη μιτροειδή βαλβίδα, οι θεραπευτικές ακτινοβολίες στον θώρακα και ορισμένα φάρμακα.
Τα παιδιά μπορεί να γεννηθούν με μιτροειδή στένωση (συγγενής νόσος) ή άλλες καρδιακές ατέλειες που προξενούν μιτροειδή στένωση. Συχνά, παράλληλα με τη μιτροειδή στένωση υπάρχουν κι άλλες καρδιακές δυσλειτουργίες.
Η στένωση μιτροειδούς βαλβίδας μπορεί να είναι κληρονομική.
Συμπτώματα
Στους ενήλικες μπορεί να μην υπάρχουν καθόλου συμπτώματα. Τα συμπτώματα, ωστόσο, μπορεί να εμφανιστούν ή να επιδεινωθούν με την άσκηση ή άλλη δραστηριότητα που αυξάνει τους παλμούς της καρδιάς. Στους ενήλικες τα συμπτώματα συνήθως αναπτύσσονται στις ηλικίες μεταξύ 20 και 50 χρόνων.
Τα συμπτώματα μπορεί να πρωτοεμφανιστούν με ένα επεισόδιο κολπικής μαρμαρυγής ή μπορεί να προκληθούν από μια εγκυμοσύνη ή άλλη κατάσταση που στρεσάρει το σώμα, όπως μια μόλυνση στην καρδιά ή τους πνεύμονες, ή άλλες δυσλειτουργίες της καρδιάς.
Στα συμπτώματα περιλαμβάνονται:
• Θωρακική ενόχληση (σπάνια)
- αυξάνεται με τη δραστηριότητα και ελαττώνεται με την ανάπαυση
- διαχέεται στο χέρι, τον λαιμό, το σαγόνι ή άλλες περιοχές
- σφίξιμο, πίεση, βάρος
• Βήχας ή αιμόπτυση
• Δυσχέρεια στην αναπνοή κατά τη διάρκεια άσκησης ή στην ύπτια θέση, πιθανόν δυσκολία στην αναπνοή κατά την αφύπνιση
• Καταβολή δυνάμεων, εύκολη κόπωση
• Συχνές λοιμώξεις του αναπνευστικού, όπως βρογχίτιδα
• Αίσθημα καρδιακών παλμών
• Οίδημα (πρήξιμο) των ποδιών ή των αστραγάλων
Στα νήπια και στα παιδιά, τα συμπτώματα μπορεί να εμφανιστούν εκ γενετής και σχεδόν πάντα αναπτύσσονται κατά τα δύο πρώτα χρόνια της ζωής. Τα συμπτώματα περιλαμβάνουν:
• Κυάνωση ή βλεννώδεις μεμβράνες
• Καχεξία
• Δύσπνοια
Σημάδια και εξετάσεις
Ο γιατρός σας θα ακροαστεί την καρδιά σας με το στηθοσκόπιο. Μπορεί να ακουστεί ένας ευδιάκριτος ήχος σαν μουρμούρισμα, κροτάλισμα ή άλλος ανώμαλος καρδιακός ήχος. Το τυπικό μουρμούρισμα είναι ένα συνεχές γουργούρισμα που προέρχεται από την καρδιά σε φάση διαστολής. Ο ήχος δυναμώνει αμέσως πριν αρχίσει η καρδιά να συστέλλεται.
Η εξέταση μπορεί επίσης να αποκαλύψει ανώμαλο καρδιακό παλμό ή πνευμονική συμφόρηση. Η αρτηριακή πίεση είναι συνήθως φυσιολογική.
Η στένωση ή απόφραξη της βαλβίδας ή η διόγκωση των ανώτερων καρδιακών θαλάμων μπορεί να διαπιστωθούν με τις εξής εξετάσεις:
• Καρδιακό καθετηριασμό
• Ακτινογραφία θώρακα
• Doppler υπερηχοκαρδιογράφημα
• Ηχοκαρδιογράφημα
• Ηλεκτροκαρδιογράφημα
• Μαγνητική τομογραφία της καρδιάς
• Δι-οισοφαγικό ηχοκαρδιογράφημα
Θεραπεία
Η θεραπεία εξαρτάται από τα συμπτώματα και την κατάσταση της καρδιάς και των πνευμόνων. Άτομα με ήπια ή καθόλου συμπτώματα μπορεί να μην χρειάζονται θεραπεία. Νοσηλεία στο νοσοκομείο μπορεί να απαιτηθεί για τη διάγνωση και θεραπεία σοβαρών συμπτωμάτων.
Υπάρχουν αρκετές διαφορετικές επιλογές θεραπείας.
Για τη θεραπεία των συμπτωμάτων χορηγούνται φάρμακα για την καρδιακή ανεπάρκεια ή για τις αρρυθμίες (συνηθέστερα για την κολπική μαρμαρυγή). Σε αυτά περιλαμβάνονται τα διουρητικά, τα νιτρικά άλατα, οι β-αναστολείς και άλλα. Επίσης η υψηλή αρτηριακή πίεση πρέπει να είναι υπό έλεγχο.
Αντιπηκτικά χορηγούνται για να εμποδίσουν τη δημιουργία θρόμβων που μπορεί να μεταφερθούν σε άλλα σημεία του σώματος.
Ορισμένοι ασθενείς μπορεί να χρειαστούν χειρουργική επέμβαση προκειμένου να επιδιορθωθεί ή να αντικατασταθεί η βαλβίδα. Οι βαλβίδες που τοποθετούνται κατασκευάζονται από διαφορετικά υλικά, κάποια από τα οποία διατηρούνται για δεκαετίες ενώ άλλα μπορεί να φθαρούν με τον χρόνο και χρειάζονται αντικατάσταση.
Η διαδερμική βαλβιδοπλαστική με μπαλόνι μπορεί να κριθεί προτιμητέα της χειρουργικής επέμβασης. Κατά τη διαδικασία αυτή, ένας καθετήρας εισάγεται σε μια φλέβα (συνήθως του ποδιού) που φτάνει στην καρδιά. Στη συνέχεια φουσκώνει ένα μπαλονάκι που βρίσκεται στην άκρη του διευρύνοντας τη μιτροειδή βαλβίδα και διευκολύνοντας έτσι τη ροή του αίματος. Αυτή η μέθοδος δεν έχει μεγάλες πιθανότητες επιτυχίας σε ασθενείς με σοβαρές βλάβες της μιτροειδούς βαλβίδας.
Στα παιδιά συνήθως απαιτείται χειρουργική επέμβαση για την επιδιόρθωση ή αντικατάσταση της βαλβίδας.
Τα άτομα με στένωση της μιτροειδούς βαλβίδας θα πρέπει να ενημερώσουν τον γιατρό τους για τη γενικότερη κατάστασή τους πριν από οποιαδήποτε χειρουργική επέμβαση. Οδοντιατρικές θεραπείες, συμπεριλαμβανομένου του καθαρισμού, και κάθε παρεμβατική διαδικασία, όπως η κολονοσκόπηση, μπορεί να εισαγάγουν βακτηρίδια στην κυκλοφορία του αίματος. Τα βακτηρίδια αυτά ενδέχεται να μολύνουν μια ελαττωματική καρδιακή βαλβίδα.
Παρόλο που σε ασθενείς με στένωση της μιτροειδούς βαλβίδας δεν χορηγούνται αυτομάτως αντιβιοτικά πλέον πριν από οδοντιατρική ή άλλη θεραπεία, μπορεί να συνιστώνται αντιβιοτικά σε ορισμένες περιπτώσεις προκειμένου να μειωθεί ο κίνδυνος μόλυνσης της βαλβίδας και άλλων επιπλοκών.
Προσδοκίες (πρόγνωση)
Η εξέλιξη ποικίλλει. Η δυσλειτουργία μπορεί να είναι ήπια, χωρίς συμπτώματα, ή μπορεί να είναι οξεία και κατ’ επέκταση να δημιουργήσει αναπηρία. Οι επιπλοκές μπορεί να είναι έντονες ή και απειλητικές για τη ζωή. Η στένωση της μιτροειδούς βαλβίδας αντιμετωπίζεται συνήθως με θεραπεία και βελτιώνεται με βαλβιδοπλαστική ή χειρουργική επέμβαση.
Επιπλοκές
• Κολπική μαρμαρυγή και κολπικός πτερυγισμός
• Θρόμβοι στον εγκέφαλο (εγκεφαλικό), στο έντερο, τα νεφρά ή αλλού
• Καρδιακή ανεπάρκεια
• Πνευμονικό οίδημα
• Πνευμονική υπέρταση
Επισκεφθείτε τον γιατρό σας
Επισκεφθείτε τον γιατρό σας αν έχετε συμπτώματα στένωσης της μιτροειδούς βαλβίδας.
Επισκεφθείτε τον γιατρό σας αν έχετε συμπτώματα στένωσης της μιτροειδούς βαλβίδας που δεν υποχωρούν με τη θεραπεία ή εκδηλώνονται νέα συμπτώματα.
Πρόληψη
Ακολουθήστε την προτεινόμενη από τον γιατρό σας θεραπευτική αγωγή για καταστάσεις που μπορεί να οδηγήσουν σε βλάβη της βαλβίδας. Αντιμετωπίστε άμεσα μολύνσεις από στρεπτόκοκκο για να προλάβετε τον ρευματοειδή πυρετό. Πείτε στον γιατρό σας αν υπάρχει οικογενειακό ιστορικό καρδιοπάθειας.
Η στένωση της μιτροειδούς βαλβίδας συχνά δεν μπορεί να προληφθεί αλλά οι επιπλοκές μπορούν. Ενημερώστε τον γιατρό σας για την πάθηση της καρδιακής βαλβίδας σας πριν πάρετε οποιοδήποτε φάρμακο.

Καρκίνωμα του λαρυγγοφάρυγγα ή του λάρυγγα
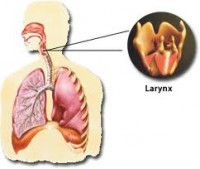
Καρκινώματα στην περιοχές του λαρυγγοφάρυγγα ή του λάρυγγα περιλαμβάνουν εντοπίσεις στις φωνητικές χορδές, τη γλωττίδα, υπερ- και υπογλωττιδικά, καθώς και στον υποφάρυγγα.
Εναλλακτικές ονομασίες
Καρκίνωμα των φωνητικών χορδών, καρκίνος του λάρυγγα, λαρυγγικός καρκίνος, καρκίνος στη γλωττίδα.
Αίτια, επίπτωση, και παράγοντες κινδύνου
Το κάπνισμα και η κατάχρηση αλκοόλ, ανεξάρτητα ή σε συνδυασμό, αυξάνουν τον κίνδυνο ανάπτυξης καρκίνου στις περιοχές του λάρυγγα και του φάρυγγα.
Οι περισσότεροι καρκίνοι αυτών των περιοχών αναπτύσσονται σε ενήλικες άνω των 50 ετών. Οι άνδρες έχουν δεκαπλάσιες πιθανότητες ανάπτυξης της νόσου σε σχέση με τις γυναίκες.
Συμπτώματα
- Mη φυσιολογικοί αναπνευστικοί ήχοι υψηλής συχνότητας (αναπνευστικός συριγμός)
- Bήχας
- Aιμόπτυση
- Δυσκαταποσία
- Βραχνάδα (βράγχος φωνής) που δεν υποχωρεί με την παρέλευση 1-2 εβδομάδων, παρά τη χορήγηση αντιβιοτικών
- Οίδημα στην περιοχή του τραχήλου
- Αδικαιολόγητη απώλεια σωματικού βάρους
Σημεία και διαγνωστικός έλεγχος
Η φυσική εξέταση του τραχήλου και της περιοχής του λάρυγγα ενδέχεται να αποκαλύψουν την ύπαρξη καρκίνου. Μπορεί να εκδηλωθεί αιμόπτυση (παρουσία αίματος στα πτύελα). Πιθανό εύρημα αποτελεί η εμφάνιση διόγκωσης στον τράχηλο. Διενεργείται λαρυγγοσκόπηση, η οποία πραγματοποιείται με χρήση εύκαμπτου λαρυγγοσκόπιου οπτικών ινών. Αυτή επιτρέπει την ενδοσκόπηση του στοματοφάρυγγα και του λάρυγγα προς ανίχνευση των καρκινικών μαζών.
Η υπολογιστική (αξονική) και η μαγνητική τομογραφία κεφαλής/τραχήλου μπορούν να ανιχνεύσουν νεοπλάσματα στις περιοχές αυτές. Οι προαναφερθείσες διαγνωστικές δοκιμασίες μπορούν, επιπλέον, να συνδράμουν στον προσδιορισμό ενδεχόμενων λεμφαδενικών μεταστάσεων στον τράχηλο.
Η διενέργεια βιοψίας ιστικών δειγμάτων ενδέχεται να επιβεβαιώσει την ύπαρξη καρκινικών κυττάρων.
Θεραπευτική αντιμετώπιση
Η εφαρμογή θεραπείας αποσκοπεί στην πλήρη εξάλειψη των καρκινικών κυττάρων και την πρόληψη της διασποράς τους σε άλλα μέρη του σώματος.
Όταν ο καρκινικός όγκος είναι μικρός σε μέγεθος, η θεραπευτική αντιμετώπιση περιλαμβάνει χειρουργική εξαίρεση ή μόνο ακτινοβόληση της καρκινικής μάζας.
Στην περίπτωση που ο καρκινικός όγκος είναι μεγάλου μεγέθους, ή εμφανίζει διασπορά σε τραχηλικούς λεμφαδένες, τότε εφαρμόζεται συνδυασμός ακτινοθεραπείας και χημειοθεραπείας. Αυτός αποσκοπεί στη διατήρηση των δομών που εξυπηρετούν την παραγωγή φωνής, την αναπνοή και την κατάποση, και συνήθως είναι αποτελεσματικός.
Η χειρουργική αφαίρεση του όγκου, συμπεριλαμβανομένης της μερικής ή ολικής εξαίρεσης των φωνητικών χορδών, ενδέχεται να είναι απαραίτητη σε ορισμένες περιπτώσεις. Εάν καθίσταται αναγκαία η ολική λαρυγγεκτομή, τότε μπορούν να τοποθετηθούν χειρουργικά φωνητικές προθέσεις (τεχνητές φωνητικές χορδές), να χρησιμοποιηθούν συσκευές παραγωγής φωνής, ή να παρασχεθεί εκπαίδευση για την ανάπτυξη εναλλακτικών μεθόδων ομιλίας.
Αρκετοί ασθενείς μπορεί να χρειασθούν, επίσης, θεραπεία αποκατάστασης της κατάποσης. Με αυτόν τον τρόπο θα προσαρμοσθούν στις επιφερόμενες αλλαγές της δομής του λαρυγγοφάρυγγα.
Πρόγνωση
Τα καρκινώματα του λάρυγγα μπορούν να ιαθούν στο 90% των ασθενών, αν διαγνωσθούν έγκαιρα. Στην περίπτωση που ο καρκίνος εμφανίζει διασπορά στους περιβάλλοντες ιστούς ή τους τραχηλικούς λεμφαδένες, το ποσοστό ίασης είναι 50-60%. Αν υπάρχουν απομακρυσμένες μεταστάσεις τότε η νόσος είναι ανίατη και η θεραπευτική αντιμετώπιση αποσκοπεί στην παράταση της ζωής και τη βελτίωση της ποιότητάς της.
Μετά την εφαρμογή της θεραπείας, οι ασθενείς γενικά χρειάζονται βοήθεια για την αποκατάσταση των λειτουργιών της ομιλίας και της κατάποσης. Ένα μικρό ποσοστό ασθενών (5%) θα απωλέσει την ικανότητα κατάποσης και θα προσφύγει στη χρήση ρινογαστρικού σωλήνα εντερικής διατροφής.
Επιπλοκές
- Απόφραξη της αναπνευστικής οδού
- Δυσκαταποσία
- Παραμόρφωση του τραχήλου ή του προσώπου
- Σκλήρυνση του δέρματος στην περιοχή του τραχήλου
- Απώλεια της φωνής και της ικανότητας ομιλίας
- Διασπορά του καρκίνου σε άλλα μέρη του σώματος (μεταστάσεις)
Πότε να επικοινωνήσετε μα τον ιατρό σας
Αποταθείτε στον ιατρό σας αν εκδηλώσετε συμπτώματα που υποδηλώνουν καρκίνωμα στην περιοχή του φάρυγγα ή του λάρυγγα, ιδιαίτερα βραχνάδα ή αλλοίωση της φωνής χωρίς προφανή αιτία και με διάρκεια μεγαλύτερη των 2 εβδομάδων. Επιπλέον, επικοινωνήστε με τον ιατρό σας αν αντιληφθείτε την ύπαρξη παθολογικής μάζας στον τράχηλο η οποία δεν υποχωρεί εντός 2-3 εβδομάδων.
Πρόληψη
Ελαχιστοποιήστε ή αποφύγετε το κάπνισμα και την κατάχρηση αλκοόλ.
Καρδιακή ανεπάρκεια
Ορισμός
Η καρδιακή ανεπάρκεια, αποκαλούμενη και συμφορητική καρδιακή ανεπάρκεια, είναι μια πάθηση κατά την οποία η καρδιά δεν μπορεί πλέον να αντλήσει αρκετό αίμα για να το διοχετεύσει στο υπόλοιπο σώμα.
Εναλλακτικοί όροι
Συμφορητική καρδιακή ανεπάρκεια, Αριστερή καρδιακή ανεπάρκεια, Δεξιά καρδιακή ανεπάρκεια
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Η καρδιακή ανεπάρκεια είναι σχεδόν πάντα χρόνια πάθηση, αν και μερικές φορές μπορεί να αναπτυχθεί ξαφνικά.
Η πάθηση μπορεί να έχει επιπτώσεις στη δεξιά πλευρά, τη αριστερή πλευρά ή και τις δύο πλευρές της καρδιάς.
- Δεξιά καρδιακή ανεπάρκεια σημαίνει ότι η δεξιά κοιλία της καρδιάς χάνει τη λειτουργικότητά της για άντληση.
- Αριστερή καρδιακή ανεπάρκεια σημαίνει ότι η δυνατότητα της καρδιάς να αντλεί και να προωθεί το αίμα από τη αριστερή πλευρά της καρδιάς μειώνεται. Ο ρόλος της αριστερής πλευράς της καρδιάς κανονικά είναι να δέχεται το αίμα με οξυγόνο από τους πνεύμονες και να το προωθεί στο υπόλοιπο σώμα.
Η καρδιακή ανεπάρκεια συχνά χαρακτηρίζεται είτε ως συστολική είτε ως διαστολική.
- Συστολική καρδιακή ανεπάρκεια σημαίνει ότι το μυοκάρδιό σας δεν μπορεί να αντλήσει ή να διοχετεύσει το αίμα από την καρδιά ικανοποιητικά.
- Διαστολική καρδιακή ανεπάρκεια σημαίνει ότι ο αντλητικός θάλαμος της καρδιάς δεν γεμίζει έως επάνω με αίμα.
Και τα δύο προβλήματα σημαίνουν ότι η καρδιά δεν είναι πλέον ικανή να διοχετεύσει αρκετό αίμα στο υπόλοιπο σώμα σας, ειδικά όταν ασκείστε ή ασχολείστε με κάποια δραστηριότητα.
Αν η αντλητική δυνατότητα της καρδιάς χαθεί, το αίμα μπορεί να συσσωρευτεί σε άλλα σημεία του σώματος, προκαλώντας απόφραξη στους πνεύμονες, το συκώτι, τον γαστρεντερικό σωλήνα, τα χέρια και τα πόδια. Κατά συνέπεια, τα όργανα δεν έχουν επαρκές οξυγόνο και τροφή, γεγονός που τους προκαλεί βλάβη και τα εμποδίζει να λειτουργήσουν σωστά.
Ίσως το συνηθέστερο αίτιο της καρδιακής ανεπάρκειας είναι η στεφανιαία νόσος, δηλαδή η στένωση των λεπτών αιμοφόρων αγγείων που μεταφέρουν στην καρδιά το αίμα και το οξυγόνο. Για πληροφορίες σχετικά με την πάθηση αυτή και τους παράγοντες κινδύνου, διαβάστε για τη Στεφανιαία νόσο.
Καρδιακή ανεπάρκεια μπορεί επίσης να εκδηλωθεί αν μια ασθένεια ή μια τοξίνη αποδυναμώσει το μυοκάρδιο ή αλλοιώσει τη δομή του μυοκαρδίου. Τα φαινόμενα αυτά ονομάζονται μυοκαρδιοπάθειες. Υπάρχουν πολλοί και διαφορετικοί τύποι μυοκαρδιοπαθειών. Για περισσότερες πληροφορίες, διαβάστε για τη Μυοκαρδιοπάθεια.
Άλλα καρδιακά προβλήματα που μπορούν να οδηγήσουν σε καρδιακή ανεπάρκεια είναι:
- Η συγγενής καρδιοπάθεια
- Παθήσεις των καρδιακών βαλβίδων
- Ορισμένοι τύποι αρρυθμιών. Ασθένειες όπως το εμφύσημα, η οξεία αναιμία, ο υπερθυρεοειδισμός και ο υποθυρεοειδισμός, μπορούν να προκαλέσουν ή να συμβάλλουν στην καρδιακή ανεπάρκεια.
Συμπτώματα
Τα κοινά συμπτώματα είναι:
- Δύσπνοια κατά τη διάρκεια μιας δραστηριότητας ή αφού έχετε ξαπλώσει για λίγο
- Βήχας
- Πρήξιμο των ποδιών και των αστραγάλων
- Πρήξιμο της κοιλιάς
- Αύξηση βάρους
- Ανώμαλοι ή γρήγοροι σφυγμοί
- Αίσθημα ότι η καρδιά χτυπά γρήγορα ή δυνατά
- Δυσκολία στον ύπνο
- Κούραση, αδυναμία, λιποθυμική τάση
- Απώλεια όρεξης, δυσπεψία
Άλλα συμπτώματα μπορεί να είναι:
- Μειωμένη εγρήγορση ή συγκέντρωση
- Μειωμένη παραγωγή ούρων
- Ναυτία και εμετός
- Ανάγκη για ούρηση τη νύχτα
Τα νήπια μπορεί να ιδρώνουν την ώρα που τα ταΐζετε ή και σε άλλες στιγμές.
Μερικοί ασθενείς με καρδιακή ανεπάρκεια δεν παρουσιάζουν κανένα σύμπτωμα. Στα άτομα αυτά, τα συμπτώματα μπορούν να εκδηλωθούν μόνο αν συνυπάρχουν οι εξής παθήσεις:
- Αρρυθμίες
- Αναιμία
- Υπερθυρεοειδισμός
- Λοιμώξεις με υψηλό πυρετό
- Νεφροπάθεια
Ενδείξεις και εξετάσεις
Η φυσική εξέταση μπορεί να αποκαλύψει:
- Υγρό γύρω από τους πνεύμονες (πλευρική διάχυση)
- Ανώμαλο καρδιακό παλμό
- Πρησμένα πόδια (οίδημα)
- Διεσταλμένες φλέβες στον λαιμό
- Διόγκωση του συκωτιού
Στην ακρόαση με το στηθοσκόπιο μπορεί να ακούγονται κροταλίσματα από τους πνεύμονες ή ανώμαλοι καρδιακοί ήχοι.
Οι ακόλουθες εξετάσεις γίνονται για να διαπιστωθεί κατά πόσον υπάρχει διόγκωση της καρδιάς, μειωμένη καρδιακή λειτουργία, ή συμφόρηση των πνευμόνων:
- Ακτινογραφία θώρακα
- Ηλεκτροκαρδιογράφημα
- Ηχοκαρδιογράφημα
- Τεστ αντοχής καρδιάς
- Αξονική τομογραφία καρδιάς
- Καθετηριασμός καρδιάς
- Mαγνητική τομογραφία καρδιάς
- Σπινθηρογράφημα καρδιάς
Η πάθηση μπορεί επίσης να αλλοιώσει τα αποτελέσματα των εξής εξετάσεων:
- Χημεία αίματος
- Αζωτο ουρίας αίματος
- Γενική εξέταση αίματος
- Κρεατινίνη
- Εκκαθάριση κρεατινίνης
- Ηπατικές δοκιμασίες
- Εξέταση αίματος για ουρικό οξύ
- Επίπεδα νατρίου στην εξέταση αίματος
- Ανάλυση ούρων
- Επίπεδα νατρίου στην εξέταση ούρων
Θεραπεία
Εάν πάσχετε από καρδιακή ανεπάρκεια, ο γιατρός σας θα σας παρακολουθεί τακτικά. Πρέπει να σας βλέπει τουλάχιστον κάθε 3 έως 6 μήνες, ενώ παράλληλα πρέπει να κάνετε εξετάσεις προκειμένου και να ελέγχετε τη λειτουργία της καρδιάς. Για παράδειγμα, το υπερηχογράφημα της καρδιάς (ηχωκαρδιογράφημα) γίνεται τακτικά για να ελεγχθεί πόσο καλά αντλεί το αίμα η καρδιά σας σε κάθε χτύπο.
Θα πρέπει όμως και οι ίδιοι να ελέγχεστε προσεκτικά και να βοηθάτε στην αντιμετώπιση της πάθησής σας. Ένας σημαντικός παράγοντας είναι να παρακολουθείτε το βάρος σας σε καθημερινή βάση. Η αύξηση βάρους μπορεί να αποτελεί ένδειξη ότι κάνετε κατακράτηση υγρών και η ανεπάρκεια της καρδιάς σας επιδεινώνεται. Μην παραλείπετε να ζυγίζεστε καθημερινά, στην ίδια πάντα ζυγαριά, με λίγα ή καθόλου ρούχα.
Άλλα σημαντικά μέτρα που πρέπει να παίρνετε:
- Παίρνετε τα φάρμακά σας σύμφωνα με τις οδηγίες του γιατρού. Εχετε πάντα μαζί σας μια λίστα με τα φάρμακα που παίρνετε, οπουδήποτε κι αν πηγαίνετε.
- Περιορίστε το αλάτι στα φαγητά.
- Μην καπνίζετε.
- Να ασκήστε συστηματικά. Μπορείτε για παράδειγμα να περπατάτε ή να γυμνάζεστε με ποδήλατο. Ο γιατρός σας μπορεί να σας συστήσει ένα ασφαλές και αποτελεσματικό πρόγραμμα άσκησης ανάλογα με το στάδιο της ανεπάρκειάς σας και με τα αποτελέσματα των εξετάσεων που κάνετε για τον έλεγχο της αντοχής και της γενικότερης λειτουργίας της καρδιάς σας. Μην ασκήστε τις ημέρες που το βάρος σας έχει αυξηθεί από κατακράτηση υγρών ή δεν αισθάνεστε καλά.
- Χάστε βάρος εάν είστε υπέρβαροι.
- Να αναπαύεστε αρκετά γενικά, αλλά και ειδικά μετά από άσκηση, γεύμα ή άλλες δραστηριότητες. Αυτό επιτρέπει και στην καρδιά σας να ξεκουραστεί. Εχετε όσο μπορείτε τα πόδια σας ανυψωμένα ώστε να μειώνεται το πρήξιμο.
Μερικές συμβουλές για τη μείωση της κατανάλωσης αλατιού και νατρίου:
- Ψάξτε στις ετικέτες των τροφίμων για ενδείξεις όπως ‘χαμηλό σε νάτριο’ ‘δεν περιέχει νάτριο’ ‘χωρίς την προσθήκη αλατιού’ ή ‘ανάλατο’ Ελέγξτε τη συνολική περιεκτικότητα σε νάτριο στις ετικέτες τροφίμων. Να είστε ιδιαίτερα προσεκτικοί με τα κονσερβοποιημένα, τυποποιημένα και κατεψυγμένα τρόφιμα. Ένας διατροφολόγος μπορεί να σας εξηγήσει πώς να ‘διαβάζετε’ αυτές τις ετικέτες.
- Μην χρησιμοποιείτε αλάτι στο μαγείρεμα ούτε να το προσθέτετε μετά στο φαγητό σας. Για καλύτερη γεύση, προτιμήστε το πιπέρι, το σκόρδο, το λεμόνι, ή άλλα καρυκεύματα. Να είστε προσεκτικοί στα τυποποιημένα μίγματα καρυκευμάτων, διότι αυτά συχνά περιέχουν αλάτι ή προϊόντα αλατιού (όπως το γλουταμινικό μονονάτριο - MSG).
- Αποφύγετε τα τρόφιμα υψηλής περιεκτικότητας σε νάτριο, όπως οι αντζούγιες, τα κρέατα (ιδιαίτερα τα αλλαντικά, μπέικον, χοτ-ντογκ, λουκάνικα, ζαμπόν, σαλάμια), τα καρύδια, τις ελιές, τα τουρσιά, το σουκρούτ (λάχανο τουρσί), τη σόγια και τη σάλτσα Worcestershire, τον χυμό ντομάτας και άλλων λαχανικών, καθώς και τα τυριά.
- Προσέχετε ιδιαίτερα όταν τρώτε έξω. Περιοριστείτε αυστηρά σε φαγητά της σχάρας ή του φούρνου, βραστά ή στον ατμό, χωρίς προσθήκη αλατιού, σάλτσας ή τυριού.
- Χρησιμοποιείτε λάδι και ξύδι στις σαλάτες και όχι τις έτοιμες σάλτσες.
- Για επιδόρπιο προτιμήστε φρέσκα φρούτα ή σορμπέ.
Ο γιατρός σας πιθανότατα θα σας συστήσει κάποιο από τα ακόλουθα φάρμακα:
- Αναστολείς ΜΕΑ όπως η καπτοπρίλη, η εναλαπρίλη, η λισινοπρίλη και η ραμιπρίλη που διαστέλλουν τα αιμοφόρα αγγεία και μειώνουν το έργο της καρδιάς
- Διουρητικά συμπεριλαμβανομένης της υδροχλωροθειαζίδης, της χλωρδαλιδόνης, της χλωροθειαζίδης, της φουροσεμίδης, της τορσεμίδης της μπουμετανίδης και της σπιρινολακτόνης, που βοηθούν το σώμα να αποβάλει τα υγρά και το αλάτι (νάτριο)
- Γλυκοσίδες της δακτυλίτιδας, που αυξάνουν τη δυνατότητα του καρδιακού μυός να συστέλλεται κανονικά και βοηθούν στην αντιμετώπιση ορισμένων διαταραχών του ρυθμού της καρδιάς
- Ανταγωνιστές των υποδοχέων της αγγειοτασίνης, όπως η λοσαρτάνη και η καντεσαρτάνη, που απομειώνουν το έργο της καρδιάς. Αυτή η κατηγορία φαρμάκων είναι ιδιαίτερα σημαντική για όσους έχουν δυσανεξία στους αναστολείς ΜΕΑ
- Β-αναστολείς όπως η καρβεδιλόλη και η μεταπρολόλη, που είναι ιδιαίτερα χρήσιμοι για άτομα με ιστορικό στεφανιαίας νόσου
Ορισμένα φάρμακα μπορεί να επιδεινώσουν την καρδιακή ανεπάρκεια και πρέπει να αποφεύγονται. Σε αυτά περιλαμβάνονται τα μη στεροειδή αντιφλεγμονώδη φάρμακα, οι θειαζολιδινεδιόνες, η μετφορμίνη, η σιλοζταζόλη, οι αναστολείς της φωσφοδιεστεράσης 5 (PDE-5) (σιλδεναφίλη, βαρδεναφίλη) και πολλά φάρμακα που χορηγούνται για τις αρρυθμίες.
Η αντικατάσταση βαλβίδων ή η χειρουργική τεχνική στεφανιαίας παράκαμψης (by pass) και η αγγειοπλαστική μπορούν να βοηθήσουν ορισμένους ασθενείς με καρδιακή ανεπάρκεια.
Για ορισμένους ασθενείς συστήνονται οι ακόλουθες συσκευές:
- Μονός ή διπλός βηματοδότης θαλάμου - που βοηθά τον αργό καρδιακό παλμό ή άλλα προβλήματα των μηχανισμών σηματοδότησης της καρδιάς
- Αμφικοιλιακός βηματοδότης - που βοηθά τη συστολή αριστερής και δεξιάς πλευράς της καρδιάς ταυτοχρόνως
- Εμφυτεύσιμος καρδιομετατροπέας-απινιδωτής - που διορθώνει ή αποτρέπει τις οξείες αρρυθμίες
Η οξεία καρδιακή ανεπάρκεια ίσως απαιτήσει τις ακόλουθες θεραπείες:
- Δια-αορτική αντλία με μπαλονάκι (IABP), μια συσκευή που τοποθετείται προσωρινά στην αορτή
- Συσκευή υποστήριξης αριστερής κοιλίας (LVAD), η οποία αναλαμβάνει το ρόλο της καρδιάς με την άντληση του αίματος από την καρδιά στην αορτή. Εφαρμόζεται συχνότερα στους ασθενείς που πρόκειται να κάνουν μεταμόσχευση καρδιάς.
Σημείωση: Αυτές οι συσκευές μπορεί μεν να σώζουν ζωές αλλά δεν αποτελούν μόνιμες λύσεις. Οι ασθενείς που αποκτούν εξάρτηση στην κυκλοφοριακή υποστήριξη, θα χρειαστούν μεταμόσχευση καρδιάς.
Τα συμπτώματα καρδιακής ανεπάρκειας μπορεί να βελτιωθούν με τον αμφικοιλιακό βηματοδότη ή με θεραπεία καρδιακού επανασυγχρονισμού. Συμβουλευτείτε τον γιατρό σας εάν η θεραπεία αυτή είναι κατάλληλη για την περίπτωσή σας.
Πρόγνωση
Η καρδιακή ανεπάρκεια είναι μια σοβαρή πάθηση. Είναι συνήθως μια χρόνια ασθένεια, η οποία μπορεί να επιδεινωθεί μετά από κάποια λοίμωξη ή από φυσικό στρες. Πολλές μορφές καρδιακής ανεπάρκειας μπορούν να αντιμετωπιστούν με φάρμακα, αλλαγές στον τρόπο ζωής και θεραπεία της οποιασδήποτε συνυπάρχουσας ασθένειας.
Επιπλοκές
- Αρρυθμίες (μπορεί να είναι θανατηφόρες)
- Πνευμονικό οίδημα
- Ολική καρδιακή ανεπάρκεια (κυκλοφοριακή κατάρρευση)
Πιθανές παρενέργειες των φαρμάκων είναι:
- Βήχας
- Τοξικότητα δακτυλίτιδας
- Γαστρεντερικές διαταραχές (όπως ναυτία, καούρα, διάρροια)
- Πονοκέφαλος
- Ζαλάδα και λιποθυμία
- Χαμηλή αρτηριακή πίεση
- Ερυθηματώδης λύκος
- Κράμπες
Πότε να επικοινωνήσετε με τον γιατρό σας
Καλέστε τον γιατρό σας αν νιώθετε αδυναμία, έχετε βήχα που χειροτερεύει ή πολύ σάλιο ή ξαφνική αύξηση βάρους ή πρήξιμο ή άλλα νέα ή ανεξήγητα συμπτώματα.
Πηγαίνετε στα επείγοντα περιστατικά νοσοκομείου ή καλέστε το 166 εάν νιώθετε έντονο πόνο στο στήθος, τάση λιποθυμίας, ή η καρδιά σας χτυπάει ανώμαλα (ιδιαίτερα αν ο γρήγορος και ανώμαλος καρδιακός ρυθμός συνοδεύεται και από άλλα συμπτώματα).
Πρόληψη
Ακολουθήστε τις οδηγίες θεραπείας που σας συνέστησε ο γιατρός σας και παίρνετε όλα τα φάρμακα σύμφωνα με τις οδηγίες. Εχετε υπό έλεγχο την αρτηριακή σας πίεση, τον καρδιακό ρυθμό και τη χοληστερίνη σας, όπως συστήνει ο γιατρός σας, περιλαμβάνοντας τακτική άσκηση, ειδική διατροφή και φάρμακα.
Άλλα σημαντικά μέτρα θεραπείας:
- Μην καπνίζετε.
- Μην πίνετε αλκοόλ.
- Μειώστε το αλάτι.
- Σωματική άσκηση, σύμφωνα με τις οδηγίες του γιατρού σας.
Καρκίνος πνεύμονος - Μη μικροκυτταρικός
Ορισμός
Ο μη- μικροκυτταρικός καρκίνος του πνεύμονα αποτελεί τον πλέον συνήθη τύπο καρκίνου των πνευμόνων.
Υπάρχουν 3 τύποι μη- μικροκυτταρικού καρκίνου του πνεύμονα:
- αδενοκαρκινώματα, συνήθως έχουν περιφερική εντόπιση
- καρκινώματα από πλακώδη κύτταρα, συνήθως εντοπίζονται κεντρικά σε κάποιον βρόγχο
- μεγαλοκυτταρικά καρκινώματα, μπορούν να εμφανισθούν σε οποιοδήποτε τμήμα του πνεύμονα. Έχουν την τάση να αναπτύσσονται και να επεκτείνονται ταχύτερα από τους άλλους δύο τύπους.
Εναλλακτικές ονομασίες
Αδενοκαρκίνωμα του πνεύμονα, καρκίνωμα του πνεύμονα από πλακώδη κύτταρα, πλακώδες καρκίνωμα του πνεύμονα.
Δείτε επίσης
Αίτια, επίπτωση, και παράγοντες κινδύνου
Το κάπνισμα σχετίζεται με την πρόκληση των πλείστων περιπτώσεων καρκίνου του πνεύμονα. Ο κίνδυνος εξαρτάται από τον αριθμό των σιγαρέττων που καπνίζει το άτομο ημερησίως, καθώς και το συνολικό χρονικό διάστημα που είναι καπνιστής. Το παθητικό κάπνισμα αυξάνει, επίσης, τον κίνδυνο ανάπτυξης καρκίνου του πνεύμονα. Ωστόσο, άτομα που δεν καπνίζουν, ή δεν έχουν ποτέ καπνίσει μπορεί να προσβληθούν από τη νόσο.
Μακροχρόνιες έρευνες έδειξαν ότι το κάπνισμα κάνναβης ενδέχεται να ευνοεί την ανάπτυξη των καρκινικών κυττάρων, ωστόσο δεν υπάρχει σαφής συσχέτιση ανάμεσα στη δραστική ουσία και την εκδήλωση καρκίνου του πνεύμονα.
Τα υψηλά επίπεδα ατμοσφαιρικής ρύπανσης και η κατανάλωση νερού με υψηλή περιεκτικότητα σε αρσενικό αυξάνουν τον κίνδυνο εμφάνισης καρκίνου του πνεύμονα. Ανάλογη επίδραση έχει και η ακτινοβόληση της περιοχής του θώρακα.
Η επαγγελματική έκθεση στους ακόλουθους καρκινογόνους παράγοντες επίσης αυξάνει τον κίνδυνο εμφάνισης της νόσου:
- αμίαντος
- προϊόντα που περιέχουν χλωρίδια κα φορμαλδεΰδη
- ορισμένα κράματα, βαφές, χρωστικές, και συντηρητικές ουσίες
Συμπτώματα
Ο καρκίνος του πνεύμονα σε πρώιμο στάδιο ενδέχεται να μην προκαλεί την εκδήλωση συμπτωμάτων. Στα συμπτώματα που χρήζουν προσοχής περιλαμβάνονται:
- επίμονος βήχας
- αιματηρά πτύελα
- δύσπνοια
- συριγμός
- θωρακικός πόνος
- ανορεξία
- ακούσια απώλεια βάρους
- αίσθημα κόπωσης, καταβολή
Πρόσθετα συμπτώματα αποτελούν τα ακόλουθα:
- αδυναμία
- δυσκαταποσία
- πληκτροδακτυλία
- πόνος στις αρθρώσεις
- βράγχος φωνής ή βραχνάδα
- οίδημα στην περιοχή του προσώπου
- βλεφαρόπτωση
- πόνος ή ευαισθησία στα οστά
- πόνος ή αδυναμία στην περιοχή του ώμου
Σημείωση: αυτά τα συμπτώματα μπορεί να οφείλονται σε άλλες, λιγότερο σοβαρές νόσους. Είναι μείζονος σημασίας να επικοινωνήσετε με τον ιατρό σας.
Σημεία και διαγνωστικός έλεγχος
Ο ιατρός θα προβεί στη λήψη ιατρικού ιστορικού και θα εξετάσει κλινικά τον ασθενή.
Κατά την ακρόαση των πνευμόνων με χρήση στηθοσκοπίου ενδέχεται να διαπιστωθεί η ύπαρξη υγρού στους πνεύμονες.
Εξετάσεις που χρησιμοποιούνται για τη διάγνωση του καρκίνου του πνεύμονα καθώς και για τη διερεύνηση ενδεχόμενης διασποράς του, περιλαμβάνουν:
- ακτινογραφία θώρακος
- γενική αίματος
- κυτταρολογική εξέταση πτυέλων για την αναζήτηση καρκινικών κυττάρων
- σπινθηρογράφημα οστών
- υπολογιστική τομογραφία (αξονική) θώρακος
- μαγνητική τομογραφία θώρακος
- τομογραφία εκπομπής ποζιτρονίων
- θωρακοκέντηση
Σε ορισμένες περιπτώσεις ενδέχεται να απαιτηθεί η λήψη ιστικού δείγματος από τους πνεύμονες για την εξέτασή του με το μικροσκόπιο. Η διαδικασία αυτή ονομάζεται βιοψία. Υπάρχουν διάφοροι τρόποι που μπορεί αυτή να πραγματοποιηθεί:
- βιοψία σε συνδυασμό με βρογχοσκόπηση
- διαδερμική αναρρόφηση δια βελόνης
- βιοψία κατευθυνόμενη με υπολογιστική τομογραφία
- μεσοθωρακοσκόπηση με βιοψία
- ανοικτή βιοψία πνεύμονα
- διοισοφάγειο υπερηχογράφημα με λήψη βοψίας
Στην περίπτωση που η βιοψία αποκαλύψει την ύπαρξη καρκίνου του πνεύμονα, θα πραγματοποιηθούν περισσότερες απεικονιστικές δοκιμασίες προκειμένου να γίνει η σταδιοποίηση της νόσου. Το στάδιο της νόσου αντιπροσωπεύει το μέγεθος του όγκου και το βαθμό επέκτασής του. Ο μη- μικροκυτταρικός καρκίνος του πνεύμονα ταξινομείται σε 5 στάδια:
- στάδιο 0 – η νόσος περιορίζεται στο αναπνευστικό επιθήλιο ( καρκίνωμα in situ)
- στάδιο Ι – ο καρκινικός όγκος έχει μικρό μέγεθος και δεν εμφανίζει μετάσταση σε επιχώριους λεμφαδένες
- στάδιο ΙΙ – ο καρκινικός όγκος εμφανίζει μετάσταση σε λεμφαδένες πλησίον της πρωτοπαθούς βλάβης
- στάδιο ΙΙΙ – η νόσος εμφανίζει διασπορά στους παρακείμενους ιστούς ή υπάρχει μετάσταση σε απομακρυσμένους λεμφαδένες
- στάδιο ΙV – η νόσος εμφανίζει διασπορά σε άλλα όργανα του σώματος, όπως στον έτερο πνεύμονα, τον εγκέφαλο, ή το ήπαρ
Θεραπεία
Υπάρχουν διάφοροι τύποι θεραπευτικής αγωγής για τον μη- μικροκυτταρικό καρκίνο του πνεύμονα. Το εκάστοτε θεραπευτικό σχήμα εξαρτάται από το στάδιο της νόσου.
Η χειρουργική παρέμβαση αποτελεί συνήθως τη θεραπευτική αντιμετώπιση πρώτης γραμμής για τον μη- μικροκυτταρικό καρκίνο του πνεύμονα, όταν αυτός δεν εμφανίζει διασπορά πέρα από τους επιχώριους λεμφαδένες. Η χειρουργική εξαίρεση ενδέχεται να αφορά:
- σε έναν λοβό του πνεύμονα (λοβεκτομή)
- σε ένα περιορισμένο τμήμα του πνεύμονα (σφηνοειδής εκτομή ή τμηματεκτομή)
- σε ολόκληρο τον πνεύμονα (πνευμονεκτομή)
Ορισμένοι ασθενείς ενδέχεται να χρειασθούν την εφαρμογή χημειοθεραπευτικής αγωγής. Η χημειοθεραπεία χρησιμοποιεί αντινεοπλασματικά φάρμακα που σκοτώνουν τα υπάρχοντα καρκινικά κύτταρα και αναστέλλουν την ανάπτυξη νέων.
- η χημειοθεραπεία συχνά εφαρμόζεται ως μονοθεραπεία σε καρκίνο που εμφανίζει απομακρυσμένες μεταστάσεις (στάδιο IV)
- ενδέχεται να χορηγηθεί προεγχειρητικά ή πριν την εφαρμογή ακτινοθεραπείας προκειμένου να ενισχυθεί το θεραπευτικό αποτέλεσμα
- μπορεί να χορηγηθεί μετεγχειρητικά (συμπληρωματική θεραπεία) για να εξαλείψει εναπομείνασες εστίες καρκίνου
Η ακτινοθεραπεία περιλαμβάνει τη χρήση ακτίνων-Χ υψηλής ισχύος καθώς και άλλων μορφών ακτινοβολίας για την καταστροφή των καρκινικών κυττάρων. Αυτή μπορεί να εφαρμοσθεί συνδυαστικά με χημειοθεραπευτικά σχήματα σε ανεγχείρητες περιπτώσεις.
Οι ακόλουθες θεραπευτικές μέθοδοι χρησιμοποιούνται κυρίως παρηγορητικά σε ασθενείς με μη- μικροκυτταρικό καρκίνο του πνεύμονα:
- θεραπεία Laser – μια λεπτή δέσμη φωτός καυτηριάζει και καταστρέφει τα καρκινά κύτταρα
- φωτοδυναμική θεραπεία – το αντικαρκινικό φάρμακο ενεργοποιείται με την επίδραση φωτός
Πρόγνωση
Η πρόβλεψη για την έκβαση της νόσου ποικίλλει ευρέως. Συνήθως, ο μη- μικροκυτταρικός καρκίνος του πνεύμονα αναπτύσσεται βραδέως και επιφέρει την εμφάνιση πενιχρών ή καθόλου συμπτωμάτων μέχρι τα όψιμα στάδιά του. Ωστόσο, σε ορισμένες περιπτώσεις, μπορεί να καταστεί ιδιαίτερα επιθετικός και να οδηγήσει τον ασθενή ταχέως στον θάνατο. Η νόσος ενδέχεται να επεκταθεί σε διάφορα τμήματα του σώματος, συμπεριλαμβανομένων των οστών, του ήπατος, του λεπτού εντέρου, και του εγκεφάλου.
Η εφαρμογή χημειοθεραπείας έχει αποδειχθεί ότι παρατείνει την επιβίωση και βελτιώνει την ποιότητα της ζωής σε ορισμένους ασθενείς με νόσο σταδίου IV.
Τα ποσοστά ίασης σχετίζονται με το στάδιο και την εγχειρησιμότητα του καρκίνου.
- νόσοι σταδίου Ι και ΙΙ μπορούν να ιαθούν με εφαρμογή χειρουργικής θεραπείας, σχεδόν σε περισσότερες από το 50% των περιπτώσεων.
- νόσος σταδίου ΙΙΙ μπορεί να ιαθεί σε ορισμένες περιπτώσεις, ωστόσο τα ποσοστά επιβίωσης είναι πολύ χαμηλότερα από εκείνα των πρωιμότερων σταδίων του μη- μικροκυτταρικού καρκίνου του πνεύμονα.
- ασθενείς με νόσο σταδίου ΙV εμφανίζουν πολύ χαμηλά ποσοστά ίασης. Στόχος των εφαρμοζόμενων θεραπειών αποτελεί η παράταση της επιβίωσης και η βελτίωση της ποιότητας ζωής.
Επιπλοκές
- διασπορά της νόσου εκτός της πρωτοπαθούς εστίας στον πνεύμονα
- ανεπιθύμητες ενέργειες από τη χειρουργική επέμβαση, τη χημειοθεραπεία, ή την ακτινοθεραπεία
Πρόληψη
Διακόψτε το κάπνισμα. Άτομα που στο παρελθόν υπήρξαν καπνιστές έχουν αυξημένο κίνδυνο εμφάνισης καρκίνου του πνεύμονα για περισσότερα από 20 έτη αφότου διέκοψαν το κάπνισμα. Ωστόσο, ο κίνδυνος αυτός μειώνεται σημαντικά στο πρώτο έτος μετά τη διακοπή του καπνίσματος, ωστε τα οφέλη από αυτή να είναι σημαντικά ακόμη και σε προχωρημένες ηλικίες.
Αποφεύγετε το παθητικό κάπνισμα.
Η διατροφή σας να είναι πλούσια σε φρούτα και λαχανικά.
Η διενέργεια προσυμπτωματικού ελέγχου για τον καρκίνο του πνεύμονα δεν συστήνεται. Πληθώρα μελετών έχουν καταλήξει στο συμπέρασμα ότι αυτός δεν συνεισφέρει στην αύξηση των πιθανοτήτων ίασης από τη νόσο.
Οι πληροφορίες που περιέχονται στο www.eumedline.eu έχουν σαν μοναδικό σκοπό την ενημέρωση και δεν αποτελούν πρόταση για οποιαδήποτε ιατρική-διαγνωστική εξέταση ή θεραπεία. Προτείνεται τα ανωτέρω να γίνονται σε συνεννόηση με τον γιατρό σας η άλλους επαγγελματίες υγείας.
Η ιατρική είναι μια συνεχώς μεταβαλλόμενη επιστήμη και η θεραπεία δεν είναι πάντα σαφώς καθορισμένη. Η νέα έρευνα αλλάζει καθημερινά τις διαγνωστικές και θεραπευτικές ενδείξεις. Το euMEDLINE προσπαθεί να παρέχει ενημερωμένες και ακριβείς πληροφορίες που είναι αποδεκτές γενικά μέσα στα ιατρικά πρότυπα κατά την διάρκεια της δημοσίευσης. Εντούτοις, δεδομένου ότι η ιατρική επιστήμη αλλάζει συνεχώς και το ανθρώπινο λάθος είναι πάντα δυνατό, το euMEDLINE δεν μπορεί να διαβεβαιώσει ότι οι πληροφορίες που περιέχονται σε αυτό είναι ακριβείς ή πλήρεις, ούτε είναι υπεύθυνο για τυχόν παραλείψεις, λάθη ή για τα αποτελέσματα της χρησιμοποίησης αυτών των πληροφοριών.
Ο αναγνώστης πρέπει να επιβεβαιώσει τις πληροφορίες που περιέχονται στο euMEDLINE από άλλες πηγές πριν από τη χρήση και ιδιαίτερα από τους επαγγελματίες υγείας. Ειδικότερα, όλες οι δόσεις, οι ενδείξεις, και οι αντενδείξεις των φαρμάκων πρέπει να επιβεβαιωθούν στο πληροφοριακό ένθετο των συσκευασιών των φαρμάκων. Η χρήση των εμπορικών ονομασιών των φαρμάκων γίνεται αποκλειστικά για ενημερωτικούς-πληροφοριακούς λόγους και δεν υποδηλώνει μεροληψία υπέρ αυτών.
Το euMEDLINE δεν μπορεί να θεωρηθεί υπεύθυνο, άμεσα ή έμμεσα, για τη ζημιά ή την επιπλοκή που μπορεί να προκύψει με την εφαρμογή των πληροφοριών που περιέχονται στις σελίδες του. Για κάθε απορία επικοινωνήστε μαζί μας μέσω e-mail.


















