Πιθανές παθήσεις για το σύμπτωμα: Ναυτία
Αναζήτηση Συμπτωμάτων:

Γαστρίτιδα
Ορισμός
Γαστρίτιδα είναι η φλεγμονή (ερεθισμός και πρήξιμο) του βλεννογόνου του στομάχου.
Αιτίες, περιστατικά και παράγοντες κινδύνου
Υπάρχουν πολλές αιτίες που δημιουργούν γαστρίτιδα. Οι συνηθέστερες είναι:
• Η διάβρωση (απώλεια) του προστατευτικού στρώματος του βλεννογόνου του στομάχου
• Η μόλυνση του στομάχου από ένα βακτηρίδιο που ονομάζεται ελικοβακτηρίδιο του πυλωρού (Ηelicobacter pylori)
• Φάρμακα όπως η ασπιρίνη ή άλλα μη στερινοειδή αντιφλεγμονώδη (NSAIDs)
• Το κάπνισμα
Λιγότερες συχνές αιτίες είναι:
• Αυτοάνοσες διαταραχές (όπως η κακοήθης αναιμία)
• Επιστροφή χολής στο στομάχι
• Κατάποση καυστικών ή διαβρωτικών ουσιών (όπως τα δηλητήρια)
• Αυξημένη παραγωγή οξέος από το στομάχι
• Ιογενής μόλυνση, ιδιαίτερα σε ανθρώπους με αδύναμο ανοσοποιητικό σύστημα
Η γαστρίτιδα μπορεί να διαρκέσει για σύντομο χρονικό διάστημα (οξεία γαστρίτιδα) ή από μήνες μέχρι χρόνια (χρόνια γαστρίτιδα).
Συμπτώματα
• Πόνος στην κοιλιακή χώρα
• Δυσπεψία
• Σκούρα κόπρανα
• Απώλεια της όρεξης
• Ναυτία
• Εμετοί
• Εμετοί με αίμα ή εμετοί που μοιάζουν με αλεσμένο καφέ
Σημάδια και εξετάσεις
Οι διαγνωστικές εξετάσεις ποικίλλουν ανάλογα με την αιτία της νόσου. Είναι πιθανόν να ζητηθούν ακτινογραφία του άνω πεπτικού συστήματος, γαστροσκόπηση ή άλλες εξετάσεις.
Θεραπεία
Η θεραπεία εξαρτάται από την αιτία της νόσου. Κάποιες αιτίες εξαφανίζονται με τον χρόνο. Μπορεί να συσταθούν φάρμακα που ουδετεροποιούν τα οξέα του στομάχου ή μειώνουν την έκκρισή τους.
Πρόγνωση
Η εξέλιξη εξαρτάται από την αιτία αλλά συνήθως είναι καλή.
Επιπλοκές
Δείτε τον συγκεκριμένο τύπο γαστρίτιδας.
Συμβουλευτείτε τον γιατρό σας
Συμβουλευτείτε τον γιατρό σας αν εμφανίσετε συμπτώματα γαστρίτιδας.
Πρόληψη
Αποφύγετε μακροχρόνια χρήση ερεθιστικών ουσιών (όπως η ασπιρίνη, τα αντιφλεγμονώδη φάρμακα ή το αλκοόλ).
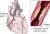
Ασταθής στηθάγχη
Ορισμός
Η ασταθής στηθάγχη είναι μια κατάσταση κατά την οποία η παροχή αίματος και οξυγόνου στο μυοκάρδιο είναι ανεπαρκής. Αποτελεί προοίμιο εμφράγματος του μυοκαρδίου. Οι περισσότεροι ασθενείς βιώνουν ένα αίσθημα θωρακικής δυσφορίας ή δύσπνοια.
Δείτε επίσης:
- Σταθερή στηθάγχη
Εναλλακτικές ονομασίες
Επιδεινούμενη στηθάγχη, στηθάγχη πρόσφατης έναρξης, στηθάγχη-ασταθής, προοδευτική στηθάγχη.
Αίτια, επίπτωση, και παράγοντες κινδύνου
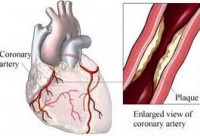
Η νόσος των στεφανιαίων αρτηριών οφειλόμενη σε αθηροσκλήρωση αποτελεί μακράν το συχνότερο αίτιο ασταθούς στηθάγχης. Η αθηροσκλήρωση είναι η ανάπτυξη λιπώδους υλικού, που ονομάζεται αθηρωματική πλάκα, στο τοίχωμα των αρτηριών. Αυτή καθιστά τις αρτηρίες λιγότερο ελαστικές και επιφέρει τη στένωσή τους, με αποτέλεσμα να παρακωλύεται η αιματική ροή προς την καρδιά και να προκαλείται θωρακικός πόνος.
Αρχικά, η στηθάγχη μπορεί να θεωρηθεί σταθερή. Ο θωρακικός πόνος εκλύεται μόνο με τη σωματική προσπάθεια ή την ψυχική φόρτιση, ενώ δε μεταβάλλεται σημαντικά σε συχνότητα ή ένταση με την πάροδο του χρόνου. Η ασταθής στηθάγχη χαρακτηρίζεται από θωρακικό πόνο που είναι αιφνίδιος και προοδευτικά επιδεινούμενος. Ο στηθαγχικός πόνος:
- εκδηλώνεται χωρίς εκλυτικό αίτιο (για παράδειγμα , μπορεί να σας ξυπνήσει από τον ύπνο σας),
- διαρκεί περισσότερο από 15-20 λεπτά,
- ανταποκρίνεται πτωχά στα νιτρώδη (π.χ. νιτρογλυκερίνη),
- ενδέχεται να συνοδεύεται από πτώση της αρτηριακής πίεσης ή σημαντική δύσπνοια.
Οι ασθενείς με ασταθή στηθάγχη έχουν αυξημένο κίνδυνο εμφάνισης οξέος εμφράγματος του μυοκαρδίου.
Ο σπασμός των στεφανιαίων αρτηριών αποτελεί σπάνια αιτία στηθάγχης.
Στους παράγοντες κινδύνου για στεφανιαία νόσο περιλαμβάνονται:
- το άρρεν φύλο
- ο σακχαρώδης διαβήτης
- η προχωρημένη ηλικία
- το οικογενειακό ιστορικό στεφανιαίας νόσου, για συγγενή πρώτου βαθμού σε ηλικία μικρότερη των 50 ετών
- η υπέρταση
- τα υψηλά επίπεδα LDL χοληστερόλης
- τα χαμηλά επίπεδα HDL χοληστερόλης
- η έλλειψη σωματικής άσκησης
- το κάπνισμα
- η παχυσαρκία
Συμπτώματα
Στα συμπτώματα περιλαμβάνονται:
• Αιφνίδιος θωρακικός πόνος που μπορεί να επεκτείνεται στον ώμο, το χέρι, την κάτω γνάθο, τον τράχηλο, την πλάτη, ή άλλη περιοχή του σώματος.
• Πόνος που περιγράφεται σαν σφίξιμο, συμπίεση, κάψιμο, ασφυξία, ή θωρακική δυσφορία.
• Πόνος που συμβαίνει σε ηρεμία και δεν υποχωρεί εύκολα με τη χορήγηση φαρμάκων (νιτρώδη).
Αν πάσχετε ήδη από σταθερή στηθάγχη, μπορεί αυτή να εξελίσσεται σε ασταθή στην περίπτωση που ο στηθαγχικός πόνος:
• αρχίζει να αλλάζει ως προς το χαρακτήρα και την ένταση,
• διαρκεί περισσότερο από 15-20 λεπτά,
• συμβαίνει σε διάφορες χρονικές στιγμές.
Σημεία και διαγνωστικές εξετάσεις
Ο ιατρός θα πραγματοποιήσει πλήρη φυσική εξέταση και θα ελέγξει την αρτηριακή σας πίεση. Ενδέχεται να ακροασθεί, με τη χρήση στηθοσκοπίου, μη φυσιολογικούς ήχους, όπως κάποιο καρδιακό φύσημα ή ακανόνιστο καρδιακό σφυγμό.
Οι διαγνωστικές εξετάσεις για τη στηθάγχη περιλαμβάνουν:
• Αιματολογικές εξετάσεις για τον έλεγχο των επιπέδων κρεατινικής φωσφοκινάσης (CPK), μυοσφαρίνης, και τροπονίνης I και Τ (δείκτες βλάβης του μυοκαρδίου)
• Ηλεκτροκαρδιογράφημα
• Ηχοκαρδιογράφημα
• Δοκιμασίες κοπώσεως, επαγόμενες με άσκηση (π.χ. βάδιση σε κυλιόμενο τάπητα) ή με χορήγηση φαρμάκων (αδενοσίνη, δοβουταμίνη), χωρίς απεικόνιση της καρδιάς ή με απεικόνιση (δοκιμασία κοπώσεως με σπινθηρογράφημα ή ηχωκαρδιογράφημα)
• Υπολογιστική (αξονική) τομογραφία καρδιάς
• Στεφανιογραφία ή αρτηριογραφία των στεφανιαίων αρτηριών (λήψη εικόνων των στεφανιαίων αρτηριών με τη χρήση ακτίνων Χ και σκιαγραφικής ουσίας), αποτελεί την εξέταση εκλογής για τη διάγνωση της στεφανιαίας νόσου.
Θεραπευτική αντιμετώπιση
Ο ιατρός ενδέχεται να συστήσει την εισαγωγή σας στο νοσοκομείο για την καλύτερη παρακολούθηση της κατάστασής σας και την πρόληψη επιπλοκών.
Αντιαιμοπεταλιακά φάρμακα χρησιμοποιούνται συχνά για τη θεραπευτική αντιμετώπιση και την πρόληψη της ασταθούς στηθάγχης. Σε αυτά περιλαμβάνονται η ασπιρίνη και η κλοπιδογρέλη. Τα δύο αυτά φάρμακα συχνά συγχορηγούνται. Η ασπιρίνη (και ενίοτε η κλοπιδογρέλη) μπορεί να μειώσει τον κίνδυνο οξέος εμφράγματος του μυοκαρδίου σε ορισμένους ασθενείς.
Κατά τη διάρκεια ενός επεισοδίου ασταθούς στηθάγχης, ενδεχομένως να σας χορηγηθεί ηπαρίνη και νιτρογλυκερίνη. Άλλες θεραπείες μπορεί να περιλαμβάνουν φάρμακα για τον έλεγχο της αρτηριακής πίεσης, του άγχους, των αρρυθμιών, και της χοληστερόλης (όπως κάποια στατίνη).
Συχνά όταν ένα αγγείο εμφανίζει στένωση ή απόφραξη, μπορεί να πραγματοποιηθεί αγγειοπλαστική και τοποθέτηση ενδαγγειακής πρόθεσης (stent) για τη διάνοιξη της αρτηρίας.
• Αγγειοπλαστική είναι μια διαδικασία διάνοιξης στενωμένων ή φραγμένων αγγείων που παρέχουν αίμα στην καρδιά.
• Η ενδαγγειακή πρόθεση (stent) για τις στεφανιαίες αρτηρίες είναι ένας μικρός, μεταλλικός, δικτυωτός σωλήνας που ανοίγει (διευρύνεται διαμετρικά) κατά την τοποθέτηση του στον αυλό του αγγείου. Συνήθως τοποθετείται μετά από αγγειοπλαστική. Συμβάλλει στην πρόληψη της επαναστένωσης και απόφραξης της αρτηρίας. Προς αυτήν την κατεύθυνση συνεισφέρουν και οι επικαλυμμένες με φάρμακα ενδαγγειακές προθέσεις (drug-eluting stents), γνωστές και ως φαρμακευτικά stents.
Η εγχείρηση αορτοστεφανιαίας παράκαμψης ενδέχεται να αποτελεί την ενδεδειγμένη θεραπεία για ορισμένους ασθενείς. Αυτό εξαρτάται από το ποιές και πόσες στεφανιαίες αρτηρίες έχουν στενωθεί, καθώς και το βαθμό στένωσής τους.
Πρόγνωση
Η πορεία της υγείας σας εξαρτάται από πλήθος παραγόντων. Σε αυτούς περιλαμβάνονται:
• η σοβαρότητα της στεφανιαίας νόσου,
• η σοβαρότητα του πιο πρόσφατου επεισοδίου ασταθούς στηθάγχης,
• το ιστορικό οξέος εμφράγματος του μυοκαρδίου,
• το είδος της φαρμακευτικής αγωγής που λαμβάνατε κατά την έναρξη του επεισοδίου ασταθούς στηθάγχης,
• η αντλητική ικανότητα του μυοκαρδίου.
Οι αρρυθμίες και η εκδήλωση οξέος εμφράγματος του μυοκαρδίου μπορούν να επιφέρουν αιφνίδιο θάνατο.
Επιπλοκές
Η ασταθής στηθάγχη ενδέχεται να οδηγήσει σε οξύ έμφραγμα του μυοκαρδίου.
Επικοινωνήστε με τον ιατρό σας
Επικοινωνήστε αμέσως με τον ιατρό σας αν αναπτύξετε συμπτώματα ασταθούς στηθάγχης.
Ζητήστε ιατρική συμβουλή αν εκδηλώσετε οποιοδήποτε σύμπτωμα στηθάγχης.
Αν θεωρείτε ότι βιώνετε οξύ έμφραγμα του μυοκαρδίου, αναζητήστε άμεση ιατρική αντιμετώπιση.
Πρόληψη
Αλλαγές στον τρόπο ζωής μπορούν συνεισφέρουν στην πρόληψη των επεισοδίων στηθάγχης. Ο ιατρός ενδέχεται να σας συστήσει:
• Να μειώσετε το βάρος σας αν είστε υπέρβαρος/η.
• Να διακόψετε το κάπνισμα.
Επίσης πρέπει να διατηρείτε υπό αυστηρό έλεγχο την αρτηριακή σας πίεση, ενδεχόμενο σακχαρώδη διαβήτη, και τα επίπεδα χοληστερόλης στο αίμα. Ορισμένες μελέτες έχουν δείξει ότι ακόμη και όχι ιδιαίτερα δραστικές αλλαγές στον τρόπο ζωής μπορούν να προλάβουν την επιδείνωση των στενώσεων στις αρτηρίες και ίσως να επιφέρουν τη βελτίωσή τους.
Αν έχετε έναν ή περισσότερους παράγοντες κινδύνου για καρδιοπάθεια, συζητήστε με τον ιατρό σας το ενδεχόμενο λήψης ασπιρίνης ή άλλων φαρμάκων για την πρόληψη οξέος εμφράγματος του μυοκαρδίου. Η χορήγηση ασπιρίνης (75-325 mg ημερησίως) ή κλοπιδογρέλης μπορεί να συμβάλλει στην πρόληψη οξέος εμφράγματος του μυοκαρδίου σε ορισμένους ασθενείς. Η θεραπεία με ασπιρίνη συστήνεται όταν το προσδοκώμενο όφελος υπερβαίνει τον κίνδυνο παρενεργειών από το γαστρεντερικό σύστημα.
Ισχαιμική μυοκαρδιοπάθεια
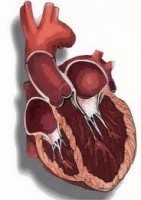
Ορισμός
Ισχαιμική μυοκαρδιοπάθεια είναι ένας όρος που χρησιμοποιούν οι γιατροί για να περιγράψουν ασθενείς που πάσχουν από συμφορητική καρδιακή ανεπάρκεια λόγω στεφανιαίας νόσου.
‘Ισχαιμική’ σημαίνει ότι ένα όργανο (όπως η καρδιά) δεν αιματώνεται και δεν οξυγονώνεται επαρκώς.
Δείτε επίσης:
• Στεφανιαία νόσος
• Καρδιακή ανεπάρκεια
Εναλλακτικοί ορισμοί
Ισχαιμική καρδιοπάθεια, Μυοκαρδιοπάθεια – Ισχαιμική
Αιτίες, περιστατικά και παράγοντες κινδύνου
Η ισχαιμική μυοκαρδιοπάθεια επέρχεται όταν οι αρτηρίες που τροφοδοτούν με αίμα και οξυγόνο την καρδιά φράζουν. Αυτό μπορεί να οφείλεται σε συσσώρευση χοληστερόλης και άλλων ουσιών, που ονομάζεται (αθηρωματική) πλάκα, στις αρτηρίες που τροφοδοτούν τους μυϊκούς ιστούς της καρδιάς με οξυγόνο. Συν τω χρόνω, το μυοκάρδιο δεν λειτουργεί κανονικά κι έτσι η καρδιά δυσκολεύεται να λάβει και να στείλει αίμα.
Η ισχαιμική μυοκαρδιοπάθεια είναι κοινή αιτία της καρδιακής ανεπάρκειας. Οι ασθενείς με τη νόσο αυτή μπορεί να έχουν υποστεί κάποτε έμφραγμα, στηθάγχη ή ασταθή στηθάγχη. Ορισμένοι ασθενείς μπορεί να μην έχουν παρατηρήσει συμπτώματα προηγουμένως.
Η ισχαιμική μυοκαρδιοπάθεια είναι ο συνηθέστερος τύπος μυοκαρδιοπάθειας στις ΗΠΑ. Προσβάλλει περίπου 1 στους 100 ανθρώπους, συνήθως μεσήλικες και ηλικιωμένους.
Παράγοντες κινδύνου για την εμφάνιση της νόσου:
• Διαβήτης
• Υψηλή αρτηριακή πίεση
• Υψηλή χοληστερόλη
• Υψηλή σε λιπαρά διατροφή
• Παχυσαρκία
• Οικογενειακό ιστορικό εμφράγματος, στηθάγχης, ασταθούς στηθάγχης, αθηροσκλήρωσης ή άλλης ασθένειας της στεφανιαίας αρτηρίας
• Κάπνισμα
Συμπτώματα
Οι ασθενείς με ισχαιμική μυοκαρδιοπάθεια παρουσιάζουν συνήθως τα συμπτώματα της στηθάγχης ή της καρδιακής ανεπάρκειας.
Στα συμπτώματα της στηθάγχης περιλαμβάνονται:
• Πόνος στο στέρνο ή ελαφρώς αριστερά του. Ο πόνος εμφανίζεται σαν σφίξιμο, έντονη πίεση, βάρος ή πολύ έντονος πόνος. Ο πόνος μπορεί να διαχέεται στον λαιμό, το σαγόνι, την πλάτη, τον ώμο ή τον βραχίονα.
• Αίσθημα δυσπεψίας ή καούρας
• Ζαλάδα ή αδιαθεσία
• Ναυτία, εμετός και κρύος ιδρώτας
• Αίσθημα καρδιακών παλμών
• Δύσπνοια
• Ανεξήγητη κόπωση μετά από σωματική δραστηριότητα (κυρίως στις γυναίκες)
Τα συμπτώματα της καρδιακής ανεπάρκειας συνήθως αναπτύσσονται σταδιακά. Ωστόσο, μερικές φορές τα συμπτώματα εκδηλώνονται εντελώς ξαφνικά και είναι έντονα. Συνήθη συμπτώματα είναι:
• Δύσπνοια, ιδιαίτερα μετά από σωματική δραστηριότητα
• Δύσπνοια που εκδηλώνεται αφού ξαπλώσει κανείς για λίγο
• Βήχας
• Εξάντληση, αδυναμία, λιποθυμία
• Οίδημα της κοιλιακής χώρας (στους ενήλικες)
• Απώλεια όρεξης
• Οίδημα των κάτω άκρων (στους ενήλικες)
• Ο καρδιακός παλμός είναι ανώμαλος ή γρήγορος ή υπάρχει αίσθημα καρδιακών παλμών
Σημάδια και εξετάσεις
Η φυσική εξέταση μπορεί να είναι φυσιολογική ή μπορεί να αποκαλύψει σημάδια ρευστής συγκέντρωσης:
• ‘Κροταλίσματα’ στους πνεύμονες
• Αυξημένη πίεση στις φλέβες του λαιμού
• Διόγκωση του ήπατος
• Αφύσικους καρδιακούς ήχους
• Οίδημα των κάτω άκρων
Μπορεί να υπάρχουν και άλλα σημάδια καρδιακής ανεπάρκειας.
Η διάγνωση της νόσου αυτής επιτυγχάνεται μόνο αν μια εξέταση αποκαλύψει ότι η αντλητική λειτουργία της καρδιάς είναι υπερβολικά χαμηλή. Αυτό ονομάζεται μειωμένο κλάσμα εξώθησης. Φυσιολογικό κλάσμα εξώθησης θεωρείται μεταξύ 55-65%. Οι περισσότεροι ασθενείς με αυτή τη δυσλειτουργία παρουσιάζουν κλάσμα εξώθησης πολύ χαμηλότερο από αυτό.
Οι εξετάσεις που μετρούν το κλάσμα εξώθησης είναι:
• Ηλεκτροκαρδιογράφημα
• Ηχοκαρδιογράφημα
• Μαγνητική τομογραφία θώρακα
• Κοιλιογραφία με καρδιακό καθετηριασμό
Βιοψία της καρδιάς χρειάζεται σε σπάνιες περιπτώσεις για να αποκλειστούν άλλες διαταραχές.
Εργαστηριακά τεστ που μπορούν να χρησιμοποιηθούν για να αποκλειστούν άλλες διαταραχές και να αξιολογηθεί η κατάσταση της καρδιάς είναι:
• Χημικές εξετάσεις αίματος
• Καρδιακοί βιοχημικοί δείκτες (CK-MB τροπονίνη)
• Γενική εξέταση αίματος (CBC)
• Προφίλ στεφανιαίου κινδύνου
Θεραπεία
Στόχος της θεραπείας είναι να ανακουφίσει τα συμπτώματα και να αντιμετωπίσει την αιτία που προκαλεί τη νόσο. Αν τα συμπτώματα είναι έντονα, μπορεί να χρειαστεί να παραμείνετε στο νοσοκομείο.
Ο καρδιακός καθετηριασμός πραγματοποιείται για να διαπιστωθεί αν χρειάζεται να υποβληθείτε σε επέμβαση by-pass ή επέμβαση τοποθέτησης μπαλονιού (αγγειοπλαστική). Αυτές οι μέθοδοι μπορούν να βελτιώσουν τη ροή του αίματος προς το κατεστραμμένο ή αδύναμο μυοκάρδιο.
Η συνολική αντιμετώπιση των μυοκαρδιοπαθειών επικεντρώνεται στη θεραπεία της καρδιακής ανεπάρκειας.
Δείτε επίσης: Καρδιακή ανεπάρκεια
Φάρμακα και θεραπείες που μπορούν να χρησιμοποιηθούν είναι:
• Αναστολείς ΜΕΑ όπως η καπτοπρίλη, η λισινοπρίλη και η ραμιπρίλη
• Αποκλειστές των υποδοχέων αγγειοτασίνης (ΑRBs), όπως η λοσαρτάνη και η κανδεσαρτάνη
• Διουρητικά, συμπεριλαμβανομένων των θειαζιδών, διουρητικά της αγκύλης και καλιοσυντηρητικά διουρητικά
• Γλυκοσίδες της δακτυλίτιδας
• Β-αναστολείς όπως η καρβεδιλόλη και η μετοπρολόλη
• Φάρμακα που διαστέλλουν τα αιμοφόρα αγγεία (αγγειοδιασταλτικά)
Ορισμένα άτομα μπορεί να ωφεληθούν από τις εξής καρδιακές συσκευές:
• Μονό ή διπλό βηματοδότη θαλάμου
• Αμφικοιλιακό βηματοδότη
• Εμφυτεύσιμο καρδιομετατροπέα-απινιδωτή
• Συσκευή υποστήριξης αριστερής κοιλίας (LVAD)
Μια δίαιτα χαμηλή σε αλάτι συστήνεται για τους ενήλικες. Τα υγρά μπορεί να περιοριστούν σε ορισμένες περιπτώσεις. Συνήθως όμως, αν είστε σε θέση, μπορείτε να συνεχίσετε κανονικά τις δραστηριότητές σας.
Αν καπνίζετε ή πίνετε υπερβολικά, θα πρέπει να σταματήσετε να το κάνετε. Αυτές οι συνήθειες αυξάνουν την πίεση στην καρδιά.
Μπορεί να σας ζητηθεί να παρακολουθείτε το βάρος σας καθημερινά. Αύξηση βάρους κατά 1,5 περίπου κιλό σε διάστημα 1-2 ημερών μπορεί να σημαίνει ρευστή συγκέντρωση (στους ενήλικες).
Η μεταμόσχευση καρδιάς ενδεχομένως συνιστάται σε ασθενείς στους οποίους οι κλασικές θεραπείες έχουν αποτύχει και εξακολουθούν να έχουν έντονα συμπτώματα. Πρόσφατα, έχουν δημιουργηθεί εμφυτεύσιμες τεχνητές αντλίες καρδιάς. Ωστόσο, πολύ λίγοι είναι οι ασθενείς που μπορούν να υποβληθούν σε κάποια από αυτές τις προηγμένες θεραπείες.
Πρόγνωση
Πρόκειται για μια πολύ σοβαρή διαταραχή. Είναι μια χρόνια πάθηση που συνήθως επιδεινώνεται με τον χρόνο. Λοιμώξεις και άλλες καταστάσεις που στρεσάρουν το σώμα εξαιτίας άλλων παθήσεων μπορεί επίσης να επιδεινώσουν τα συμπτώματα.
Είναι πολύ σημαντικό να συζητήσετε την κατάστασή σας με τον γιατρό σας για να διασφαλίσετε τη μεγαλύτερη δυνατή βελτίωση. Μπορείτε να αντιμετωπίσετε τα συμπτώματα της καρδιακής ανεπάρκειας και της στηθάγχης με φάρμακα, αλλαγές στον τρόπο ζωής και αντιμετωπίζοντας τυχόν υποκείμενη διαταραχή.
Επιπλοκές
• Αρρυθμίες, συμπεριλαμβανομένων των θανατηφόρων αρρυθμιών
• Καρδιογενές σοκ
Επικοινωνήστε με τον γιατρό σας
Επισκεφθείτε τα Επείγοντα Περιστατικά ή καλέστε το 166 αν:
• Έχετε συμπτώματα ισχαιμικής μυοκαρδιοπάθειας
• Έχετε πόνο στο στήθος που δεν ανακουφίζεται με ανάπαυση ή με τη λήψη νιτρογλυκερίνης
Πρόληψη
Ο καλύτερος τρόπος για την πρόληψη της ισχαιμικής μυοκαρδιοπάθειας είναι να μην πάθει κανείς καρδιακή νόσο.
• Κόψτε το κάπνισμα
• Τρώτε υγιεινά
• Διατηρήστε ένα φυσιολογικό βάρος
• Γυμνάζεστε όσο το δυνατόν περισσότερο
• Αποφύγετε την υπερβολική κατανάλωση αλκοόλ
• Επισκέπτεστε τον γιατρό σας για έλεγχο της αρτηριακής πίεσης, της χοληστερόλης και του διαβήτη
Σταθερή στηθάγχη
Ορισμός
Η σταθερή στηθάγχη αποτελεί θωρακικό πόνο ή δυσφορία που τυπικά εκδηλώνεται κατά τη σωματική προσπάθεια ή τη συγκινησιακή φόρτιση. Ο πόνος συνήθως ξεκινά ήπια και επιδεινώνεται μέσα σε λίγα λεπτά μέχρι να αποδράμει. Υποχωρεί γρήγορα με τη λήψη φαρμακευτικής αγωγής (νιτρώδη) ή την ανάπαυση. Ωστόσο, μπορεί να επανεμφανισθεί με επιπρόσθετη σωματική δραστηριότητα ή συγκινησιακή φόρτιση.
Δείτε επίσης: ασταθής στηθάγχη
Εναλλακτικές ονομασίες
Στηθάγχη-σταθερή, στηθάγχη-χρόνια, στηθάγχη
Αίτια, επίπτωση, παράγοντες κινδύνου
Ο καρδιακός μυς βρίσκεται σε διαρκή λειτουργία, με συνέπεια να χρειάζεται συνεχή παροχή οξυγόνου. Το οξυγόνο αυτό παρέχεται μέσω των στεφανιαίων αρτηριών οι οποίες μεταφέρουν αίμα προς το μυοκάρδιο.
Όταν ο καρδιακός μυς πρέπει να εργασθεί εντονότερα, χρειάζεται περισσότερο οξυγόνο. Στηθάγχη εκδηλώνεται όταν οι στεφανιαίες αρτηρίες εμφανίζουν στένωση ή απόφραξη του αυλού τους, λόγω αθηροσκλήρωσης ή από κάποιο θρόμβο αίματος.
Το συχνότερο αίτιο στηθάγχης είναι η στεφανιαία νόσος. Η στηθάγχη αποτελεί τον ιατρικό όρο για αυτό το είδος θωρακικού πόνου.
Η σταθερή στηθάγχη αποτελεί θωρακικό πόνο που μπορεί να προβλεφθεί, καθότι εμφανίζεται κατόπιν εκλυτικού παράγοντα που αυξάνει το καρδιακό έργο. Παρότι λιγότερο σοβαρή από την ασταθή στηθάγχη, μπορεί να είναι έντονα επώδυνη ή να προκαλεί σημαντική δυσφορία.
Οι παράγοντες κινδύνου για τη στεφανιαία νόσο περιλαμβάνουν:
● το άρρεν φύλο
● το σακχαρώδη διαβήτη
● το οικογενειακό ιστορικό στεφανιαίας νόσου σε ηλικία μικρότερη των 50 ετών
● την αρτηριακή υπέρταση
● την υψηλή LDL χοληστερόλη και τη χαμηλή HDL χοληστερόλη
● την ανεπαρκή φυσική άσκηση
● την παχυσαρκία
● το κάπνισμα
Οποιοσδήποτε παράγοντας αυξάνει τις απαιτήσεις του μυοκαρδίου σε οξυγόνο μπορεί να προκαλέσει επεισόδια στηθάγχης. Σε αυτούς περιλαμβάνονται:
• Η έκθεση σε χαμηλές θερμοκρασίες (ψύχος)
• Η έντονη σωματική άσκηση
• Η συναισθηματική φόρτιση
• Τα μεγάλα γεύματα
Άλλα αίτια στηθάγχης περιλαμβάνουν:
• Καρδιακές αρρυθμίες
• Αναιμία
• Σπασμό στεφανιαίας αρτηρίας (ονομάζεται και στηθάγχη Prinzmetal)
• Καρδιακή ανεπάρκεια
• Βαλβιδοπάθειες
• Υπερθυρεοειδισμό
Συμπτώματα
Το πλέον συχνό σύμπτωμα είναι ο θωρακικός πόνος που εντοπίζεται πίσω από το στέρνο (οπισθοστερνικό άλγος) ή λίγο πιο αριστερά από αυτό. Ενδέχεται να περιγράφεται ως σφίξιμο, συμπίεση, κάψιμο, αίσθημα πνιγμονής, ή γενικότερα δυσφορία. Ο πόνος μπορεί να επεκτείνεται:
• στα άνω άκρα (συνήθως το αριστερό)
• στην πλάτη
• στην κάτω γνάθο
• στον τράχηλο
• στην ωμοπλάτη
Ορισμένοι ασθενείς περιγράφουν τον πόνο σαν αίσθημα δυσπεψίας (“φούσκωμα”).
Ο πόνος τυπικά:
• εκδηλώνεται μετά από σωματική προσπάθεια ή συγκινησιακή φόρτιση (stress)
• διαρκεί από 1 ως 15 λεπτά της ώρας
• υποχωρεί με την ανάπαυση ή τη λήψη νιτρωδών (π.χ. νιτρογλυκερίνη).
Επεισόδια στηθάγχης μπορούν να συμβούν οποιαδήποτε στιγμή στη διάρκεια της ημέρας. Ωστόσο, συχνότερα εκδηλώνονται μεταξύ 6 π.μ. και απογεύματος.
Η στηθάγχη συχνά συνοδεύεται από :
• αίσθημα δυσπεψίας ή οπισθοστερνικού καύσου
• ζάλη ή αδιαθεσία
• ναυτία, έμετο, και εφίδρωση (κρύοι ιδρώτες)
• αίσθημα παλμών
• αναπνευστική δυσχέρεια (δύσπνοια)
• ανεξήγητη κόπωση μετά από σωματική δραστηριότητα (περισσότερο συχνή στις γυναίκες).
Σημεία και διαγνωστικές εξετάσεις
Ο ιατρός θα προβεί στην πραγματοποίηση φυσικής εξέτασης και στη μέτρηση της αρτηριακής σας πίεσης. Οι ακόλουθες εξετάσεις μπορούν γίνουν για τη διαγνωστική προσπέλαση της στηθάγχης:
• Στεφανιογραφία (αγγειογραφία των στεφανιαίων αρτηριών)
• Προφίλ καρδιαγγειακού κινδύνου
• Ηλεκτροκαρδιογραφία
• Δοκιμασία κοπώσεως (δοκιμασία φόρτισης διενεργούμενη σε κυλιόμενο τάπητα ή εργομετρικό ποδήλατο)
• Ηχοκαρδιογράφημα φόρτισης (Φαρμακευτική δοκιμασία φορτίσεως υπό υπερηχοκαρδιογραφικό έλεγχο του μυοκαρδίου)
Θεραπευτική αντιμετώπιση
Η θεραπευτική αντιμετώπιση της στηθάγχης περιλαμβάνει αλλαγές στον τρόπο ζωής, φαρμακευτική αγωγή, και επεμβατικές τεχνικές, όπως αγγειοπλαστική των στεφανιαίων αρτηριών και τοποθέτηση ενδαγγειακής πρόθεσης (stent) ή εγχείρηση αορτοστεφανιαίας παράκαμψης.
Σε συνεννόηση με τον ιατρό σας θα συμφωνήσετε σε ένα σχέδιο θεραπευτικής αντιμετώπισης της στηθάγχης. Αυτό πρέπει να περιλαμβάνει:
• Το είδος της φαρμακευτικής αγωγής που πρέπει να λαμβάνετε για την πρόληψη της στηθάγχης
• Το είδος των σωματικών δραστηριοτήτων που πρέπει να αποφεύγετε
• Τη φαρμακευτική αγωγή που πρέπει να λάβετε όταν εκδηλώνετε επεισόδια στηθάγχης
• Τα σημεία που υποδηλώνουν την επιδείνωση της στηθάγχης
• Το πότε πρέπει να ζητήσετε επείγουσα ιατρική βοήθεια.
Φαρμακευτική αγωγή
Ενδέχεται ο ιατρός να συστήσει τη λήψη ενός ή περισσότερων φαρμάκων για τον έλεγχο της υπέρτασης, του σακχαρώδους διαβήτη, ή των υψηλών επιπέδων χοληστερόλης. Ακολουθείτε σχολαστικά τις ιατρικές οδηγίες, ώστε να βοηθήσετε στην πρόληψη της επιδείνωσης της στηθάγχης.
Η νιτρογλυκερίνη σε μορφή δισκίων ή εκνεφώματος (spray) μπορεί να χρησιμοποιηθεί για την υποχώρηση του θωρακικού πόνου.
Η λήψη ασπιρίνης και κλοπιδογρέλης (Plavix) βοηθά στην πρόληψη του σχηματισμού αιματικών θρόμβων στις αρτηρίες, και μειώνει τον κίνδυνο εμφάνισης οξέος εμφράγματος του μυοκαρδίου. Ρωτήστε τον ιατρό σας αν θα πρέπει να λάβετε αυτά τα φάρμακα.
Ο ιατρός ενδέχεται να σας χορηγήσει ένα ή περισσότερα φάρμακα που θα σας βοηθήσουν στην πρόληψη της στηθάγχης.
• Αναστολείς του μετατρεπτικού ενζύμου της αγγειοτασίνης (Α-ΜΕΑ) για τη μείωση της αρτηριακής πίεσης και την προστασία του μυοκαρδίου.
• β-αδρενεργικοί αποκλειστές για τη μείωση του καρδιακού ρυθμού, της αρτηριακής πίεσης, και της κατανάλωσης οξυγόνου από το μυοκάρδιο.
• Ανταγωνιστές ασβεστίου για τη διαστολή των αρτηριών,την ελάττωση της αρτηριακής πίεσης, και τη μείωση της συσπαστικότητας του μυοκαρδίου.
• Νιτρώδη για την πρόληψη της στηθάγχης.
• Ρανολαζίνη (Ranexa) για τη θεραπευτική αντιμετώπιση της χρόνιας στηθάγχης.
Μη διακόπτετε απότομα τη φαρμακευτική αγωγή. Να συμβουλεύεστε πάντα τον ιατρό σας αναφορικά με τα φάρμακα που λαμβάνετε. Η απότομη διακοπή της φαρμακευτικής αγωγής μπορεί να επιδεινώσει τη στηθάγχη ή να προκαλέσει οξύ έμφραγμα του μυοκαρδίου.
Ο ιατρός ενδέχεται να συστήσει ένα πρόγραμμα καρδιακής αποκατάστασης ώστε να βελτιωθεί η λειτουργία του μυοκαρδίου και γενικότερα η φυσική και ψυχολογική κατάσταση του ασθενή.
Επεμβατική και χειρουργική θεραπευτική αντιμετώπιση
Ορισμένοι ασθενείς μπορεί να χρειασθούν εγχείρηση προκειμένου να βελτιωθεί η ροή αίματος στις στεφανιαίες αρτηρίες.
Η αγγειοπλαστική και η τοποθέτηση ενδαγγειακής πρόθεσης-stent (επίσης γνωστή και ως διαδερμική αγγειοπλαστική στεφανιαίων αρτηριών) αποτελούν τεχνικές κατά τις οποίες ο ιατρός εισάγει έναν καθετήρα μέσω μιας αρτηρίας του άνω (βραχιόνια αρτηρία) ή του κάτω (μηριαία αρτηρία) άκρου και τον προωθεί στην καρδιά. Πραγματοποιούνται για τη διάνοιξη και τη διατήρηση της βατότητας των στεφανιαίων αρτηριών που παρουσιάζουν σημαντική στένωση.
Η αγγειοπλαστική με τοποθέτηση ενδαγγειακής πρόθεσης (stent) μπορεί να μειώσει τη στηθάγχη και τα άλλα συμπτώματα της στεφανιαίας νόσου. Ωστόσο, είναι πιθανό να μην επιφέρει αύξηση της επιβίωσης του ασθενή. Στην περίπτωση οξέος εμφράγματος του μυοκαρδίου ή ασταθούς στηθάγχης ενδέχεται να αποτελεί επέμβαση σωτήρια για τη ζωή.
Η εγχείρηση αορτοστεφανιαίας παράκαμψης (bypass) ενδέχεται να αποτελεί τη θεραπεία εκλογής για κάποιους ασθενείς. Αυτό εξαρτάται από το ποιές στεφανιαίες αρτηρίες έχουν στενωθεί και τη σοβαρότητα της στένωσης.
Πορεία- πρόγνωση
Η σταθερή στηθάγχη συνήθως βελτιώνεται με τη φαρμακευτική αγωγή.
Επιπλοκές
• Οξύ έμφραγμα του μυοκαρδίου
• Αιφνίδιος θάνατος οφειλόμενος σε ανώμαλο καρδιακό ρυθμό (αρρυθμία)
• Ασταθής στηθάγχη
Πότε να επικοινωνήσετε με τον ιατρό σας
Αναζητήστε ιατρική φροντίδα αν βιώσετε πρωτόγνωρο και ανεξήγητο πόνο ή δυσφορία στην περιοχή του θώρακα. Αν έχετε ιστορικό στηθάγχης, επικοινωνήστε με τον ιατρό σας. Ο πόνος ενδέχεται να αποτελεί ένδειξη ασταθούς στηθάγχης ή οξέος εμφράγματος του μυοκαρδίου.
Επικοινωνήστε με τον ιατρό σας αν:
• τα επεισόδια στηθάγχης συμβαίνουν συχνότερα, διαρκούν περισσότερο, ή αλλάζουν στα ποιοτικά τους χαρακτηριστικά (εντόπιση, ένταση) σε σχέση με το παρελθόν.
• εμφανίσετε δύσπνοια.
• χρειάζεται να λαμβάνετε διαρκώς περισσότερα νιτρώδη για την υποχώρηση της στηθάγχης.
Αναζητήστε επείγουσα ιατρική βοήθεια αν κάποιο άτομο με στηθάγχη εμφανίσει απώλεια συνείδησης.
Πρόληψη
Ο ιατρός ενδέχεται να συστήσει τη λήψη νιτρογλυκερίνης λίγα λεπτά πριν την εκτέλεση κάποιας δραστηριότητας που μπορεί να πυροδοτήσει την εμφάνιση στηθάγχης.
Ο καλύτερος τρόπος πρόληψης της στηθάγχης αποτελεί η μείωση του κινδύνου εμφάνισης στεφανιαίας νόσου:
• Ελέγξτε την ενδεχόμενη υπέρταση, το σακχαρώδη διαβήτη, και την υπερχοληστερολαιμία.
• Μειώστε το σωματικό σας βάρος αν είστε υπέρβαροι.
• Διακόψτε το κάπνισμα.
• Αποφεύγετε ή μειώστε της συγκινησιακές φορτίσεις (stress) όσο περισσότερο μπορείτε.
• Να καταναλώνετε ισορροπημένα γεύματα τα οποία έχουν χαμηλή περιεκτικότητα σε λίπη και χοληστερόλη. Να συμπεριλαμβάνετε στο καθημερινό σας διαιτολόγιο φρούτα και λαχανικά.
• Να ασκήστε τακτικά. Αν το βάρος σας θεωρείται φυσιολογικό, να εκτελείτε καθημερινή άσκηση 30 λεπτών. Αν είστε υπέρβαροι ή παχύσαρκοι, οι ειδικοί συστήνουν καθημερινή άσκηση για 60-90 λεπτά.
Η κατανάλωση μέτριας ποσότητας αλκοόλ (ένα ποτήρι ημερησίως για τις γυναίκες, δύο για τους άνδρες) μπορεί να μειώσει τον κίνδυνο καρδιαγγειακών προβλημάτων. Μεγαλύτερες ποσότητες, ωστόσο, είναι επιβλαβείς.
Η ελάττωση των παραγόντων κινδύνου μπορεί να προλάβει την επιδείνωση των στενώσεων στις στεφανιαίες αρτηρίες, και να τις καταστήσει λιγότερο σοβαρές. Με αυτόν τον τρόπο μειώνεται η στηθάγχη.
Δυσπεψία
Ορισμός
Η δυσπεψία είναι η ασαφής αίσθηση δυσφορίας στην κοιλιακή χώρα – πιθανώς να περιλαμβάνει ερυγές, αίσθημα καύσης στο στόμαχου, αίσθηση πληρότητας, μετεωρισμό και ναυτία.
Εναλλακτικοί ορισμοί
Διαταραχές πέψης, Δυσφορία λόγω πληρότητας μετά γεύματος.
Σημεία που πρέπει να λάβουμε υπ’ όψιν
Η δυσπεψία δε συνιστά σοβαρή ιατρική κατάσταση, εξαιρουμένης της περιπτώσεως που παρατηρείται απώλεια σωματικού βάρους και δυσκολία κατάποσης.
Η δυσπεψία είναι μια κοινή ιατρική κατάσταση. Πιθανώς να προκαλείται από την κατανάλωση συγκεκριμένου είδους τροφής ή την κατανάλωση αλκοολούχων υγρών ή υγρών με ανθρακικό άλας. Μπορεί επίσης να οφείλεται στην ταχεία ή υπερβολική κατανάλωση τροφής. Σε πολλά άτομα, η πάθηση αυτή μπορεί να εμφανιστεί με την κατανάλωση καυτερών φαγητών, τροφές με υψηλές φυτικές ίνες, λιπαρές τροφές ή την υπέρ-κατανάλωση καφεΐνης. Το άγχος και η κατάθλιψη μπορούν να επιδεινώσουν τα συμπτώματα.
Σε σπάνιες περιπτώσεις, η δυσφορία οφειλόμενη σε έμφραγμα του μυοκαρδίου, μπορεί να θεωρηθεί λανθασμένα σύμπτωμα δυσπεψίας.
Κοινές Αίτιες
- Υπερβολική κατανάλωση αλκοόλ
- Κατανάλωση καυτερών φαγητών
- Κατανάλωση λιπαρών τροφών
- Υπερβολική κατανάλωση τροφής
- Ταχεία κατανάλωση τροφής
- Στρες, άγχος ή νευρικότητα
- Χολόλιθοι
- Φλεγμονή του παγκρέατος (οξεία ή χρόνια παγκρεατίτιδα)
- Φλεγμονή του στομάχου (οξεία ή χρόνια γαστρίτιδα)
- Κάπνισμα
- Υπέρ-κατανάλωση καφεΐνης
- Έλκη (γαστρικά ή δωδεκαδάκτυλου)
- Χρήση φαρμακευτικών σκευασμάτων, όπως αντιβιοτικά, ασπιρίνη και μη στεροειδή αντιφλεγμονώδη φάρμακα (ΜΣΑΦ).
Φροντίδα στο σπίτι
- Επιτρέψτε να περάσει αρκετός χρόνος μέχρι το επόμενο γεύμα σας
- Μασήστε την τροφή πλήρως και προσεκτικά
- Αποφύγετε τις συγχύσεις κατά τη διάρκεια του γεύματος
- Αποφύγετε συγκινήσεις ή σωματική άσκηση, αμέσως μετά το γεύμα
- Το ήρεμο περιβάλλον και η χαλάρωση, ενδεχομένως να βοηθήσουν στη δυσπεψία που σχετίζεται με το άγχος
- Αποφύγετε τη λήψη ασπιρίνης ή άλλων ΜΣΑΦ. Σε περίπτωση που πρέπει να λάβετε τέτοιο φαρμακευτικό σκεύασμα, να το κάνετε αφού γευματίσετε.
- Τα αντιόξινα μπορεί να βοηθήσουν στη δυσπεψία. Διατίθενται στην αγορά και ισχυρότερα φαρμακευτικά σκευάσματα, όπως η ρανιτιντίνη (Zantac) και η ομεπραζόλη (Prilosec OTC). Ο ιατρός σας μπορεί να σας συνταγογραφήσει παρόμοια φάρμακα σε μεγαλύτερες δόσεις ή για μεγαλύτερη διάρκεια, απ’ ότι αναγράφονται στη συσκευασία.
Επικοινωνία με το οικογενειακό σας ιατρό
Αναζητήστε άμεση ιατρική βοήθεια σε περίπτωση που τα συμπτώματά σας περιλαμβάνουν άλγος της γνάθου, θωρακικό άλγος, άλγος στη ράχη, υπερβολική εφίδρωση, άγχος ή αν νιώθετε πανικό για κάτι που θα σας συμβεί. Πιθανώς να εμφανιστούν συμπτώματα εμφράγματος του μυοκαρδίου.
Καλέστε τον ιατρό σας σε περίπτωση:
- Που παρατηρήσετε εμφανή αλλαγή στα συμπτώματα της δυσπεψίας
- Τα συμπτώματα διαρκούν για αρκετές ημέρες
- Έχετε ανεξήγητη απώλεια βάρους
- Έχετε αιφνίδιο κι έντονο κοιλιακό άλγος
- Έχετε δυσκολίες κατάποσης
- Έχετε ικτερική χροιά δέρματος κι επεφυκότων (ίκτερος)
- Αίμα στον έμετο και στα κόπρανα
Αντιμετώπιση από τον οικογενειακό σας ιατρό
Ο ιατρός σας θα προβεί σε φυσική εξέταση και θα εξετάσει κυρίως την κοιλιακή χώρα και την πεπτική οδό. Θα σας ζητήσει να απαντήσει σε ερωτήματα που αφορούν τα συμπτώματά σας, όπως:
- Η κατανάλωση συγκεκριμένων ειδών τροφής, επιδεινώνουν τα συμπτώματά σας ή σας προκαλούν δυσφορία;
- Η κατανάλωση αλκοολούχων ποτών ή ανθρακούχων υγρών, επιδεινώνουν τα συμπτώματά σας ή σας προκαλούν δυσφορία;
- Τρώτε γρήγορα τα γεύματά σας;
- Υπάρχει περίπτωση να υπέρ-καταναλώνετε τροφή;
- Μήπως έχετε προβεί σε αλλαγή της δίαιτας που ακολουθείτε;
- Έχετε καταναλώσει τροφές λιπαρές, καυτερές, υψηλά σε φυτικές ίνες;
- Καταναλώνετε πολλά ροφήματα που περιέχουν καφεΐνη (τσάι, σόδα, καφέ);
- Ποια φαρμακευτικά σκευάσματα λαμβάνετε;
- Έχετε προβεί σε αλλαγή λήψης κάποιων φαρμακευτικών σκευασμάτων;
- Ποια άλλα συμπτώματα εμφανίζετε; Για παράδειγμα κοιλιακό άλγος ή έμετο;
Μπορούν να διεξαχθούν οι ακόλουθες διαγνωστικές εξετάσεις:
- Υπέρηχος κοιλίας
- Αιματολογικές εξετάσεις (αναλόγως με την υπόνοια της αιτίας)
- Γαστροσκόπηση( οισοφάγο-στόμαχο-δωδεκαδάκτυλο)
- Ανώτερο γαστεντερικό σύστημα και την προπέτεια του λεπτού εντέρου (μέσω κολονοσκοπίου).
Αμυγδαλίτιδα
Ορισμός
Η αμυγδαλίτιδα είναι η φλεγμονή (οίδημα )των αμυγδαλών.
Αίτια, συχνότητα και παράγοντες κινδύνου
Οι αμυγδαλές είναι λεμφαδένες που βρίσκονται όπισθεν της στοματικής κοιλότητας και άνωθεν του φάρυγγα και του λάρυγγα. Ο ρόλος τους είναι να βοηθούν κυρίως στο φιλτράρισμα από βακτήρια κι άλλους μικροοργανισμούς, συνεπώς βοηθούν στην πρόληψη λοίμωξης του οργανισμού.
Οι αμυγδαλές μπορεί να κατακλύζονται από βακτηριακές ή ιογενής λοιμώξεις, κι έτσι καθίστανται οιδηματώδης, έως ότου αρχίσουν να φλεγμαίνουν, προκαλώντας αμυγδαλίτιδα. Η φλεγμονή μπορεί να αφορά κι όργανα της γειτονικής τους χώρας, προκαλώντας για παράδειγμα και φαρυγγίτιδα. Ο φάρυγγας είναι το οπίσθιο ανατομικό στοιχείο του τραχήλου, μεταξύ των αμυγδαλών και του λάρυγγα. Βλ. φαρυγγίτιδα.
Η αμυγδαλίτιδα είναι συχνότατη πάθηση, που προσβάλλει κυρίως τα παιδιά.
Συμπτώματα
- Δυσκολία κατάποσης
- Ωταλγία
- Πυρετός, ρίγη
- Κεφαλαλγία
- Πονόλαιμος, που επιμένει άνω των 48 ωρών κι ενδέχεται να είναι έντονος
- Ευαισθησία της γνάθου και του τραχήλου
- Διαταραχές στη φωνή, απώλεια φωνής
Σημεία και παρα-κλινικές εξετάσεις
Ο ιατρός σας με την επισκόπηση της στοματικής κοιλότητας και του λαιμού, θα ανακαλύψει την πιθανή ύπαρξη οιδηματωδών αμυγδαλών. Οι αμυγδαλές συνήθως είναι ερυθρηματώδες και ίσως εμφανίσουν λευκά στίγματα στην επιφάνειά τους. Υπάρχει περίπτωση, οι λεμφαδένες της κάτω γνάθου και του τραχήλου, να παρουσιάσουν οίδημα κι ευαισθησία στην ψηλάφηση.
Οι εξετάσεις που μπορούν να διεξαχθούν περιλαμβάνουν:
- Ταχεία ανίχνευση στρεπτόκοκκου
- Λήψη φαρυγγικού υλικού - εκκρίματος για καλλιέργεια
Θεραπεία
Στην περίπτωση που το παθογόνο αίτιο της αμυγδαλίτιδας είναι κάποιο μικρόβιο, όπως ο στρεπτόκοκκος, θεραπεία επιλογής είναι η αντιβιοτική αγωγή. Αυτή μπορεί να χορηγηθεί σε μία δόση εφ’ άπαξ ή σε δεκαπενθήμερο σχήμα από το στόμα.
Εάν προτιμηθούν δισκία, Η ΑΓΩΓΗ ΔΕΝ ΠΡΕΠΕΙ ΝΑ ΔΙΑΚΟΠΕΙ ΝΩΡΙΤΕΡΑ από το χρονικό διάστημα που όρισε ο θεράπων ιατρός σας, ακόμη κι αν τα συμπτώματα υποχωρήσουν. Ίσως να μην επέλθει πλήρη ίαση της φλεγμονής.
Η ξεκούραση βοηθά τον οργανισμό να αναρρώσει. Η κατανάλωση κυρίως ζεστών (όχι καυτών) υγρών, καπραϋντικά ροφήματα ή πολύ κρύα υγρά, μπορούν να μαλακώσουν την αίσθηση τραχύτητας στο λαιμό. Οι γαργάρες με χλιαρό αλατόνερο ή ειδικές παστίλιες για το λαιμό (που περιέχουν μπενζοκαϊνη ή παρόμοια με αυτό συστατικά), ανακουφίζουν από τον πόνο.
Σκευάσματα που διατίθενται στην αγορά, τα οποία χορηγούνται και χωρίς απαραιτήτως ιατρική συνταγή, όπως η ακεταμινοφένη (Tylenol) ή η ιμπουπροφένη, έχουν αναλγητική κι αντιπυρετική δράση. ΜΗ ΔΙΝΕΤΑΙ σε παιδιά ασπιρίνη. Η ασπιρίνη έχει άμεση σχέση με το σύνδρομο Reye.
Άτομα που παρουσιάζουν επαναλαμβανόμενες κρίσεις αμυγδαλίτιδας, ίσως χρειαστεί να υποβληθούν σε χειρουργική αφαίρεση των αμυγδαλών (αμυγδαλεκτομή).
Πρόγνωση
Τα συμπτώματα της αμυγδαλίτιδας συνήθως υποχωρούν 2–3 ημέρες μετά την έναρξη της φαρμακευτικής αγωγής. Η πλήρη ίαση της φλεγμονής επέρχεται μετά την ολοκλήρωση του θεραπευτικού σχήματος. Σε κάποιες επίμονες περιπτώσεις, μπορεί να χρειαστεί κι επαναληπτικό θεραπευτικό σχήμα.
Οι επιπλοκές μιας παραμελημένης, δίχως θεραπεία, στρεπτοκοκκικής αμυγδαλίτιδας, μπορεί να είναι σοβαρές. Τα παιδιά με αμυγδαλίτιδα, συνδυασμένη με στρεπτοκοκκική κυνάγχη ή φαρυγγίτιδα, είναι προτιμότερο να παραμένουν κατ΄ οίκον, τουλάχιστον μέχρι το πέρας του πρώτου 24ώρου λήψης της αντιβιοτικής αγωγής. Αυτό θα βοηθήσει στη μείωση εξάπλωσης της λοίμωξης.
Επιπλοκές
- Αποφραγμένοι αεραγωγοί λόγω του οιδήματος στις αμυγδαλές
- Αφυδάτωση λόγω δυσχέρειας κατάποσης υγρών
- Έκπτωση νεφρικής λειτουργίας
- Περιαμυγδαλικό απόστημα ή απόστημα σε άλλα σημεία του φάρυγγα/ λάρυγγα
- Φαρυγγίτιδα – βακτηριδιακή
- Μεταστρεπτοκοκκική σπειραματονεφρίτιδα
- Ρευματικός πυρετός και συσχετιζόμενες καρδιαγγειακές διαταραχές
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε τον οικογενειακό σας ιατρό αν:
- Ο πονόλαιμος επιμένει άνω 48 ωρών
- Παρουσιαστούν νέα συμπτώματα
- Τα συμπτώματα επιδεινωθούν
- Παρουσιάσετε κι άλλα συμπτώματα, πέραν του πονόλαιμου.
Ανεύρυσμα κοιλιακής αορτής
Ορισμός
Ανεύρυσμα κοιλιακής αορτής έχουμε όταν το μεγάλο αιμοφόρο αγγείο (αορτή) που μεταφέρει αίμα από την καρδιά στην κοιλιακή χώρα, τη λεκάνη και τα πόδια διογκώνεται αφύσικα και μοιάζει με φουσκωμένο μπαλόνι.
Εναλλακτικοί ορισμοί
Ανεύρυσμα – αορτικό
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Το ακριβές αίτιο δεν είναι γνωστό αλλά παράγοντες που αυξάνουν τον κίνδυνο δημιουργίας ανευρύσματος της αορτής αποτελούν μεταξύ άλλων:
- Το κάπνισμα
- Η υψηλή αρτηριακή πίεση
- Η υψηλή χοληστερίνη
- Το ανδρικό φύλο
- Το εμφύσημα
- Γενετικοί παράγοντες (κληρονομικότητα)
- Η παχυσαρκία
Συμπτώματα
Τα ανευρύσματα αναπτύσσονται αργά κατά τη διάρκεια πολλών χρόνων και συχνά δεν δημιουργούν συμπτώματα. Αν ένα ανεύρυσμα διευρυνθεί γρήγορα, διαρραγεί (ραγέν ανεύρυσμα) ή δημιουργηθεί διαρροή αίματος στο τοίχωμα του αγγείου (αορτικός διαχωρισμός), τα συμπτώματα μπορεί να έχουν ταχεία εξέλιξη.
Τα συμπτώματα της ρήξης είναι:
- Πόνος στην κοιλιακή χώρα ή την πλάτη – οξύς, ξαφνικός, επίμονος ή διαρκής. Ο πόνος μπορεί να διαχέεται στη βουβωνική χώρα, τους γλουτούς ή τα πόδια.
- Ιδρωμένο (υγρό) δέρμα
- Ναυτία και εμετός
- Ταχυκαρδία
- Εικόνα σοκ
Ενδείξεις και εξετάσεις
Ο γιατρός σας θα εξετάσει την κοιλιά σας και συμπληρωματικά θα πάρει τον σφυγμό σας και την αίσθηση των ποδιών. Ο γιατρός μπορεί να διαγνώσει:
- Μαλακή μάζα στην κοιλιακή χώρα
- Σκληρή ή άκαμπτη κοιλιά
- Αίσθημα παλμών στην κοιλιακή χώρα
Και οι δύο αυτές εξετάσεις μπορούν να πραγματοποιηθούν και όταν έχετε συμπτώματα.
Θεραπεία
Αν έχετε εσωτερική αιμορραγία από ανεύρυσμα αορτής, πρέπει να υποβληθείτε σε ανοικτή χειρουργική επέμβαση για αποκατάσταση του ανευρύσματος.
Αν το ανεύρυσμα είναι μικρό και δεν δίνει συμπτώματα:
- Εσείς και ο γιατρός σας πρέπει να αποφασίσετε αν ο κίνδυνος της χειρουργικής επέμβασης είναι μικρότερος από τον κίνδυνο αιμορραγίας αν δεν υποβληθείτε στην επέμβαση.
- Ο γιατρός σας μπορεί να σας συστήσει να ελέγχετε το μέγεθος του ανευρύσματος με ένα ετήσιο υπερηχογράφημα, για να παρακολουθείτε αν μεγαλώνει.
Η χειρουργική επέμβαση συνιστάται συνήθως σε ασθενείς με ανευρύσματα διαμέτρου μεγαλύτερης των 5,5 εκ., που μεγαλώνουν γρήγορα. Ο στόχος είναι να πραγματοποιηθεί η επέμβαση πριν υπάρξουν επιπλοκές ή εκδηλωθούν συμπτώματα.
Υπάρχουν δύο χειρουργικές προσεγγίσεις:
- Στην παραδοσιακή (ανοικτή) επέμβαση, γίνεται μια μεγάλη τομή στην κοιλιακή χώρα. Το ελαττωματικό αγγείο αντικαθίσταται από τεχνητό μόσχευμα, όπως είναι το Dacron.
- H άλλη προσέγγιση ονομάζεται ενδαγγειακή επικαλυμμένη ενδοπρόσθεση (stent graft). H επέμβαση αυτή δεν απαιτεί μεγάλη τομή στην κοιλιακή χώρα, γι’ αυτό κι έχει μικρότερη περίοδο ανάρρωσης. Η αποκατάσταση με ενδοπρόσθεση σπανίως πραγματοποιείται σε ανεύρυσμα που έχει ρωγμή ή αιμορραγεί.
Πρόγνωση
Η εξέλιξη είναι συνήθως καλή αν ένας έμπειρος χειρουργός αποκαταστήσει το ανεύρυσμα πριν διαρραγεί (σπάσει). Ωστόσο, ποσοστό μικρότερο από το 40% των ασθενών επιβιώνουν από τη ρήξη ανευρύσματος κοιλιακής αορτής.
Επιπλοκές
Η ρήξη ανευρύσματος κοιλιακής αορτής αποτελεί επείγον ιατρικό περιστατικό. Διαχωρισμός της αορτής επέρχεται όταν το εσώτατο στρώμα του τοιχώματος της αρτηρίας σχίζεται και δημιουργεί διαρροή αίματος στο τοίχωμα της αρτηρίας. Αυτό συνηθέστερα συμβαίνει στην αορτή στο ύψος του θώρακα.
Στις επιπλοκές περιλαμβάνονται:
- Αρτηριακή εμβολή (ισχαιμία)
- Έμφραγμα
- Υποβολαιμικό σοκ (καταπληξία)
- Νεφρική ανεπάρκεια
- Εγκεφαλικό επεισόδιο
Πότε να καλέσετε τον γιατρό σας
Απευθυνθείτε στα Επείγοντα Περιστατικά νοσοκομείου ή καλέστε το 166 αν νιώσετε πόνο στην κοιλιά ή στην πλάτη που δεν περνά ή είναι πολύ έντονος.
Πρόληψη
Για να μειώσετε τις πιθανότητες ανάπτυξης ανευρύσματος:
- Η υιοθέτηση φιλικής προς την καρδιά υγιεινής διατροφής, η διακοπή του καπνίσματος αν καπνίζετε και ο περιορισμός του στρες, μειώνουν τις πιθανότητες απόφραξης αρτηρίας σας στο μέλλον.
- Ο γιατρός σας μπορεί να σας συστήσει φάρμακα για τη μείωση της χοληστερίνης σας.
- Αν σας έχουν χορηγήσει φάρμακα για την πίεση ή τον διαβήτη, να τα παίρνετε σύμφωνα με τις οδηγίες του γιατρού σας.
Αναφυλαξία
Ορισμός
Η αναφυλαξία είναι μια νοσηρή / απειλητική για τη ζωή μορφή αλλεργικής αντίδρασης.
Εναλλακτικές Ονομασίες
Αναφυλακτική αντίδραση, Αναφυλακτικό σοκ, σοκ αναφυλακτικό,αλλεργική αντίδραση.
Αίτια, συχνότητα και παράγοντες κινδύνου
Η αναφυλαξία είναι μια οξεία αλλεργική αντίδραση που επηρεάζει στο σύνολό του το σώμα. Μετά την έκθεση σε μια ουσία, όπως το δηλητήριο του κεντριού της μέλισσας, το ανθρώπινο ανοσοποιητικό σύστημα καθίσταται ευαίσθητο στο συγκεκριμένο αλλεργιογόνο. Εξαιτίας αυτού, μία επόμενη έκθεση μπορεί να προκαλέσει αλλεργική αντίδραση. Η αντίδραση αυτή θα είναι αιφνίδια, οξεία και θα επηρεάσει όλο το σώμα.
Ιστοί σε διάφορα σημεία του σώματος απελευθερώνουν ισταμίνη και άλλες ουσίες. Αυτό προκαλεί στένωση των αεραγωγών κι αποτελεί τον πρόδρομο για τα υπόλοιπα συμπτώματα.
Μερικά φάρμακα (πολυμυξίνη, μορφίνη, χρωστικές βαφές που χρησιμοποιούνται για τη λήψη ακτινογραφιών, κι άλλα) μπορεί να προκαλέσουν αντιδράσεις παρόμοιες με αυτές της αναφυλακτοειδής αντίδρασης κατά την πρώτη επαφή με ένα άτομο. Αυτό συνήθως οφείλεται σε μια τοξική αντίδραση, σε αντίθεση με την αντίδραση του ανοσοποιητικού συστήματος που προκαλείτε στην «αληθή» αναφυλαξία.
Παρόλα αυτά, τόσο τα συμπτώματα όσο και οι επιπλοκές που εγκυμονούν εάν δεν υπάρξει θεραπευτική αγωγή, όπως και η θεραπευτική αγωγή αυτή καθ΄ αυτή, είναι κοινά για τις δύο περιπτώσεις.
Η αναφυλαξία μπορεί να είναι προκληθεί ως αντίδραση σε κάποιο αλλεργιογόνο.
Οι πιο συχνές αιτίες αναφυλαξίας είναι:
- Φαρμακευτικές / φαρμακογενείς αλλεργίες
- Τροφικές αλλεργίες
- Δήγματα ( τσιμπήματα) εντόμων
Η γύρη και τα άλλα εισπνεόμενα αλλεργιογόνα σπάνια προκαλούν αναφυλαξία. Μερικοί άνθρωποι μπορεί να αναπτύξουν αναφυλακτική αντίδραση χωρίς κάποια συγκεκριμένη αιτία.
Η αναφυλαξία εμφανίζεται σπάνια. Παρόλα αυτά, είναι μια πάθηση που μπορεί να θέσει σε κίνδυνο την ανθρώπινη ζωή και να παρουσιαστεί ανά πάσα στιγμή. Στους παράγοντες κινδύνου περιλαμβάνονται όλες οι αλλεργιογόνες ουσίες που έχουν προκαλέσει αλλεργική αντίδραση στο παρελθόν.
Συμπτώματα
Τα συμπτώματα αναπτύσσονται ραγδαία, συνήθως εντός λίγων δευτερολέπτων ή λεπτών. Μπορεί να παρατηρηθούν τα ακόλουθα:
- Πόνοι ή κράμπες στην κοιλιακή χώρα
- Ανωμαλίες / διαταραχές στην ακουστική χροιά της αναπνοής (ήχος υψηλού τόνου)
- Άγχος
- Σύγχυση
- Βήχα
- Διάρροια
- Δυσκολία στην αναπνοή / δύσπνοια
- Λιποθυμικές τάσεις, ελαφρά ή έντονη ζάλη
- Ρινική συμφόρηση
- Ερυθρά εξανθήματα, κνησμό (φαγούρα)
- Ναυτία, τάση εμετού
- Αίσθηση των παλμών της καρδιάς
- Ερυθρότητα του δέρματος
- Δυσκολία στην ομιλία
- Συριγμός (σφύριγμα της αναπνοής)
Σημεία και παρα-κλινικές εξετάσεις
Στα σημεία περιλαμβάνονται:
- Ανωμαλία καρδιακού ρυθμού / αρρυθμία
- Συγκέντρωση υγρού στους πνεύμονες (πνευμονικό οίδημα)
- Ερυθρά εξανθήματα
- Χαμηλή αρτηριακή πίεση
- Πνευματική σύγχυση
- Αύξηση της ταχύτητας των παλμών / ταχυπαλμία
- Κυανή απόχρωση του δέρματος (κυάνωση) εξαιτίας της έλλειψης οξυγόνου ή ωχρότητα εξαιτίας του σοκ
- Οίδημα (αγγειοοίδημα του φάρυγγα που μπορεί να οδηγήσει και σε απόφραξη των αεραγωγών
- Οίδημα στα μάτια ή στο πρόσωπο
- Αίσθηση αδυναμίας
- Συριγμός
Ο θεράπων ιατρός σας θα προβεί στις απαραίτητες εξετάσεις, προκειμένου να προσδιορισθεί το συγκεκριμένο αλλεργιογόνο (εάν δεν είναι εμφανές) που προκαλεί την αναφυλακτική αντίδραση, αφότου χορηγηθεί η κατάλληλη θεραπευτική αγωγή.
Θεραπεία
Η αναφυλαξία είναι μια επείγουσα κατάσταση που χρήζει άμεση ιατρική βοήθεια. Καλέστε αμέσως το ΕΚΑΒ στο 166.
Εάν υποπτεύεστε πως τα συμπτώματα οφείλονται σε αναφυλακτική αντίδραση, ελέγξτε τις ζωτικές λειτουργίες: αεραγωγούς, αναπνοή και σφυγμοί.
Εάν κριθεί απαραίτητο, μπορείτε να καταφύγετε σε τεχνητή αναπνοή. Άτομα που έχουν ιστορικό οξέων αλλεργικών αντιδράσεων θα πρέπει να έχουν πάντα μαζί τους ένα Epi-Pen ή κάποιο αντίστοιχο αντί-αλλεργικό κιτ και θα πρέπει -αν χρειαστεί- να του παρασχεθεί η κατάλληλη βοήθεια.
Στην περίπτωση απόφραξης των αεραγωγών, ο τραυματιοφορέας ή ο ιατρός ενδέχεται να τοποθετήσει έναν σωλήνα μέσω της μύτης ή του στόματος στις αναπνευστικές οδούς (ενδοτραχειακή διασωλήνωση) ή να πραγματοποιήσει επείγουσα χειρουργική επέμβαση ώστε να τοποθετήσει σωλήνα απ’ ευθείας στην τραχεία (τραχειοτομή / κρικοθυρεκτομή).
Θα πρέπει άμεσα να χορηγηθεί επινεφρίνη, μέσω ένεσης στο μύ του μηρού, καθώς συμβάλει στην απελευθέρωση των αναπνευστικών οδών κι αυξάνει την αρτηριακή πίεση συστέλλοντας τα αιμοφόρα αγγεία.
Η αγωγή κατά του αλλεργικού σοκ περιλαμβάνει την χορήγηση υγρών ενδοφλέβια, καθώς και φάρμακα που ενισχύουν την καρδιακή λειτουργία και το κυκλοφοριακό σύστημα.
Ο ασθενής μπορεί να λάβει αντιισταμινικά, όπως η διφαινυδραμίνη, και κορτικοστεροειδή, όπως η πρεδνιζόνη, για την περαιτέρω ανακούφιση των συμπτωμάτων (πάντα αφού έχουν ληφθεί όλες οι απαραίτητες ενέργειες για την αποφυγή του κινδύνου απώλειας ζωής και η χορήγηση επινεφρίνης).
Πρόγνωση
Η αναφυλαξία είναι μια οξεία διαταραχή που μπορεί να αποβεί μοιραία αν ο ασθενής δε λάβει έγκαιρα θεραπευτική αγωγή. Συνήθως τα συμπτώματα εμφανίζουν σαφή βελτίωση εάν αντιμετωπιστούν σωστά, γεγονός που καθιστά την ταχεία αντιμετώπιση ακόμα πιο σημαντική.
Επιπλοκές
- Απόφραξη των αεραγωγών / των αναπνευστικών οδών
- Καρδιακή ανακοπή (έλλειψη καρδιακού παλμού)
- Αναπνευστική ανακοπή (έλλειψη αναπνοής)
- Σοκ
Επικοινωνία με τον ιατρό σας
Καλέστε το 166 εάν παρουσιάσετε συμπτώματα οξείας αναφυλαξίας. Εάν είστε μαζί με κάποιο άλλο άτομο, ζητήστε να σας μεταφέρουν στο πλησιέστερο εφημερεύον νοσοκομείο.
Πρόληψη
Αποφεύγετε γνωστά αλλεργιογόνα. Εάν κάποιος αναπτύξει συμπτώματα αλλεργικής αντίδρασης θα πρέπει να παρακολουθηθεί. Σε περιπτώσεις ήπιων συμπτωμάτων, η παρακολούθηση μπορεί να γίνει κατ’ οίκον.
Περιστασιακά, άνθρωποι που έχουν ιστορικό φαρμακογενών αλλεργιών
μπορούν να λάβουν τη φαρμακευτική αγωγή στην οποία εμφανίζουν αλλεργική αντιδράση, αρκεί να έχουν ήδη λάβει κορτικοστεροειδή (πρεδνιζόνη) και αντιισταμινικά (διφαινυδραμίνη).
Άτομα με ιστορικό αλλεργικών αντιδράσεων σε δήγματα εντόμων θα πρέπει να φέρουν μαζί τους κιτ εκτάκτων αναγκών που θα εμπεριέχει επινεφρίνη σε ενέσιμη μορφή και μασώμενα αντιισταμινικά. Επίσης, θα πρέπει να φορούν ταυτότητα δηλώνοντας την αλλεργική τους αντίδραση, σε μορφή περιδαιρίου ή περιχειριδίου.
Σύφιλη
Σύφιλη είναι η λοίμωξη από το βακτηρίδιο Treponema pallidum
Αίτια, επίπτωση, και παράγοντες κινδύνου
Η σύφιλη αποτελεί σεξουαλικά μεταδιδόμενο λοιμώδες νόσημα. Το βακτηρίδιο που την προκαλεί μεταδίδεται μέσω λύσης της συνέχειας του δέρματος ή των βλεννογόνων.
Έγκυες γυναίκες που πάσχουν από τη νόσο μπορούν να τη μεταδώσουν στο κυοφορούμενο έμβρυο. Αυτός ο τρόπος μετάδοσης της νόσου ονομάζεται συγγενής.
Η σύφιλη εμφανίζει παγκόσμια κατανομή. Κυρίως προσβάλλει σεξουαλικά δραστήριους ενήλικες στις ηλικίες 20 με 29 ετών.
Η νόσος έχει διάφορα στάδια
- Η πρωτογενής σύφιλη είναι το πρώτο στάδιο της νόσου. Ανώδυνες ελκωτικές βλάβες (συφιλιδικά έλκη) σχηματίζονται στην περιοχή ενοφθαλμισμού των βακτηριδίων, εντός 2-3 εβδομάδων από τη στιγμή της μόλυνσης. Ενδέχεται να μην αντιληφθεί ο ασθενής τα έλκη ή κάποιο άλλο σύμπτωμα, ιδιαίτερα αν οι ελκωτικές βλάβες βρίσκονται μέσα στο ορθό ή τον τράχηλο της μήτρας. Τα έλκη επουλώνονται εντός 4-6 εβδομάδων, ακόμη και χωρίς την εφαρμογή θεραπείας. Τα βακτηρίδια σε αυτό το στάδιο μεταπίπτουν σε λανθάνουσα κατάσταση. Για περισσότερες πληροφορίες αναφορικά με αυτόν τον τύπο σύφιλης, δείτε την πρωτογενή σύφιλη.
- Η δευτερογενής σύφιλη συμβαίνει 2-8 εβδομάδες μετά τον σχηματισμό των αρχικών ελκών. Περίπου το 33% όσων δεν αντιμετώπισαν θεραπευτικά το πρώτο στάδιο της νόσου θα αναπτύξουν δευτερογενή σύφιλη. Τα συμπτώματα του δεύτερου σταδίου συχνά αποδράμουν άνευ θεραπείας και τα βακτηρίδια μεταπίπτουν ξανά σε λανθάνουσα κατάσταση. Για περισσότερες πληροφορίες αναφορικά με αυτόν τον τύπο σύφιλης, δείτε τη δευτερογενή σύφιλη.
- Η τριτογενής σύφιλη αποτελεί το τελικό στάδιο της νόσου. Η λοίμωξη εμφανίζει διασπορά στο κεντρικό νευρικό σύστημα, την καρδιά, το δέρμα, και τα οστά. Τα βακτηρίδια που βρίσκονται σε λανθάνουσα κατάσταση μπορούν να ανιχνευθούν μέσω των βλαβών που έχουν επιφέρει σε κάποιο μέρος του σώματος, ή με τη διενέργεια ειδικών ορολογικών εξετάσεων. Για περισσότερες πληροφορίες αναφορικά με αυτόν τον τύπο σύφιλης, δείτε την τριτογενή σύφιλη.
Συμπτώματα
Τα συμπτώματα της σύφιλης εξαρτώνται από το εκάστοτε στάδιο της νόσου. Πολλοί ασθενείς είναι ασυμπτωματικοί.
Γενικά, ανώδυνα έλκη και λεμφαδενίτιδα είναι πιθανά συμπτώματα της πρωτογενούς σύφιλης. Οι ασθενείς με δευτερογενή σύφιλη ενδέχεται να εμφανίσουν πυρετό, αίσθημα κόπωσης, εξάνθημα, μυαλγίες και αρθραλγίες, απώλεια της όρεξης για πρόσληψη τροφής, καθώς και άλλα συμπτώματα. Η τριτογενής μορφή της νόσου περιλαμβάνει βλάβες στην καρδιά και το κεντρικό νευρικό σύστημα.
Σημεία και διαγνωστικός έλεγχος
Διάφορες αιματολογικές εξετάσεις διενεργούνται για την ανίχνευση ουσιών παραγόμενων από τα βακτηρίδια που προκαλούν σύφιλη. Η παλαιότερη δοκιμασία είναι η VDRL. Άλλες εξετάσεις αίματος περιλαμβάνουν τις RPR και FTA-ABS.
Θεραπευτική αντιμετώπιση
Η αποτελεσματική θεραπεία της σύφιλης περιλαμβάνει τη χρήση αντιβιοτικών. Φάρμακο εκλογής είναι η πενικιλλίνη. Η δοσολογία και ο τρόπος χορήγησης (ενδομυϊκά ή ενδοφλέβια) εξαρτώνται από το εκάστοτε στάδιο της νόσου. Η δοξυκυκλίνη μπορεί να χρησιμοποιηθεί ως εναλλακτική θεραπεία σε ασθενείς αλλεργικούς στην πενικιλλίνη.
Ορισμένες ώρες μετά τη χορήγηση θεραπείας, στις πρώιμες φάσεις της νόσου, ενδέχεται να εκδηλωθεί αλλεργική αντίδραση του ξενιστή έναντι τοξινών από τα καταστρεφόμενα βακτηρίδια (αντίδραση Jarish-Herxheimer). Στα συμπτώματα αυτής της αντίδρασης περιλαμβάνονται:
- ρίγη
- πυρετός
- αίσθημα κόπωσης
- αρθραλγίες
- μυαλγίες
- κεφαλαλγία
- ναυτία
- εξάνθημα
Αυτά τα συμπτώματα συνήθως παρέρχονται εντός 24ώρου.
Ο ασθενής πρέπει να υποβάλλεται σε ορολογικές εξετάσεις στους 3, 6, 12, και 24 μήνες μετά τη διάγνωση της νόσου, προκειμένου να διαπιστωθεί η αποδρομή της λοίμωξης. Είναι απαραίτητο να αποφεύγεται η σεξουαλική επαφή, μέχρις ότου δύο διαδοχικές ορολογικές δοκιμασίες δείξουν ότι η λοίμωξη θεραπεύτηκε. Η σύφιλη είναι ιδιαίτερα μεταδοτική μέσω σεξουαλικής επαφής κατά το πρωτογενές και δευτερογενές της στάδιο.
Τα περιστατικά σύφιλης στις ΗΠΑ είναι υποχρεωτικό να αναφέρονται στις δημόσιες υπηρεσίες υγείας, προκειμένου σεξουαλικοί σύντροφοι μολυσμένων ατόμων να ταυτοποιούνται και να υποβάλλονται σε θεραπεία.
Πρόγνωση
Με την εφαρμογή έγκαιρης θεραπευτικής αντιμετώπισης και την κατάλληλη παρακολούθηση, μπορεί να επέλθει ίαση. Η σύφιλη τρίτου σταδίου οδηγεί σε χρόνια προβλήματα υγείας, παρά την εφαρμογή θεραπευτικών μέτρων.
Επιπλοκές
Στις επιπλοκές της σύφιλης, που δεν έχει αντιμετωπισθεί θεραπευτικά, περιλαμβάνονται:
- βλάβες στο δέρμα και τα οστά
- καρδιαγγειακά προβλήματα, συμπεριλαμβανομένων φλεγμονών και ανευρυσμάτων της αορτής
- νευροσύφιλη
Πότε να επικοινωνήσετε με τον ιατρό σας
Ειδοποιήστε τον ιατρό σας αν αναπτύξετε σημεία ή συμπτώματα σύφιλης. Διάφορες παθολογικές καταστάσεις ενδέχεται να εκδηλώνονται με παρόμοια συμπτωματολογία. Γι'αυτό είναι επιτακτική η διενέργεια πλήρους ιατρικής εξέτασης.
Απευθυνθείτε, επίσης, στον ιατρό σας αν είχατε σεξουαλική επαφή με άτομο που πάσχει από τη νόσο.
Πρόληψη
Αν είστε σεξουαλικά δραστήριο άτομο, χρησιμοποιείτε πάντα προφυλακτικό και πρακτικές ασφαλούς σεξ. Όλες οι έγκυες γυναίκες, οι οροθετικοί για HIV, και άτομα με υψηλό κίνδυνο να προσβληθούν από σύφιλη, πρέπει να υποβάλλονται σε έλεγχο.
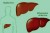
Ηπατίτιδα Δ
Ορισμός
Ο παράγοντας Δ είναι ένας τύπος ιού, γνωστός κι ως ιός της ηπατίτιδας Δ, που προκαλεί συμπτώματα μόνον σε άτομα που ήδη πάσχουν από λοίμωξη ηπατίτιδας Β.
Εναλλακτικοί ορισμοί
Ιός της ηπατίτιδας Δ.
Αίτια, συχνότητα και παράγοντες κινδύνου
Ο ιός της ηπατίτιδας Δ (HDV) ανευρίσκεται μόνο σε άτομα που φέρουν τον ιό της ηπατίτιδας Β. Ο HDV μπορεί να επιδεινώσει τη λοίμωξη της ηπατίτιδας Β ή την προϋπάρχουσα ηπατική διαταραχή, λόγω της ηπατίτιδας Β. Μπορεί να διεγείρει την εμφάνιση συμπτωμάτων σε άτομα που φέρουν τον ιό της ηπατίτιδας Β, αλλά ήταν προηγουμένως ασυμπτωματικοί.
Ο HDV προσβάλλει σχεδόν 15 εκατομμύρια ανθρώπους σε παγκόσμιο επίπεδο. Εμφανίζεται στο 5% των ατόμων που φέρουν τον ιό της ηπατίτιδας Β.
Οι παράγοντες κινδύνου περιλαμβάνουν:
- Χρήση ενδοφλέβιων ναρκωτικών
- Προσβολή από τον ιό κατά τη διάρκεια της εγκυμοσύνης (η μητέρα μπορεί να μεταδώσει τον ιό στο έμβρυο)
- Φορείς του ιού της ηπατίτιδας Β
- Ατομικό ιστορικό λοίμωξης ηπατίτιδας Β
- Σεξουαλική επαφή ομοφυλοφίλων ανδρών
- Λήψη πολλαπλών μεταγγίσεων αίματος
Συμπτώματα
Η ηπατίτιδα Δ είναι ικανή να επιδεινώσει τα συμπτώματα της ηπατίτιδας Β.
Τα συμπτώματα περιλαμβάνουν:
- Κοιλιακό άλγος
- Σκουρόχρωμα ούρα
- Κόπωση
- Ίκτερο
- Αρθραλγίες
- Απώλεια όρεξης
- Ναυτία
- Έμετος
Σημεία και παρα-κλινικές εξετάσεις
- Αντισώματα του παράγοντα Δ (αντι – Δ)
- Βιοψία ήπατος
- Δοκιμασίες ηπατικών ενζύμων
Θεραπεία
Πολλά από τα φαρμακευτικά σκευάσματα που χορηγούνται στη θεραπεία της ηπατίτιδας Β, δεν έχουν την ίδια αντίδραση / αποτελεσματικότητα στη θεραπεία της ηπατίτιδας Δ.
Βλ. ηπατίτιδα Β.
Για τα άτομα που πάσχουν από χρόνια HDV λοίμωξη, θεωρείται σκόπιμο να λάβουν το σκεύασμα της άλφα ιντεροφερόνης, ως τουλάχιστον 12μηνη θεραπευτική αγωγή. Η μεταμόσχευση ήπατος αποτελεί τη θεραπεία εκλογής στις περιπτώσεις τελικού σταδίου χρόνιας ηπατίτιδας Β.
Πρόγνωση
Ασθενείς με οξεία HDV λοίμωξη, συνήθως σημειώνουν βελτίωση της κλινικής τους κατάστασης μετά από 2 – 3 εβδομάδες. Τα ηπατικά ένζυμα επανέρχονται στις φυσιολογικές τους τιμές εντός 16 εβδομάδων.
Το 10% περίπου των προσβληθέντων ατόμων, αναπτύσσουν χρόνια ηπατική φλεγμονή (ηπατίτιδα).
Επιπλοκές
- Χρόνια ενεργός ηπατίτιδα
- Κεραυνοβόλος ηπατίτιδα
Επικοινωνία με τον οικογενειακό σας ιατρό
Κλείστε ραντεβού με τον ιατρό σας, αν παρουσιάσετε συμπτώματα ηπατίτιδας Β.
Πρόληψη
- Πρώιμη / έγκαιρη αναγνώριση κι αγωγή της λοίμωξης της ηπατίτιδας Β, αποτελεί έναν παράγοντα πρόληψης από την ηπατίτιδα Δ.
- Αποφύγετε τη χρήση ενδοφλέβιων ναρκωτικών. Αν ωστόσο είστε χρήστης τέτοιων ουσιών, αποφύγετε τη κοινή χρήση συριγγών.
- Διατίθεται εμβόλιο κατά της ηπατίτιδας Β, το οποίο θεωρείται απαραίτητο να γίνεται σε άτομα που ανήκουν σε ομάδες υψηλού κινδύνου.
Ηπατίτιδα Β
Ορισμός
Η ηπατίτιδα Β είναι η φλεγμονή (ερεθισμός και οίδημα) του ήπατος, η οποία οφείλεται σε λοίμωξη από τον ιό της ηπατίτιδας Β (HBV).
Άλλοι τύποι της ηπατίτιδας περιλαμβάνουν:
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Ο ιός της ηπατίτιδας μεταδίδεται μέσω του αίματος, του σπέρματος, των κολπικών υγρών κι άλλων υγρών του σώματος.
Λοίμωξη μπορεί να αναπτυχθεί στις ακόλουθες περιπτώσεις:
- μετάγγιση αίματος
- επαφή με αίμα σε ιατρικές εγκαταστάσεις
- άμεση επαφή με το αίμα προσβληθέντος ατόμου μέσω ψηλάφησης ανοικτής πληγής του ή νύξης από βελόνα
- κατά τη σεξουαλική επαφή με προσβληθέντα άτομο χωρίς προφύλαξη
- κατά τη διεξαγωγή βελονισμού ή τατουάζ με μολυσμένα εργαλεία
- κοινή χρήση συριγγών κατά τη χρήση ενδοφλέβιων ναρκωτικών ουσιών
- κοινή χρήση προσωπικών αντικειμένων με πάσχοντα (όπως οδοντόβουρτσα, ξυραφάκια και νυχοκόπτες)
Ο ιός της ηπατίτιδας Β μπορεί να μεταδοθεί από τη μητέρα στο έμβρυο κατά τον τοκετό, σε περίπτωση που η μητέρα έχει προσβληθεί από τον ιό.
Άλλοι παράγοντες κινδύνου της λοίμωξης από τον ιό της ηπατίτιδας Β περιλαμβάνουν:
- αν γεννηθήκατε εσείς ή η γονείς σας σε περιοχές με υψηλά ποσοστά λοίμωξης (συμπεριλαμβανομένου της Ασίας, της Αφρικής και της Καραϊβικής)
- αν έχετε πολλούς ερωτικούς συντρόφους
- σεξουαλικές σχέσεις ομοφυλοφίλων ανδρών
- οι αιμοκαθαιρόμενοι
- λοίμωξη από τον ιό HIV
Η λοίμωξη από ηπατίτιδα Β μπορεί να είναι οξεία ή χρόνια.
- Η οξεία ηπατίτιδα Β είναι η χρονική περίοδο των 3 – 6 εβδομάδων αφού προσβληθεί ένα άτομο από τον ιό
- Η χρόνια ηπατίτιδα Β είναι όταν ο ιός της ηπατίτιδας Β παραμένει στον οργανισμό ενός ατόμου. Το άτομο αυτό θεωρείται φορέας της νόσου, ακόμη κι αν είναι ασυμπτωματικός (δεν παρουσιάζει συμπτώματα).
Η περισσότερη βλάβη που προκαλείται από τον ιό, οφείλεται στην αντίδραση του οργανισμού να αντιμετωπίσει τη λοίμωξη. Όταν το ανοσοποιητικό σύστημα εντοπίσει τη λοίμωξη, εξαπολύει / απελευθερώνει ειδικά κύτταρα για να την καταπολεμήσουν. Ωστόσο αυτή διαδικασία των κυττάρων, μπορεί να οδηγήσει σε φλεγμονή του ήπατος.
Συμπτώματα
Πολλά άτομα που πάσχουν από χρόνια ηπατίτιδα Β, παρουσιάζουν ελάχιστα συμπτώματα. Ενδέχεται η κλινική τους εικόνα να παρουσιάζεται καλή. Κατά συνέπεια, μπορεί και να μη γνωρίζουν ότι έχουν προσβληθεί. Ωστόσο παραμένουν να είναι φορείς μετάδοσης του ιού σε άλλα άτομα.
Υπάρχει περίπτωση τα πρώτα συμπτώματα να κάνουν την εμφάνισή τους ακόμη και 6 μήνες μετά την προσβολή από τον ιό. Τα πρώιμα συμπτώματα περιλαμβάνουν:
- Απώλεια όρεξης
- Αίσθημα κόπωσης
- Χαμηλός πυρετός / δεκατική πυρετική κίνηση
- Άλγος αρθρώσεων και μυών
- Ναυτία κι έμετος
- κιτρινωπή χροιά δέρματος και σκουρόχρωμα ούρα λόγω ίκτερου
Άτομα που πάσχουν από χρόνια ηπατίτιδα, μπορεί να μην παρουσιάζουν κανένα σύμπτωμα, αν και εξελίσσεται μια σταδιακή ηπατική βλάβη. Από την άλλη, ενδέχεται να εμφανίσουν κάποια ή ακόμη κι όλα τα συμπτώματα της οξείας ηπατίτιδας.
Σημεία και εξετάσεις
Μπορούν να διεξαχθούν οι ακόλουθες εξετάσεις, προκειμένου να εντοπιστεί και να παρακολουθηθεί η βλάβη του ήπατος που έχει προκληθεί από τον ιό της ηπατίτιδας Β.
- επίπεδα αλβουμίνης
- δοκιμασίες ηπατικής λειτουργίας
- χρόνος προθρομβίνης
Οι παρακάτω εξετάσεις είναι διαγνωστικές για την ηπατίτιδα Β:
- ανίχνευση του αντιγόνου επιφανείας του ιού της ηπατίτιδας Β στο αίμα (HBsAg): θετικό αποτέλεσμα επιβεβαιώνει την ενεργός λοίμωξη
- αντισώματα προς το αντιγόνο του πυρήνα του HBV (Anti – HBc): θετικό αποτέλεσμα επιβεβαιώνει πρόσφατη προσβολή από HBV ή προσβολή του στο παρελθόν
- αντίσωμα προς το αντιγόνο επιφανείας του HBV (Anti – HBs): θετικό αποτέλεσμα επιβεβαιώνει την προσβολή από HBV στο παρελθόν ή ότι το άτομο έχει εμβολιαστεί κατά της ηπατίτιδας Β
- ανίχνευση αντιγόνου e, πυρηνικό συστατικό του HBV (HBeAg): το θετικό αποτέλεσμα σημαίνει ότι το άτομο είναι περισσότερο μεταδοτικός
Τα άτομα που πάσχουν από χρόνια ηπατίτιδα, μπορούν να προβούν σε επανειλημμένες αιματολογικές εξετάσεις .
Θεραπεία
Η οξεία ηπατίτιδα δε χρήζει θεραπευτική αγωγή, παρά μόνον την προσεκτική παρακολούθηση, με τη βοήθεια εξετάσεων, της ηπατικής λειτουργίας. Σε περίπτωση που έχετε προσβληθεί από τον ιό, καλό θα ήταν, να παραμείνετε κλινήρης, να καταναλώνετε πολλά υγρά και να ακολουθείτε μια καλά ισορροπημένη διατροφή.
Στη σπάνια περίπτωση που αναπτύξετε ηπατική ανεπάρκεια, η θεραπεία εκλογής είναι η μεταμόσχευση. Για κάποια περιστατικά, η μεταμόσχευση ήπατος συνιστά τη μοναδική θεραπεία της ηπατικής ανεπάρκειας.
Κάποιοι ασθενείς που αντιμετωπίζουν χρόνια ηπατίτιδα, μπορούν να ακολουθήσουν αντιϊκή θεραπεία, που περιλαμβάνει αντιϊκά φάρμακα, καθώς κι ένα σκεύασμα που ονομάζεται πεγκιντερφερόνη. Δεν υπάρχει ίαση για τον ιό της ηπατίτιδας Β, ωστόσο αυτά τα σκευάσματα μπορούν να βοηθήσουν στην αντιμετώπιση των συμπτωμάτων της λοιμώξεως. Η μεταμόσχευση ήπατος είναι η θεραπεία εκλογής για τους ασθενείς τελικού σταδίου χρόνιας ηπατίτιδας Β.
Ασθενείς με χρόνια ηπατίτιδα, θα πρέπει να αποφεύγουν την κατανάλωση αλκοόλ και να συμβουλεύονται τον ιατρό τους ή το νοσηλευτικό προσωπικό, προτού προμηθευθούν σκευάσματα από το φαρμακείο ή υποκατάστατα φαρμάκων με εκχυλίσματα βοτάνων. Σε αυτά περιλαμβάνονται και η ακεταμινοφαίνη, η ασπιρίνη ή η ιμπουπροφαίνη.
Πρόγνωση
Η οξεία κλινική κατάσταση του ασθενούς, συνήθως υποχωρεί μετά από 2 – 3 εβδομάδες. Σχεδόν, σε όλα τα προσβληθέντα άτομα, η ηπατική λειτουργία επανέρχεται στο φυσιολογικό μέσα σε 4 – 6 μήνες
Κάποιοι ασθενείς παρουσιάζουν χρόνια ηπατίτιδα.
- Τα περισσότερα νεογνά και περίπου 50% των παιδιών που προσβάλλονται από HBV, θα εμφανίσουν χρόνια ηπατίτιδα. Μονάχα κάποιοι προσβληθέντες ενήλικες θα αναπτύξουν τη χρόνια μορφή της λοίμωξης.
- Η χρόνια λοίμωξη από ηπατίτιδα Β, αυξάνει τον κίνδυνο εμφάνισης βλάβης του ήπατος, συμπεριλαμβανομένου της κίρρωσης και του καρκίνου του ήπατος
- Τα άτομα που αντιμετωπίζουν χρόνια ηπατίτιδα Β, μπορούν να μεταδώσουν τον ιό. Θεωρούνται φορείς της νόσου, ακόμη κι αν είναι ασυμπτωματικοί
Το ποσοστό θνησιμότητας της ηπατίτιδας Β ανέρχεται στο 1% περίπου των περιπτώσεων.
Επιπλοκές
Το ποσοστό εμφάνισης του ηπατοκυτταρικού καρκινώματος, είναι υψηλότερο στα άτομα που πάσχουν από χρόνια ηπατίτιδα Β, παρά στο γενικό πληθυσμό.
Άλλες επιπλοκές περιλαμβάνουν:
- Κεραυνοβόλος ηπατίτιδα, η οποία μπορεί να οδηγήσει σε ηπατική ανεπάρκεια και ίσως στο θάνατο
- Χρόνια επιμένουσα ηπατίτιδα
- Κίρρωση
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε τον οικογενειακό σας ιατρό αν:
- Παρουσιάσετε συμπτώματα ηπατίτιδας Β
- Τα συμπτώματα της ηπατίτιδας Β δεν υποχωρούν μέσα σε 2 – 3 εβδομάδες ή παρουσιαστούν νέα συμπτώματα
- Ανήκετε σε ομάδα υψηλού κινδύνου άτομα προσβολής από ηπατίτιδα Β και δεν έχετε εμβολιαστεί κατά του HBV
Πρόληψη
Όλα τα παιδιά θα πρέπει να λάβουν την πρώτη δόση του εμβολίου κατά της ηπατίτιδας Β όταν είναι νεογνά και να ολοκληρώσουν τη συνέχεια των 2 δόσεων, μέχρι την ηλικία των 6 και 18 μηνών. Έφηβοι κάτω των 19 ετών που δεν έχουν εμβολιστεί, θα πρέπει να λάβουν επαναληπτικές δόσεις.
Άτομα υψηλού κινδύνου, συμπεριλαμβανομένου ολόκληρου του ιατρικού προσωπικού κι αυτά που συζούν με άτομα που πάσχουν από HBV, οφείλουν να εμβολιαστούν κατά της νόσου.
Τα νεογνά των οποίων η μητέρα νοσεί από που οξεία ηπατίτιδα Β ή αναφέρει στο παρελθόν της λοίμωξη από ηπατίτιδα Β, χρήζουν ειδικού εμβολιασμού με ανοσογλοβουλίνη ηπατίτιδος Β και ανοσοποίησης κατά της ηπατίτιδας Β, εντός 12ώρου από τη γέννησή τους.
Η εξέταση του προσφερόμενου αίματος στις αιμοδοσίες, έχει συντελέσει στην ελαχιστοποίηση των πιθανοτήτων μετάδοσης του ιού της ηπατίτιδας Β μέσω μεταγγίσεων. Η υποχρεωτική αναφοράς της νόσου, δίνει τη δυνατότητα στους υπαλλήλους δημόσιας υγείας να εντοπίζουν τα άτομα που εκτεθεί στον ιό. Το εμβόλιο χορηγείται μόνο σε όσους δεν έχουν αναπτύξει την κλινική σημειολογία της νόσου.
Το εμβόλιο της κατά της ηπατίτιδας Β ή η ανοσογλοβουλίνη ηπατίτιδος Β, εάν δοθεί εντός του πρώτου 24ώρου από την έκθεση στον ιό, δύναται να αποτρέψει την εκδήλωση της λοιμώξεως.
Προληπτικά μέτρα συμπεριφοράς τρόπου ζωής, προς αποφυγή προσβολής από την ηπατίτιδα Β:
- Αποφύγετε τη σεξουαλική επαφή με άτομο που πάσχει από οξεία ή χρόνια ηπατίτιδα Β
- Χρησιμοποιήστε προφυλακτικό και φροντίστε για την προστασία των ερωτικών σας επαφών
- Αποφύγετε να μοιράζεστε τα προσωπικά σας αντικείμενα, όπως ξυραφάκια κι οδοντόβουρτσες
- Μη μοιράζεστε σύριγγες κατά τη χρήση ναρκωτικών ουσιών ή παραφερνάλια (όπως καλαμάκια για εισπνεόμενα ναρκωτικά)
- Πλύνετε τις κηλίδες αίματος με διάλυμα που περιέχει 1 δόση χλωρίνης σε 10 δόσεις νερού
Οι ιοί της ηπατίτιδας Β (καθώς και της ηπατίτιδας C) δε μεταδίδονται με απλές καθημερινές επαφές, όπως τη χειραψία, τη κοινή χρήση μαχαιροπήρουνων ή ποτηριών, το θηλασμό, τα φιλιά, το αγκάλιασμα, το βήχα ή το φτέρνισμα.
Ηπατίτιδα Ε
Ορισμός
Ο ιός της ηπατίτιδας Ε (HEV) αποτελεί συχνή αιτία πρόκλησης ηπατίτιδας μεταδιδόμενης δια του γαστρεντερικού συστήματος και που δεν προκαλείται από τον ιό της ηπατίτιδας Α. Ένας από τους πιο κοινούς τρόπους μετάδοσης είναι το μολυσμένο πόσιμο νερό, γι’ αυτό και η λοίμωξη HEV (από τον ιό της ηπατίτιδας Ε) συναντάται συχνότερα σε αναπτυσσόμενες χώρες.
Περιγραφή
Η ηπατίτιδα Ε είναι γνωστή κι ως επιδημική μη - Α, μη – Β ηπατίτιδα. Η ηπατίτιδα Ε, όπως και η ηπατίτιδα Α, αποτελεί μια οξεία και βραχύχρονη ασθένεια / πάθηση, που σε κάποιες περιπτώσεις μπορεί να προκαλέσει ηπατική ανεπάρκεια. Ο HEV, ανακαλύφθηκε για πρώτη φορά το 1987 και μεταδίδεται δια της κοπρανο-στοματικής αλυσίδας. Είναι πάντα παρών (ενδημικός) σε χώρες στις οποίες τα ανθρώπινα απόβλητα μπορούν να φτάσουν στο πόσιμο νερό, χωρίς πρωτύτερα να φιλτράρονται. Μεγάλος αριθμός κρουσμάτων (επιδημίες) έχουν εντοπιστεί σε ασιατικές και νοτιο-αμερικανικές χώρες, στις οποίες επικρατούν κακές συνθήκες υγιεινής. Στις Η.Π.Α. και στον Καναδά, ουδέποτε αναφέρθηκε κάποιο κρούσμα, αν και τα άτομα που πρόκειται να ταξιδέψουν προς μια ενδημική περιοχή, ίσως και να επιστρέψουν φέροντας τον HEV.
Αίτια και συμπτώματα
Γνωρίζουμε την ύπαρξη δύο στελεχών του HEV, ο ένας με προέλευση την Ασία κι ο άλλος το Μεξικό. Ο ιός προφανώς, αρχίζει να υποδιαιρείται κατά τη διέλευσή του από το γαστρεντερικό σύστημα, αν και η ανάπτυξή του λαμβάνει χώρα κυρίως στο ήπαρ. Μετά από μια περίοδο επώασης (ο χρόνος που μεσολαβεί από την προσβολή ενός ατόμου από έναν ιό, έως την εμφάνιση των πρώτων συμπτωμάτων) 2 – 8 εβδομάδων, τα προσβληθέντα άτομα εμφανίζουν πυρετό, πιθανή ναυτία, απώλεια όρεξης κι αρκετά συχνά, ενόχληση ή ακόμη κι άλγος του δεξιού υποχονδρίου, που αποτελεί και την ανατομική θέση του ήπατος. Κάποιοι ασθενείς παρουσιάζουν και κιτρινωπή χροιά του δέρματος και των επιπεφυκότων (ίκτερο). Τις περισσότερες φορές η πάθηση παρουσιάζει ήπια κλινική εικόνα και σύντομη αποδρομή, δίχως επιμένουσες επιπτώσεις. Παιδιά μικρότερα των 14 ετών κι άτομα άνω των 50 ετών, εμφανίζουν συχνά ίκτερο ή άλλα κλινικά σημεία ηπατίτιδος.
Η ηπατίτιδα Ε δε λαμβάνει ποτέ χρόνια μορφή, σε σπάνιες ωστόσο περιπτώσεις, η οξεία πάθηση βλάπτει και καταστρέφει πολύ μεγάλο αριθμό ηπατικών κυττάρων, με αποτέλεσμα την ανεπάρκεια της ηπατικής λειτουργίας. Αυτό ονομάζεται κεραυνοβόλος ηπατική ανεπάρκεια και μπορεί να οδηγήσει στο θάνατο. Οι εγκυμονούσες γυναίκες διατρέχουν το μεγαλύτερο κίνδυνο απεβίωσης από κεραυνοβόλο ηπατική ανεπάρκεια, γεγονός που δεν ισχύει για κανέναν άλλο τύπο ιογενούς ηπατίτιδας. Η πλειοψηφία των ασθενών, μετά την αποδρομή της οξείας λοίμωξης, παύουν να φέρουν τον HEV και δεν αποτελούν φορείς μετάδοσής του.
Διάγνωση
Ο HEV θα μπορούσε να αποκαλυφθεί κατά τη διεξαγωγή μικροσκοπικής εξέτασης δείγματος κοπράνων, αν και δεν αποτελεί αξιόπιστη διαγνωστική εξέταση, μιας και ο ιός δεν επιβιώνει για πολύ ώρα μετά τη λήψη του δείγματος. Σαν όλους τους άλλους ιούς της ηπατίτιδας, ο HEV ενεργοποιεί το ανθρώπινο ανοσοποιητικό σύστημα να παράγει μια ουσία που ονομάζεται αντίσωμα και το οποίο έχει την ικανότητα να καταλαμβάνει και να καταστρέφει τον ιό. Αιματολογικές εξετάσεις μπορούν να προσδιορίσουν το ύψος / έπαρμα του επιπέδου των αντισωμάτων, που αντιπροσωπεύει και την παρουσία του HEV στον οργανισμό. Δυστυχώς όμως, οι αιματολογικές αυτές εξετάσεις αντισωμάτων, δε διεξάγονται ευρέως.
Θεραπεία
Δεν υφίσταται καμία αποτελεσματική θεραπευτική αγωγή των συμπτωμάτων μιας οξείας ηπατίτιδας, συμπεριλαμβανομένου της ηπατίτιδας Ε. Κατά την οξεία φάση της λοίμωξης, ο ασθενής οφείλει να ακολουθεί μια καλά ισορροπημένη διατροφή και να παραμείνει κλινήρης.
Πρόληψη
Η πλειοψηφία των προσπαθειών, να χρησιμοποιηθεί ορός αίματος που περιέχει αντισώματα έναντι του HEV, προκειμένου να μη νοσήσει κάποιος που ήδη έχει σε επαφή με αυτόν, έχουν αποτύχει. Αναμένεται ωστόσο, με ελπίδα, η επιτυχία στο μέλλον μιας τέτοιας προσέγγισης, προκειμένου να παρέχεται προστασία στις εγκύους τουλάχιστον γυναίκες, που διαμένουν σε ενδημικές περιοχές. Δε διατίθεται ούτε εμβόλιο κατά του HEV, μιας κι ακόμη οι έρευνες βρίσκονται σε πειραματικό στάδιο. Προφανώς, μελλοντικά, να ανακαλυφθούν και αντιϊκά σκευάσματα με ισχύ. Ο καλύτερος τρόπος πρόληψης της ηπατίτιδας Ε, είναι η κατανάλωση ασφαλούς πόσιμου νερού, καθώς και η λήψη προστατευτικών μέτρων (π.χ. πόση εμφιαλωμένου νερού) όταν πρόκειται να ταξιδέψουμε.
Δυσμηνόρροια

Ορισμός
Δυσμηνόρροια ονομάζουμε την έμμηνο ρύση κατά την οποία η γυναίκα νιώθει πόνο σαν κράμπα χαμηλά στην κοιλιά, ή πόνο με τη μορφή κολικού που έρχεται και φεύγει, ενοχλητικό πόνο ή πιθανόν και οσφυαλγία (πόνο στη μέση).
Εναλλακτικοί όροι
Επώδυνη εμμηνορρυσία, Πόνοι περιόδου, Κράμπες περιόδου
Τι πρέπει να γνωρίζει κανείς
Οι πόνοι της περιόδου ταλαιπωρούν πολλές γυναίκες. Για έναν μικρό αριθμό γυναικών, η ενόχληση αυτή δημιουργεί προβλήματα ακόμα και στις καθημερινές δραστηριότητες στο σπίτι, τη δουλειά ή το σχολείο για λίγες μέρες κάθε μήνα. Η δυσμηνόρροια είναι ο πρώτος λόγος για τις απουσίες από το σχολείο ή την εργασία για τις γυναίκες στην εφηβεία και στις ηλικίες γύρω στα 20.
Ο πόνος μπορεί να ξεκινά αρκετές μέρες πριν την περίοδο, ή ακριβώς στην αρχή της. Συνήθως ελαττώνεται καθώς μειώνεται η αιμορραγία.
Αν και ο ήπιος πόνος κατά την περίοδο είναι φυσιολογικός, ο οξύς πόνος δεν είναι. Ο ιατρικός όρος για τις εξαιρετικά επώδυνες περιόδους είναι δυσμηνόρροια.
Πρωτοπαθής δυσμηνόρροια είναι η επώδυνη εμμηνορρυσία που εκδηλώνεται από τη στιγμή που εμφανίζεται σε μια γυναίκα η περίοδος, δηλαδή σε νέες υγιείς γυναίκες. Ο τύπος αυτού του πόνου δεν συνδέεται κατά κανόνα με συγκεκριμένα προβλήματα στη μήτρα ή άλλα όργανα της λεκάνης. Πιστεύεται ότι είναι ένας από τους παράγοντες της πρωτοπαθούς δυσμηνόρροιας είναι η αυξημένη παραγωγή προσταγλαδινών στη μήτρα.
Δευτεροπαθής δυσμηνόρροια είναι η επώδυνη εμμηνορρυσία που εκδηλώνεται αργότερα, μετά από διάστημα ομαλών περιόδων και συχνά συνδέεται με προβλήματα στη μήτρα ή άλλα όργανα της λεκάνης, όπως:
- Ενδομητρίωση
- Ινομυώματα
- Χρήση ενδομήτριου σπειρώματος (σπιράλ) από χαλκό
- Κύστες στην ωοθήκη
- Φλεγμονώδη πάθηση στην περιοχή της λεκάνης
- Προεμμηνορυσιακό σύνδρομο
- Σεξουαλικά μεταδιδόμενα νοσήματα
- Άγχος
Φροντίδα στο σπίτι
Μέτρα που μπορεί να σας βοηθήσουν να αποφύγετε τα φάρμακα που απαιτούν συνταγή γιατρού:
- Βάλτε μια ηλεκτρική θερμοφόρα χαμηλά στην κοιλιά (κάτω από τον ομφαλό). Προσέξτε ΜΗΝ σας πάρει ο ύπνος με την θερμοφόρα αναμμένη.
- Κάντε ελαφρό κυκλικό μασάζ με τις άκρες των δακτύλων σας χαμηλά στην κοιλιά.
- Πίνετε ζεστά ροφήματα.
- Τρώτε συχνά ελαφρά γεύματα.
- Ακολουθήστε μια διατροφή πλούσια σε σύνθετους υδατάνθρακες, όπως οι ολόκληροι καρποί, τα φρούτα και τα λαχανικά και χαμηλής περιεκτικότητας σε αλάτι, ζάχαρη, αλκοόλ και καφεΐνη.
- Έχετε τα πόδια ελαφρώς ψηλότερα από το σώμα ή ξαπλώστε στο πλάι με τα γόνατα λυγισμένα (εμβρυϊκή στάση).
- Δοκιμάστε τεχνικές χαλάρωσης όπως ο διαλογισμός ή η γιόγκα.
- Δοκιμάστε αντιφλεγμονώδη φάρμακα που δεν απαιτούν συνταγή γιατρού, όπως η ιβοπρουφένη. Ξεκινήστε το φάρμακο μια μέρα πριν την περίοδο και συνεχίστε να το παίρνετε για τις πρώτες λίγες μέρες της περιόδου.
- Δοκιμάστε συμπληρώματα βιταμινών – ιχνοστοιχείων (βιταμίνη Β6, ασβέστιο μαγνήσιο) ιδιαίτερα αν ο πόνος οφείλεται σε προεμμηνορυσιακό σύνδρομο.
- Κάντε ζεστά μπάνια ή ντους.
- Περπατάτε και ασκήστε τακτικά, γυμνάζοντας ιδιαίτερα τη λεκάνη.
- Χάστε βάρος αν είστε υπέρβαρη.
Αν τα μέτρα αυτά δεν ωφελήσουν, μπορεί ο γιατρός σας να σας χορηγήσει φάρμακα όπως:
- Αντιβιοτικά
- Αγχολυτικά
- Αντισυλληπτικά
- Αντιφλεγμονώδη που χορηγούνται με συνταγή γιατρού, όπως το meclofenamate.
- Παυσίπονα που χορηγούνται με συνταγή γιατρού (συμπεριλαμβανομένων ναρκωτικών όπως η κωδεΐνη, για σύντομο χρονικό διάστημα)
Πότε να απευθυνθείτε στον γιατρό σας
Καλέστε τον γιατρό σας αμέσως αν:
- Η κολπική αιμορραγία είναι αυξημένη ή δύσοσμη
- Παρουσιάζετε πυρετό
- Ο πόνος είναι αρκετός, η περίοδος έχει καθυστερήσει πάνω από μία βδομάδα και έχετε έρθει σε σεξουαλική επαφή.
Επίσης καλέστε τον γιατρό σας αν:
- Τα μέτρα που πήρατε στο σπίτι επί 3 μήνες δεν έχουν ανακουφίσει τον πόνο.
- Εχετε τοποθετήσει ενδομήτριο σπιράλ πριν 3 μήνες ή και περισσότερο.
- Βγάζετε πήγματα από αίμα ή ο πόνος συνοδεύεται και από άλλα συμπτώματα.
- Ο πόνος είναι οξύς ή ξαφνικός.
- Ο πόνος εκδηλώνεται εκτός περιόδου, ξεκινά 5 και πλέον ημέρες πριν την εμφάνιση της περιόδου ή συνεχίζεται αφού έχει τελειώσει η περίοδος.
Τι πρέπει να περιμένετε κατά την επίσκεψη στον γιατρό
Ο γιατρός θα σας εξετάσει, δίνοντας ιδιαίτερη έμφαση την περιοχή της λεκάνης και της κοιλιάς και θα σας υποβάλει ερωτήσεις για το ιατρικό ιστορικό σας και τα τρέχοντα συμπτώματα, όπως:
- Πόσων ετών είσαστε όταν ξεκίνησε η περίοδός σας;
- Ήταν πάντα επώδυνη; Αν όχι, πότε ξεκινήσατε να πονάτε;
- Σε ποια φάση της περιόδου πονάτε;
- Είναι ο πόνος οξύς, υπόκωφος, διακοπτόμενος, διαρκής, έντονος ή θυμίζει κράμπα;
- Είστε σεξουαλικά ενεργή;
- Ακολουθείτε κάποια μέθοδο αντισύλληψης; Ποια συγκεκριμένη;
- Πότε ήταν η τελευταία σας περίοδος;
- Ήταν η ποσότητα του αίματος φυσιολογική κατά την τελευταία περίοδο;
- Η περίοδός σας είναι συνήθως έντονη ή παρατεταμένη (διαρκεί περισσότερες από 5 ημέρες);
- Παρατηρείτε πήγματα αίματος;
- Συνήθως η περίοδός σας είναι τακτική;
- Χρησιμοποιείτε ταμπόν κατά την περίοδο;
- Τι κάνετε συνήθως για να ανακουφιστείτε από τον πόνο; Ηταν αποτελεσματικό;
- Έχετε παρατηρήσει κάτι που επιδεινώνει τον πόνο;
- Έχετε άλλα συμπτώματα;
Διαγνωστικές εξετάσεις που μπορεί να γίνουν είναι:
- Γενική ή ειδικές εξετάσεις αίματος
- Καλλιέργειες (μπορεί να γίνουν προκειμένου να αποκλειστούν ορισμένα σεξουαλικώς μεταδιδόμενα νοσήματα όπως η γονόρροια, η πρωτοπαθής σύφιλη ή οι λοιμώξεις που οφείλονται σε χλαμύδια)
- Λαπαροσκόπηση
- Υπερηχογράφημα
Ο γιατρός σας μπορεί να σας χορηγήσει αντισυλληπτικά χάπια για την ανακούφιση του πόνου στην περίοδο. Αν δεν τα χρειάζεστε για αντισύλληψη, μπορείτε να τα διακόψετε μετά από 6 έως 12 μήνες. Πολλές γυναίκες απολαμβάνουν τα ευεργετικά τους αποτελέσματα στην αντιμετώπιση του πόνου ακόμα και μετά τη χρήση τους.
Χειρουργική επέμβαση χρειάζεται ενδεχομένως για περιπτώσεις γυναικών που δεν ανταποκρίνονται σε καμία μέθοδο αντιμετώπισης του πόνου. Η χειρουργική επέμβαση μπορεί να αφορά αφαίρεση κύστης, πολύποδα, σύμφυσης, ενδομητρίωσης ή ινομυωμάτων, ακόμα και ολική υστερεκτομή.
Για την ενδομητρίωση χρησιμοποιούνται και φάρμακα με συνταγή γιατρού.
Για τον πόνο που προκαλεί το ενδομήτριο σπιράλ, ο γιατρός σας μπορεί να σας συστήσει:
- Να περιμένετε να περάσει ένας χρόνος χρήσης του σπιράλ. Ο πόνος της περιόδου εξαφανίζεται σε πολλές γυναίκες μετά τον πρώτο χρόνο χρήσης του σπιράλ.
- Να αφαιρέσετε το σπιράλ και να χρησιμοποιήσετε εναλλακτικές μεθόδους αντισύλληψης.
- Να αντικαταστήσετε το σπιράλ με ένα άλλο που περιέχει προγεστερόνη, γεγονός που κάνει την περίοδο ελαφρύτερη και λιγότερο οδυνηρή.

Ηπατίτιδα Α
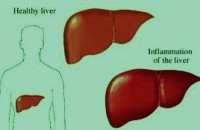
Ορισμός
Η ηπατίτιδα Α είναι η φλεγμονή (ερεθισμός και διόγκωση) του ήπατος, που προκαλείται από τον ιό της ηπατίτιδας Α.
Βλ. επίσης:
Εναλλακτικοί ορισμοί
Ιογενής ηπατίτιδα.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Ο ιός της ηπατίτιδας Α ανευρίσκεται κυρίως στα κόπρανα και στο αίμα προσβληθέντος ατόμου, σχεδόν 15 – 45 ημέρες προ την εμφάνιση συμπτωμάτων και κατά την πρώτη εβδομάδα της νόσου.
Η προσβολή από τον ιό της ηπατίτιδας Α γίνεται με:
- Τη λήψη μολυσμένης από τον ιό, τροφής ή την πόση μολυσμένου νερού (φρούτα, λαχανικά, οστρακοειδή, πάγο και νερό αποτελούν συχνές πηγές μετάδοσης του ιού της ηπατίτιδας Α)
- Επαφή με τα κόπρανα ή το αίμα πάσχοντος
- Με επαφή αντικειμένων ή τροφής που έχει ακουμπήσει πάσχων άτομο και δεν έχει πλύνει καλά τα χέρια του μετά τη χρήση τουαλέτας
- Συμμετοχή σε σεξουαλικές δραστηριότητες που περιλαμβάνουν στοματοπρωκτική επαφή
Οι παράγοντες κινδύνου περιλαμβάνουν:
- Διεθνείς μετακινήσεις, κυρίως προς την Ασία, τη νότια ή κεντρική Αμερική
- Χρήση ενδοφλέβιων ναρκωτικών
- Διαμονή σε οικοτροφείο ή σε κέντρα επανένταξης
- Εργασία σε κέντρα υγείας, σε χώρους με είδη τροφής ή βιομηχανίες που δραστηριοποιούνται στο αποχετευτικό σύστημα
Άλλες συχνές ιογενείς ηπατικές λοιμώξεις, περιλαμβάνουν την ηπατίτιδα Β και C. Η ηπατίτιδα Α είναι η πιο ήπια και η λιγότερη κρίσιμη από αυτές. Οι λοιπές ηπατικές λοιμώξεις δύναται να μετατραπούν σε χρόνιες παθήσεις, όχι όμως η ηπατίτιδα Α.
Συμπτώματα
Τα συμπτώματα συνήθως κάνουν την εμφάνισή τους 2 – 6 εβδομάδες μετά την έκθεση στον ιό της ηπατίτιδας Α και είναι συνήθως ήπια, αλλά διαρκούν για αρκετούς μήνες, κυρίως στους ενήλικες.
Τα συμπτώματα περιλαμβάνουν:
- Σκουρόχρωμα ούρα
- Κόπωση
- Κνησμό
- Απώλεια όρεξης
- Δεκατική πυρετική κίνηση
- Ναυτία κι έμετο
- Αποχρωματισμό των κοπράνων
- Κιτρινωπή χροιά δέρματος (ίκτερος)
Σημεία κι εξετάσεις
Κατά τη φυσική εξέτασή σας, ο ιατρός ίσως διαπιστώσει διόγκωση κι ευαισθησία του ήπατος.
Οι ορολογικές εξετάσεις στην ηπατίτιδα, ίσως αναδείξουν:
- Αύξηση των ΙgM και IgG αντισωμάτων κατά της ηπατίτιδας Α (τα IgM συνήθως θετικοποιούνται πριν τα IgG)
- Αυξημένα ηπατικά ένζυμα (δοκιμασίες ηπατικής λειτουργίας)
Θεραπεία
Δεν υπάρχει ειδική θεραπεία κατά της ηπατίτιδας Α. Κατά τη διάρκεια της οξείας φάσης της νόσου, κατά την κορύφωση δηλαδή των συμπτωμάτων, συστήνεται ανάπαυση. Άτομα που πάσχουν από οξεία ηπατίτιδα οφείλουν να αποφεύγουν την κατανάλωση του αλκοόλ και κάθε ηπατοτοξική ουσία, συμπεριλαμβανομένου της ακεταμινοφαίνης (Tylenol).
Οι λιπαρές τροφές, ίσως προκαλέσουν έμετο, μιας και για την πέψη των λιπών, απαιτούνται ουσίες που απεκκρίνει το ήπαρ. Είναι προτιμητέο να αποφεύγονται οι τροφές αυτές, κατά την οξεία φάση.
Πρόγνωση
Ο ιός δεν παραμένει στον οργανισμό μετά την αποδρομή της λοίμωξης.
Άνω του 85% των ασθενών με ηπατίτιδα Α, επανέρχονται εντός 3 μηνών, ενώ η πλειοψηφία των ασθενών σημειώνει πλήρη αποκατάσταση εντός 6 μηνών.
Ελάχιστες είναι οι πιθανότητες θανάτου, συνήθως σε ηλικιωμένα άτομα κι άτομα με χρόνια ηπατική νόσο.
Επιπλοκές
Κατά κανόνα, δεν υπάρχουν επιπλοκές. Κεραυνοβόλος μορφή, απειλητική για τη ζωή του ασθενούς, είναι 1 / 1000 περιπτώσεις.
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας και κλείστε ένα ραντεβού, αν εμφανίσετε συμπτώματα ηπατίτιδας.
Πρόληψη
Οι παρακάτω συμβουλές μπορούν να μειώσουν τον κίνδυνο προσβολής ή μετάδοσης του ιού:
- Πλένετε πάντα καλά τα χέρια σας, μετά τη χρήση τουαλέτας και μετά από επαφή με αίμα, κόπρανα ή άλλα σωματικά υγρά πάσχοντος ατόμου
- Αποφύγετε τη λήψη μη καθαρών / ακάθαρτων τροφών και νερού
Ο ιός μεταδίδεται με πολύ γρήγορο ρυθμό σε κέντρα κοινωνικής αλληλεγγύης κι άλλα μέρη, στα οποία οι άνθρωποι έρχονται σε στενή επαφή. Ο σχολαστικός καθαρισμός των χεριών πριν και μετά από κάθε αλλαγή πάνας, πριν το σερβίρισμα φαγητού και μετά τη χρήση τουαλέτας, αποτρέπουν την εμφάνιση κρουσμάτων.
Αν εκτεθήκατε προσφάτως στον ιό της ηπατίτιδας και δεν έχετε στο παρελθόν νοσήσει από αυτόν, ούτε έχετε υποβληθεί στον εμβολιασμό κατά αυτού, συμβουλευτείτε ιατρό ή νοσηλευτή για τη λήψη ανοσογλοβουλίνης ή εμβολίου κατά της ηπατίτιδας Α. Οι κύριοι λόγοι που οφείλετε να λάβετε ένα ή και τα δύο παραπάνω, είναι:
- Αν συζείτε με πάσχοντα από ηπατίτιδα Α άτομο
- Αν είχατε πρόσφατη σεξουαλική επαφή με πάσχον άτομο
- Αν κάνατε πρόσφατη κοινή χρήση παράνομων ναρκωτικών ουσιών, ενέσιμων ή μη, με πάσχον άτομο
- Αν ήλθατε σε στενή επαφή για μακρύ χρονικό διάστημα με πάσχον άτομο
- Αν φάγατε σε εστιατόριο στο οποίο διαπιστώθηκε ότι τα φαγητά ή το προσωπικό, ήταν μολυσμένα από τον ιό της ηπατίτιδας Α
Διατίθενται εμβόλια κατά της λοίμωξης της ηπατίτιδας Α . Η προστατευτική δράση του εμβολίου, ξεκινά μόνο 4 εβδομάδες μετά την πρώτη δόση. Η επαναληπτική 6μηνη και 12μηνη δόση, απαιτούνται για τη μακροχρόνια προστασία.
Οι ταξιδιώτες οφείλουν να λάβουν τις παρακάτω προφυλάξεις:
- Αποφυγή γαλακτοκομικών προϊόντων
- Αποφυγή ωμών ή άψητων κρεάτων και θαλασσινών
- Επιφύλαξη στα ήδη κομμένα φρούτα, αφού μπορεί να έχουν πλυθεί με μολυσμένο νερό. Οι ταξιδιώτες καλύτερα να ξεφλουδίζουν και να καθαρίζουν μόνοι τους τα φρέσκα φρούτα και λαχανικά
- Μην αγοράζετε τροφές από πλανόδιους
- Υποβληθείτε στον εμβολισμό κατά της ηπατίτιδας Α (αν είναι εφικτό και κατά της ηπατίτιδας Β) στην περίπτωση μεταφοράς σε χώρες με αυξημένη συχνότητα κρουσμάτων
- Χρήση εμφιαλωμένου νερού για βούρτσισμα δοντιών και για πόση (υπενθύμιση ότι τα παγάκια αποτελούν φορέα μετάδοσης του ιού)
- Σε έλλειψη εμφιαλωμένου νερού, η βράση του διαθέσιμου νερού, αποτελεί την καλύτερη μέθοδο αποβολής του ιού της ηπατίτιδας Α. Η ολοκληρωμένη βράση του νερού για τουλάχιστον 1 λεπτό, σε γενικές γραμμές, καθιστά το νερό ασφαλές προς κατανάλωση.
- Το ζεσταμένο φαγητό πρέπει να είναι ζεστό στην αφή και να καταναλώνεται άμεσα.
Ηπατίτιδα Γ
Ορισμός
Η ηπατίτιδα Γ είναι μια ιογενής νόσος που οδηγεί σε διόγκωση (φλεγμονή) του ήπατος.
Εναλλακτικοί ορισμοί
Μη - Α ή μη – Β ηπατίτιδα.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Η λοίμωξη της ηπατίτιδας Γ προκαλείται από τον ιό της ηπατίτιδας C (HCV). Άτομα υψηλού κινδύνου προσβολής από τον ιό είναι:
- Τα άτομα που υποβάλλονται σε μακροχρόνια νεφρική αιμοκάθαρση
- Τα άτομα που έχουν καθημερινή επαφή με αίμα στον εργασιακό τους χώρο (π.χ. ιατρικό / νοσηλευτικό προσωπικό)
- Όσοι έχουν ελεύθερες σεξουαλικές επαφές (χωρίς προστασία) με προσβληθέν άτομο από τον ιό της ηπατίτιδας C (αυτή η περίπτωση δε συναντάται συχνά, αν κι ο κίνδυνος αυξάνει για όσους έχουν πολλαπλούς ερωτικούς συντρόφους, για όσους ήδη πάσχουν από κάποια σεξουαλικά μεταδιδόμενη νόσο ή έχουν προσβληθεί από τον HIV)
- Όσοι κάνουν χρήση ενδοφλέβιων ναρκωτικών ουσιών σε δημόσιους χώρους (στους δρόμους) ή κάνουν κοινή χρήση συριγγών με άτομο προσβεβλημένο από ηπατίτιδα C
- Όσοι έχουν κάνει μετάγγιση αίματος πριν τον Ιούλιο του 1992
- Όσοι έχουν υποβληθεί σε τατουάζ ή βελονισμό με μολυσμένα εργαλεία (αν κι ο κίνδυνος ελαχιστοποιείται στα ειδικά κέντρα, με άδεια άσκησης επαγγέλματος)
- Όσοι έχουν λάβει αίμα ή παράγωγα αίματος ή έχουν γίνει δέκτες οργάνου από προσβεβλημένο δότη
- Όσοι κάνουν κοινή χρήση προσωπικών αντικειμένων, όπως οδοντόβουρτσες και ξυραφάκια με άτομο που πάσχει από ηπατίτιδα C (δε συμβαίνει συχνά)
- Όσοι γεννηθεί από μητέρα ήδη προσβεβλημένη κατά τον τοκετό (η περίπτωση αυτή είναι λιγότερο συχνή απ΄ ότι στην περίπτωση της ηπατίτιδα Β)
Η ηπατίτιδα Γ έχει οξεία και χρόνια μορφή. Η πλειοψηφία των προσβεβλημένων ατόμων αναπτύσσουν χρόνια ηπατίτιδα C.
Άλλες ιογενείς λοιμώξεις του ήπατος περιλαμβάνουν την ηπατίτιδα Α και την ηπατίτιδα Β. Κάθε ιογενής λοίμωξη του ήπατος προκαλείται από διαφορετικό ιό.
Συμπτώματα
Αρκετοί εκ των ασθενών με ηπατίτιδα Γ παραμένουν ασυμπτωματικοί.
Σε περίπτωση χρόνιας παρουσίας της λοίμωξης, το ήπαρ πιθανότατα να έχει υποστεί μόνιμη βλάβη, κατάσταση γνωστή ως κίρρωση. Τις περισσότερες φορές, τα συμπτώματα κάνουν την εμφάνισή τους μόνον αφού εγκατασταθεί η κίρρωση.
Τα παρακάτω συμπτώματα αποτελούν πιθανές κλινικές εκδηλώσεις της ηπατίτιδας Γ:
- Κοιλιακό άλγος (κυρίως του δεξιού υποχονδρίου)
- Ασκίτης
- Αιμορραγία κιρσών οισοφάγου (οι κιρσοί οισοφάγου αποτελούν διατεταμένες φλέβες στον οισοφάγο)
- Σκουρόχρωμα ούρα
- Κόπωση
- Γενικευμένος κνησμός
- Ίκτερος
- Απώλεια όρεξης
- Δεκατική πυρετική κίνηση
- Ναυτία
- Ανοκτόχρωμα ή πήλινης απόχρωσης κόπρανα
- Έμετος
Σημεία κι εξετάσεις
Οι παρακάτω εξετάσεις είναι διαγνωστικές για την ηπατίτιδα C:
- Δοκιμασία ELISA προς ανίχνευση αντισωμάτων στην ηπατίτιδα C
- Προσδιορισμός του γονότυπου του ιού της ηπατίτιδας C. Υπάρχουν έξι διαφορετικοί γονότυποι.
- Δοκιμασία του RNA του ιού της ηπατίτιδας C, προς προσδιορισμό των επιπέδων του ιού (ονομάζεται και ιογενές φορτίο)
Οι παρακάτω εξετάσεις διεξάγονται προκειμένου να αναγνωριστεί και να παρακολουθηθεί η βλάβη που έχει υποστεί το ήπαρ από την ηπατίτιδα C:
- Δοκιμασίες ηπατικής βλάβης
- Επίπεδα αλβουμίνης
- Χρόνος προθρομβίνης
Η βιοψία ήπατος αναδεικνύει την έκταση της βλάβης που έχει υποστεί το ήπαρ.
Θεραπεία
Ουσιαστικά, δεν υφίσταται θεραπευτική αγωγή κατά της ηπατίτιδας C, αν και τα φαρμακευτικά σκευάσματα μπορούν να καταστείλουν τη δράση του ιού για μεγάλο χρονικό διάστημα.
Μεγάλος αριθμός ασθενών επωφελείται από η φαρμακευτική αγωγή. Τα πιο κοινά φαρμακευτικά
σκευάσματα αποτελούν συνδυασμό ιντερφερόνης άλφα και ριβαβιρίνης (πρόκειται για ένα αντιϊκό σκεύασμα)
- Οι περισσότεροι εκ των ασθενών λαμβάνουν σε εβδομαδιαία δόση υποδόρια ένεση, μορφή αγωγής που ονομάζεται (pegulated) ιντερφερόνη άλφα – χορήγηση συνδυασμού ιντερφερόνης άλφα μαζί με ριβαβιρίνη
- Η ριβαβιρίνη είναι μια κάψουλα που λαμβάνεται δύο φορές την ημέρα. Η κύρια παρενέργεια του φαρμάκου είναι η μείωση των ερυθρών αιμοσφαιρίων (αναιμία), ενώ επίσης μπορεί να προκαλέσει συγγενής ανωμαλίες. Οι γυναίκες που βρίσκονται υπό αγωγή με το σκεύασμα αυτό, οφείλουν να μην κυοφορήσουν κατά τη διάρκεια της αγωγής, καθώς και για τους επόμενους 6 μήνες
- Η θεραπευτική αγωγή χορηγείται για διάστημα 24 έως 48 εβδομάδων
Τα παραπάνω φαρμακευτικά σκευάσματα ίσως προκαλέσουν τις εξής παρενέργειες:
- Κατάθλιψη
- Κόπωση
- Πυρετό
- Συμπτώματα που μιμούνται το συνάχι
- Κεφαλαλγία
- Ευερεθιστικότητα
- Απώλεια όρεξης
- Χαμηλά λευκά αιμοσφαίρια κι αιμοπετάλια
- Ναυτία
- Λέπτυνση των τριχών
- Έμετος
Ασθενείς που αναπτύσσουν κίρρωση ή καρκίνο του ήπατος, γίνονται και υποψήφιοι δέκτες μεταμόσχευσης ήπατος.
Άτομα πάσχοντα από ηπατίτιδα C, οφείλουν επίσης:
- Να μην προμηθεύονται από το φαρμακείο βιταμίνες, συμπληρώματα διατροφής ή νέα φαρμακευτικά σκευάσματα, χωρίς πρώτα να έχουν πάρει την έγκριση από τον θεράποντα ιατρό τους
- Να αποφεύγουν τη λήψη ηπατοτοξικών ουσιών, συμπεριλαμβανομένου του αλκοόλ. Ακόμη και μικρές ποσότητες αλκοόλ, επιταχύνουν την εξέλιξη της ηπατίτιδας C (ενώ το αλκοόλ από μόνο του μειώνει τη δράση των φαρμάκων)
- Να εμβολιάζονται κατά της ηπατίτιδας Α και Β
Πρόγνωση
Η πλειοψηφία των προσβληθέντων ατόμων με ηπατίτιδα C παρουσιάζουν τη χρόνια μορφή.
Άτομα που έχουν λάβει φαρμακευτική αγωγή, εμφανίζουν μια «συγκρατημένη αντίδραση», γεγονός που υποδηλώνει ότι δε διατρέχουν κίνδυνο από τον ιό για διάστημα 6 μηνών, αφ’ ότου έχει λήξει η αγωγή. Δεν υποδηλώνει όμως σε καμία περίπτωση την ίαση του ασθενή, απλά φανερώνει ότι τα επίπεδα του ενεργού ιού της ηπατίτιδας C στον οργανισμό είναι τόσο χαμηλά, ούτως ώστε να μην προκαλείται λόγω αυτού, ηπατική βλάβη.
Ασθενείς με γονότυπο 2 ή 3 του ιού, έχουν σχεδόν τριπλάσια θετική αντίδραση στη φαρμακευτική αγωγή, απ’ ότι οι ασθενείς με γονότυπο 1 του ιού.
Άτομα πάσχοντα αυτής της κατάστασης μπορεί να εμφανίσουν:
- Κίρρωση του ήπατος
- Καρκίνο του ήπατος (μικρός αριθμός κιρρωτικών ασθενών αναπτύσσουν κι αυτοί καρκίνο του ήπατος)
Ακόμη και μετά τη μεταμόσχευση ήπατος, η ηπατίτιδα C, έχει την τάση να υποτροπιάζει, γεγονός που μπορεί να οδηγήσει σε κίρρωση και του νέου οργάνου.
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας αν:
- Εμφανίσετε συμπτώματα ηπατίτιδας
- Έχετε την υπόνοια ότι εκτεθήκατε στον ιό της ηπατίτιδας C
Πρόληψη
Αποφύγετε όσο τον δυνατόν, την επαφή με αίμα ή παράγωγα του αίματος. Το ιατρικό και νοσηλευτικό προσωπικό οφείλουν να λαμβάνουν προστατευτικά μέτρα κατά τη διαχείριση αίματος και σωματικών υγρών.
Μην κάνετε χρήση ενέσιμων ναρκωτικών και κυρίως μη μοιράζεστε σύριγγες και βελόνες με κανέναν. Μείνετε επιφυλακτικοί όταν θελήσετε να κάνετε τατουάζ ή τρυπήματα στο σώμα σας.
Η μετάδοση σεξουαλικών νόσων, μειώνεται στο ελάχιστο όταν διατηρείτε σταθερές, μονογαμικές σχέσεις. Ο σύντροφός σας θα πρέπει να εξεταστεί για ηπατίτιδα C. Εάν είναι αρνητικός, θεωρείται σκόπιμο, να διατηρείται τις σχέσεις όπως έχουν.
Άτομα που διατηρούν σεξουαλικές επαφές, όχι στα πλαίσια μονογαμικής σχέσης, οφείλουν να παίρνουν προστατευτικά μέτρα προς αποφυγή προσβολής από ηπατίτιδα C, καθώς και από σεξουαλικά μεταδιδόμενες νόσους, συμπεριλαμβανομένου του HIV και της ηπατίτιδας Β.
Προς το παρόν δε διατίθενται εμβόλιο κατά της ηπατίτιδας C.
Στρεπτοκοκκική φαρυγγίτιδα
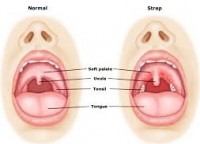
Ορισμός
Η στρεπτοκοκκική φαρυγγίτιδα προκαλείται από βακτήρια της ομάδας Α του στρεπτόκοκκου. Είναι η συχνότερη μορφή μόλυνσης του φάρυγγα.
Εναλλακτικοί όροι
Φαρυγγίτιδα – στρεπτοκοκκική, Φαρυγγίτιδα από στρεπτόκοκκο
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Η στρεπτοκοκκική φαρυγγίτιδα είναι συνηθέστερη σε παιδιά μεταξύ 5 και 15 ετών, αν και μπορεί να εμφανιστεί και σε μικρότερα παιδιά αλλά και σε ενήλικες. Παιδιά μικρότερα των 3 χρόνων παθαίνουν μολύνσεις από στρεπτόκοκκο αλλά αυτές δεν επηρεάζουν τον φάρυγγα.
Η στρεπτοκοκκική φαρυγγίτιδα εκδηλώνεται συνήθως στο τέλος του φθινοπώρου, τον χειμώνα και στις αρχές της άνοιξης. Η μόλυνση μεταδίδεται από άτομο σε άτομο όταν αυτό έρθει σε επαφή με τις εκκρίσεις της μύτης ή τα σάλια κάποιου που είναι μολυσμένος, συχνά μεταξύ των μελών μιας οικογένειας, στο ίδιο σπίτι.
Τα άτομα που προσβάλλονται από στρεπτοκοκκική φαρυγγίτιδα συνήθως εκδηλώνουν την ασθένεια 2 -5 ημέρες μετά την έκθεση στο βακτήριο. Συνήθως η ασθένεια εκδηλώνεται ξαφνικά. Ο πυρετός είναι συχνά υψηλότερος τη δεύτερη ημέρα. Πολλοί ασθενείς παρουσιάζουν επίσης πονόλαιμο, πονοκέφαλο, πόνο στο στομάχι, ναυτία ή ρίγη.
Η στρεπτοκοκκική φαρυγγίτιδα μπορεί να είναι ήπια, με λίγα μόνο από τα παραπάνω συμπτώματα, ή οξεία. Το βακτήριο έχει πολλά στελέχη. Ορισμένα από τα στελέχη μπορεί να προκαλέσουν οστρακιά, ασθένεια που στην προκειμένη περίπτωση θεωρείται αλλεργική αντίδραση στις τοξίνες που δημιουργούνται από το βακτήριο του στρεπτόκοκκου. Σε σπάνιες περιπτώσεις, αν δεν αντιμετωπιστεί με θεραπεία, η στρεπτοκοκκική φαρυγγίτιδα μπορεί να οδηγήσει σε ρευματοειδή πυρετό. Η στρεπτοκοκκική φαρυγγίτιδα μπορεί επίσης να είναι αίτιο μιας σπάνιας επιπλοκής στα νεφρά.
Συμπτώματα
- Δυσκολία στην κατάποση
- Πυρετός που εκδηλώνεται ξαφνικά
- Γενική κακουχία και κακή διάθεση
- Απώλεια όρεξης
- Ναυτία
- Εξάνθημα
- Ο φάρυγγας είναι κόκκινος, μερικές φορές με άσπρες ‘πλάκες’
- Πόνος στον φάρυγγα
- Ευαίσθητοι, πρησμένοι λεμφαδένες στην περιοχή του λαιμού
Πρόσθετα συμπτώματα που μπορεί να συνδέονται με την ασθένεια:
- Αφύσικη γεύση
- Πονοκέφαλος
- Δυσκαμψία των αρθρώσεων
- Μυϊκοί πόνοι
- Ρινική συμφόρηση
- Ρινικές εκκρίσεις
- Πόνος στον αυχένα
Ενδείξεις και εξετάσεις
Για να επιβεβαιωθεί η ύπαρξη του στρεπτόκοκκου θα χρειαστεί επίχρισμα από τον φάρυγγα. Υπάρχει άμεσο γρήγορο τεστ που δείχνει αν υπάρχει στρεπτόκοκκος αλλά δεν καλύπτει όλες τις περιπτώσεις. Γι’ αυτό, αν βγει αρνητικό, καλό είναι να ακολουθήσει καλλιέργεια, ώστε να εξακριβωθούν όλες οι περιπτώσεις που πιθανόν να διέφυγαν στο γρήγορο τεστ.
Θεραπεία
Να έχετε υπόψη ότι ο πόνος στον φάρυγγα συνήθως οφείλεται σε ιούς και όχι σε στρεπτόκοκκο. Αν τα τεστ είναι θετικά για στρεπτόκοκκο, η μόνη θεραπεία είναι η αντιβίωση. Ο στρεπτόκοκκος δεν μπορεί να διαγνωστεί επακριβώς μόνο από τα συμπτώματα και την κλινική εξέταση.
Αν και η στρεπτοκοκκική φαρυγγίτιδα συνήθως θεραπεύεται από μόνη της, συνιστάται η λήψη αντιβιοτικών ώστε να αποφευχθούν σοβαρότερες επιπλοκές όπως ο ρευματοειδής πυρετός. Παραδοσιακά χορηγούνται πενικιλλίνη ή αμοξικιλλίνη, τα οποία είναι ακόμα πολύ αποτελεσματικά. Εχει παρατηρηθεί αντίσταση του βακτηρίου στην αζιθρομυκίνη και τα συναφή αντιβιοτικά.
Οι περισσότερες φαρυγγίτιδες περνούν γρήγορα. Στο μεταξύ, οι ακόλουθες θεραπείες μπορεί να βοηθήσουν:
- Πίνετε ζεστά ροφήματα. Το τσάι με μέλι ή λεμόνι είναι μια θεραπεία δοκιμασμένη.
- Κάντε πλύσεις (γαργάρες) με αλατόνερο αρκετές φορές την ημέρα (1/2 κουταλάκι αλάτι σε ένα φλιτζάνι νερό)
- Πίνετε κρύα ροφήματα ή τρώτε γρανίτες που ανακουφίζουν τον πόνο.
- Πιπιλάτε καραμέλες ή παστίλιες για τον λαιμό. Αυτό αποδεικνύεται συχνά πολύ πιο αποτελεσματικό από άλλες ακριβές θεραπείες αλλά δεν συνιστάται για μικρά παιδιά λόγω του κινδύνου πνιγμού.
- Χρησιμοποιήστε βαποριζατέρ κρύου ατμού ή υγραντήρα για να υγράνετε και να ανακουφίσετε την ξηρότητα και τον πόνο του λαιμού.
- Δοκιμάστε παυσίπονα που δεν χρειάζονται συνταγή γιατρού, όπως η ακεταμινοφένη (παρακεταμόλη). ΜΗΝ δίνετε ασπιρίνη στα παιδιά.
Πρόγνωση
Η πιθανή εξέλιξη είναι καλή. Σχεδόν όλα τα συμπτώματα υποχωρούν σε μια εβδομάδα. Η θεραπευτική αντιμετώπιση προλαμβάνει όμως σοβαρές επιπλοκές που συνδέονται με τις μολύνσεις από στρεπτόκοκκο.
Επιπλοκές
- Μόλυνση στα αυτιά
- Ιγμορίτιδα
- Μαστοειδίτιδα
- Περιτοναϊκό απόστημα
- Ρευματοειδής πυρετός
- Σπειραματονεφρίδιτα
- Οστρακιά
Πότε να απευθυνθείτε στον γιατρό σας
Επισκεφθείτε τον γιατρό σας αν εκδηλώσετε συμπτώματα στρεπτοκοκκικής φαρυγγίτιδας, ασχέτως αν ήρθατε σε επαφή με άτομο που είχε το βακτήριο. Επίσης, δείτε τον γιατρό σας αν - ενώ ήδη κάνετε θεραπεία για στρεπτοκοκκική φαρυγγίτιδα - δεν νιώθετε καλύτερα εντός 24 - 48 ωρών.
Πρόληψη
Τα περισσότερα άτομα με στρεπτόκοκκο είναι μολυσματικά έως ότου πάρουν αντιβίωση για τουλάχιστον 24 – 48 ώρες. Γι’ αυτό θα πρέπει να παραμείνουν στο σπίτι και να μην πάνε το σχολείο ή τη δουλειά μέχρις ότου πάρουν αντιβίωση για τουλάχιστον μία ημέρα.
Πάρτε καινούργια οδοντόβουρτσα αφού πάψετε να είστε μολυσματικοί, αλλά πριν τελειώσετε την αντιβίωση. Αλλιώς, τα βακτήρια μπορεί να παραμείνουν ζωντανά στην οδοντόβουρτσα και να σας ξαναμολύνουν όταν σταματήσετε την αντιβίωση. Επίσης, κρατήστε χωριστά τις οδοντόβουρτσες και τα λοιπά σκεύη της οικογένειας εκτός αν έχουν καθαριστεί σχολαστικά.
Αν σε μια οικογένεια εμφανίζονται συχνά περιστατικά στρεπτόκοκκου, μπορεί να πρέπει να ελέγξετε αν κάποιος είναι φορέας του μικροβίου. Οι φορείς έχουν το μικρόβιο στον φάρυγγά τους αλλά οι ίδιοι δεν νοσούν. Μερικές φορές, αν χορηγηθεί θεραπεία στους φορείς, προλαμβάνεται η μετάδοση της στρεπτοκοκκικής φαρυγγίτιδας σε άλλους.
Λαμβλίαση
Ορισμός
Λαμβλίαση ονομάζεται η λοίμωξη του λεπτού εντέρου από έναν μικροοργανισμό (πρωτόζωο), την Giardia lamblia.
Εναλλακτικοί ορισμοί
Διάρροια του ταξιδιώτη – λαμβλίαση.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Κρούσματα λαμβλίασης μπορούμε να συναντήσουμε τόσο σε αναπτυσσόμενες χώρες, όσο και σε αναπτυγμένες, σε κοινότητες των οποίων οι παροχές νερού έχουν επιμολυνθεί από ακατέργαστα λύματα.
Η λοίμωξη μπορεί να επισυμβεί όταν καταναλώσουμε νερό προερχόμενο από λίμνες ή ρυάκια, στα οποία διαμένουν ζώα, όπως κάστορες και μοσχοπόντικες ή οικόσιτα ζώα, όπως πρόβατα, τα οποία ουσιαστικά αποτελούν την πηγή μόλυνσης. Η λοίμωξη μεταδίδεται επίσης από άνθρωπο σε άνθρωπο με άμεση επαφή, γεγονός που έχει προκαλέσει στο παρελθόν την εμφάνιση κρουσμάτων σε ιδρύματα, όπως τα κέντρα ημερήσιας φροντίδας για παιδιά.
Οι ταξιδιώτες σε ολόκληρο τον κόσμο, διατρέχουν υψηλό κίνδυνο προσβολής, καθώς και οι κατασκηνωτές και οι πεζοπόροι, καθ’ ότι ενδέχεται να καταναλώνουν νερό δίχως την απαραίτητη επεξεργασία, προερχόμενο από λίμνες και ρυάκια.
Άλλοι παράγοντες κινδύνου περιλαμβάνουν:
- Έκθεση σε οικογενειακό μέλος που πάσχει από λαμβλίαση
- Έκθεση σε ινστιτούτα (όπως τα κέντρα ημερήσια φροντίδας ή νοσηλείας)
- Πρωκτική σεξουαλική επαφή χωρίς προστασία
Συμπτώματα
- Κοιλιακό άλγος
- Διάρροια
- Αέρια ή μετεωρισμός
- Κεφαλαλγία
- Απώλεια όρεξης
- Δεκατική πυρετική κίνηση
- Ναυτία
- Διογκωμένη ή διατεταμένη κοιλιακή χώρα
- Έμετος
Ο χρόνος επώασης (ο χρόνος από την προσβολή της λοίμωξης, έως την εμφάνιση των πρώτων συμπτωμάτων) είναι 7 – 14 ημέρες. Η οξεία φάση διαρκεί 2 – 4 εβδομάδες.
Σημεία κι εξετάσεις
Πιθανές παρακλινικές εξετάσεις που μπορεί να διεξαχθούν είναι:
- Κολονοσκόπηση
- Ανίχνευση αντιγόνου της Gardia στα κόπρανα
- Παρασιτολογική εξέταση και ανίχνευση ωαρίων στα κόπρανα
Η πάθηση επηρεάζει περιστασιακά τα αποτελέσματα των παρακάτω εξετάσεων:
- Απορρόφηση της D- ξυλόζης
- Βιοψία λεπτού εντέρου
- Επίχρισμα ή δωδεκαδακτυλική αναρρόφηση υγρού
Θεραπεία
Κάποιες περιπτώσεις της λοίμωξης υποχωρούν αυτόματα, ενώ σε κάποιες άλλες δύναται να χρησιμοποιηθούν αντιμολυσματικά φαρμακευτικά σκευάσματα.
Τα ποσοστά ίασης, σε γενικές γραμμές, ανέρχονται άνω του 80%. Η φαρμακογενής αντίσταση, αποτελεί πιθανό παράγοντα αποτυχίας της φαρμακευτικής αγωγής κι απαιτεί συχνά την αλλαγή των αντιβιοτικών σκευασμάτων.
Όσον αφορά τις εγκυμονούσες γυναίκες, η θεραπεία οφείλεται να χορηγηθεί μόνον μετά τον τοκετό, μιας και κι αρκετά από τα φαρμακευτικά σκευάσματα θεραπείας της λοίμωξης μπορούν να βλάψουν το έμβρυο.
Πρόγνωση
Κατά κανόνα, η λοίμωξη υποχωρεί αυτόματα. Αναφέρονται ωστόσο κι επίμονες περιπτώσεις, οι οποίες απαιτούν προσθήκη αντιβιοτικής αγωγής. Κάποια άτομα που βίωσαν στο πρόσφατο παρελθόν τους παρατεταμένη λοίμωξη από Gardia, εξακολουθούν να παρουσιάζουν συμπτώματα, ακόμη και μετά την αποδρομή της λοίμωξης.
Επιπλοκές
- Αφυδάτωση
- Δυσαπορρόφηση (ανεπαρκής απορρόφηση θρεπτικών ουσιών κατά μήκος του πεπτικού συστήματος)
- Απώλεια σωματικού βάρους
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας σε περίπτωση που:
- Παρουσιάσετε διάρροια ή κάποιο άλλο σύμπτωμα που δεν υποχωρεί μετά από 14 ημέρες
- Παρατηρήσετε την πρόσμιξη αίματος στα κόπρανά σας
- Είστε αφυδατωμένος / η
Πρόληψη
Χρησιμοποιήστε κάποια μέθοδο κάθαρσης του νερού, όπως βράση, φιλτράρισμα ή αγωγή ιονισμού, προτού καταναλώσετε νερό προερχόμενο από επιφανειακούς υδάτινους πόρους. Οι πεζοπόροι, καθώς κι άτομα που καταναλώνουν νερό τέτοια προελεύσεως, οφείλουν να λάβουν υπ’ όψιν ότι όλες αυτές οι πηγές αποτελούν πιθανές πηγές μόλυνσης.
Εργαζόμενοι σε κέντρα ή ινστιτούτα ημερήσιας φροντίδας, πρέπει να χρησιμοποιούν καλής ποιότητας υγρά σαπούνια για την πλύση χεριών, καθώς και τεχνικές υγιεινής κατά τη φροντίδα των παιδιών ή των ασθενών.
Μεγαλύτερη προστασία κατά τη σεξουαλική επαφή, ιδίως όσον αφορά το πρωκτικό σεξ, πιθανώς να μειώσει τον κίνδυνο προσβολής ή εξάπλωσης της λαμβλίασης.
Εντερική απόφραξη
Η εντερική απόφραξη αποτελεί τη μερική ή ολική απόφραξη του εντέρου που οδηγεί σε αδυναμία προώθησης του εντερικού περιεχομένου.
Εναλλακτικοί ορισμοί
Παραλυτικός ειλεός, Συστροφή εντέρου, Εντερική απόφραξη, Ειλεός, Ψευδοαπόφραξη εντέρου, Κολικός ειλεός.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Η απόφραξη του εντέρου οφείλεται σε:
- Μηχανική αιτία, εννοώντας απλά την ύπαρξη εμποδίου εντός του εντερικού αυλού
- Ειλεό, μια κατάσταση που χαρακτηρίζεται από δυσλειτουργία του εντέρου κι όχι δομική διαταραχή
Ο παραλυτικός ειλεός, που επίσης ονομάζεται φευδο-απόφραξη, αποτελεί την κύρια αιτία εντερικής απόφραξης σε νήπια και παιδιά. Οι αιτίες παραλυτικού ειλεού περιλαμβάνουν:
- Χημικές, ηλεκτρολυτικές ή μεταλλικές διαταραχές (όπως για παράδειγμα χαμηλά επίπεδα καλίου)
- Επιπλοκές ενδοκοιλιακής χειρουργικής επέμβασης
- Μειωμένη παροχή αίματος στην κοιλιακή χώρα (ισχαιμία της μεσεντέρας αρτηρίας)
- Τραυματισμός του δικτύου παροχής αίματος στην κοιλιακή χώρα
- Ενδοκοιλιακή λοίμωξη
- Νεφρική ή πνευμονική πάθηση
- Χρήση ορισμένων φαρμακευτικών σκευασμάτων, κυρίως ναρκωτικών
Σε παιδιά μεγαλύτερης ηλικίας, ο παραλυτικός ειλεός οφείλεται σε βακτηριακή ή ιογενής τροφική δηλητηρίαση (γαστρεντερίτις), η οποία σε κάποιες περιπτώσεις σχετίζεται με δευτεροπαθή περιτονίτιδα και σκωληκοειδίτιδα.
Οι μηχανικές αιτίες εντερικής απόφραξης περιλαμβάνουν:
- Παθολογική ανάπτυξη ιστού
- Συμφύσεις ή ουλώδης ιστός που σχηματίζεται μετά από χειρουργική επέμβαση
- Ξένα σώματα (κατάποση υλικών που αποφράσσουν τον εντερικό αυλό)
- Χολόλιθοι
- Κήλες
- Κρούση περιττωμάτων (κόπρανα)
- Εγκωλεασμός
- Όγκοι που αποφράσσουν τον εντερικό αυλό
- Συστροφή (στριμμένες εντερικές έλικες)
Συμπτώματα
- Κοιλιακή διάταση
- Κοιλιακός μετεωρισμός (αεριώδης)
- Κοιλιακό άλγος και κράμπες
- Οσμή αναπνοής (κακοσμία αναπνοής)
- Δυσκοιλιότητα
- Διάρροια
- Έμετος
Σημεία κι εξετάσεις
Κατά την ακρόαση της κοιλιακής χώρας με στηθοσκόπιο, ο ιατρός σας ίσως αντιληφθεί υψηλότονους εντερικούς ήχους, στην περίπτωση της μηχανικής απόφραξης. Εάν παραταθεί η απόφραξη για μακρύ χρονικό διάστημα ή αν το έντερο έχει υποστεί σημαντική βλάβη, οι εντερικοί ήχοι, ελαττώνονται, έως την απόλυτη απουσίας τους.
Ο πρώιμος παραλυτικός ειλεός χαρακτηρίζεται από μειωμένους ή απόντες εντερικούς ήχους.
Παρακλινικές εξετάσεις που απεικονίζουν την απόφραξη είναι:
- Αξονική τομογραφία της κοιλιακής χώρας
- Ακτινογραφία κοιλίας (σε όρθια θέση)
- Βαριούχος υποκλυσμός
- Αλληλουχία του ανωτέρου πεπτικού συστήματος και του λεπτού εντέρου
Θεραπεία
Η θεραπευτική αγωγή περιλαμβάνει την εισαγωγή ενός σωλήνα / αγωγού δια της ρινός, που καταλήγει στο στόμαχο ή στο έντερο, με σκοπό την ανακούφιση από την κοιλιακή διάταση και τον έμετο.
Η χειρουργική επέμβαση απαιτείται στην περίπτωση που δεν αποδώσει η χρήση του προαναφερθέντος σωλήνα ή υπάρξουν σημεία ιστικής νέκρωσης.
Πρόγνωση
Η έκβαση της νόσου εξαρτάται από την αιτία πρόκλησης της απόφραξης.
Επιπλοκές
Οι επιπλοκές περιλαμβάνουν ή μπορεί να οδηγήσουν σε:
- Ηλεκτρολυτικές διαταραχές
- Λοίμωξη
- Ίκτερο
- Διάτρηση εντέρου
Εάν η απόφραξη παρεμποδίσει την παροχή αίματος του εντέρου, πολύ πιθανόν να προκληθεί ιστική νέκρωση, λοίμωξη / φλεγμονή κι εν τέλει γάγγραινα. Παράγοντες
κινδύνου της ιστικής νέκρωσης είναι ο καρκίνος του εντέρου, η νόσος Crohn, οι κήλες και προγενέστερες χειρουργικές επεμβάσεις.
Στα νεογνά, ο παραλυτικός ειλεός συνδέεται με την καταστροφή του εντερικού τοιχώματος (νεκρωτική εντεροκολίτιδα), απειλεί τη ζωή του νεογνού και συχνά οδηγεί σε αιματολογικές και πνευμονικές λοιμώξεις.
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας αν παρουσιάσετε επίμονη κοιλιακή διάταση κι επίσχεση κοπράνων κι αερίων ή αν αναπτύξετε άλλα συμπτώματα εντερικής απόφραξης.
Πρόληψη
Η πρόληψη είναι ανάλογη της αιτίας πρόκλησης της νόσου. Η θεραπευτική αντιμετώπιση καταστάσεων (όπως όγκων και κήλων) που σχετίζονται με τη δημιουργία απόφραξης, μειώνουν την πιθανότητα εμφάνισης της νόσου. Κάποιοι εκλυτικοί παράγοντες της απόφραξης δεν προλαμβάνονται.
Τροφική δηλητηρίαση
Ορισμός
Η τροφική δηλητηρίαση είναι το αποτέλεσμα κατανάλωσης μολυσμένης τροφής από διάφορους οργανισμούς ή τοξίνες. Στις περισσότερες περιπτώσεις, η τροφική δηλητηρίαση προκύπτει από κοινά βακτήρια, όπως ο Staphylococcus ή η E. Coli
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Η τροφική δηλητηρίαση μπορεί να εμφανιστεί μεμονωμένα, σε ένα άτομο ή να εμφανιστεί ξαφνικά σε μια ομάδα ατόμων, τα οποία όλα έχουν καταναλώσει την ίδια μολυσμένη τροφή.
Κρούσματα τροφικής δηλητηρίασης εμφανίζονται αρκετά συχνά στα κυλικεία σχολείων, στα πικνίκ και σε μεγάλες κοινωνικές εκδηλώσεις κι αυτό διότι στην πλειοψηφία των περιπτώσεων, η τροφή παραμένει εκτός ψυγείου για αρκετό χρόνο ή δεν τηρούνται οι κανόνες υγιεινής στην προετοιμασία του φαγητού. Σε άλλες περιπτώσεις, η τροφική δηλητηρίαση προκύπτει από την κατανάλωση μη καλά ψημένου κρέατος, γαλακτοκομικών προϊόντων ή τροφών που περιέχουν μαγιονέζα (για παράδειγμα λαχανοσαλάτα ή πατατοσαλάτα) κι έχουν παραμείνει εκτός ψυγείου για πολύ ώρα.
Αίτια τροφικής δηλητηρίασης είναι:
- Βακτήριο Bacillus cereus
- Aλλαντίαση
- Βακτήριο Campylobacter
- Χολέρα
- Βακτηριακή εντερίτιδα (E. Coli)
- Δηλητηρίαση από ψάρια
- Μικρόβιο Listeria
- Δηλητηρίαση από μανιτάρια
- Βακτηρίδιο Salmonella
- Βακτηρίδιο Shigella
- Βακτηρίδιο Yersinia
Η αλλαντίαση αποτελεί μια σοβαρότατη περίπτωση τροφικής δηλητηρίασης, η οποία μπορεί να αποδειχθεί και νοσηρή. Προκύπτει από την ακατάλληλη κατ’ οίκον κονσερβοποίηση.
Τα βρέφη και οι ηλικιωμένοι διατρέχουν τον υψηλότερο κίνδυνο εμφάνισης τροφικής δηλητηρίασης. Ωστόσο υψηλό κίνδυνο διατρέχουν κι όλοι όσοι:
- Αντιμετωπίζουν μια σοβαρή παθολογική κατάσταση, όπως μια νεφρική πάθηση ή σακχαρώδη διαβήτη
- Έχουν αδύναμο ανοσοποιητικό σύστημα
Οι εγκυμονούσες και οι γυναίκες που θηλάζουν οφείλουν να είναι ιδιαίτερα προσεκτικές προς αποφυγή τροφικής δηλητηρίασης
Συμπτώματα
Ο χρόνος εμφάνισης των συμπτωμάτων, εξαρτάται από τον τύπο της τροφικής δηλητηρίασης, συνήθως όμως κυμαίνεται από 2 – 6 ώρες μετά τη λήψη της μολυσμένης τροφής. Ο χρόνος αυτός μπορεί να είναι περισσότερος (ακόμη και κάποιες μέρες) ή λιγότερος, αναλόγως πάντα την αιτία πρόκλησης της δηλητηρίασης.
Τα πιθανά συμπτώματα περιλαμβάνουν:
- Κράμπες στην κοιλιακή χώρα
- Διάρροια (ενδέχεται να είναι αιματηρή)
- Πυρετός και ρίγος
- Κεφαλαλγία
- Ναυτία κι έμετος
- Αδυναμία / κακουχία (μπορεί να λάβει πολύ σοβαρή μορφή και να οδηγήσει σε παράλυση των αναπνευστικών μυών, όπως στην περίπτωση της αλλαντίασης)
Σημεία κι εξετάσεις
Ο ιατρός σας θα προβεί σε φυσική εξέταση για την πιθανή ανάδειξη σημείων τροφικής δηλητηρίασης, όπως ευαισθησία στην κοιλιακή χώρα κι αφυδάτωση. Θα λάβει επίσης το ιστορικό σας αναφορικά με τις τροφές που καταναλώσατε προσφάτως.
Πιθανές εξετάσεις για την ανάδειξη της αιτίας είναι:
- Αιματολογικές
- Ανάλυση υπολειμμάτων τροφής
- Εξετάσεις κοπράνων
- Ανάλυση εμέτου
Ακόμη κι αντιμετωπίζετε τροφική δηλητηρίαση, οι παραπάνω εξετάσεις ενδέχεται να μην είναι διαγνωστικές.
Αν ο ασθενής παρουσιάζει βαρύτατη κλινική εικόνα, κάτι που συμβαίνει σπάνια, ο ιατρός ίσως χρειαστεί να προβεί στα ακόλουθα:
- Ενδοσκοπική εξέταση του ορθού με τη χρήση ενός λεπτού εργαλείου, σα σωλήνα που τοποθετείται εντός του ορθού προς εντοπισμό της πηγής αιμορραγίας ή λοίμωξης (σιγμοειδοσκόπηση)
- Εξέταση ηλεκτρικής δραστηριότητας των μυών (ηλεκτρομυογράφημα), για να ελεγχθεί αν ο ασθενής πάσχει από αλλαντίαση
- (Οσφυονωτιαία παρακέντηση) λήψη υγρού από τη σπονδυλική στήλη, σε περίπτωση που ο ασθενής παρουσιάζει σημεία διαταραχής του νευρικού συστήματος
Θεραπεία
Συνήθως η νόσος ιάται αυτόματα μέσα σε μερικές ημέρες. Στόχος της θεραπευτικής αγωγής είναι η ανακούφιση των συμπτωμάτων και η αποφυγή της αφυδάτωσης.
- Αποφύγετε τη λήψη στέρεων τροφών, μέχρι την πλήρη αποδρομή της διάρροιας κι αποφύγετε γαλακτοκομικά προϊόντα, τα οποία μπορούν να επιδεινώσουν τη διάρροια (οφειλόμενη σε προσωρινή δυσανεξία στη λακτόζη)
- Πίνετε υγρά (εξαιρουμένου του γάλατος και ποτών που περιέχουν καφεΐνη) προς αντικατάσταση των απολεσθέντων υγρών από τη διάρροια και τον έμετο
- Δώσετε στα παιδιά σας συμπλήρωμα ηλεκτρολυτών που διατίθεται στα φαρμακεία
Αν ασθενής παρουσιάσει διάρροια κι αδυνατεί να λάβει υγρά (λόγω της ναυτίας για παράδειγμα ή του εμέτου), ίσως χρειαστεί ενδονοσοκομειακή περίθαλψη και ενδοφλέβια λήψη υγρών. Η κατάσταση αυτή είναι ιδιαίτερα συχνή όσον αφορά τα παιδιά.
Σε περίπτωση που λαμβάνεται διουρητικά, οφείλετε να αντιμετωπίσετε με προσοχή τη διάρροια. Συμβουλευτείτε τον ιατρό σας – μπορεί να χρειαστεί η διακοπή λήψης διουρητικών. Προτού αλλάξετε ή διακόψετε τη φαρμακευτική αγωγή που λαμβάνετε, συμβουλεύεστε πάντα τον ιατρό σας, ο οποίος θα σας δώσει συγκεκριμένες οδηγίες.
Για τους κοινούς τύπους τροφικής δηλητηρίασης, ο ιατρό σας ΔΕ θα σας συνταγογραφήσει αντιβιοτική αγωγή.
Αν έχετε καταναλώσει τοξίνες από μανιτάρια ή οστρακοειδή, θα χρειαστείτε άμεση ιατρική περίθαλψη. Στα επείγοντα, ο ιατρός θα προβεί σε πλύση στομάχου κι απομάκρυνση της τοξίνης.
Πρόγνωση
Οι περισσότεροι ασθενείς που αντιμετωπίζουν έναν από τους κοινούς τύπους τροφικής δηλητηρίασης, επανέρχονται πλήρως μέσα σε 12 – 48 ώρες. Μπορεί να εμφανιστούν σοβαρές επιπλοκές, οι οποίες όμως προέρχονται από συγκεκριμένους τύπους τροφικής δηλητηρίασης.
Επιπλοκές
Η αφυδάτωση αποτελεί τη πιο συνηθέστερη επιπλοκή και μπορεί να επέλθει από οποιαδήποτε τροφική δηλητηρίαση.
Λιγότερο συχνές, αλλά πιο σοβαρές επιπλοκές είναι:
- Αρθρίτιδα (Salmonella, Yersinia)
- Διαταραχές αιμορραγίας (E. coli κι άλλα βακτήρια)
- Θάνατος (από μανιτάρια, κάποιες δηλητηριάσεις από ψάρια ή αλλαντίαση)
- Νεφρικές διαταραχές (Shigella, E. coli)
- Διαταραχές του νευρικού συστήματος (αλλαντίαση, Campylobacter)
- Περικαρδίτιδα (Salmonella)
- Αναπνευστική δυσχέρεια, συμπεριλαμβανομένου της ανάγκης τεχνικής υποστήριξης αναπνοής (αλλαντίαση)
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε τον ιατρό σας αν παρουσιάσετε:
- διάρροια που επιμένει άνω των 2 – 3 ημερών
- πρόσμιξη αίματος στα κόπρανα
- διάρροια, ναυτία ή έμετο και λαμβάνετε διουρητικά
- διάρροια κι αδυνατείτε να λάβετε υγρά λόγω ναυτίας ή εμέτου
- πυρετό άνω των 38,3˚ C
Καλέστε το 166 ή το ΕΚΑΒ αν:
- έχετε υπερβολική αιμορραγία ή τα κόπρανά σας είναι πολύ σκουρόχρωμα ή μαύρα
- έχετε δυσκολίες αναπνοής
- εμφανίσετε συμπτώματα νευρικής διαταραχής, όπως αδυναμία, διπλωπία, δυσκολίες ομιλίας ή παράλυση
- εμφανίσετε σημεία αφυδάτωσης (δίψα, ζάλη, τάση λιποθυμίας, αίσθηση ελαφρύς κεφαλής)
- έχετε δυσκολίες κατάποσης
- έχετε πιθανή τροφική δηλητηρίαση από μανιτάρια, ψάρια ή αλλαντίαση
- ο ρυθμός ης καρδιάς σας είναι παραλείπων, ταχύς ή αισθητός
Πρόληψη
Προς αποφυγή τροφικής δηλητηρίασης, λάβετε τα παρακάτω μέτρα κατά την προετοιμασία του φαγητού:
- Πλύνετε καλά τα χέρια σας, τα πιάτα και τα οικιακά σκεύη
- Χρησιμοποιήστε ένα θερμόμετρο όταν μαγειρεύετε. Μαγειρέψετε το βόειο κρέας τουλάχιστον στους 70˚C, τα πουλερικά στους 80˚C και τα ψάρια στους 60˚C
- ΜΗΝ τοποθετείτε το κρέας ή το ψάρι στο ίδιο σκεύος, που προηγουμένως ήταν τοποθετημένο ωμό, εκτός κι το σκεύος έχει πλυθεί πλήρως
- Διατηρείτε την τροφή που δε θα καταναλώσετε άμεσα, εντός ψυγείου. Ρυθμίστε τη θερμοκρασία του ψυγείου στους 4,5˚C περίπου και τον καταψύκτη στους -17˚C ή και χαμηλότερα. ΜΗΝ καταναλώσετε κρέας, πουλερικά ή ψάρια, τα οποία δεν ήταν μαγειρεμένα και παρέμειναν στο ψυγείο πέραν των 1 -2 ημερών
- ΜΗΝ καταναλώνετε ληγμένες τροφές, συσκευασμένες τροφές με χαλασμένη συσκευασία ή κονσέρβες που είναι φουσκωμένες ή έχουν χτυπήματα
- ΜΗΝ καταναλώνετε τροφές που έχουν ασυνήθιστη οσμή ή παράξενη γεύση
Άλλα μέτρα που οφείλεται να λάβετε:
- Αν φροντίζετε μικρά παιδιά, πλύνετε καλά και συχνά τα χέρια σας και πετάτε προσεκτικά τις πάνες, έτσι ώστε τα βακτήρια να μην διασκορπιστούν σε άλλες επιφάνειες ή άτομα
- Αν κονσερβοποιείτε τροφές κατ’ οίκον, σιγουρευτείτε ότι ακολουθείτε τις κατάλληλες τεχνικές κονσερβοποίησης, προς αποφυγή της αλλαντίασης
- ΜΗ δίνετε μέλι σε παιδιά κάτω του 1 έτους
- ΜΗΝ τρώτε άγρια μανιτάρια
- Αν ταξιδεύετε σε περιοχές που οι τροφές ενδέχεται να έχουν επιμολυνθεί, καταναλώστε μόνον ζεστή, φρέσκια μαγειρεμένη τροφή. Πίνετε νερό, μόνον αφού έχει βραστεί. ΜΗΝ καταναλώνετε ωμά λαχανικά ή μη ξεφλουδισμένα φρούτα
- ΜΗΝ καταναλώνετε οστρακοειδή που έχουν εκτεθεί σε «κόκκινες παλίρροιες»
- Αν είστε έγκυος ή αν έχετε χαμηλό ανοσοποιητικό σύστημα, ΜΗΝ καταναλώνετε μαλακό τυρί, ιδίως εισαγόμενο από χώρες εκτός των Η.Π.Α.
Αν αντιμετωπίζετε τροφική δηλητηρίαση, ενημερώστε τα άτομα που ενδέχεται να κατανάλωσαν την ίδια τροφή με εσάς, για την κατάστασή σας. Αν υποπτεύεστε ότι η μολυσμένη τροφή, είναι τροφή που αγοράσατε από τοπικό κατάστημα ή καταναλώσατε σε κάποιο εστιατόριο, ενημερώστε τους υπευθύνους τους καταστήματος / εστιατορίου, καθώς και το τοπικό κέντρο υγείας.
Δυσανεξία στη λακτόζη
Ορισμός
Δυσανεξία στη λακτόζη ονομάζουμε την αδυναμία του οργανισμού να χωνέψει τη λακτόζη (έναν τύπο σακχάρου που βρίσκεται στο γάλα και άλλα γαλακτοκομικά προϊόντα).
Εναλλακτικές ονομασίες
Ανεπάρκεια λακτάσης, Δυσανεξία στο γάλα, Ανεπάρκεια δισακχαριτών, Δυσανεξία στα γαλακτοκομικά
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Η δυσανεξία στη λακτόζη συμβαίνει όταν το λεπτό έντερο δεν παράγει αρκετή ποσότητα ενός ενζύμου που ονομάζεται λακτάση. Ο οργανισμός των μωρών παράγει το ένζυμο αυτό ώστε να μπορεί να χωνέψει το γάλα, συμπεριλαμβανομένου και του μητρικού. Πριν γίνουν αγρότες, οι περισσότεροι άνθρωποι δεν συνέχιζαν να πίνουν γάλα μετά την ηλικία των πρώτων παιδικών χρόνων, γι’ αυτό το σώμα τους δεν παρήγαγε λακτάση.
Η δυσανεξία στη λακτόζη παρατηρείται περισσότερο στους Ασιάτες, τους Αφρικανούς, τους Αφρο-αμερικανούς, τους ιθαγενείς της Αμερικής και τους Μεσογειακούς λαούς, παρά στους Ευρωπαίους της βόρειας και δυτικής Ευρώπης.
Η δυσανεξία στη λακτόζη μπορεί να ξεκινήσει σε διαφορετική ηλικία. Στους λευκούς, συνήθως ξεκινά στην παιδική ηλικία μετά τα 5. Στους Αφρο-αμερικανούς, η δυσανεξία στη λακτόζη συχνά εμφανίζεται νωρίς, στην ηλικία των 2 χρόνων.
Η δυσανεξία στη λακτόζη είναι πολύ συνήθης στους ενήλικες και δεν είναι επικίνδυνη. Περίπου 30 εκ. Αμερικανοί ενήλικες υποφέρουν από μια μορφή δυσανεξίας στη λακτόζη πριν φτάσουν την ηλικία των 20 χρόνων.
Η δυσανεξία στη λακτόζη συναντάται καμιά φορά και στα πρόωρα βρέφη. Τα παιδιά που γεννιούνται κανονικά μετά από 9μηνη κύηση δεν εμφανίζουν δυσανεξία στη λακτόζη μέχρι να γίνουν τουλάχιστον 3 χρόνων.
Η ανεπάρκεια λακτάσης μπορεί επίσης να είναι αποτέλεσμα κάποιας ασθένειας του εντέρου όπως η κοιλιακή ιδιοπαθής στεατόρροια (ευαισθησία του εντέρου στη γλουτένη) και η γαστρεντερίτιδα, ή επακόλουθο χειρουργικής επέμβασης στο έντερο. Προσωρινή ανεπάρκεια λακτάσης μπορεί να είναι επακόλουθο ιογενών ή μικροβιακών λοιμώξεων, ιδιαίτερα στα παιδιά, όταν τραυματιστούν τα κύτταρα του βλεννογόνου του εντέρου.
Συμπτώματα
- Φουσκώματα
- Κοιλιακές κράμπες
- Διάρροια
- Δύσοσμα κόπρανα
- Αέρια
- Υποσιτισμός
- Ναυτία
- Αργή ανάπτυξη
- Απώλεια βάρους
Τα συμπτώματα εκδηλώνονται συχνά αφού καταναλώσετε γαλακτοκομικά προϊόντα και ανακουφίζονται όταν δεν καταναλώνετε γαλακτοκομικά. Οσο μεγαλύτερη η ποσότητα γαλακτοκομικών, τόσο εντονότερα τα συμπτώματα.
Ενδείξεις και εξετάσεις
- Εντεροσκόπηση
- Δοκιμή αναπνοής λακτόζης- υδρογόνου
- Δοκιμή ανοχής στη λακτόζη
- Χορήγηση ουσιών που μειώνουν τον χρόνο διαβίβασης των κοπράνων
Θεραπεία
Η αποφυγή κατανάλωσης γαλακτοκομικών προϊόντων συνήθως βελτιώνει τα συμπτώματα. Ωστόσο, η απουσία γάλακτος από τη διατροφή μπορεί να οδηγήσει σε έλλειψη ασβεστίου, βιταμίνης D, ριβοφλαβίνης (βιταμίνη Β12) και πρωτεΐνης. Προσθέστε άλλες πηγές ασβεστίου στη διατροφή σας αν αφαιρέσετε τα γαλακτοκομικά προΐόντα.
Οι περισσότεροι άνθρωποι με χαμηλά επίπεδα λακτάσης μπορούν να δεχτούν περίπου 1 ½ φλιτζάνι γάλα τη φορά. Μεγαλύτερη ποσότητα (3 φλιτζάνια περίπου) μπορεί να δημιουργήσει προβλήματα σε άτομα με δυσανεξία στο γάλα.
Γαλακτοκομικά προϊόντα που είναι ευκολότερα στην πέψη:
- Βούτυρο γάλακτος και τυριά (περιέχουν λιγότερη λακτόζη από το γάλα)
- Προϊόντα γάλακτος από ζύμωση (όπως το γιαούρτι)
- Κατσικίσιο γάλα (αλλά να το πίνετε παράλληλα με τα γεύματα και να το συνοδεύετε με συμπληρώματα αμινοξέων και βιταμινών, ιδιαίτερα αν το δίνετε στα παιδιά)
- Παγωτό, μίλκσεΪκ και παλαιωμένα ή σκληρά τυριά
- Γάλα και άλλα γαλακτοκομικά προϊόντα που δεν περιέχουν λακτόζη
- Αγελαδινό γάλα με προσθήκη λακτάσης για μεγαλύτερα παιδιά και ενήλικες
- Συνταγές σόγιας για παιδιά μικρότερα των 2 χρόνων
- Γάλα σόγιας ή ρυζιού για νήπια
Μπορείτε να προσθέσετε ένζυμα λακτάσης στο κανονικό γάλα ή να τα λαμβάνετε σε μορφή κάψουλας ή χαπιού που μασιέται.
Ισως χρειάζεται να βρείτε άλλους τρόπους να αναπληρώνετε το ασβέστιο στη διατροφή σας (χρειάζεστε 1.200 – 1.500 mg ασβέστιο την ημέρα):
- Να παίρνετε συμπληρώματα ασβεστίου
- Να καταναλώνετε τροφές πλούσιες σε ασβέστιο (χορταρικά, οστρακοειδή, σαρδέλες, σολωμό σε κονσέρβα, γαρίδες και μπρόκολα)
- Να πίνετε χυμό πορτοκαλιού με προσθήκη ασβεστίου
Διαβάζετε τις ετικέτες των τροφίμων. Λακτόζη περιέχεται και σε άλλα προϊόντα πλην των γαλακτοκομικών – συμπεριλαμβανομένων κάποιων ειδών μπύρας.
Πρόγνωση
Συνήθως τα συμπτώματα υποχωρούν από τη στιγμή που αποκλείσετε τα γαλακτοκομικά προϊόντα από τη διατροφή σας.
Επιπλοκές
Πιθανές επιπλοκές είναι η απώλεια βάρους και ο υποσιτισμός.
Πότε να επικοινωνήσετε με τον γιατρό σας
Επικοινωνήστε με τον γιατρό σας αν:
- Εσείς ή το παιδί σας εμφανίζετε συμπτώματα δυσανεξίας στη λακτόζη και χρειάζεστε πληροφόρηση για υποκατάστατα τροφίμων
- Τα συμπτώματά σας επιδεινώνονται ή δεν βελτιώνονται με τη θεραπεία ή αναπτύσσετε νέα συμπτώματα.
Πρόληψη
Δεν υπάρχει γνωστός τρόπος για την πρόληψη της δυσανεξίας στη λακτόζη.
Αν πάσχετε από την ασθένεια, το να αποφεύγετε ή να περιορίσετε την ποσότητα γαλακτοκομικών προϊόντων στη διατροφή σας μπορεί να μειώσει ή να προλάβει τα συμπτώματα.
Ουρηθρίτιδα
Ουρηθρίτιδα ονομάζεται η φλεγμονή της ουρήθρας (ανεξάρτητα από την αιτία πρόκλησής της ).
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Η ουρηθρίτιδα μπορεί να προκληθεί από βακτηρίδια ή ιούς. Τα ίδια παθογόνα βακτηρίδια που είναι υπεύθυνα για λοιμώξεις του ουροποιητικού συστήματος (E. coli), όπως και κάποια άλλα που είναι υπεύθυνα για σεξουαλικά μεταδιδόμενες νόσους (chlamydia, gonorrhea), δύναται να οδηγήσουν σε ουρηθρίτιδα. Οι ιογενείς ουρηθρίτιδες οφείλονται συνήθως στον απλό ιό του έρπη και τον κυτταρομεγαλοϊό.
Άλλα αιτία περιλαμβάνουν:
- Ευαισθησία στην χημική σύσταση σπερματοκτόνων ή αντισυλληπτικών προϊόντων (ζελέ), κρεμών ή αφρών
- Τραυματισμό
Οι παράγοντες κινδύνου περιλαμβάνουν:
- Υψηλού κινδύνου σεξουαλική συμπεριφορά (όπως πρωκτικό σεξ χωρίς τη χρήση προφυλακτικού)
- Ιστορικό σεξουαλικά μεταδιδόμενων νόσων
- Άνδρες ηλικίας 20 - 35 ετών
- Πολλαπλοί ερωτικοί σύντροφοι
- Νεαρές γυναίκες κατά τη διάρκεια της αναπαραγωγικής τους ηλικίας
Συμπτώματα
Στους άνδρες:
- Πρόσμιξη αίματος στα ούρα ή στο σπέρμα
- Καυσαλγία κατά την ούρηση (δυσουρία)
- Πεϊκές εκκρίσεις
- Πυρετός (σπάνια)
- Συχνή ή οξεία έπειξη προς ούρηση
- Κνησμός, ευαισθησία ή οίδημα του πέους ή της βουβωνικής χώρας
- Άλγος κατά τη σεξουαλική επαφή ή την εκσπερμάτωση
Στις γυναίκες:
- Κοιλιακό άλγος
- Καύσος κατά την ούρηση
- Πυρετός με ρίγη
- Συχνή ή οξεία έπειξη προς ούρηση
- Πυελικό άλγος / άλγος υπογαστρίου
- Κολπικές εκκρίσεις
Σημεία κι εξετάσεις
Ο ιατρός οφείλει να προβεί σε φυσική εξέταση, που περιλαμβάνει στο άρρεν φύλο, την εξέταση της κοιλίας, της ουροδόχου κύστεως, του πέους και του όσχεου. Από την εξέταση αυτή πιθανόν να αναδειχθεί:
- Πεϊκή έκκριση
- Ευαισθησία και διόγκωση των λεμφαδένων της βουβωνικής χώρας
- Ευαισθησία και οίδημα του πέους
Επίσης απαιτείται και δακτυλική εξέταση του ορθού.
Στις γυναίκες, η φυσική εξέταση περιλαμβάνει την εξέταση της κοιλιακής και πυελικής χώρας. Πιθανά ευρήματα είναι:
- Εκκρίσεις της ουρήθρας
- Ευαισθησία του υπογαστρίου
- Ευαισθησία της μήτρας
Πιθανόν να διεξαχθούν οι ακόλουθες παρακλινικές εξετάσεις:
- Ποσοτικός προσδιορισμός ερυθρών (CBC) – συνολικός όγκος ερυθρών
- Εξέταση / προσδιορισμός της C – αντιδρώσας πρωτεΐνης
- Υπέρηχος πυέλου (στις γυναίκες μόνο)
- Εξέταση εγκυμοσύνης
- Γενική ούρων και ουροκαλλιέργεια
- Εξέταση ανίχνευσης της γονόρροιας, της χλαμύδια κι άλλων σεξουαλικά μεταδιδόμενων νοσημάτων.
Θεραπεία
Στόχοι της θεραπευτικής αγωγής είναι:
- Η βελτίωση των συμπτωμάτων
- Η πρόληψη μετάδοσης της νόσου / της λοίμωξης
- Η απομάκρυνση της αιτίας πρόκλησης της λοίμωξης
Η αντιβιοτική αγωγή οφείλει να είναι ανάλογη του αιτιοπαθογόνου βακτηριδίου και ενίοτε απαιτείται η ενδοφλέβια χορήγησής της. Συνήθως, χορηγείται παράλληλα και συμπληρωματική παυσίπονη αγωγή (συμπεριλαμβανόμενου του pyridium, με εκλεκτική δράση στο ουροποιητικό σύστημα).
Σε άτομα, υπό αγωγή για ουρηθρίτιδα, συνίσταται η αποφυγή σεξουαλικών επαφών ή έστω η χρήση προφυλακτικού κατά τη διάρκεια αυτών. Στην περίπτωση λοιμώδους αιτιοπαθογένειας της φλεγμονής, ο ερωτικός σύντροφος συνίσταται να λάβει κι αυτός θεραπευτική αγωγή.
Η αγωγή της ουρηθρίτιδας που οφείλεται σε κάκωση ή χημικό ερεθισμό, συνίσταται σε αποφυγή του ενοχοποιητικού παράγοντα πρόκλησης της κάκωσης ή του ερεθισμού.
Προσδοκίες
Με την έγκαιρη διάγνωση και την κατάλληλη αγωγή, η ουρηθρίτιδα ως επί το πλείστον, παρουσιάζει ίαση και μη ανάπτυξη επιπλοκών. Ωστόσο, δύναται να οδηγήσει και σε μόνιμη βλάβη της ουρήθρας (ουλώδης ιστική βλάβη που ονομάζεται ουρηθριτική στένωση), καθώς κι άλλων οργάνων του ουροποιητικού συστήματος, τόσο στους άνδρες, όσο και στις γυναίκες.
Επιπλοκές
Άνδρες με ουρηθρίτιδα διατρέχουν αυξημένο κίνδυνο ανάπτυξης:
- Κυστίτιδας
- Επιδιδυμίτιδας
- Ορχίτιδας
- Πυελονεφρίτιδας
- Προστατίτιδας
- Ουρηθρικής στένωσης
Γυναίκες με ουρηθρίτιδα διατρέχουν αυξημένο κίνδυνο ανάπτυξης:
- Τραχηλίτιδας
- Κυστίτιδας
- Έκτοπης κύησης
- Διαταραχές γονιμότητας
- Αποβολής
- Φλεγμονώδης νόσου της πυέλου (PID)
- Επιπλοκές κυήσεως
- Πυελονεφρίτιδας
- Σαλπιγγίτιδας (λοίμωξη των ωοθηκών)
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας εάν παρουσιάσετε συμπτώματα ουρηθρίτιδας.
Πρόληψη
Κάποιες από τις αιτίες πρόκλησης της ουρηθρίτιδας μπορούν να αποτραπούν με τη σωστή ατομική / προσωπική υγιεινή, καθώς και με τη διατήρηση ασφαλής ερωτικής συμπεριφοράς, όπως τη μονογαμία (ύπαρξη ενός μόνου ερωτικού συντρόφου) και τη χρήση προφυλακτικού.
Κήλη του οισοφαγείου τρήματος ή Διαφραγματοκήλη
Ορισμός
Η κήλη του οισαφαγείου τρήματος (διαφραγματοκήλη) πρόκειται για μια κατάσταση όπου τμήμα του στομάχου διέρχεται μέσω ανοίγματος στο διάφραγμα εντός της θωρακικής κοιλότητας. Το διάφραγμα αποτελεί το λεπτό μυϊκό στρώμα που διαχωρίζει το θώρακα από την κοιλία. Χρησιμοποιείται στην αναπνοή.
Εναλλακτικοί ορισμοί
Οισοφάγειου τρήματος – κήλη / Διαφραγματοκήλη.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Η αιτία πρόκλησης της νόσου παραμένει άγνωστη, αν και ενδέχεται να είναι το αποτέλεσμα της αποδυνάμωσης του στηρικτικού ιστού. Η αύξηση της βιολογικής ηλικίας, η παχυσαρκία και το κάπνισμα, είναι πολύ γνωστοί παράγοντες κινδύνου στα ενήλικα άτομα.
Όσον αφορά τα παιδιά, συνήθως γεννιούνται με αυτήν την πάθηση (κληρονομική). Αρκετά συχνά σχετίζεται με τη γαστροοισοφαγική παλινδρόμηση στα νεογνά.
Η διαφραγματοκήλη αποτελεί συχνή πάθηση, κυρίως σε άτομα άνω των 50 ετών. Η κατάσταση αυτή μπορεί να προκαλέσει παλινδρόμηση του γαστρικού οξέως από τον στόμαχο στον οισοφάγο.
Συμπτώματα
- Θωρακικό άλγος
- Αίσθημα καύσου αριστερού ημιθωρακίου ή στερνικής χώρας, που επιτείνεται όταν ο ασθενής σκύβει προς τα εμπρός ή κατά την κατάκλιση.
- Δυσκολία κατάποσης
Η κήλη του οισοφαγείου τρήματος είναι συνήθως ασυμπτωματική – το άλγος και η δυσφορία οφείλονται συνήθως στην παλινδρόμηση του γαστρικού υγρού, σε αέρια ή στη χολή. Η παλινδρόμηση παρουσιάζεται πολύ πιο συχνά σε ασθενή που φέρει κήλη του οισοφαγείου τρήματος, αν και η κήλη αυτή δεν αποτελεί τη μόνη αιτία της παλινδρόμησης.
Σημεία κι εξετάσεις
- Ακτινοσκόπηση μετά βαριούχου γεύματος
- Οισοφαγογαστροδωδεκαδακτυλοσκόπηση
Θεραπεία
Στόχος της θεραπείας είναι η ανακούφιση των συμπτωμάτων και η πρόληψη των επιπλοκών.
Η μείωση της παλινδρόμησης των περιεχομένων του στομάχου στον οισοφάγο (γαστροοισοφαγική παλινδρόμηση) θα ανακουφίσει τον πόνο. Μπορούν να χορηγηθούν φαρμακευτικά σκευάσματα που ουδετεροποιούν την οξύτητα του στομάχου, ελαττώνουν την παραγωγή οξέος ή ενδυναμώνουν τον κάτω οισοφαγικό σφιγκτήρα (το μυ που αποτρέπει την παλινδρόμηση / διέλευση του οξέος στον οισοφάγο).
Άλλα μέτρα ανακούφισης των συμπτωμάτων περιλαμβάνουν:
- Αποφυγή κατανάλωσης μεγάλων και βαρεών γευμάτων
- Αποφυγή κατάκλισης ή κλίσης του κορμού προς τα εμπρός, αμέσως μετά τη λήψη τροφής
- Απώλεια σωματικού βάρους και διακοπή καπνίσματος
Σε αποτυχία των παραπάνω να εξομαλύνουν τη συμπτωματολογία ή σε εμφάνιση επιπλοκών, ίσως χρειαστεί χειρουργική αποκατάσταση της κήλης.
Πρόγνωση
Τα περισσότερα συμπτώματα αντιμετωπίζονται ικανοποιητικά με θεραπευτική αγωγή.
Επιπλοκές
- Πνευμονική εισρόφηση
- Ήπια αιμορραγία και σιδηροπενική αναιμία (λόγω ευμεγέθους κήλης)
- Περίσφιξη και στραγγαλισμός της κήλης
Επικοινωνία με τον ιατρό σας
Επικοινωνήστε με τον ιατρό σας, αν τα συμπτώματά σας υποδεικνύουν ότι έχετε εμφανίσει κήλη του οισοφαγείου τρήματος.
Καλέστε τον ιατρό σας αν πάσχετε από κήλη του οισοφαγείου τρήματος και τα συμπτώματά σας επιδεινώνονται ή δεν παρουσιάζουν βελτίωση με τη θεραπευτική αγωγή ή παρουσιάσετε νέα συμπτώματα.
Πρόληψη
Ο έλεγχος και η ρύθμιση των παραγόντων κινδύνου, όπως η παχυσαρκία, μπορούν να αποτελέσουν προληπτικά μέτρα εμφάνισης της κήλης του οισοφάγειου τρήματος.
Κίρρωση ήπατος
Ορισμός
Κίρρωση είναι η αλλοίωση του ήπατος και η ανεπαρκής ηπατική λειτουργία ως αποτέλεσμα χρόνιας πάθησης του ήπατος
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Η κίρρωση προκαλείται από χρόνια πάθηση του ήπατος. Τα συνήθη αίτια χρόνιας πάθησης του ήπατος:
- Λοιμώδης ηπατίτιδα Γ
- Μακροχρόνια κατάχρηση οινοπνεύματος
Άλλα αίτια δημιουργίας κίρρωσης είναι:
- Αυτοάνοση φλεγμονή του ήπατος
- Διαταραχές του συστήματος αποστράγγισης του ήπατος (του χολικού συστήματος), όπως η πρωτοπαθής χολική κίρρωση και η πρωτοπαθής σκληρυντική χολαγγειΐτιδα
- Ηπατίτιδα Β
- Ορισμένα φάρμακα
- Διαταραχές στον μεταβολισμό του σιδήρου και του χαλκού (αιμοχρωμάτωση και νόσος του Wilson)
- Μη αλκοολική λιπώδης νόσος του ήπατος και μη αλκοολική στεατοηπατίτιδα
Συμπτώματα
Τα συμπτώματα μπορούν να αναπτυχθούν βαθμιαία, ή μπορεί να μην να υπάρξουν καθόλου συμπτώματα.
Όταν εκδηλωθούν συμπτώματα, αυτά μπορεί να είναι:
- Δυσπεψία ή πόνος στην κοιλιά
- Σύγχυση ή ανησυχία που συνδέεται με προβλήματα
- Ανικανότητα, απώλεια ενδιαφέροντος για σεξ και ανάπτυξη στήθους στους άντρες (γυναικομαστία)
- Ναυτία και εμετός
- Αιμορραγίες της μύτης ή των ούλων
- Κόπρανα υποκίτρινα ή στο χρώμα του άργιλου
- Αραχνοειδή αιμοφόρα αγγεία στο δέρμα (ευρυαγγείες)
- Πρήξιμο ή συγκέντρωση υγρού στα πόδια (οίδημα) και στην κοιλιά (ασκίτης)
- Εμετός με αίμα ή κόπρανα με αίμα
- Αδυναμία
- Απώλεια βάρους
- Κιτρινωπό δέρμα, βλεννώδεις μεμβράνες, ή κίτρινα μάτια (ίκτερος)
Ενδείξεις και εξετάσεις
Κατά τη διάρκεια της φυσικής εξέτασης ο γιατρός μπορεί να διαπιστώσει:
- Διογκωμένο το συκώτι ή τη σπλήνα
- Διόγκωση του στήθους
- Διόγκωση της κοιλιάς, ως αποτέλεσμα συγκέντρωσης υγρού
- Ερυθρότητα των παλαμών
- Αραχνοειδή αιμοφόρα αγγεία στο δέρμα (ευρυαγγείες)
- Μικρότερα (συρρικνωμένα) δάχτυλα
- Μικρούς όρχεις
- Διεσταλμένες φλέβες στο κοιλιακό τοίχωμα
- Κιτρινωπό χρώμα ματιών ή δέρματος (ίκτερος)
Οι εξετάσεις μπορούν να αποκαλύψουν προβλήματα στο συκώτι, όπως:
- Αναιμία (που ανιχνεύεται με γενική εξέταση αίματος)
- Θρομβώσεις
- Προβλήματα στη λειτουργία του συκωτιού (που ανιχνεύονται με τις ηπατικές δοκιμασίες)
- Χαμηλή λευκωματίνη ορού
Για την αξιολόγηση της ηπατικής λειτουργίας μπορεί να γίνουν οι ακόλουθες εξετάσεις:
- Μαγνητική τομογραφία της κοιλιάς
- Αξονική τομογραφία της κοιλιάς
- Υπερηχογράφημα της κοιλιάς
Η κίρρωση του ήπατος επιβεβαιώνεται με βιοψία.
Ορισμένοι ασθενείς θα πρέπει να ελέγχονται για καρκίνο του ήπατος κάθε έξι μήνες. Ο γιατρός σας θα ελέγχει τα επίπεδα άλφα εμβρυοπρωτεΐνης μέσω εξέτασης αίματος και θα ζητά απεικονιστική εξέταση (υπερηχογράφημα, αξονική ή μαγνητική τομογραφία).
Θεραπεία
Όλοι όσοι πάσχετε από κίρρωση του ήπατος μπορείτε να ωφεληθείτε από ορισμένες αλλαγές στον τρόπο ζωής, όπως:
- Κόψτε το αλκοόλ.
- Περιορίστε το αλάτι από τη διατροφή σας.
- Υιοθετήστε υγιεινή διατροφή.
- Εμβολιαστείτε για τη γρίπη, την ηπατίτιδα Α και την ηπατίτιδα Β, και τον πνευμονιόκοκκο (κατόπιν σύστασης του γιατρού σας).
- Πείτε στον γιατρό σας για κάθε είδους φάρμακα ή βότανα ή συμπληρώματα που παίρνετε τώρα ή σκέφτεστε να πάρετε.
Θεραπείες υπάρχουν και για τις διάφορες επιπλοκές της κίρρωσης, που είναι:
- Αιμορραγικοί κιρσοί – με άνω ενδοσκοπική περίδεση και σκληροθεραπεία
- Συγκέντρωση υγρού στην κοιλιά (ασκίτης) – με διουρητικά, περιορισμό των υγρών και του αλατιού, και αφαίρεση του υγρού (παρακέντηση)
- Διαταραχές της πήξης του αίματος – με προϊόντα αίματος ή βιταμίνη Κ
- Σύγχυση ή εγκεφαλοπάθεια – με λακτουλόζη και αντιβιοτικά
- Μολύνσεις – με αντιβιοτικά
Μια διαδικασία αποκαλούμενη διασφαγιτιδική ενδοηπατική αναστόμωση (TIPS) είναι μερικές φορές απαραίτητη για τους κιρσούς του οισοφάγου ή τον ασκίτη.
Όταν η κίρρωση προχωρεί στο τελικό στάδιο, οι ασθενείς μπορεί να είναι υποψήφιοι για μεταμόσχευση ήπατος.
Ομάδες στήριξης
Αναζητήστε ανακούφιση από το στρες που προκαλεί η ασθένεια, προσχωρώντας σε ομάδα στήριξης, τα μέλη της οποίας μοιράζονται κοινές εμπειρίες και προβλήματα.
Πρόγνωση
Η κίρρωση προκαλείται από μη αναστρέψιμη βλάβη του συκωτιού. Αν δημιουργηθεί κίρρωση, το συκώτι δεν θεραπεύεται και η λειτουργία του δεν επανέρχεται στο φυσιολογικό. Είναι μια σοβαρή πάθηση που μπορεί να οδηγήσει σε πολλές επιπλοκές.
Χρειάζεται η βοήθεια γαστρεντερολόγου ή ειδικού γιατρού, ηπατολόγου, που θα αξιολογήσουν και θα διαχειριστούν τις επιπλοκές. Η κίρρωση μπορεί να οδηγήσει στην ανάγκη για μεταμόσχευση συκωτιού.
Επιπλοκές
- Διαταραχές στην πήξη του αίματος
- Συγκέντρωση υγρού στην κοιλιά (ασκίτης) και μόλυνση του υγρού (βακτηριακή περιτονίτιδα)
- Διευρυμένες φλέβες στον οισοφάγο, το στομάχι ή τα έντερα που αιμορραγούν εύκολα (κιρσοί του οισοφάγου)
- Αυξανόμενη πίεση στα αιμοφόρα αγγεία του συκωτιού (υπέρταση της πυλαίας φλέβας)
- Νεφρική ανεπάρκεια (ηπατονεφρικό σύνδρομο)
- Καρκίνος στο συκώτι (ηπατοκυτταρικό καρκίνωμα)
- Διανοητική σύγχυση, αλλαγή στο επίπεδο συνείδησης ή κώμα (ηπατική εγκεφαλοπάθεια)
Πότε να επικοινωνήσετε με τον γιατρό σας
Καλέστε τον γιατρό σας εάν:
- Αναπτύξετε συμπτώματα κίρρωσης
Καλέστε τον γιατρό σας, πηγαίνετε στα επείγοντα ή καλέστε το 166 εάν έχετε:
- Πόνο στην κοιλιά ή τον θώρακα
- Φούσκωμα στην κοιλιά ή ασκίτη που εμφανίστηκε πρόσφατα ή που ξαφνικά επιδεινώθηκε
- Πυρετό (πάνω από 38 C)
- Διάρροια
- Σύγχυση ή αλλαγή στην εγρήγορση, που επιδεινώνεται
- Πρωκτική αιμορραγία, εμετό με αίμα ή αίμα στα ούρα
- Δύσπνοια
- Εμετό περισσότερο από μία φορά την ημέρα
- Κιτρινωπό δέρμα ή μάτια (ίκτερος) που εμφανίστηκε ξαφνικά ή επιδεινώθηκε
Πρόληψη
Μην καταναλώνετε μεγάλες ποσότητες αλκοόλ. Εάν διαπιστώσετε ότι δεν μπορείτε να ελέγξετε τον εαυτό σας σε σχέση με την κατανάλωση αλκοόλ, ζητήστε επαγγελματική βοήθεια.
Μέτρα για την πρόληψη μετάδοσης της ηπατίτιδας Β ή Γ:
- Αποφεύγετε τη σεξουαλική επαφή με άτομο που πάσχει από οξεία ή χρόνια ηπατίτιδα Β ή Γ.
- Χρησιμοποιείτε προφυλακτικό και κάνετε ασφαλές σεξ.
- Αποφεύγετε να μοιράζεστε προσωπικά είδη, όπως ξυραφάκια ή οδοντόβουρτσες.
- Μην μοιράζεστε βελόνες ή άλλα φαρμακευτικά προϊόντα (όπως τα καλαμάκια εισπνοής).
- Καθαρίζετε τα αίματα με διάλυμα που περιέχει μια μεζούρα χλωρίνης σε 10 μεζούρες νερού.
Χολoκυστίτιδα
Ορισμός
Η χολοκυστίτιδα είναι μια επώδυνη φλεγμονή του τοιχώματος της χοληδόχου κύστης. Η διαταραχή μπορεί να εμφανιστεί μία φορά (οξεία) ή μπορεί να επαναλαμβάνεται κατά διαστήματα (χρόνια).
Περιγραφή
Η χοληδόχος κύστη είναι ένα μικρό όργανο σε σχήμα αχλαδιού στην πάνω δεξιά γωνία της κοιλιάς. Συνδέεται με μια σειρά σωλήνων με το συκώτι, το πάγκρεας και το δωδεκαδάκτυλο (βρίσκεται στην αρχή του λεπτού εντέρου). Για να βοηθήσει στην πέψη, το συκώτι παράγει μια ουσία που ονομάζεται χολή, η οποία περνά στη χοληδόχο κύστη. Η χοληδόχος κύστη συμπυκνώνει τη χολή, απορροφά δηλαδή μέρος των υγρών από τη χολή, για να την ισχυροποιήσει. Μετά από ένα γεύμα, η χολή συμπιέζεται εκτός χοληδόχου κύστης μέσω ισχυρών μυϊκών συστολών και περνά μέσω ενός αγωγού στο δωδεκαδάκτυλο. Λόγω της χημικής σύστασης της χολής, το περιεχόμενο του δωδεκαδακτύλου διατηρεί το ιδανικό για την πέψη επίπεδο pH. Η χολή παίζει επίσης σημαντικό μέρος στην απορρόφηση του λίπους από το λεπτό έντερο.
Αίτια και συμπτώματα
Στο 95% όλων των περιπτώσεων χολοκυστίτιδας, η χοληδόχος κύστη περιέχει χολόλιθους. Οι χολόλιθοι είναι στερεές συσσωρεύσεις συστατικών της χολής, ιδίως χοληστερίνη, χρωστικές ουσίες και ασβέστιο. Στερεές συσσωρεύσεις έχουμε όταν τα συστατικά της χολής δεν είναι στη σωστή αναλογία το ένα προς το άλλο. Εάν η χολή είναι υπερβολικά συμπυκνωμένη ή εάν ένα συστατικό της είναι σε μεγαλύτερη ποσότητα από τη φυσιολογική, σχηματίζονται πέτρες. Όταν αυτές οι πέτρες φράζουν την έξοδο της χοληδόχου κύστης, η χολή συσσωρεύεται εντός της χοληδόχου κύστης. Η χοληδόχος κύστη συνεχίζει να συστέλλεται αλλά η χολή δεν διοχετεύεται κανονικά. Αντίθετη πίεση στη χοληδόχο κύστη, χημικές αλλαγές από τη στασιμότητα της παγιδευμένης μέσα στη χοληδόχο κύστη χολής και τυχαία βακτηριακή μόλυνση, έχουν ως αποτέλεσμα τον τραυματισμό του τοιχώματος της χοληδόχου κύστης. Δεδομένου ότι η χοληδόχος κύστη διογκώνεται, ορισμένα σημεία του τοιχώματός της δεν αιματώνονται επαρκώς, γεγονός που οδηγεί σε νέκρωση των κυττάρων λόγω έλλειψης οξυγόνου.
Όταν κάποια πέτρα εμποδίζει τη ροή της χολής από το συκώτι, υπάρχει συσσώρευση ενός προϊόντος που προέρχεται από την επεξεργασία που υφίστανται τα ερυθρά αιμοσφαίρια στο συκώτι (ονομάζεται χολερυθρίνη). Η χολερυθρίνη εισάγεται εκ νέου στην κυκλοφορία του αίματος και με την πάροδο του χρόνου εναποτίθεται στο δέρμα και στο λευκό των ματιών. Επειδή η χολερυθρίνη είναι κιτρινωπής απόχρωσης, το δέρμα και τα μάτια κιτρινίζουν, φαινόμενο που ονομάζεται ίκτερος.
Οι περιπτώσεις χολόλιθων είναι διπλάσιες στις γυναίκες από ότι στους άντρες, ιδιαίτερα στις ηλικίες μεταξύ 20 και 60. Οι έγκυες γυναίκες ή εκείνες που παίρνουν αντισυλληπτικά ή υποβάλλονται σε θεραπεία ορμονικής υποκατάστασης οιστρογόνων διατρέχουν μεγαλύτερο κίνδυνο χολόλιθων, όπως συμβαίνει με τις γηγενείς Αμερικανίδες και τις Αμερικανίδες μεξικανικής καταγωγής. Τα άτομα που είναι υπέρβαρα, ή που χάνουν απότομα πολύ μεγάλο βάρος διατρέχουν ακόμα μεγαλύτερο κίνδυνο για δημιουργία χολόλιθων. Ολα τα άτομα με χολόλιθους δεν θα παρουσιάσουν απαραίτητα χολοκυστίτιδα, αφού πολλοί άνθρωποι δεν έχουν κανένα σύμπτωμα από τους χολόλιθούς τους και δεν ξέρουν καν ότι υπάρχουν. Εντούτοις, η πλειονότητα των ανθρώπων με χολοκυστίτιδα θα διαπιστώσουν ότι έχουν χολόλιθους. Στα σπάνια αίτια χολοκυστίτιδας περιλαμβάνονται τα βαριάς μορφής εγκαύματα, οι τραυματισμοί, οι μαζικές συστημικές λοιμώξεις, σοβαρή ασθένεια, ο διαβήτης, η απόφραξη της χοληδόχου κύστης από όγκο, καθώς και ορισμένες ασυνήθιστες μολύνσεις της χοληδόχου κύστης (συμπεριλαμβανομένων των βακτηριδίων και των παρασίτων).
Αν και σπάνια αναφέρονται περιπτώσεις ασθενών με χρόνια χολοκυστίτιδα που δεν εμφανίζουν κανέναν πόνο, σχεδόν το 100% της χρόνιας χολοκυστίτιδας θα εντοπιστεί αφότου ο ασθενής πάθει κάποια οξεία κρίση πόνου στην περιοχή της χοληδόχου κύστης και του συκωτιού. Ο πόνος μπορεί να έχει τη μορφή κράμπας και να είναι διακεκομμένος ή μπορεί να είναι συνεχής. Ο πόνος περιγράφεται συχνά σαν πίεση στη δεξιά ωμοπλάτη και τον ώμο. Επειδή η βαθιά αναπνοή επιτείνει τον πόνο, η αναπνοή γίνεται ρηχή. Συχνά εκδηλώνεται πυρετός, ενώ η ναυτία και ο εμετός είναι σχεδόν αναπόφευκτα. Ο ίκτερος εμφανίζεται όταν φράζει και ο ηπατικός πόρος, αν και μπορεί να πάρει αρκετές ημέρες έως ότου γίνει αντιληπτός. Όταν εγκατασταθεί η βακτηριακή μόλυνση, ο ασθενής μπορεί να εμφανίσει υψηλότερο πυρετό και ρίγη.
Διάγνωση
Η διάγνωση της χολοκυστίτιδας προϋποθέτει προσεκτική εξέταση της κοιλιάς. Η διογκωμένη, ευαίσθητη χοληδόχος κύστη μπορεί να ψηλαφηθεί κάτω από το κοιλιακό τοίχωμα. Η πίεση στην πάνω δεξιά γωνία της κοιλιάς μπορεί κυριολεκτικά να κόψει την ανάσα του ασθενή από τον πόνο. Αυτό oνομάζεται θετικό σημάδι του Murphy. Η φυσική εξέταση μπορεί επίσης να δείξει αυξημένο καρδιακό ρυθμό και αυξημένο ρυθμό αναπνοής.
Οι εξετάσεις αίματος θα παρουσιάσουν αυξημένα τα λευκά αιμοσφαίρια, καθώς επίσης και αυξημένη χολερυθρίνη. Ο υπέρηχος χρησιμοποιείται για τον εντοπισμό χολόλιθων και για τη μέτρηση του πάχους του τοιχώματος της χοληδόχου κύστης (ένδειξη φλεγμονής και ουλωτικής αλλοίωσης). Η απεικόνιση του συκωτιού και της χοληδόχου κύστης, με ιδιαίτερη έμφαση στο σύστημα των σωλήνων σε όλο το αποκαλούμενο ‘χολικό δέντρο’, χρησιμοποιείται επίσης για να διαπιστώσει την απόφραξη των σωλήνων.
Σπάνιες επιπλοκές της χολοκυστίτιδας είναι:
- ολική μόλυνση της χοληδόχου κύστης, κατά την οποία η χοληδόχος κύστη γεμίζει με πύον (αποκαλούμενη εμπύημα)
- διάτρηση της χοληδόχου κύστης, κατά την οποία η συγκέντρωση του υλικού μέσα στη χοληδόχο κύστη είναι τόσο μεγάλη που το τοίχωμα του οργάνου διαρρήγνυται , με αποτέλεσμα την κοιλιακή μόλυνση που ονομάζεται περιτονίτιδα
- σχηματισμός ανώμαλων διασυνδέσεων μεταξύ της χοληδόχου κύστης και άλλων οργάνων (δωδεκαδακτύλου, παχέος εντέρου, στομαχιού), που αποκαλούνται συρίγγια
- απόφραξη του εντέρου από έναν πολύ μεγάλο χολόλιθο (αποκαλούμενο ειλεό από χολόλιθο)
- εμφύσημα της χοληδόχου κύστης, κατά το οποίο ορισμένα βακτηρίδια που παράγουν αέρια μολύνουν τη χοληδόχο κύστη, με συνέπεια τη διάτασή της και τη διάρρηξη του τοιχώματός της από τα αέρια
Θεραπεία
Η αρχική θεραπεία της χολοκυστίτιδας απαιτεί συνήθως νοσηλεία σε νοσοκομείο. Στον ασθενή χορηγούνται ενδοφλεβίως υγρά, άλατα και σάκχαρα. Κανένα τρόφιμο ή ποτό δεν χορηγείται από το στόμα, ενώ συχνά εφαρμόζεται ένας ρινογαστρικός σωλήνας, ο οποίος εισάγεται στη μύτη και φτάνει μέχρι το στομάχι προκειμένου να παροχετευθούν τα πλεονάζοντα υγρά. Εάν υπάρχει υποψία μόλυνσης, χορηγείται αντιβίωση.
Τελικά, η θεραπεία σχεδόν πάντα περιλαμβάνει την αφαίρεση της χοληδόχου κύστης, μια χειρουργική επέμβαση αποκαλούμενη χολοκυστεκτομή. Ενώ αυτό δεν συνιστάται συνήθως όταν ο ασθενής βρίσκεται σε οξεία φάση, οι ασθενείς με επιπλοκές, επειδή το ποσοστό θανάτου αυξάνει σε αυτές τις περιπτώσεις, συνήθως χρειάζονται επείγουσα χειρουργική επέμβαση (αμέσως μετά από τη διάγνωση). Κατά τον ίδιο τρόπο, οι ασθενείς που πάσχουν από χολοκυστίτιδα χωρίς χολόλιθους έχουν 50% πιθανότητα να πεθάνουν εάν δεν αφαιρεθεί έγκαιρα η χοληδόχος κύστη. Για τους περισσότερους ασθενείς, εντούτοις, η καλύτερη αντιμετώπιση είναι η χειρουργική επέμβαση αφού έχουν σταθεροποιηθεί με τη χορήγηση υγρών, με τη χρήση ρινογαστρικού σωλήνα και με την αντιβίωση, ανάλογα με τις ανάγκες. Όταν αυτό είναι δυνατό, η χολοκυστεκτομή πραγματοποιείται εντός πέντε έως έξι ημερών από τη διάγνωση. Σε περιπτώσεις ασθενών με συνυπάρχοντα άλλα σοβαρά προβλήματα υγείας που μπορεί να αυξήσουν τους κινδύνους μιας χειρουργικής επέμβασης για χολοκυστεκτομή, ο χειρουργός μπορεί να αποφασίσει να μην αφαιρέσει τη χοληδόχο κύστη. Στην περίπτωση αυτή, μπορεί να γίνει επέμβαση για την αφαίρεση των χολόλιθων που δημιουργούν απόφραξη και για την αποστράγγιση της μολυσμένης χολής (που ονομάζεται χολοκυστοστομία).
Και η χολοκυστεκτομή και η χολοκυστοστομία μπορούν να πραγματοποιηθούν μέσω της κλασικής ανοικτής κοιλιακής επέμβασης (λαπαροτομία). Μικροσκοπικές, σε μέγεθος κλειδαρότρυπας τομές, ένα εύκαμπτο ενδοσκόπιο, και μια συσκευή λέιζερ που θρυμματίζει τις πέτρες (λαπαροσκοπικό λέιζερ) εφαρμόζονται για τον θρυμματισμό των χολόλιθων. Η λαπαροσκοπική διαδικασία μπορεί επίσης να χρησιμοποιηθεί για την αφαίρεση της χοληδόχου κύστης μέσω μιας μικρής τομής. Γι’ αυτό, λόγω του μεγέθους της τομής, η λαπαροσκοπική χολοκυστεκτομή είναι μια επέμβαση λιγότερο επώδυνη που εξασφαλίζει ταχύτερη ανάρρωση.
Πρόγνωση
Η αντιμετώπιση της χολοκυστίτιδας στο νοσοκομείο είναι απόλυτα επιτυχής όσον αφορά την αντιμετώπιση των συμπτώματων για το 75% των ασθενών. Ωστόσο, από αυτούς τους ασθενείς, το 25% θα ξαναπάθει κρίση χολοκυστίτιδας μέσα σε έναν χρόνο και το 60% μέσα σε έξι χρόνια. Κάθε κρίση χολοκυστίτιδας αυξάνει τον κίνδυνο απειλητικών για τη ζωή του ασθενούς επιπλοκών, που απαιτούν επείγουσα χειρουργική επέμβαση. Επομένως, είναι συνήθως προτιμητέα η πρόωρη αφαίρεση της χοληδόχου κύστης, παρά μια προσέγγιση «βλέποντας και κάνοντας». Η θεραπεία των ασθενών που υποβάλλονται σε χολοκυστεκτομή είναι πλήρης.
Πρόληψη
Η πρόληψη της χολοκυστίτιδας πιθανώς επιτυγχάνεται με τη διατήρηση ενός εύλογα ιδανικού βάρους. Ορισμένες μελέτες υποστηρίζουν ότι μια διατροφή υψηλή σε φυτικές ίνες, λαχανικά και φρούτα ευνοεί επίσης την πρόληψη.
Δακτυλιοειδές πάγκρεας
Ορισμός
Το δακτυλιοειδές πάγκρεας είναι ένας δακτύλιος παγκρεατικού ιστού που περιβάλλει το δωδεκαδάκτυλο (το πρώτο κομμάτι του λεπτού εντέρου, ακριβώς κάτω από το στομάχι).
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Tο δακτυλιοειδές πάγκρεας οφείλεται σε ανώμαλη ανάπτυξη του παγκρέατος, πριν από τη γέννηση. Η ανωμαλία αυτή μπορεί να οδηγήσει σε στένωση του 12δάκτυλου λόγω της συμπίεσης από τον δακτύλιο του παγκρέατος.
Η πλήρης απόφραξη του 12δακτύλου παρατηρείται συχνά σε νεογνά με την πάθηση αυτή. Εντούτοις, οι μισές από τις περιπτώσεις δεν εντοπίζονται έως ότου εμφανιστούν τα συμπτώματα στην ενηλικίωση. Πιθανόν να υπάρχουν πολλές περιπτώσεις που περνούν απαρατήρητες λόγω των ήπιων συμπτωμάτων.
Τα άτομα με την πάθηση αυτή έχουν μεγαλύτερες πιθανότητες να έχουν πεπτικό έλκος.
Συμπτώματα
- Δυσανεξία στην τροφή στα νεογνά
- Αίσθημα πληρότητας μετά τα γεύματα
- Ναυτία και εμετός
Ενδείξεις και εξετάσεις
Ενδείξεις για ύπαρξη δακτυλιοειδούς παγκρέατος είναι:
- Σύνδρομο Down
- Άλλο συγγενές γαστρεντερικό πρόβλημα
- Παγκρεατίτιδα
- Υπερβολική συγκέντρωση αμνιακού υγρού κατά τη διάρκεια της εγκυμοσύνης (πολυϋδράμνιο)
Διαγνωστικές εξετάσεις:
- Υπερηχογράφημα κοιλιάς
- Ακτινογραφία κοιλιάς
- Αξονική τομογραφία
- Ακτινολογικές απεικονίσεις του άνω γαστρεντερικού με βάριο
Θεραπεία
H χειρουργική παράκαμψη του αποφραγμένου σημείου του 12δακτύλου είναι η συνήθης αντιμετώπιση για την πάθηση αυτή.
Πρόγνωση
Η έκβαση είναι συνήθως καλή μετά τη χειρουργική επέμβαση.
Επιπλοκές
- Παρεμποδιστικός ίκτερος
- Παγκρεατίτιδα (φλεγμονή του παγκρέατος)
- Πεπτικό έλκος
- Διάτρηση του εντέρου λόγω απόφραξης
- Περιτονίτιδα
Πότε να επικοινωνήσετε με τον γιατρό σας
Ζητήστε να δείτε τον γιατρό σας εάν εσείς ή το παιδί σας παρουσιάζετε οποιοδήποτε σύμπτωμα δακτυλιοειδούς παγκρέατος.
Γρίπη
Ορισμός
Η γρίπη πρόκειται για μεταδιδόμενη λοίμωξη της ρινός, του φάρυγγα και των πνευμόνων, η οποία οφείλεται στον ιό της γρίππης.
Εναλλακτικοί ορισμοί
Η γρίππη, Influenza (γρίπη) Α, Influenza (γρίππη) Β,
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Σε ήπιες θερμοκρασίες, η γρίπη Α εμφανίζεται συνήθως κατά τις αρχές του χειμώνα και τις αρχές της άνοιξης. Η γρίππη Β μπορεί να εμφανιστεί καθ’ όλη τη διάρκεια του έτους.
Είναι σύνηθες, η γρίπη να μεταδοθεί μέσω εισπνοής σταγονιδίων από βήχα ή φτέρνισμα. Λιγότερο συχνή, είναι η μετάδοση από επαφή με επιφάνεια επιμολυσμένη με ιό (χειρολαβή ή ακουστικό τηλεφώνου) και κατόπιν αγγίξουμε το στόμα μας, τη ρίνη ή τους οφθαλμούς.
Τα συμπτώματα εκδηλώνονται 1 -7 ημέρες αργότερα (συνήθως μεταξύ 2 – 3 ημερών). Η γρίπη έχει μεγάλο βαθμό μεταδοτικότητας, καθ’ ότι μεταδίδεται μέσω του αέρα και πολλές φορές προσβάλλει ολόκληρες κοινότητες, προκαλώντας επιδημία κι αυτό με τη σειρά του, υψηλό βαθμό απουσίας των παιδιών από το σχολείο και των ενηλίκων από την εργασία τους. Πολλά παιδιά νοσούν μέσα σε 2 – 3 εβδομάδες αφού εμφανιστεί ο ιός στο σχολείο.
Οι περισσότεροι σημειώνουν βελτίωση εντός 1- 2 εβδομάδων, αλλά εκατοντάδες, νοσούν σε τέτοιο βαθμό που χρήζουν ενδονοσοκομειακή νοσηλεία. Περίπου 36.000 ασθενείς απεβιώνουν ετησίως από επιπλοκές της γρίππης.
Καθ’ ότι το συνάχι και η γρίπη εμφανίζουν παρόμοια συμπτώματα κι εμφανίζονται συνήθως την ίδια εποχή του χρόνου, πολλά άτομα συγχέουν αυτές τις δύο ασθένειες, αν και διαφέρουν σημαντικά. Πολλοί νοσούν από ένα απλό κρυολόγημα αρκετές φορές μέσα στο χρόνο, αλλά από τη γρίππη μόνον μία φορά μέσα σε λίγα χρόνια.
Πολλοί χρησιμοποιούν τον όρο «γρίπη στομάχου» για να περιγράψουν μια βακτηριακή ασθένεια, της οποίας ο έμετος και η διάρροια είναι τα κυριότερα συμπτώματα. Εσφαλμένα χρησιμοποιείται αυτός ο όρος, μιας και τα στομαχικά συμπτώματα δεν οφείλονται στον ιό της γρίππης. Οι λοιμώξεις που οφείλονται στον ιό της γρίππης είναι πρωτίστως αναπνευστικές λοιμώξεις.
Συμπτώματα
Η γρίπη εμφανίζεται αιφνίδια, με πυρετική κίνηση μεταξύ των 39˚C και 41˚C (ένας ενήλικας συχνά παρουσιάζει χαμηλότερο πυρετό απ’ ότι ένα παιδί). Ο πυρετός συνήθως διαρκεί από μία έως δύο ημέρες, αλλά μπορεί να διαρκέσει κι ως 5 ημέρες.
Άλλα συχνά συμπτώματα περιλαμβάνουν:
- Σωματικό άλγος
- Ρίγη
- Ζάλη
- Ερυθρότητα προσώπου
- Κεφαλαλγία
- Έλλειψη ενέργειας
- Ναυτία
- Έμετος
Κατά τη διάρκεια της 2ης – 4ης ημέρας της ασθένειας, τα συμπτώματα «ολόκληρου του σώματος» αρχίζουν να υποχωρούν και να κάνουν πιο έντονη την εμφάνισή τους τα αναπνευστικά συμπτώματα.
Το κυριότερο αναπνευστικό σύμπτωμα, είναι συνήθως ο ξηρός βήχας. Οι περισσότεροι ασθενείς παρουσιάζουν κεφαλαλγία και πονόλαιμο. Η ρινική καταρροή (ρινικές εκκρίσεις) και το φτέρνισμα είναι σύνηθες.
Αυτά τα συμπτώματα (εξαιρουμένου του βήχα) υποχωρούν εντός 4 – 7 ημερών. Κάποιες φορές ο πυρετός επανέρχεται. Ο βήχας και η κόπωση συχνά επιμένουν για αρκετές εβδομάδες μετά την αποδρομή των λοιπών συμπτωμάτων.
Άλλα συμπτώματα περιλαμβάνουν:
- Απώλεια όρεξης
- Μυαλγίες και δυσκαμψία
- Ρινική συμφόρηση
- Εφίδρωση
- Επιδείνωση ή προσβολή από άλλη ασθένεια, όπως άσθμα ή καρδιακή ανεπάρκεια
Σημεία κι εξετάσεις
Μια λεπτομερής φυσική εξέταση, βοηθά στην εκτίμηση του ασθενούς αν νοσεί ή όχι από τη γρίπη. Σε κάποιες περιπτώσεις που ο ιατρός υποπτεύεται πνευμονία, διεξάγεται ακτινογραφία θώρακος.
Ίσως χρειαστούν περαιτέρω αιματολογικές εξετάσεις, οι οποίες περιλαμβάνουν ποσοτικό προσδιορισμό του αίματος, καλλιέργεια αίματος και πτυέλων.
Η συνηθέστερη μέθοδος διάγνωσης της γρίπης είναι μια εξέταση ανίχνευσης αντιγόνου, η οποία διεξάγεται από συλλογή εκκριμάτων από τη ρίνη και το φάρυγγα κι αποστέλλοντας τη προς εξέταση.
Τα αποτελέσματα αυτών των εξετάσεων διατίθενται ταχύτατα και βοηθούν να καθοριστεί εάν ο ασθενής χρήζει συγκεκριμένη θεραπευτική αγωγή. Ωστόσο, αν ο ιός τη γρίπης έχει εξαπλωθεί εντός μιας κοινότητας, η διάγνωση συχνά τίθεται κατόπιν ταυτοποίησης των συμπτωμάτων δίχως την διεξαγωγή περαιτέρω εξετάσεων.
Θεραπεία
Αν νοσείτε από ήπια ασθένεια και δεν ανήκετε σε ομάδες υψηλού κινδύνου, λάβετε τα παρακάτω μέτρα:
- Αναπαυθείτε
- Λάβετε φαρμακευτικά σκευάσματα που ανακουφίζουν τα συμπτώματα και σας βοηθούν να αναπαυθείτε
- Καταναλώνετε πολλά υγρά
- Αποφύγετε τη λήψη ασπιρίνης (ιδίως οι έφηβοι και τα παιδιά)
- Αποφύγετε την κατανάλωση αλκοόλ και καπνού
- Αποφύγετε τα αντιβιοτικά (μονάχα αν κρίνεται απαραίτητο για την αντιμετώπιση άλλης πάθησης)
Αν η διάγνωση της γρίππης τεθεί εντός 48 ωρών μετά την εμφάνιση των πρώτων συμπτωμάτων, κι ανήκετε σε ομάδα υψηλού κινδύνου εμφάνισης επιπλοκών, τα αντιϊκά φαρμακευτικά σκευάσματα, θα σας βοηθήσουν να μειώσετε τη διάρκεια των συμπτωμάτων σας, κατά μία ημέρα.
Τα παιδιά συνήθως δε χρήζουν θεραπευτικής αγωγής, αν και σε μεμονωμένες περιπτώσεις που η διάγνωση τεθεί έγκαιρα και το παιδί – ασθενής ανήκει σε ομάδα υψηλού κινδύνου, τότε μπορεί να λάβει θεραπευτική αγωγή.
Η αγωγή θα βοηθήσει μονάχα αν λήφθηκε έγκαιρα κι αν η ασθένεια πράγματι πρόκειται για γρίπη. Δε θα βοηθήσει καθόλου αν πρόκειται για ένα απλό κρυολόγημα.
Πρόγνωση
Άτομα οποιασδήποτε ηλικίας μπορούν να παρουσιάσουν επιπλοκές από τη γρίπη, αλλά αυτοί που ανήκουν σε ομάδες υψηλού κινδύνου διαθέτουν τα παρακάτω χαρακτηριστικά:
- Ηλικία άνω των 60 ετών
- Παιδιά ηλικίας 6 μηνών έως 2 ετών
- Εγκυμονούσες γυναίκες άνω των τριών μηνών κατά τη περίοδο έξαρσης της γρίπης
- Άτομα που ζουν σε κέντρα φροντίδας επί μακρά χρονική περίοδο
- Άτομα με χρόνια καρδιοπάθεια, διαταραχές των νεφρών ή πνευμόνων, σακχαρώδη διαβήτη ή χαμηλό ανοσοποιητικό σύστημα
Άτομα που δε πάσχουν από άλλες παθολογικές καταστάσεις (υγιής), σημειώνουν υποχώρηση των συμπτωμάτων τους μέσα σε 7 – 10 ημέρες.
Επιπλοκές
Πιθανές επιπλοκές, κυρίως των ασθενών που ανήκουν σε ομάδες υψηλού κινδύνου, περιλαμβάνουν:
- Πνευμονία
- Εγκεφαλίτιδα (λοίμωξη του εγκεφάλου)
- Βρογχίτιδα
- Λοιμώξεις των παραρρίνιων κόλπων
- Ωτικές λοιμώξεις
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε τον ιατρό σας αν ανήκετε σε ομάδα υψηλού κινδύνου εμφάνισης συμπτωμάτων της γρίπης ή αν η κατάστασή σας επιδεινωθεί σοβαρά.
Πρόληψη
Συστήνεται ετήσιος εμβολιασμός στα παιδιά άνω των 6 μηνών, στους έφηβους και στους ενήλικες.
Το εμβόλιο διατίθεται σε εφ΄ άπαξ ενέσιμη μορφή ή σε ρινική εισπνεόμενη μορφή.

Εγκολεασμός
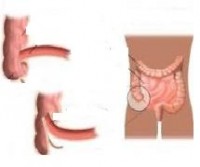
Ορισμός
Εγκολεασμός είναι η περίπτυξη ενός τμήματος του εντέρου μέσα σε ένα άλλο. Χαρακτηρίζεται και παρουσιάζεται αρχικά με επαναλαμβανόμενες κρίσεις πόνου στην κοιλιά, κράμπες που βαθμιαία γίνονται και πιο επώδυνες.
Περιγραφή
Ο εγκολεασμός συμβαίνει όταν ένα μέρος του παχέος ή του λεπτού εντέρου τυλίγεται γύρω από τον εαυτό του, εμφανίζοντας μια μάζα στη δεξιά πλευρά της κοιλιάς κατά τη δακτυλική ψηλάφηση (διαδικασία που ακολουθείται κατά τη διάρκεια της φυσικής εξέτασης, όταν δηλαδή πιέζει ο εξεταστής την κοιλιά του ασθενή με το χέρι του για να διαπιστώσει συνήθως αν υπάρχει κάποια μάζα, πόνος ή δυσφορία). Ο αριθμός καινούργιων περιπτώσεων εγκολεασμού είναι περίπου
1,5-4 περιστατικά ανά 1.000 γεννήσεις. Ο πόνος στην κοιλιά αρχίζει συνήθως απότομα και είναι οξύς. Ακριβώς όπως απότομα εμφανίζεται, το ίδιο απότομα εξαφανίζεται και το παιδί επιστρέφει στις δραστηριότητές του κανονικά. Αυτή η διαδικασία του ξαφνικού δυνατού κοιλιακού πόνου που εμφανίζεται από το πουθενά και έπειτα εξαφανίζεται, επαναλαμβάνεται με διαρκείς επώδυνες κρίσεις. Ο πόνος αυξάνεται συνήθως μετά από πέντε περίπου ώρες επαναλαμβανόμενων κύκλων δυνατού πόνου στην κοιλιά που ακολουθούνται από διαστήματα χαλάρωσης. Εμετός και διάρροια εμφανίζονται σε περίπου 90% των περιπτώσεων μέσα σε 6 έως 12 ώρες μετά από την έναρξη των συμπτωμάτων.
Η φυσική εξέταση και η ψηλάφηση αποκαλύπτουν συνήθως ότι υπάρχει μια μάζα σε σχήμα λουκάνικου στο έντερο, στο πάνω δεξί μέρος της κοιλιάς. Μέσα σε μερικές ώρες περίπου 50% των περιπτώσεων έχουν αιματηρές, βλεννώδεις κενώσεις. Περίπου σε αυτή τη φάση, το παιδί είναι εμφανώς άρρωστο με πυρετό, με ευαίσθητη και διογκωμένη κοιλιά. Ο εγκολεασμός είναι η συχνότερη αιτία εντερικής απόφραξης κατά τη διάρκεια των πρώτων δύο χρόνων της ζωής και έχει επιπτώσεις συνήθως στα παιδιά ηλικίας μεταξύ 3 και 12 μηνών. Η ασθένεια είναι τρεις φορές πιο κοινή στα αγόρια απ' ότι στα κορίτσια. Σε περίπου 85% των περιπτώσεων η αιτία είναι ιδιοπαθής (δηλαδή άγνωστη). Το υπόλοιπο 15% των περιπτώσεων μπορεί να προκληθεί από ποικίλες άλλες ασθένειες, όπως όγκους των λεμφαδένων (λεμφώματα), λιπώδεις όγκους (λιπώματα), ξένους οργανισμούς/αντικείμενα ή από μολύνσεις που κινητοποιούν τα άνοσα κύτταρα στην περιοχή δημιουργώντας φλεγμονώδη αντίδραση και εντερική απόφραξη. Οι περισσότερες περιπτώσεις του εγκολεασμού δεν περισφίγγουν το προσβληθέν έντερο μέσα στις πρώτες 24 ώρες. Εάν η ασθένεια δεν θεραπευτεί μετά από αυτό το διάστημα, η πιθανότητα εντερικής γάγγραινας, σοκ και θανάτου αυξάνει.
Αίτια και συμπτώματα
Το κυριότερο σύμπτωμα του εγκολεασμού είναι ότι ένα υγιές παιδί ξαφνικά και χωρίς προειδοποίηση νιώθει οξύ πόνο στην κοιλιά που υποχωρεί και το παιδί συνήθως επιστρέφει στις συνήθεις δραστηριότητές του, όπως το παιχνίδι. Η διάρκεια των επώδυνων κρίσεων αυξάνει καθώς περνούν οι ώρες. Συνήθως, το παιδί παρουσιάζει σύντομα ναυτία, εμετό και διάρροια σε περίπου 90% του συνόλου των περιπτώσεων. Το παιδί είναι αδύναμο και εξαντλημένο, και ανεβάζει πυρετό. Το άρρωστο παιδί μπορεί επίσης να έχει αιματηρές βλεννώδεις κενώσεις. Οι κενώσεις με αίμα οφείλονται συνήθως στην εξασθενημένη ροή αίματος στην περιοχή με την απόφραξη. Κατά τη διάρκεια της ψηλάφησης μπορεί να εντοπιστεί μια μάζα σε σχήμα λουκάνικου στο πάνω δεξί μέρος της κοιλιάς. Εάν η ασθένεια προχωρήσει και δεν διαγνωστεί, το παιδί μπορεί να υποστεί νέκρωση των κυττάρων στην προσβληθείσα περιοχή. Επιπλέον, μπορεί να υπάρξει διάτρηση ή τρύπες στο έντερο που μπορεί να προκαλέσουν μια απειλητική για τη ζωή μόλυνση στο περιτόναιο (ένα στρώμα ιστού που προστατεύει τα όργανα και τα έντερα μέσα στην κοιλιακή κοιλότητα). Αυτή η μόλυνση του περιτόναιου ονομάζεται περιτονίτιδα. Ορισμένοι ασθενείς μπορεί να εμφανίσουν αλλαγή επιπέδου συνείδησης ή επιληπτικές κρίσεις.
Διάγνωση
Κατά τεκμήριο διάγνωση μπορεί να γίνει από το ιστορικό και μόνο. Εάν ο γιατρός υποψιάζεται εγκολεασμό θα απαιτηθούν ακτινογραφίες, που πιθανόν θα αποκαλύψουν μια μάζα στο πάνω δεξί μέρος της κοιλιάς. Δύο κλασικές κλινικές ενδείξεις είναι τα αιματηρά βλεννώδη κόπρανα και έντερο που παρουσιάζει εικόνα ‘συσπειρωμένου ελατηρίου’ όπως απεικονίζεται στην ακτινογραφία μετά από βαριούχο υποκλυσμό. Η χημική ανάλυση του αίματος δεν είναι επακριβής για την περίπτωση του εγκολεασμού. Ανάλογα με την ποσότητα του εμετού και την απώλεια αίματος από τα κόπρανα, η εξέταση αίματος μπορεί να δείξει σημάδια αφυδάτωσης και αναιμίας.
Θεραπεία
Η θεραπεία του εγκολεασμού με ανάταξη (που αποκαθιστά την απόφραξη) είναι μια διαδικασία έκτακτης ανάγκης. Η εξέταση με βάριο όχι μόνο είναι το ενδεδειγμένο διαγνωστικό εργαλείο αλλά είναι συχνά και θεραπευτική. Η έγχυση μέσω ενός καθετήρα που τοποθετείται στο ορθό προσφέρει ανακούφιση από τη συσσώρευση πίεσης. Εάν αυτό δεν ανακουφίσει την πάσχουσα περιοχή, μπορεί κατόπιν να εμφυσηθεί αέρας στο ορθό για την άρση της απόφραξης. Εάν αυτές οι διαδικασίες αποδειχτούν ανεπιτυχείς, απαιτείται χειρουργική επέμβαση.
Περίπου 25% των παιδιών που παθαίνουν εγκολεασμό χρειάζονται χειρουργική επέμβαση. Η χειρουργική επέμβαση στο πάσχον σημείο του εντέρου είναι ενδεδειγμένη δεδομένου ότι μπορεί να αφαιρεθεί το πραγματικό αίτιο, ενώ μειώνει την πιθανότητα επανάληψης του φαινομένου. Γενικά, χωρίς χειρουργική επέμβαση στο πάσχον έντερο, υπάρχει πιθανότητα 5-10% να επανέλθει το πρόβλημα. Το πρόβλημα επανέρχεται συνήθως μέσα στις πρώτες 24-48 ώρες μετά από τη διαδικασία του βαρίου.
Πρόγνωση
Η εξέλιξη του εγκολεασμού εξαρτάται από τη διάρκεια των συμπτωμάτων πριν από την έναρξη της θεραπείας. Τα περισσότερα νήπια θα αναρρώσουν εάν η θεραπεία αρχίσει μέσα στις πρώτες 24 ώρες. Ο εγκολεασμός που δεν αντιμετωπίζεται θεραπευτικά, είναι σχεδόν πάντα μοιραίος. Συνολικά, ακόμη και με τη θεραπεία, περίπου 1-2% των προσβληθέντων παιδιών θα χάσει τη ζωή του.
Πρόληψη
Ο θάνατος μπορεί να αποφευχθεί με την άμεση ιατρική φροντίδα, μέσα στις πρώτες 24 ώρες. Αμέσως μόλις υπάρξει υποψία εγκολεασμού, πρέπει να ληφθούν άμεσα μέτρα έκτακτης ανάγκης. Ο εγκολεασμός χωρίς θεραπεία είναι σχεδόν πάντα μοιραίος. Υπάρχει αυξανόμενη πιθανότητα θανάτου εάν η ασθένεια δεν αντιμετωπιστεί μέσα σε 48 ώρες.
Οι πληροφορίες που περιέχονται στο www.eumedline.eu έχουν σαν μοναδικό σκοπό την ενημέρωση και δεν αποτελούν πρόταση για οποιαδήποτε ιατρική-διαγνωστική εξέταση ή θεραπεία. Προτείνεται τα ανωτέρω να γίνονται σε συνεννόηση με τον γιατρό σας η άλλους επαγγελματίες υγείας.
Η ιατρική είναι μια συνεχώς μεταβαλλόμενη επιστήμη και η θεραπεία δεν είναι πάντα σαφώς καθορισμένη. Η νέα έρευνα αλλάζει καθημερινά τις διαγνωστικές και θεραπευτικές ενδείξεις. Το euMEDLINE προσπαθεί να παρέχει ενημερωμένες και ακριβείς πληροφορίες που είναι αποδεκτές γενικά μέσα στα ιατρικά πρότυπα κατά την διάρκεια της δημοσίευσης. Εντούτοις, δεδομένου ότι η ιατρική επιστήμη αλλάζει συνεχώς και το ανθρώπινο λάθος είναι πάντα δυνατό, το euMEDLINE δεν μπορεί να διαβεβαιώσει ότι οι πληροφορίες που περιέχονται σε αυτό είναι ακριβείς ή πλήρεις, ούτε είναι υπεύθυνο για τυχόν παραλείψεις, λάθη ή για τα αποτελέσματα της χρησιμοποίησης αυτών των πληροφοριών.
Ο αναγνώστης πρέπει να επιβεβαιώσει τις πληροφορίες που περιέχονται στο euMEDLINE από άλλες πηγές πριν από τη χρήση και ιδιαίτερα από τους επαγγελματίες υγείας. Ειδικότερα, όλες οι δόσεις, οι ενδείξεις, και οι αντενδείξεις των φαρμάκων πρέπει να επιβεβαιωθούν στο πληροφοριακό ένθετο των συσκευασιών των φαρμάκων. Η χρήση των εμπορικών ονομασιών των φαρμάκων γίνεται αποκλειστικά για ενημερωτικούς-πληροφοριακούς λόγους και δεν υποδηλώνει μεροληψία υπέρ αυτών.
Το euMEDLINE δεν μπορεί να θεωρηθεί υπεύθυνο, άμεσα ή έμμεσα, για τη ζημιά ή την επιπλοκή που μπορεί να προκύψει με την εφαρμογή των πληροφοριών που περιέχονται στις σελίδες του. Για κάθε απορία επικοινωνήστε μαζί μας μέσω e-mail.


















