Πιθανές παθήσεις για το σύμπτωμα: Δυσκαμψία
Αναζήτηση Συμπτωμάτων:
Αρθρίτιδα
Ορισμός
Αρθρίτιδα είναι η φλεγμονή μιας ή περισσοτέρων αρθρώσεων, που έχει ως αποτέλεσμα πόνο, πρήξιμο, δυσκαμψία και περιορισμό στις κινήσεις. Υπάρχουν πάνω από 100 διαφορετικά είδη αρθρίτιδας.
Εναλλακτικοί ορισμοί
Φλεγμονή των αρθρώσεων
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Η αρθρίτιδα προϋποθέτει ρήξη του χόνδρου. Ο χόνδρος είναι εκείνος που προστατεύει την άρθρωση, εξομαλύνοντας την κίνηση. Ο χόνδρος επίσης απορροφά το σοκ από την πίεση που ασκείται στην άρθρωση, όπως για παράδειγμα, κατά το βάδισμα. Χωρίς τους χόνδρους, τα οστά θα τρίβονταν μεταξύ τους, γεγονός που θα προκαλούσε πόνο, πρήξιμο (φλεγμονή) και δυσκαμψία.
Μπορεί να υποστείτε φλεγμονή στις αρθρώσεις από διάφορες αιτίες, όπως:
- Αυτοάνοσο νόσημα (το ανοσοποιητικό σύστημα επιτίθεται σε ένα μέρος του σώματος εκλαμβάνοντάς το ως ‘ξένο’)
- Κάταγμα
- Γενική φθορά των αρθρώσεων
- Λοίμωξη (συνήθως προκαλούμενη από βακτηρίδια ή ιούς)
Συχνά, η φλεγμονή υποχωρεί μετά την ίαση του τραύματος, ή τη θεραπεία της ασθένειας ή της λοίμωξης.
Σε κάποιους τραυματισμούς ή ασθένειες, η φλεγμονή δεν υποχωρεί ή η καταστροφή που έχει επέλθει καταλήγει σε μακροχρόνιο πόνο και παραμόρφωση. Οταν συμβεί αυτό, πάσχετε από χρόνια αρθρίτιδα. Η οστεοαρθρίτιδα είναι ο πιο κοινός τύπος και εμφανίζεται περισσότερο σε ηλικιωμένα άτομα. Μπορεί να προσβληθεί οποιαδήποτε άρθρωσή σας αλλά συνηθέστερα τα ισχία, τα γόνατα ή τα δάχτυλα. Στους παράγοντες κινδύνου για οστεοαρθρίτιδα περιλαμβάνονται:
- Βάρος μεγαλύτερο του κανονικού
- Προϋπάρχων τραυματισμός της άρθρωσης που πάσχει
- Επαναλαμβανόμενη και συχνή χρήση της πάσχουσας άρθρωσης που την καταπονεί (παίκτες μπέιζμπολ κλπ., χορευτές μπαλέτου και οικοδόμοι κινδυνεύουν περισσότερο)
Η αρθρίτιδα μπορεί να εμφανιστεί σε άνδρες και γυναίκες κάθε ηλικίας. Περίπου 37 εκατομμύρια άνθρωποι στην Αμερική υποφέρουν από κάποιας μορφής αρθρίτιδα, που σημαίνει σχεδόν 1 στα 7 άτομα.
Αλλοι τύποι ή αίτια αρθρίτιδας είναι:
- Νόσος του Still ενηλίκων
- Αγκυλοποιητική σπονδυλίτιδα
- Mυκητιάσεις όπως η blastomycosis
- Γονοκοκκική αρθρίτιδα
- Ουρική αρθρίτιδα
- Νεανική ρευματοειδής αρθρίτιδα
- Άλλες βακτηριδιακές λοιμώξεις (βακτηριδιακή αρθρίτιδα)
- Ψωριασική αρθρίτιδα
- Αντιδραστική αρθρίτιδα (σύνδρομο Reiter)
- Ρευματοειδής αρθρίτιδα (σε ενήλικες)
- Σκληρόδερμα
- Συστηματικός ερυθηματώδης λύκος (SLE)
- Τριτογενής ασθένεια του Lyme
- Φυματιώδης αρθρίτιδα
- Ιογενής αρθρίτιδα
Συμπτώματα
Αν πάσχετε από αρθρίτιδα, μπορεί να εμφανίσετε:
- Πόνο σε άρθρωση
- Πρήξιμο σε άρθρωση
- Μειωμένη δυνατότητα κίνησης της άρθρωσης
- Κοκκίνισμα του δέρματος γύρω από την άρθρωση
- Δυσκαμψία, ιδιαίτερα το πρωί
- Αυξημένη θερμότητα γύρω από την άρθρωση
Σημάδια και εξετάσεις
Κατ’ αρχάς, ο γιατρός σας θα πάρει ένα λεπτομερές ιατρικό ιστορικό για να διαπιστώσει αν πιθανή αιτία των συμπτωμάτων σας είναι η αρθρίτιδα ή άλλο μυοσκελετικό πρόβλημα.
Στη συνέχεια, μια σχολαστική φυσική εξέταση μπορεί να αποκαλύψει συγκέντρωση υγρού στην άρθρωση. (Αυτό ονομάζεται ‘έκχυση’.) Οταν πιεστεί απαλά, η άρθρωση μπορεί να είναι μαλακή, ζεστή και κόκκινη (ιδιαίτερα στις περιπτώσεις της λοιμώδους και της αυτοάνοσης αρθρίτιδας). Η άρθρωση μπορεί να πονάει ή να δυσκολεύεται να στρέψει προς κάποια κατεύθυνση. Αυτό είναι γνωστό ως ‘περιορισμένο εύρος της κίνησης’.
Σε κάποιες αυτοάνοσες μορφές αρθρίτιδας, οι αρθρώσεις μπορεί να παραμορφωθούν αν δεν αντιμετωπισθεί η ασθένεια. Τέτοιες παραμορφώσεις αρθρώσεων είναι το χαρακτηριστικό γνώρισμα της μη θεραπευθείσας οξείας ρευματοειδούς αρθρίτιδας.
Οι εξετάσεις ποικίλλουν ανάλογα με την εικαζόμενη αιτία. Συχνά περιλαμβάνουν εξετάσεις αίματος και ακτινογραφίες των αρθρώσεων. Για τον έλεγχο λοιμώξεων και άλλων αιτίων (όπως η ουρική αρθρίτιδα που προκαλείται από κρυστάλλους), με μια βελόνα λαμβάνεται υγρό από την άρθρωση και εξετάζεται στο μικροσκόπιο.
Θεραπεία
H θεραπεία της αρθρίτιδας εξαρτάται από τη συγκεκριμένη αιτία που την προκάλεσε, από την άρθρωση που έχει προσβληθεί και από τον βαθμό που η πάθηση επηρεάζει τις καθημερινές δραστηριότητές σας. Η ηλικία και το επάγγελμά σας επίσης θα ληφθούν υπόψη από τον γιατρό προκειμένου να καταλήξει στο θεραπευτικό σχήμα.
Αν είναι δυνατόν, η θεραπεία θα στοχεύσει στην εξάλειψη της υποκείμενης αιτίας της αρθρίτιδας. Εν τούτοις, η αιτία ΔΕΝ είναι πάντα θεραπεύσιμη, όπως π.χ. στις περιπτώσεις της οστεοαρθρίτιδας και της ρευματοειδούς αρθρίτιδας. Η θεραπεία, για τον λόγο αυτό, αποσκοπεί στην ελάττωση του πόνου και της δυσφορίας και στην αποτροπή επιδείνωσης της αναπηρίας.
Είναι δυνατόν να αντιμετωπίσετε σε μεγάλο βαθμό τα συμπτώματα της οστεοαρθρίτιδας και άλλων χρόνιων τύπων αρθρίτιδας χωρίς φάρμακα. Πράγματι, οι αλλαγές στον τρόπο ζωής αντί των φαρμάκων είναι προτιμητέες στην οστεοαρθρίτιδα και άλλες μορφές φλεγμονής των αρθρώσεων. Αν χρειαστεί, τα φάρμακα πρέπει να λαμβάνονται ως βοηθητικά των αλλαγών στον τρόπο ζωής.
Η άσκηση στην περίπτωση της αρθρίτιδας είναι απαραίτητη για τη διατήρηση υγιών αρθρώσεων, για την ανακούφιση από τη δυσκαμψία, για την ελάττωση του πόνου και την κόπωσης και για την ενίσχυση μυών και οστών. Το πρόγραμμα ασκήσεων θα πρέπει να σχεδιασθεί ατομικά για σας. Συνεργαστείτε με έναν φυσικοθεραπευτή γι’ αυτό και σιγουρευτείτε ότι το πρόγραμμα θα περιλαμβάνει:
- Χαμηλής απόδοσης αεροβική γυμναστική (ονομάζεται και άσκηση αντοχής)
- Σειρά ασκήσεων για ευλυγισία
- Ασκήσεις ενδυνάμωσης του μυϊκού τόνου
Ο φυσικοθεραπευτής μπορεί να χρησιμοποιήσει ζεστά ή κρύα επιθέματα όπου χρειάζεται αλλά και νάρθηκες ή ορθωτικά βοηθήματα για να στηρίξει ή να ‘ισιώσει’ τις αρθρώσεις. Κάτι τέτοιο είναι ιδιαίτερα απαραίτητο στη ρευματοειδή αρθρίτιδα. Ο φυσικοθεραπευτής σας μπορεί επίσης να συστήσει υδροθεραπεία, μασάζ με πάγο ή διαδερμική νευρική διέγερση (TENS).
Η ανάπαυση είναι εξίσου σημαντική με την άσκηση. Να κοιμάστε 8–10 ώρες τη νύχτα και να παίρνετε κανέναν υπνάκο κατά τη διάρκεια της ημέρας. Αυτό σας βοηθά να ανακάμψετε από μια κρίση πιο γρήγορα αλλά ακόμα και να προλάβετε τυχόν επιδείνωση. Επίσης καλό είναι:
- Να αποφεύγετε να μένετε στην ίδια στάση για πολύ.
- Να αποφεύγετε τις στάσεις ή τις κινήσεις που επιφέρουν μεγάλη πίεση στις πάσχουσες αρθρώσεις.
- Να κάνετε τροποποιήσεις στο σπίτι σας ώστε να κάνετε τις κινήσεις ευκολότερες. Για παράδειγμα, βάλτε χειρολαβές στην ντουσιέρα ή την μπανιέρα και κοντά στην λεκάνη της τουαλέτας.
- Να μειώσετε το στρες που μπορεί να επιδεινώσει τα συμπτώματα. Δοκιμάστε διαλογισμό ή την ψυχοθεραπευτική μέθοδο GIM (guided imagery and music). Ρωτήστε τον φυσικοθεραπευτή σας για τη γιόγκα και το τάι τσι.
Αλλα μέτρα που μπορείτε να δοκιμάσετε είναι:
- Κάντε επαλείψεις με κρέμα καπσαϊσίνης (προέρχεται από τις καυτές κόκκινες πιπεριές) στο δέρμα πάνω από τις αρθρώσεις. Μπορεί να παρουσιάσετε βελτίωση μετά από 3-7 ημέρες εφαρμογής της κρέμας.
- Εφαρμόστε μια διατροφή πλούσια σε βιταμίνες και μέταλλα, ιδιαίτερα αντιοξειδωτικά όπως η βιταμίνη Ε. Αυτά βρίσκονται στα φρούτα και στα λαχανικά. Πάρτε σελήνιο από τη μαγιά της μπύρας, το σιτάρι, το σκόρδο, τα δημητριακά, τους ηλιόσπορους και τα καρύδια Βραζιλίας. Πάρτε ωμέγα 3 λιπαρά από τα ψάρια του κρύου νερού (όπως ο σολωμός, το σκουμπρί και η ρέγκα), τον λιναρόσπορο, το λάδι κράμβης, τους σπόρους και το λάδι σόγιας, τους σπόρους της κολοκύθας και τα καρύδια.
- Πάρτε γλυκοζαμίνη και χονδροϊτίνη – είναι οι ουσίες που σχηματίζουν τον χόνδρο που περιβάλει τις αρθρώσεις. Τα συμπληρώματα αυτά διατίθενται στα καταστήματα υγιεινής διατροφής και στα supermarkets. Ενώ κάποιες μελέτες δείχνουν ότι τα συμπληρώματα αυτά μπορεί να μειώσουν τα συμπτώματα της οστεοαρθρίτιδας, άλλες δείχνουν ότι δεν έχουν κανένα αποτέλεσμα. Ωστόσο, εφόσον τα συμπληρώματα αυτά θεωρούνται ασφαλή, συνιστώνται για δοκιμή αφού ορισμένοι ασθενείς διαπίστωσαν βελτίωση των συμπτωμάτων.
ΦΑΡΜΑΚΑ
Ο γιατρός σας θα επιλέξει από μια ποικιλία φαρμάκων κατά περίπτωση. Γενικά, τα πρώτα φάρμακα που θα δοκιμάσετε δεν χρειάζονται συνταγή. Αυτά είναι:
- Ακεταμινοφένη (Τylenol) – συνιστάται από το Αμερικανικό Κολλέγιο Ρευματολογίας και την Αμερικανική Εταιρεία Γηριατρικής ως πρώτης γραμμής θεραπεία για την οστεοαρθρίτιδα. Παίρνετε 2-4 γρ. την ημέρα (δύο ενισχυμένα για αρθρίτιδα Tylenol κάθε 8 ώρες). Αυτό μπορεί να επιτύχει σημαντική ανακούφιση από τον πόνο την αρθρίτιδας χωρίς πολλές από τις παρενέργειες των συνταγογραφούμενων φαρμάκων. ΜΗΝ υπερβαίνετε την συνιστώμενη δόση ακεταμινοφένης και μην καταναλώνετε παράλληλα μεγάλη ποσότητα αλκοόλ γιατί μπορεί να βλάψετε το συκώτι σας.
- Ασπιρίνη, ιβουπροφένη ή ναπροξένη – αυτά τα μη στεροειδή αντιφλεγμονώδη φάρμακα (NSAIDs) συχνά είναι αποτελεσματικά στην καταπολέμηση του πόνου της αρθρίτιδας. Εν τούτοις, παρουσιάζουν πιθανούς κινδύνους, ιδιαίτερα αν λαμβάνονται για μεγάλα διαστήματα. Δεν πρέπει να λαμβάνονται σε καμία δοσολογία χωρίς τη συμβουλή του γιατρού σας. Στις πιθανές παρενέργειες περιλαμβάνονται το έμφραγμα, το εγκεφαλικό, το έλκος στομάχου, η αιμορραγία από τον πεπτικό σωλήνα και η βλάβη στα νεφρά. Το 2005 ο Αμερικανικός Οργανισμός Φαρμάκων ζήτησε από τους κατασκευαστές τέτοιων φαρμάκων να περιλάβουν προειδοποίηση στη συσκευασία των προϊόντων τους για αυξημένο κίνδυνο εμφράγματος, εγκεφαλικού και γαστρεντερικής αιμορραγίας. Αν πάσχετε από ασθένεια του ήπατος ή των νεφρών ή έχετε ιστορικό γαστρεντερικής αιμορραγίας, δεν πρέπει να πάρετε τα φάρμακα αυτά εκτός κι αν ο γιατρός σας τα συστήσει.
Στα συνταγογραφούμενα φάρμακα περιλαμβάνονται ακόμα:
- Οι βιολογικοί τροποποιητές – αποτελούν την πιο πρόσφατη ανακάλυψη στη θεραπεία της ρευματοειδούς αρθρίτιδας. Τέτοια φάρμακα, που περιλαμβάνουν την ετανερσέπτη (Εnbrel), το infliximab (Remicade) και το adalimumab (Humira) είναι ενέσιμα και μπορεί να βελτιώσουν δραματικά την ποιότητα της ζωής σας. Νεότερα τέτοια φάρμακα είναι το Orencia (abatacept) και το Rituxan (rituximab).
- Τα κορτικοστεροειδή (‘στεροειδή’) – είναι φάρμακα που καταστέλλουν το ανοσοποιητικό σύστημα και τα συμπτώματα της φλεγμονής. Συχνά διοχετεύονται με ένεση σε αρθρώσεις με πόνους οστεοαρθρίτιδας. Τα στεροειδή χορηγούνται σε περιπτώσεις αυτοάνοσης αρθρίτιδας αλλά πρέπει να αποφεύγονται στη λοιμώδη αρθρίτιδα. Τα στεροειδή έχουν πολλαπλές παρενέργειες, που περιλαμβάνουν στομαχικές διαταραχές και γαστρεντερική αιμορραγία, υψηλή αρτηριακή πίεση, απώλεια οστικής μάζας, καταρράκτη και αυξημένο κίνδυνο λοιμώξεων. Οι κίνδυνοι αυξάνονται όταν τα στεροειδή λαμβάνονται για μεγάλα διαστήματα ή σε υψηλές δόσεις. Η στενή παρακολούθηση από τον γιατρό είναι άκρως απαραίτητη.
- Οι αναστολείς της κυκλοοξυγενάσης- 2 (COX-2) – τα φάρμακα αυτά μπλοκάρουν ένα ένζυμο που είναι υπεύθυνο για τη δημιουργία φλεγμονής και ονομάζεται COX-2. Αυτή η σειρά φαρμάκων αρχικά θεωρήθηκε ότι ανήκε στην κατηγορία των κλασικών μη στεροειδών αντιφλεγμονωδών φαρμάκων (NSAIDs), αλλά χωρίς τις στομαχικές διαταραχές. Ωστόσο, πολυάριθμες αναφορές για εμφράγματα και εγκεφαλικά οδήγησαν τον Αμερικανικό Οργανισμό Φαρμάκων να επανεξετάσει τους κινδύνους και τα οφέλη των COX-2 αναστολέων. Το Celecoxib (Celebrex) κυκλοφορεί ακόμα αλλά φέρει έντονη προειδοποίηση και σύσταση να χορηγείται στη χαμηλότερη δυνατή δοσολογία για το μικρότερο δυνατό διάστημα. Συζητήστε με τον γιατρό σας για το κατά πόσον οι αναστολείς COX-2 ενδείκνυνται στην περίπτωσή σας.
- Τα τροποποιητικά της νόσου αντιρευματικά φάρμακα – αυτά χρησιμοποιούνται παραδοσιακά για τη θεραπεία της ρευματοειδούς αρθρίτιδας και άλλων αυτοάνοσων αιτίων αρθρίτιδας. Στα φάρμακα αυτά εντάσσονται τα άλατα χρυσού, η πενικιλλαμίνη, η σουλφασαλαζίνη και η υδροξυχλωροκίνη. Πιο πρόσφατα, η μεθοτρεξάτη αποδείχθηκε ότι επιβραδύνει την εξέλιξη της ρευματοειδούς αρθρίτιδας και βελτιώνει την ποιότητα της ζωής σας. Η ίδια η μεθοτρεξάτη μπορεί να είναι άκρως τοξική και απαιτεί συχνές αναλύσεις αίματος των ασθενών που τη λαμβάνουν.
- Τα ανοσοκατασταλτικά – αυτά τα φάρμακα όπως η αζαθειοπρίνη ή η κυκλοφωσφαμίδη, χορηγούνται σε σοβαρές περιπτώσεις ρευματοειδούς αρθρίτιδας, όταν τα άλλα φάρμακα έχουν αποτύχει.
Εϊναι πολύ σημαντικό να παίρνετε τα φάρμακά σας σύμφωνα με τις οδηγίες του γιατρού σας. Αν έχετε δυσκολία (για παράδειγμα λόγω ανυπόφορων παρενεργειών), συζητήστε με τον γιατρό σας.
ΧΕΙΡΟΥΡΓΙΚΗ ΑΝΤΙΜΕΤΩΠΙΣΗ ΚΑΙ ΑΛΛΕΣ ΠΡΟΣΕΓΓΙΣΕΙΣ
Σε ορισμένες περιπτώσεις, η χειρουργική για την ανασύσταση της άρθρωσης (αρθροπλαστική) ή την αντικατάσταση της άρθρωσης (όπως ολόκληρης της άρθρωσης του γονάτου) μπορεί να συμβάλει στη διατήρηση μιας πιο ομαλής ζωής. Η απόφαση για χειρουργική επέμβαση συνήθως λαμβάνεται όταν οι εναλλακτικές λύσεις, όπως οι αλλαγές στον τρόπο ζωής και τα φάρμακα, δεν είναι πλέον αποτελεσματικά.
Οι φυσιολογικές αρθρώσεις περιέχουν ένα λιπαντικό που ονομάζεται αρθρικό υγρό. Στις αρθρώσεις με αρθρίτιδα, το υγρό αυτό δεν παράγεται σε επαρκείς ποσότητες. Σε ορισμένες περιπτώσεις μπορεί ο γιατρός να εισάγει με ένεση στην πάσχουσα άρθρωση μια συνθετική εκδοχή αυτού του υγρού. Το συνθετικό υγρό μπορεί να καθυστερήσει την ανάγκη για χειρουργική επέμβαση τουλάχιστον προσωρινά και να βελτιώσει τη ζωή των ανθρώπων που υποφέρουν από αρθρίτιδα.
Πρόγνωση
Μερικές διαταραχές που συνδέονται με την αρθρίτιδα μπορούν να θεραπευτούν πλήρως. Ωστόσο οι περισσότερες είναι χρόνιες παθήσεις και ο στόχος της θεραπείας είναι να ελεγχθεί ο πόνος και να ελαχιστοποιηθεί η βλάβη στην άρθρωση. Η χρόνια αρθρίτιδα συχνά εναλλάσσεται από έξαρση σε ύφεση.
Επιπλοκές
- Χρόνιος πόνος
- Περιορισμοί στον τρόπο ζωής και αναπηρία
Πότε να καλέσετε τον γιατρό σας
Καλέστε τον γιατρό σας αν:
- Ο πόνος στην άρθρωσή σας επιμένει πέραν των 3 ημερών.
- Υποφέρετε από οξύ ανεξήγητο πόνο στην άρθρωση.
- Η πάσχουσα άρθρωση είναι εμφανώς πρησμένη,
- Δυσκολεύεστε πολύ να κινήσετε την άρθρωση.
- Το δέρμα σας γύρω από την άρθρωση είναι κόκκινο ή ζεστό στην επαφή.
- Παρουσιάζετε πυρετό ή χάσατε βάρος χωρίς να το επιδιώξετε.
Πρόληψη
Αν η αρθρίτιδα διαγνωστεί και αντιμετωπιστεί έγκαιρα, μπορεί να προλάβετε τη βλάβη στην άρθρωση. Μάθετε αν υπάρχει οικογενειακό ιστορικό αρθρίτιδας και μοιραστείτε την πληροφορία με τον γιατρό σας, ακόμα κι αν δεν παρουσιάζετε συμπτώματα.
Η οστεοαρθρίτιδα είναι πιθανότερο να αναπτυχθεί αν ‘κακομεταχειρίζεστε’ τις αρθρώσεις σας (τις τραυματίζετε συχνά ή τις κουράζετε υπερβολικά ενώ είναι τραυματισμένες). Φροντίστε να μην χρησιμοποιείτε πολύ μια τραυματισμένη ή πονεμένη άρθρωση. Παρομοίως, αποφύγετε τις επαναλαμβανόμενες υπερβολικές κινήσεις.
Το πλεονάζον βάρος επίσης αυξάνει τον κίνδυνο εμφάνισης οστεοαρθρίτιδας στα γόνατα και πιθανόν στα ισχία. Δείτε το άρθρο για τον δείκτη σωματικής μάζας για να εξακριβώσετε αν το βάρος σας θεωρείται φυσιολογικό.
Οστεοαρθρίτιδα
Ορισμός
Η οστεοαρθρίτιδα είναι η πιο συνηθισμένη διαταραχή των αρθρώσεων.
Εναλλακτικοί ορισμοί
Υπερτροφική οστεοαρθρίτιδα, Οστεοάρθρωση, Εκφυλιστική αρθροπάθεια, Αρθρίτιδα – Οστεοαρθρίτιδα
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Στην οστεοαρθρίτιδα, το ‘μαξιλαράκι’ (χόνδρος) μεταξύ των οστών φθείρεται στο σημείο των αρθρώσεων. Καθώς η οστεοαρθρίτιδα προχωρεί, ο χόνδρος εξαφανίζεται με αποτέλεσμα τα οστά να τρίβονται μεταξύ τους. Συνήθως γύρω από την άρθρωση σχηματίζονται οστεόφυτα ή οστικές υπερπλασίες. Οι σύνδεσμοι και οι μύες γύρω από την άρθρωση χαλαρώνουν και αδυνατίζουν.
Συχνά, το αίτιο της οστεοαρθρίτιδας είναι άγνωστο. Κυρίως συνδέεται με την προχωρημένη ηλικία αλλά και άλλοι παράγοντες μπορεί να προκαλέσουν οστεροαρθρίτιδα.
- Η οστεοαρθρίτιδα τείνει να είναι κληρονομική
- Το πάχος αυξάνει τον κίνδυνο
- Τα κατάγματα ή άλλοι τραυματισμοί στις αρθρώσεις μπορεί να οδηγήσουν σε οστεοαρθρίτιδα κατά τη πάροδο της ηλικίας
- Υπερβολική χρήση μιας άρθρωσης από το είδος της εργασίας ή από άθλημα μπορεί να οδηγήσει σε οστεοαρθρίτιδα
Ασθένειες που μπορεί να οδηγήσουν σε οστεοαρθρίτιδα είναι:
- Αιμορραγικές διαταραχές που συνεπάγονται αιμορραγία και στην άρθρωση, όπως η αιμοφιλία
- Διαταραχές που εμποδίζουν την αιμάτωση της άρθρωσης, όπως η αγγειακή νέκρωση
- Άλλες μορφές αρθρίτιδας, όπως η χρόνια ουρική αρθρίτιδα, η ψευδοουρική αρθρίτιδα ή η ρευματοειδής αρθρίτιδα
Τα συμπτώματα της οστεοαρθρίτιδας συνήθως εμφανίζονται στη μέση ηλικία και σχεδόν όλοι οι άνθρωποι υποφέρουν από αυτά όταν φτάσουν την ηλικία των 70 χρόνων. Πριν από την ηλικία των 55 χρόνων, η ασθένεια εμφανίζεται εξίσου συχνά σε άνδρες και γυναίκες. Μετά τα 55, είναι συνηθέστερη στις γυναίκες.
Συμπτώματα
Στα συμπτώματα της οστεοαρθρίτιδας περιλαμβάνονται:
- Έντονος πόνος στην άρθρωση που επιδεινώνεται μετά από άσκηση ή εναπόθεση βάρους, και ανακουφίζεται με την ανάπαυση
- Πόνος που χειροτερεύει κατά την έναρξη μιας δραστηριότητας μετά από ανάπαυση
- Με τον καιρό, ο πόνος υπάρχει ακόμα και κατά την ανάπαυση
- ‘Τρίξιμο’ της άρθρωσης κατά την κίνηση
- Επιδείνωση του πόνου με την υγρασία
- Πρήξιμο στην άρθρωση
- Περιορισμένη κινητικότητα
- Αδυνάτισμα των μυών γύρω από την πάσχουσα άρθρωση
Μερικοί άνθρωποι μπορεί να μην εμφανίζουν συμπτώματα.
Σημάδια και εξετάσεις
Τι μπορεί να δείξει η φυσική εξέταση:
- Η κίνηση της άρθρωσης μπορεί να παράγει έναν ήχο σαν ‘τρίξιμο’
- Πρήξιμο στην άρθρωση (το οστά γύρω από την άρθρωση μπορεί να δείχνουν μεγαλύτερα από το φυσιολογικό)
- Περιορισμένο εύρος κινήσεων
- Ευαισθησία κατά την άσκηση πίεσης στην άρθρωση
- Η φυσιολογική κίνηση είναι συνήθως επώδυνη
Οι εξετάσεις αίματος δεν είναι χρήσιμες για τη διάγνωση της οστεοαρθρίτιδας.
Η ακτινογραφία των αρθρώσεων που πάσχουν θα δείξει στένωση της άρθρωσης. Σε προχωρημένες περιπτώσεις, θα δείξει εκφύλιση των άκρων του οστού και οστεόφυτα.
Θεραπεία
Στόχοι της θεραπείας είναι:
- Η ενδυνάμωση των αρθρώσεων
- Η διατήρηση ή η βελτίωση της κινητικότητας των αρθρώσεων
- Ο περιορισμός της δυσκινησίας που προκαλεί η ασθένεια
- Η ανακούφιση του πόνου
Η θεραπεία εξαρτάται από τις συγκεκριμένες αρθρώσεις που πάσχουν:
ΦΑΡΜΑΚΑ
Παυσίπονα που δεν απαιτούν συνταγή γιατρού μπορεί να ανακουφίσουν από τα συμπτώματα.
Αν ο πόνος επιμένει, ο γιατρός σας μπορεί να συστήσει μη στεροειδή αντιφλεγμονώδη φάρμακα . Tα φάρμακα αυτά βοηθούν στην ανακούφιση του πόνου και του πρηξίματος. Τέτοια φάρμακα είναι η ασπιρίνη, η ιμπουπροφένη και η ναπροξένη.
Ωστόσο, η μακροχρόνια λήψη αντιφλεγμονωδών φαρμάκων μπορεί να προκαλέσει στομαχικές διαταραχές, όπως έλκος και αιμορραγίες. Τα φάρμακα αυτά επίσης αυξάνουν τον κίνδυνο εμφράγματος και εγκεφαλικού.
Πολλοί ασθενείς χρησιμοποιούν παρασκευάσματα που πωλούνται στα φαρμακεία, όπως άλατα γλυκοσαμίνης και χονδροϊτίνης. Υπάρχουν ενδείξεις ότι τα συμπληρώματα αυτά ανακουφίζουν τον πόνο, αν και δεν φαίνεται να βοηθούν στην ανάπλαση του χόνδρου. Ορισμένοι γιατροί συνιστούν μια δοκιμαστική περίοδο 3 μηνών προκειμένου να διαπιστώσουν αν η γλυκοσαμίνη και η χονδροϊτίνη έχουν αποτέλεσμα.
Η κρέμα καπσαϊσίνης μπορεί να βοηθήσει στην ανακούφιση του πόνου. Μπορεί να νιώσετε ένα ζεστό κάψιμο όταν αλείψετε την κρέμα στο δέρμα την πρώτη φορά. Η αίσθηση αυτή εξαφανίζεται μετά από μερικές ημέρες χρήσης. Η ανακούφιση του πόνου συνήθως ξεκινά μέσα σε 1-2 εβδομάδες.
Δυνατή επίσης είναι η έκχυση τεχνητού αρθρικού υγρού (Synvisc, Hyalgan) στην άρθρωση με ένεση. Μπορεί να ανακουφίσει τον πόνο για 3-6 μήνες.
ΑΛΛΑΓΕΣ ΣΤΟΝ ΤΡΟΠΟ ΖΩΗΣ
Η άσκηση βοηθά στη διατήρηση της κινητικότητας της άρθρωσης. Ζητήστε από τον γιατρό σας να σας συστήσει το κατάλληλο πρόγραμμα για ασκήσεις στο σπίτι. Ασκήσεις στο νερό, όπως το κολύμπι, βοηθούν ιδιαίτερα.
Άλλες αλλαγές στον τρόπο ζωής είναι:
- Ζεστά και κρύα επιθέματα
- Υγιεινή, ισορροπημένη διατροφή
- Ανάπαυση
- Απώλεια βάρους αν χρειάζεται
- Προστασία των αρθρώσεων
Άτομα των οποίων η εργασία συνεπάγεται ιδιαίτερη πίεση σε συγκεκριμένες αρθρώσεις, θα πρέπει να βρουν τρόπους να μειώσουν την πίεση αυτή. Μπορεί να χρειαστεί να κάνετε αλλαγές στην εργασία σας ή να αλλάξετε καθήκοντα.
ΦΥΣΙΚΟΘΕΡΑΠΕΙΑ
Η φυσικοθεραπεία μπορεί να ενισχύσει τους μυς και την κινητικότητα στις άκαμπτες αρθρώσεις. Οι φυσικοθεραπευτές διαθέτουν πολλές τεχνικές για τη θεραπεία της οστεοαρθρίτιδας. Αν η αγωγή δεν σας βελτιώσει μετά από 3-6 εβδομάδες, το πιθανότερο είναι ότι δεν αποδώσει ποτέ.
ΟΡΘΟΠΑΙΔΙΚΑ ΒΟΗΘΗΜΑΤΑ
Νάρθηκες και επίδεσμοι μπορεί σε κάποιες περιπτώσεις να προσφέρουν στήριξη στις αδύναμες αρθρώσεις. Κάποια τέτοια βοηθήματα ακινητοποιούν τις αρθρώσεις. Άλλα επιτρέπουν ορισμένες μόνο κινήσεις. Δεν πρέπει όμως να τα χρησιμοποιείτε παρά μόνο αν το έχει συστήσει ο γιατρός ή ο φυσικοθεραπευτής σας, επειδή αν τα χρησιμοποιήσετε με τον λάθος τρόπο μπορεί να προκαλέσετε βλάβη στην άρθρωση, δυσκαμψία και πόνο.
ΧΕΙΡΟΥΡΓΙΚΗ ΘΕΡΑΠΕΙΑ
- Αρθροσκόπηση για την αφαίρεση του ελαττωματικού χόνδρου
- Αλλαγή της ευθυγράμμισης ενός οστού για τη μετατόπιση του σημείου πίεσης (οστεοτομία)
- Χειρουργική σύμπτυξη οστών, συνήθως στη σπονδυλική στήλη (σπονδυλοδεσία)
- Ολική ή μερική αντικατάσταση της πάσχουσας άρθρωσης με τεχνητή (αρθροπλαστική γόνατος, αρθροπλαστική ισχίου)
Πρόγνωση
Η κινητικότητά σας μπορεί περιοριστεί κατά πολύ. Η θεραπεία συνήθως βελτιώνει τη φυσική κατάσταση.
Επιπλοκές
- Σοβαρές αντιδράσεις σε φάρμακα που χρησιμοποιούνται για τη θεραπεία
- Μειούμενη δυνατότητα στην εκτέλεση των καθημερινών δραστηριοτήτων, όπως η προσωπική υγιεινή, οι δουλειές του σπιτιού ή το μαγείρεμα
- Μειωμένη δυνατότητα για περπάτημα
- Χειρουργικές επιπλοκές
Πότε να καλέσετε τον γιατρό σας
Καλέστε τον γιατρό σας αν παρουσιάζετε συμπτώματα οστεοαρθρίτιδας.
Πρόληψη
Η απώλεια βάρους μπορεί να μειώσει τον κίνδυνο οστεοαρθρίτιδας στα γόνατα στις υπέρβαρες γυναίκες.
Ρευματοειδής αρθρίτιδα
Ορισμός
Η ρευματοειδής αρθρίτιδα (RA) είναι μια χρόνια ασθένεια που εξελίσσεται σε φλεγμονή των αρθρώσεων και των ιστών που τις περιβάλλουν. Μπορεί επίσης να επηρεάσει άλλα όργανα.
Εναλλακτικοί ορισμοί
Αρθρίτιδα – ρευματοειδής
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Το αίτιο της ρευματοειδούς αρθρίτιδας είναι άγνωστο. Θεωρείται αυτοάνοσο νόσημα. Το ανοσοποιητικό σύστημα του οργανισμού φυσιολογικά μάχεται κάθε ξένη ουσία, όπως είναι οι ιοί. Αλλά σε ένα αυτοάνοσο νόσημα, το ανοσοποιητικό σύστημα εκλαμβάνει τον υγιή ιστό ως ξένη ουσία. Ως αποτέλεσμα αυτού, το σώμα ‘επιτίθεται’ στον εαυτό του. Η ρευματοειδής αρθρίτιδα μπορεί να εκδηλωθεί σε οποιαδήποτε ηλικία. Οι γυναίκες προσβάλλονται συχνότερα από τους άντρες.
Η ρευματοειδής αρθρίτιδα προσβάλλει τις αρθρώσεις και στις δύο πλευρές του σώματος συμμετρικά. Τα σημεία που προσβάλλονται συνηθέστερα είναι οι καρποί, τα δάχτυλα των χεριών, τα γόνατα, τα κάτω άκρα και οι αστράγαλοι. Η πορεία και η σοβαρότητα της πάθησης ποικίλλουν σημαντικά. Λοιμώξεις, γονίδια και ορμόνες συμβάλλουν στην εξέλιξη της πάθησης.
Συμπτώματα
Η ασθένεια ξεκινά συνήθως σταδιακά με:
- Κόπωση
- Απώλεια όρεξης
- Πρωινή δυσκαμψία (διάρκειας περισσότερης της μιας ώρας)
- Εκτεταμένους μυϊκούς πόνους
- Αδυναμία
Τελικά, εμφανίζεται πόνος στις αρθρώσεις. Όταν η άρθρωση δεν χρησιμοποιείται για λίγο, αναπτύσσει θερμότητα, ευαισθησία στην επαφή και δυσκαμψία. Όταν υπάρξει φλεγμονή στον αρθρικό υμένα, παράγεται περισσότερο αρθρικό υγρό και η άρθρωση πρήζεται. Ο πόνος στις αρθρώσεις είναι συχνά αισθητός και στις δύο πλευρές του σώματος και μπορεί να πλήξει τα δάχτυλα των χεριών και των ποδιών, τους καρπούς, τους αγκώνες, τους ώμους, τα ισχία, τα γόνατα και τους αστραγάλους.
Άλλα συμπτώματα μπορεί να είναι:
- Αναιμία λόγω της αδυναμίας του μυελού των οστών να παράξει αρκετά νέα ερυθρά αιμοσφαίρια
- Κάψιμο, φαγούρα και δάκρυα στα μάτια
- Παραμορφώσεις στα χέρια και τα πόδια
- Περιορισμένη κινητικότητα
- Χαμηλός πυρετός
- Φλεγμονή στον πνεύμονα (πλευρίτιδα)
- Οζίδια κάτω από το δέρμα (συνήθως ένδειξη σοβαρότερης ασθένειας)
- Μούδιασμα ή ‘μυρμήγκιασμα’
- Ωχρότητα
- Κοκκίνισμα ή φλεγμονή στο δέρμα
- Διογκωμένοι αδένες
Η καταστροφή των αρθρώσεων μπορεί να επέλθει εντός 1-2 ετών από την εμφάνιση της ασθένειας.
Ενδείξεις και εξετάσεις
Υπάρχει ειδική εξέταση αίματος για τη διάγνωση της ρευματοειδούς αρθρίτιδας και τον διαχωρισμό της από άλλες μορφές αρθρίτιδας. Είναι η εξέταση αντισωμάτων αντι-CCP (Κυκλικό Κιτρουλινικό Πεπτίδιο). Άλλες διαγνωστικές εξετάσεις είναι:
- Γενική εξέταση αίματος
- C-αντιδρώσας πρωτεΐνης
- Ταχύτητα καθίζησης ερυθρών αιμοσφαιρίων
- Υπερηχογράφημα ή μαγνητική τομογραφία των αρθρώσεων
- Ακτινογραφία αρθρώσεων
- Εξέταση ρευματοειδούς παράγοντα (θετική στο 75% των ατόμων με συμπτώματα)
- Ανάλυση αρθρικού υγρού
Θεραπεία
Η ρευματοειδής αρθρίτιδα απαιτεί θεραπεία εφ’ όρου ζωής που περιλαμβάνει φάρμακα, φυσικοθεραπεία, άσκηση, εκπαίδευση και πιθανόν χειρουργική επέμβαση. Η έγκαιρη και επιθετική αντιμετώπιση της ρευματοειδούς αρθρίτιδας μπορεί να καθυστερήσει την καταστροφή των αρθρώσεων.
ΦΑΡΜΑΚΑ
Τροποποιητικά της νόσου, αντιρευματικά φάρμακα (DMARDs): Αυτά τα φάρμακα χρησιμοποιούνται σήμερα κυρίως για τη θεραπεία της ρευματοειδούς αρθρίτιδας, παράλληλα με τη γυμναστική, τις ενδυναμωτικές ασκήσεις και τα αντιφλεγμονώδη φάρμακα. Η μεθοτρεξάτη (Rheumatrex) είναι το πιο διαδεδομένο τέτοιο φάρμακο για τη ρευματοειδή αρθρίτιδα. Η λεφλουνομίδη (Arava) μπορεί να υποκαταστήσει τη μεθοτρεξάτη. Τα φάρμακα αυτά συνδέονται με τοξικές παρενέργειες, γι΄ αυτό θα πρέπει να κάνετε τακτικά εξετάσεις αίματος όταν τα παίρνετε.Αντιφλεγμονώδη φάρμακα: Σε αυτά περιλαμβάνονται η ασπιρίνη και τα μη στεροειδή αντιφλεγμονώδη φάρμακα (NSAIDs), όπως η ιμποπρουφένη. Παρόλο που τα μη στεροειδή αντιφλεγμονώδη φάρμακα έχουν αποτέλεσμα, η μακροχρόνια χρήση τους μπορεί να δημιουργήσει στομαχικές διαταραχές, όπως έλκη και αιμορραγίες, και πιθανόν καρδιακά προβλήματα. Γι’ αυτό και στη συσκευασία τους φέρουν πλέον προειδοποίηση για αυξημένο κίνδυνο καρδιαγγειακών επεισοδίων (όπως έμφραγμα και εγκεφαλικό) και γαστρεντερικής αιμορραγίας.
Αντιελονοσιακά φάρμακα: Στην κατηγορία αυτών των φαρμάκων ανήκουν η υδροξυχλωροκίνη (Plaquenil) και η σουλφασαλαζίνη (Azulfidine), και χορηγούνται συνήθως σε συνδυασμό με τη μεθοτρεξάτη. Μπορεί να χρειαστούν εβδομάδες ή και μήνες πριν διαπιστώσετε οποιαδήποτε βελτίωση από τη χρήση των φαρμάκων αυτών.
Κορτικοστεροειδή: Τα φάρμακα αυτά έχουν πολύ καλό αποτέλεσμα στην αντιμετώπιση του πρηξίματος και της φλεγμονής των αρθρώσεων. Εξαιτίας όμως των ενδεχόμενων μακροπρόθεσμων παρενεργειών, τα κορτικοστεροειδή θα πρέπει να λαμβάνονται μόνο για σύντομο χρονικό διάστημα και στη χαμηλότερη δυνατή δοσολογία.
Αναστολείς της κυκλοοξυγενάσης 2 (COX-2): Τα φάρμακα αυτά μπλοκάρουν ένα ένζυμο που είναι υπεύθυνο για τη δημιουργία φλεγμονής, το COX-2. Αυτή η σειρά φαρμάκων στην αρχή κατατασσόταν στα μη στεροειδή αντιφλεγμονώδη, αλλά με λιγότερες στομαχικές διαταραχές. Ωστόσο, πολυάριθμες αναφορές για εμφράγματα και εγκεφαλικά ανάγκασαν τον Αμερικανικό Οργανισμό Φαρμάκων να επαναξιολογήσει τους κινδύνους σε σχέση με τα πλεονεκτήματα των αναστολέων COX-2. To Celecoxib (Celebrex) εξακολουθεί να διατίθεται αλλά φέρει ισχυρή προειδοποίηση και σύσταση να συνταγογραφείται στη χαμηλότερη δυνατή δοσολογία και για το μικρότερο δυνατό διάστημα. Ρωτήστε τον γιατρό σας για το κατά πόσον αυτή η κατηγορία φαρμάκων είναι κατάλληλη για την περίπτωσή σας.
ΒΙΟΛΟΓΙΚΟΙ ΤΡΟΠΟΠΟΙΗΤΕΣ
Ειδικοί τροποποιητές των λευκών αιμοσφαιρίων: Οι θεραπείες αυτές καταπολεμούν αποτελεσματικά τη φλεγμονή. Περιλαμβάνουν τα:- Οrencia (Αbatacept) – Χορηγείται υποδόρια ή ενδοφλέβια μια φορά τον μήνα. Μειώνει τον αριθμό των Τ- λεμφοκυττάρων (μια μορφή λευκών αιμοσφαιρίων).
- Rixutan (rituximab) – Xoρηγούμενο υποδόρια ή ενδοφλέβια δύο φορές τον χρόνο, μειώνει τον αριθμό των Β-λεμφοκυττάρων (μια άλλη μορφή λευκών αιμοσφαιρίων).
Αναστολείς των αυξητικών παραγόντων των καρκινικών κυττάρων (TNF): Αυτή η σειρά φαρμάκων μπλοκάρει μια πρωτεΐνη στο σώμα που ενέχεται στη δημιουργία φλεγμονής. Χορηγούνται υποδόρια ή ενδοφλέβια. Περιλαμβάνει τα:
- adalimumab (Humira)
- etanercept (Enbrel)
- infliximab (Remicade)
ΧΕΙΡΟΥΡΓΙΚΗ ΑΝΤΙΜΕΤΩΠΙΣΗ
Ορισμένες φορές χρειάζεται χειρουργική επέμβαση για την ανασύσταση μιας άρθρωσης που έχει υποστεί εκτεταμένη βλάβη. Η επέμβαση μπορεί να ανακουφίσει από τον πόνο της άρθρωσης, να διορθώσει τις παραμορφώσεις και να βελτιώσει - στον βαθμό που αυτό είναι δυνατό - τη λειτουργικότητα της άρθρωσης. Οι πιο επιτυχημένες επεμβάσεις είναι αυτές που πραγματοποιούνται στα γόνατα και τα ισχία. Η πρώτη χειρουργική θεραπεία είναι η υμενεκτομή (αφαίρεση αρθρικού υμένα).Πολύ αργότερα, εναλλακτική λύση αποτελεί η ολική αντικατάσταση της άρθρωσης με πρόσθεση τεχνητού μέλους. Σε πολύ σοβαρές περιπτώσεις, η ολική αντικατάσταση του γόνατου ή του ισχίου μπορεί να σηματοδοτήσει τη διαφορά μεταξύ της απόλυτης εξάρτησης από άλλους και της αυτοεξυπηρέτησης μέσα στο σπίτι.
ΦΥΣΙΚΟΘΕΡΑΠΕΙΑ
Ασκήσεις εύρους κινήσεων και εξατομικευμένο πρόγραμμα ασκήσεων που θα υποδειχτεί από φυσικοθεραπευτή μπορεί να επιβραδύνει την απώλεια της λειτουργικότητας της άρθρωσης. Τεχνικές προστασίας της άρθρωσης, ζεστά και κρύα επιθέματα, νάρθηκες και ορθωτικά βοηθήματα για την στήριξη και ευθυγράμμιση των αρθρώσεων μπορεί επίσης να είναι χρήσιμα. Μερικές φορές οι φυσικοθεραπευτές χρησιμοποιούν ειδικά μηχανήματα για τη διοχέτευση μεγάλης θερμότητας ή ηλεκτρικής διέγερσης για την ελάττωση του πόνου και τη βελτίωση της κινητικότητας της άρθρωσης.Οι φυσικοθεραπευτές εργασίας μπορούν να κατασκευάσουν νάρθηκες για το χέρι ή τον καρπό και να σας εκπαιδεύσουν πώς να προστατεύετε και να χρησιμοποιείτε τις αρθρώσεις σας που έχουν προσβληθεί από αρθρίτιδα. Δείχνουν επίσης στους ασθενείς πώς να ανταποκρίνονται καλύτερα στα καθημερινά τους καθήκοντα στη δουλειά και στο σπίτι, παρά τους περιορισμούς που τους επιβάλλει η ρευματοειδής αρθρίτιδα. Συνιστώνται επίσης συχνές περίοδοι ανάπαυσης μεταξύ δραστηριοτήτων, καθώς και 8-10 ώρες ύπνος κάθε βράδυ.
Ομάδες στήριξης
Για πρόσθετες πληροφορίες και πηγές ενημέρωσης, αναζητήστε ομάδες στήριξης για τους πάσχοντες από αρθρίτιδα.
Πρόγνωση
Πρέπει να κάνετε τακτικά εξετάσεις αίματος και ούρων για να διαπιστώνετε αν τα φάρμακα που λαμβάνετε είναι αποτελεσματικά αλλά και για τυχόν παρενέργειες από αυτά.
Η ρευματοειδής αρθρίτιδα διαφέρει από άτομο σε άτομο. Tα άτομα με ρευματοειδή παράγοντα, αντισώματα αντι-CCP ή οζίδια κάτω από το δέρμα φαίνεται ότι πάσχουν από τη σοβαρότερη μορφή της ασθένειας. Επίσης τα άτομα που αναπτύσσουν ρευματοειδή αρθρίτιδα σε μικρότερες ηλικίες είναι πιθανότερο να δουν επιδείνωση στην υγεία τους πιο γρήγορα.
Πολλοί πάσχοντες από ρευματοειδή αρθρίτιδα εργάζονται κανονικά. Ωστόσο, μετά από πολλά χρόνια, περίπου το 10% από τους πάσχοντες αποκτά σοβαρή αναπηρία σε βαθμό που είναι αδύνατο να εκτελέσουν απλές καθημερινές συνήθειες, όπως το πλύσιμο, το ντύσιμο και το φαγητό.
Στο παρελθόν, ο μέσος όρος προσδόκιμου ζωής για τους πάσχοντες από αρθρίτιδα θα ήταν μειωμένο κατά 3-7 χρόνια. Εκείνοι που έπασχαν από σοβαρή μορφή της ασθένειας θα πέθαιναν 10-15 χρόνια νωρίτερα από το αναμενόμενο. Ωστόσο, καθώς η θεραπεία για τη ρευματοειδή αρθρίτιδα έχει σημειώσει πρόοδο, οι σοβαρές αναπηρίες και οι απειλητικές για τη ζωή επιπλοκές έχουν μειωθεί σημαντικά και πολλοί άνθρωποι απολαμβάνουν σχετικά ομαλή ζωή.
Επιπλοκές
Η ρευματοειδής αρθρίτιδα δεν είναι μόνο μια ασθένεια καταστροφική για τις αρθρώσεις. Μπορεί να επηρεάσει σχεδόν όλα τα όργανα.
Μια επιπλοκή που μπορεί να αποτελέσει απειλή για τη ζωή είναι όταν τα οστά της αυχενικής μοίρας χάσουν την ευστάθειά τους, ως αποτέλεσμα ρευματοειδούς αρθρίτιδας.
Η ρευματοειδής αγγειΐτιδα (φλεγμονή των αιμοφόρων αγγείων) είναι μια επίσης απειλητική για τη ζωή επιπλοκή της ρευματοειδούς αρθρίτιδας. Μπορεί να οδηγήσει σε δερματικά έλκη και μολύνσεις, αιμορραγικά στομαχικά έλκη και διαταραχές στα νεύρα που προκαλούν πόνο, μούδιασμα ή ‘μυρμήγκιασμα’. Η αγγειΐτιδα μπορεί επίσης να προσβάλει τον εγκέφαλο, τα νεύρα και την καρδιά, με επακόλουθο εγκεφαλικό, έμφραγμα, ή καρδιακή ανεπάρκεια.
Η ρευματοειδής αρθρίτιδα προκαλεί διόγκωση του εξωτερικού υμένα της καρδιάς (περικαρδίτιδα) και άλλες επιπλοκές σε σχέση με την καρδιά. Μπορεί επίσης να εκδηλωθεί φλεγμονή του μυοκαρδίου, που ονομάζεται μυοκαρδίτιδα. Και οι δύο αυτές παθήσεις μπορεί να οδηγήσουν σε καρδιακή ανεπάρκεια.
Η θεραπεία της ρευματοειδούς αρθρίτιδας μπορεί να έχει σοβαρές παρενέργειες. Αν διαπιστώσετε οποιαδήποτε παρενέργεια, απευθυνθείτε αμέσως στον γιατρό σας.
Πότε να απευθυνθείτε στον γιατρό σας
Απευθυνθείτε στον γιατρό σας αν νομίζετε ότι παρουσιάζετε συμπτώματα ρευματοειδούς αρθρίτιδας.
Πρόληψη
Δεν υπάρχει γνωστός τρόπος πρόληψης της ρευματοειδούς αρθρίτιδας. Ωστόσο, είναι συχνά πιθανόν να αποφευχθεί περαιτέρω βλάβη των αρθρώσεων με την έγκαιρη θεραπεία.
Διακόψτε το κάπνισμα. Οι έρευνες δείχνουν ότι ο κίνδυνος εκδήλωσης ρευματοειδούς αρθρίτιδας είναι σχεδόν διπλάσιος στους ενεργούς καπνιστές από ότι στους μη καπνιστές.
Επειδή η ρευματοειδής αρθρίτιδα προκαλεί επιπλοκές στα μάτια, οι πάσχοντες από αυτήν πρέπει να τα ελέγχουν τακτικά.
Κάκωση έσω πλαγίου συνδέσμου του γονάτου
Ορισμός
Η κάκωση του έσω πλάγιου συνδέσμου (Ε.Π.Σ) του γονάτου είναι η διάταση, μερική ή ολική ρήξη του συνδέσμου στην έσω επιφάνεια του γονάτου.
Εναλλακτικοί ορισμοί
Κάκωση γονάτου – έσω πλάγιου συνδέσμου, έσω πλάγιου συνδέσμου κάκωση
Τι πρέπει να λάβετε υπ’ όψιν
Ο έσω πλάγιος σύνδεσμος εκτείνεται από την άνω έσω επιφάνεια της κνημιαίας ακρολοφίας ως την κάτω έσω επιφάνεια του μηριαίου οστού. Ο σύνδεσμος σταθεροποιεί την άρθρωση ως προς την έσω επιφάνεια αυτής.
Αίτια
Ο έσω πλάγιος σύνδεσμος συνήθως τραυματίζεται από ασκούμενη πίεση επί του γονάτου από τα εκτός προς τα εντός.
Συχνά συμβαίνει παράλληλα με την κάκωση του πρόσθιου χιαστού συνδέσμου.
Συμπτώματα
- Αστάθεια γονάτου
- Άλγος κι ευαισθησία γονάτου κατά την έσω επιφάνεια αυτής.
- Οίδημα γονάτου
Πρώτες βοήθειες
Ο θεράπων ιατρός θα προβεί σε εξέταση του γονάτου. Θα κάνει εξέταση του έσω πλάγιου συνδέσμου για να εντοπίσει τυχόν χαλάρωση του συνδέσμου. Η εξέταση περιλαμβάνει το λύγισμα του γονάτου σε 25 μοίρες και την άσκηση πίεσης από τα εκτός επί τα εντός του γονάτου.
Άλλες εξετάσεις που μπορούν να διεξαχθούν περιλαμβάνουν:
- Μαγνητική τομογραφία γόνατος
- Ακτινογραφία άρθρωσης γόνατος
Η θεραπεία περιλαμβάνει την παγοθεραπεία, την ανύψωση του γονάτου άνω του οριζόντιου επιπέδου της καρδιάς και τη λήψη μη στεροειδών αντιφλεγμονώδων φαρμάκων (ΜΣΑΦ). Περιορίστε τις φυσικές σας δραστηριότητες έως την υποχώρηση του πόνου και του οιδήματος.
Κατόπιν διατήρησης του γονάτου σε ακινησία (με τη βοήθεια νάρθηκα), το γόνατο πρέπει να ανακτήσει τις δυνάμεις του και να γίνονται ασκήσεις διάτασης. Η φυσικοθεραπεία μπορεί να είναι πολύ χρήσιμη για την επανάκτηση δυνάμεων του γονάτου και του σκέλους.
Το χειρουργείο δεν είναι συνήθως επιλογή για τις περιπτώσεις μεμονωμένης ρήξης του έσω πλάγιου συνδέσμου.
Καλέστε το θεράπων ιατρό σας
Καλέστε το θεράπων ιατρό σας αν σας παρουσιαστούν συμπτώματα κάκωσης του έσω πλάγιου συνδέσμου.
Καλέστε τον θεράπων ιατρός σας αν ακολουθείτε θεραπεία για τραυματισμό Ε.Π.Σ και παρατηρήσετε αυξημένη αστάθεια στο γόνατό σας, αν υποτροπιάσει ο πόνος ή το οίδημα μετά την αρχική αντιμετώπιση ή αν ο τραυματισμός σας δεν υποχωρήσει με την πάροδο του χρόνου.
Καλέστε τον ιατρό σας και στην περίπτωση που τραυματίσετε εκ νέου το γόνατό σας.
Πρόγνωση
Χρησιμοποιήστε σωστές τεχνικές όταν αθλείστε ή όταν ασκείστε σωματικά. Για πολλές περιπτώσεις δεν υπάρχει πρόληψη.
Παιδική ρευματοειδής αρθρίτιδα
Ορισμός
Η παιδική ρευματοειδής αρθρίτιδα (Π.Ρ.Α.) είναι ένα όρος που χρησιμοποιείται για την περιγραφή της πιο συνηθισμένης μορφής αρθροπάθειας της παιδικής ηλικίας. Αποτελεί μια χρόνια πάθηση που χαρακτηρίζεται από άλγος και οίδημα των αρθρώσεων.
Εναλλακτικοί ορισμοί
Χρόνια παιδική πολυαρθρίτιδα, νόσο Still, νεανική ιδιοπαθής αρθρίτιδα.
Αίτια, συχνότητα και παράγοντες κινδύνου
Η αιτία της Π.Ρ.Α. παραμένει άγνωστη. Πιστεύεται ότι αποτελεί αυτοάνοση νόσο, στην περίπτωση της οποίας, το ανοσοποιητικό σύστημα του οργανισμού στρέφεται λαθεμένα (το ανοσιακό σύστημα αντιδρά μη φυσιολογικά, χάνοντας την ικανότητα να διακρίνει τα ξένα στοιχεία από τα δικά του ) κατά τους υγιούς ιστούς του σώματος και τους καταστρέφει. Η Π.Ρ.Α. εμφανίζεται πριν την ηλικία των 16 χρόνων. Υποδιαιρείται στις παρακάτω κατηγορίες:
- Συστηματική Π.Ρ.Α. που περιλαμβάνει άλγος ή οίδημα μιας άρθρωσης, πυρετό κι ερύθημα. Αυτή είναι η πιο σπάνια κατηγορία.
- Πολυαρθρική Π.Ρ.Α. που περιλαμβάνει την προσβολή πολλαπλών αρθρώσεων. Αυτή η μορφή μπορεί να εξελιχθεί σε ρευματοειδής αρθρίτιδα. Μπορεί να αφορά μικρές και μεγάλες αρθρώσεις των άνω και των κάτω άκρων , όπως και την κροταφογναθική άρθρωση και την αυχενική μοίρα της σπονδυλικής στήλης.
- Ολιγοαρθρική Π.Ρ.Α. που περιλαμβάνει μερικές μόνο αρθρώσεις, συνήθως του ισχίου, του γονάτου ή της ποδοκνημικής.
Συμπτώματα παρόμοια με της παιδικής ρευματοειδής αρθρίτιδας, μπορούν να προκαλέσουν κι άλλες παθολογικές καταστάσεις, όπως:
- Νόσο Lyme, ρευματικός πυρετός, οστικές λοιμώξεις (οστεομυελίτιδα) κι άλλες λοιμώξεις
- Σαρκοείδωση, ψωρισιακή αρθρίτιδα, αγγειίτιδα
- Φλεγμονώδη νόσο του εντέρου
Συμπτώματα
Τα συμπτώματα της αρθρίτιδας είναι:
- Δυσκαμψία των αρθρώσεων, χειρότερη κατά τις πρωινές ώρες
- Άλγος αρθρώσεων
- Μειωμένη κινητικότητα
- Αυξημένη θερμοκρασία ή οίδημα μιας άρθρωσης, συνοδευόμενο από ερύθημα αυτής
- Το παιδί ενδεχομένως να αποφεύγει να χρησιμοποιήσει το προσβληθέν ισχίο ή ακόμη και να χωλαίνει (κουτσαίνει)
- Άλγος ράχης
Ευρεία οργανικά σωματικά συμπτώματα της παιδικής ρευματοειδής αρθρίτιδας :
- Πυρετός, συνήθως υψηλός και σε καθημερινή βάση
- Ερύθημα (του κορμού και των κάτω άκρων ), που εμφανίζεται κι εξαφανίζεται, με την κάθοδο του πυρετού
- Οίδημα των λεμφαδένων
Η παιδική ρευματοειδή αρθρίτιδα μπορεί επίσης να προκαλέσει φλεγμονή των οφθαλμών (φλεγμονή του πρόσθιου τμήματος του ραγοειδούς χιτώνα – ο αιμοφόρος χιτώνας του οφθαλμού), που ονομάζεται πρόσθια ραγοειδίτιδα ή ιριδοκυκλίτιδα. Η παθολογική αυτή κατάσταση, μπορεί να εξελίσσεται δίχως συμπτώματα από τους οφθαλμούς ή κάποιος μπορεί να παρουσιάσει:
- Ερυθρότητα οφθαλμών
- Άλγος των οφθαλμών
- Αυξημένο άλγος κατά την εστίαση της όρασης σε έντονο φως (φωτοφοβία)
- Αλλαγές στην όραση
Σημεία και παρα-κλινικές εξετάσεις
Η φυσική εξέταση μπορεί να αναδείξει οιδηματώδης, θερμές κι ευαίσθητες αρθρώσεις, επίπονες κατά την κίνηση. Το παιδί ίσως παρουσιάσει και ερύθημα. Άλλα σημεία περιλαμβάνουν:
- Ηπατομεγαλία
- Σπληνομεγαλία
- Οιδηματώδες λεμφαδένες
Οι αιματολογικές εξετάσεις μπορεί να περιλαμβάνουν:
- Ρευματοειδή παράγοντα –RF (ίσως να είναι αυξημένος, όχι όμως σε όλους τους ασθενείς)
- Ταχύτητα καθίζησης ερυθρών (ΤΚΕ)
- Αντιπυρηνικά σώματα – ΑΝΑ (μπορεί να έχουν υψηλές τιμές)
- Ποσοτικός προσδιορισμός του αίματος – CBC
- HLA αντιγόνα για HLA B27 (εργαστηριακός δείκτης – σχετίζεται με την ενθεσίτιδα).
Κάποιες ή και ακόμη όλες οι παραπάνω αιματολογικές εξετάσεις, μπορεί να είναι φυσιολογικές σε ασθενείς με παιδική ρευματοειδή αρθρίτιδα
Ο ιατρός ίσως χρειαστεί να παρακεντήσει μια άρθρωση. Αυτό σημαίνει την εισαγωγή μιας βελόνης εντός της άρθρωσης που παρουσιάζει οίδημα. Η μέθοδος αυτή μπορεί να αποβεί διαγνωστική ως προς την αιτία πρόκλησης της αρθρίτιδας. Παροχετεύοντας επίσης τη συλλογή υγρού, η άρθρωση πιθανότατα να ανακουφιστεί. Σε κάποιες περιπτώσεις, ο ιατρός μπορεί να εισάγει στεροειδή ενέσιμα στην άρθρωση, με σκοπό τη μείωση του οιδήματος.
Άλλες εξετάσεις που μπορούν να διεξαχθούν είναι:
- Ακτινογραφία της άρθρωσης
- Ακτινογραφία θώρακος
- Ηλεκτροκαρδιογράφημα
- Οφθαλμολογική εξέταση από οφθαλμίατρο (ακόμη και στην περίπτωση που δεν υπάρχουν συμπτώματα, θεωρείται σκόπιμο να γίνεται τακτικά)
Θεραπεία
Όταν η νόσος έχει προσβάλλει λίγες μόνο αρθρώσεις, τα μη-στεροειδή αντιφλεγμονώδη σκευάσματα (ΜΣΑΦ), όπως η ιμπουπροφαίνη ή ναπροξένη, αρκούν συνήθως για τον έλεγχο των συμπτωμάτων που οφείλονται σε φλεγμονή. Τα κορτικοστεροειδή χρησιμοποιούνται για την αντιμετώπιση συμπτωμάτων πιο σοβαρών καταστάσεων της νόσου.
Τα παιδιά που παρουσιάζουν αρθρίτιδα σε αρκετές αρθρώσεις ή παρουσιάζουν πυρετό, ερύθημα και οίδημα αδένων, ίσως χρειαστούν να λάβουν άλλα φαρμακευτικά σκευάσματα. Αυτά ονομάζονται νόσο-εξαρτώμενα αντιρευματικά σκευάσματα (DMARDs) και μπορούν να μειώσουν ή να προλάβουν τη δημιουργία οιδήματος ή φλεγμονής στον οργανισμό. Τα DMARDs περιλαμβάνουν :
- Μεθοτρεξάτη, που αποτελεί και το πρώτο φάρμακο επιλογής
- Βιολογικά σκευάσματα, όπως η etanercept, infliximab και συγγενή τους σκευάσματα, που μπλοκάρουν τα υψηλά επίπεδα πρωτεΐνης που είναι υπεύθυνα για τη φλεγμονή (τα αντι –TNF δεσμεύουν επιλεκτικά τον παράγοντα νέκρωσης όγκων - TNF- απαραίτητο διαμεσολαβητή στη διαδικασία της φλεγμονής).
Είναι πολύ σημαντικό τα παιδιά που πάσχουν από Π.Ρ.Α. να παραμείνουν δραστήρια, ώστε να διατηρούν τη μυϊκή τους δύναμη. Το περπάτημα, η ποδηλασία και το κολύμπι, αποτελούν ενδεικτικές δραστηριότητες. Θεωρείται σκόπιμο, τα παιδιά να μάθουν να κάνουν σωστή προθέρμανση πριν αθληθούν. Σημαντικό είναι επίσης να δοθεί ψυχολογική υποστήριξη και βοήθεια στα παιδιά που πάσχουν από Π.Ρ.Α. κι αντιμετωπίζουν την ασθένειά τους με λύπη και θυμό. Κάποια παιδιά, ίσως χρειαστούν χειρουργική επέμβαση, συμπεριλαμβανομένου της αρθρικής αναδόμησης.
Πρόγνωση
Η παιδική ρευματοειδή αρθρίτιδα είναι μια νόσος που σπάνια είναι νοσηρή. Τα παιδιά, στα οποία η νόσος έχει προσβάλλει αρκετές αρθρώσεις ή τα οποία παρουσιάζουν θετικό ρευματοειδή παράγοντα, είναι πιο επιρρεπείς να αποκτήσουν χρόνιο άλγος, μειωμένη σχολική παρουσία και μελλοντική ανικανότητα. Μακροχρόνιες περίοδοι δίχως συμπτώματα, συναντάται συνήθως στα άτομα που η νόσος έχει προσβάλλει λίγες μόνο αρθρώσεις. Αρκετοί ασθενείς με Π.Ρ.Α., μετά την αποδρομή της νόσου, παραμένουν με μικρές μόνο απώλειες κινητικότητας και ανατομικές δυσμορφίες.
Επιπλοκές
- Διάλυση ή αποδόμηση των αρθρώσεων (μπορεί να συμβεί σε ασθενείς με σοβαρή μορφή Π.Ρ.Α.)
- Μειωμένος ρυθμός ανάπτυξης
- Άνισο μήκος άνω ή κάτω σκελών
- Απώλεια ή μειωμένη όραση, λόγω της χρόνιας ραγοειδίτιδας ή ιριδοκυκλίτιδας( η διαταραχή αυτή μπορεί να πάρει σοβαρές μορφές, ακόμη κι αν η αρθρίτιδα είναι ήπια)
- Αναιμία
- Οίδημα πέριξ της καρδιάς (περικαρδίτιδα)
- Χρόνιο άλγος, μειωμένη σχολική παρουσία.
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε τον ιατρό σας και κλείστε ένα ραντεβού σε περίπτωση που:
- Παρατηρήσετε συμπτώματα της Π.Ρ.Α.
- Τα συμπτώματα επιδεινώνονται ή δεν παρουσιάζουν βελτίωση παρά τη λήψη θεραπείας
- Εμφανιστούν νέα συμπτώματα
Πρόληψη
Τα προληπτικά μέτρα της νόσου, παραμένουν άγνωστα.
Κάκωση του πρόσθιου χιαστού συνδέσμου
Ορισμός
Η κάκωση του πρόσθιου χιαστού συνδέσμου του γόνατος αφορά στη διάταση ή τη ρήξη του. Η ρήξη μπορεί να είναι μερική ή ολική.
Εναλλακτικές ονομασίες
Κάκωση χιαστού συνδέσμου- πρόσθιος, κάκωση του γόνατος-πρόσθιος χιαστός σύνδεσμος
Περιγραφή
Η άρθρωση του γόνατος είναι γωνιώδης διάρθρωση. Συνδέει το κάτω άκρο του μηριαίου οστού με το κορυφαίο τμήμα της κνήμης. Τέσσερις κύριοι σύνδεσμοι συνδέουν αυτά τα δύο οστά:
- ο έσω πλάγιος σύνδεσμος- σταθεροποιεί την εσωτερική επιφάνεια του γόνατος και εμποδίζει την απαγωγή της κνήμης σε σχέση με το μηρό.
- ο έξω πλάγιος σύνδεσμος- σταθεροποιεί την εξωτερική επιφάνεια του γόνατος και εμποδίζει την προσαγωγή της κνήμης σε σχέση με το μηρό.
- ο πρόσθιος χιαστός σύνδεσμος- βρίσκεται στο κέντρο της άρθρωσης του γόνατος. Εμποδίζει την πρόσθια ολίσθηση της κνήμης σε σχέση με το μηριαίο οστό, και παρέχει στροφική σταθερότητα στην άρθρωση.
-
ο οπίσθιος χιαστός σύνδεσμος- συνεργάζεται με τον πρόσθιο. Εμποδίζει την κνήμη να ολισθήσει προς τα πίσω σε σχέση με το μηριαίο οστό.
Ο πρόσθιος και ο οπίσθιος χιαστός χιάζονται εντός της άρθρωσης του γόνατος. Γι' αυτό, άλλωστε, ονομάζονται “χιαστοί” σύνδεσμοι.
Η κάκωση του πρόσθιου χιαστού συχνά συμβαίνει και με άλλες κακώσεις του γόνατος. Κλασικό είναι το παράδειγμα της ρήξης του πρόσθιου χιαστού μαζί με τον έσω πλάγιο σύνδεσμο και τον έσω μηνίσκο (ενός εκ των χόνδρων μέσα στο γόνατο που απορροφούν τις ασκούμενες πιέσεις). Αυτός ο τύπος κάκωσης συμβαίνει συνήθως σε όσους συμμετέχουν σε αθλητικές δραστηριότητες, όπως το ποδόσφαιρο και το σκι.
Οι γυναίκες υφίστανται κάκωση του πρόσθιου χιαστού συχνότερα από τους άνδρες. Τα αίτια γι' αυτό δεν είναι απολύτως κατανοητά, ωστόσο πρέπει να ευθύνονται διαφορές στην ανατομική και τη λειτουργία των μυών.
Στους ενήλικες συνήθως συμβαίνει ρήξη του πρόσθιου χιαστού στη μεσότητά του ή απόσπασή του από το μηριαίο οστό. Αυτές οι κακώσεις δεν αποκαθίστανται από μόνες τους. Στα παιδιά είναι πιθανότερη η απόσπαση του πρόσθιου χιαστού μαζί με οστικό τμήμα. Αυτές οι κακώσεις ενδέχεται να απαιτούν χειρουργική αποκατάσταση. Αν ο ιατρός υποψιάζεται ρήξη του πρόσθιου χιαστού, η διενέργεια μαγνητικής τομογραφίας θα βοηθήσει στην επιβεβαίωση της διάγνωσης. Αυτή η εξέταση μπορεί να βοηθήσει, επίσης, στην εκτίμηση και άλλων κακώσεων του γόνατος, που αφορούν στους υπόλοιπους συνδέσμους και τους μηνίσκους.
Σε ορισμένους ασθενείς η άρθρωση μπορεί να λειτουργεί κανονικά έχοντας υποστεί ρήξη του πρόσθιου χιαστού. Ωστόσο, οι περισσότεροι παραπονούνται για αστάθεια του γόνατος κατά την εκτέλεση φυσικής δραστηριότητας. Η ρήξη του πρόσθιου χιαστού που δεν αποκαθίσταται χειρουργικά ενδέχεται να οδηγήσει σε πρώιμη αρθρίτιδα του προσβεβλημένου γόνατος.
Αίτια
Η ρήξη του πρόσθιου χιαστού μπορεί να οφείλεται στην εφαρμογή βίαιου χτυπήματος ή να προκαλείται χωρίς άμεση επαφή. Ένα χτύπημα στην πλάγια επιφάνεια του γόνατος, όπως για παράδειγμα σε μαρκάρισμα ποδοσφαιριστή, μπορεί να επιφέρει ρήξη του πρόσθιου χιαστού.
Η βίαιη επιβράδυνση σε συνδυασμό με αλλαγή κατεύθυνσης κατά το τρέξιμο ή την περιστροφή του σώματος, η αδέξια προσγείωση μετά από άλμα, ή η υπερέκταση της άρθρωσης του γόνατος, μπορεί, επίσης, να προκαλέσουν κάκωση στον πρόσθιο χιαστό σύνδεσμο. Αθλήματα όπως το μπάσκετ, το ποδόσφαιρο, και το σκι αποτελούν συνήθεις δραστηριότητες που μπορεί να συμβεί ρήξη του πρόσθιου χιαστού.
Συμπτώματα
Πρώιμα συμπτώματα:
- χαρακτηριστικός ήχος τη στιγμή του τραυματισμού
- οίδημα της άρθρωσης του γόνατος εντός 6 ωρών από τον τραυματισμό
- πόνος, ιδιαίτερα κατά την εφαρμογή βάρους στο τραυματισμένο άκρο.
Αυτοί που έχουν υποστεί ήπια κάκωση ενδέχεται να αισθανθούν αστάθεια του γόνατος κατά την εκτέλεση φυσικής δραστηριότητας.
Πρώτες βοήθειες
Μια κάκωση του πρόσθιου χιαστού πρέπει να αντιμετωπισθεί με:
• ανύψωση της άρθρωσης (άνωθεν του επιπέδου της καρδιάς)
• εφαρμογή επιθεμάτων πάγου
• αναλγητικά, όπως μη στεροειδή αντιφλεγμονώδη φάρμακα (π.χ ιβουπροφένη)
Μην επιδοθείτε σε αθλοπαιδιές μέχρι να εκτιμηθεί και να αποκατασταθεί η κάκωση.
Ορισμένοι ασθενείς ενδέχεται να χρειαστούν πατερίτσες προκειμένου να περπατήσουν, μέχρι να μειωθεί το οίδημα και ο πόνος. Σε ήπιους τραυματισμούς, ο ιατρός μπορεί να συστήσει φυσικοθεραπεία για την ανάκτηση της κινητικότητας της άρθρωσης και της μυικής ισχύος του άκρου.
Ο ιατρός ενδέχεται να συστήσει χειρουργική ανακατασκευή του πρόσθιου χιαστού συνδέσμου. Ο παλαιός σύνδεσμος δεν αποκαθίσταται, με συνέπεια να συνιστάται η χρήση υποκατάστατων ή η κατασκευή νέου.
Τι να αποφύγετε
- Σε περίπτωση σοβαρού τραυματισμού του γόνατος, αποφύγετε να κινείτε την άρθρωση. Χρησιμοποιείστε νάρθηκα για να διατηρήσετε το γόνατο σε ευθεία θέση, μέχρι να εκτιμηθεί η κάκωση από τον ορθοπαιδικό.
- Αποφύγετε να επιστρέψετε στις αθλοπαιδιές, μέχρι η κατάστασή σας να εκτιμηθεί και να αντιμετωπισθεί θεραπευτικά.
Κλήση επείγουσας ιατρικής βοήθειας
Οποιοσδήποτε με σοβαρό τραυματισμό στο γόνατο πρέπει να αναζητήσει ιατρική εκτίμηση.
Αν το άκρο πόδι είναι ψυχρό και κυανωτικό, μετά από τραυματισμό στο γόνατο, ενδέχεται να υπάρχει εξάρθρωση του γόνατος και κάκωση των αιμοφόρων αγγείων του. Αυτή η κατάσταση είναι πραγματικά επείγουσα και απαιτεί άμεση ιατρική αντιμετώπιση.
Πρόληψη
Χρησιμοποιείτε τις κατάλληλες τεχνικές όταν αθλείστε ή εκτελείτε ασκήσεις. Υπάρχουν διάφορα εκπαιδευτικά προγράμματα που διδάσκουν τους αθλητές να ελαχιστοποιούν την καταπόνηση του πρόσθιου χιαστού συνδέσμου. Με αυτόν τον τρόπο έχουν ελαττωθεί οι περιπτώσεις κάκωσής του.
Μολονότι το ζήτημα είναι αμφιλεγόμενο, η χρήση ελαστικής επιγονατίδας κατά τη διάρκεια έντονης αθλητικής δραστηριότητας (όπως στο ποδόσφαιρο) δε φαίνεται να επιφέρει μείωση στην επίπτωση των κακώσεων του γόνατος. Επιπρόσθετα, μπορεί να προσδίδει στον αθλητή μια εσφαλμένη αίσθηση ασφάλειας.
Σύνδρομο Παγωμένου Ώμου
Ορισμός
Το «Σύνδρομο Παγωμένου Ώμου» ή «Ψύξη ώμου»- είναι η παρουσία άλγους στην άρθρωση του ώμου και η βαθμιαία, προοδευτική απώλεια του εύρους κινήσεων προς κάθε κατεύθυνση, λόγω φλεγμονής.
Εναλλακτικοί ορισμοί
Συμφυτική θυλακίτιδα του ώμου.
Αίτια, συχνότητα και παράγοντες κινδύνου
Ο αρθρικός θύλακας της άρθρωσης του ώμου, έχει συνδέσμους που συγκρατούν ενωμένα τα οστά της άρθρωσης του ώμου. Όταν ο θύλακας φλεγμαίνει, τα οστά του ώμου αδυνατούν να εκτελέσουν κάποιες κινήσεις.
Τις περισσότερες φορές δεν υπάρχει σαφή αιτία εμφάνιση της φλεγμονής. Ωστόσο, η φλεγμονή μπορεί να προκληθεί από:
- Εκφυλιστική νόσο της αυχενικής μοίρας της σπονδυλικής στήλης
- Σακχαρώδης διαβήτης
- Τραύμα της ωμικής ζώνης
- Χειρουργική επέμβαση στον ώμο
- Καρδιοχειρουργική επέμβαση
- Υπερθυρεοειδισμός
Συμπτώματα
Τα κύρια συμπτώματα είναι:
- Μειωμένες κινήσεις της άρθρωσης του ώμου
- Άλγος
- Δυσκαμψία
Η κατάσταση αυτή εκδηλώνεται με άλγος, χωρίς όμως να είναι γνωστή η αιτία πρόκλησης του συνδρόμου του «Παγωμένου ώμου». Ο πόνος αυτός εμποδίζει το βραχίονα (χέρι) να εκτελέσει διάφορες κινήσεις. Ως αποτέλεσμα, επέρχεται πλήρης περιορισμός κινήσεων, όπως για παράδειγμα η ανύψωση και συγχρόνως έσω στροφή του βραχίονα άνω της κεφαλής.
Σημεία και παρα-κλινικές εξετάσεις
Η διάγνωση του ιατρού σας, τίθεται με βάση τη φυσική εξέταση της άρθρωσης του ώμου σας και τυχόν συμπτώματα που εμφανίζετε.
Προκειμένου να αποκλείσει ο ιατρός σας την ύπαρξη άλλων παθολογικών καταστάσεων που ενδεχομένως να αντιμετωπίζετε, όπως την αρθρίτιδα, μπορεί να σας ζητηθεί να κάνετε μια ακτινογραφία της ωμικής σας ζώνης. Αν και η αξονική τομογραφία μπορεί να αποκαλύψει σημεία φλεγμονής, δεν υπάρχουν συγκεκριμένα κλινικά ευρήματα που θέτουν τη διάγνωση του «Παγωμένου ώμου».
Θεραπεία
Μη στεροειδή αντιφλεγμονώδη φαρμακευτικά σκευάσματα (ΜΣΑΦ) κι στεροειδή σε ενέσιμη μορφή, χορηγούνται στον ασθενή προς αντιμετώπιση του πόνου. Η φυσικοθεραπεία σε συνδυασμό με τα στεροειδή ενέσιμης μορφής, μπορούν να βοηθήσουν σημαντικά στην ανάκτηση μέρος των κινήσεων. Η βελτίωση ωστόσο δε θα επέλθει πριν από 6 – 9 μήνες. Η φυσικοθεραπεία οφείλετε να γίνεται σε καθημερινή βάση και να είναι έντονη.
Οποιοσδήποτε άλλος παράγοντας κινδύνου του Σύνδρομο του Παγωμένου ώμου θα πρέπει να αντιμετωπίζεται με θεραπευτική αγωγή.
Η χειρουργική επέμβαση συστήνεται σε περίπτωση αναποτελεσματικότητας της θεραπευτικής αγωγής. Ο ιατρός σας θα απελευθερώσει τον ουλώδη ιστό, στρέφοντας τον ώμο σε μια πλήρη ακτίνα κινήσεων. Η διαδικασία αυτή διεξάγεται κατόπιν αναισθησίας.
Αρθροσκόπηση μπορεί να γίνει, προκειμένου να κόψει τους σφιχτούς συνδέσμους και να αφαιρέσει τον ουλώδη ιστό από τον ώμο. Για να είστε σε θέση να ακολουθήσετε φυσιοθεραπεία, πολλοί ιατροί συστήνουν την επανειλημμένη λήψη αναλγητικών / παυσίπονων.
Πρόγνωση
Εφόσον ακολουθήσετε αγωγή κι θεραπευτική αγωγή με ΜΣΑΦ, συνήθως αποκαθίστανται οι κινήσεις και οι λειτουργίες της ωμικής ζώνης μέσα σε διάστημα του ενός έτους. Ακόμη κι αν δε λάβετε αγωγή, η πάθησή σας θα βελτιωθεί, πάρα ταύτα, μέσα σε διάστημα 18 – 24 μήνες.
Αν αποκατασταθούν οι κινήσεις της ωμικής ζώνης κατόπιν χειρουργείου, οφείλεται να συνεχίσετε τη φυσιοθεραπεία, προς αποφυγή υποτροπιασμού σας. Υπάρχει περίπτωση η θεραπεία να αποτύχει, αν δεν μπορείτε να ανεχτείτε τη φυσικοθεραπεία.
Επιπλοκές
- Παρά τη θεραπεία που ακολουθείτε, ο πόνος και η δυσκαμψία επιμένουν
- Μπορεί να προκληθεί κάταγμα του βραχίονα, αν κατά τη διάρκεια της χειρουργικής επέμβασης εφαρμοστούν οξείες κινήσεις.
Επικοινωνία με τον ιατρό σας
Αν παρουσιάζετε άλγος στην ωμική ζώνη ή αν υποπτεύεστε ότι πάσχετε από το Σύνδρομο του Παγωμένου ώμου, επικοινωνήστε με τον ιατρό σας για τις κατάλληλες συστάσεις και θεραπεία.
Πρόληψη
Το καλύτερο μέτρο πρόληψης της πάθησης, είναι η επικοινωνία με τον ιατρό σας, σε περίπτωση που εμφανιστεί άλγος στην ωμική ζώνη και το οποίο περιορίζει το εύρος των κινήσεων της άρθρωσης του ώμου για μεγάλο χρονικό διάστημα. Κατ’ αυτόν τον τρόπο, η έγκαιρη θεραπεία, βοηθά στην αποφυγή της δυσκαμψίας.
Άτομα που πάσχουν από σακχαρώδη διαβήτη διατρέχουν λιγότερες πιθανότητες να νοσήσουν από αυτό το σύνδρομο αν διατηρήσουν τη γλυκόζη του ορού τους σε ικανοποιητικά επίπεδα.
Τενοντίτιδα ώμου
Τεντονίτις του στροφικού πετάλου του ώμου
Ορισμός
Τενοντίτις του στροφικού πετάλου του ώμου , ονομάζεται η φλεγμονή (ερεθισμός και οίδημα) των τενόντων της ωμικής χώρας.
Εναλλακτικοί ορισμοί
Σύνδρομο του Επώδυνου Κολυμβητικού Ώμου, Σύνδρομο του Ώμου του Pitcher, το σύνδρομο της υπακρωμιακής προστριβής, «ώμος του τένις», τενοντίτιδα – rotator cuff.
Αίτια, συχνότητα και παράγοντες κινδύνου
Η άρθρωση του ώμου αποτελεί έναν τύπο άρθρωσης που παρομοιάζεται με μια μπάλα και μια υποδοχή μαζί, όπου τα μέρη της άρθρωσης αποτελούνται από το άνω τμήμα του βραχιόνιου οστού και την ωμοπλάτη. Το μυοτενόντιο πέταλο συγκρατεί την κεφαλή του βραχιόνιου οστού εντός της ωμοπλάτης.
Φλεγμονή των τενόντων των μυών της ωμικής χώρας, είναι πολύ πιθανό να προκαλείται από αθλήματα που απαιτούν επαναλαμβανόμενη κίνηση της ωμικής ζώνης, σε επίπεδο άνωθεν της κεφαλής, όπως γίνεται στο τένις, στο μπέιμπολ (συγκεκριμένα όταν χτυπούν τη μπάλα), στην κολύμβηση και στην άρση βαρών. Η χρόνια φλεγμονή ή ο επαναλαμβανόμενος τραυματισμός, ίσως οδηγήσει σε ρήξη των τενόντων του τενοντίου πετάλου.
Παράγοντες κινδύνου συνεπώς εκτός της ηλικίας άνω των 40 ετών, αποτελεί και η αθλητική δραστηριότητα που περιλαμβάνει επαναλαμβανόμενες κινήσεις των άνω σκελών πιο υψηλά από το κεφάλι (όπως το μπέιμπολ).
Συμπτώματα
- Άλγος που σχετίζεται με κινήσεις του βραχίονα
- Άλγος της ωμικής ζώνης κατά τη διάρκεια της νύχτας, κυρίως στην αμφοτερόπλευρη με τον πάσχοντα ώμο, πλάγια θέση
- Αδυναμία ανύψωσης του βραχίονα άνωθεν της κεφαλής ή άλγος σε υπέρ-κεφαλικές δραστηριότητες (βούρτσισμα των μαλλιών, ανύψωση και λήψη αντικειμένων σε υψηλά ράφια, κ.τ.λ.)
Σημεία και παρα-κλινικές εξετάσεις
Η φυσική εξέταση προφανώς να αποκαλύψει ευαισθησία της ωμικής ζώνης. Κατά την ανύψωση του ώμου άνω της κεφαλής, πιθανότατα να προκληθεί άλγος. Συνήθως παρατηρείται αδυναμία του ώμου όταν απαιτηθεί να λάβει συγκεκριμένες θέσεις.
Η ακτινογραφία ίσως αναδείξει μια οστική προεξοχή, ενώ η μαγνητική τομογραφία, φλεγμονή του τενοντίου πετάλου. Η μαγνητική τομογραφία μπορεί επίσης να αναδείξει τη ρήξη του τενοντίου πετάλου.
Θεραπεία
Η θεραπεία περιλαμβάνει την ανάπαυση της άρθρωσης του ώμου και την αποφυγή δραστηριοτήτων που μπορούν να προκαλέσουν πόνο. Η τοπική παγοθεραπεία και η λήψη μη στεροειδών αντιφλεγμονώδων σκευασμάτων, θα συντελέσουν στη μείωση της φλεγμονής και του πόνου.
Ο ασθενής οφείλει επίσης να αρχίσει φυσικοθεραπεία με σκοπό την ενδυνάμωση των μυών του τενοντίου πετάλου. Εάν ωστόσο ο πόνος επιμένει ή αν η θεραπεία δε δύναται να πραγματοποιηθεί λόγω έντονου άλγους, κρίνεται σκόπιμη η ενέσιμη χορήγηση στεροειδούς, προκειμένου να υποχωρήσει ο πόνος και η φλεγμονή και να προχωρήσει η φυσικοθεραπεία.
Στην περίπτωση ρήξης του τενοντίου πετάλου ή επιμονής των συμπτωμάτων παρά τη συντηρητική θεραπεία, ο ασθενής χρήζει χειρουργικής αποκατάστασης. Η αρθροσκοπική χειρουργική επέμβαση επιτρέπει την αποκατάσταση κάποιων ρήξεων και την αφαίρεση οστικών προεξοχών και ιστών που φλεγμαίνουν στην περιφέρεια της ωμικής ζώνης. Εκτεταμένες όμως ρήξεις απαιτούν ανοικτή χειρουργική επέμβαση, προκειμένου να αποκατασταθούν.
Πρόγνωση
Η πλειοψηφία των ασθενών επανακτούν πλήρως την λειτουργικότητα της ωμικής άρθρωσης, μετά από συνδυασμό φαρμακευτικής αγωγής, φυσικοθεραπείας κι ενέσιμων στεροειδών. Στους ασθενείς με τενοντίτιδα κι οστική προεξοχή, η αρθροσκόπηση επιτυγχάνει την επαναφορά του προ-τραυματισμού επιπέδου δραστηριότητάς τους.
Ασθενείς με ρήξη του τενοντίου πετάλου, έχουν καλή πρόγνωση, αν και η τελική έκβαση εξαρτάται αρκετά από την έκταση της ρήξης και τη χρονική διάρκεια που μεσολάβησε μέχρι τη χειρουργική επέμβαση, από την ηλικία τους και το προ-τραυματισμού επιπέδου δραστηριότητά τους.
Επιπλοκές
- Θυλακίτιδα
- Πλήρης ρήξη του τενοντίου πετάλου
- Ανεπιτυχής θεραπευτική αγωγή
Επικοινωνία με τον οικογενειακό σας ιατρό
Κλείστε ραντεβού με τον ιατρό σας αν παρουσιάσετε επίμονο άλγος της ωμικής ζώνης. Επικοινωνήστε με τον ιατρό σας και στην περίπτωση που τα συμπτώματα δεν βελτιωθούν με τη θεραπευτική αγωγή.
Πρόληψη
Αποφύγετε επαναλαμβανόμενες κινήσεις άνω του επιπέδου της κεφαλής. Αναπτύξτε μυϊκή ενδυνάμωση των ανταγωνιστικών μυϊκών ομάδων της ωμικής ζώνης.
Ιογενής γαστρεντερίτιδα
Ιογενής γαστρεντερίτις ονομάζεται η φλεγμονή του στομάχου και του εντέρου, που οφείλεται σε ιό. Η λοίμωξη μπορεί να οδηγήσει σε διαρροϊκές κενώσεις κι έμετο. Αποκαλείται κάποιες φορές και «γρίπη του στομάχου».
Εναλλακτικοί ορισμοί
Ρετροϊογενής λοίμωξη, Ιός του Norwalk, Γαστρεντερίτιδα – ιογενής, Γρίπη του στομάχου.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Η ιογενής γαστρεντερίτις αποτελεί μία από τις κύριες αιτίες πρόκλησης κρίσιμης διάρροιας, τόσο σε ενήλικες, όσο και σε παιδιά. Αρκετοί είναι οι τύποι ιών που μπορούν να οδηγήσουν σε γαστρεντερίτιδα. Οι πιο συχνοί είναι:
- Astrovirus
- Αδενοϊός του εντέρου
- Norovirus (γνωστός κι ως ιός που μιμείται τον ιό Norwalk). Συναντάται συχνά σε παιδιά σχολικής ηλικίας.
- Ρετροϊός, που είναι και η πιο συχνή αιτία βαριάς γαστρεντερίτιδας στα παιδιά. Δύναται να προσβάλλει κι ενήλικες που έρχονται σε επαφή με προσβεβλημένα παιδιά. Συχνά, αναφέρονται κρούσματα σε κέντρα φύλαξης παιδιών.
Οι προαναφερόμενοι ιοί ανευρίσκονται, όχι σπάνια, σε μολυσμένες τροφές και πόσιμο νερό. Τα συμπτώματα της ιογενής γαστρεντερίτιδας κάνουν την εμφάνισή τους 4 με 48 ώρες μετά την έκθεση στη μολυσμένη τροφή ή νερό.
Αυξημένο κίνδυνο εμφάνισης βαριάς γαστρεντερίτιδας, διατρέχουν οι ενήλικες νεαρής ηλικίας, οι ηλικιωμένοι, καθώς και οι ανοσοκατεσταλμένοι.
Συμπτώματα
- Μυϊκή σύσπαση της κοιλιακής χώρας
- Κοιλιακό άλγος
- Διάρροια
- Ναυτία
- Έμετος
Πρόσθετα συμπτώματα περιλαμβάνουν:
- Ρίγη
- Υγρή/ ιδρωμένη επιδερμίδα
- Εκσεσημασμένη εφίδρωση
- Πυρετός
- Δυσκαμψία αρθρώσεων
- Απώλεια / ακράτεια κοπράνων
- Μυϊκό άλγος
- Πτωχή θρέψη
- Αιμορραγία ανωτέρου πεπτικού (με τον έμετο – σπάνια)
- Απώλεια σωματικού βάρους
Σημεία κι εξετάσεις
Ο ιατρός σας θα αναζητήσει σημεία ένδειξης αφυδάτωσης του σώματός σας. Αυτά περιλαμβάνουν:
- Ξηρή ή κολλώδης στοματική κοιλότητα
- Ληθαργική ή κωματώδη κατάσταση (σε βαριά αφυδάτωση)
- Υπόταση (χαμηλή αρτηριακή πίεση)
- Ολιγουρία ή πλήρης ανουρία; τα συμπηκνωμένα ούρα λαμβάνουν σκουρόχρωμη όψη
- Ευπίεστα σκαμμένα εντυπώματα στην κορυφή του κρανίου νηπίων (ανατομικό χαρακτηριστικό γνώρισμα στο κρανίο νηπίου γνωστή ως fontanelles)
- Απουσία δακρύων
- «Σκαμμένες» περικογχικές χώρες («σκαμμένα» μάτια)
Η εξέταση δείγματος κοπράνων αποσκοπεί στην ταυτοποίηση του συγκεκριμένου ιού, αν και στην ιογενής γαστρεντερίτιδα δεν εκτελείται απαραίτητα. Η καλλιέργεια κοπράνων ίσως αποβεί χρήσιμη για τη διαφοροδιάγνωση βακτηριακής αιτιολογίας των διαρροϊκών κενώσεων.
Θεραπεία
Στόχος της θεραπευτικής αγωγής αποτελεί η πρόληψη της αφυδάτωσης και η εξασφάλιση των απαραίτητων υγρών στον οργανισμό. Η απώλεια των υγρών και ηλεκτρολυτών (άλατα και μέταλλα) λόγω των διαρροϊκών κενώσεων ή εμέτων, οφείλεται να αναπληρώνεται με την πόση μεγάλων δόσεων υγρών. Ακόμη και αν είστε σε θέση να λάβετε κανονικά τροφή, οφείλετε να καταναλώσετε περίσσειες ποσότητες υγρών στα διαστήματα μεταξύ των γευμάτων.
- Παιδιά μεγαλύτερης ηλικίας κι ενήλικες, μπορούν να καταναλώνουν ισοτονικά ποτά, όπως το Gatorade (ευρεία χρήση στον αθλητισμό), όχι όμως τα παιδιά μικρότερης ηλικίας. Αντιθέτως στη περίπτωσή τους, ικανοποιητικό αποτέλεσμα προσφέρουν διαλύματα αντικατάστασης υγρών και ηλεκτρολυτών όπως παγωμένα γλειφιτζούρια που διατίθενται σε καταστήματα πώλησης τροφίμων και φαρμακεία.
- ΜΗΝ καταναλώνετε χυμούς φρούτων (συμπεριλαμβανομένου χυμό μήλου), σόδες ή κόκα κόλα (με ή χωρίς ανθρακικό), Jell – O ή και τα δύο. Όλα τα παραπάνω περιέχουν μεγάλες ποσότητες ζάχαρης, η οποία επιδεινώνει τη διαρροϊκή κατάσταση, ενώ παράλληλα αδυνατούν να αναπληρώσουν τα απολεσθέντα μέταλλα.
- Πίνετε μικρές ποσότητες υγρών (2 – 4 oz) κάθε 30 – 60 λεπτά κι όχι βεβιασμένα μεγάλες ποσότητες εφ’ άπαξ, κάτι που θα προκαλούσε έπειξη προς έμετο. Για τα βρέφη ή τα πολύ μικρά παιδιά, μπορείτε να χρησιμοποιήσετε ένα κουταλάκι ή μια σύριγγα.
- Το μητρικό γάλα ή φόρμουλα μητρικού γάλατος (κατά την περίοδο θηλασμού), μπορεί να χορηγείται και παράλληλα με συμπληρωματικά υγρά. ΜΗΝ προχωράτε σε αντικατάσταση με γάλα σόγιας φόρμουλας.
Τροφές μπορούν να καταναλώνονται συχνά, σε μικρές ποσότητες όμως. Προτεινόμενες τροφές είναι:
- Δημητριακά, ψωμί, πατάτες, άπαχο κρέας
- Απλό γιαούρτι, μπανάνες, φρέσκα μήλα
- Λαχανικά
Άτομα που πάσχουν από διάρροια κι αδυνατούν να λάβουν υγρά από το στόμα, λόγω ναυτίας, προφανώς χρήζουν ενδοφλέβια χορήγηση υγρών. Κάτι τέτοιο συναντάται αρκετά συχνά στην περίπτωση μικρών παιδιών.
Τα αντιβιοτικά σκευάσματα δεν έχουν εφαρμογή στους ιούς.
Σκευάσματα μείωσης της συχνότητας και της ποσότητας των διαρροϊκών κενώσεων (αντιδιαρροϊκά σκευάσματα), οφείλονται να χορηγούνται μονάχα μετά από ιατρική συμβουλή. Δύναται να οδηγήσουν σε παράταση του χρόνου διάρκειας της διάρροιας. ΜΗΝ τα χορηγείται σε παιδιά, παρά μόνον κατόπιν ιατρικής εντολής.
Άτομα υπό διουρητική αγωγή, που εμφανίζουν διάρροια, ενδέχεται να τη διακόψουν σύμφωνα με ιατρική οδηγία, κυρίως κατά την οξεία φάσης της διαρροϊκής κατάστασης. Παρά ταύτα, ΜΗ διακόψετε τη φαρμακευτική αγωγή σας, προτού δε συμβουλευτείτε τον ιατρό σας.
Ο κίνδυνος για αφυδάτωση είναι πολύ μεγαλύτερος στα βρέφη και στα μικρά παιδιά, γι’ αυτό και οι γονείς οφείλουν να παρακολουθούν με προσοχή τον ακριβή αριθμό αλλαγών βρεγμένων πάνων του παιδιού τους, σε περίοδο ασθενείας του.
Πρόγνωση
Στην πλειοψηφία τους οι λοιμώξεις υποχωρούν αυτόματα. Τα παιδιά ωστόσο διατρέχουν αυξημένο κίνδυνο εμφάνισης σοβαρής παθολογικής κατάστασης λόγω αφυδάτωσης προκληθείσα από διάρροια.
Επιπλοκές
Ο ρετροϊός είναι υπεύθυνος για κρίσιμες καταστάσεις γαστρεντερίτιδας σε βρέφη και παιδιά νεαρής ηλικίας. Βαριά αφυδάτωση, ακόμη και θάνατος, είναι δυνατόν να επέλθει στις ηλικίες αυτές).
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας αν η διάρροιά σας επιμένει για περισσότερο από μερικές ημέρες ή αν παρουσιάσετε σημεία αφυδάτωσης. Επίσης οφείλεται να επικοινωνήσετε με τον ιατρό σας στην περίπτωση που εσείς ή το παιδί σας εμφανίσει:
- Πρόσμιξη αίματος στα κόπρανα
- Σύγχυση
- Ζάλη
- Ξηρότητα στοματικής κοιλότητας
- Τάση λιποθυμίας
- Ναυτία
- Απουσία δακρύων
- Ανουρία για διάστημα άνω των 8 ωρών
- Εικόνα εμβάθυνσης των οφθαλμών
- Μαλακής σύστασης εντύπωμα στο κρανίου βρέφους (fontanelle)
Πρόληψη
Η πλειοψηφία των παθογόνων μικροοργανισμών μεταδίδονται με τα άπλυτα χέρια. Ο καλύτερος τρόπος πρόληψης της ιογενής γαστρεντερίτιδας είναι ο κατάλληλος χειρισμός τροφίμων και η προσεκτική πλύση των χεριών μετά τη χρήση τουαλέτας.
Διατίθενται για χορήγηση σε παιδιά, δύο είδη εμβολίων για ρετροϊούς. Ο εμβολιασμός έναντι των ρετροϊών συστήνεται από την Αμερικανική Παιδιατρική Ακαδημία. Το Rota Teq αποτελεί ένα από αυτά τα εμβόλια. Μια βαριά, ωστόσο, εντερική διαταραχή γνωστή ως εγκολεασμός, έχει αναφερθεί ως παρενέργεια σε μικρό αριθμό βρεφών που είχαν λάβει αυτό το εμβόλιο. Καλέστε άμεσα τον ιατρό σας αν το παιδί σας, μετά τη λήψη αυτού του εμβολίου, παρουσιάσει άλγος στομάχου, έμετο, διάρροια, πρόσμιξη αίματος στα κόπρανα ή αλλαγή των εντερικών συνηθειών.
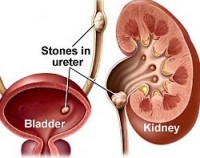
Πέτρες ουροδόχου κύστης
Oρισμός
Οι πέτρες της ουροδόχου κύστης είναι σκληρές εναποθέσεις ανόργανων ουσιών στην ουροδόχο κύστη.
Εναλλακτικοί όροι
Πέτρες – ουροδόχος κύστη, Πέτρες ουρικής οδού, Χολόλιθοι ουροδόχου κύστης
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Οι πέτρες στην ουροδόχο κύστη είναι συνήθως συνέπεια ενός άλλου ουρολογικού προβλήματος, όπως:
- Κυστικό εκκόλπωμα
- Διογκωμένος προστάτης
- Nευρογενής κύστη
- Ουρολοίμωξη
Περίπου 95% των πετρών της ουροδόχου κύστης εμφανίζονται σε άντρες. Οι πέτρες της ουροδόχου κύστης είναι πολύ σπανιότερες από τις πέτρες των νεφρών.
Οι πέτρες της ουροδόχου κύστης μπορεί να εμφανιστούν όταν τα ούρα στην κύστη συμπυκνώνονται με αποτέλεσμα να δημιουργούνται κρύσταλλοι. Συμπτώματα εκδηλώνονται αν η πέτρα ερεθίζει το τοίχωμα της κύστης ή εμποδίζει την εκροή των ούρων από την κύστη.
Συμπτώματα
- Κοιλιακός πόνος, πίεση
- Αφύσικου χρώματος ή σκουρόχρωμα ούρα
- Αιματουρία
- Δυσχέρεια στην ούρηση
- Συχνουρία
- Αδυναμία για ούρηση παρά μόνο σε ορισμένη στάση
- Διακεκομμένη ούρηση
- Πόνος, δυσφορία στο πέος
- Ουρολοίμωξη
- Πυρετός
- Εντονη ανάγκη για ούρηση
Η ακράτεια μπορεί επίσης να συνδέεται με πέτρες στην ουροδόχο κύστη.
Ενδείξεις και εξετάσεις
- Η ακτινογραφία της ουροδόχου κύστης ή της πυέλου μπορεί να διαπιστώσει την παρουσία πετρών.
- Η κυστοσκόπηση μπορεί να αποκαλύψει την ύπαρξη πέτρας στην ουροδόχο κύστη.
- Η φυσική εξέταση, συμπεριλαμβανομένης της πρωκτικής εξέτασης, μπορεί να αποκαλύψει διόγκωση του προστάτη ή άλλες ουρολογικές διαταραχές.
- Η ανάλυση ούρων μπορεί να εμφανίσει αίμα στα ούρα ή ουρολοίμωξη.
- Η καλλιέργεια ούρων (με ελεύθερο ρεύμα ούρησης) μπορεί να διαπιστώσει τη λοίμωξη.
Θεραπεία
Η κατανάλωση 6 - 8 ποτηριών νερού ή περισσότερων την ημέρα αυξάνει την παραγωγή ούρων και μπορεί να βοηθήσει στην αποβολή των πετρών.
Ο γιατρός σας μπορεί να αφαιρέσει τις πέτρες που δεν αποβάλλονται, με τη χρήση κυστοσκόπιου (μικρός σωλήνας που περνά μέσω της ουρήθρας στην κύστη). Η εξωσωματική λιθοτριψία με τη χρήση υπερηχητικών κυμάτων διαλύει τις πέτρες.
Ορισμένες πέτρες μπορεί να πρέπει να αφαιρεθούν με ανοιχτή χειρουργική επέμβαση.
Φάρμακα σπάνια χρησιμοποιούνται προκειμένου να διαλυθούν οι πέτρες.
Πρέπει απαραίτητα να θεραπευτούν τα αίτια δημιουργίας των πετρών της ουροδόχου κύστης. Συνηθέστερα οι πέτρες στην ουροδόχο κύστη συνοδεύουν την καλοήθη υπερπλασία του προστάτη ή την απόφραξη της ουροδόχου κύστης.
Για ασθενείς με καλοήθη υπερπλασία του προστάτη και πέτρες στην ουροδόχο κύστη, η οπισθοτομία του προστάτη μέσω ουρήθρας, μπορεί να εκτελεσθεί με λιθοτριψία.
Πρόγνωση
Οι περισσότερες πέτρες της ουροδόχου κύστης αποβάλλονται ή μπορούν αφαιρεθούν χωρίς να αφήσουν μόνιμη βλάβη στην κύστη. Εάν όμως το γενεσιουργό αίτιο δεν θεραπευτεί, μπορεί να δημιουργηθούν ξανά.
Εάν οι πέτρες δεν αντιμετωπιστούν θεραπευτικά, μπορεί να προκαλούν συχνά ουρολοιμώξεις ή να δημιουργήσουν μόνιμη βλάβη στην ουροδόχο κύστη ή τα νεφρά.
Επιπλοκές
- Οξεία αμφοτερόπλευρη αποφρακτική ουροπάθεια
- Χρόνια δυσλειτουργία της κύστης (ακράτεια ή επίσχεση ούρων)
- Απόφραξη της ουρήθρας
- Επανεμφάνιση των πετρών
- Νεφροπάθεια παλινδρόμησης
- Ουρολοίμωξη
Πότε να επικοινωνήσετε με τον γιατρό σας
Επικοινωνήστε με τον γιατρό σας εάν έχετε συμπτώματα που παραπέμπουν σε πέτρες της ουροδόχου κύστης.
Πρόληψη
Η άμεση θεραπεία των ουρολοιμώξεων ή άλλων ουρολογικών παθήσεων μπορεί να αποτρέψει τη δημιουργία πετρών στην ουροδόχο κύστη.

Λεμφοίδημα
Ορισμός
Λεμφοίδημα ονομάζεται η διόγκωση των ιστών (οίδημα) συνήθως των κάτω άκρων και ποδιών, που οφείλεται σε λεμφική απόφραξη.
Περιγραφή
Το λεμφικό υγρό ξεκινά την πορεία του από την αιματική κυκλοφορία προς τους ιστούς. Επιστρέφει στην καρδιά, μέσω ξεχωριστών καναλιών, που ονομάζονται λεμφαγγεία, μεταφέροντας άχρηστα προϊόντα και μικρόβια. Κατά την πορεία του προς την καρδιά, διαπερνά κόμβους, όπου μολυσμένα μικρόβια (συμπεριλαμβανομένου κάποιων καρκίνων) δέχονται επίθεση από τους μηχανισμούς άμυνας του οργανισμού.
Εάν τα λεμφικά κανάλια παρουσιάζουν απόφραξη ή είναι ανεπαρκή, το υγρό οπισθοχωρεί προκαλώντας οίδημα. Και το υγρό των ιστών ενδέχεται να επανέλθει στην κυκλοφορία μέσω των ιστών, δίχως τη χρήση των λεμφαγγείων, αλλά η βαρύτητα εμποδίζει τη ροή του. Κατ’ αυτού το λεμφοίδημα, περιορίζεται στα πόδια και τα κάτω άκρα.
Αίτια και συμπτώματα
Υπάρχουν διάφοροι τύποι συγγενών ανωμαλιών που σχετίζονται με τις γενετικές ανωμαλίες των λεμφαγγείων, οι οποίοι προκαλούν τη συγκεκριμένη πάθηση. Περισσότεροι των 10.000 ατόμων πάσχουν από αυτόν τον τύπο λεμφοιδήματος.
Τα λεμφαγγεία μπορούν να υποστούν βλάβη ή να αποφραχθούν από διαφορετικούς παράγοντες. Επανειλημμένες προσβολές δηλητηρίασης του αίματος, μπορούν να τα τραυματίσουν. Η χειρουργική αφαίρεση καρκινικών λεμφαγγείων ή η ακτινοθεραπεία, μπορούν να βλάψουν τα λεμφαγγεία. Ο καρκίνος, καθώς κι άλλες λοιμώδεις ή φλεγμονώδεις καταστάσεις, ενώ προσβάλλουν το λεμφικό σύστημα, μπορούν να συντελέσουν στην απόφραξη της λεμφικής ροής. Η συνηθέστερη αιτία πρόκλησης της νόσου παγκοσμίως, συνιστά μια ομάδα σκώληκων, γνωστή κι ως φιλάρια (είδος παρασιτικών σκουληκιών). Η φιλάρια εντοπίζεται στις περισσότερες αναπτυσσόμενες χώρες. Εισχωρεί στον ανθρώπινο οργανισμό μέσω δηγμάτων εντόμων, κυρίως κουνουπιών, κι εγκαθίστανται στα λεμφαγγεία, προκαλώντας ερεθισμό ικανό να τα ουλοποιήσει και να εξασθενίσει την ικανότητά τους να μεταφέρουν τη λέμφο. Η μακροχρόνια λεμφική φιλαρίαση, ενδέχεται να προκαλέσει εκτεταμένο / μαζικό οίδημα των ποδιών, τη λεγόμενη ελεφαντίαση.
Διάγνωση
Καθ’ ότι πολλές περιπτώσεις οιδήματος μοιάζουν με λεμφοίδημα, οφείλεται να χρησιμοποιηθούν τα ακριβή εργαλεία διάγνωσης. Οι υπέρηχοι, οι υπολογιστικές τομογραφίες και οι μαγνητικές απεικονιστικές τομογραφίες, μπορούν να φανούν χρήσιμα για τη διάγνωση. Ενδέχεται να γίνει και λεμφαγγειογραφία, προκειμένου να αποσαφηνιστεί η αιτία της νόσου.
Θεραπεία
Η φυσική δραστηριότητα μπορεί να βοηθήσει στην εξαγωγή μέρους του υγρού από τους ιστούς. Οι ειδικές κάλτσες άσκησης πίεσης, καθώς κι άλλοι μηχανισμοί, μπορούν να συντελέσουν να πιεστεί ενεργά το υγρό εκτός των ιστών. Τα διουρητικά μπορούν να καταπραΰνουν μέρος του οιδήματος. Καθ’ ότι έχει παρεμποδιστεί από το οίδημα, η ικανότητα του δέρματος να αμυνθεί, αναπτύσσονται πολλές λοιμώξεις. Για το λόγο αυτό, είναι πολύ σημαντικό να φροντίζουμε τις πληγές και να αντιμετωπίζουμε έγκαιρα τις λοιμώξεις.
Σε περίπτωση που το λεμφοίδημα έχει προκληθεί από λοίμωξη, η εν λόγο πάθηση μπορεί να αντιμετωπισθεί θεραπευτικά με τη λήψη αντιβιοτικών προς εξάλειψη της λοίμωξης.
Η μικροαγγειακή επέμβαση στις μέρες μας έχει σημειώσει ένα βαθμό επιτυχίας, ως προς την αναδόμηση των λεμφαγγείων.
Πρόγνωση
Αν πρόκειται για συγγενής λεμφοίδημα, αναφερόμαστε σε μια κατάσταση που εξελίσσεται και είναι χρόνια. Αν πρόκειται για δευτεροπαθές ή προκαλούμενο από κάποια πάθηση ή λοίμωξη, η νόσος αντιμετωπίζεται μέσω ίασης της συγκεκριμένης πάθησης ή λοίμωξης.
Πρόληψη
Είναι ζωτικής σημασίας να αποφεύγετε τα τσιμπήματα εντόμων, σε περίπτωση που ταξιδεύετε σε περιοχές που ενδέχεται να παρουσιάζουν κρούσματα φιλάριας. Η έγκαιρη κι αποτελεσματική θεραπεία της λοίμωξης, θα αποτρέψει τις επικείμενες συνέπειες.
Αυχενική σπονδύλωση
Ορισμός
Η αυχενική σπονδύλωση πρόκειται για μια διαταραχή κατά την οποία σημειώνεται παθολογική φθορά του χόνδρου και των οστών του αυχένα (των αυχενικών σπονδύλων).
Βλ επίσης:
Εναλλακτικοί ορισμοί
Αυχενική οστεοαρθρίτιδα, Αρθρίτιδα – αυχενική, αυχενική αρθρίτιδα.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Η αυχενική σπονδύλωση οφείλεται στη χρόνια φθορά (εκφύλιση) της αυχενικής μοίρας της σπονδυλικής στήλης, συμπεριλαμβανομένου των μεσοσπονδυλίων δίσκων των αυχενικών σπονδύλων (αυχενικοί δίσκοι) και των αρθρώσεων μεταξύ των οστών της αυχενικής στήλης. Ίσως να υπάρχουν και παθολογικά μορφώματα ή οστικές προεξοχές της σπονδυλικής στήλης (των σπονδύλων).
Οι αλλοιώσεις αυτές, με τη πάροδο του χρόνου, μπορούν να ασκήσουν πίεση σε μία ή περισσότερες νευρικές ρίζες. Σε προχωρημένες περιπτώσεις, η βλάβη αφορά και τη σπονδυλική στήλη. Κάτι τέτοιο επηρεάζει όχι μόνον τα άνω άκρα, αλλά και τα κάτω.
Ο μεγαλύτερος παράγοντας κινδύνου, αποτελεί η πάροδο του χρόνου. Στην ηλικία των 60 ετών, η πλειοψηφία των ανδρών και των γυναικών, εμφανίζουν σημεία αυχενικής σπονδύλωσης, όπως αυτή φαίνεται σε ακτινογραφία. Άλλοι παράγοντες που καθιστούν ένα άτομο ευάλωτο στην ανάπτυξη σπονδύλωσης, είναι:
- Ιστορικό αυχενικού τραυματισμού (συχνά προ μερικά έτη)
- Βαριά αρθρίτιδα
- Ιστορικό χειρουργικής επέμβασης στη σπονδυλική στήλη
Συμπτώματα
Τα συμπτώματα συνήθως εξελίσσονται σταδιακά με το πέρασμα του χρόνου, αν και δεν αποκλείεται να εμφανιστούν αιφνίδια.
Τα πιο συχνά συμπτώματα είναι:
- Αυχεναλγία (με πιθανή αντανάκλαση στα άνω άκρα ή στους ώμους)
- Αυχενική δυσκαμψία, η οποία επιδεινώνεται με τη πάροδο του χρόνου
- Απώλεια αίσθησης ή παθολογική αίσθηση των ώμων, των άνω άκρων ή (σπάνια) των κάτω άκρων
- Κεφαλαλγίες, και συγκεκριμένα στο οπίσθιο τμήμα της κεφαλής
Μικρότερης συχνότητας συμπτώματα είναι:
- Απώλεια ισορροπίας
- Απώλεια ελέγχου της ουροδόχου κύστεως ή των κοπράνων (στην περίπτωση συμπίεσης της σπονδυλικής στήλης)
Σημεία κι εξετάσεις
Η φυσική εξέταση συχνά αναδεικνύει την περιορισμένη ικανότητα κλίσης της κεφαλής προ του ώμου, καθώς και περιστροφή αυτής.
Η αδυναμία ή η απώλεια αίσθησης μπορεί να αποτελέσει σημείο βλάβης συγκεκριμένης νευρικής ρίζας ή της σπονδυλικής στήλης. Τα αντανακλαστικά, τις περισσότερες φορές, εμφανίζονται μειωμένα.
Μπορούν να διεξαχθούν οι ακόλουθες εξετάσεις:
- Αξονική τομογραφία ή μαγνητική τομογραφία της σπονδυλικής στήλης
- Ακτινογραφία αυχενικής μοίρας ή ολικής σπονδυλικής στήλης
- Ηλεκτρομυογράφημα
- Ακτινογραφία ή αξονική τομογραφία μετά τη χορήγηση σκιαγραφικού στη σπονδυλική στήλη (μυελογραφία)
Θεραπεία
Ακόμη κι αν η αυχεναλγία δεν υποχωρήσει στο σύνολό της ή κι αν επιδεινωθεί κατά διαστήματα, η επίγνωση αυτό-φροντίδας της ράχης, καθώς και η πρόληψη επαναλαμβανόμενων επεισοδίων ραχιαλγίας, μπορούν να συντελέσουν στην αποφυγή της χειρουργικής επέμβασης.
Στην πλειοψηφία τους, τα συμπτώματα της αυχενικής σπονδύλωσης σταθεροποιούνται ή βελτιώνονται με απλή, συντηρητική αγωγή, που περιλαμβάνει:
- Μη στεροειδή αντιφλεγμονώδη σκευάσματα (ΜΣΑΦ)
- Ναρκωτικά φάρμακα ή μυοχαλαρωτικά
- Φυσιοθεραπεία για την εκμάθηση ασκήσεων που πραγματοποιούνται κατ’ οίκον
- Ενέσιμα κορτικοστεροειδή σε συγκεκριμένα τμήματα της σπονδυλικής στήλης
- Ποικίλα άλλα φάρμακα προς αντιμετώπιση του χρόνου άλγος, συμπεριλαμβανομένου της φαινυτοϊνης, της καρβαμαζεπίνης ή τρικυκλικών αντικαταθλιπτικών, όπως της αμτριπτυλίνης.
Αν πάρα ταύτα, το άλγος δεν ανταποκρίνεται στα άνωθεν μέτρα ή σημειωθεί απώλεια κινήσεως ή αισθήσεως, τίθεται η λύση της χειρουργικής επέμβασης. Η τελευταία έχει ως στόχο την αποσυμπίεση των νεύρων ή της σπονδυλικής στήλης.
Πρόγνωση
Οι περισσότεροι ασθενείς που πάσχουν από αυχενική σπονδύλωση, εμφανίζουν κάποια μακροχρόνια συμπτώματα , τα οποία ωστόσο ανταποκρίνονται σε μη- επεμβατική θεραπευτική αγωγή και δε χρήζουν χειρουργική αντιμετώπιση.
Επιπλοκές
- Χρόνια αυχεναλγία
- Ανικανότητα συγκράτησης των κοπράνων (ακράτεια κοπράνων) ή των ούρων (ακράτεια ούρων)
- Προοδευτική απώλεια μυϊκής λειτουργίας ή αίσθησης
- Μόνιμη ανικανότητα (περιοδικά)
Επικοινωνία με τον ιατρό σας
Δοκιμάστε αγωγές που εφαρμόζονται κατ’ οίκον, όπως τη χρήση αυχενικού κολάρου (το οποίο μπορείτε να προμηθευτείτε από το φαρμακείο) και παυσίπονα σκευάσματα που δεν απαιτούν ιατρική συνταγή.
Καλέστε τον ιατρό σας αν:
- Η κατάσταση επιδεινωθεί
- Υπάρξουν σημεία επιπλοκών
- Παρουσιάσετε νέα συμπτώματα (όπως απώλεια κινήσεως ή αισθήσεως σε κάποιο τμήμα του σώματος)
Πρόληψη
Πολλές περιπτώσεις δε δύναται να προληφθούν. Λαμβάνοντας ωστόσο προληπτικά μέτρα έναντι του αυχενικού τραυματισμού (όπως τη χρήση κατάλληλου εξοπλισμού και σωστών τεχνικών κατά την άθληση), μειώνεται τον κίνδυνο.
Οι πληροφορίες που περιέχονται στο www.eumedline.eu έχουν σαν μοναδικό σκοπό την ενημέρωση και δεν αποτελούν πρόταση για οποιαδήποτε ιατρική-διαγνωστική εξέταση ή θεραπεία. Προτείνεται τα ανωτέρω να γίνονται σε συνεννόηση με τον γιατρό σας η άλλους επαγγελματίες υγείας.
Η ιατρική είναι μια συνεχώς μεταβαλλόμενη επιστήμη και η θεραπεία δεν είναι πάντα σαφώς καθορισμένη. Η νέα έρευνα αλλάζει καθημερινά τις διαγνωστικές και θεραπευτικές ενδείξεις. Το euMEDLINE προσπαθεί να παρέχει ενημερωμένες και ακριβείς πληροφορίες που είναι αποδεκτές γενικά μέσα στα ιατρικά πρότυπα κατά την διάρκεια της δημοσίευσης. Εντούτοις, δεδομένου ότι η ιατρική επιστήμη αλλάζει συνεχώς και το ανθρώπινο λάθος είναι πάντα δυνατό, το euMEDLINE δεν μπορεί να διαβεβαιώσει ότι οι πληροφορίες που περιέχονται σε αυτό είναι ακριβείς ή πλήρεις, ούτε είναι υπεύθυνο για τυχόν παραλείψεις, λάθη ή για τα αποτελέσματα της χρησιμοποίησης αυτών των πληροφοριών.
Ο αναγνώστης πρέπει να επιβεβαιώσει τις πληροφορίες που περιέχονται στο euMEDLINE από άλλες πηγές πριν από τη χρήση και ιδιαίτερα από τους επαγγελματίες υγείας. Ειδικότερα, όλες οι δόσεις, οι ενδείξεις, και οι αντενδείξεις των φαρμάκων πρέπει να επιβεβαιωθούν στο πληροφοριακό ένθετο των συσκευασιών των φαρμάκων. Η χρήση των εμπορικών ονομασιών των φαρμάκων γίνεται αποκλειστικά για ενημερωτικούς-πληροφοριακούς λόγους και δεν υποδηλώνει μεροληψία υπέρ αυτών.
Το euMEDLINE δεν μπορεί να θεωρηθεί υπεύθυνο, άμεσα ή έμμεσα, για τη ζημιά ή την επιπλοκή που μπορεί να προκύψει με την εφαρμογή των πληροφοριών που περιέχονται στις σελίδες του. Για κάθε απορία επικοινωνήστε μαζί μας μέσω e-mail.


















