Πιθανές παθήσεις για το σύμπτωμα: Βήχας
Αναζήτηση Συμπτωμάτων:
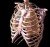
Χονδροπλευρίτιδα
Ορισμός
Χονδροπλευρίτιδα είναι η φλεγμονή ενός πλευρού ή ενός χόνδρου που περιβάλλει το πλευρό. Αποτελεί συνήθη αιτία για τον πόνο του θώρακα.
Εναλλακτικοί ορισμοί
Πόνος του θωρακικού τοιχώματος
Σημάδια και εξετάσεις
Ο γιατρός σας μπορεί να διαγνώσει τη χονδροπλευρίτιδα πιέζοντας την περιοχή όπου τα πλευρά ενώνονται με το στέρνο. Εάν η περιοχή αυτή είναι μαλακή και πονάει, η πιθανότερη αιτία για τον πόνο στον θώρακα είναι η χονδροπλευρίτιδα. Ωστόσο, ο γιατρός θα πρέπει να καταλήξει στη διάγνωση αφού σας εξετάσει και μιλήσει μαζί σας.
Θεραπεία
Αντιφλεγμονώδη φάρμακα (όπως το ibuprofen) βοηθούν στην αντιμετώπιση της χονδροπλευρίτιδας.
Πρόγνωση
Με τη θεραπεία, η πάθηση συνήθως υποχωρεί εντός λίγων ημερών.
Στένωση μιτροειδούς βαλβίδας
Ορισμός
H μιτροειδής στένωση είναι μια δυσλειτουργία της βαλβίδας της καρδιάς. Η βαλβίδα αυτή χωρίζει τους άνω από τους κάτω θαλάμους στην αριστερή πλευρά της καρδιάς. Στένωση χαρακτηρίζεται η νόσος κατά την οποία η βαλβίδα δεν ανοίγει επαρκώς, εμποδίζοντας έτσι τη ροή του αίματος.
Εναλλακτικοί ορισμοί
Απόφραξη μιτροειδούς βαλβίδας
Αιτίες, περιστατικά και παράγοντες κινδύνου
Η μιτροειδής στένωση εμποδίζει τη βαλβίδα να ανοίξει κανονικά. Αυτό δυσχεραίνει την ομαλή ροή αίματος μεταξύ αριστερού κόλπου (άνω θαλάμου της καρδιάς) και αριστερής κοιλίας (κάτω θαλάμου της καρδιάς). Καθώς το άνοιγμα της βαλβίδας μικραίνει, λιγότερο αίμα διοχετεύεται στο σώμα. Ο άνω θάλαμος της καρδιάς διογκώνεται καθώς δέχεται όλο και μεγαλύτερη πίεση. Το αίμα μπορεί να παλινδρομήσει στους πνεύμονες. Στη συνέχεια δημιουργείται συγκέντρωση υγρού στους πνευμονικούς ιστούς (πνευμονικό οίδημα) δυσχεραίνοντας την αναπνοή. Δείτε επίσης: καρδιακή ανεπάρκεια.
Στους ενήλικες, η στένωση μιτροειδούς βαλβίδας συμβαίνει συχνότερα σε όσους προσβλήθηκαν από ρευματοειδή πυρετό (νόσος που μπορεί να αναπτυχθεί αν προϋπήρξε στρεπτόκοκκος ή οστρακιά). Τα προβλήματα στη βαλβίδα αναπτύσσονται 5-10 χρόνια μετά την εμφάνιση του ρευματοειδούς πυρετού. Ο ρευματοειδής πυρετός έχει γίνει σπάνιος στις ΗΠΑ, γι’ αυτό και η στένωση μιτροειδούς βαλβίδας είναι επίσης σπανιότερη.
Άλλες αιτίες για ανάπτυξη στένωσης μιτροειδούς βαλβίδας είναι σπάνιες στους ενήλικες. Σε αυτές περιλαμβάνονται οι ασβεστώσεις γύρω από τη μιτροειδή βαλβίδα, οι θεραπευτικές ακτινοβολίες στον θώρακα και ορισμένα φάρμακα.
Τα παιδιά μπορεί να γεννηθούν με μιτροειδή στένωση (συγγενής νόσος) ή άλλες καρδιακές ατέλειες που προξενούν μιτροειδή στένωση. Συχνά, παράλληλα με τη μιτροειδή στένωση υπάρχουν κι άλλες καρδιακές δυσλειτουργίες.
Η στένωση μιτροειδούς βαλβίδας μπορεί να είναι κληρονομική.
Συμπτώματα
Στους ενήλικες μπορεί να μην υπάρχουν καθόλου συμπτώματα. Τα συμπτώματα, ωστόσο, μπορεί να εμφανιστούν ή να επιδεινωθούν με την άσκηση ή άλλη δραστηριότητα που αυξάνει τους παλμούς της καρδιάς. Στους ενήλικες τα συμπτώματα συνήθως αναπτύσσονται στις ηλικίες μεταξύ 20 και 50 χρόνων.
Τα συμπτώματα μπορεί να πρωτοεμφανιστούν με ένα επεισόδιο κολπικής μαρμαρυγής ή μπορεί να προκληθούν από μια εγκυμοσύνη ή άλλη κατάσταση που στρεσάρει το σώμα, όπως μια μόλυνση στην καρδιά ή τους πνεύμονες, ή άλλες δυσλειτουργίες της καρδιάς.
Στα συμπτώματα περιλαμβάνονται:
• Θωρακική ενόχληση (σπάνια)
- αυξάνεται με τη δραστηριότητα και ελαττώνεται με την ανάπαυση
- διαχέεται στο χέρι, τον λαιμό, το σαγόνι ή άλλες περιοχές
- σφίξιμο, πίεση, βάρος
• Βήχας ή αιμόπτυση
• Δυσχέρεια στην αναπνοή κατά τη διάρκεια άσκησης ή στην ύπτια θέση, πιθανόν δυσκολία στην αναπνοή κατά την αφύπνιση
• Καταβολή δυνάμεων, εύκολη κόπωση
• Συχνές λοιμώξεις του αναπνευστικού, όπως βρογχίτιδα
• Αίσθημα καρδιακών παλμών
• Οίδημα (πρήξιμο) των ποδιών ή των αστραγάλων
Στα νήπια και στα παιδιά, τα συμπτώματα μπορεί να εμφανιστούν εκ γενετής και σχεδόν πάντα αναπτύσσονται κατά τα δύο πρώτα χρόνια της ζωής. Τα συμπτώματα περιλαμβάνουν:
• Κυάνωση ή βλεννώδεις μεμβράνες
• Καχεξία
• Δύσπνοια
Σημάδια και εξετάσεις
Ο γιατρός σας θα ακροαστεί την καρδιά σας με το στηθοσκόπιο. Μπορεί να ακουστεί ένας ευδιάκριτος ήχος σαν μουρμούρισμα, κροτάλισμα ή άλλος ανώμαλος καρδιακός ήχος. Το τυπικό μουρμούρισμα είναι ένα συνεχές γουργούρισμα που προέρχεται από την καρδιά σε φάση διαστολής. Ο ήχος δυναμώνει αμέσως πριν αρχίσει η καρδιά να συστέλλεται.
Η εξέταση μπορεί επίσης να αποκαλύψει ανώμαλο καρδιακό παλμό ή πνευμονική συμφόρηση. Η αρτηριακή πίεση είναι συνήθως φυσιολογική.
Η στένωση ή απόφραξη της βαλβίδας ή η διόγκωση των ανώτερων καρδιακών θαλάμων μπορεί να διαπιστωθούν με τις εξής εξετάσεις:
• Καρδιακό καθετηριασμό
• Ακτινογραφία θώρακα
• Doppler υπερηχοκαρδιογράφημα
• Ηχοκαρδιογράφημα
• Ηλεκτροκαρδιογράφημα
• Μαγνητική τομογραφία της καρδιάς
• Δι-οισοφαγικό ηχοκαρδιογράφημα
Θεραπεία
Η θεραπεία εξαρτάται από τα συμπτώματα και την κατάσταση της καρδιάς και των πνευμόνων. Άτομα με ήπια ή καθόλου συμπτώματα μπορεί να μην χρειάζονται θεραπεία. Νοσηλεία στο νοσοκομείο μπορεί να απαιτηθεί για τη διάγνωση και θεραπεία σοβαρών συμπτωμάτων.
Υπάρχουν αρκετές διαφορετικές επιλογές θεραπείας.
Για τη θεραπεία των συμπτωμάτων χορηγούνται φάρμακα για την καρδιακή ανεπάρκεια ή για τις αρρυθμίες (συνηθέστερα για την κολπική μαρμαρυγή). Σε αυτά περιλαμβάνονται τα διουρητικά, τα νιτρικά άλατα, οι β-αναστολείς και άλλα. Επίσης η υψηλή αρτηριακή πίεση πρέπει να είναι υπό έλεγχο.
Αντιπηκτικά χορηγούνται για να εμποδίσουν τη δημιουργία θρόμβων που μπορεί να μεταφερθούν σε άλλα σημεία του σώματος.
Ορισμένοι ασθενείς μπορεί να χρειαστούν χειρουργική επέμβαση προκειμένου να επιδιορθωθεί ή να αντικατασταθεί η βαλβίδα. Οι βαλβίδες που τοποθετούνται κατασκευάζονται από διαφορετικά υλικά, κάποια από τα οποία διατηρούνται για δεκαετίες ενώ άλλα μπορεί να φθαρούν με τον χρόνο και χρειάζονται αντικατάσταση.
Η διαδερμική βαλβιδοπλαστική με μπαλόνι μπορεί να κριθεί προτιμητέα της χειρουργικής επέμβασης. Κατά τη διαδικασία αυτή, ένας καθετήρας εισάγεται σε μια φλέβα (συνήθως του ποδιού) που φτάνει στην καρδιά. Στη συνέχεια φουσκώνει ένα μπαλονάκι που βρίσκεται στην άκρη του διευρύνοντας τη μιτροειδή βαλβίδα και διευκολύνοντας έτσι τη ροή του αίματος. Αυτή η μέθοδος δεν έχει μεγάλες πιθανότητες επιτυχίας σε ασθενείς με σοβαρές βλάβες της μιτροειδούς βαλβίδας.
Στα παιδιά συνήθως απαιτείται χειρουργική επέμβαση για την επιδιόρθωση ή αντικατάσταση της βαλβίδας.
Τα άτομα με στένωση της μιτροειδούς βαλβίδας θα πρέπει να ενημερώσουν τον γιατρό τους για τη γενικότερη κατάστασή τους πριν από οποιαδήποτε χειρουργική επέμβαση. Οδοντιατρικές θεραπείες, συμπεριλαμβανομένου του καθαρισμού, και κάθε παρεμβατική διαδικασία, όπως η κολονοσκόπηση, μπορεί να εισαγάγουν βακτηρίδια στην κυκλοφορία του αίματος. Τα βακτηρίδια αυτά ενδέχεται να μολύνουν μια ελαττωματική καρδιακή βαλβίδα.
Παρόλο που σε ασθενείς με στένωση της μιτροειδούς βαλβίδας δεν χορηγούνται αυτομάτως αντιβιοτικά πλέον πριν από οδοντιατρική ή άλλη θεραπεία, μπορεί να συνιστώνται αντιβιοτικά σε ορισμένες περιπτώσεις προκειμένου να μειωθεί ο κίνδυνος μόλυνσης της βαλβίδας και άλλων επιπλοκών.
Προσδοκίες (πρόγνωση)
Η εξέλιξη ποικίλλει. Η δυσλειτουργία μπορεί να είναι ήπια, χωρίς συμπτώματα, ή μπορεί να είναι οξεία και κατ’ επέκταση να δημιουργήσει αναπηρία. Οι επιπλοκές μπορεί να είναι έντονες ή και απειλητικές για τη ζωή. Η στένωση της μιτροειδούς βαλβίδας αντιμετωπίζεται συνήθως με θεραπεία και βελτιώνεται με βαλβιδοπλαστική ή χειρουργική επέμβαση.
Επιπλοκές
• Κολπική μαρμαρυγή και κολπικός πτερυγισμός
• Θρόμβοι στον εγκέφαλο (εγκεφαλικό), στο έντερο, τα νεφρά ή αλλού
• Καρδιακή ανεπάρκεια
• Πνευμονικό οίδημα
• Πνευμονική υπέρταση
Επισκεφθείτε τον γιατρό σας
Επισκεφθείτε τον γιατρό σας αν έχετε συμπτώματα στένωσης της μιτροειδούς βαλβίδας.
Επισκεφθείτε τον γιατρό σας αν έχετε συμπτώματα στένωσης της μιτροειδούς βαλβίδας που δεν υποχωρούν με τη θεραπεία ή εκδηλώνονται νέα συμπτώματα.
Πρόληψη
Ακολουθήστε την προτεινόμενη από τον γιατρό σας θεραπευτική αγωγή για καταστάσεις που μπορεί να οδηγήσουν σε βλάβη της βαλβίδας. Αντιμετωπίστε άμεσα μολύνσεις από στρεπτόκοκκο για να προλάβετε τον ρευματοειδή πυρετό. Πείτε στον γιατρό σας αν υπάρχει οικογενειακό ιστορικό καρδιοπάθειας.
Η στένωση της μιτροειδούς βαλβίδας συχνά δεν μπορεί να προληφθεί αλλά οι επιπλοκές μπορούν. Ενημερώστε τον γιατρό σας για την πάθηση της καρδιακής βαλβίδας σας πριν πάρετε οποιοδήποτε φάρμακο.
Πνευμονική εμβολή
Ορισμός
Πνευμονική εμβολή είναι η απόφραξη κάποιας αρτηρίας στους πνεύμονες από λίπος, αέρα, θρόμβο αίματος, ή καρκινικά κύτταρα.
Εναλλακτικές ονομασίες
Φλεβική θρομβοεμβολή, θρόμβος αίματος στον πνεύμονα, έμβολο στους πνεύμονες, έμβολο από κυτταρικό υλικό κάποιου όγκου στους πνεύμονες.
Αίτια, επίπτωση, και παράγοντες κινδύνου.
Εμβολή στους πνεύμονες προκαλείται συχνότερα από το σχηματισμό θρόμβου αίματος σε κάποια φλέβα, ιδιαίτερα των κάτω άκρων ή της πυέλου (περιοχή του ισχίου). Η πλέον συχνή αιτία είναι ο σχηματισμός θρόμβου αίματος σε κάποια εν τω βάθει φλέβα των κάτω άκρων. Αυτός ο τύπος θρόμβωσης ονομάζεται εν τω βάθει φλεβοθρόμβωση (ΕΒΦ).
Λιγότερο συχνά αίτια περιλαμβάνουν φυσαλίδες αέρα, σταγονίδια λίπους, αμνιακό υγρό, ή υλικό από παράσιτα και καρκινικά κύτταρα, τα οποία μπορούν όλα να οδηγήσουν στη δημιουργία πνευμονικού εμβόλου.
Παράγοντες κινδύνου για την πρόκληση πνευμονικής εμβολής περιλαμβάνουν:
- Εγκαύματα
- Καρκίνος
- Τοκετός
- Οικογενειακό ιστορικό θρομβώσεων αίματος
- Κατάγματα του ισχίου ή του μηριαίου οστού
- Οξύ έμφραγμα του μυοκαρδίου
- Καρδιοχειρουργικές επεμβάσεις
- Παρατεταμένη κατάκλιση ή παραμονή σε μια ορισμένη θέση, όπως σε μεγάλης διάρκειας ταξίδια με το αεροπλάνο ή το αυτοκίνητο
- Σοβαρός τραυματισμός
- Αγγειακά εγκεφαλικά επεισόδια
- Χειρουργικές επεμβάσεις (ιδιαίτερα ορθοπαιδικές ή νευροχειρουργικές)
- Χρήση αντισυλληπτικών χαπιών ή θεραπεία με οιστρογόνα
Άτομα με συγκεκριμένες διαταραχές της θρόμβωσης του αίματος ενδέχεται να αντιμετωπίζουν, επίσης, υψηλότερο κίνδυνο.
Συμπτώματα
- Θωρακικός πόνος :
- Οπισθοστερνικά
- Ιδιαίτερα οξύς ή διαξιφιστικός. Μπορεί, επίσης, να χαρακτηρίζεται από ένα αίσθημα καύσου ή βάρους, να είναι νυγμώδης ή αμβλύς.
- Μπορεί να επιδεινώνεται με τη βαθιά αναπνοή, το βήχα, την πρόσληψη τροφής, το σκύψιμο ή την κάμψη του σώματος προς τα εμπρός (ο ασθενής ενδέχεται να σκύβει προς τα εμπρός ή να κρατά το στήθος του ως αντίδραση στον πόνο).
- Βήχας :
- ξεκινά αιφνίδια
- μπορεί να συνοδεύεται από αιμόπτυση
- Ταχύπνοια
- Ταχυκαρδία
- Δύσπνοια :
- μπορεί να εμφανισθεί σε ηρεμία ή στην προσπάθεια.
- αιφνίδια έναρξη
Άλλα συμπτώματα που μπορεί να εκδηλωθούν:
- Άγχος
- Ωχρότητα του δέρματος
- Ζάλη, ίλιγγος
- Πόνος στο ένα ή αμφότερα τα κάτω άκρα
- Λιποθυμία, συγκοπτικά επεισόδια
- Χαμηλή αρτηριακή πίεση
- Διάταση των επιπολής φλεβών παράπλευρα της θρόμβωσης, μπορεί να είναι επώδυνη
- Αναπέταση ρινικών πτερυγίων
- Πόνος στην πύελο
- Εφίδρωση
- Οίδημα στα κάτω άκρα
- εξασθενημένος σφυγμός ή που απουσιάζει
- Συρίττουσα αναπνοή
Εργαστηριακός έλεγχος
Οι ακόλουθες εργαστηριακές εξετάσεις μπορούν να πραγματοποιηθούν για τον έλεγχο της λειτουργίας των πνευμόνων:
- Αέρια αρτηριακού αίματος
- Οξυμετρία παλμού
Οι ακόλουθες απεικονιστικές μέθοδοι μπορούν να συνδράμουν στον προσδιορισμό της εντόπισης του θρόμβου:
- Ακτινογραφία θώρακος
- Υπολογιστική αγγειογραφία θώρακος
- Σπινθηρογράφημα αερισμού/ αιμάτωσης των πνευμόνων
- Πνευμονική αγγειογραφία
Επιπλέον εξετάσεις που μπορεί να πραγματοποιηθούν περιλαμβάνουν:
- Υπολογιστική τομογραφία θώρακος (αξονική τομογραφια)
- Επίπεδα D-διμερών πλάσματος
- Έγχρωμο Doppler υπερηχογράφημα (εφαρμόζεται για την εκτίμηση της αιματικής ροής στα κάτω άκρα)
- ΗΚΓ (ηλεκτροκαρδιογράφημα)
- Υπερηχοκαρδιογράφημα
- Πληθυσμογραφία αντίστασης στα κάτω άκρα
- Φλεβογραφία των κάτω άκρων
Θεραπευτική αντιμετώπιση
Επείγουσα θεραπευτική αντιμετώπιση και νοσηλεία είναι συχνά αναγκαίες. Στόχος είναι η πρόληψη σχηματισμού νέων θρόμβων. Ενδέχεται να χρειασθεί χορήγηση οξυγόνου για τη διατήρησή του σε φυσιολογικά επίπεδα.
Σε σοβαρές περιπτώσεις, πνευμονική εμβολή απειλητική για τη ζωή, η θεραπευτική αντιμετώπιση ενδέχεται να περιλαμβάνει ειδική θρομβολυτική αγωγή και πρόληψη για την αποφυγή δημιουργίας νέων θρόμβων.
Η αγωγή για τη λύση των θρόμβων ονομάζεται θρομβολυτική θεραπεία.
Η αγωγή για την πρόληψη σχηματισμού νέων θρόμβων ονομάζεται αντιπηκτική θεραπεία. Τα φάρμακα που χρησιμοποιούνται γι’ αυτό είναι γνωστά ως αντιπηκτικά. Σε αυτά περιλαμβάνονται η ηπαρίνη και η ουαρφαρίνη. Η ηπαρίνη και τα ανάλογου τύπου φάρμακα (ηπαρινοειδή) μπορούν να χορηγηθούν ενδοφλεβίως (IV, άμεση έγχυση σε κάποια φλέβα), ή με υποδόρια ένεση. Συνήθως η θεραπευτική αγωγή αρχίζει με αυτά, και έπεται η μετάβαση στη λήψη ουαρφαρίνης από το στόμα, με μορφή χαπιού.
Αν ξεκινάτε τη λήψη ουαρφαρίνης για πρώτη φορά, θα χρειαστεί να υποβάλλεστε σε τακτικές εξετάσεις για τον έλεγχο της πηκτικότητας του αίματος. Με αυτόν τον τρόπο ο ιατρός σας θα μπορεί να προσαρμόζει κατάλληλα τη δοσολογία.
Ασθενείς που εμφανίζουν αντίδραση στην ηπαρίνη και τα ηπαρινοειδή ενδέχεται να χρειάζονται άλλη φαρμακευτική αγωγή.
Ασθενείς που δε μπορούν να ανεχτούν την αντιπηκτική φαρμακευτική αγωγή μπορεί να χρειασθούν μια ειδική συσκευή που ονομάζεται διαφραγματικός ηθμός (φίλτρο) της κάτω κοίλης φλέβας (IVC filter). Αυτός τοποθετείται στην κάτω κοίλη φλέβα στην περιοχή της κοιλίας και αποτρέπει τους μεγάλους θρόμβους να εισέρχονται στα αγγεία των πνευμόνων. Ορισμένες φορές η τοποθέτηση των ειδικών αυτών φίλτρων είναι προσωρινή και αργότερα αφαιρούνται.
Πρόγνωση
Είναι δύσκολο να προβλεφθεί η έκβαση της νόσου. Συχνά, αυτή σχετίζεται με την αιτία που έθεσε τον ασθενή σε κίνδυνο για πνευμονική εμβολή (για παράδειγμα, καρκίνος, μείζον χειρουργείο, σοβαρός τραυματισμός). Στην περίπτωση σοβαρής πνευμονικής εμβολής, που συνοδεύεται από καταπληξία και καρδιακή ανεπάρκεια, το ποσοστό θανάτων υπερβαίνει το 50%.
Επιπλοκές
- καρδιακή ανεπάρκεια ή καταπληξία (shock)
- καρδιακές αρρυθμίες
- πνευμονική υπέρταση
- σοβαρή δύσπνοια
- σοβαρή αιμορραγία (συνήθως ως επιπλοκή της φαρμακευτικής αγωγής)
- αιφνίδιος θάνατος
Πότε να αποταθείτε στον ιατρό σας
Καλέστε το ΕΚΑΒ ή επισκεφθείτε τμήμα επειγόντων περιστατικών αν εμφανίσετε συμπτώματα πνευμονικής εμβολής.
Πρόληψη
Η πρόληψη της εν τω βάθει φλεβοθρόμβωσης (ΕΒΦ)είναι ιδιαίτερα σημαντική, ειδικά σε άτομα υψηλού κινδύνου. Για να βοηθήσετε στην πρόληψη ΕΒΦ, να κινείτε τα κάτω άκρα σας ή να προβαίνετε σε σύντομους περιπάτους κατά τη διάρκεια ταξιδιών μεγάλης διάρκειας, και γενικά σε καταστάσεις στις οποίες κάθεστε ή είστε σε κατάκλιση για μακρύ χρονικό διάστημα. Η βάδιση και η κινητοποίηση όσο το δυνατό πιο σύντομα μετά από κάποια χειρουργική επέμβαση ή κατά τη διαδρομή μια μακροχρόνιας ασθένειας μπορούν, επίσης, να μειώσουν τον κίνδυνο ΕΒΦ.
Θεραπευτική αγωγή με ηπαρίνη (χαμηλές δόσεις ηπαρίνης χορηγούμενες με υποδόρια ένεση) ενδέχεται να συστηθεί σε όσους βρίσκονται σε παρατεταμένη κατάκλιση.
Ορισμένοι ασθενείς υπό νοσηλεία φορούν ειδικές μαλακές μπότες που αυτόματα εφαρμόζουν περιοδική πίεση στις γαστροκνημίες. Αυτή ονομάζεται διαλείπουσα συμπίεση με αέρα. Βοηθάει στην καλή κυκλοφορία του αίματος και αποτρέπει τη πρόκληση θρομβώσεων.
Βρογχίτιδα
Ορισμός
Βρογχίτιδα είναι η φλεγμονή των κύριων αναπνευστικών οδών μέχρι τους πνεύμονες. Η βρογχίτιδα μπορεί να οξεία (διαρκεί λίγο) ή χρόνια που διαρκεί πολύ καιρό και συχνά επανέρχεται.
Εναλλακτικοί ορισμοί
Φλεγμονή – βρόγχοι, Οξεία βρογχίτιδα
Αιτίες, περιστατικά και παράγοντες κινδύνου
Γενικά, η οξεία βρογχίτιδα έπεται μιας ιογενούς μόλυνσης του αναπνευστικού. Κατ’ αρχάς, προσβάλλει τη μύτη, τα ιγμόρια και τον λάρυγγα και στη συνέχεια εξαπλώνεται στους πνεύμονες. Μερικές φορές, μπορεί να νοσήσετε και από άλλη (δευτερεύουσα) βακτηριδιακή μόλυνση των αεραγωγών. Αυτό σημαίνει ότι οι αεραγωγοί εκτός από τον ιό, προσβάλλονται και από βακτηρίδια.
Τα άτομα που κινδυνεύουν από οξεία βρογχίτιδα είναι:
• Οι ηλικιωμένοι, τα βρέφη και τα μικρά παιδιά
• Άτομα με παθήσεις της καρδιάς ή των πνευμόνων
• Οι καπνιστές
Η χρόνια βρογχίτιδα είναι μια μακροχρόνια ασθένεια και συνοδεύεται από βήχα με φλέγματα. Για να επιβεβαιωθεί ότι έχετε προσβληθεί, πρέπει να έχετε βήχα με φλέγματα τις περισσότερες μέρες του μήνα, επί τρεις τουλάχιστον μήνες.
Η χρόνια βρογχίτιδα αποτελεί έναν τύπο χρόνιας αποφρακτικής πνευμονοπάθειας (ΧΑΠ). (Το εμφύσημα είναι ένας άλλο τύπος ΧΑΠ.)
Τι μπορεί να επιδεινώσει τη βρογχίτιδα:
• Η ατμοσφαιρική μόλυνση• Οι αλλεργίες
• Συγκεκριμένα επαγγέλματα (όπως ανθρακωρύχοι, κλωστοϋφαντουργοί , γεωργοί)
• Οι μολύνσεις
Συμπτώματα
Στα συμπτώματα και των δύο τύπων βρογχίτιδας περιλαμβάνονται:
• Δυσφορία στο στήθος
• Βήχας με φλέγματα – αν είναι πρασινοκίτρινα υποδεικνύουν βακτηριδιακή μόλυνση
• Καταπόνηση – καταβολή δυνάμεων
• Πυρετός – συνήθως χαμηλός
• Δύσπνοια που επιδεινώνεται με την έντονη ή λιγότερη έντονη δραστηριότητα
• Συριγμός (σφύριγμα που ακούγεται κατά την αναπνοή)
Ακόμα κι όταν η οξεία βρογχίτιδα έχει θεραπευτεί, μπορεί να αφήσει ένα ξηρό ενοχλητικό βήχα που επιμένει για αρκετές εβδομάδες.
Πρόσθετα συμπτώματα της χρόνιας βρογχίτιδας είναι:
• Οίδημα (πρήξιμο) των ποδιών
• Κυάνωση των χειλιών από ελλιπή οξυγόνωση
• Συχνές μολύνσεις του αναπνευστικού (όπως κρυολόγημα και γρίπη)
Σημάδια και εξετάσεις
Ο γιατρός θα σας ακροαστεί με το στηθοσκόπιο. Μπορεί να ακουστεί ρόγχος ή άλλοι ασυνήθιστοι ήχοι από τους πνεύμονες.
Στις εξετάσεις περιλαμβάνονται:
• Ακτινογραφία θώρακος
• Εξετάσεις λειτουργίας των πνευμόνων, που παρέχουν πληροφορίες χρήσιμες για τη διάγνωση και την πρόγνωση
• Η παλμική οξυμετρία μετρά την περιεκτικότητα του αίματος σε οξυγόνο. Αυτό το γρήγορο και ανώδυνο τεστ γίνεται με μια συσκευή που τοποθετείται στην άκρη του δακτύλου σας. Η εξέταση των αερίων αρτηριακού αίματος, είναι πιο ακριβής μέθοδος μέτρησης των τιμών του οξυγόνου και του διοξειδίου του άνθρακος αλλά γίνεται με βελόνα και είναι πιο επώδυνη.
• Δείγμα πτυέλων μπορεί να ληφθεί προκειμένου να ανιχνευθεί φλεγμονή ή βακτηριδιακή μόλυνση.
Θεραπεία
Δεν χρειάζεστε αντιβιοτικά για την οξεία βρογχίτιδα που οφείλεται σε ιό. Η μόλυνση θα φύγει μόνη της σε μια εβδομάδα. Πάρτε τα εξής μέτρα για πρόσκαιρη ανακούφιση:
• Μην καπνίζετε
• Πίνετε άφθονα υγρά
• Αναπαυθείτε
• Παίρνετε ασπιρίνη ή ακεταμινοφαίνη (Tylenol) αν έχετε πυρετό. ΜΗΝ δίνετε ασπιρίνη στα παιδιά.
• Χρησιμοποιείτε υγραντήρα ή ατμό στο μπάνιο
Αν τα συμπτώματα επιμένουν, ο γιατρός σας μπορεί να σας συστήσει εισπνοές για να ανοίξουν οι αεραγωγοί - αν παρουσιάζετε συριγμό. Αντιβιοτικά ο γιατρός θα σας χορηγήσει αν διαπιστώσει δευτερεύουσα βακτηριδιακή μόλυνση. Πάντως, γενικά τα αντιβιοτικά ούτε χρειάζονται ούτε προτείνονται.
Για κάθε τύπο βρογχίτιδας, το σημαντικότερο μέτρο που μπορείτε να λάβετε είναι να σταματήσετε το κάπνισμα. Αν η βρογχίτιδα αντιμετωπισθεί έγκαιρα, μπορείτε να προλάβετε τη βλάβη στους πνεύμονές σας.
Πρόγνωση
Στην περίπτωση της οξείας βρογχίτιδας, τα συμπτώματα συνήθως εξαφανίζονται σε 7-10 ημέρες αν δεν υπάρχει υποκείμενη ασθένεια των πνευμόνων. Ωστόσο, μπορεί να αφήσει ένα ξηρό βασανιστικό βήχα για αρκετούς μήνες.
Η πιθανότητα ανάκαμψης σε άτομα με προχωρημένη χρόνια βρογχίτιδα είναι πολύ μικρή. Η έγκαιρη διάγνωση και θεραπεία, σε συνδυασμό με τη διακοπή του καπνίσματος, βελτιώνει σημαντικά την πρόγνωση.
Επιπλοκές
Η οξεία ή χρόνια βρογχίτιδα μπορεί να εξελιχθεί σε πνευμονία. Αν πάσχετε από χρόνια βρογχίτιδα, έχετε περισσότερες πιθανότητες να αναπτύξετε αλλεπάλληλες μολύνσεις του αναπνευστικού. Επίσης μπορεί να παρουσιάσετε:
• Εμφύσημα
• Δεξιά καρδιακή ανεπάρκεια (cor pulmonale)
• Πνευμονική υπέρταση
Πότε να καλέσετε τον γιατρό σας
Καλέστε τον γιατρό σας αν:
• Έχετε βήχα τις περισσότερες μέρες ή έχετε βήχα που επανέρχεται τακτικά
• Βήχετε με αιμόπτυση
• Έχετε υψηλό πυρετό και ρίγη
• Έχετε χαμηλό πυρετό για περισσότερες από 3 ημέρες
• Βγάζετε παχιά πρασινωπά φλέγματα, ιδίως αν μυρίζουν άσχημα
• Έχετε δύσπνοια ή πόνο στο στήθος
• Πάσχετε από υποκείμενη χρόνια ασθένεια της καρδιάς ή των πνευμόνων
Πρόληψη
• ΜΗΝ καπνίζετε.
• Κάντε το αντιγριπικό εμβόλιο και το εμβόλιο για τον πνευμονιόκοκκο, κατά τις οδηγίες του γιατρού σας.
• Μειώστε την έκθεσή σας στην ατμοσφαιρική μόλυνση.
• Πλένετε τα χέρια σας (και τα χέρια των παιδιών σας) συχνά για να αποφύγετε την εξάπλωση των ιών και άλλες μολύνσεις.
Πλευρίτιδα
Ορισμός
Η πελυρίτιδα είναι η φλεγμονή του υπεζωκότα που οδηγεί σε θώρακος άλγος (συνήθως οξύ) κατά τη διάρκεια της αναπνοής ή του βήχα.
Εναλλακτικοί ορισμοί
Πλευρίτης, πλευριτικός θωρακικός πόνος.
Αίτια, συχνότητα και παράγοντες κινδύνου
Η πελυρίτιδα μπορεί να αναπτυχθεί όταν υπάρχει φλεγμονή στους πνεύμονες, η οποία οφείλεται σε λοιμώξεις όπως η πνευμονία ή η φυματίωση. Είναι συνήθως ένδειξη πνευμονικής φλεγμονής οφειλόμενη σε ιό. Στη φλεγμονή αυτή οφείλεται επίσης και το οξύ θωρακικό άλγος του πλευρίτη.
Μπορεί επίσης να συνοδεύει:
- Πνευμονοκονίαση από αμίαντο
- Ορισμένους τύπους καρκίνου
- Τραυματισμοί του θώρακα
- Πνευμονική εμβολή
- Ρευματικές παθήσεις
Συμπτώματα
Το κύριο σύμπτωμα του πλευρίτη είναι το θωρακικό άλγος. Ο πόνος συνήθως εμφανίζεται κατά τη διάρκεια μιας βαθιάς εισπνοής ή εκπνοής ή στο βήχα. Ορισμένοι αισθάνονται το άλγος στον ώμο.
Βαθιά αναπνοή, βήχας και θωρακικές κινήσεις επιτείνουν τον πόνο.
Ο πλευρίτης μπορεί να οδηγήσει σε πλευριτική συλλογή υγρού. Αυτό έχει ως αποτέλεσμα δυσκολία στην αναπνοή και να οδηγήσει στα ακόλουθα συμπτώματα:
- Κυανωτικό χρώμα δέρματος (κυάνωση)
- Βήχα
- Διακοπές αναπνοής
- Ταχύπνοια
Σημεία και παρά-κλινικές εξετάσεις
Κατά το πλευρίτη, ο υπεζωκότας αποκτά μια τραχύτητα. Σε κάθε αναπνοή, τα δύο πέταλα του υπεζωκότα τρίβονται και δημιουργείται ένας τραχύς θόρυβος, ο λεγόμενος «ήχος τριβής». Αυτός ο ήχος μπορεί να γίνει αισθητός ακροαστικά με τη χρήση στηθοσκοπίου από ειδικό ή απλά τοποθετώντας το αυτί στο θωρακικό τοίχωμα.Μπορούν να γίνουν οι ακόλουθες παρά-κλινικές εξετάσεις:
- Γενική αίματος
- Θωρακική παρακέντηση
- Υπέρηχος θώρακος
- Ακτινογραφία θώρακος
Θεραπεία
Με παρακέντηση από ειδικό, μπορεί να αφαιρεθεί υγρό από την πλευριτική κοιλότητα, το οποίο αποστέλλεται για εξέταση ύπαρξης σημείων φλεγμονής.
Η θεραπεία διαμορφώνεται με βάση την αιτία πρόκλησης του πλευρίτη. Οι βακτηριακές φλεγμονές αντιμετωπίζονται με αντιβιοτικά. Ωστόσο κάποιες από αυτές απαιτούν χειρουργικούς χειρισμούς για παροχέτευση όλης της ποσότητας του αντιδραστικού υγρού.
Συνήθως οι φλεγμονές οφειλόμενες σε ιούς, διατρέχουν την πορεία τους μέχρι την ίαση χωρίς φαρμακευτική αγωγή. Οι ασθενείς συνήθως αντιμετωπίζουν τον πόνο με ακεταμινοφένη ή αντιφλεγμωνώδη όπως την ιμπουπροφένη.
Πρόγνωση
Η ίαση εξαρτάται από την αιτία πρόκλησης του πλευρίτη.
Επιπλοκές
- Δυσκολίες στην αναπνοή
- Ατελεκτασία (σύμπτυξη πνευμόνων)
- Επιπλοκές από την αρχική νόσο
Επικοινωνία με οικογενειακό ιατρό
Επικοινωνήστε με τον οικογενειακό ιατρό σας αν έχετε συμπτώματα πλευρίτη. Αν έχετε δυσκολίες στην αναπνοή ή παρατηρήσετε κυάνωση του δέρματος σας, επισκεφθείτε άμεσα κάποιον ειδικό.
Πρόληψη
Η έγκαιρη θεραπεία της βακτηριακής αναπνευστικής φλεγμονής μπορεί να αποτρέψει του πλευρίτη.
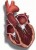
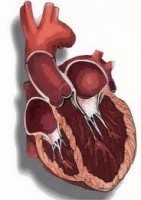
Ισχαιμική μυοκαρδιοπάθεια
Ορισμός
Ισχαιμική μυοκαρδιοπάθεια είναι ένας όρος που χρησιμοποιούν οι γιατροί για να περιγράψουν ασθενείς που πάσχουν από συμφορητική καρδιακή ανεπάρκεια λόγω στεφανιαίας νόσου.
‘Ισχαιμική’ σημαίνει ότι ένα όργανο (όπως η καρδιά) δεν αιματώνεται και δεν οξυγονώνεται επαρκώς.
Δείτε επίσης:
• Στεφανιαία νόσος
• Καρδιακή ανεπάρκεια
Εναλλακτικοί ορισμοί
Ισχαιμική καρδιοπάθεια, Μυοκαρδιοπάθεια – Ισχαιμική
Αιτίες, περιστατικά και παράγοντες κινδύνου
Η ισχαιμική μυοκαρδιοπάθεια επέρχεται όταν οι αρτηρίες που τροφοδοτούν με αίμα και οξυγόνο την καρδιά φράζουν. Αυτό μπορεί να οφείλεται σε συσσώρευση χοληστερόλης και άλλων ουσιών, που ονομάζεται (αθηρωματική) πλάκα, στις αρτηρίες που τροφοδοτούν τους μυϊκούς ιστούς της καρδιάς με οξυγόνο. Συν τω χρόνω, το μυοκάρδιο δεν λειτουργεί κανονικά κι έτσι η καρδιά δυσκολεύεται να λάβει και να στείλει αίμα.
Η ισχαιμική μυοκαρδιοπάθεια είναι κοινή αιτία της καρδιακής ανεπάρκειας. Οι ασθενείς με τη νόσο αυτή μπορεί να έχουν υποστεί κάποτε έμφραγμα, στηθάγχη ή ασταθή στηθάγχη. Ορισμένοι ασθενείς μπορεί να μην έχουν παρατηρήσει συμπτώματα προηγουμένως.
Η ισχαιμική μυοκαρδιοπάθεια είναι ο συνηθέστερος τύπος μυοκαρδιοπάθειας στις ΗΠΑ. Προσβάλλει περίπου 1 στους 100 ανθρώπους, συνήθως μεσήλικες και ηλικιωμένους.
Παράγοντες κινδύνου για την εμφάνιση της νόσου:
• Διαβήτης
• Υψηλή αρτηριακή πίεση
• Υψηλή χοληστερόλη
• Υψηλή σε λιπαρά διατροφή
• Παχυσαρκία
• Οικογενειακό ιστορικό εμφράγματος, στηθάγχης, ασταθούς στηθάγχης, αθηροσκλήρωσης ή άλλης ασθένειας της στεφανιαίας αρτηρίας
• Κάπνισμα
Συμπτώματα
Οι ασθενείς με ισχαιμική μυοκαρδιοπάθεια παρουσιάζουν συνήθως τα συμπτώματα της στηθάγχης ή της καρδιακής ανεπάρκειας.
Στα συμπτώματα της στηθάγχης περιλαμβάνονται:
• Πόνος στο στέρνο ή ελαφρώς αριστερά του. Ο πόνος εμφανίζεται σαν σφίξιμο, έντονη πίεση, βάρος ή πολύ έντονος πόνος. Ο πόνος μπορεί να διαχέεται στον λαιμό, το σαγόνι, την πλάτη, τον ώμο ή τον βραχίονα.
• Αίσθημα δυσπεψίας ή καούρας
• Ζαλάδα ή αδιαθεσία
• Ναυτία, εμετός και κρύος ιδρώτας
• Αίσθημα καρδιακών παλμών
• Δύσπνοια
• Ανεξήγητη κόπωση μετά από σωματική δραστηριότητα (κυρίως στις γυναίκες)
Τα συμπτώματα της καρδιακής ανεπάρκειας συνήθως αναπτύσσονται σταδιακά. Ωστόσο, μερικές φορές τα συμπτώματα εκδηλώνονται εντελώς ξαφνικά και είναι έντονα. Συνήθη συμπτώματα είναι:
• Δύσπνοια, ιδιαίτερα μετά από σωματική δραστηριότητα
• Δύσπνοια που εκδηλώνεται αφού ξαπλώσει κανείς για λίγο
• Βήχας
• Εξάντληση, αδυναμία, λιποθυμία
• Οίδημα της κοιλιακής χώρας (στους ενήλικες)
• Απώλεια όρεξης
• Οίδημα των κάτω άκρων (στους ενήλικες)
• Ο καρδιακός παλμός είναι ανώμαλος ή γρήγορος ή υπάρχει αίσθημα καρδιακών παλμών
Σημάδια και εξετάσεις
Η φυσική εξέταση μπορεί να είναι φυσιολογική ή μπορεί να αποκαλύψει σημάδια ρευστής συγκέντρωσης:
• ‘Κροταλίσματα’ στους πνεύμονες
• Αυξημένη πίεση στις φλέβες του λαιμού
• Διόγκωση του ήπατος
• Αφύσικους καρδιακούς ήχους
• Οίδημα των κάτω άκρων
Μπορεί να υπάρχουν και άλλα σημάδια καρδιακής ανεπάρκειας.
Η διάγνωση της νόσου αυτής επιτυγχάνεται μόνο αν μια εξέταση αποκαλύψει ότι η αντλητική λειτουργία της καρδιάς είναι υπερβολικά χαμηλή. Αυτό ονομάζεται μειωμένο κλάσμα εξώθησης. Φυσιολογικό κλάσμα εξώθησης θεωρείται μεταξύ 55-65%. Οι περισσότεροι ασθενείς με αυτή τη δυσλειτουργία παρουσιάζουν κλάσμα εξώθησης πολύ χαμηλότερο από αυτό.
Οι εξετάσεις που μετρούν το κλάσμα εξώθησης είναι:
• Ηλεκτροκαρδιογράφημα
• Ηχοκαρδιογράφημα
• Μαγνητική τομογραφία θώρακα
• Κοιλιογραφία με καρδιακό καθετηριασμό
Βιοψία της καρδιάς χρειάζεται σε σπάνιες περιπτώσεις για να αποκλειστούν άλλες διαταραχές.
Εργαστηριακά τεστ που μπορούν να χρησιμοποιηθούν για να αποκλειστούν άλλες διαταραχές και να αξιολογηθεί η κατάσταση της καρδιάς είναι:
• Χημικές εξετάσεις αίματος
• Καρδιακοί βιοχημικοί δείκτες (CK-MB τροπονίνη)
• Γενική εξέταση αίματος (CBC)
• Προφίλ στεφανιαίου κινδύνου
Θεραπεία
Στόχος της θεραπείας είναι να ανακουφίσει τα συμπτώματα και να αντιμετωπίσει την αιτία που προκαλεί τη νόσο. Αν τα συμπτώματα είναι έντονα, μπορεί να χρειαστεί να παραμείνετε στο νοσοκομείο.
Ο καρδιακός καθετηριασμός πραγματοποιείται για να διαπιστωθεί αν χρειάζεται να υποβληθείτε σε επέμβαση by-pass ή επέμβαση τοποθέτησης μπαλονιού (αγγειοπλαστική). Αυτές οι μέθοδοι μπορούν να βελτιώσουν τη ροή του αίματος προς το κατεστραμμένο ή αδύναμο μυοκάρδιο.
Η συνολική αντιμετώπιση των μυοκαρδιοπαθειών επικεντρώνεται στη θεραπεία της καρδιακής ανεπάρκειας.
Δείτε επίσης: Καρδιακή ανεπάρκεια
Φάρμακα και θεραπείες που μπορούν να χρησιμοποιηθούν είναι:
• Αναστολείς ΜΕΑ όπως η καπτοπρίλη, η λισινοπρίλη και η ραμιπρίλη
• Αποκλειστές των υποδοχέων αγγειοτασίνης (ΑRBs), όπως η λοσαρτάνη και η κανδεσαρτάνη
• Διουρητικά, συμπεριλαμβανομένων των θειαζιδών, διουρητικά της αγκύλης και καλιοσυντηρητικά διουρητικά
• Γλυκοσίδες της δακτυλίτιδας
• Β-αναστολείς όπως η καρβεδιλόλη και η μετοπρολόλη
• Φάρμακα που διαστέλλουν τα αιμοφόρα αγγεία (αγγειοδιασταλτικά)
Ορισμένα άτομα μπορεί να ωφεληθούν από τις εξής καρδιακές συσκευές:
• Μονό ή διπλό βηματοδότη θαλάμου
• Αμφικοιλιακό βηματοδότη
• Εμφυτεύσιμο καρδιομετατροπέα-απινιδωτή
• Συσκευή υποστήριξης αριστερής κοιλίας (LVAD)
Μια δίαιτα χαμηλή σε αλάτι συστήνεται για τους ενήλικες. Τα υγρά μπορεί να περιοριστούν σε ορισμένες περιπτώσεις. Συνήθως όμως, αν είστε σε θέση, μπορείτε να συνεχίσετε κανονικά τις δραστηριότητές σας.
Αν καπνίζετε ή πίνετε υπερβολικά, θα πρέπει να σταματήσετε να το κάνετε. Αυτές οι συνήθειες αυξάνουν την πίεση στην καρδιά.
Μπορεί να σας ζητηθεί να παρακολουθείτε το βάρος σας καθημερινά. Αύξηση βάρους κατά 1,5 περίπου κιλό σε διάστημα 1-2 ημερών μπορεί να σημαίνει ρευστή συγκέντρωση (στους ενήλικες).
Η μεταμόσχευση καρδιάς ενδεχομένως συνιστάται σε ασθενείς στους οποίους οι κλασικές θεραπείες έχουν αποτύχει και εξακολουθούν να έχουν έντονα συμπτώματα. Πρόσφατα, έχουν δημιουργηθεί εμφυτεύσιμες τεχνητές αντλίες καρδιάς. Ωστόσο, πολύ λίγοι είναι οι ασθενείς που μπορούν να υποβληθούν σε κάποια από αυτές τις προηγμένες θεραπείες.
Πρόγνωση
Πρόκειται για μια πολύ σοβαρή διαταραχή. Είναι μια χρόνια πάθηση που συνήθως επιδεινώνεται με τον χρόνο. Λοιμώξεις και άλλες καταστάσεις που στρεσάρουν το σώμα εξαιτίας άλλων παθήσεων μπορεί επίσης να επιδεινώσουν τα συμπτώματα.
Είναι πολύ σημαντικό να συζητήσετε την κατάστασή σας με τον γιατρό σας για να διασφαλίσετε τη μεγαλύτερη δυνατή βελτίωση. Μπορείτε να αντιμετωπίσετε τα συμπτώματα της καρδιακής ανεπάρκειας και της στηθάγχης με φάρμακα, αλλαγές στον τρόπο ζωής και αντιμετωπίζοντας τυχόν υποκείμενη διαταραχή.
Επιπλοκές
• Αρρυθμίες, συμπεριλαμβανομένων των θανατηφόρων αρρυθμιών
• Καρδιογενές σοκ
Επικοινωνήστε με τον γιατρό σας
Επισκεφθείτε τα Επείγοντα Περιστατικά ή καλέστε το 166 αν:
• Έχετε συμπτώματα ισχαιμικής μυοκαρδιοπάθειας
• Έχετε πόνο στο στήθος που δεν ανακουφίζεται με ανάπαυση ή με τη λήψη νιτρογλυκερίνης
Πρόληψη
Ο καλύτερος τρόπος για την πρόληψη της ισχαιμικής μυοκαρδιοπάθειας είναι να μην πάθει κανείς καρδιακή νόσο.
• Κόψτε το κάπνισμα
• Τρώτε υγιεινά
• Διατηρήστε ένα φυσιολογικό βάρος
• Γυμνάζεστε όσο το δυνατόν περισσότερο
• Αποφύγετε την υπερβολική κατανάλωση αλκοόλ
• Επισκέπτεστε τον γιατρό σας για έλεγχο της αρτηριακής πίεσης, της χοληστερόλης και του διαβήτη
Οισοφαγίτιδα
Ορισμός
Η οισοφαγίτιδα αποτελεί γενικό όρο για οποιαδήποτε μορφή φλεγμονής του οισοφάγου, του σωλήνα που οδηγεί από τη στοματική κοιλότητα στο στόμαχο.
Εναλλακτικές ονομασίες
Φλεγμονή του οισοφάγου
Αίτια, επίπτωση, και παράγοντες κινδύνου
Οισοφαγίτιδα προκαλείται συχνά από την ανάρροια του όξινου περιεχομένου του στομάχου προς τον οισοφάγο, κατάσταση που ονομάζεται γαστροοισοφαγική παλινδρόμηση. Μια αυτοάνοση διαταραχή που ονομάζεται ηωσινοφιλική οισοφαγίτιδα επιφέρει, επίσης, ανάλογα προβλήματα.
• Οι ακόλουθες καταστάσεις αυξάνουν τον κίνδυνο οισοφαγίτιδας:
• οι συχνοί έμετοι
• φάρμακα όπως η ασπιρίνη, η ιβουπροφένη, το κάλιο, η αλενδρονάτη, η τετρακυκλίνη, και η δοξυκυκλίνη
• τα συμπληρώματα βιταμίνης C
• εγχείρηση ή ακτινοβολία στο θώρακα (για παράδειγμα, ακτινοθεραπεία καρκίνου του πνεύμονα)
Ασθενείς με εξασθενημένο ανοσοποιητικό σύστημα λόγω HIV λοίμωξης ή λήψης ορισμένων φαρμάκων (όπως τα κορτικοστεροειδή), ενδέχεται να αναπτύξουν λοιμώξεις που οδηγούν σε οισοφαγίτιδα.
Η οισοφαγίτιδα μπορεί να οφείλεται σε λοίμωξη από μύκητες (ιδιαίτερα Candida), ή ιούς, όπως τον ιό του απλού έρπητα ή τον κυτταρομεγαλοϊό.
Συμπτώματα
Η λοίμωξη ή ο ερεθισμός μπορεί να προκαλέσει φλεγμονή των ιστών και σε ορισμένες περιπτώσεις το σχηματισμό εξελκώσεων στο βλεννογόνο του οισοφάγου.
Στα συμπτώματα περιλαμβάνονται:
• δυσφαγία
• οδυνοφαγία
• οπισθοστερνικό αίσθημα καύσου (λόγω ανάρροιας του όξινου περιεχομένου του στομάχου)
• στοματικές βλάβες (ερπητική λοίμωξη)
Σημεία και διαγνωστικές εξετάσεις
Ο ιατρός μπορεί να διενεργήσει τις ακόλουθες εξετάσεις:
• ενδοσκόπηση
• ακτινοσκόπηση του ανώτερου γαστρεντερικού συστήματος με βάριο
• βιοψία
Θεραπευτική αντιμετώπιση
Η θεραπευτική αντιμετώπιση εξαρτάται από την εκάστοτε ειδική αιτία της οισοφαγίτιδας. Η νόσος από γαστροοισοφαγική παλινδρόμηση ενδέχεται να απαιτεί τη χορήγηση αντιόξινων ή φαρμάκων που μειώνουν τη γαστρική έκκριση οξέος. Οι ενδεχόμενες λοιμώξεις θα χρειαστούν τη λήψη αντιβιοτικών.
Πορεία – πρόγνωση
Οι διαταραχές που προκαλούν οισοφαγίτιδα συνήθως ανταποκρίνονται στη θεραπευτική αγωγή.
Επιπλοκές
Αν δεν αντιμετωπισθεί κατάλληλα, η οισοφαγίτιδα μπορεί να επιφέρει ουλοποίηση του οισοφάγου και σοβαρή δυσφαγία, σε βαθμό που ο ασθενής να υποσιτίζεται ή να αφυδατωθεί. Η ουλοποίηση αυτή, μπορεί να οδηγήσει σε στένωση του οισοφάγου, με συνέπεια οι τροφές ή τα φάρμακα να αδυνατούν να προωθηθούν προς το στόμαχο.
Μια κατάσταση που ονομάζεται οισοφάγος Barrett ενδέχεται να αναπτυχθεί μετά από χρόνια γαστροοισοφαγική παλινδρόμηση. Σπάνια, ο οισοφάγος Barrett μπορεί να εξελιχθεί σε καρκίνο του οισοφάγου.
Πότε να επικοινωνήσετε με τον ιατρό σας;
Επικοινωνήστε με τον ιατρό σας αν έχετε συμπτώματα οισοφαγίτιδας.
Εγκεφαλίτιδα
Ορισμός
Η εγκεφαλίτιδα είναι φλεγμονή του εγκεφάλου, που οφείλεται συνήθως σε λοιμώξεις.
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Η εγκεφαλίτιδα προκαλείται συχνά από ιογενή λοίμωξη. Υπεύθυνοι μπορεί να είναι διάφοροι τύποι ιών. Η έκθεση στους ιούς μπορεί να συμβεί:
- Εισπνέοντας αιωρούμενα σταγονίδια στον χώρο ασθενούς
- Από μολυσμένη τροφή ή ποτό
- Από δάγκωμα εντόμου
- Από δερματική επαφή
Στις αστικές περιοχές, συνηθέστεροι είναι οι εντεροϊοί, όπως:
- κοξάκι
- ιός ηχούς (echovirus)
- ιός πολιομυελίτιδας
Ποιος άλλος ιός μπορεί να προκαλέσει ιογενή εγκεφαλίτιδα:
- Αδενοϊός
- Κυτταρομεγαλοϊός
- Ιός εγκεφαλίτιδας ιπποειδών
- Ιός Epstein-Barr
- Ιός απλού έρπητα
- Ιλαρά
- Παρωτίτιδα (μαγουλάδες)
- Λύσσα
- Ερυθρά
- Ανεμοβλογιά
- Ιός του Δυτικού Νείλου
- Στρογγυλοί σκώληκες
- Κυστικέρκωση
- Τοξόπλασμα
Αν και οι περισσότεροι τύποι εγκεφαλίτιδας οφείλονται σε ιούς, η ασθένεια μπορεί επίσης να προκληθεί από νόσους που οφείλονται σε βακτηρίδια, όπως:
- Νόσος του Lyme
- Σύφιλη
- Φυματίωση
Σε εξαιρετικά σπάνιες περιπτώσεις, μπορεί να προκληθεί εγκεφαλίτιδα από αλλεργική αντίδραση σε εμβόλιο. Μια αυτοάνοση ασθένεια και οι συνέπειες του καρκίνου μπορούν επίσης να προκαλέσουν εγκεφαλίτιδα.
Συμπτώματα
Όταν ο ιός εισέλθει στην κυκλοφορία του αίματος, μπορεί να προκαλέσει φλεγμονή του εγκεφαλικού ιστού και της μεμβράνης που τον περιβάλλει. Λευκά αιμοσφαίρια εισβάλλουν στον εγκεφαλικό ιστό και προσπαθούν να καταπολεμήσουν τη λοίμωξη. Ο εγκεφαλικός ιστός πρήζεται (εγκεφαλικό οίδημα), γεγονός που μπορεί να οδηγήσει σε καταστροφή των νευρικών κυττάρων, να προκαλέσει εγκεφαλική αιμορραγία και εν τέλει βλάβη στον εγκέφαλο.
Στα συμπτώματα περιλαμβάνονται:
- Αδεξιότητα, αστάθεια στο βάδισμα
- Σύγχυση, απώλεια προσανατολισμού
- Υπνηλία
- Πυρετός
- Πονοκέφαλος
- Νευρικότητα ή έλλειψη ψυχραιμίας
- Φωτοφοβία
- Δυσκαμψία του αυχένα και της πλάτης (ορισμένες φορές)
- Εμετός
- Απώλεια των αισθήσεων, απουσία αντιδράσεων, νάρκη, κώμα
- Μυϊκή αδυναμία ή παράλυση
- Κρίσεις επιληψίας
- Αιφνίδια αλλαγή στις πνευματικές λειτουργίες
- Ελαττωμένο ενδιαφέρον για τις καθημερινές δραστηριότητες
- Υποτονική διάθεση, έλλειψη διάθεσης ή ανάρμοστη για την περίσταση διάθεση
- Εξασθενημένη κρίση
- Αδιαλλαξία, ακραίος εγωκεντρισμός, αναποφασιστικότητα ή κοινωνική αποστασιοποίηση
- Απώλεια μνήμης (αμνησία), εξασθενημένη βραχεία ή μακρά μνήμη
Ενδείξεις και εξετάσεις
- Ανώμαλα αντανακλαστικά
- Αυξανόμενη ενδοκρανιακή πίεση
- Πνευματική σύγχυση
- Στοματικά έλκη
- Μυϊκή αδυναμία
- Αυχενική ακαμψία
- Ενδείξεις σε άλλα όργανα, όπως το συκώτι και οι πνεύμονες
- Εξάνθημα
- Προβλήματα ομιλίας
Στις εξετάσεις περιλαμβάνονται:
- Μαγνητική τομογραφία εγκεφάλου
- Αξονική τομογραφία στο κεφάλι
- Καλλιέργεια εγκεφαλονωτιαίου υγρού , αίματος ή ούρων (ωστόσο, αυτή εξέταση σπάνια χρησιμεύει)
- Ηλεκτροεγκεφαλογράφημα
- Οσφυονωτιαία παρακέντηση και καλλιέργεια
- Εξετάσεις αντισωμάτων σε ιούς
- Εξετάσεις που εντοπίζουν και τις ελάχιστες ποσότητες DNA ιών (αντίδραση αλυσίδας πολυμεράσης)
Θεραπεία
Στόχος της θεραπείας είναι η υποστηρικτική φροντίδα του ασθενή (χρειάζεται ανάπαυση, σωστή τροφή και υγρά) ώστε να μπορέσει ο οργανισμός να καταπολεμήσει τη λοίμωξη και να υπάρξει ανακούφιση από τα συμπτώματα. Αναπροσανατολισμός και συναισθηματική υποστήριξη για ασθενείς με σύγχυση ή παραλήρημα μπορεί να βοηθήσουν.
Στα φάρμακα περιλαμβάνονται:
- Αντιϊκά φάρμακα, όπως η ακυκλοβίρη (Zovirax) και η φοσκαρνέτη (Foscavir) – για τη θεραπεία της εγκεφαλίτιδας από έρπη ή άλλες οξείες ιογενείς λοιμώξεις (ωστόσο, δεν υπάρχουν ειδικά αντιϊκά φάρμακα για την αντιμετώπιση της εγκεφαλίτιδας)
- Αντιβιοτικά – αν η λοίμωξη προκλήθηκε από συγκεκριμένα βακτηρίδια
- Αντιεπιληπτικά φάρμακα (όπως η φαινυτοΐνη) – για την πρόληψη των κρίσεων
- Στεροειδή (όπως η δεξαμεθαζόνη) – για τον περιορισμό του εγκεφαλικού οιδήματος (σε σπάνιες περιπτώσεις)
- Ηρεμιστικά – για την αντιμετώπιση της οξυθυμίας ή της νευρικότητας
- Ακεταμινοφαίνη – για τον πυρετό και τον πονοκέφαλο
Πρόγνωση
Η εξέλιξη ποικίλλει. Κάποιες περιπτώσεις είναι ήπιες και μικρής διάρκειας και το άτομο αναρρώνει πλήρως. Άλλες περιπτώσεις είναι σοβαρές και οδηγούν σε μόνιμες βλάβες ή ακόμα και στον θάνατο.
Η οξεία φάση συνήθως διαρκεί 1-2 εβδομάδες. Ο πυρετός και τα συμπτώματα είτε βαθμιαία είτε αιφνιδίως υποχωρούν. Ορισμένοι άνθρωποι χρειάζονται αρκετούς μήνες για να αναρρώσουν πλήρως.
Επιπλοκές
Στις σοβαρές περιπτώσεις εγκεφαλίτιδας μπορεί να προκληθεί μόνιμη βλάβη στον εγκέφαλο. Μπορεί να επηρεάσει:
- Την ακοή
- Τη μνήμη
- Τον μυϊκό έλεγχο
- Την αίσθηση
- Την ομιλία
- Την όραση
Πότε να καλέσετε τον γιατρό σας
Επισκεφθείτε τα επείγοντα περιστατικά του νοσοκομείου ή καλέστε το 166 σε περίπτωση που παρουσιαστούν:
- Αιφνίδιος πυρετός
- Άλλα συμπτώματα εγκεφαλίτιδας
Πρόληψη
Ιδιαίτερη προσοχή στα κουνούπια (το τσίμπημα του κουνουπιού μπορεί να μεταδώσει ιούς) μπορεί να μειώσει την πιθανότητα κάποιας λοίμωξης που μπορεί να οδηγήσει σε εγκεφαλίτιδα.
- Χρησιμοποιήστε εντομοαπωθητικό που περιέχει τη χημική ουσία DEET όταν βγαίνετε έξω (αλλά ποτέ προϊόντα που περιέχουν DEET σε νήπια κάτω των 2 μηνών)
- Απομακρύνετε οποιαδήποτε πηγή στάσιμου νερού (όπως παλιά λάστιχα, κονσέρβες, υδρορροές και ρηχές (παιδικές) πισίνες
- Προτιμάτε τα μακρυμάνικα πουκάμισα ή μπλούζες και τα μακριά παντελόνια όταν είστε έξω, ιδιαίτερα το βράδυ.
- Εμβολιάζετε τα ζώα κατά της εγκεφαλίτιδας που προκαλείται από τον ιό της λύσσας.
- Για ανθρώπους διατίθενται τα εξής εμβόλια:
προσβάλλει άτομα που μένουν σε ξενώνες ή στρατώνες
- Εμβόλιο για την ιλαρά
- Εμβόλιο για τον έρπη ζωστήρα
Καρκίνος πνεύμονος
Ορισμός
Ο καρκίνος του πνεύμονα, είναι ο καρκίνος που πρωτοεμφανίζεται στους πνεύμονες, τα δύο όργανα που εντοπίζονται στο θώρακα και βοηθούν τον οργανισμό να αναπνεύσει.
Οι πνεύμονες απαρτίζονται από τμήματα που ονομάζονται λοβία. Ο δεξιός πνεύμονας αποτελείται από τρία λοβία κι ο αριστερός από δύο, ούτως ώστε παραμένει χώρος για την καρδιά. Κατά την αναπνοή, ο αέρας εισέρχεται από τη μύτη και μέσω του αεραγωγού (τραχείας), φτάνει στους πνεύμονες, όπου διανέμεται μέσω των αγωγών, τους λεγόμενους βρόγχους. Οι περισσότερες περιπτώσεις καρκίνου του πνεύμονα, ξεκινούν από τα κύτταρα που βρίσκονται στο τοίχωμα αυτών των αγωγών.
Υπάρχουν δύο κύριοι τύποι καρκίνου του πνεύμονα:
- Ο μη μικροκυτταρικός καρκίνος του πνεύμονα (NSCLC), είναι ο πιο συχνός τύπος καρκίνος του πνεύμονα
- Ο μικροκυτταρικός καρκίνος του πνεύμονα που συνιστά το 20% σχεδόν των περιπτώσεων καρκίνου του πνεύμονα.
Εάν ο καρκίνος του πνεύμονα αποτελείται κι από τους δύο τύπους, τότε ονομάζεται αδιαφοροποίητος μικροκυτταρικός / μεγακυτταρικός καρκίνος.
Εάν ο καρκίνος πρωτοεμφανίστηκε σε άλλο όργανο του σώματος κι εκ’ των υστέρων στους πνεύμονες, τότε αναφερόμαστε σε μεταστατικό καρκίνο του πνεύμονα.
Εναλλακτικοί ορισμοί
Πνευμονικός καρκίνος
Αίτια, συχνότητα και παράγοντες κινδύνου
Ο καρκίνος του πνεύμονα είναι ο πιο νοσηρός τύπος καρκίνου, τόσο για τους άνδρες, όσο και για τις γυναίκες. Κάθε χρόνο σημειώνονται πολλοί περισσότεροι θάνατοι από καρκίνου του πνεύμονα, απ’ ότι του καρκίνου του μαστού, του ορθού-κόλου (παχέως εντέρου) και του προστάτη μαζί.
Ο καρκίνος του πνεύμονα είναι πιο συχνός σε άτομα μεγάλης ηλικίας. Σπάνια εμφανίζεται σε ηλικία κάτω των 45 ετών.
Το κάπνισμα αποτελεί την πρωταρχική αιτία εμφάνισής του.
Όσο πιο νέος/ α έχει ξεκινήσει κάποιος το κάπνισμα κι όσα περισσότερα τσιγάρα καπνίζει την ημέρα, τόσο αυξάνεται ο κίνδυνος ανάπτυξης της νόσου αυτής. Δεν υπάρχει εμπεριστατωμένη απόδειξη όσον αφορά ότι το κάπνισμα τσιγάρων με χαμηλής περιεκτικότητας πίσσας, μειώνει την πιθανότητα εμφάνισης του καρκίνου του πνεύμονα.
Παρ’ όλα αυτά, ο καρκίνος του πνεύμονα έχει εμφανιστεί και σε άτομα που δεν κάπνισαν ποτέ τους.
Το παθητικό κάπνισμα (η έκθεση μη-καπνιστών στον καπνό του τσιγάρου των καπνιστών) ενισχύει τον κίνδυνο ανάπτυξης του συγκεκριμένου καρκίνου. Σύμφωνα με την American Cancer Society, υπολογίζεται ότι 3.000 περίπου ενήλικες καπνιστές θα νοσήσουν και θα καταλήξουν ανά έτος από καρκίνου του πνεύμονα που σχετίζεται με το παθητικό κάπνισμα.
Τα κάτωθεν μπορούν επίσης να αυξήσουν τον κίνδυνο ανάπτυξης καρκίνου του πνεύμονα:
- Υψηλά επίπεδα ατμοσφαιρικής ρύπανσης
- Υψηλές περιεκτικότητα αρσενικού στο πόσιμο νερό
- Ο αμίαντος
- Οικογενειακό ιστορικό καρκίνου του πνεύμονα
- Ακτινοθεραπεία των πνευμόνων
- Η έκθεση σε καρκινογόνες χημικές ουσίες, όπως το ουράνιο, βηρύλλιο, χλωρίδιο βινιλίου, χρωμικό άλας νικελίου, παράγωγα από κάρβουνο, αέρια σιναπιού, χλωρομεθυλικούς αιθέρες, βενζίνη και ντίζελ εξατμίσεις.
Συμπτώματα
Ο καρκίνος του πνεύμονα σε πρώιμα στάδια μπορεί να μην προκαλέσει κανένα σύμπτωμα (ασυμπτωματικός). Πολλές φορές όμως, αποκαλύπτεται σε μια ακτινογραφία που έγινε για κάποιο άλλο λόγο.
Τα συμπτώματα είναι ανάλογα του συγκεκριμένου τύπου καρκίνου, γενικά όμως περιλαμβάνουν:
- Επίμονο βήχα
- Αιματηρά πτύελα
- Δύσπνοια
- Ραδιενεργό αέριο ραδόνιο
- Θωρακικό άλγος
- Ανορεξία
- Απώλεια σωματικού βάρους
- Αίσθημα κόπωσης
Πρόσθετα συμπτώματα που μπορούν να παρατηρηθούν στον καρκίνο του πνεύμονα είναι:
- Αδυναμία
- Δυσκολία στην κατάποσης τροφής
- Πληκτροδακτυλία
- Αρθραλγία
- Βράγχος (βραχνάδα φωνής) ή αλλαγές της φωνής
- Οίδημα προσώπου
- Παράλυση του προσωπικού νεύρου
- Βλεφαρόπτωση
- Οστικό άλγος ή ευαισθησία
Τα συμπτώματα αυτά μπορεί να σχετίζονται και με άλλες, λιγότερο σοβαρές καταστάσεις, επομένως θα ήταν σκόπιμο να μιλήσετε (στην περίπτωση που σας εμφανιστούν συμπτώματα) με τον οικογενειακό σας ιατρό.
Σημεία και παρα-κλινικές εξετάσεις
Ο οικογενειακός σας ιατρός θα σας υποβάλλει σε φυσική εξέταση κι ερωτήσεις σχετικές με το ιατρικό σας ιστορικό. Θα ερωτηθείτε για το αν καπνίζετε κι αν καπνίζετε, πόσο καιρό καπνίζετε.
Κατά την ακρόαση με στηθοσκόπιο του θώρακα, ο θεράπων ιατρός σας, ίσως να αναγνωρίσει την ύπαρξη υγρού πέριξ των πνευμόνων, γεγονός που αποτελεί ένδειξη (όχι απόδειξη ) ύπαρξης καρκίνου.
Οι εξετάσεις που διεξαχθούν να γίνουν περιλαμβάνουν:
- Ακτινογραφία θώρακος
- Κυτταρολογική εξέταση πτυέλων για ανάδειξη καρκινικών κυττάρων
- Γενικές εξετάσεις αίματος κι ο πλήρης βιοχημικός κι έλεγχος πηκτικότητας του αίματος
- Αξονική τομογραφία του θώρακα
- Μαγνητική τομογραφία του θώρακα
- Τομογραφία εκπομπής ποζιτρονίου
Σε κάποιες περιπτώσεις, ο θεράπων ιατρός, ίσως να χρειαστεί να προβεί σε αφαίρεση δείγματος πνευμονικού ιστού για μικροσκοπική εξέταση. Αυτό ονομάζεται βιοψία. Η βιοψία μπορεί να εκτελεστεί με τους ακόλουθους τρόπους:
- βρογχοσκόπηση συνδυασμένη με βιοψία (διαβρογχική βιοψία-διαδερμική βιοψία)
- βιοψία υπεζωκότα-εργαστηριακές εξετάσεις πλευριτικού υγρού
- βιοψία δια βελόνης (βιοψία με τη χρήση βελόνης υπό αξονικό τομογράφο)
- μεσοθωρακοσκόπηση με βιοψία
- ανοικτή βιοψία πνεύμονα
Θεραπεία
Η θεραπεία είναι ανάλογη του συγκεκριμένου τύπου καρκίνου του πνεύμονα. Κάθε τύπος έχει διαφορετικό θεραπευτικό σχήμα. Μπορεί να χρειαστεί χημειοθεραπεία, ακτινοβολία και χειρουργείο.
Βλ. τα σχετικά άρθρα με τον κάθε τύπο καρκίνου του πνεύμονα:
Μη-μικροκυτταρικός τύπος καρκίνου του πνεύμονα
Μικροκυτταρικός τύπος καρκίνου του πνεύμονα
Πρόγνωση
Η θετική πρόγνωση του κάθε ασθενούς, εξαρτάται από τα παρακάτω:
- τον τύπο του καρκίνου του πνεύμονα
- την ύπαρξη ή μη μεταστάσεων
- τη βιολογική ηλικία του ασθενή
- την καλή γενική κατάσταση του ασθενή
- θετική ή μη αντίδραση στη θεραπεία.
Όσο νωρίτερα γίνει η διάγνωση του καρκίνου, τόσο αυξάνουν οι πιθανότητες επιβίωσης. Ο καρκίνος του πνεύμονα είναι μια νοσηρή πάθηση. Σχεδόν το 60% των πασχόντων απεβιώνουν μέσα σε ένα χρόνο. Ωστόσο, υπάρχουν ασθενείς με πλήρη ίαση, που συνεχίζουν να ζουν για πολλά έτη.
Επιπλοκές
Ο καρκίνος μπορεί να εξαπλωθεί και σε άλλα σημεία του σώματος (μεταστάσεις). Η θεραπεία του καρκίνου μπορεί να προκαλέσει σοβαρές ανεπιθύμητες παρενέργειες.
Επικοινωνία με τον θεράπων ιατρό σας
Καλέστε τον ιατρό σας αν εμφανίσετε συμπτώματα καρκίνου του πνεύμονα (ιδίως αν καπνίζετε).
Πρόληψη
Σταματήστε το κάπνισμα αν είστε καπνιστής. Ποτέ δεν είναι αργά να σταματήσετε το κάπνισμα. Επίσης αποφύγετε το παθητικό κάπνισμα, την έκθεσή σας στον καπνό άλλων ατόμων από τσιγάρα, πούρα ή πίπες.
Μια διατροφή πλούσια σε φρούτα και λαχανικά, μπορεί να παίξει προληπτικό ρόλο σε κάποιες περιπτώσεις καρκίνου του πνεύμονα.
Καρκίνος Πνεύμονος - Μικροκυτταρικός
Ορισμός
Ο μικροκυτταρικός καρκίνος του πνεύμονα αποτελεί έναν τύπο καρκίνο του πνεύμονος με ταχεία ανάπτυξη. Η εξάπλωσή του είναι πολύ γρηγορότερη, απ’ ότι του μη – μικροκυτταρικού καρκίνου του πνεύμονα.
Υπάρχουν τρεις διαφορετικές κατηγορίες μικροκυτταρικού καρκίνου του πνεύμονα:
- Μικροκυτταρικό καρκίνωμα πνεύμονος (κλασικός)
- Συνδυασμός μικρο / μεγακυτταρικού καρκινώματος
- Συνδυασμός μικροκυτταρικού με πλακώδες καρκίνωμα ή αδενοκαρκίνωμα
Στην πλειοψηφία επικρατούν οι μικροκυτταρικοί τύποι καρκίνου του πνεύμονα της πρώτης κατηγορίας.
Εναλλακτικοί ορισμοί
Καρκίνος – του πνεύμονα – μικροκυτταρικός, μικροκυτταρικός καρκίνος του πνεύμονα
Δείτε επίσης
Αίτια, συχνότητα και παράγοντες κινδύνου
Το 15 % περίπου των περιπτώσεων καρκίνου του πνεύμονα, είναι μικροκυτταρικού τύπου. Παρατηρείται ελαφρώς συχνότερα στους άνδρες απ’ ότι στις γυναίκες.
Σχεδόν σε όλες τις περιπτώσεις μικροκυτταρικού καρκίνου του πνεύμονα, οι ασθενείς είναι καπνιστές. Σπάνια παρατηρείται η πάθηση σε άτομα που δεν κάπνισαν ποτέ.
Ο μικροκυτταρικός καρκίνος του πνεύμονα είναι η πιο επιθετική μορφή καρκίνου του πνεύμονα. Συνήθως πρωτοεμφανίζεται στους αεραγωγούς (βρόγχους) κεντρικά στο θώρακα. Παρόλο το μικρό αρχικό τους μέγεθος, τα καρκινικά κύτταρα, παρουσιάζουν ταχεία ανάπτυξη, δημιουργώντας ευμεγέθη όγκους. Οι όγκοι αυτοί με τη σειρά τους, εξαπλώνονται ταχύτατα (μετάσταση) σε άλλα σημεία του σώματος, περιλαμβάνοντας τον εγκέφαλο, το ήπαρ και τα οστά.
Συμπτώματα
- Αιματηρά πτύελα (φλέγμα)
- Θωρακικό άλγος
- Βήχας
- Ανορεξία
- Διακοπές στην αναπνοή
- Απώλεια σωματικού βάρους
- Συριγμός (συρίττουσα αναπνοή)
Άλλα συμπτώματα που πιθανόν να εμφανιστούν στην πάθηση αυτή είναι:
- Οίδημα προσώπου
- Πυρετός
- Διαταραχές ή αλλαγές στη χροιά της φωνής
- Δυσκολίες κατάποσης
- Αδυναμία
Σημεία και παρα-κλινικές εξετάσεις
Ο ιατρός σας θα προβεί σε φυσική εξέταση και στη λήψη ατομικού σας ιστορικού. Θα ερωτηθείτε για το αν καπνίζετε, κι αν καπνίζετε, για την ποσότητα και τη χρονική διάρκεια αυτού.
Κατά την ακρόαση των πνευμόνων με στηθοσκόπιο, ο ιατρός, μπορεί να αντιληφθεί την ύπαρξη υγρού στην περιφέρειά τους ή ζώνες τμηματικής ατελεκτασίας. Καθένα από αυτά τα ευρήματα μπορούν να αποτελούν ένδειξη (όχι απόδειξη) καρκίνου του πνεύμονα.
Ο μικροκυτταικός καρκίνος του πνεύμονα, ωστόσο ήδη βρίσκεται σε μεταστατικό στάδιο, συνήθως όταν τίθεται η αγωγή του.
Μπορούν να διεξαχθούν οι ακόλουθες εξετάσεις:
- Σπινθηρογράφημα οστών
- Ακτινογραφία θώρακος
- Πλήρη αρίθμηση αίματος (CBC)
- Αξονική τομογραφία
- Εξετάσεις ηπατικής λειτουργίας
- Μαγνητική τομογραφία
- Τομογραφία με εκπομπή ποζιτρονίων (PET)
- Εξέταση πτυέλων (κυτταρολογική ανίχνευση καρκινικών κυττάρων)
- Θωρακοκέντηση (αφαίρεση υγρού από τη θωρακική κοιλότητα πέριξ των πνευμόνων)
Σε κάποιες περιπτώσεις, ο ιατρός, ίσως χρειαστεί να προβεί σε λήψη δείγματος ιστού από το πνευμονικό παρέγχυμα, προκειμένου να γίνει σε αυτό μικροσκοπική εξέταση. Αυτό ονομάζεται βιοψία. Κάτι τέτοιο μπορεί να διεξαχθεί με διάφορες τεχνικές:
- Βρογχοσκόπηση συνδυασμένη με βιοψία
- Βιοψία δια βελόνης υπό καθοδήγηση από αξονικό τομογράφο
- Ενδοσκοπικό υπερηχογράφημα με παράλληλη βιοψία
- Μεσοθωρακοσκόπηση με παράλληλη βιοψία
- Ανοικτή βιοψία πνεύμονος
- Εργαστηριακές εξετάσεις πλευριτικού υγρού - πλευριτική βιοψία
Συνήθως στην περίπτωση που η βιοψία αποβεί θετική για καρκίνο, διεξάγονται κι άλλες ακτινοσκοπικές εξετάσεις, προς σταδιοποίηση πλέον του καρκίνου. Πάρα τα’ ταύτα, το παραδοσιακό σύστημα σταδιοποίησης που χρησιμοποιεί νούμερα προκειμένου να χαρακτηρίσει το στάδιο του καρκίνου, δε βρίσκει εφαρμογή σε ασθενείς με μικροκυτταρικό καρκίνο του πνεύμονα. Αντιθέτως ο μικροκυτταρικός καρκίνος του πνεύμονα σταδιοποιείται ως εξής:
- Περιορισμένος (ο καρκίνος εντοπίζεται μόνο στο θώρακα κι αντιμετωπίζεται με ακτινοθεραπεία)
- Εκτεταμένος (ο καρκίνος έχει εξαπλωθεί κι εκτός θώρακα).
Η πλειοψηφία των περιπτώσεων βρίσκεται ήδη σε εκτεταμένα στάδια.
Θεραπεία
Ακριβώς επειδή ο μικροκυτταρικός καρκίνος του πνεύμοναC παρουσιάζει ταχύτατη εξάπλωση στο λοιπό σώμα, η θεραπευτική αγωγή οφείλει να περιλαμβάνει καρκινοτοξικά σκευάσματα (χημειοθεραπεία) είτε per os (δια του στόματος) είτε ενδοφλέβια.
- Η χημειοθεραπεία μπορεί να συνδυαστεί με ακτινοθεραπεία των πνευμόνων σε ασθενείς με περιορισμένη νόσο
Ακριβώς επειδή ο μικροκυτταρικός καρκίνος του πνεύμονα έχει ήδη σημειώσει μεταστατικό χαρακτήρα μέχρι τη διάγνωσή του, η χειρουργική επέμβαση δεν έχει να προσφέρει πολλά. Κάτι τέτοιο θα μπορούσε να ληφθεί υπ’ όψιν μονάχα στην περίπτωση μονήρους όγκου, δίχως μεταστάσεις, με συμπληρωματική χημειοθεραπεία ή ακτινοθεραπεία στο τέλος.
Ο συνδυασμός χημειοθεραπείας κι ακτινοθεραπείας, εφαρμόζονται ως θεραπευτικό σχήμα σε ασθενείς με εκτεταμένο SCLC, μολονότι επιτυγχάνει ανακούφιση των συμπτωμάτων κι όχι ουσιαστική ίαση της νόσου.
Αρκετά συχνά ο μικροκυτταρικός καρκίνος του πνεύμονα, ενώ ήδη έχει αναπτύξει εγκεφαλικές μεταστάσεις, δε σημειώνονται συμπτώματα ή άλλα σημεία καρκίνου του εγκεφάλου, με αποτέλεσμα η ακτινοθεραπεία του εγκεφάλου να εφαρμόζεται σε ασθενείς, ακόμη και με μικρό μέγεθος καρκίνου ή σε ασθενείς με θετική αντίδραση στην πρώτη συνεδρία χημειοθεραπείας. Η μέθοδος αυτή ονομάζεται προφυλακτική κρανιακή ακτινοβολία (PCI).
Πρόγνωση
Η θετική έκβαση της πορείας του ασθενούς, εξαρτάται από την επέκταση του καρκίνου του πνεύμονα.
Δίχως θεραπεία, ο μέσος όρος επιβίωσης κυμαίνεται από 2 έως 4 μήνες. Με θεραπευτική αγωγή, το προσδόκιμο επιβίωσης ανέρχεται σε 6 ως 12 μήνες< σε ασθενείς με εκτεταμένη νόσο. Σχεδόν το 10 % των ασθενών με περιορισμένο καρκίνο του πνεύμονα δε θα εμφανίσουν κάποια ένδειξη καρκίνου για τουλάχιστον 2 έτη.
Αυτός ο τύπος καρκίνου είναι υπερβολικά νοσηρός. Μόνον το 6 % των ασθενών που πάσχουν από αυτόν, βρίσκονται εν ζωή, 5 χρόνια μετά τη διάγνωσή τους.
Επιπλοκές
- Μεταστάσεις σε άλλα σημεία του σώματος
- Παρενέργειες της χειρουργικής παρέμβασης, της χημειοΨεραπείας ή τΗς ακτινοθεραπείας.
Επικοινωνία με τον οικογενειακό σας ιατρό
Καλέστε τον Ιατρό σας αν παρουσιάσετε συμπτώματα καρκίνου του πνεύμονα (ιδίως αν είστε καπνιστής).
Πρόληψη
Εάν καπνίζετε, σταματήστε το. Ποτέ δεν είναι αργά να το σταματήσετε. Επί πρόσθετα, αποφύγετε το παθητικό κάπνισμα.
Η τακτική ακτινοσκόπηση για καρκίνο του πνεύμονα, δε συνίσταται. Παρά το μεγάλο αριθμό μελετών επί του θέματος, οι ειδικοί αποφάνθηκαν ότι, στη φάση αυτή τουλάχιστον μία ακτινοσκόπηση δεν έχει κάτι να προσφέρει στην αύξηση της πιθανότητας ίασης κάποιου ασθενούς.
Αναφυλαξία
Ορισμός
Η αναφυλαξία είναι μια νοσηρή / απειλητική για τη ζωή μορφή αλλεργικής αντίδρασης.
Εναλλακτικές Ονομασίες
Αναφυλακτική αντίδραση, Αναφυλακτικό σοκ, σοκ αναφυλακτικό,αλλεργική αντίδραση.
Αίτια, συχνότητα και παράγοντες κινδύνου
Η αναφυλαξία είναι μια οξεία αλλεργική αντίδραση που επηρεάζει στο σύνολό του το σώμα. Μετά την έκθεση σε μια ουσία, όπως το δηλητήριο του κεντριού της μέλισσας, το ανθρώπινο ανοσοποιητικό σύστημα καθίσταται ευαίσθητο στο συγκεκριμένο αλλεργιογόνο. Εξαιτίας αυτού, μία επόμενη έκθεση μπορεί να προκαλέσει αλλεργική αντίδραση. Η αντίδραση αυτή θα είναι αιφνίδια, οξεία και θα επηρεάσει όλο το σώμα.
Ιστοί σε διάφορα σημεία του σώματος απελευθερώνουν ισταμίνη και άλλες ουσίες. Αυτό προκαλεί στένωση των αεραγωγών κι αποτελεί τον πρόδρομο για τα υπόλοιπα συμπτώματα.
Μερικά φάρμακα (πολυμυξίνη, μορφίνη, χρωστικές βαφές που χρησιμοποιούνται για τη λήψη ακτινογραφιών, κι άλλα) μπορεί να προκαλέσουν αντιδράσεις παρόμοιες με αυτές της αναφυλακτοειδής αντίδρασης κατά την πρώτη επαφή με ένα άτομο. Αυτό συνήθως οφείλεται σε μια τοξική αντίδραση, σε αντίθεση με την αντίδραση του ανοσοποιητικού συστήματος που προκαλείτε στην «αληθή» αναφυλαξία.
Παρόλα αυτά, τόσο τα συμπτώματα όσο και οι επιπλοκές που εγκυμονούν εάν δεν υπάρξει θεραπευτική αγωγή, όπως και η θεραπευτική αγωγή αυτή καθ΄ αυτή, είναι κοινά για τις δύο περιπτώσεις.
Η αναφυλαξία μπορεί να είναι προκληθεί ως αντίδραση σε κάποιο αλλεργιογόνο.
Οι πιο συχνές αιτίες αναφυλαξίας είναι:
- Φαρμακευτικές / φαρμακογενείς αλλεργίες
- Τροφικές αλλεργίες
- Δήγματα ( τσιμπήματα) εντόμων
Η γύρη και τα άλλα εισπνεόμενα αλλεργιογόνα σπάνια προκαλούν αναφυλαξία. Μερικοί άνθρωποι μπορεί να αναπτύξουν αναφυλακτική αντίδραση χωρίς κάποια συγκεκριμένη αιτία.
Η αναφυλαξία εμφανίζεται σπάνια. Παρόλα αυτά, είναι μια πάθηση που μπορεί να θέσει σε κίνδυνο την ανθρώπινη ζωή και να παρουσιαστεί ανά πάσα στιγμή. Στους παράγοντες κινδύνου περιλαμβάνονται όλες οι αλλεργιογόνες ουσίες που έχουν προκαλέσει αλλεργική αντίδραση στο παρελθόν.
Συμπτώματα
Τα συμπτώματα αναπτύσσονται ραγδαία, συνήθως εντός λίγων δευτερολέπτων ή λεπτών. Μπορεί να παρατηρηθούν τα ακόλουθα:
- Πόνοι ή κράμπες στην κοιλιακή χώρα
- Ανωμαλίες / διαταραχές στην ακουστική χροιά της αναπνοής (ήχος υψηλού τόνου)
- Άγχος
- Σύγχυση
- Βήχα
- Διάρροια
- Δυσκολία στην αναπνοή / δύσπνοια
- Λιποθυμικές τάσεις, ελαφρά ή έντονη ζάλη
- Ρινική συμφόρηση
- Ερυθρά εξανθήματα, κνησμό (φαγούρα)
- Ναυτία, τάση εμετού
- Αίσθηση των παλμών της καρδιάς
- Ερυθρότητα του δέρματος
- Δυσκολία στην ομιλία
- Συριγμός (σφύριγμα της αναπνοής)
Σημεία και παρα-κλινικές εξετάσεις
Στα σημεία περιλαμβάνονται:
- Ανωμαλία καρδιακού ρυθμού / αρρυθμία
- Συγκέντρωση υγρού στους πνεύμονες (πνευμονικό οίδημα)
- Ερυθρά εξανθήματα
- Χαμηλή αρτηριακή πίεση
- Πνευματική σύγχυση
- Αύξηση της ταχύτητας των παλμών / ταχυπαλμία
- Κυανή απόχρωση του δέρματος (κυάνωση) εξαιτίας της έλλειψης οξυγόνου ή ωχρότητα εξαιτίας του σοκ
- Οίδημα (αγγειοοίδημα του φάρυγγα που μπορεί να οδηγήσει και σε απόφραξη των αεραγωγών
- Οίδημα στα μάτια ή στο πρόσωπο
- Αίσθηση αδυναμίας
- Συριγμός
Ο θεράπων ιατρός σας θα προβεί στις απαραίτητες εξετάσεις, προκειμένου να προσδιορισθεί το συγκεκριμένο αλλεργιογόνο (εάν δεν είναι εμφανές) που προκαλεί την αναφυλακτική αντίδραση, αφότου χορηγηθεί η κατάλληλη θεραπευτική αγωγή.
Θεραπεία
Η αναφυλαξία είναι μια επείγουσα κατάσταση που χρήζει άμεση ιατρική βοήθεια. Καλέστε αμέσως το ΕΚΑΒ στο 166.
Εάν υποπτεύεστε πως τα συμπτώματα οφείλονται σε αναφυλακτική αντίδραση, ελέγξτε τις ζωτικές λειτουργίες: αεραγωγούς, αναπνοή και σφυγμοί.
Εάν κριθεί απαραίτητο, μπορείτε να καταφύγετε σε τεχνητή αναπνοή. Άτομα που έχουν ιστορικό οξέων αλλεργικών αντιδράσεων θα πρέπει να έχουν πάντα μαζί τους ένα Epi-Pen ή κάποιο αντίστοιχο αντί-αλλεργικό κιτ και θα πρέπει -αν χρειαστεί- να του παρασχεθεί η κατάλληλη βοήθεια.
Στην περίπτωση απόφραξης των αεραγωγών, ο τραυματιοφορέας ή ο ιατρός ενδέχεται να τοποθετήσει έναν σωλήνα μέσω της μύτης ή του στόματος στις αναπνευστικές οδούς (ενδοτραχειακή διασωλήνωση) ή να πραγματοποιήσει επείγουσα χειρουργική επέμβαση ώστε να τοποθετήσει σωλήνα απ’ ευθείας στην τραχεία (τραχειοτομή / κρικοθυρεκτομή).
Θα πρέπει άμεσα να χορηγηθεί επινεφρίνη, μέσω ένεσης στο μύ του μηρού, καθώς συμβάλει στην απελευθέρωση των αναπνευστικών οδών κι αυξάνει την αρτηριακή πίεση συστέλλοντας τα αιμοφόρα αγγεία.
Η αγωγή κατά του αλλεργικού σοκ περιλαμβάνει την χορήγηση υγρών ενδοφλέβια, καθώς και φάρμακα που ενισχύουν την καρδιακή λειτουργία και το κυκλοφοριακό σύστημα.
Ο ασθενής μπορεί να λάβει αντιισταμινικά, όπως η διφαινυδραμίνη, και κορτικοστεροειδή, όπως η πρεδνιζόνη, για την περαιτέρω ανακούφιση των συμπτωμάτων (πάντα αφού έχουν ληφθεί όλες οι απαραίτητες ενέργειες για την αποφυγή του κινδύνου απώλειας ζωής και η χορήγηση επινεφρίνης).
Πρόγνωση
Η αναφυλαξία είναι μια οξεία διαταραχή που μπορεί να αποβεί μοιραία αν ο ασθενής δε λάβει έγκαιρα θεραπευτική αγωγή. Συνήθως τα συμπτώματα εμφανίζουν σαφή βελτίωση εάν αντιμετωπιστούν σωστά, γεγονός που καθιστά την ταχεία αντιμετώπιση ακόμα πιο σημαντική.
Επιπλοκές
- Απόφραξη των αεραγωγών / των αναπνευστικών οδών
- Καρδιακή ανακοπή (έλλειψη καρδιακού παλμού)
- Αναπνευστική ανακοπή (έλλειψη αναπνοής)
- Σοκ
Επικοινωνία με τον ιατρό σας
Καλέστε το 166 εάν παρουσιάσετε συμπτώματα οξείας αναφυλαξίας. Εάν είστε μαζί με κάποιο άλλο άτομο, ζητήστε να σας μεταφέρουν στο πλησιέστερο εφημερεύον νοσοκομείο.
Πρόληψη
Αποφεύγετε γνωστά αλλεργιογόνα. Εάν κάποιος αναπτύξει συμπτώματα αλλεργικής αντίδρασης θα πρέπει να παρακολουθηθεί. Σε περιπτώσεις ήπιων συμπτωμάτων, η παρακολούθηση μπορεί να γίνει κατ’ οίκον.
Περιστασιακά, άνθρωποι που έχουν ιστορικό φαρμακογενών αλλεργιών
μπορούν να λάβουν τη φαρμακευτική αγωγή στην οποία εμφανίζουν αλλεργική αντιδράση, αρκεί να έχουν ήδη λάβει κορτικοστεροειδή (πρεδνιζόνη) και αντιισταμινικά (διφαινυδραμίνη).
Άτομα με ιστορικό αλλεργικών αντιδράσεων σε δήγματα εντόμων θα πρέπει να φέρουν μαζί τους κιτ εκτάκτων αναγκών που θα εμπεριέχει επινεφρίνη σε ενέσιμη μορφή και μασώμενα αντιισταμινικά. Επίσης, θα πρέπει να φορούν ταυτότητα δηλώνοντας την αλλεργική τους αντίδραση, σε μορφή περιδαιρίου ή περιχειριδίου.
Πλευριτικό έγχυμα
Πλευριτικό έγχυμα - Πλευριτική συλλογή υγρού
Ορισμός
Η πλευριτική συλλογή υγρού είναι η συσσώρευση υγρού στο μεσοδιάστημα / κοιλότητα μεταξύ των δύο πετάλων του υπεζωκότα.
Εναλλακτικοί ορισμοί
Θωρακικό υγρό, Πνευμονικό υγρό, Πλευριτικό υγρό.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Ο οργανισμός υπό φυσιολογικές συνθήκες, παράγει μικρή ποσότητα πλευριτικού υγρού, με στόχο την εξασφάλιση της λίπανσης και της ολισθηρότητας των δύο πετάλων του υπεζωκότα, του τοιχωματικού / θωρακικού πετάλου και του πνευμονικού πετάλου. Η πλευριτική συλλογή υγρού αποτελεί μια παθολογική, εκσεσημασμένη συλλογή υγρού στην κοιλότητα αυτή.
Υπάρχουν δύο διαφορετικοί τύποι υγρού του υπεζωκότα:
- Το διϊδρωματικό πλευριτικό υγρό επισυμβαίνει κατά την έκχυση υγρού στην υπεζωκοτική κοιλότητα, γεγονός που οφείλεται σε αυξημένη φλεβική πίεση ή υπολευκωματιναιμία των αιμοφόρων αγγείων. Η πιο συχνή αιτία διιδρώματος είναι η καρδιακή ανεπάρκεια.
- Το εξιδρωματικό πλευριτικό υγρό οφείλεται συνήθως σε αυξημένη διαβατότητα των υποεπιθηλακών τριχοειδών του υπεζωκότα, λόγω φλεγμονής (ερεθισμού και οιδήματος). Τα κυριότερα αίτια εξιδρώματος του υπεζωκότα οφείλονται σε πνευμονική νόσο, όπως: νεοπλάσματα, πνευμονικές λοιμώξεις (φυματίωση, πνευμονίες), φαρμακογενής παρενέργειες κι ασβέστωση (αμιάντωση).
Συμπτώματα
- Οξύ θωρακικό άλγος, που συνήθως επιδεινώνεται με το βήχα ή βαθιές αναπνοές
- Βήχας
- Πυρετό
- Λόξυγγας
- Ταχύπνοια
- Δυσκολίες αναπνοής
Σε κάποιες περιπτώσεις δεν εμφανίζεται κανένα συμπτώματα.
Σημεία κι εξετάσεις
Κατά τη διεξαγωγή μιας φυσικής εξέτασης, ο ιατρός θα προβεί σε ακρόαση, με τη βοήθεια στηθοσκοπίου, των αναπνευστικών ψιθυρισμάτων και σε επίκρουση των θωρακικού κλωβού για εντόπιση πιθανής αμβλύτητας.
Οι παρακάτω εξετάσεις ίσως αποβούν διαγνωστικές:
- Ακτινογραφία θώρακος
- Ανάλυση πλευριτικού υγρού (εξέταση του υγρού υπό μικροσκόπιο για ανεύρεση βακτηριδίων, ποσοτικό προσδιορισμό πρωτεϊνών και παρουσία καρκινικών κυττάρων)
- Θωρακοπαρακέντηση (δείγμα υγρού αφαιρείται δια βελόνης που εισάγεται σε μεσοπλευριτικό διάστημα)
- Αξονική τομογραφία θώρακος
- Υπέρηχος θώρακος
Θεραπεία
Η θεραπευτική αγωγή αποσκοπεί σε αφαίρεση του υγρού, προλαμβάνοντας παράλληλα την επανασυσσώρευσή του ή σε αντιμετώπιση της υποκείμενης αιτίας πρόκλησής του.
Η θωρακοπαρακέντηση, με θεραπευτικό σκοπό, εκτελείται στην περίπτωση μεγάλων ποσοτήτων συλλογής υγρού που προκαλούν πίεση, δυσκολία στην αναπνοή ή άλλες αναπνευστικές διαταραχές, όπως υποξυγοναιμίας. Η αφαίρεση υγρού επιτρέπει την πνευμονική έκπτωση και την ευχέρεια συνεπώς, στην αναπνοή. Η αντιμετώπιση της υποκείμενης αιτίας πρόκλησης του υγρού, στη φάση αυτή γίνεται ο στόχος της θεραπείας.
Για παράδειγμα, πλευριτικές συλλογές υγρού που οφείλονται σε συμφορητική καρδιακή ανεπάρκεια, έχουν ως θεραπεία τα διουρητικά κι άλλα φαρμακευτικά σκευάσματα αγωγής της καρδιακής ανεπάρκειας. Πλευριτικές συλλογές υγρού που οφείλονται σε λοιμώξεις, έχουν ως θεραπεία αντιβιοτική αγωγή. Σε ασθενείς με νεοπλάσματα ή λοιμώξεις, το πλευριτικό υγρού, συχνά αντιμετωπίζεται με τη χρήση θωρακικής παροχέτευσης, που τίθεται για μερικές ημέρες, προς αφαίρεση υγρού. Η χημειοθεραπεία, η ακτινοθεραπεία, η χειρουργική επέμβαση ή η φαρμακευτική έγχυση ουσιών στη θωρακική κοιλότητα, με στόχο την αποφυγή συσσώρευση υγρού εκ νέου μετά την παροχέτευση, αποτελούν εναλλακτικές θεραπευτικές μεθόδους σε μεμονωμένες περιπτώσεις.
Πρόγνωση
Η τελική έκβαση της κατάστασης εξαρτάται από την υποκείμενη αιτία πρόκλησης.
Επιπλοκές
- Πνευμονική σύμπτυξη / ατελεκτασία ως επακόλουθο μακροχρόνιας εκσεσημασμένης πλευριτικής συλλογής υγρού
- Διαπύηση του πλευριτικού υγρού και μετατροπή του σε απόστημα, ονομάζεται και εμπύημα. Απαιτεί παρατεταμένη παροχέτευση με αγωγό τοποθετημένο εντός της συλλογής υγρού
- Πνευμονοθώρακας (παρουσία αέρος στη θωρακική κοιλότητα) αποτελεί επιπλοκή κατά τη διαδικασία μιας θωρακοπαρακέντησης
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας αν εμφανίσετε συμπτώματα πλευριτικής συλλογής υγρού.
Επικοινωνήστε με το θεράποντα ιατρό σας ή σπεύσατε σε κάποιο εφημερεύων νοσοκομείο, στην περίπτωση που παρουσιάσετε δυσκολίες αναπνοής μετά από θωρακοπαρακέντηση.

Βρογχοκήλη,απλή
Ορισμός
Η βρογχοκήλη είναι η διόγκωση του θυρεοειδούς αδένα κι όχι κακοήθη κατάσταση (καρκίνος).
Εναλλακτικοί ορισμοί
Βρογχοκήλη απλή.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Υπάρχουν διάφοροι τύποι βρογχοκήλης. Μια απλή βρογχοκήλη επισυμβαίνει για άγνωστη αιτία ή όταν ο θυρεοειδής αδένας αδυνατεί να παράγει αρκετές ποσότητες θυρεοειδικών ορμονών σε ανταπόκριση του οργανισμού. Ο θυρεοειδής αδένας, στην προσπάθειά του αυτή, διογκώνεται.
Δύο είναι οι τύποι απλής βρογχοκήλης:
- Ενδημική (κολλοειδής) βρογχοκήλη
- Σποραδική (μη τοξική) βρογχοκήλη
Η κολλοειδής βρογχοκήλη επισυμβαίνει σε ομάδες ατόμων που κατοικούν σε περιοχές με χαμηλής περιεκτικότητας σε ιώδιο έδαφος. Οι περιοχές αυτές συνήθως απέχουν γεωγραφικά από τη θάλασσα. Άνθρωποι αυτών των κοινοτήτων, συχνά δε λαμβάνουν στη διατροφή τους επαρκή ποσότητα ιωδίου (το ιώδιο αποτελεί αναγκαίο συστατικό για την παραγωγή θυρεοειδικών ορμονών).
Η κατανάλωση ιωδιούχου επιτραπέζιου άλατος στις Η.Π.Α., αποτρέπει την εμφάνιση της εν λόγο διαταραχής. Πάρα ταύτα, οι Μεγάλες Λίμνες, η Μέση Ανατολή και οι ενδο - ορεινές περιοχές των Ηνωμένων Πολιτειών, ονομάζονταν κάποτε «ζώνες βρογχοκήλης» λόγω της εμφάνισης πολλών περιπτώσεων βρογχοκήλης. Έλλειψη επαρκής ποσότητας ιωδίου στη διατροφή, παραμένει να υφίσταται στην κεντρική Ασία, στην περιοχή των Άνδεων της νότιας Αμερικής και στην κεντρική Αφρική. Για περισσότερες πληροφορίες αυτού του τύπου βρογχοκήλης, βλ. : Κολλοειδής οζιδιακή βρογχοκήλη.
Στην πλειοψηφία των περιπτώσεων της σποραδικής βρογχοκήλης, η αιτία πρόκλησης παραμένει άγνωστη. Περιστασιακά, κάποια φαρμακευτικά σκευάσματα, όπως το λίθιο ή τη αμινογλουτεθυμίδη, ίσως προκαλέσουν μη τοξική βρογχοκήλη.
Κληρονομικοί παράγοντες ενδέχεται να συντελούν στην εμφάνιση βρογχοκήλης. Οι παράγοντες κινδύνου περιλαμβάνουν:
- Ηλικία άνω των 40 ετών
- Οικογενειακό ιστορικό βρογχοκήλης
- Γυναικείο φύλο
- Ανεπαρκής πρόσληψη ποσότητας ιωδίου στη διατροφή
Συμπτώματα
Κύριο σύμπτωμα αποτελεί η διόγκωση του θυρεοειδούς αδένα. Το μέγεθος της διόγκωσης κυμαίνεται από ύπαρξη μονήρης ή απλού οζιδίου έως ευμεγέθη τραχηλική μάζα.
Η διόγκωση του θυρεοειδούς ίσως προκαλέσει πίεση στους αεραγωγούς και στον οισοφάγο, με αποτέλεσμα την εμφάνιση:
- Βήχα
- Βραχνάδα
- Δυσκολίες κατάποσης
- Δυσκολίες αναπνοής (σπάνια επισυμβαίνει στις ευμεγέθεις βρογχοκήλες)
Ίσως σημειωθεί τραχηλική διόγκωση φλεβών και ζάλη κατά την ανύψωση των άνω άκρων σε επίπεδο υψηλότερο της κεφαλής.
Σημεία κι εξετάσεις
Ο ιατρός θα ψηλαφίσει την τραχηλική σας χώρα κατά την κατάποση, για διαπίστωση πιθανής διόγκωσης της περιοχής.
Εξετάσεις που ίσως διεξαχθούν είναι:
- Η ελεύθερη θυροξίνη (FT4)
- Σπινθηρογράφημα θυρεοειδούς και θυρεοειδική πρόσληψη ιωδίου ή τεχνητίου (uptake)
- Η θυρεοτρόπος ορμόνη (TSH)
- Υπέρηχος θυρεοειδούς
Στην περίπτωση ανίχνευσης οζιδίων στον υπέρηχο, θεωρείται σκόπιμο η διεξαγωγή βιοψίας για αποκλεισμό θυρεοειδικών καρκινικών κυττάρων.
Θεραπεία
Μια βρογχοκήλη απαιτεί θεραπευτική αγωγή μόνο στην περίπτωση πρόκλησης συμπτωμάτων.
Θεραπευτικά σχήματα που εφαρμόζονται σε διόγκωση του θυρεοειδούς αδένα, περιλαμβάνουν:
- Ραδιενεργό ιώδιο για σμίκρυνση του αδένα, ιδιαίτερα εάν αυτός παράγει αθρόες ποσότητες θυρεοειδικών ορμονών
- Χειρουργική επέμβαση (θυρεοειδεκτομή) για αφαίρεση όλων των τμημάτων του αδένα
- Μικρές ποσότητες ιωδίου Lugol ή καλιούχου ιωδίου, εάν η βρογχοκήλη οφείλεται σε ανεπάρκεια ιωδίου
- Θεραπεία με συμπληρωματικές θυρεοειδικές ορμόνες, εάν η βρογχοκήλη οφείλεται σε υπολειτουργία του θυρεοειδούς.
Πρόγνωση
Μια απλή βρογχοκήλη μπορεί να σημειώσει αυτόματη υπαναχώρηση ή να λάβει πολύ μεγάλες διαστάσεις. Με τη πάροδο του χρόνου, οι προκληθείσες διαταραχές του θυρεοειδούς αδένα, ίσως οδηγήσουν σε ανεπαρκή παραγωγή θυρεοειδικών ορμονών. Η κατάσταση αυτή ονομάζεται υποθυρεοειδισμός.
Περιστασιακά, μια βρογχοκήλη μπορεί να μετατραπεί σε τοξική και να παράγει ανεξέλεγκτα θυρεοειδικές ορμόνες. Μια τέτοια κατάσταση θα οδηγούσε σε παθολογικά υψηλές τιμές θυρεοειδικών ορμονών, σε υποθυρεοειδισμό, όπως εξ’ άλλου ονομάζεται.
Επιπλοκές
- Δυσκολία κατάποσης ή αναπνοής
- Υποθυρεοειδισμό
- Υπερθυρεοειδισμό
- Καρκίνος του θυρεοειδή
- Τοξική οζιδιακή βρογχοκήλη
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας αν αντιμετωπίσετε οίδημα της πρόσθιας τραχηλικής χώρας ή οποιοδήποτε άλλο σύμπτωμα βρογχοκήλης.
Πρόληψη
Η κατανάλωση ιωδιούχου επιτραπέζιου άλατος, προλαμβάνει την εμφάνιση ενδημικής κολλοειδής βρογχοκήλης.
Ιλαρά
Η ιλαρά είναι μια πολύ μεταδοτική νόσος που προκαλείται από ιό.
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Η ασθένεια μεταδίδεται από το αναπνευστικό με σταγονίδια που εκπέμπουν οι ασθενείς από τη μύτη, το στόμα ή τον λάρυγγα. Το φτέρνισμα και ο βήχας μεταφέρουν μολυσμένα σταγονίδια στον αέρα.
Τα άτομα που έχουν ήδη νοσήσει ή έχουν κάνει το εμβόλιο της ιλαράς, αποκτούν ανοσία. Πριν από την παραγωγή του εμβολίου, η ιλαρά ήταν τόσο κοινή παιδική ασθένεια που οι περισσότεροι άνθρωποι νοσούσαν μέχρι να φτάσουν την ηλικία των 20 χρόνων. Τα περιστατικά ιλαράς έχουν μειωθεί πολύ, αν όχι εξαφανιστεί, τις τελευταίες δεκαετίες στις ΗΠΑ και τον Καναδά. Ωστόσο, πρόσφατα άρχισαν πάλι να αυξάνουν.
Ορισμένοι γονείς δεν επιτρέπουν τον εμβολιασμό των παιδιών τους εξαιτίας του αβάσιμου φόβου ότι το τριπλό εμβόλιο (MMR), που προστατεύει από την ιλαρά, την παρωτίτιδα (μαγουλάδες) και την ερυθρά, μπορεί να προκαλέσει αυτισμό. Εκτεταμένες μελέτες όμως σε χιλιάδες παιδιά δεν έχουν στοιχειοθετήσει καμιά σχέση μεταξύ εμβολίου και αυτισμού. Τα παιδιά που δεν έχουν εμβολιαστεί μπορεί να γίνουν αιτία επιδημιών ιλαράς, παρωτίτιδας και ερυθράς – όλων δυνητικά σοβαρών παιδικών ασθενειών.
Συμπτώματα
Τα συμπτώματα συνήθως ξεκινούν 8 - 12 ημέρες μετά την έκθεση στον ιό. Το διάστημα αυτό είναι η λεγόμενη περίοδος επώασης.
Στα συμπτώματα περιλαμβάνονται:
- Κόκκινα, ερεθισμένα μάτια
- Βήχας
- Πυρετός
- Φωτοφοβία
- Μυϊκοί πόνοι
- Εξάνθημα
- Μπορεί να διαρκέσει 4 - 7 ημέρες
- Συνήθως ξεκινά από το κεφάλι και εξαπλώνεται στο υπόλοιπο σώμα από πάνω προς τα κάτω
- Το εξάνθημα μπορεί να έχει τη μορφή επίπεδων αποχρωματισμένων κηλίδων και συμπαγών κόκκινων δερματικών εξογκωμάτων (βλατίδων) που σταδιακά ενώνονται
- Δημιουργεί κνησμό (φαγούρα)
- Κοκκίνισμα και ερεθισμός των ματιών (επιπεφυκίτιδα)
- Καταρροή
- Πονόλαιμος
- Μικρές λευκές κηλίδες στο εσωτερικό του στόματος (κηλίδες του Koplik)
Ενδείξεις και εξετάσεις
- Αντισώματα ιλαράς
- Καλλιέργεια ιού (γίνεται σπάνια)
Θεραπεία
Δεν υπάρχει συγκεκριμένη θεραπεία για την ιλαρά.
Για την ανακούφιση των συμπτωμάτων χορηγούνται τα εξής:
- Ακεταμινοφαίνη (παρακεταμόλη) για τον πυρετό
- Παραμονή στο κρεβάτι
- Υγρανση του αέρα του περιβάλλοντος
Ορισμένα παιδιά μπορεί να χρειάζονται συμπληρώματα βιταμίνης Α. Η βιταμίνη Α μειώνει τον κίνδυνο θανάτου σε υπανάπτυκτες χώρες, όπου τα παιδιά μπορεί να μην λαμβάνουν αρκετή βιταμίνη Α. Τα άτομα που πάσχουν από έλλειψη βιταμίνης Α κινδυνεύουν περισσότερο από λοιμώξεις, όπως η ιλαρά. Δεν είναι σαφές αν τα παιδιά στις αναπτυγμένες χώρες θα ωφελούνταν από τα συμπληρώματα βιταμίνης Α.
Πρόγνωση
Τα άτομα που δεν θα αντιμετωπίσουν επιπλοκές όπως η πνευμονία, δεν έχουν κανένα πρόβλημα.
Επιπλοκές
Η ιλαρά μπορεί να παρουσιάσει τις εξής επιπλοκές:
- Βρογχίτιδα
- Εγκεφαλίτιδα (1 στις 1000 περιπτώσεις)
- Ωτίτιδα
- Πνευμονία
Πότε να απευθυνθείτε στον γιατρό σας
Καλέστε τον γιατρό σας αν εσείς ή το παιδί σας παρουσιάζετε συμπτώματα ιλαράς.
Πρόληψη
Ο καθιερωμένος εμβολιασμός είναι εξαιρετικά αποτελεσματικός στην πρόληψη της ιλαράς. Τα άτομα που δεν έχουν αποκτήσει ανοσία διατρέχουν μεγάλο κίνδυνο να προσβληθούν από την ασθένεια.
Η χορήγηση γ-σφαιρίνης σε άτομα που έχουν εκτεθεί στον ιό της ιλαράς, μπορεί να μειώσει τις πιθανότητες να νοσήσουν, ή να μειώσει την ένταση των συμπτωμάτων αν τελικά νοσήσουν.
Λαρυγγίτιδα
Η λαρυγγίτιδα είναι το οίδημα και η φλεγμονή του λάρυγγα που συχνά συνδέεται με βραχνάδα ή και προσωρινή απώλεια της φωνής.
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Ο λάρυγγας βρίσκεται στην κορυφή του αναπνευστικού σωλήνα που ξεκινάει από τους πνεύμονες (τραχεία). Ο λάρυγγας περιέχει τις φωνητικές χορδές. Όταν προσβληθούν από φλεγμονή ή λοίμωξη, οι φωνητικές χορδές πρήζονται. Αυτό προξενεί βραχνάδα και μπορεί μερικές φορές να φράξει την αναπνευστική οδό.
Η συνηθέστερη μορφή λαρυγγίτιδας είναι λοίμωξη που προέρχεται από ιό. Μπορεί επίσης να προκληθεί από:
- Αλλεργίες
- Μικρόβια
- Βρογχίτιδα
- Κοινό κρυολόγημα
- Γρίπη
- Τραυματισμό
- Ερεθιστικές ουσίες ή χημικά
- Πνευμονία
Η λαρυγγίτιδα συχνά εμφανίζεται σε περίπτωση λοίμωξης του άνω αναπνευστικού.
Αρκετές μορφές λαρυγγίτιδας εμφανίζονται σε παιδιά και μπορεί να οδηγήσουν σε επικίνδυνη ή μοιραία απόφραξη της αναπνευστικής οδού. Σε αυτές περιλαμβάνονται:
- Υμενογόνος ή ψευδομεμβρανώδης λαρυγγίτιδα
- Επιγλωττίτιδα
Συμπτώματα
- Πυρετός
- Βραχνάδα
- Πρησμένοι λεμφαδένες στον λαιμό
Ενδείξεις και εξετάσεις
Η κλινική εξέταση θα προσδιορίσει αν η βραχνάδα οφείλεται σε λοίμωξη της αναπνευστικής οδού.
Ασθενείς με χρόνια βραχνάδα (ιδιαίτερα οι καπνιστές) θα πρέπει να επισκεφθούν και ωτορινολαρυγγολόγο για εξέταση του λάρυγγα και του άνω αναπνευστικού.
Θεραπεία
Επειδή η κοινή λαρυγγίτιδα οφείλεται σε ιό, τα αντιβιοτικά δεν βοηθούν. Την απόφαση σε κάθε περίπτωση θα τη λάβει ο γιατρός σας.
Η ανάπαυση της φωνής βοηθά στην υποχώρηση της φλεγμονής των φωνητικών χορδών. Ο υγραντήρας αέρα μπορεί να μαλακώσει το αίσθημα του ‘γδαρσίματος’ στον λαιμό που συνοδεύει τη λαρυγγίτιδα. Αποσυμφορητικά και παυσίπονα μπορεί να ανακουφίσουν τα συμπτώματα της λοίμωξης του άνω αναπνευστικού, αν υπάρχει.
Πρόγνωση
Η λαρυγγίτιδα που δεν οφείλεται σε σοβαρότερη πάθηση, θεραπεύεται τελείως.Επιπλοκές
Σπάνια, μπορεί να συμβεί αναπνευστική καταπόνηση. Η κατάσταση αυτή απαιτεί ιατρική βοήθεια.
Πότε να απευθυνθείτε στον γιατρό σας
Καλέστε τον γιατρό σας αν:
- Ένα μικρό παιδάκι, που δεν είναι σε φάση που βγάζει δόντια, παρουσιάζει δυσκολία στην αναπνοή ή την κατάποση ή βγάζει υπερβολικά σάλια
- Ένα παιδάκι μικρότερο των 3 μηνών έχει βραχνάδα
- Η βραχνάδα διαρκεί περισσότερο από 1 εβδομάδα στο παιδί ή τις 2 εβδομάδες στον ενήλικα
Πρόληψη
- Προσπαθήστε να αποφύγετε την επαφή με ανθρώπους που πάσχουν από λοίμωξη του άνω αναπνευστικού κατά την περίοδο έξαρσης της γρίπης και των κρυολογημάτων
- Πλένετε τακτικά τα χέρια σας
- Αποφεύγετε τα πολυσύχναστα μέρη
Η διακοπή του καπνίσματος μπορεί να συμβάλει στην αποτροπή δημιουργίας όγκου στο κεφάλι, τον λαιμό και τους πνεύμονες, που εκδηλώνεται και με βραχνάδα.
Παραρρινοκολπίτιδα
Ορισμός
Η παραρρινοκολπίτια πρόκειται για φλεγμονή των παραρρινίων κόλπων που οφείλεται σε ιογενής, βακτηριακή ή μυκητιασική λοίμωξη.
Εναλλακτικοί ορισμοί
Οξεία παραρρινοκολπίτιδα, Φλεγμονή παραρρινίων κόλπων, Παραρρινοκολπίτιδα – οξεία, Παραρρινοκοπίτιδα – χρόνια, Ρινικολπίτιδα.
Αίτια, συχνότητα και παράγοντες κινδύνου
Οι παραρίνοι κόλποι αποτελούν αεροφόρες κοιλότητες του κρανίου (στο οπίσθιο τμήμα της μετωπιαίας χώρας, των ρινικών οστών, των ζυγωματικών και των οφθαλμών), οι οποίες φέρουν στο τοίχωμά τους βλεννώδη μεμβράνη. Υπό φυσιολογικές συνθήκες, οι παραρρίνιοι κόλποι είναι ελεύθεροι από οποιοδήποτε βακτήριο ή άλλους μικροοργανισμούς. Συνήθως, η βλέννη παροχετεύεται, έτσι ώστε να επιτρέπεται η ελεύθερη κυκλοφορία του αέρα.
Όταν όμως επισυμβεί απόφραξη των διοδών των κόλπων ή υπερπαραγωγή / υπερσυσσώρευση βλέννης, τα βακτηρίδια, καθώς κι άλλοι μικροοργανισμοί, αναπτύσσονται με μεγάλη ευκολία.
Η παραρρινοκολπίτιδα προκαλείται λόγω των τριών παρακάτω καταστάσεων:
- Μικρές τρίχες (κροσσοί) των παραρρίνιων κόλπων, οι οποίες βοηθούν στην απομάκρυνση της βλέννης, παύουν να λειτουργούν κατά φύση λόγω φαρμακευτικών συνθηκών
- Κρυολογήματα κι αλλεργίες που προκαλούν υπερπαραγωγή βλέννης και συνεπώς απόφραξη των διοδών των παραρρινίων κόλπων
- Η παρεκτόπιση του ρινικού διαγράμματος, προεξέχον τμήμα ρινικού οστού ή ρινικοί πολύποδες, συχνά συντελεί στην απόφραξη των διόδων των παραρρίνιων κόλπων
Η παραρρινοκολπίτιδα μπορεί να είναι:
- Οξεία – η διάρκεια των συμπτωμάτων είναι 2 – 8 εβδομάδες
- Χρόνια – τα συμπτώματα διαρκούν πολύ περισσότερο
Η οξεία παραρρινοκολπίτιδα προκαλείται από βλάβη των τοιχωμάτων των παραρρίνιων κόλπων, χειρουργικής ή λοιμώδους αιτιολογίας. Η χρόνια παραρρινοκολπίτιδα οφείλεται σε βακτηρίδια ή μύκητες.
Τα παρακάτω αυξάνουν την πιθανότητα εμφάνισης παραρρινοκολπίτιδας σε παιδιά:
- Αλλεργική ρινίτιδα ή υψηλός πυρετός
- Κυστική ίνωση
- Κέντρα ημερήσια φροντίδας για παιδιά
- Παθήσεις που προκαλούν δυσλειτουργία των κροσσών, όπως το σύνδρομο Kartagener και το σύνδρομο ακίνητων κροσσών
- Αλλαγές υψομέτρου (πτήση ή κατάδυση με αναπνευστική συσκευή)
- Ευμεγέθεις αδενοειδείς
- Οδοντικές λοιμώξεις (σπάνια)
- Ανεπάρκεια του ανοσοποιητικού συστήματος λόγω HIV ή χημειοθεραπείας
Συμπτώματα
Η κλασική συμπτωματολογία της οξείας παραρρινοκολπίτιδας στους ενήλικες, αποτελεί συνήθως ακολουθία ενός κρυολογήματος που δεν παρουσιάζει βελτίωση ή αντίθετα επιδεινώνεται 5 – 7 ημέρες μετά την έναρξη των πρώτων συμπτωμάτων. Τα συμπτώματα περιλαμβάνουν:
- Κακοσμία αναπνοής ή απώλεια όσφρησης
- Βήχας, συνήθως πιο έντονος τη νύχτα
- Κόπωση και γενική κακουχία
- Πυρετός
- Κεφαλαλγία – άλγος τάσης, οπισθοφθαλμικό άλγος, πονόδοντος ή ευαισθησία προσώπου
- Ρινική συμφόρηση κι αποφόρτιση
- Πονόλαιμος και οπισθορινική στάλαξη
Τα συμπτώματα της χρόνιας παραρρινοκολπίτιδας είναι όμοια με αυτά της οξείας, μόνο με ηπιότερο χαρακτήρα και μεγαλύτερη διάρκεια από 8 εβδομάδες.
Τα συμπτώματα της παραρρινοκολπίτιδας σε παιδιά, περιλαμβάνουν:
- Συνάχι ή αναπνευστική λοίμωξη, η οποία ενώ παρουσιάζει βελτίωση, υποτροπιάζει και με πιο βαριά κλινική μορφή
- Υψηλός πυρετός με ταυτόχρονες σκουρόχρωμες ρινικές εκκρίσεις, για τουλάχιστον 3 ημέρες
- Ρινικέ εκκρίσεις, με ή χωρίς βήχα, που εγκαθίσταται για περισσότερο από 10 ημέρες και δεν παρουσιάζει βελτίωση
Σημεία κι εξετάσεις
Ο ιατρός προχωρεί σε εξέταση (δική σας ή του παιδιού σας) με:
- Επισκόπηση της ρινός για σημεία ύπαρξης πολύποδων
- Ανίχνευση με χρήση διαφανοσκοπίου των παραρρίνιων κόλπων, για σημεία φλεγμονής
- Παρακέντηση της παραρρινοκολπικήςε χώρας για ανίχνευση πιθανής λοίμωξης
Οι απλές ακτινογραφίες των παραρρινίων κόλπων, δεν αποτελούν αξιόλογη βάση διάγνωσης.
Η εξέταση των παραρρίνιων κόλπων με τη χρήση ρινικού ενδοσκοπίου ή ρινοσκοπίου, αναδεικνύει την ύπαρξη παραρρινοκολπίτιδας. Κάτι τέτοιο ωστόσο, διεξάγεται συνήθως από εξειδικευμένο για οφθαλμούς, λαρυγγική και ρινική χώρα, ιατρό (Ω.Ρ.Λ.).
Παρόλα αυτά, όλες οι παραπάνω εξετάσεις, λόγω της μειωμένης διαγνωστικής τους σημασίας, αρκετά συχνά θεωρούνται μη απαραίτητες.
Η αξονική τομογραφία των παραρρίνιων κόλπων, σε μερικές περιπτώσεις ίσως αποβεί διαγνωστική. Αν ωστόσο υπάρχει υπόνοια ότι η παραρρινοκολπίτιδα σχετίζεται με κάποιο μόρφωμα ή μυκητιασική λοίμωξη, κρίνεται απαραίτητη η διεξαγωγή μαγνητικής τομογραφίας των παραρρίνιων κόλπων.
Εάν το παιδί σας παρουσιάζει χρόνια υποτροπιάζουσα παραρρινοκολπίτιδα, συμπληρωματικές εξετάσεις που διεξάγονται είναι:
- Τεστ αλλεργίας
- Αιματολογικός έλεγχος για HIV ή διεύρυνσης της ανεπαρκής ανοσολογικής λειτουργίας (ανοσοκαταστολής)
- Εξέταση λειτουργίας των κροσσών
- Κυτταρολογική εξέταση της ρινός
- Προσδιορισμός χλωριούχου άλατος στον ιδρώτα, για εντόπιση πιθανής κυστικής ίνωσης
Θεραπεία
Ακολουθήστε τα παρακάτω μέτρα προς αποφυγή παραρρινοκολπικής συμφόρησης:
- Τοποθετείστε μια θερμή, υγρή πετσέτα στο πρόσωπό σας αρκετές φορές την ημέρα
- Καταναλώστε αρκετές ποσότητες υγρών προς ρευστοποίησης της βλέννης
- Εισπνέετε ατμό 2 – 4 φορές την ημέρα (για παράδειγμα καθίστε στο μπάνιο κι αφήστε τη ντουζιέρα ανοικτή να τρέχει νερό)
- Εφαρμόστε ρινικούς ψεκασμούς με φυσιολογικό ορό κατά τη διάρκεια της ημέρας
- Χρησιμοποιείστε υγραντήρα / νεφελοποιητή
Μείνετε επιφυλακτικοί ως προς τα σκευάσματα ρινικής αποσυμφόρησης που κυκλοφορούν ευρέως. Πολύ πιθανόν να συντελέσουν σε μια παροδική βελτίωση, η οποία έπειτα από 3 – 5 ημέρες, ακολουθείται από επιδείνωση της ρινικής συμφόρησης.
Επίσης, ως πρόληψη του άγχους ή της τάσης που προκαλείται κατά την παραρρινοκολπίτιδα:
- Αποφύγετε την πραγματοποίηση πτήσεων σε περιόδους που αντιμετωπίζετε συμφόρηση
- Αποφύγετε ακραίες διακυμάνσεις και ξαφνικές αλλαγές της θερμοκρασίας, καθώς κι αποφύγετε να σκύβετε προς τα εμπρός, με χαμηλή θέση της κεφαλής
- Δοκιμάστε τη λήψη ακεταμινοφαίνης ή ιμπουπροφαίνης
Η αντιβιοτική αγωγή δεν είναι αναγκαία στην οξεία παραρρινοκολπίτιδα. Οι περισσότερες περιπτώσεις υποχωρούν αυτόματα. Ακόμη κι αν γίνει λήψη αντιβιοτικής αγωγής, το όφελος είναι μόνον μια μικρή μείωση της διάρκειας των συμπτωμάτων / της κλινικής συμπτωματολογίας. Περιστασιακά, συστήνεται αντιβιοτική αγωγή όταν:
- Υπάρχει ρινική συμφόρηση σε παιδί, με πιθανότατα ταυτόχρονο βήχα, που δεν υποχωρεί, ούτε παρουσιάζει βελτίωση ακόμη και μετά από 2 – 3 εβδομάδες
- Πυρετό άνω των 39˚C
- Έντονο περιοφθαλμικό οίδημα (περικογχικό)
- Κεφαλαλγία ή άλγος του προσώπου
Αναλόγως με τη σοβαρότητα της κατάστασής σας, ο ιατρός θα λάβει υπ’ όψιν ην πιθανότητα λήψης φαρμακευτικής αγωγής, αντιβιοτικών, διεξαγωγής συμπληρωματικών εξετάσεων ή παραπομπής σας σε Ω.Ρ.Λ.
Άλλα θεραπευτικά σχήματα της παραρρινοκολπίτιδας περιλαμβάνουν:
- Ανοσοθεραπεία σε ενέσιμη μορφή (με «ενέσεις αλλεργίας»), προς αποφυγή υποτροπής της νόσου
- Αποφυγή αλλεργιογόνων παραγόντων
- Χρήση κορτικοστεροειδών ρινικών ψεκασμών κι αντισταμινικών για μείωση του οιδήματος, κυρίως στην περίπτωση παρουσίας διογκωμένων δομών (όπως οι ρινικοί πολύποδες) ή στην περίπτωση αλλεργίας
Η αγωγή της οξείας παραρρινοκολπίτιδας οφείλει να έχει διάρκεια 10 με 14 ημέρες. Η χρόνια παραρινοκολπίτιδα απαιτεί αγωγή 3 – 4 εβδομάδων. Ορισμένοι ασθενείς με χρόνια παραρρινοκολπίτιδα λόγω μυκητιασικών λοιμώξεων, χρήζουν αγωγής με ειδικά φαρμακευτικά σκευάσματα.
Υπάρχει πάντα η πιθανότητα να χρειαστεί χειρουργικός καθαρισμός και παροχέτευση της βλέννης, κυρίως σε ασθενείς των οποίων η φλεγμονή υποτροπιάζει παρά τη φαρμακευτική αγωγή. Η χειρουργική αυτή πράξη εκτελείται από Ω.Ρ.Λ.
Η πλειοψηφία των μυκητιασικών πααραρρινοκολπικών λοιμώξεων απαιτούν χειρουργική επέμβαση. Η χειρουργική αποκατάσταση παρεκτοπισμένου διαφράγματος ή ρινικών πολυπόδων προλαμβάνει την υποτροπή της πάθησης.
Πρόγνωση
Οι παραρρινοκολπικές λοιμώξεις στην πλειονότητά τους, παρουσιάζουν πλήρη ίαση, αυτόματα ή μετά από συντηρητική αγωγή. Αν ωστόσο, αντιμετωπίζετε επαναλαμβανόμενες υποτροπές της νόσου, οφείλεται να εξεταστείτε για υποκρύπτουσες καταστάσεις που να πυροδοτούν τη νόσο, όπως ρινικοί πολύποδες ή αλλεργίες.
Επιπλοκές
Αν και σπάνια, στις επιπλοκές περιλαμβάνονται:
- Αποστήματα
- Οστική λοίμωξη (οστεομυελίτιδα)
- Μηνιγγίτιδα
- Δερματική λοίμωξη περικογχικά (κογχική κυτταρίτις)
Επικοινωνία με τον ιατρό σας
Καλέστε τον ιατρό σας αν:
- Τα συμπτώματά σας διαρκέσουν για περισσότερο από 10 – 14 ημέρες ή αντιμετωπίζετε ένα συνάχι που επιδεινώνεται μετά από 7 ημέρες
- Έχετε ισχυρή κεφαλαλγία που δεν ανακουφίζεται με τη λήψη κοινών αναλγητικών
- Αναπτύξετε πυρετό
- Τα συμπτώματά σας επιμένουν ακόμη και μετά το πέρας της φαρμακευτικής αγωγής με αντιβιοτικά
Μια πρασινοκίτρινη έκκριση δεν αποτελεί απαραίτητα ένδειξη παραρρινοκολπικής λοίμωξης ή ανάγκης λήψης αντιβιοτικών
Πρόληψη
Ο καλύτερος τρόπος πρόληψης της παραρρινοκολπίτιδας είναι η αποφυγή ή η έγκαιρη αντιμετώπιση κρυολογημάτων και γρίπης.
- Καταναλώστε άφθονα φρούτα και λαχανικά που έχουν μεγάλη περιεκτικότητα σε αντιοξειδωτικά, καθώς κι άλλα χημικά παράγωγα ενίσχυσης του ανοσοποιητικού συστήματος, που θα ενισχύσουν την άμυνα του οργανισμού έναντι των λοιμώξεων
- Υποβληθείτε ετησίως σε αντιγριππικό εμβόλιο
- Μειώστε το άγχος
- Πλένετε συχνά τα χέρια σας, κυρίως μετά από χειραψίες
Άλλες συμβουλές αποφυγής της παραρρινοκολπίτιδας:
- Αποφύγετε τον καπνό και τους ρύπους
- Καταναλώνετε μεγάλες ποσότητες υγρών προς ενίσχυση της σωματικής υγρότητας
- Λάβετε αποσυμφορητικά κατά τη διάρκεια μιας λοίμωξης του ανωτέρου αναπνευστικού
- Αντιμετωπίστε έγκαιρα κι ορθά τις αλλεργίες σας
- Χρησιμοποιείστε έναν υγραντήρα / νεφελοποιητή για αύξηση της υγρασίας της ρινός και των παραρρίνιων κόλπων
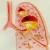
Εμπύημα
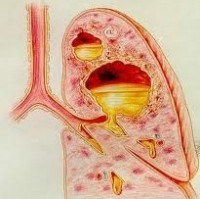
Ορισμός
Εμπύημα είναι η συγκέντρωση πύου μεταξύ πνευμόνων και θωρακικού τοιχώματος (πλευρικό διάστημα).
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Το εμπύημα προκαλείται από μόλυνση που εξαπλώνεται από τους πνεύμονες και οδηγεί σε συσσώρευση πύου στο πλευρικό διάστημα.
Η ποσότητα του μολυσμένου υγρού που δημιουργείται, πιέζει τους πνεύμονες.
Στους παράγοντες κινδύνου περιλαμβάνονται:
- Πνευμονία που οφείλεται σε βακτήριο
- Πνευμονικό απόστημα
- Χειρουργική επέμβαση στον θώρακα
- Χτύπημα ή τραυματισμός του θώρακα
Σε σπάνιες περιπτώσεις, εμπύημα μπορεί να προκληθεί από βελόνα που εισάγεται στον θώρακα κατά τη διάρκεια παρακέντησης (θωρακοκέντηση).
Συμπτώματα
- Πόνος στον θώρακα
- Ξηρός βήχας
- Υπερβολική εφίδρωση, ιδιαίτερα τη νύχτα
- Πυρετός και ρίγη
- Γενική αδιαθεσία και κακουχία
- Δύσπνοια
- Αθέλητη απώλεια βάρους
Ενδείξεις και εξετάσεις
Ο γιατρός σας θα σας ακροαστεί στο στήθος με το στηθοσκόπιο και μπορεί να διαπιστώσει μειωμένους ήχους αναπνοής ή να ακούσει θορύβους τριβής.
Στις διαγνωστικές εξετάσεις περιλαμβάνονται:
- Ακτινογραφία θώρακα
- Αξονική τομογραφία θώρακα
- Ανάλυση κατά Γκραμ και καλλιέργεια πλευρικού υγρού
- Θωρακοκέντηση
Θεραπεία
Ο σκοπός της θεραπείας είναι να αντιμετωπιστεί η μόλυνση και να αφαιρεθεί η συγκέντρωση πύου από τους πνεύμονες. Για την αντιμετώπιση της μόλυνσης χορηγούνται αντιβιοτικά.
Ο γιατρός θα χρησιμοποιήσει καθετήρα για να παροχετεύσει πλήρως το πύον. Ενδεχομένως χρειάζεται να αφαιρεθεί το περίβλημα του πνεύμονα (αποφλοίωση) από χειρουργό, σε περίπτωση που ο πνεύμονας δεν έχει χώρο να διαστέλλεται κανονικά.
Πρόγνωση
Όταν το εμπύημα περιπλέκει ήδη υπάρχουσα πνευμονία, ο κίνδυνος μόνιμης βλάβης στον πνεύμονα και θανάτου αυξάνεται. Οι ασθενείς θα χρειαστούν μακροχρόνια θεραπεία με αντιβίωση και τακτική αφαίρεση υγρού. Ωστόσο, οι περισσότεροι άνθρωποι αναρρώνουν πλήρως από το εμπύημα.
Επιπλοκές
- Πλευρική πάχυνση
- Μειωμένη πνευμονική λειτουργία
Πότε να απευθυνθείτε στον γιατρό σας
Απευθυνθείτε στον γιατρό σας αν αναπτύξετε συμπτώματα εμπυήματος.
Πρόληψη
Η άμεση και αποτελεσματική αντιμετώπιση των μολύνσεων των πνευμόνων μπορεί να προλάβει ορισμένες περιπτώσεις εμπυήματος.

Καρκίνωμα του λαρυγγοφάρυγγα ή του λάρυγγα
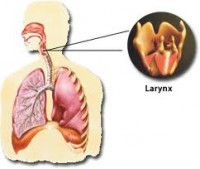
Καρκινώματα στην περιοχές του λαρυγγοφάρυγγα ή του λάρυγγα περιλαμβάνουν εντοπίσεις στις φωνητικές χορδές, τη γλωττίδα, υπερ- και υπογλωττιδικά, καθώς και στον υποφάρυγγα.
Εναλλακτικές ονομασίες
Καρκίνωμα των φωνητικών χορδών, καρκίνος του λάρυγγα, λαρυγγικός καρκίνος, καρκίνος στη γλωττίδα.
Αίτια, επίπτωση, και παράγοντες κινδύνου
Το κάπνισμα και η κατάχρηση αλκοόλ, ανεξάρτητα ή σε συνδυασμό, αυξάνουν τον κίνδυνο ανάπτυξης καρκίνου στις περιοχές του λάρυγγα και του φάρυγγα.
Οι περισσότεροι καρκίνοι αυτών των περιοχών αναπτύσσονται σε ενήλικες άνω των 50 ετών. Οι άνδρες έχουν δεκαπλάσιες πιθανότητες ανάπτυξης της νόσου σε σχέση με τις γυναίκες.
Συμπτώματα
- Mη φυσιολογικοί αναπνευστικοί ήχοι υψηλής συχνότητας (αναπνευστικός συριγμός)
- Bήχας
- Aιμόπτυση
- Δυσκαταποσία
- Βραχνάδα (βράγχος φωνής) που δεν υποχωρεί με την παρέλευση 1-2 εβδομάδων, παρά τη χορήγηση αντιβιοτικών
- Οίδημα στην περιοχή του τραχήλου
- Αδικαιολόγητη απώλεια σωματικού βάρους
Σημεία και διαγνωστικός έλεγχος
Η φυσική εξέταση του τραχήλου και της περιοχής του λάρυγγα ενδέχεται να αποκαλύψουν την ύπαρξη καρκίνου. Μπορεί να εκδηλωθεί αιμόπτυση (παρουσία αίματος στα πτύελα). Πιθανό εύρημα αποτελεί η εμφάνιση διόγκωσης στον τράχηλο. Διενεργείται λαρυγγοσκόπηση, η οποία πραγματοποιείται με χρήση εύκαμπτου λαρυγγοσκόπιου οπτικών ινών. Αυτή επιτρέπει την ενδοσκόπηση του στοματοφάρυγγα και του λάρυγγα προς ανίχνευση των καρκινικών μαζών.
Η υπολογιστική (αξονική) και η μαγνητική τομογραφία κεφαλής/τραχήλου μπορούν να ανιχνεύσουν νεοπλάσματα στις περιοχές αυτές. Οι προαναφερθείσες διαγνωστικές δοκιμασίες μπορούν, επιπλέον, να συνδράμουν στον προσδιορισμό ενδεχόμενων λεμφαδενικών μεταστάσεων στον τράχηλο.
Η διενέργεια βιοψίας ιστικών δειγμάτων ενδέχεται να επιβεβαιώσει την ύπαρξη καρκινικών κυττάρων.
Θεραπευτική αντιμετώπιση
Η εφαρμογή θεραπείας αποσκοπεί στην πλήρη εξάλειψη των καρκινικών κυττάρων και την πρόληψη της διασποράς τους σε άλλα μέρη του σώματος.
Όταν ο καρκινικός όγκος είναι μικρός σε μέγεθος, η θεραπευτική αντιμετώπιση περιλαμβάνει χειρουργική εξαίρεση ή μόνο ακτινοβόληση της καρκινικής μάζας.
Στην περίπτωση που ο καρκινικός όγκος είναι μεγάλου μεγέθους, ή εμφανίζει διασπορά σε τραχηλικούς λεμφαδένες, τότε εφαρμόζεται συνδυασμός ακτινοθεραπείας και χημειοθεραπείας. Αυτός αποσκοπεί στη διατήρηση των δομών που εξυπηρετούν την παραγωγή φωνής, την αναπνοή και την κατάποση, και συνήθως είναι αποτελεσματικός.
Η χειρουργική αφαίρεση του όγκου, συμπεριλαμβανομένης της μερικής ή ολικής εξαίρεσης των φωνητικών χορδών, ενδέχεται να είναι απαραίτητη σε ορισμένες περιπτώσεις. Εάν καθίσταται αναγκαία η ολική λαρυγγεκτομή, τότε μπορούν να τοποθετηθούν χειρουργικά φωνητικές προθέσεις (τεχνητές φωνητικές χορδές), να χρησιμοποιηθούν συσκευές παραγωγής φωνής, ή να παρασχεθεί εκπαίδευση για την ανάπτυξη εναλλακτικών μεθόδων ομιλίας.
Αρκετοί ασθενείς μπορεί να χρειασθούν, επίσης, θεραπεία αποκατάστασης της κατάποσης. Με αυτόν τον τρόπο θα προσαρμοσθούν στις επιφερόμενες αλλαγές της δομής του λαρυγγοφάρυγγα.
Πρόγνωση
Τα καρκινώματα του λάρυγγα μπορούν να ιαθούν στο 90% των ασθενών, αν διαγνωσθούν έγκαιρα. Στην περίπτωση που ο καρκίνος εμφανίζει διασπορά στους περιβάλλοντες ιστούς ή τους τραχηλικούς λεμφαδένες, το ποσοστό ίασης είναι 50-60%. Αν υπάρχουν απομακρυσμένες μεταστάσεις τότε η νόσος είναι ανίατη και η θεραπευτική αντιμετώπιση αποσκοπεί στην παράταση της ζωής και τη βελτίωση της ποιότητάς της.
Μετά την εφαρμογή της θεραπείας, οι ασθενείς γενικά χρειάζονται βοήθεια για την αποκατάσταση των λειτουργιών της ομιλίας και της κατάποσης. Ένα μικρό ποσοστό ασθενών (5%) θα απωλέσει την ικανότητα κατάποσης και θα προσφύγει στη χρήση ρινογαστρικού σωλήνα εντερικής διατροφής.
Επιπλοκές
- Απόφραξη της αναπνευστικής οδού
- Δυσκαταποσία
- Παραμόρφωση του τραχήλου ή του προσώπου
- Σκλήρυνση του δέρματος στην περιοχή του τραχήλου
- Απώλεια της φωνής και της ικανότητας ομιλίας
- Διασπορά του καρκίνου σε άλλα μέρη του σώματος (μεταστάσεις)
Πότε να επικοινωνήσετε μα τον ιατρό σας
Αποταθείτε στον ιατρό σας αν εκδηλώσετε συμπτώματα που υποδηλώνουν καρκίνωμα στην περιοχή του φάρυγγα ή του λάρυγγα, ιδιαίτερα βραχνάδα ή αλλοίωση της φωνής χωρίς προφανή αιτία και με διάρκεια μεγαλύτερη των 2 εβδομάδων. Επιπλέον, επικοινωνήστε με τον ιατρό σας αν αντιληφθείτε την ύπαρξη παθολογικής μάζας στον τράχηλο η οποία δεν υποχωρεί εντός 2-3 εβδομάδων.
Πρόληψη
Ελαχιστοποιήστε ή αποφύγετε το κάπνισμα και την κατάχρηση αλκοόλ.
Καρδιακή ανεπάρκεια
Ορισμός
Η καρδιακή ανεπάρκεια, αποκαλούμενη και συμφορητική καρδιακή ανεπάρκεια, είναι μια πάθηση κατά την οποία η καρδιά δεν μπορεί πλέον να αντλήσει αρκετό αίμα για να το διοχετεύσει στο υπόλοιπο σώμα.
Εναλλακτικοί όροι
Συμφορητική καρδιακή ανεπάρκεια, Αριστερή καρδιακή ανεπάρκεια, Δεξιά καρδιακή ανεπάρκεια
Αίτια, συχνότητα εμφάνισης και παράγοντες κινδύνου
Η καρδιακή ανεπάρκεια είναι σχεδόν πάντα χρόνια πάθηση, αν και μερικές φορές μπορεί να αναπτυχθεί ξαφνικά.
Η πάθηση μπορεί να έχει επιπτώσεις στη δεξιά πλευρά, τη αριστερή πλευρά ή και τις δύο πλευρές της καρδιάς.
- Δεξιά καρδιακή ανεπάρκεια σημαίνει ότι η δεξιά κοιλία της καρδιάς χάνει τη λειτουργικότητά της για άντληση.
- Αριστερή καρδιακή ανεπάρκεια σημαίνει ότι η δυνατότητα της καρδιάς να αντλεί και να προωθεί το αίμα από τη αριστερή πλευρά της καρδιάς μειώνεται. Ο ρόλος της αριστερής πλευράς της καρδιάς κανονικά είναι να δέχεται το αίμα με οξυγόνο από τους πνεύμονες και να το προωθεί στο υπόλοιπο σώμα.
Η καρδιακή ανεπάρκεια συχνά χαρακτηρίζεται είτε ως συστολική είτε ως διαστολική.
- Συστολική καρδιακή ανεπάρκεια σημαίνει ότι το μυοκάρδιό σας δεν μπορεί να αντλήσει ή να διοχετεύσει το αίμα από την καρδιά ικανοποιητικά.
- Διαστολική καρδιακή ανεπάρκεια σημαίνει ότι ο αντλητικός θάλαμος της καρδιάς δεν γεμίζει έως επάνω με αίμα.
Και τα δύο προβλήματα σημαίνουν ότι η καρδιά δεν είναι πλέον ικανή να διοχετεύσει αρκετό αίμα στο υπόλοιπο σώμα σας, ειδικά όταν ασκείστε ή ασχολείστε με κάποια δραστηριότητα.
Αν η αντλητική δυνατότητα της καρδιάς χαθεί, το αίμα μπορεί να συσσωρευτεί σε άλλα σημεία του σώματος, προκαλώντας απόφραξη στους πνεύμονες, το συκώτι, τον γαστρεντερικό σωλήνα, τα χέρια και τα πόδια. Κατά συνέπεια, τα όργανα δεν έχουν επαρκές οξυγόνο και τροφή, γεγονός που τους προκαλεί βλάβη και τα εμποδίζει να λειτουργήσουν σωστά.
Ίσως το συνηθέστερο αίτιο της καρδιακής ανεπάρκειας είναι η στεφανιαία νόσος, δηλαδή η στένωση των λεπτών αιμοφόρων αγγείων που μεταφέρουν στην καρδιά το αίμα και το οξυγόνο. Για πληροφορίες σχετικά με την πάθηση αυτή και τους παράγοντες κινδύνου, διαβάστε για τη Στεφανιαία νόσο.
Καρδιακή ανεπάρκεια μπορεί επίσης να εκδηλωθεί αν μια ασθένεια ή μια τοξίνη αποδυναμώσει το μυοκάρδιο ή αλλοιώσει τη δομή του μυοκαρδίου. Τα φαινόμενα αυτά ονομάζονται μυοκαρδιοπάθειες. Υπάρχουν πολλοί και διαφορετικοί τύποι μυοκαρδιοπαθειών. Για περισσότερες πληροφορίες, διαβάστε για τη Μυοκαρδιοπάθεια.
Άλλα καρδιακά προβλήματα που μπορούν να οδηγήσουν σε καρδιακή ανεπάρκεια είναι:
- Η συγγενής καρδιοπάθεια
- Παθήσεις των καρδιακών βαλβίδων
- Ορισμένοι τύποι αρρυθμιών. Ασθένειες όπως το εμφύσημα, η οξεία αναιμία, ο υπερθυρεοειδισμός και ο υποθυρεοειδισμός, μπορούν να προκαλέσουν ή να συμβάλλουν στην καρδιακή ανεπάρκεια.
Συμπτώματα
Τα κοινά συμπτώματα είναι:
- Δύσπνοια κατά τη διάρκεια μιας δραστηριότητας ή αφού έχετε ξαπλώσει για λίγο
- Βήχας
- Πρήξιμο των ποδιών και των αστραγάλων
- Πρήξιμο της κοιλιάς
- Αύξηση βάρους
- Ανώμαλοι ή γρήγοροι σφυγμοί
- Αίσθημα ότι η καρδιά χτυπά γρήγορα ή δυνατά
- Δυσκολία στον ύπνο
- Κούραση, αδυναμία, λιποθυμική τάση
- Απώλεια όρεξης, δυσπεψία
Άλλα συμπτώματα μπορεί να είναι:
- Μειωμένη εγρήγορση ή συγκέντρωση
- Μειωμένη παραγωγή ούρων
- Ναυτία και εμετός
- Ανάγκη για ούρηση τη νύχτα
Τα νήπια μπορεί να ιδρώνουν την ώρα που τα ταΐζετε ή και σε άλλες στιγμές.
Μερικοί ασθενείς με καρδιακή ανεπάρκεια δεν παρουσιάζουν κανένα σύμπτωμα. Στα άτομα αυτά, τα συμπτώματα μπορούν να εκδηλωθούν μόνο αν συνυπάρχουν οι εξής παθήσεις:
- Αρρυθμίες
- Αναιμία
- Υπερθυρεοειδισμός
- Λοιμώξεις με υψηλό πυρετό
- Νεφροπάθεια
Ενδείξεις και εξετάσεις
Η φυσική εξέταση μπορεί να αποκαλύψει:
- Υγρό γύρω από τους πνεύμονες (πλευρική διάχυση)
- Ανώμαλο καρδιακό παλμό
- Πρησμένα πόδια (οίδημα)
- Διεσταλμένες φλέβες στον λαιμό
- Διόγκωση του συκωτιού
Στην ακρόαση με το στηθοσκόπιο μπορεί να ακούγονται κροταλίσματα από τους πνεύμονες ή ανώμαλοι καρδιακοί ήχοι.
Οι ακόλουθες εξετάσεις γίνονται για να διαπιστωθεί κατά πόσον υπάρχει διόγκωση της καρδιάς, μειωμένη καρδιακή λειτουργία, ή συμφόρηση των πνευμόνων:
- Ακτινογραφία θώρακα
- Ηλεκτροκαρδιογράφημα
- Ηχοκαρδιογράφημα
- Τεστ αντοχής καρδιάς
- Αξονική τομογραφία καρδιάς
- Καθετηριασμός καρδιάς
- Mαγνητική τομογραφία καρδιάς
- Σπινθηρογράφημα καρδιάς
Η πάθηση μπορεί επίσης να αλλοιώσει τα αποτελέσματα των εξής εξετάσεων:
- Χημεία αίματος
- Αζωτο ουρίας αίματος
- Γενική εξέταση αίματος
- Κρεατινίνη
- Εκκαθάριση κρεατινίνης
- Ηπατικές δοκιμασίες
- Εξέταση αίματος για ουρικό οξύ
- Επίπεδα νατρίου στην εξέταση αίματος
- Ανάλυση ούρων
- Επίπεδα νατρίου στην εξέταση ούρων
Θεραπεία
Εάν πάσχετε από καρδιακή ανεπάρκεια, ο γιατρός σας θα σας παρακολουθεί τακτικά. Πρέπει να σας βλέπει τουλάχιστον κάθε 3 έως 6 μήνες, ενώ παράλληλα πρέπει να κάνετε εξετάσεις προκειμένου και να ελέγχετε τη λειτουργία της καρδιάς. Για παράδειγμα, το υπερηχογράφημα της καρδιάς (ηχωκαρδιογράφημα) γίνεται τακτικά για να ελεγχθεί πόσο καλά αντλεί το αίμα η καρδιά σας σε κάθε χτύπο.
Θα πρέπει όμως και οι ίδιοι να ελέγχεστε προσεκτικά και να βοηθάτε στην αντιμετώπιση της πάθησής σας. Ένας σημαντικός παράγοντας είναι να παρακολουθείτε το βάρος σας σε καθημερινή βάση. Η αύξηση βάρους μπορεί να αποτελεί ένδειξη ότι κάνετε κατακράτηση υγρών και η ανεπάρκεια της καρδιάς σας επιδεινώνεται. Μην παραλείπετε να ζυγίζεστε καθημερινά, στην ίδια πάντα ζυγαριά, με λίγα ή καθόλου ρούχα.
Άλλα σημαντικά μέτρα που πρέπει να παίρνετε:
- Παίρνετε τα φάρμακά σας σύμφωνα με τις οδηγίες του γιατρού. Εχετε πάντα μαζί σας μια λίστα με τα φάρμακα που παίρνετε, οπουδήποτε κι αν πηγαίνετε.
- Περιορίστε το αλάτι στα φαγητά.
- Μην καπνίζετε.
- Να ασκήστε συστηματικά. Μπορείτε για παράδειγμα να περπατάτε ή να γυμνάζεστε με ποδήλατο. Ο γιατρός σας μπορεί να σας συστήσει ένα ασφαλές και αποτελεσματικό πρόγραμμα άσκησης ανάλογα με το στάδιο της ανεπάρκειάς σας και με τα αποτελέσματα των εξετάσεων που κάνετε για τον έλεγχο της αντοχής και της γενικότερης λειτουργίας της καρδιάς σας. Μην ασκήστε τις ημέρες που το βάρος σας έχει αυξηθεί από κατακράτηση υγρών ή δεν αισθάνεστε καλά.
- Χάστε βάρος εάν είστε υπέρβαροι.
- Να αναπαύεστε αρκετά γενικά, αλλά και ειδικά μετά από άσκηση, γεύμα ή άλλες δραστηριότητες. Αυτό επιτρέπει και στην καρδιά σας να ξεκουραστεί. Εχετε όσο μπορείτε τα πόδια σας ανυψωμένα ώστε να μειώνεται το πρήξιμο.
Μερικές συμβουλές για τη μείωση της κατανάλωσης αλατιού και νατρίου:
- Ψάξτε στις ετικέτες των τροφίμων για ενδείξεις όπως ‘χαμηλό σε νάτριο’ ‘δεν περιέχει νάτριο’ ‘χωρίς την προσθήκη αλατιού’ ή ‘ανάλατο’ Ελέγξτε τη συνολική περιεκτικότητα σε νάτριο στις ετικέτες τροφίμων. Να είστε ιδιαίτερα προσεκτικοί με τα κονσερβοποιημένα, τυποποιημένα και κατεψυγμένα τρόφιμα. Ένας διατροφολόγος μπορεί να σας εξηγήσει πώς να ‘διαβάζετε’ αυτές τις ετικέτες.
- Μην χρησιμοποιείτε αλάτι στο μαγείρεμα ούτε να το προσθέτετε μετά στο φαγητό σας. Για καλύτερη γεύση, προτιμήστε το πιπέρι, το σκόρδο, το λεμόνι, ή άλλα καρυκεύματα. Να είστε προσεκτικοί στα τυποποιημένα μίγματα καρυκευμάτων, διότι αυτά συχνά περιέχουν αλάτι ή προϊόντα αλατιού (όπως το γλουταμινικό μονονάτριο - MSG).
- Αποφύγετε τα τρόφιμα υψηλής περιεκτικότητας σε νάτριο, όπως οι αντζούγιες, τα κρέατα (ιδιαίτερα τα αλλαντικά, μπέικον, χοτ-ντογκ, λουκάνικα, ζαμπόν, σαλάμια), τα καρύδια, τις ελιές, τα τουρσιά, το σουκρούτ (λάχανο τουρσί), τη σόγια και τη σάλτσα Worcestershire, τον χυμό ντομάτας και άλλων λαχανικών, καθώς και τα τυριά.
- Προσέχετε ιδιαίτερα όταν τρώτε έξω. Περιοριστείτε αυστηρά σε φαγητά της σχάρας ή του φούρνου, βραστά ή στον ατμό, χωρίς προσθήκη αλατιού, σάλτσας ή τυριού.
- Χρησιμοποιείτε λάδι και ξύδι στις σαλάτες και όχι τις έτοιμες σάλτσες.
- Για επιδόρπιο προτιμήστε φρέσκα φρούτα ή σορμπέ.
Ο γιατρός σας πιθανότατα θα σας συστήσει κάποιο από τα ακόλουθα φάρμακα:
- Αναστολείς ΜΕΑ όπως η καπτοπρίλη, η εναλαπρίλη, η λισινοπρίλη και η ραμιπρίλη που διαστέλλουν τα αιμοφόρα αγγεία και μειώνουν το έργο της καρδιάς
- Διουρητικά συμπεριλαμβανομένης της υδροχλωροθειαζίδης, της χλωρδαλιδόνης, της χλωροθειαζίδης, της φουροσεμίδης, της τορσεμίδης της μπουμετανίδης και της σπιρινολακτόνης, που βοηθούν το σώμα να αποβάλει τα υγρά και το αλάτι (νάτριο)
- Γλυκοσίδες της δακτυλίτιδας, που αυξάνουν τη δυνατότητα του καρδιακού μυός να συστέλλεται κανονικά και βοηθούν στην αντιμετώπιση ορισμένων διαταραχών του ρυθμού της καρδιάς
- Ανταγωνιστές των υποδοχέων της αγγειοτασίνης, όπως η λοσαρτάνη και η καντεσαρτάνη, που απομειώνουν το έργο της καρδιάς. Αυτή η κατηγορία φαρμάκων είναι ιδιαίτερα σημαντική για όσους έχουν δυσανεξία στους αναστολείς ΜΕΑ
- Β-αναστολείς όπως η καρβεδιλόλη και η μεταπρολόλη, που είναι ιδιαίτερα χρήσιμοι για άτομα με ιστορικό στεφανιαίας νόσου
Ορισμένα φάρμακα μπορεί να επιδεινώσουν την καρδιακή ανεπάρκεια και πρέπει να αποφεύγονται. Σε αυτά περιλαμβάνονται τα μη στεροειδή αντιφλεγμονώδη φάρμακα, οι θειαζολιδινεδιόνες, η μετφορμίνη, η σιλοζταζόλη, οι αναστολείς της φωσφοδιεστεράσης 5 (PDE-5) (σιλδεναφίλη, βαρδεναφίλη) και πολλά φάρμακα που χορηγούνται για τις αρρυθμίες.
Η αντικατάσταση βαλβίδων ή η χειρουργική τεχνική στεφανιαίας παράκαμψης (by pass) και η αγγειοπλαστική μπορούν να βοηθήσουν ορισμένους ασθενείς με καρδιακή ανεπάρκεια.
Για ορισμένους ασθενείς συστήνονται οι ακόλουθες συσκευές:
- Μονός ή διπλός βηματοδότης θαλάμου - που βοηθά τον αργό καρδιακό παλμό ή άλλα προβλήματα των μηχανισμών σηματοδότησης της καρδιάς
- Αμφικοιλιακός βηματοδότης - που βοηθά τη συστολή αριστερής και δεξιάς πλευράς της καρδιάς ταυτοχρόνως
- Εμφυτεύσιμος καρδιομετατροπέας-απινιδωτής - που διορθώνει ή αποτρέπει τις οξείες αρρυθμίες
Η οξεία καρδιακή ανεπάρκεια ίσως απαιτήσει τις ακόλουθες θεραπείες:
- Δια-αορτική αντλία με μπαλονάκι (IABP), μια συσκευή που τοποθετείται προσωρινά στην αορτή
- Συσκευή υποστήριξης αριστερής κοιλίας (LVAD), η οποία αναλαμβάνει το ρόλο της καρδιάς με την άντληση του αίματος από την καρδιά στην αορτή. Εφαρμόζεται συχνότερα στους ασθενείς που πρόκειται να κάνουν μεταμόσχευση καρδιάς.
Σημείωση: Αυτές οι συσκευές μπορεί μεν να σώζουν ζωές αλλά δεν αποτελούν μόνιμες λύσεις. Οι ασθενείς που αποκτούν εξάρτηση στην κυκλοφοριακή υποστήριξη, θα χρειαστούν μεταμόσχευση καρδιάς.
Τα συμπτώματα καρδιακής ανεπάρκειας μπορεί να βελτιωθούν με τον αμφικοιλιακό βηματοδότη ή με θεραπεία καρδιακού επανασυγχρονισμού. Συμβουλευτείτε τον γιατρό σας εάν η θεραπεία αυτή είναι κατάλληλη για την περίπτωσή σας.
Πρόγνωση
Η καρδιακή ανεπάρκεια είναι μια σοβαρή πάθηση. Είναι συνήθως μια χρόνια ασθένεια, η οποία μπορεί να επιδεινωθεί μετά από κάποια λοίμωξη ή από φυσικό στρες. Πολλές μορφές καρδιακής ανεπάρκειας μπορούν να αντιμετωπιστούν με φάρμακα, αλλαγές στον τρόπο ζωής και θεραπεία της οποιασδήποτε συνυπάρχουσας ασθένειας.
Επιπλοκές
- Αρρυθμίες (μπορεί να είναι θανατηφόρες)
- Πνευμονικό οίδημα
- Ολική καρδιακή ανεπάρκεια (κυκλοφοριακή κατάρρευση)
Πιθανές παρενέργειες των φαρμάκων είναι:
- Βήχας
- Τοξικότητα δακτυλίτιδας
- Γαστρεντερικές διαταραχές (όπως ναυτία, καούρα, διάρροια)
- Πονοκέφαλος
- Ζαλάδα και λιποθυμία
- Χαμηλή αρτηριακή πίεση
- Ερυθηματώδης λύκος
- Κράμπες
Πότε να επικοινωνήσετε με τον γιατρό σας
Καλέστε τον γιατρό σας αν νιώθετε αδυναμία, έχετε βήχα που χειροτερεύει ή πολύ σάλιο ή ξαφνική αύξηση βάρους ή πρήξιμο ή άλλα νέα ή ανεξήγητα συμπτώματα.
Πηγαίνετε στα επείγοντα περιστατικά νοσοκομείου ή καλέστε το 166 εάν νιώθετε έντονο πόνο στο στήθος, τάση λιποθυμίας, ή η καρδιά σας χτυπάει ανώμαλα (ιδιαίτερα αν ο γρήγορος και ανώμαλος καρδιακός ρυθμός συνοδεύεται και από άλλα συμπτώματα).
Πρόληψη
Ακολουθήστε τις οδηγίες θεραπείας που σας συνέστησε ο γιατρός σας και παίρνετε όλα τα φάρμακα σύμφωνα με τις οδηγίες. Εχετε υπό έλεγχο την αρτηριακή σας πίεση, τον καρδιακό ρυθμό και τη χοληστερίνη σας, όπως συστήνει ο γιατρός σας, περιλαμβάνοντας τακτική άσκηση, ειδική διατροφή και φάρμακα.
Άλλα σημαντικά μέτρα θεραπείας:
- Μην καπνίζετε.
- Μην πίνετε αλκοόλ.
- Μειώστε το αλάτι.
- Σωματική άσκηση, σύμφωνα με τις οδηγίες του γιατρού σας.
Άτυπη πνευμονία
Ορισμός
Η άτυπη πνευμονία αναφέρεται στην πνευμονία που οφείλεται σε συγκεκριμένα βακτηρίδια, συμπεριλαμβάνοντας τη Legionella pneumophila, το Mycoplasma pneumoniae και τη Chlamydophila pneumoniae.
Το άρθρο αυτό περιλαμβάνει μια γενική επισκόπηση της άτυπης πνευμονίας.
Εναλλακτικοί ορισμοί
Περιπατητική πνευμονία, Chlamydophila πνευμονία.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Η άτυπη πνευμονία που οφείλεται σε μυκόπλασμα και Chlamydophila, συνήθως εμφανίζεται υπό ήπια μορφή πνευμονίας, εν αντιθέσει με άλλους τύπους της νόσου, των οποίων η συμπτωματολογία κάνει την εμφάνισή της σε συντομότερο χρονικό διάστημα και λαμβάνει σοβαρή πρώιμη κλινική εικόνα.
Η πνευμονία από μυκόπλασμα προσβάλλει πιο συχνά νεαρότερα άτομα και τις περισσότερες φορές συνοδεύεται από αναιμία, συγκεκριμένους τύπους ερυθήματος και νευρολογικές διαταραχές, όπως μηνιγγίτιδα, μυελίτιδα κι εγκεφαλίτιδα. Για περισσότερες πληροφορίες όσον αφορά αυτόν τον τύπο πνευμονίας.
Η πνευμονία που οφείλεται σε βακτηρίδια της κατηγορίας των χλαμύδια, εμφανίζεται καθ’ όλη τη διάρκεια του έτους και υπολογίζεται ότι αποτελεί το 5 – 15% όλων των πνευμονιών. Ως επί το πλείστον, λαμβάνει ήπια μορφή και κατέχει χαμηλό ποσοστό θνησιμότητας.
Η άτυπη πνευμονία που οφείλεται στη Legionella αποτελεί το 2 – 6% των πνευμονιών και κατέχει υψηλότερο ποσοστό θνησιμότητας. Οι ηλικιωμένοι, οι καπνιστές, οι ασθενείς χρόνιων νοσημάτων και οι ανοσοκατεσταλμένοι, διατρέχουν υψηλό κίνδυνο προσβολής του συγκεκριμένου τύπου πνευμονίας. Αναπνέοντας μολυσμένο αέρα (όπως μπορεί να συμβεί με τα κλιματιστικά συστήματα), επίσης ενοχοποιείται για την πρόκληση της πνευμονίας από Legionella.
Συμπτώματα
- Ρίγη
- Σύγχυση (ιδίως στην πνευμονία από Legionella)
- Βήχας
- Διάρροια (ιδίως στην πνευμονία από Legionella)
- Πυρετός
- Γενική αίσθηση κακουχίας
- Κεφαλαλγία
- Απώλεια όρεξης
- Μυϊκή δυσκαμψία κι άλγος
- Ταχύπνοια
- Ερύθημα (κυρίως στην πνευμονία από μυκόπλασμα)
- Δυσκολία αναπνοής
Σημεία κι εξετάσεις
Άτομα με υποψία πνευμονίας χρήζουν πλήρης ιατρικής εκτίμησης, περιλαμβάνοντας μια ολοκληρωμένη φυσική εξέταση, μια ακτινογραφία θώρακος - ιδιαίτερα αν η φυσική εξέταση δεν αποκλείσει το ενδεχόμενο της οξείας βρογχίτιδας ή άλλων αναπνευστικών λοιμώξεων.
Μπορούν να διεξαχθούν εναλλακτικές μελέτες / εξετάσεις, αναλόγως της σοβαρότητας της νόσου, οι οποίες περιλαμβάνουν:
- Ποσοτικό προσδιορισμό αίματος
- Καλλιέργεια αίματος
- Ανίχνευση αντισωμάτων ορού για συγκεκριμένα βακτήρια
- Βρογχοσκόπηση
- Ανοικτή βιοψία πνεύμονος (διεξάγεται μονάχα σε πολύ συγκεκριμένες καταστάσεις, οι οποίες παραμένουν αδιάγνωστες)
- Καλλιέργεια πτυέλων
Εξετάσεις ούρων και λήψη φαρυγγικού επιχρίσματος, πρέπει επίσης να διενεργείται.
Θεραπεία
Τα αντιβιοτικά αποτελούν τη θεραπεία εκλογής, στην άτυπη πνευμονία. Σε ήπιες κλινικές μορφές της νόσου, τα αντιβιοτικά χορηγούνται συνήθως δια του στόματος. Σε βαριές μορφές όμως, απαιτείται νοσηλεία κι ενδοφλέβια χορήγηση αντιβιοτικών, καθώς κι οξυγονοθεραπεία.
Τα αντιβιοτικά με μεγαλύτερη εφαρμογή στην άτυπη πνευμονία, περιλαμβάνουν:
- Αζιθρομυκίνη
- Κλαριθρομυκίνη
- Ερυθρομυκίνη
- Φλουοροκινολόνες και παράγωγά τους (όπως η λεβοφλοξασίνη)
- Τετρακυλίνες (όπως η δοξυκυκλίνη)
Πρόγνωση
Η πλειοψηφία των ασθενών με πνευμονία από μυκόπλασμα ή Chlamydophila, έχουν καλή έκβαση μετά τη λήψη κατάλληλης αντιβιοτικής αγωγής. Ωστόσο, δεν αποκλείεται η πιθανότητα υποτροπής της λοιμώξεως, σε περίπτωση που η αντιβιοτική αγωγή ληφθεί για μικρότερο χρονικό διάστημα των 2 εβδομάδων.
Η άτυπη πνευμονία συνήθως συνοδεύεται με ήπιες κλινικές μορφές της πνευμονίας, ενώ η πνευμονία από Legionella συγκεκριμένα, δύναται να λάβει βαριά μορφή, ιδιαίτερα στην περίπτωση των ηλικιωμένων, των ασθενών χρόνιων νοσημάτων κι των ανοσοκατεσταλμένων. Επί πρόσθετα, παρουσιάζει υψηλότερο ποσοστό θνησιμότητας.
Επιπλοκές
- Αιμολυτική αναιμία (κυρίως σε συνδυασμό με πνευμονία από μυκόπλασμα)
- Αναπνευστική ανεπάρκεια
Επικοινωνία με τον ιατρό σας
Επικοινωνήστε με τον ιατρό σας αν παρουσιάσετε πυρετό, βήχα ή δυσκολία αναπνοής. Πολλές είναι οι αιτίες πρόκλησης αυτών των συμπτωμάτων. Ο ιατρός οφείλει να αποκλείσει την πνευμονία.
Πρόληψη
Άγνωστοι παραμένουν οι μέθοδοι πρόληψης της άτυπης πνευμονίας, ούτε και διατίθεται ακόμη εμβόλιο κατά αυτής.
Άσθμα
Ορισμός
Το άσθμα αποτελεί μια φλεγμονώδη πάθηση των αεραγωγών, που προκαλεί κρίσεις συριγμού, διακοπές αναπνοής, αίσθηση θωρακικής / στερνικής σύσφιξης και βήχα.
Εναλλακτικοί ορισμοί
Βρογχικό άσθμα, Άσθμα που εκλύεται με την άσκηση.
Αίτια, επιπτώσεις και παράγοντες κινδύνου
Το άσθμα οφείλεται σε φλεγμονή των αεραγωγών. Κατά τη διάρκεια μιας ασθματικής κρίσης, οι μύες που περιβάλλουν τους αεραγωγούς, συσπώνται, ενώ ο βλεννογόνος των αεραγωγών διογκώνεται. Κατ΄ αυτό τον τρόπο, μειώνεται σημαντικά η δίοδος του αέρα και προκαλούνται ήχοι συριγμού.
Η πλειοψηφία των ασθενών με άσθμα εμφανίζουν κρίσεις συριγμού, ανεξάρτητα των ασυμπτωματικών χρονικών περιόδων. Άλλοι ασθενείς, παρουσιάζουν μακράς χρονικής διάρκειας δυσκολίες στην αναπνοή, με παράλληλα επεισόδια έντονης δυσχέρειας στην αναπνοή. Σε άλλους, το κύριο σύμπτωμα αποτελεί ο βήχας. Οι ασθματικές κρίσεις δύναται να διαρκούν από λίγα λεπτά έως και μερικές ημέρες και μπορούν να λάβουν κρίσιμη μορφή, εάν οι αεραγωγοί παρουσιάζουν βαριά απόφραξη.
Στην περίπτωση ευαίσθητων ατόμων, τα συμπτώματα του άσθματος μπορούν να προκληθούν με την εισπνοή αλλεργιογόνων ουσιών (ονομάζονται αλλεργιογόνες ή εκλυτικές ουσίες).
Κύριοι εκλυτικοί παράγοντες του άσθματος είναι:
- Ζώα (το τρίχωμα των κατοικίδιων ή η πιτυρίδα τους)
- Σκόνη
- Κλιματιστικές αλλαγές (συνήθως το ψυχρό κλίμα)
- Χημικά στον αέρα ή στα τρόφιμα
- Άσκηση
- Μούχλα
- Γύρη
- Αναπνευστικές λοιμώξεις, όπως το κοινό συνάχι
- Έντονοι συναισθηματισμοί (άγχος)
- Κάπνισμα καπνού
Η ασπιρίνη, καθώς κι άλλα μη στεροειδή αντιφλεγμονώδη σκευάσματα (ΜΣΑΦ) ενοχοποιούνται για την πρόκληση άσθματος σε κάποιους ασθενείς.
Αρκετοί εκ των ασθματικών ασθενών έχουν θετικό ατομικό ή οικογενειακό ιστορικό αλλεργιών, όπως ο πολύ υψηλός πυρετός (αλλεργική ρινίτιδα) ή το έκζεμα. Άλλοι πάλι δεν έχουν κανένα ιστορικό αλλεργιών.
Συμπτώματα
- Βήχας με ή χωρίς την παραγωγή πτυέλων
- Εισολκή της επιδερμίδας των μεσοπλεύριων διαστημάτων κατά την αναπνοή (μεσοπλεύριες αντιδράσεις)
- Δυσχέρεια αναπνοής η οποία επιδεινώνεται με την άσκηση ή τη δραστηριότητα
- Συριγμός
- παρουσιάζεται κατά επεισόδια
- ίσως είναι πιο έντονος κατά τη διάρκεια της νύχτας ή νωρίς το πρωί
- ίσως υποχωρήσει αυτόματα
- βελτιώνεται με τη χρήση σκευασμάτων που προκαλούν διάνοιξη των αεραγωγών (βρογχοδιασταλτικά)
- επιδεινώνεται με την αναπνοή σε ψυχρό περιβάλλον
- επιδεινώνεται με την άσκηση
- επιδεινώνεται κατά το στερνικό καύσο (αναγωγή)
- εμφανίζεται συνήθως αιφνίδια
Συμπτώματα επείγουσας σημασίας:
- κυανό χρώμα των χειλέων και του προσώπου
- μειωμένο επίπεδο εγρήγορσης, όπως βαριά ζάλη ή σύγχυση κατά τη διάρκεια ασθματικής κρίσης
- υπερβολικά έντονη δυσχέρεια αναπνοής
- ταχυπαλμία
- έντονο άγχος που οφείλεται στη δυσχέρεια αναπνοής
- εφίδρωση
Επί πρόσθετα συμπτώματα που μπορεί να συνοδεύουν τη νόσο είναι:
- παθολογικό σχήμα αναπνοής – η εκπνοή διαρκεί δυόμισι φορές περισσότερο απ’ ότι η εισπνοή
- παροδική διακοπή της αναπνοής
- θωρακικό άλγος
- ρινική συμφόρηση
- συσφιγκτικό αίσθημα στη στερνική χώρα
Σημεία κι εξετάσεις
Οι εξετάσεις για αλλεργία μπορεί να αποβούν ωφέλιμες, προσδιορίζοντας τα αλλεργιογόνα ατόμων με επίμονο άσθμα. Συχνά αλλεργιογόνα περιλαμβάνουν την πιτυρίδα κατοικίδιων ζώων, τους κόκκους σκόνης, τα κατσαριδοκτόνα αλλεργιογόνα, τη μούχλα και τη γύρη. Συχνοί παράγοντες που προκαλούν αναπνευστικό ερεθισμό αποτελούν ο καπνός του τσιγάρου, το καυσαέριο κι ο καπνός από την καύση ξύλου ή υγραερίου.
Ο ιατρός θα ακροαστεί με στηθοσκόπιο τους πνεύμονες. Το πιθανότερο είναι να γίνουν αντιληπτοί ήχοι / ψιθυρίσματα που συνδέονται με το άσθμα. Πάρα ταύτα, το αναπνευστικό ψιθύρισμα παραμένει φυσιολογικό στα μεσοδιαστήματα των κρίσεων άσθματος.
Οι εξετάσεις που διεξάγονται περιλαμβάνουν:
- αρτηριακά αέρια αίματος
- αιματολογικές εξετάσεις για προσδιορισμό της τιμής των ηωσινόφιλων (μια υπο-ομάδα των λευκοκυττάρων) και των IgE (έναν τύπο πρωτεΐνης του ανοσοποιητικού συστήματος που ονομάζεται ανοσοσφαιρίνη)
- ακτινογραφία θώρακος
- εξετάσεις πνευμονικής λειτουργίας
- μέτρηση μέγιστης εκπνευστικής ροής
Θεραπεία
Στόχος της θεραπείας αποτελεί η αποφυγή των εκλυτικών ουσιών και η αντιμετώπιση της φλεγμονής των αεραγωγών. Η καλή συνεργασία με τον ιατρό σας, θα σας βοηθήσει να οργανώσετε ένα σχήμα αποφυγής των εκλυτικών παραγόντων του άσθματος και παρακολούθησης των συμπτωμάτων σας.
Υπάρχουν δύο βασικοί τύποι φαρμακευτικών σκευασμάτων για τη θεραπεία του άσθματος:
- μακράς – δράσης φάρμακα για την πρόληψη των κρίσεων
- ταχείας – ανακούφισης φάρμακα για χορήγηση κατά τη διάρκεια των κρίσεων
Η πρώτη κατηγορία φαρμάκων χορηγείται σε τακτική βάση προς πρόληψη των κρίσεων κι όχι για την αντιμετώπισής τους. Τέτοια φαρμακευτικά σκευάσματα περιλαμβάνουν:
- εισπνεόμενα κορτικοστεροειδή για την αντιμετώπιση της φλεγμονής
- αναστολείς της λευκοτριένης
- μακράς – δράσης βρογχοδιασταλτικά για τη διατήρηση του εύρους των αεραγωγών
- ομιλιζουμάβη, η οποία «μπλοκάρει» τη δίοδο του αναπνευστικού συστήματος που είναι υπεύθυνη για την έκλυση των συμπτωμάτων του άσθματος
- νατριούχος χρωμολύνη ή νατριούχος νεδοχρωμίλη
- αμινοφυλλίνη ή θεοφυλλίνη (δεν έχουν ευρεία χρήση όπως στο παρελθόν)
- κάποιες φορές χορηγείται μονή θεραπεία με σκεύασμα που συνδυάζει στεροειδή και βρογχοδιασταλτικά
Τα ταχείας – ανακούφισης ή διάσωσης φαρμακευτικά σκευάσματα έχουν εφαρμογή στην αντιμετώπιση των συμπτωμάτων κατά τη διάρκεια της κρίσης. Αυτά περιλαμβάνουν:
- ταχείας – δράσης βρογχοδιασταλτικά (εισπνεόμενα)
- κορτικοστεροειδή, όπως η μεθυλπρεδνισολόνη, τα οποία δύναται να χορηγηθούν ενδοφλέβια κι άμεσα κατά τα διάρκεια βαριάς κρίσης, σε συνδυασμό με άλλα εισπνεόμενα σκευάσματα
Σε άτομα με ήπια συμπτωματολογία άσθματος (και μικρή συχνότητα κρίσεων) χορηγούνται ταχείας ανακούφισης σκευάσματα, όποτε κρίνεται αναγκαίο. Στα άτομα με επίμονο άσθμα χορηγούνται μακράς δράσης σκευάσματα σε μόνιμη τακτική βάση για την πρόληψη των συμπτωμάτων. Η βαριά κρίση άσθματος απαιτεί ιατρική εξέταση και πιθανότητα νοσηλεία, ενδοφλέβια χορήγηση φαρμάκων κι οξυγονοθεραπεία.
Η μέτρηση μέγιστης εκπνευστικής ροής αποτελεί μια απλή τεχνική προσδιορισμού της ταχύτητας απελευθέρωσης του εισπνεόμενου αέρα από τους πνεύμονες. Το τελευταίο παίζει ρόλο στη διάγνωση αρχόμενης κρίσης, και πολλές φορές χωρίς την παρουσία κανενός συμπτώματος. Οι μετρήσεις αυτές μπορούν να συντελέσουν στην ένδειξη χορήγησης φαρμάκων ή λήψης άλλων απαραίτητων μέτρων. Οι τιμές της μέγιστης εκπνευστικής ροής ενός ατόμου, που κυμαίνονται από 50 – 80% των μέγιστων τιμών που έχει παρουσιάσει στο παρελθόν, αποτελούν σημείο μετρίου βαθμού ασθματικής κρίσης, ενώ τιμές κατώτερες από 50%, αποτελούν σημείο βαριάς κρίσης.
Πρόγνωση
Ίαση του άσθματος ουδέποτε επιτυγχάνεται, παρά μόνον βελτίωση των συμπτωμάτων με τη πάροδο του χρόνου. Με την αρμόδια αυτοσυντήρηση / αντιμετώπιση και θεραπευτική αγωγή, η πλειοψηφία των ασθενών που πάσχουν από άσθμα, βιώνουν μια φυσιολογική ζωή.
Επιπλοκές
Οι επιπλοκές του άσθματος μπορούν να λάβουν βαριά μορφή και περιλαμβάνουν:
- θάνατο
- μειωμένη ικανότητα για άσκηση κι ασχολία με άλλες δραστηριότητες
- έλλειψη ύπνου που οφείλεται στα συμπτώματα κατά τη διάρκεια της νύχτας
- μόνιμες αλλαγές / διαταραχές της αναπνευστικής λειτουργίας
- μόνιμο βήχα
- δυσχέρεια αναπνοής που απαιτεί αναπνευστική υποστήριξη / αναπνευστήρα
Επικοινωνία με τον ιατρό σας
Κλείστε ραντεβού με τον ιατρό σας, εάν παρουσιάσετε συμπτώματα άσθματος.
Καλέστε τον ιατρό σας ή σπεύσατε στα επείγοντα ιατρεία εάν:
- μια κρίση άσθματος χρήζει περαιτέρω φαρμακευτικής αγωγής απ΄ ότι τη η συνιστώμενη
- τα συμπτώματα επιδεινώνονται ή δε βελτιώνονται με τη θεραπευτική αγωγή
- παρουσιάσετε δυσχέρεια αναπνοής ενώ μιλάτε
- η μέτρηση της μέγιστης εκπνευστικής ροής σας φτάνει το 50 - 80% των βέλτιστων προσωπικών σας μετρήσεων
Σπεύσατε στα επείγοντα αν:
- παρουσιάσατε ζάλη ή σύγχυση
- αναπτύξετε κρίσιμη δυσχέρεια αναπνοής κατά την ανάπαυση
- η μέτρηση της μέγιστης εκπνευστικής ροής, είναι μικρότερη του 50% των βέλτιστων προσωπικών σας μετρήσεων
- αντιμετωπίζετε έντονο θωρακικό άλγος
Πρόληψη
Τα συμπτώματα του άσθματος περιστασιακά μπορούν να βελτιωθούν, με την αποφυγή γνωστών εκλυτικών παραγόντων και ουσιών που προκαλούν ερεθισμό των αεραγωγών.
Το κρεβάτι μπορεί να καλυφθεί με επένδυση κατά της αλλεργίας, προκειμένου να μειωθεί η έκθεσή του στους κόκκους σκόνης. Η αφαίρεση των χαλιών και η τακτική χρήση της ηλεκτρικής σκούπας επίσης βοηθούν. Τα απορρυπαντικά και τα προϊόντα καθαρισμού στην οικία είναι προτιμητέο να είναι άοσμα.
Διατηρώντας χαμηλά επίπεδα υγρασίας κι επισκευάζοντας διαρροές, μειώνετε τις πιθανότητες ανάπτυξης μικροοργανισμών, όπως της μούχλας. Διατηρείτε την οικία σας καθαρή και τα τρόφιμα σε συσκευασίες εκτός των υπνοδωματίων – γεγονός που μειώνει την πιθανότητα εμφάνισης κατσαριδών, οι οποίες εκλύουν τις κρίσεις άσθματος σε κάποια άτομα.
Ένα κάποιο άτομο είναι αλλεργικό σε ένα ζώο (κατοικίδιο), που δε δύναται να απομακρυνθεί από την οικία, το ζώο δεν πρέπει να έχει πρόσβαση στο δωμάτιο του πάσχοντος. Υλικά «φιλτραρίσματος» μπορούν να τοποθετηθούν στις εξόδους θέρμανσης, προκειμένου να παγιδευτεί η πιτυρίδα του κατοικίδιου.
Απομακρύνοντας τον καπνό τσιγάρου από μια οικία, αποτελεί το μόνο σημαντικό μέτρο που οφείλει να λάβει μια οικογένεια, για να βοηθήσει ένα παιδί με άσθμα. Το κάπνισμα εκτός του σπιτιού δεν επαρκεί. Τα μέλη της οικογένειας και οι επισκέπτες που καπνίζουν εκτός του σπιτιού, μεταφέρουν υπολείμματα καπνού εντός του σπιτιού με τα ρούχα τους και τα μαλλιά τους – γεγονός που και πάλι μπορεί να προκαλέσει συμπτώματα άσθματος.
Άτομα που πάσχουν οφείλουν επίσης να αποφεύγουν το καυσαέριο, τις βιομηχανικές σκόνες κι άλλους ερεθιστικούς καπνούς, όσον το δυνατόν περισσότερο.
Γρίπη τύπου Α - H1N1 - Γρίπη των χοίρων
Τι είναι ο νέος ιός της γρίπης;
Ο νέος ιός της γρίπης Α(Η1Ν1) που απομονώθηκε για πρώτη φορά φέτος είναι ένας νέος υπότυπος του ιού της γρίπης που επηρεάζει κ αι τους ανθρώπους. Περιέχει γονίδια από ιό της γρίπης των χοίρων, των πτηνών και των ανθρώπων σε ένα συνδυασμό που δεν είχε εμφανιστεί ποτέ έως τώρα. Μεταδίδεται από άνθρωπο σε άνθρωπο και η νόσηση έχει περιγραφεί ως πολύ σοβαρή σε κάποιες περιπτώσεις.
Ποια είναι τα συμπτώματα της γρίπης από το νέο ιό;
Τα συμπτώματα της νόσου είναι παρόμοια με αυτά της εποχικής γρίπης και μπορεί να περιλαμβάνουν αιφνίδια έναρξη πυρετού και συμπτώματα από το αναπνευστικό σύστημα (όπως βήχας, καταρροή, πονόλαιμος, πόνος στους μυς, πονοκέφαλος), ενώ μπορεί να παρουσιαστούν και άλλα συμπτώματα, όπως ρίγη, αίσθημα κόπωσης, διάρροια και έμετοι.
Σε μερικές περιπτώσεις, παρατηρείται σοβαρή νόσηση σε κατά τα άλλα υγιείς ανθρώπους που μολύνονται με τον ιό.
Πώς μολύνονται οι άνθρωποι με το νέο ιό της γρίπης Α(Η1Ν1);
Οι άνθρωποι μολύνονται με τον ιό με τον ίδιο τρόπο όπως και στην εποχική γρίπη. Μεταδίδεται από άνθρωπο σε άνθρωπο μέσω σταγονιδίων από ασθενή που βήχει ή φτερνίζεται. Ο ιός μπορεί να μεταδοθεί και έμμεσα, όταν τα μολυσμένα σταγονίδια που προέρχονται από ασθενή εγκαθίστανται στα χέρια του ή σε άλλες επιφάνειες που μπορεί στη συνέχεια να μεταδώσουν τον ιό σε ανθρώπους που τις ακουμπούν και, στη συνέχεια, ακουμπούν τη μύτη ή το στόμα τους.
Ποια είναι η περίοδος επώασης; Ποια είναι η περίοδος μεταδοτικότητας;
Οι μελέτες που διεξάγονται δείχνουν ότι η περίοδος επώασης είναι μεταξύ 1 και 7 ημερών. Δηλαδή, από τη στιγμή που ο ιός θα εισέλθει στον ανθρώπινο οργανισμό, η τα συμπτώματα θα ξεκινήσουν κάποια στιγμή μεταξύ της επόμενης ημέρας και 7 ημερών αργότερα.
Ο ιός μεταδίδεται από νοσούντες ανθρώπους, κυρίως όσο έχουν συμπτώματα, αλλά μπορεί και ώς 7 ημέρες από την έναρξη των συμπτωμάτων τους, προκειμένου για ενήλικες, και ενδεχομένως περισσότερο, προκειμένου για παιδιά.
Υπάρχει εμβόλιο για το νέο ιό γρίπης Α(Η1Ν1);
Δύο εμβόλια κατά της γρίπης από το νέο ιό Α(Η1Ν1) κυκλοφορούν στην Ελλάδα: το Focetria© (Novartis) και το Pandemrix© (GlaxoSmithKline).
Το υπάρχον εμβόλιο για την εποχική γρίπη προστατεύει τον άνθρωπο από το
νέο ιό γρίπης Α/Η1Ν1;
Παρότι ο νέος ιός έχει κάποιες ομοιότητες με την κοινή εποχική γρίπη, δεν φαίνεται ότι το εμβόλιο της εποχικής γρίπης προστατεύει από το νέο ιό Α/Η1Ν1.
Μπορεί να θεραπευτεί η γρίπη από το νέο ιό Α/Η1Ν1 στους ανθρώπους;
Οι περισσότεροι άνθρωποι που νοσούν με τη νέα γρίπη αναρρώνουν μόνοι τους μετά από λίγες ημέρες, χωρίς τη λήψη φαρμακευτικής αγωγής. Από τα διαθέσιμα φάρμακα, ο νέος ιός γρίπης A/H1N1 είναι ευαίσθητος στους αναστολείς νευραμινιδάσης (οσελταμιβίρη και ζαναμιβίρη) αλλά ανθεκτικός στην αμανταδίνη και ριμανταδίνη. Πάντως η θεραπεία για τη γρίπη είναι κυρίως συμπτωματική. Η αντι-ιική θεραπεία είναι σημαντική στα σοβαρά περιστατικά.
Μπορεί ο ιός να είναι ανθεκτικός στην αντι-ιική θεραπεία;
Κάποιες περιπτώσεις έχουν αναφερθεί όπου ο ιός ήταν ανθεκτικός στην οσελταμιβίρη. Μέχρι τώρα, αυτές οι περιπτώσεις είναι μεμονωμένες, ο ιός παραμένει ευαίσθητος στη ζαναμιβίρη και δεν υπάρχει ακόμα κάποια ανησυχία για τη δημόσια υγεία. Ο Παγκόσμιος Οργανισμός Υγείας παρακολουθεί τις σχετικές εξελίξεις πολύ στενά.
Πώς μπορώ να ενημερώνομαι για την κατάσταση στην Ελλάδα και την
Ευρώπη;
Η κατάσταση στην Ελλάδα επιτηρείται από το ΚΕ.ΕΛ.Π.ΝΟ, το οποίο δημοσιεύει εβδομαδιαίες εκθέσεις στην ιστοσελίδα http://www.keelpno.gr. . Το Ευρωπαϊκό Κέντρο Πρόληψης και Ελέγχου Νοσημάτων (ECDC) διατηρεί σχετική ιστοσελίδα:
http://ecdc.europa.eu/en/healthtopics/Pages/Influenza_A(H1N1)_Outbreak.aspx
Πώς ξεσπάει μία πανδημία;
Ένα από τα σημαντικότερα συστατικά για την εκδήλωση μιας πανδημίας είναι η εισαγωγή ενός δυνητικά πανδημικού ιού, δηλαδή ενός νέου ιού στον οποίο οι περισσότεροι άνθρωποι δεν έχουν ανοσία. Στην περίπτωση της τρέχουσας πανδημίας, δεν γνωρίζουμε ακόμα ποιο ποσοστό του πληθυσμού έχει κάποιου τύπου ανοσία στο νέο ιό.
Σε μια πανδημία γρίπης, οι περισσότεροι άνθρωποι έχουν ελαφρά συμπτώματα και λίγοι θα είναι ασυμπτωματικοί. Όμως, θα υπάρχει ένα μικρό ποσοστό που θα έχει σοβαρά συμπτώματα και θα χρειαστεί νοσηλεία. Ένα ακόμα μικρότερο ποσοστό θα νοσήσει πολύ σοβαρότερα και ίσως πεθάνει εξαιτίας επιπλοκών της νόσου. Οι τελευταίες πανδημίες ξέσπασαν το 1918, το 1957, και το 1968. Η κάθε πανδημία είχε τα δικά της χαρακτηριστικά, μιας και ο κάθε ιός διέφερε όσον αφορά στη σοβαρότητά ή τις επιπλοκές του.
Τι πρέπει να κάνει κάποιος που έχει συμπτώματα γρίπης;
Για να προστατεύσει τόσο τον εαυτό του όσο και τους άλλους:
- όσο έχει κάποιος συμπτώματα, να παραμένει μακριά από άλλους
- να μην πηγαίνει δουλειά ή σχολείο για όσο έχει συμπτώματα
- να αποφεύγει τις μαζικές συγκεντρώσεις
- να καλύπτει τη μύτη και το στόμα του όταν βήχει ή φτερνίζεται
- να πετάει το χαρτομάντηλο με το οποίο σκούπισε το πρόσωπό του στα σκουπίδια μετά τη χρήση του
- να πλένει συχνά τα χέρια του με νερό και σαπούνι. Μαντηλάκια με οινόπνευμα μπορεί επίσης να βοηθούν
- να αποφεύγει να ακουμπάει τα μάτια, τη μύτη και το στόμα του
Ποιες είναι οι πληθυσμιακές ομάδες που είναι πιθανότερο να νοσήσουν βαριά,
αν νοσήσουν;
Ένα μικρό ποσοστό των ανθρώπων που εκδηλώνουν συμπτώματα της νέας γρίπης αναμένεται να νοσήσει βαριά: περίπου 2-3 στους 1.000 μπορεί να χρειαστούν νοσηλεία. Από αυτούς που αναπτύσσουν συμπτώματα, 1 στα 10.000 ή 20.000 μπορεί να πεθάνει. Οι περισσότεροι από τους ασθενείς με νέα γρίπη που πέθαναν στην Ευρώπη έως τώρα ανήκαν σε μία από τις παρακάτω κατηγορίες:
- άνθρωποι με χρόνια νοσήματα όπως σακχαρώδης διαβήτης, καρδιοαγγειακές παθήσεις, χρόνιες αναπνευστικές παθήσεις ή καταστάσεις που δυσχεραίνουν την αναπνοή, όπως η παχυσαρκία,
- έγκυες γυναίκες,
- νεαρά παιδιά, κυρίως κάτω των 2 ετών.
Ο Ευρωπαϊκός Οργανισμός Φαρμάκων (ΕΜΕΑ) έχει συστήσει ότι οι έγκυες γυναίκες
μπορούν να λαμβάνουν οσελταμιβίρη.
Πως μπορώ να προστατευτώ από τη νόσο;
• Πλένετε τακτικά και σχολαστικά τα χέρια σας –και όχι απλώς τοποθετώντας τα
κάτω από τρεχούμενο νερό βρύσης. Χρειάζεται πλύσιμο τουλάχιστον 20
δευτερολέπτων,
• Προσπαθήστε να διατηρείτε μια καλή γενική φυσική κατάσταση. Να κοιμάστε
αρκετά, να διαχειρίζεστε το άγχος σας, να γυμνάζεστε, να καταναλώνετε πολλά
υγρά και να τρώτε υγιεινά,
• Αποφεύγετε στενές επαφές με άτομα που έχουν συμπτώματα γρίπης,
• Αποφεύγετε τις μεγάλες συναθροίσεις,
• Αποφεύγετε να ακουμπάτε επιφάνειες που μπορεί να έχουν μολυνθεί με τον ιό της
γρίπης,
• Αποφεύγετε να ακουμπάτε τη μύτη και τα μάτια σας.
Ποιες επιφάνειες είναι πιθανότερο να είναι πηγές μόλυνσης;
Ο ιός μπορεί να μεταδοθεί όταν κάποιος ακουμπήσει μια μολυσμένη επιφάνεια και, στη συνέχεια, ακουμπήσει τα μάτια, τη μύτη ή το στόμα του. Σταγονίδια που φέρουν τον ιό εκτοξεύονται από το στόμα και τη μύτη των νοσούντων ατόμων και ταξιδεύουν μέσω του αέρα. Αυτά μπορεί μετά να βρεθούν σε βιβλία, τραπέζια, χερούλια από πόρτες κ.τ.λ. και να προκαλέσουν νόσηση σε υγιές άτομο όταν έρθουν σε επαφή με
τα μάτια, τη μύτη ή το στόμα. Μελέτες έχουν δείξει ότι ο ιός μπορεί να επιβιώσει σε τέτοιες επιφάνειες για 2-8 ώρες. Γι’αυτό το λόγο, είναι σημαντικό να διατηρούνται καθαρά τα κωμωδίνα και οι επιφάνειες στο μπάνιο και στην κουζίνα με τη χρήση απολυμαντικών ουσιών, σύμφωνα με το υλικό κατασκευής της κάθε επιφάνειας.
Πώς μπορώ να αποφύγω τη διασπορά ιών όταν είμαι άρρωστος;
- Περιορίστε την επαφή με άλλα άτομα όσο το δυνατόν περισσότερο. Μην πηγαίνετε σχολείο ή δουλειά για 7 ημέρες από την έναρξη των συμπτωμάτων ή μέχρι να υποχωρήσουν τα συμπτώματά σας,- Καλύπτετε τη μύτη και το στόμα σας με ένα χαρτομάντηλο όποτε βήχετε ή φτερνίζεστε. Πετάξτε το χαρτομάντηλο στο καλάθι των αχρήστων μετά τη χρήση του και πλύνετε τα χέρια σας,
- Πλένετε τα χέρια σας συχνά και νερό και σαπούνι, κυρίως μετά από βήχα ή πταρμό. Τα υγρά καθαρισμού με βάση το οινόπνευμα είναι επίσης
αποτελεσματικά.
Ποια είναι η καλύτερη τεχνική πλυσίματος των χεριών για την αποφυγή
νόσησης;
Πλένετε τα χέρια σας με νερό και σαπούνι ή καθαρίζετέ τα με υγρά με βάση το οινόπνευμα. Το πλύσιμο των χεριών με ζεστό νερό και σαπούνι πρέπει να διαρκεί τουλάχιστον 20 δευτερόλεπτα. Όταν το νερό ή/και το σαπούνι δεν είναι διαθέσιμα, μπορούν να χρησιμοποιηθούν καθαριστικά μαντήλια μιας χρήσης με βάση το οινόπνευμα ή τζελ καθαρισμού. Αν χρησιμοποιείτε τζελ, τρίβετε τα χέρια σας μέχρι να
απορροφηθεί το τζελ. Τα τζελ δεν χρειάζονται νερό.
Τι πρέπει να κάνω αν θέλω να ταξιδέψω;
Δεν υπάρχει κάποια απαγόρευση ή περιορισμός στα ταξίδια, αν και όποιος νοσεί καλό θα ήταν να αναβάλει το ταξίδι του μέχρι να γίνει καλά, τόσο για τη δική του υγεία όσο και για την υγεία των άλλων. Όποιος αναπτύξει συμπτώματα μετά από ταξίδι θα πρέπει να αναζητήσει ιατρική συμβουλή.
Τι είναι η γρίπη των χοίρων;
Η γρίπη των χοίρων είναι μία οξεία ιογενής λοίμωξη του αναπνευστικού συστήματος των χοίρων που προκαλείται από ιό γρίπης τύπου Α. Ο ιός μεταδίδεται σε άγρια πτηνά, πουλερικά, άλογα και ανθρώπους, αλλά η μετάδοση από το ένα ζωικό είδος στο άλλο είναι σπάνια. Έως τώρα έχουν απομονωθεί σε χοίρους τρεις υπότυποι του ιού της γρίπης: ο Η1Ν1, ο Η1Ν2 και ο Η3Ν2.
Μπορούν να μολυνθούν και οι άνθρωποι από γρίπη των χοίρων;
Ναι. Ήδη από τα τέλη της δεκαετίας του 1950 είχαν αναφερθεί μεμονωμένα κρούσματα γρίπης των χοίρων σε ανθρώπους που είχαν άμεση επαφή με τα ζώα (π.χ. εργαζόμενοι σε φάρμες με χοίρους). Στην Ευρώπη, έχουν αναφερθεί 17 κρούσματα γρίπης των χοίρων από το 1958. Στις ΗΠΑ, μία επιδημία γρίπης των χοίρων αναφέρθηκε σε στρατιωτικό προσωπικό στο Fort Dix του New Jersey το 1976, αν και δεν αποδείχθηκε ποτέ επιδημιολογική σχέση με χοίρους. Υπήρχε, όμως, μετάδοση της νόσου από άνθρωπο σε άνθρωπο, γεγονός που οδήγησε σε περισσότερα από 200 κρούσματα, εκ των οποίων 12 νοσηλεύθηκαν και ένα απεβίωσε. Σε αντίθεση με τη γρίπη των χοίρων, η γρίπη από το νέο ιό Α(Η1Ν1) μεταδίδεται από άνθρωπο σε άνθρωπο.
Μπορεί ο ιός της νέας γρίπης να μεταδοθεί στους ανθρώπους μέσω της
κατανάλωσης χοιρινού ή παραγώγων του;
Όχι. Ο νέος ιός της γρίπης δεν μεταδίδεται με την κατανάλωση καλομαγειρεμένου χοιρινού κρέατος ή παραγόντων του. Αυτός ο νέος ιός δεν έχει απομονωθεί μέχρι σήμερα σε ζώα και δεν υπάρχουν ενδείξεις ότι ο ιός βρίσκεται στην αλυσίδα παραγωγής χοιρινού κρέατος. Ο Ευρωπαϊκή Αρχή Ασφάλειας Τροφίμων (EFSA) και το Ευρωπαϊκό Κέντρο Ελέγχου και Πρόληψης Νοσημάτων (ECDC) δεν είναι ενήμερα
για απολύτως κανένα επιστημονικά τεκμηριωμένο δεδομένο που να συνηγορεί υπέρ της άποψης ότι ο νέος ιός της γρίπης Α/Η1Ν1 μπορεί να μεταδοθεί στον άνθρωπο μέσω κατανάλωσης κρέατος, όπως είναι το χοιρινό κρέας και τα παράγωγά του. Ανεξάρτητα από την τρέχουσα επιδημία, συνιστάται η σωστή θερμική επεξεργασία των τροφίμων πριν την κατανάλωσή τους (μαγείρεμα ώστε η θερμοκρασία σε όλο το
τμήμα του μαγειρευόμενου κρέατος να φθάσει τους 70ºC) για την αποφυγή τροφιμογενών νοσημάτων. Πάντα συνιστάται η τήρηση καλών πρακτικών υγιεινής στις κουζίνες, καθώς και το πλύσιμο των χεριών, των επιφανειών και του χρησιμοποιούμενου εξοπλισμού με σαπούνι μετά το χειρισμό ωμού κρέατος.
Μπορεί ο νέος ιός να μεταδοθεί από χοίρους στον άνθρωπο και το
αντίστροφο;
Στις 2 Μαΐου 2009, αναφέρθηκε από τον Καναδά ότι ένας κτηνοτρόφος μόλυνε χοίρους με τον ιό Α(Η1Ν1). Παρόμοια περιστατικά αναφέρθηκαν στην Αργεντινή και την Αυστραλία. Ο Παγκόσμιος Οργανισμός Υγείας (ΠΟΥ) αναφέρει ότι, πράγματι, είναι πιθανή η μόλυνση ανθρώπων που εργάζονται σε στενή επαφή με νοσούντα ζώα σε φάρμες ή σφαγεία. Τέτοια κρούσματα έχουν αναφερθεί και στο παρελθόν. Παρόλα αυτά, επαναλαμβάνεται ότι είναι ασφαλής η κατανάλωση καλά μαγειρεμένου χοιρινού κρέατος και παραγώγων καλά μαγειρεμένου χοιρινού κρέατος (βλ. και προηγούμενη ερώτηση)
Πηγή ΚΕ.ΕΛ.Π.ΝΟ.
Οι πληροφορίες που περιέχονται στο www.eumedline.eu έχουν σαν μοναδικό σκοπό την ενημέρωση και δεν αποτελούν πρόταση για οποιαδήποτε ιατρική-διαγνωστική εξέταση ή θεραπεία. Προτείνεται τα ανωτέρω να γίνονται σε συνεννόηση με τον γιατρό σας η άλλους επαγγελματίες υγείας.
Η ιατρική είναι μια συνεχώς μεταβαλλόμενη επιστήμη και η θεραπεία δεν είναι πάντα σαφώς καθορισμένη. Η νέα έρευνα αλλάζει καθημερινά τις διαγνωστικές και θεραπευτικές ενδείξεις. Το euMEDLINE προσπαθεί να παρέχει ενημερωμένες και ακριβείς πληροφορίες που είναι αποδεκτές γενικά μέσα στα ιατρικά πρότυπα κατά την διάρκεια της δημοσίευσης. Εντούτοις, δεδομένου ότι η ιατρική επιστήμη αλλάζει συνεχώς και το ανθρώπινο λάθος είναι πάντα δυνατό, το euMEDLINE δεν μπορεί να διαβεβαιώσει ότι οι πληροφορίες που περιέχονται σε αυτό είναι ακριβείς ή πλήρεις, ούτε είναι υπεύθυνο για τυχόν παραλείψεις, λάθη ή για τα αποτελέσματα της χρησιμοποίησης αυτών των πληροφοριών.
Ο αναγνώστης πρέπει να επιβεβαιώσει τις πληροφορίες που περιέχονται στο euMEDLINE από άλλες πηγές πριν από τη χρήση και ιδιαίτερα από τους επαγγελματίες υγείας. Ειδικότερα, όλες οι δόσεις, οι ενδείξεις, και οι αντενδείξεις των φαρμάκων πρέπει να επιβεβαιωθούν στο πληροφοριακό ένθετο των συσκευασιών των φαρμάκων. Η χρήση των εμπορικών ονομασιών των φαρμάκων γίνεται αποκλειστικά για ενημερωτικούς-πληροφοριακούς λόγους και δεν υποδηλώνει μεροληψία υπέρ αυτών.
Το euMEDLINE δεν μπορεί να θεωρηθεί υπεύθυνο, άμεσα ή έμμεσα, για τη ζημιά ή την επιπλοκή που μπορεί να προκύψει με την εφαρμογή των πληροφοριών που περιέχονται στις σελίδες του. Για κάθε απορία επικοινωνήστε μαζί μας μέσω e-mail.


















